3 запишите технику забора мазка на трихомонаду
Обновлено: 05.05.2024
Материалом для паразитологических исследований у женщин служит отделяемое из цервикального канала, смыв из влагалища и осадок мочи; у мужчин — отделяемое из уретры, центрифугат свежевыпущенной мочи, секрет предстательной железы и эякулят.
Накануне обследования женщинам в течение суток не рекомендуется делать спринцеваний. Материал для анализа берется у них со слизистой заднего свода влагалища. В некоторых случаях исследуется отделяемое из цервикального канала.
Мужчинам перед обследованием предлагается в течение 3-4 ч воздерживаться от мочеиспусканий. Материал из уретры у них забирается с глубины 5-7 см специальным зондом или ложкой Фолькмана. Исследуется также секрет предстательной железы и эякулят. Если речь идет о хронической трихомонаднои инвазии, накануне исследования рекомендуется сделать провокацию гоновакциной, пирогеналом или неспецифическую (алкогольную).
1.1. Диагностика мочеполового трихомониаза
Диагностика мочеполового трихомониаза проводится путем микроскопии нативных препаратов, а также мазков, окрашенных метиленовым синим, по Романовскому-Гимзе и по модифицированному способу Грама. Для обнаружения трихомонад в нативных препаратах исследуется эякулят, секрет предстательной железы и осадок мочи у мужчин и смыв из влагалища у женщин.
Исследование нативных препаратов
Нативные препараты готовятся и исследуются сразу же после взятия материала. Если это невозможно, материал помещается в питательную среду, обеспечивающую кратковременное сохранение трихомонад, из расчета 1 мл исследуемого материала на 5 мл среды. Материал должен быть доставлен в лабораторию в теплом виде, сроки доставки материала не должны превышать 2 часов.
Для приготовления препарата на предметное стекло наносится капля теплого изотонического раствора хлорида натрия или раствора Рингера-Локка, с которой смешивается исследуемый материал. Взвесь накрывается покровным стеклом и микроскопируется при увеличении объектива 40 и окуляра 7 или 10.
При изучении нативного препарата особое внимание обращается на размеры и форму трихомонад, характер их движения, внутреннее содержимое клеток. В типичных случаях трихомонады обнаруживаются в виде подвижных образований грушевидной, реже овальной формы, размером в среднем от 13 до 17мкм. Характер их движений толчкообразный. Иногда удается заметить движение свободных жгутиков. Ядра трихомонад чаще не обнаруживаются или плохо различимы. Цитоплазма трихомонад обычно зернистая, чаще вакуолизирована.
Размеры лейкоцитов, имеющих округлую, реже овальную форму, как правило, не превышают 10 мкм. Цитоплазма лейкоцитов прозрачна, зернистость обычно не отмечается или слабо выражена. Сегментоядерные нейтрофилы обычно содержат хорошо различимое сегментированное ядро.
Голые ядра эпителиоцитов отличаются от трихомонад относительно толстой оболочкой (кариолеммой) и иным характером зернистости (отдельные глыбки хроматина). В клетках молодого эпителия, даже если они по размерам соответствуют трихомонадам и обладают зернистостью, всегда прослеживается четко различимое округлое или овальное ядро.
В некоторых случаях обнаруживаются амебоидные формы Т. vaginalis, длина тела которых достигала 30 мкм, а также атипично делящиеся (почкующиеся) клетки. Основными дифференциально-диагностическими критериями, отличающими атипичных трихомонад от клеток эпителия и лейкоцитов, служат наличие в цитоплазме этих простейших выраженной зернистости и вакуолей, а также отсутствие хорошо различимого ядра. Кроме того, они значительно крупнее, чем наиболее часто встречающиеся форменные элементы — сегментоядерные нейтрофилы. По размеру такие трихомонады могут быть сопоставимы с моноцитами, которые, в отличие от них, имеют четко выраженное ядро и никогда не встречаются в значительных концентрациях (несколько клеток в каждом поле зрения). При отсутствии типичных форм клеток трихомонад диагноз трихомониаза может считаться лишь предположительным и должен подтверждаться другими методами.
Окраска метиленовым синим
Готовится 1% водный раствор метиленового синего. Высушенный на воздухе мазок фиксируется в течение 3 мин 96% этиловым спиртом, высушивается, после чего на него наносили на 1 мин раствор метиленового синего. Оставшийся краситель осторожно смывается слабой струей холодной воды и мазок высушивается.
Трихомонады в препарате имеют округлую или овальную форму, с интенсивно окрашенными в синий цвет ядрами; цитоплазма клеток светло-синяя, с нежной сетчатой структурой, вакуоли — бесцветны.
Окраска по Романовскому-Гимзе
Высушенный на воздухе мазок фиксируется смесью Никифорова (абсолютный этиловый спирт и эфир в соотношении 1:1). Раствор краски Романовского (азур-эозин) перед употреблением разводится дистиллированной водой в соотношении 0,3 мл на 10 мл воды и пипеткой наносится на горизонтально расположенные препараты на 30-40 минут. Затем они быстро промываются водой и высушиваются.
В окрашенных препаратах трихомонады имеют эксцентрично расположенное овальное пурпурно-фиолетовое ядро. Цитоплазма клеток окрашивается в светло-синий цвет, вакуоли остаются бесцветными, оболочка клеток четко заметна.
Окраска по модифицированному способу Грама
Для окраски используются следующие реактивы:
- 1% раствор генцианвиолета (1 г генцианвиолета растворяется в 100 мл кипящей дистиллированной воды, полученный раствор пропускается в горячем виде через бумажный фильтр).
- Водный раствор Люголя (2 г калия йодида растворяется в 300 мл дистиллированной воды, к полученному раствору добавляется 1 г чистого йода, после чего раствор фильтруется через бумажный фильтр).
- 3,96% этиловый спирт.
- 1% водный раствор нейтрального красного (1 г нейтрального красного растворяется в 100 мл дистиллированной воды и пропускается через бумажный фильтр).
Препарат накрывается полоской фильтровальной бумаги и заливается раствором генцианвиолета на 1-2 мин, после чего бумага снимается, препарат осторожно промывается водопроводной водой и на несколько секунд заливается раствором Люголя (до почернения мазка). Остаток раствора смывается, препарат обесцвечивается в 96% этиловом спирте до тех пор, пока с тонких участков препарата перестают стекать фиолетовые струйки. После смывания спирта водой препарат сразу же докрашивается в течение 3 мин раствором нейтрального красного, затем тщательно промывается и высушивается.
При микроскопии окрашенных мазков ядра клеток Т. vaginalis окрашиваются в фиолетовый цвет, цитоплазма — в красно-оранжевый цвет разной интенсивности. Метод окраски по Граму позволяет также диагностировать гонорею. В некоторых случаях для подтверждения диагноза трихомониаза используется ПЦР и культуральный метод.
Культуральный метод
Нами Т. vaginalis выращивается на питательной среде СДС-199 М (Захаркив Ю. Ф. и др., 1998), которая имеет следующий состав:
- 100 мл солевого раствора (натрия хлорида 6,5 г, калия хлорида 0,14 г, кальция хлорида 0,12 г, натрия бикарбоната 0,2 г, 0,5 мл 0,2% раствора метиленового синего, дистиллированной воды до 1 л);
- 20 мл среды 199;
- 450 мг солянокислого цистеина;
- 30 мл сыворотки крови эмбрионов телят (без консерванта);
- 10 мл 20% раствора мальтозы;
- тиамина хлорида 5% и пиридоксина гидрохлорида 5% по 0,25 мл и аскорбиновой кислоты 5% — 0,5 мл на 100 мл среды;
- ампициллина натриевой соли 125 000 ЕД и гентамицина 40 000 ЕД на 100 мл среды.
Солевой раствор автоклавируется при 120°С в течение 30 минут, остальные ингредиенты добавляются стерильно после охлаждения среды. Антибиотики и витамины добавляются в питательную среду непосредственно перед использованием. Среда должна быть светло-зеленого цвета, прозрачной; показатель рН среды должен составлять 5,5-6,0.
Питательная среда объемом 4,5 мл помещается в стерильные пробирки и заливается слоем стерильного вазелинового масла толщиной 5 мм для создания анаэробных условий культивирования трихомонад. Посев производится пастеровской пипеткой путем помещения 0,5-1,0 мл исследуемого материала на дно пробирок.
Микроскопическое исследование производится через 48 и 96 часов после посева. При положительных результатах трихомонады дают придонный рост в виде плотного беловатого осадка, из которого пастеровской пипеткой берется материал для микроскопического исследования.
2. Определение чувствительности Trichomonas vaginalis к метронидазолу
В 1962 году S. Squires and J. A. Fadzean для определения чувствительности Т. vaginalis предложили метод серийных разведений метронидазола в жидкой питательной среде в анаэробных условиях. В качестве критерия оценки чувствительности они использовали минимальную ингибирующую концентрацию (MIC), под которой понимали наименьшую концентрацию препарата, вызывающую иммобилизацию у 100% клеток трихомонад. С помощью указанной методики авторам удалось показать, что все изученные ими штаммы Т. vaginalis, выделенные от больных трихомониазом, были чувствительны к метронидазолу в диапазоне концентраций препарата от 0,25 до 1 мкг/мл.
В 90-х гг. появились работы, свидетельствующие о возникновении и распространении штаммов Т. vaginalis, устойчивых к значительно более высоким концентрациям метронидазола: 50 мкг/мл (Borchardt К. А. et al, 1995), 32 мкг/мл (Debbia E. A. et al., 1996) и даже 250 мкг/мл (Таги Meri I. Т. et al., 1999). Тогда же было обосновано положение о том, что чувствительными к действию метронидазола в анаэробных условиях штаммами Т. vaginalis следует считать лишь те, для которых паразитоцидный эффект препарата наблюдается в концентрации более чем 15 мкг/мл (Muller M. et al., 1986, 1988; Тага Meri I. Т. et al., 1999). Процент резистентных к метронидазолу штаммов Т. vaginalis, выделенных в эти годы от больных трихомониазом, колебался от 5% (Narcisi Е. М., Secor W. Е., 1996) до 20% (Du Bouchet L. et al., 1997).
2.1. Определение чувствительности Trichomonas vaginalis к антипротозойным препаратам in vitro при использовании критерия иммобилизации трихомонад
Чувствительность штаммов Т. vaginalis к метронидазолу определяется с помощью метода серийных разведений препарата в питательной среде СДС-199 М. При использовании критерия оценки чувствительности штаммы Т. vaginalis, используемые для исследования, должны содержать не менее 90% подвижных клеток.
Среда заливается по 4,0 мл в стерильные пробирки, затем в них вносится 0,5 мл раствора, содержащего разные концентрации метронидазола (или другого антипротозойного препарата): от 0,25 до 1000 мкг/мл (1 мг/мл).
После этого в пробирки вносится 0,5 мл культуры возбудителя с заранее определенной концентрацией клеток (кл./мл). Контролем служит среда без препарата. Затем для создания анаэробных условий, необходимых для культивирования Т. vaginalis, в пробирки со средой вносится вазелиновое масло (толщина слоя — 0,5 мм). Пробирки с исследуемым материалом инкубируются в термостате при t = 37°С. Учет результатов производится через 48 и 96 часов после посева.
Чувствительность трихомонад к метронидазолу оценивается путем определения минимальной ингибирующей концентрации (MIC), вызывающей иммобилизацию всех клеток Т. vaginalis. К лекарственно-устойчивым относятся штаммы, у которых иммобилизация обнаруживается при концентрациях метронидазола (или другого антипротозойного препарата), превышающих 15 мкг/мл.
2.2. Определение чувствительности Trichomonas vaginalis к антипротозойным средствам in vitro при использовании критерия лизиса трихомонад при терапевтически эффективных концентрациях препаратов
В связи с широким распространением штаммов Т. vaginalis, устойчивых к метронидазолу, особенно среди больных хроническим мочеполовым трихомониазом, а также высокой частотой встречаемости амастиготных клеток, мы предлагаем оценивать чувствительность трихомонад к широкому спектру антипротозойных препаратов (производным 5-нитроимидазола пролонгированного типа действия (тинидазол, ниморазол, орнидазол и секнидазол), 4-аминохинолина (хлорохин, син. делагил) и нитрофурана (нифуратель, син. макмирор)) на основе оценки лизиса клеток трихомонад.
К высокоустойчивым (RIII) относятся штаммы, концентрация клеток которых в опытных пробирках с антипротозойным препаратом составляла не менее 50% по сравнению с контролем; к умеренно устойчивым (RII) — от 25 до 50%, к низкоустойчивым (RI) — менее 25%. Воздействие препарата считается оптимальным при лизисе всех клеток трихомонад; в этом случае штамм относится к чувствительным (S). По нашему мнению, именно такой подход позволяет подобрать препарат или комбинацию препаратов для назначения рациональной схемы этиотропной терапии.
2.3. Определение чувствительности Trichomonas vaginalis к метронидазолу in vivo и текущий контроль эффективности этиотропной терапии
Определение чувствительности Т. vaginalis к метронидазолу in vivo проводится с помощью метода, основанного на установлении сроков исчезновения паразитов из исследуемого материала у больных трихомониазом на фоне этиотропной терапии. Паразитологические исследования материала проводят на 1,3, 5 и 7-й дни с момента начала лечения. Лекарственно-чувствительными считаются штаммы, которые перестают выделяться от больных на 2-5-е сутки с момента начала этиотропной терапии.
Трихомониаз (трихомоноз) - наиболее распространённое, передаваемое половым путем, инфекционное заболевание мочеполового тракта, которое вызывается влагалищной трихомонадой.
Трихомониаз занимает первое место среди заболеваний, передаваемых половым путём. Инфекция имеет “космополитический” характер, так как от неё страдают 170 миллионов человек на земном шаре.
Этиология. Возбудителем мочеполового трихомониаза является влагалищная трихомонада - Trichomonas vaginalis. Она относится к простейшим - Protozoa, классу жгутиковых - Flagellata, роду трихомонад - Trichomonаs. У человека паразитируют 3 вида трихомонад: Trichomonas tenax (в полости рта), Trichomonas hominis (в желудочно-кишечном тракте), Trichomonas vaginalis (в мочеполовом тракте). Урогенитальные трихомонады бывают трёх форм: грушевидной, амебовидной и почкующейся.
Трихомонада представляет собой типичный одноклеточный паразит, признаками которого являются [С.В.Батыршина, 1996]:
способность повторять рельеф эпителиальной клетки (на которой они паразитируют), проникать между клетками в узкие щели и инвагинировать в клетку хозяина;
способность урогенитальных трихомонад фиксировать на своей поверхности большие количества антитрипсина, что обеспечивает защиту простейших от разрушительного действия организма;
вирулентность урогенитальных трихомонад, которая находится в прямой пропорциональной зависимости от их гемолитической активности;
заразительность (развитие заболевания после полового контакта с больным трихомониазом);
наличие на поверхности трихомонад протеолитических ферментов (гиалуронидаза, амилаза, каталаза);
выраженный хемотаксис полиморфноядерных лейкоцитов (на поверхности трихомонад имеется фибропектин - гликопротеид, способствующий прикреплению паразита к лейкоцитам, эпителиальным клеткам, эритроцитам).
Тело трихомонады состоит из оболочки, протоплазмы, блефаробласта, ядра, аксостиля, четырёх жгутиков, ундулирующей мембраны, фибрилл. В расширенной передней части тела трихомонады располагается удлинённое ядро с ядрышком. В ядре хорошо просматриваются глыбки хроматина. Обнаружение ядра существенно для идентификации трихомонад, так как фрагменты цитоплазмы, кусочки слизи и другие обрывки тканей могут иметь схожую с трихомонадами окраску. При электронно-микроскопическом исследовании установлено, что все тело трихомонады, включая жгутики, покрыто трёхслойной осмиофильной мембраной-перипластом; ядро состоит из мелкозернистой кариоплазмы; парабазальный аппарат - из системы нитей, расположенных в один или два ряда, а в цитоплазме находятся большие пищеварительные вакуоли [Н.М.Овчинников, В.В.Делекторский, 1974].
Размножается трихомонада путём продольного деления. Трихомонады не образуют цист или других форм устойчивости, обеспечивающих им сохранение вне человеческого организма.
Влагалищная трихомонада представляет собой самостоятельный вид, в естественных условиях обитает только в мочеполовом аппарате человека и не поражает животных. У женщин местом обитания Trichomonas vaginalis является влагалище, у мужчин - предстательная железа и семенные пузырьки. Мочеиспускательный канал может поражаться у обоих полов.
Трихомонады быстро теряют жизнеспособность вне человеческого организма. Во внешней среде при высушивании трихомонады погибают за несколько секунд, губительное действие на них оказывают температура выше 40 о С, прямые солнечные лучи, медленное замораживание, различные антисептики. Tрихомонады хорошо растут в анаэробных условиях, оптимум роста их при рН среды 5,5-7,5 и температуре 35-37 о С. Трихомонады выделяют во внешнюю среду гиалуронидазу, питаются эндосмотически. Влагалищные трихомонады - аэротолерантные анаэробы со своеобразным энергетическим метаболизмом. Гидрогеносомы (паракостальные или парааксостилярные гранулы) - органоиды с диаметром от 0,2 до 0,4мкм, окруженные мембраной с линзовидными утолщениями и заполненные гомогенным матриксом, являются функциональными аналогами митохондрий [Е.Е.Брагина и соавт., 1996].
Патогенез. Урогенитальные трихомонады проникают в организм постепенно per continuitatem, через межклеточные пространства и затем в субэпителиальную соединительную ткань, а также лимфогенно через множественную сеть лимфатических щелей. Трихомонады, попадая в уретру, фиксируются на клетках плоского эпителия слизистой оболочки, проникают в железы мочеиспускательного канала и лакуны. Попадая в мочеполовые органы, трихомонады либо обусловливают развитие воспаления, либо не вызывают никаких изменений. Умерено выраженная воспалительная реакция развивается при наличии большого количества паразитов. Выделяемая трихомонадами гиалуронидаза приводит к значительному разрыхлению тканей и более свободному проникновению в межклеточные пространства токсических продуктов обмена бактерий сопутствующей флоры.
Патогенетические факторы заболевания: интенсивность инфекционного воздействия; рН влагалищного и других секретов; физиологическое состояние эпителия мочеполовой системы; сопутствующая бактериальная флора.
Трихомонадная инфекция не приводит к развитию выраженного иммунитета. Иммунный ответ на паразитирование трихомонад изучен недостаточно. Выявляемые у больных или переболевших трихомониазом сывороточные и секреторные антитела являются лишь “свидетелями” существующей или ранее перенесенной инфекции, но не способны обеспечить иммунитет.
Эпидемиология. Средняя частота инфицированности трихомониазом клинически здоровых женщин детородного возраста в различных странах и разных социально-демографических группах колеблется от 2-10% (США) до 15-40% (в тропических странах) [ВОЗ, 1984]. По оценкам специалистов, в США ежегодно инфицируются 3 млн женщин. При этом от 30 до 70% их партнёров мужчин заражаются трихомониазом транзиторно. У взрослых девственниц регистрируется нулевая заболеваемость. Она достигает 70% у проституток, у лиц с другими венерическими болезнями и у половых партнёров инфицированных больных. Чаще заболевают женщины в возрасте от 16 до 35 лет. Удельный вес урогенитального трихомониаза среди первичных негонорейных уретритов достигает 65-80%. Число зарегистрированных случаев трихомониаза в мире за 1995 год составляет 170 млн.
Трихомонада мочеполовая передаётся при половом контакте. Хотя возбудитель сохраняет жизнеспособность в течение 24 часов в моче, сперме, а также в воде и может выживать в течение нескольких часов во влажном чистом белье, передача инфекции бытовым путём происходит редко. Возможность инфицирования женщин трихомониазом при купаниях в реках, плавательных бассейнах, а также в банях, в настоящее время полностью отвергается.
Клиника. В зависимости от длительности заболевания и интенсивности реакции организма на внедрение возбудителя различают следующие формы трихомониаза: свежая (острая, подострая, торпидная); хроническая (торпидное течение и давность заболевания свыше 2-х месяцев); трихомонадоносительство (при наличии трихомонад отсутствуют объективные и субъективные симптомы заболевания). Для хронического трихомониаза характерны периодические обострения, которые могут быть обусловлены половыми возбуждениями и сношениями, употреблением алкоголя, снижением сопротивляемости организма, нарушениями функции яичников и изменением рН содержимого влагалища.
В последнее время предлагается использовать в практических целях Международную статистическую классификацию X пересмотра: урогенитальный трихомониаз неосложненный, трихомониаз с осложнениями.
Основными очагами поражения при урогенитальном трихомониазе являются мочеиспускательный канал у мужчин, влагалище и уретра у женщин. В связи с многоочаговостью трихомонадной инфекции при постановке диагноза следует указывать локализацию поражения.
Инкубационный период при трихомониазе равен в среднем 5-15 дней, но может колебаться от 1-3 дней до 3-4 недель.
Трихомонадный уретрит у мужчинпо клинической картине ничем не отличается от уретритов другой этиологии. При острой форме воспалительный процесс протекает бурно с обильными гнойными выделениями из уретры и дизурическими явлениями. При подостром уретрите симптомы незначительные, выделения из уретры в небольших количествах серого или серовато-жёлтого цвета, моча в первой порции слегка мутная с умеренным количеством хлопьев. Для торпидной формы трихомонадного уретрита у мужчин, которая встречается чаще всего, характерна скудность объективных и субъективных симптомов или их полное отсутствие. Иногда при хронических и вялотекущих формах трихомониаза инфекция распространяется в заднюю уретру и возникает тотальный уретрит. В таких случаях появляются учащённые мочеиспускания, рези и жжение в конце акта мочеиспускания, тотальная пиурия и терминальная гематурия.
Осложнения при трихомонадных уретритах у мужчин встречаются часто и представлены в виде простатита, везикулита и эпидидимита, которые по клинической картине отличаются от таковых гонорейной этиологии и протекают более бурно. При длительном течении возможно образование множественных стриктур уретры.
Клиническая картина острого трихомониаза у женщинхарактеризуется симптомами вагинита, к которому могут присоединиться вестибулит, уретрит, эндоцервицит, эндометрит. При острой форме заболевания женщины жалуются на обильные, раздражающие кожу выделения и значительный зуд наружных половых органов. Беспокоит также жжение и болезненность при мочеиспускании. При осмотре находят воспалительные изменения от умеренной гиперемии свода влагалища и шейки матки до обширных эрозий, петехиальных геморрагий и опрелости в области промежности. Весьма характерным, но не постоянным признаком является наличие гранулематозных, рыхлых поражений слизистой оболочки шейки матки красноватого цвета (малиновая шейка матки). В области заднего свода шейки матки имеется скопление жидких, серовато-желтых, пенистых выделений. Губки уретры нередко отёчны и гиперемированы. При вовлечении в воспалительный процесс уретры, можно выдавить небольшое количество гнойных выделений при массаже. При торпидной форме трихомониаза субъективные ощущения могут полностью отсутствовать. Слизистые оболочки влагалища и наружных половых органов имеют нормальную окраску или слегка гиперемированы; выделения из вагины молочного цвета в незначительном количестве.
Мочеполовой трихомониаз у девочекчаще всего проявляется в виде вульвовагинита или вульвовестибуловагинита. Органы полости малого таза не поражаются, что связано с недостаточностью эстрогенизации у девочек до наступления менархе.
Острый вульвовестибуловагинитпроявляется диффузной гиперемией и припухлостью наружных половых органов, а также прилегающих участков кожи бедер и промежности. В области вульвы, гименального кольца, влагалища и наружного отверстия мочеиспускательного канала отмечаются эрозии и язвочки. Выделения гнойные, жидкие, пенистые с раздражением кожи наружных половых органов. Нередко в процесс вовлекается уретра и при надавливании на её заднюю стенку можно отметить появление выделений. Больных беспокоит зуд, жжение. Отмечается неприятный запах отделяемого, расчесы в области гениталий. При переходе в хроническую стадию объективные признаки трихомониаза выражены слабее.
Диагностика. Диагноз мочеполового трихомониаза устанавливается на основании клинических признаков заболевания и обнаружения в исследуемом материале трихомонад. Для успешной диагностики трихомониаза следует придерживаться следующих принципов [И.И. Ильин, Е.Н. Туранова, 1991]: сочетанное использование различных способов диагностики; неоднократные исследования изучаемого материала; забор материала из разных очагов (уретра, мочевой пузырь, вульва, вагина, протоки больших вестибулярных желез); правильная техника забора и транспортировка материала.
Для лабораторной диагностики трихомониазаприменяются следующие методы: микроскопия нативного препарата; микроскопия окрашенного препарата; люминесцентная микроскопия; культуральные; иммунологические.
В нативных препаратах влагалищная трихомонада определяется по грушевидной или овальной форме тела величиной немного больше лейкоцита, характерным толчкообразным движениям и жгутикам, которые особенно хорошо видны при исследовании в фазовоконтрастном микроскопе.
Преимуществом исследования трихомонад в окрашенных препаратах является возможность их исследования спустя длительное время после взятия материала. В препаратах, окрашенных метиленовым синим или по Граму, трихомонады имеют овальную, круглую или грушевидную форму с хорошо выраженными контурами и нежно-ячеистым строением цитоплазмы. Для выявления более тонкого строения трихомонад применяют более сложные методики окраски препаратов (по Романовскому-Гимза, Гейденгайну, Лейшману и др.), которые позволяют рассматривать жгутики, ундулирующую мембрану.
Метод люминесцентной микроскопии основан на свечении объекта в ультрафиолетовых лучах в темном поле. При незначительной собственной люминесценции материала применяют люминофоры: акридиновый оранжевый.
При отрицательных результатах непосредственного исследования патологического материала трихомонады могут быть обнаружены с помощью культивирования отделяемого из влагалища, уретры, секрета простаты или спермы. Культуральный метод имеет большую ценность при распознавании атипичных форм, при диагностике трихомониаза у мужчин и при контроле за результатами лечения.
Изучается применимость пробирочного теста (экспресс-диагностика) количественного определения лейкоцитарных пленок (КЛП) для идентификации вагинальной трихомонады. Чувствительность метода - 100%, специфичность - 92,3%.
В настоящее время ведутся разработки методов молекулярной биологии, которые возможно заменят существующие способы диагностики трихомониаза.
Лечение. Современные методы лечения больных трихомониазом основаны на использовании специфических противотрихомонадных средств. Лечению подлежат все больные, у которых обнаружены влагалищные трихомонады, независимо от наличия или отсутствия у них воспалительных явлений в половом аппарате, а также больные с воспалительными процессами, у которых при обследовании трихомонады не обнаружены, но простейшие обнаружены у половых контактов или источников заражения.
Главным принципом лечения мочеполового трихомониаза является индивидуальный подход к больному, основанный на тщательном анамнезе и всестороннем клиническом обследовании. Терапия должна проводиться в зависимости от топического диагноза. Мочеполовой трихомониаз является многоочаговым заболеванием и поэтому лечению следует подвергать все очаги инфекции - уретру, влагалище, цервикальный канал, парауретральные ходы. Комплексная терапия больных трихомониазом включает следующие препараты и методы: этиотропные, иммунокорригирующие, биостимуляторы, витамины, местное лечение.

Трихомониазом считают заболевание МПС, вызываемое одноклеточным простейшим трихомонадой.
Трихомонада отличается нестойкостью в окружающей среде.
Окружающая сухая среда для нее на сто процентов губительна.
Если белье влажное, она сохраняет жизнеспособность не более трёх часов.
От действия водопроводной воды она умирает за пару минут.
Значит, бытовой путь заражения исключен.
Трихомониаз – это только ИППП.
У половины женщин трихомониаз бессимптомен.
Болезненностью и дискомфортом отмечают женщины в нижней трети живота симптомы трихомониаза.
Эта болезненность усиливается во время коитуса и мочеиспускания.
Из вагины появляются желтоватые выделения.
Зачастую они пенистые и с неприятным запахом.
Трихомониаз диагностируется при лабораторном исследовании четырьмя методами: микроскопическим, культуральным, молекулярно-генетическим и серологическим.
Нужно, чтобы результаты минимум трёх анализов совпали, тогда можно говорить об их достоверности.
Позже, мы поговорим о каждом из этих методов.
Как сдавать анализы на трихомониаз?
Существуют определенные правила сдачи биоматериала на исследование.
Кровь для анализа сдается только натощак, с утра.
Не менее двенадцати часов после трапезы.
Последний ужин должен отличаться лёгкостью и ранним приёмом.
Если сдается моча на анализ, то обязательно нужно, чтобы наружные половые органы были в чистоте.
При сдаче крови или исследовании мочи необходимо, чтобы врач знал заранее о приеме лекарственных средств.
Особенно антибиотиков, которые оказывают большое влияние на результаты анализов.
Чтобы сделать анализ на ИППП, обычно, женщины делают мазок из канала шейки матки.
При сдаче мазков на анализ существуют определенные советы:
- диагностировать необходимо заболевания в острой стадии;
- спустя только три недели после незащищенного коитуса, можно делать мазок;
- антибиотики принимать не позже трёх недель, перед сдачей мазка на ИППП;
- не допускать половых актов за полтора суток до сдачи мазка;
- во время месячных мазки не информативны.
Когда нужно сдавать мазки на ИППП:
- половые органы женщины не моют и не применяют средства интимной гигиены;
- от опорожнения мочевого пузыря до взятия мазка, должно миновать минимум три часа;
- не должно быть спринцеваний;
- не ставить вагинальные свечи.
Если соблюдать все эти условия, то результаты будут достоверными.
Какой врач назначает анализ на трихомониаз?
Анализ на ИППП, к которому относится трихомониаз, у женщин назначает дерматовенеролог или гинеколог, в зависимости от того, к какому врачу женщина обратилась за консультацией.
На этом консультативном приёме врачом обязательно берется мазок для исследования.
Необходимо задавать любые интересующие женщин вопросы о заболевании и давать правдивые ответы на вопросы врачей.
Где сдаются анализы на трихомониаз?
Биоматериал (кровь или моча) сдаются в диагностической лаборатории.

Мазок для исследования берется лечащим врачом.
Они сдаются в том лечебном учреждении, где укажет лечащий дерматовенеролог или гинеколог.
Обычно в том же самом, где принимает лечащий врач.
Расшифровка анализов на трихомониаз
При микроскопии нативного мазка минут через десять, максимум через час, готов результат анализа на содержание трихомонад.
В течение этого времени подвижность и форма возбудителя сохраняется.
Если ДНК трихомонад обнаружат в исследуемом материале, значит ПЦР с положительным результатом.
Если нет, то с отрицательным.
ПЦР проводится в течение одного двух рабочих дней.
Культуральный метод исследования самый длительный, около семи дней и даже больше.
Если нет роста при посеве, значит, и нет живых трихомонад.
Если исследуется кровь, то на исследование тратится один-два дня.
Если в крови уже есть антитела, то это говорит о положительном результате анализа.
Трихомониаз в самом разгаре или антитела остались после лечения.
Если антител нет, то нет и трихомонады или заболевание в первом периоде развития и нужно сделать другие анализы, чтобы получить правильную диагностику.
Анализы на трихомониаз у женщин: когда их назначают
Чаще всего анализы на трихомониаз проводятся, когда возникнут осложнения в виде различных патологических состояний.
Трихомониаз грозит бесплодием, невынашиванием беременности, сальпингоофоритом и эндометритом.
При трихомониазе увеличиваются возможности заражения ВИЧ и заработать онкологические заболевания матки.
Диагностика трихомониаза необходима, если:
- у женщины воспалительные и гинекологические заболевания;
- обследуются партнёры перед запланированной беременностью;
- беременность уже наступила;
- предстоят урологические или гинекологические операции;
- наблюдается женское бесплодие;
- был незащищенный половой акт.

Трихомониаз характеризуется микроскопическими кровоизлияниями в влагалище и мочеиспускательном канале.
Нарушается естественная защита и женский организм становится намного более восприимчив к другим инфекционным заболеваниям мочеполовой системы.
Посев на трихомониаз
Культуральный метод исследования посев является очень точным методом исследования.
Чтобы получить рост трихомонад в исследуемой культуре, нужно чтобы их было триста – пятьсот особей.

С помощью культурального метода исследования диагностируется симптоматический трихомониаз или его бессимптомные формы.
Для бессимптомного или малосимптомного трихомониаза метод особенно эффективный.
ПЦР на трихомониаз
К молекулярно-генетическим методам диагностики трихомониаза относят ПЦР и другие реакции определения участков ДНК или РНК трихомонады в исследуемом образце.
У ПЦР меньшая чувствительность, чем у культурального метода исследования, порядка пятидесяти пяти – девяноста семи процентов.
Поэтому для повышения точности результата их нужно проводить один за другим, практически, в одно и то же время.
И все равно, при всех своих недостатках, ПЦР метод очень перспективный и эффективный для диагностики, в том числе и трихомониаза.
У него большое будущее.
Микроскопия на трихомониаз
Для проведения микроскопии мы исследуем биоматериал (мазок) под увеличением микроскопа, выявляем в нем трихомонад.
При таком исследовании в мазке можно найти живых трихомонад.
Во время острой фазы трихомониаза, когда много симптомов, метод обладает высокой чувствительностью - порядка семидесяти процентов, а специфичность вообще сто процентов.

Когда от момента взятия биоматериала на анализ прошло более часа или трихомониаз бессимптомный, то подвижных трихомонад очень мало.
Помимо влажных мазков, исследуют и окрашенные.
Исследуют наличие определенным образом окрашенных трихомонад, с характерной только им формой.
Мазок на флору при трихомониазе
При взятии мазка на флору исследуется наличие всех микроорганизмов в мазке, помимо трихомонад, грибов, лактобактерий, возбудителей других ЗППП.
Такое исследование позволяет получить полную микробиологическую картину содержимого в области цервикального канала.
Анализ крови на иммуноглобулины при трихомониазе
Этот анализ делается с целью определения специфических иммуноглобулинов G класса, которые определяются в крови в ответ на внедрение в организм трихомонады.
Показаниями для назначения такого анализа выступают:
- выраженная симптоматика трихомониаза;
- при планировании вынашивания плода, чтобы не допустить осложнения;
- ситуации, когда диагностируется трихомониаз у половых партнеров, женщины с трихомониазом.
Венозную кровь берут материалом для исследования.
Иммуноглобулины выявляют с помощью иммуноферментного анализа (ИФА).
Для проведения анализа необходимо два дня.

Но оценка такого серологического обследования производится только в сочетании с другими методами.
Даже спустя год после инфицирования в крови обнаруживаются специфические иммуноглобулины.
Когда сдавать анализы после заражения трихомонадой
При проведении серологических реакций нужно время, чтобы в крови появились специфические иммуноглобулины.
При постановке других анализов, наоборот, диагностируем не наличие или отсутствие антител, а наличие или отсутствие самого возбудителя трихомониаза.
Когда проходит минимум пять дней после инфицирования, в крови появляются иммуноглобулины класса М.
Их пик приходится на период одна-две недели после инфицирования.
Спустя два-три месяца их уже нет в крови.
Даже если инфицированного не лечить.
В крови появляются иммуноглобулины класса G.
IGM появляются теперь, если трихомониаз обострится.
Только в сочетании с, например, ПЦР методом, серологический метод будет правдивым и информативным.
Когда сдавать анализы после лечения трихомониаза
Влияние антибиотикотерапии на достоверность анализов на выявление трихомонады, да и других ИППП тоже, очень велико.
Для любого вида биоматериала (мочи, мокроты, гинекологических или урологических мазков) существуют такие правила, что анализы проводятся до антибиотикотерапии.
Или спустя десять-четырнадцать дней после проведения курса антибиотикотерапии.
Иногда бывает, что анализ надо сделать срочно, в таком случае лечащий врач должен знать о проводимом лечении антибиотиками.
Если это правило не соблюдать, то мы получим ложноотрицательный результат.
Если антибиотикотерапия проводилась по поводу другого воспалительного инфекционного заболевания, то это отразится на диагностике трихомониаза и эффективном его лечении.
После лечения необходимо сделать контрольные анализы, чтобы убедиться в том, что проведенный курс терапии был эффективным, и трихомонады больше нет в организме.
Для этого применяют чаще всего ПЦР метод, поскольку он позволяет выявить ДНК трихомонады, если она осталась в организме.

Этот метод лучше всего сочетать с бактериологическим методом посева, чтобы проверить, не растут ли трихомонады на питательной среде.
Но нужно помнить, что лечение может снизить количество живых трихомонад, и они не смогут расти на питательной среде.
А после курса полного излечения не будет.
В нативном мазке тоже количество возбудителя маленькое, поэтому будет не диагностировано при микроскопии.
Многие врачи рекомендуют проводить ПЦР диагностику на протяжении 3-6 месяцев после проведенной антибиотикотерапии (единожды, каждый месяц), чтобы не упустить трихомонаду.
Сравнение методов диагностики трихомониаза
Урогенитальный трихомониаз диагностируется различными методами.
В основном, они основаны на выявлении трихомонад в исследуемом образце биоматериала или фрагмента ДНК возбудителя заболевания при диагностике методом ПЦР.
Но это при исследовании мазков.
При серологических реакциях в крови мы обнаруживаем специфические антитела.
Когда отсутствует чёткая клиническая картина, есть хронические и стертые формы, диагностируются только лабораторными методами.
Однозначная интерпретация результатов исследований биоматериала бывает только при острых формах трихомониаза.
Тогда с помощью микробиологического исследования чётко видны в микроскоп живые активные трихомонады.

Хронический трихомониаз диагностируется значительно сложнее.
Трихомонады при этой форме заболевания округлые и неподвижные.
Для получения достоверного лабораторного результата необходимо пройти комплексное лабораторное обследование различными методами.
Конечно, ПЦР метод диагностики очень хорош.
Но для контроля его результатов необходимо использовать и культуральный метод диагностики.
В некоторых случаях не забывать и о серологических методах обследования.
Лечащий врач, с учётом клинической картины и других факторов, решит, какой комплекс анализов нужно сделать при данной клинической картине заболевания.
Для диагностики и лечения трихомониаза обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Целесообразность профилактических осмотров давно и безоговорочно принята специалистами и даже признается большим числом пациентов.
Штатная проверка здоровья помогает избегать длительного и дорогостоящего лечения хронических патологий.
Снижает число обращений к врачу, поводом для которых становятся уже тяжелые часто некоррегируемые осложнения банальных инфекций.
В гинекологический профосмотр для женщин в обязательном порядке включается взятие мазков на гонорею и трихомониаз.

Эти возбудители наиболее часто поражают репродуктивные органы, не давая при этом длительной яркой клинической картины.
Бессимптомное же течение данных патологий - высокие риски для заражения половых партнеров.
Оно также становится причиной вторичного бесплодия или невынашивания беременности.
Мазок на гонорею и трихомониаз
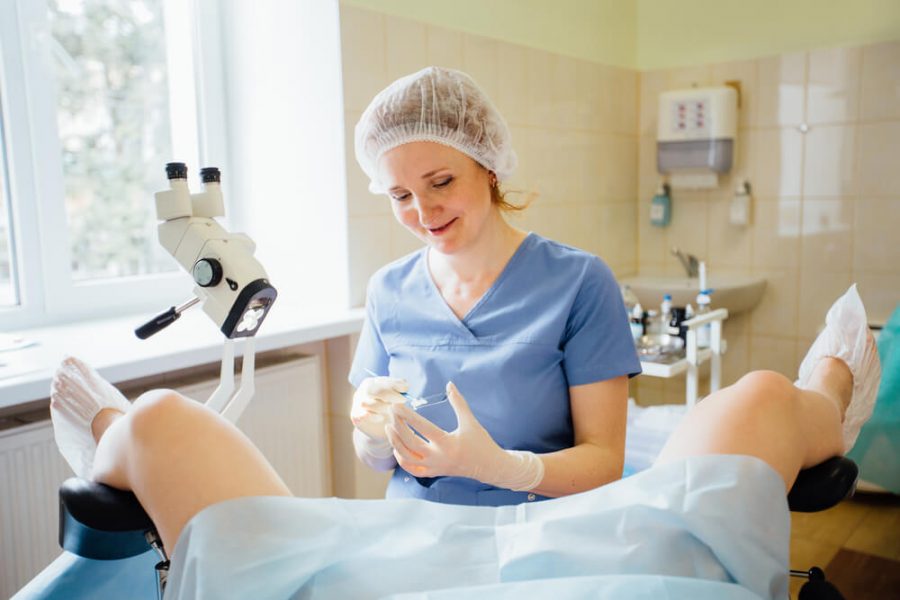
Материал для микроскопического исследования забирается во время осмотра на кресле.
При этом используется гинекологическое зеркало и тампон.
Забирается отделяемое влагалища, шейки матки и уретры.
Затем материал помещается на предметные стекла, которые микроскопируются.
Если мазок показал трихомониаз или гонорею, пациентке предлагается курс антибактериальной терапии с последующим контрольным обследованием.
Может помочь заподозрить мазок трихомониаз у женщин в положении.
Однако, диагноз стоит подтверждать методами ПЦР или бактериального посева.
Помимо обнаружения возбудителя (диплококка, гонококка, трихомонад) в мазках нередко описывают измененные эпителиальные клетки.
Например, выполнен мазок, что значит: “Трихомониаз. Разрушенные клетки эпителия”?
Так описывают последствия воспаления, результатом которого становится появление эпителиальных клеток различной величины, с двумя ядрами.
А также сгруппировавшихся на поверхности плоского эпителия лейкоцитов.
Если же женщина обращается с жалобами:

- на гнойные выделения из влагалища
- дизурию
- дискомфорт в области наружных половых органов
- гнойные выделения из глаз или прямой кишки
- боли в горле
- указывает на половой контакт с больной гонореей
Тогда микроскопии могут подвергаться отделяемое уретры, цервикального канала, боковых сводов влагалища, прямой кишки, ротоглотки, больших вестибулярных и паруретральных желез.
Может ли выявить трихомониаз мазок у мужчин
Обследование мужчины проводится на приеме у уролога или венеролога.
При наличии жалоб у пациента или указания им на факт полового контакта с заведомо больным партнером.
Мазок на трихомониаз у мужчин забирается зондом или тампоном, который на 3 сантиметра вводят в мочеиспускательный канал.
Микроскопия не является абсолютно достоверным методом выявления трихомониаза у мужчин.
Поэтому обязательно выполняется либо культуральный посев, либо ПЦР соскоба эндотелия урогенитального тракта.
Читайте также:

