Акародерматиты при укусах клещей
Обновлено: 18.04.2024
Акариаз - поражение клещами. Диагностика и лечение
Большой отряд клещей относится к классу паукообразных, подтип членистоногих. Медицинское значение имеют гамазоидные, аргасовые, иксодовые и другие клещи. Для клещей характерно наличие хорошо обособленных двух частей тела: небольшой передней — гнатосомы и более значительной по размерам задней части — идиосомы.
Гамазоидные клещи широко распространены в природе. Они живут в норах животных, пещерах, постройках, лесной подстилке и т. д. Оплодотворенная, насосавшаяся крови ирокормителя самка откладывает яйца на влажную землю. Следующая фаза развития — личинка, которая после кровососания переходит в нимфу, а последняя— в половозрелую кровососущую форму — имаго. Гамазоидные клещи участвуют в распространении осповидного риккетсиоза, геморрагических лихорадок, некоторых энцефалитов.
Аргасовые клещи распространены преимущественно в южных районах. Они являются переносчиками клещевого возвратного тифа, Ку-лихорадки, туляремии. Обитают в глинобитных постройках, пещерах, норах животных.
Иксодовые клещи встречаются в лесных, лесостепных и степных районах умеренного климата. Клещи являются переносчиками клещевого энцефалита, геморрагических лихорадок, риккетсиозов, туляремии. Некоторые возбудители сохраняются длительное время и могут переходить из одного поколения клещей в другое.
Гамазоидные крысиные, куриные, мышиные и другие клещи охотно нападают на человека, вызывая болезненное состояние, — акариаз, который клинически проявляется в развитии дерматоза различного характера в месте укуса, в редких случаях в области глаз. В момент укуса ощущается острая боль, переходящая в чувство жжения или зуда, на коже остается геморрагическая точка, находящаяся на инфильтрированном основании. Вокруг этой точки появляется сыпь в виде мелких эритематозных пятен, небольших волдырей или папуловезикул. Сильный зуд может послужить причиной вторичного инфицирования.
Иксодовые клещи вызывают поражение глубоких слоев кожи, характеризующееся выраженной зоной экссудативиого воспаления, глубокими обширными кровоизлияниями и струпом на месте погружения ротовых органов клеща в кожу. Чаще других на человека нападают так называемый собачий клещ и жук-дровосек, живущий на ветвях деревьев. Могут быть поражены различные участки кожи, в том числе и веки. Описан случай вхождения клеша в кожу века у мужчины, спавшего в лесу [Terry J. E., Williams R. E.]. О другом случае обнаружения иксодового клеща на коже нижнего века вблизи ресничного края у девочки 8 лет сообщил L. Bieganowslsi.
Клещ достигал величины 8 мм, свободно свисал нижней частью, вызвал небольшую воспалительную реакцию кожи в месте прикрепления.

С помощью хитиновых кручьев клещи погружаются головкой в дерму кожи. Момент укуса и вхождения клеща в кожу не ощущается, так как выделяемый при укусе слюнный секрет оказывает выраженное анестезирующее действие и обладает свойством свертывать кровь, поэтому клещ может незаметно для человека сосать кровь в течение нескольких дней. Попытка удалить клещ в этом момент обычно оказывается безуспешной: наполненное кровью брюшко лопается, а оторвавшаяся головка остается в толще кожи и нередко служит причиной нагноения.
Аргасовые клещи, являясь паразитами диких и домашних животных, а также птиц, могут вызывать своеобразные поражения кожи человека. Крупный клещ, достигающий 2 см в длину, сохраняет жизнеспособность без питания до 12 лет, нападает на человека обычно ночью. Момент укуса может быть не замечен, а через сутки развиваются выраженные явления воспаления с образованием узелка синюшно-красного цвета. В ближайшие сутки воспаление нарастает, могут развиться общие явления. Клещи, паразитирующие на курах, утках, гусях и голубях, часто нападают на работников птицеферм, обычно в ночное время. Возникающая на месте укуса островоспалительная зудящая эритематозно-папулезная сыпь исчезает в течение 4—5 нед.
Клещи-краснотелки — обширная группа свободно живущих клещей небольших размеров (около 1 мм) ярко-красной окраски. Нападение клещей на человека происходит в период полевых работ, в лесу, саду. Обычно поражаются открытые части тела — лицо, голени, бедра, руки. Клещи активно внедряются в устья волосяных фолликулов, вызывая образование островоспалительной папулы или зудящего узелка.
Лечение и профилактика поражений клещами
Места паразитирования клещей смазывают спиртовыми растворами анилиновых красителей, спиртовым раствором йода. При выраженных островоспалительных явлениях применяют холодные примочки, взбалтываемые взвеси, охлаждающие кремы. При общих явлениях назначают антигистаминные и десенсибилизирующие средства. При осложнении вторичной бактериальной инфекции применяют антибиотики.
При вхождении крупного иксодового клеща глубоко в кожу пораженный участок кожи заливают растительным маслом, так как попытки удалить клещ приводят только к разрыву его тела [Бабаянц Р. С.]. Лишившись воздуха, паразит сам отваливается. Клещей небольших размеров и находящихся поверхностно, в том числе на коже век, удаляют пинцетом [Terry J. E., Williams R. E.]. Рану смазывают спиртовым раствором йода.
С профилактической целью клещей истребляют механическими и химическими способами. Производят очистку построек человека от голубей, обрабатывают курятники, истребляют грызунов.
В целях личной профилактики используют отпугивающие химические средства, надевают специальную защитную или хорошо пригнанную одежду. Важное значение имеют само- и взаимоосмотры, ползающих или присосавшихся клешей немедленно удаляют.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
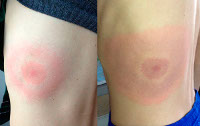
Мигрирующая эритема (хроническая мигрирующая эритема Афцелиуса-Липшютца) – кожное проявление первой стадии боррелиозной инфекции. Возникает в месте укуса заражённого боррелиозом клеща при проникновении возбудителя болезни в кожу со слюной насекомого. Отличительной особенностью эритемы является её постоянное увеличение в размерах с одновременным разрешением гиперемии в центре. Патология диагностируется после консультации врача-инфекциониста с учетом данных иммуноферментного анализа венозной крови на антитела к возбудителю. Лечение – антибиотикотерапия, иногда глюкокортикоиды и антигистаминные средства.
Общие сведения

Причины мигрирующей эритемы
Возбудитель мигрирующей эритемы – боррелия, переносчиком которой является заражённый иксодовый клещ. Существуют природные очаги его обитания, клещ встречается в лесах, прибрежных зонах и парках, где насекомое обитает на стеблях цветов и трав. Заражение человека происходит в момент укуса, когда со слюной клещ впрыскивает в кровь боррелию. Продолжительность пребывания переносчика на коже не имеет значения, инфекционно-аллергический процесс начинает развиваться сразу после проникновения слюны с возбудителем в кровь пациента. Хозяевами боррелий являются домашние или дикие животные, клещ выступает только в роли пожизненного носителя, становясь переносчиком инфекции после укуса заражённого животного.
Укус клеща нарушает целостность кожных покровов. Часть боррелий остаётся в месте внедрения, остальные с током крови и лимфы разносятся ко всем органам и тканям, оседают в лимфатических узлах. Инфекционно-аллергическая эритема является патогномоничным проявлением дебюта болезни Лайма и образуется на коже в первые часы с момента заражения. Вслед за ней через месяц появляется полиорганная симптоматика. Следует отметить тот факт, что в 25% случаев мигрирующая эритема не развивается. Вероятно, это связано с особенностями функционирования иммунной системы организма, силой ответной реакции, количеством проникшего в кожу возбудителя и его вирулентностью.
Боррелия внедряется в кожу, по лимфатическим сосудам проникает в глубокие слои и вызывает воспаление, одновременно сенсибилизируя дерму. В процессе альтерации, экссудации и пролиферации участвуют клетки иммунной и гистиоцитарной системы кожи, лимфоциты и макрофаги. Они связывают боррелии, воспринимая их как чужеродные антигены. Одновременно происходит стимуляция клеточной пролиферации с замещением дефекта ткани в месте укуса клеща.
Симптомы мигрирующей эритемы
Мигрирующая эритема является ключевым признаком, позволяющим установить наличие боррелиоза, поэтому ранняя диагностика этого заболевания чрезвычайно важна. Патологический процесс при возникновении мигрирующей эритемы имеет инкубационный период продолжительностью 32 дня и включает 3 клинические стадии развития: раннюю, диссеминированную и позднюю.
В диссеминированной стадии мигрирующей эритемы боррелии в большом количестве поступают в кровь из лимфоузлов. Эритема увеличивается в размерах. Происходит дополнительная сенсибилизация организма, отмечается снижение иммунитета. Появляются новые множественные уртикарные высыпания и вторичные кольцевидные элементы, возможна доброкачественная лимфоцитома кожи. Присоединяются температура и головная боль, нарастают слабость и бессонница, выявляются неврологические и кардиальные симптомы. Вторая стадия длится от 6 месяцев до 2 лет. При недостаточном иммунном ответе, некорректно рассчитанной дозе лекарственного препарата, высокой вирулентности и большом количестве боррелий заболевание переходит в третью стадию.
Хроническая (поздняя) стадия мигрирующей эритемы характеризуется развитием акродерматита и хронического Лайм-артрита. Наблюдается симметричное поражение суставов, сопровождающееся отеком, ограничением движений, локальной гиперемией и гипертермией. Мигрирующая эритема приобретает фиолетовый оттенок, истончается и атрофируется в центре, через кожу начинают просвечивать сосуды и подлежащие ткани. При этом пятно по-прежнему растёт, увеличиваясь в размерах, но локализуется уже не в месте укуса клеща, а рядом с суставами или на разгибательной поверхности конечностей. Стадия длится годами.
Диагностика мигрирующей эритемы
Быстрота и точность диагностики при мигрирующей эритеме важны для своевременного купирования процесса. Диагноз выставляется коллегиально врачом-дерматологом и врачом-инфекционистом на основании клинической картины и данных анамнеза. Для подтверждения проводят иммуноферментный анализ венозной крови, взятой через 21 день после укуса клеща (раньше антитела не различимы), на антитела к боррелиям. Применяют метод непрямой иммунофлуоресценции (РНИФ), иммуноблоттинг (сочетание электрофореза и ИФА или РИА). Реже используют иммунофлюорометрию и реакцию непрямой агглютинации.
Для исключения менингита и сочетанной инфекции проводят люмбальную пункцию с исследованием спинномозговой жидкости методом ПЦР и ИФА. Патоморфологическая картина неспецифична. Мигрирующую эритему дифференцируют с укусами пчёл и других насекомых, дерматитом, трихофитией, сифилитической розеолой, склеродермией, эритемой Дарье, мигрирующим миазом.
Лечение мигрирующей эритемы
Самолечение исключается. Лечение мигрирующей эритемы патогенетическое, проводится врачом-инфекционистом. Необходимость в местной терапии отсутствует. Во время инкубационного периода превентивно в амбулаторных условиях назначают цефалоспорины, антибиотики тетрациклинового и пенициллинового ряда. Аналогичную терапию продолжают на ранней стадии заболевания. Индивидуальную схему приёма антибактериальных препаратов рассчитывают для каждого пациента на килограмм веса. При возникновении осложнений или резистентности к проводимой терапии осуществляют инъекционное введение антибиотиков в сочетании с антигистаминными средствами. В тяжёлых случаях применяют глюкокортикоиды.
После купирования мигрирующей эритемы пациент обязан находиться на диспансерном наблюдении у врача инфекциониста в течение 1,5-3 лет (в зависимости от тяжести патологического процесса), периодически сдавая анализ крови на титр антител к боррелиям.
Профилактика и пргноз мигрирующей эритемы
Специфической профилактики боррелиоза не существует. Летом, в фазу активной жизнедеятельности клещей, нужно минимизировать риск попадания насекомых на кожу: помнить, что клещи живут в траве, использовать репелленты при выезде на природу, одеваться в светлые одежды, максимально закрывающие кожу от насекомых (длинные рукава, брюки с резинками, высокие сапоги, головные уборы), осматривать кожу по возвращении домой.
При укусе клеща не следует дожидаться развития мигрирующей эритемы. Необходимо снять насекомое с кожи, поместить в герметичный сосуд и сдать на анализ в СЭС. Нужно обратиться к инфекционисту, который может сделать инъекцию интерферона или (реже) назначить профилактический курс антибактериальной терапии. После получения результатов анализа решение о дальнейшем ведении пациента принимает специалист. Прогноз при своевременной диагностике и лечении благоприятный.
Что поможет при укусах насекомых? Препараты при укусов насекомых
Наступила благодатная летняя погода, когда народ в выходные массово выезжает на дачи и пикники, в надежде получить заряд бодрости и здоровья, но зачастую живое общение с природой изрядно отравляют различные кровососы. У воды нас могут подстерегать сплетни, в сырых местах и лесу стоит непрерывный писк комаров, в ягодных местах частенько прячутся осы, шмели и пчелы, а на травниках и кустарниках поджидают свою жертву голодные клещи.
Против летающих и ползающих кровопийц используется широкий арсенал пассивной и активной защиты, который включает в себя сетки на окна, электрические ракетки-мухобойки, специальные костюмы и ультразвуковые отпугиватели, работающие от сети и батареек, фумигаторы, выделяющие пары или дым, губительные для кровососов. Далеко не все из этих средств эффективны так, как указывается обычно в рекламе.
Реакция на укус насекомого у каждого человека индивидуальная. Кто-то с легкостью его переносит и не предпринимает никаких усилий для заживления раны, а кого-то место укуса краснеет, опухает, болит и чешется. При сильном зуде не стоит пытаться избавиться от дискомфорта применяя народные средства, лучше сразу купить в аптеке антигистаминный препарат, способный избавить от боли и отека уже через несколько применений.
Самые эффективные мази и гели от укусов насекомых - "Фенистил гель", "Незулин", "Бепантен плюс", "Левомиколь", "Банеоцин", "Адвантан", "Акридерм", "Гидрокортизон", "Меновазин". Сейчас также в продаже имеются специальные пластыри от укусов, снимающие зуд. Расчесывать места укусов ни в коем случае нельзя, так как можно занести инфекцию с серьезными дальнейшими последствиями.
Если у взрослого или ребенка нет повышенной чувствительности к укусам летающих насекомых, то в качестве первой помощи к укушенным местам можно приложить холод, сделать примочки кусочками бинта, пропитанными водкой или раствором питьевой соды (1 чайная ложка на стакан воды).
В полевых условиях хорошо помогает при укусах прикладывание лепешки из чистой глины, размятых листьев подорожника большого, цветков календулы, тысячелистника, листьев ивы и таволги вязолистной.
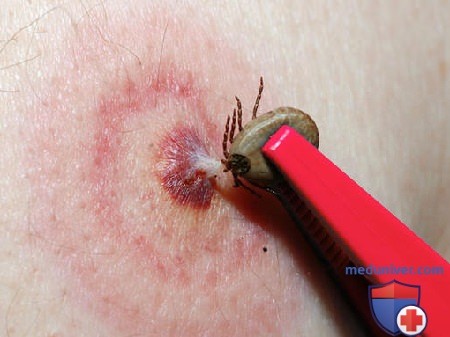
Если в кожу впился клещ, следует его удалить как можно быстрее - с помощью пинцета (лучше использовать специальный выкручиватель) или нитки, после чего клеща желательно сохранить в баночке с влажной тканью и обратиться к врачу, так как этот паразит может быть носителем клещевого энцефалита или боррелиоза. Смазывать впившегося клеща маслом, спиртом, керосином нельзя, так как в момент гибели клещ впрыскивает в кожу все содержимое своего желудка.
За срочной медицинской помощью следует обращаться в следующих случаях:
- если пчела или оса ужалила в область глаза, уха или в губу, язык - отеки и опухоли в этих областях могут угрожать жизни.
- нужно вызвать скорую помощь, если место укуса сильно опухает, поднимается температура, возникает головная боль, нарушается дыхание.
Наиболее часто для защиты от кусачих насекомых применяют различные репелленты в виде лосьонов, мазей и спреев, наносимых на кожу или одежду. Эти средства позволяют держать на расстоянии насекомых в течение нескольких часов, но могут вызывать аллергические высыпания.
Маленьким детям лучше всего надевать специальные антикомариные браслеты, которые пропитаны растительными экстрактами. Они отпугивают кровососов и не вызывают аллергических реакций. Натуральными и достаточно эффективными препаратами для отпугивания комаров и мошки являются эфирные масла лимона, мелиссы, гвоздики, лаванды. Их можно наносить на одежду, добавлять в защитные кремы. Чтобы обезопасить себя от клещей, рекомендуется использовать специальные средства, их убивающие,- акарициды, которые наносят только на верхнюю одежду.
Находясь на природе, особенно с детьми, необходимо соблюдать несложные правила, значительно снижающие вероятность атаки кровососов:
- не ходить по земле босиком, прикрывать одеждой открытые участки ног и рук;
- не оставлять рядом с собой остатки еды, особенно фруктов и овощей, которые активно привлекают ос, шершней и пчел;
- днем в жару не следует находиться рядом с водоемами, так как в это время наиболее активны слепни;
- при прогулках возле леса обязательно заправляйте штаны в носки, а рубашку или куртку в штаны, осматривайте одежду друг у друга каждые 15 минут на предмет заползания клещей. Лучше всего пользоваться светлой одеждой, на которой легче заметить опасного кровососа.
- Вернуться в оглавление раздела "фармакология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Опасность клещей состоит в том, что эти кровососущие насекомые являются переносчиками множества инфекций, причем как бактериальных, так и вирусных, среди которых наиболее опасными являются геморрагические лихорадки, энцефалит и боррелиоз. Традиционное место обитания клещей — лесистая местность, наибольшая активность отмечается в теплое время года, примерно с середины весны до середины лета. В этот период нужно быть особенно внимательным, посещая лес — лучше всего при этом надевать закрытую одежду.
Если все же неприятность произошла, следует знать, как правильно оказать первую помощь в домашних условиях при укусе клеща, чтобы свести возможную опасность к минимуму. При этом необходимо помнить, что тяжелые инфекционные заболевания, которые передаются клещами, проявляются спустя некоторое время после укуса, причем время это может варьироваться в значительных пределах — от нескольких суток до нескольких недель. Лишь когда в течение двух месяцев после укуса клеща никаких неприятных симптомов не появилось, можно утверждать, что опасность миновала.
Укус клеща коварен тем, что часто обнаруживается не сразу, так как сам по себе он не вызывает никаких ощущений, все неприятности начинаются позже. Как правило, человек обнаруживает на себе присосавшегося клеща — укус может длиться от 15 минут до нескольких часов.

Первая помощь при укусе клеща
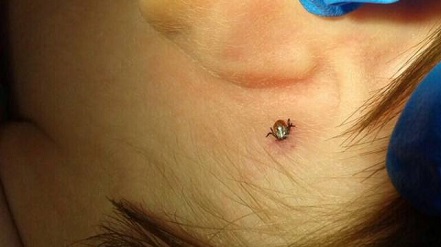
Первое, что необходимо сделать для оказания первой помощи пострадавшему в домашних условия это извлечь клеща. Делать это следует очень осторожно, стараясь не раздавить насекомое, так как в этом случае опасность заражения многократно возрастает.
Для извлечения клеща можно воспользоваться медицинским пинцетом, специальным устройством, продающимся в аптеках, или же петлей, самостоятельно изготовленной из нитки. Насекомое необходимо постараться захватить ближе к голове, извлекать медленно, тянуть перпендикулярно коже, делая при этом покачивающие или слегка вращающие (вывинчивающие) движения.
Извлеченного клеща необходимо поместить в небольшую стеклянную емкость с водой, снабженную плотно закрывающейся крышкой.
После того как была оказана первая помощь и насекомое удалось вынуть полностью, ранку промывают водой с мылом, затем обрабатывают антисептиком. Если хоботок клеща обломался и остался в коже, его не следует выковыривать, через некоторое время — обычно это занимает несколько дней — он выйдет сам. Место укуса обрабатывают так же.
Вопреки нередко описываемым так называемым народным методам, нельзя капать на клеща маслом, спиртом или любой другой жидкостью, а также прижигать его с тем, чтобы у него нарушилось дыхание, и он самостоятельно отпал. В этом случае чрезвычайно высок риск заражения, поскольку при нарушении дыхания насекомое выделяет в ранку слюну, которая, вполне вероятно, содержит огромное количество болезнетворных микроорганизмов.
Что делать с извлеченным клещом?
Если Вы находитесь в регионе, где известны случаи развития клещевого энцефалита или других инфекционных заболеваний, переносимых клещами — то сразу после оказания первой помощи, необходимо отнести извлеченное насекомое в лабораторию на анализ. Адреса лабораторий на территории России можно узнать в Роспотребнадзоре.
Обычно результаты исследования бывают готовы в тот же день или на следующий, и в зависимости от них принимается решение о дальнейших действиях. Если же возможности отнести клеща на анализ нет, тогда следует наблюдать за состоянием здоровья пострадавшего. В том случае, если признаки воспаления на месте укуса исчезли в течение 1-2 дней, вероятность развития какой-либо патологии считается минимальной. Однако если за 2 дня в месте укуса остаются краснота и припухлость, и тем более, если они увеличиваются, необходимо обращаться к врачу безотлагательно. В течение 10 дней после укуса следует измерять и записывать температуру тела.
Повышение температуры в течение этого периода может указывать на начало инфекционного заболевания, в этом случае также необходимо обращаться за медицинской помощью.
Симптомы и лечение заболеваний вызванных укосом клеща
Итак, рассмотрим симптомы и лечение основных заболеваний вызванных укусом клеща.
Клещевой боррелиоз
Боррелиоз (болезнь Лайма) является самым распространенным инфекционным заболеванием, переносимым клещами в Северном полушарии. В России он встречается в лесостепной зоне от Сахалина до Калининграда. Самый частый и заметный симптом боррелиоза — покраснение в месте укуса клеща(эритема), которое, обычно, появляется не ранее чем через неделю после укуса. Покраснение увеличивается в размерах и может достигать нескольких десятков сантиметров в диаметре. При этом центр может светлеть, а покраснение принимать вид кольца. Если покраснение возникло в момент укуса то это, скорее всего, не проявление боррелиоза, а реакция на укус клеща.
- головная боль;
- боль в суставах, мышцах;
- озноб;
- возрастание температуры тела;
- рвота;
- болезненность, зуд и покраснение в месте укуса.

Опасность клещевого боррелиоза проявляется в том, что признаки заражения могут проявиться лишь через несколько месяцев после укуса. За это время в организме произойдут необратимые процессы.
Заболевание протекает в нескольких стадиях:
1 стадия. Основным показателем является место укуса, оно припухает и становится плотным (папула). Оно за несколько дней расширяется и становится похожим на кольцо – в центре кожа светлее, чем по краям (см. фото выше). Причем ободок кольца становится припухлым и как бы приподнимается.
2 стадия наступает, если лечение не последовало. Страдает нервная система, суставы пострадавшего и сердце. Поражен, может быть, любой орган, так как инфекция находится в крови и разносится по всему организму.
3 стадия может длиться месяцами и даже годами. Основные заболевания на третьей стадии:
- поражение кожи (атрофический акродерматит);
- поражение нервной системы (энцефалопатия, энцефаломиелит, полиневропатия);
- ювенильный ревматоидный артрит.
Лечение борриолиоза заключается в госпитализации пострадавшего. На первой стадии прописывают:
- Тетрациклин (антибиотик из группы тетрациклинов);
- биостатики (Левомицетин или Линкомицин);
- Полиглюкином;
- Реополиглюкином.
Если возникает неврологический синдром, его купируют Пиперациллином или Азлоциллином.
Если лечебные процедуры не будут начаты вовремя, не исключен летальный исход.
В отдельных случаях прописывают Бензилпенициллин, который вводят внутривенно или внутримышечно.
Иногда при проведении лечения и применении многих разновидностей препаратов, часть из них можем не подойти организму человека, и последуют аллергические реакции. При появлении аллергии дополнительно выписывают:
- Левомицетин;
- Кларитромицин;
- Эритромицин;
- Сумамед.
Клещевой энцефалит
Клещевой энцефалит — это вирусная инфекция, характеризующаяся лихорадкой, интоксикацией и поражением головного, а иногда и спинного мозга. Заболевание может привести к стойким неврологическим и психиатрическим осложнениям и даже к смерти больного. Традиционные районы распространения клещевого энцефалита — Сибирь, Урал, Дальний Восток. В то же время случаи заражения встречаются и в средней полосе России, Северо-Западном регионе, Поволжье. В Европейской части нашей страны заболеваемость колеблется от 0,02 до 8 случаев на 100 тысяч населения, в Московской области этот показатель на нижней границе.
- слабость в конечностях;
- возрастание температуры тела;
- лихорадка (колебание температуры);
- тошнота;
- онемение лица и шеи;
- пропадает сон (бессонница);
- сильные головные боли;
- воспаление слизистых (конъюнктивит).

Клещевой энцефалит легко спутать с гриппом, этим он и опасен. Симптомы очень схожи. Сам человек может не верно диагностировать заболевание и во время не обратиться к врачу, время будет упущено.
Важно начать лечение в первые часы, после укуса. На 12-14 сутки появляется слабость и озноб, инфекция уже поразила лимфу.
Следующий этап: воздействие на нервную систему. Лечение клещевого энцефалита заключается в соблюдении пастельного режима. В первые два дня обязательно принимать препарат “Иммуноглобулин человеческий“.
Также пострадавшему прописывают следующие препараты:
- Рибонуклеаза;
- Преднизолон;
- кровезаменители, повышающее основной резерв крови и устраняющее ацидоз (Гемодез, Полиглюкин и Реополиглюкин)
- аскорбиновую кислоту
- витамины группы В в таблетках.
Существует опасность развития менингита. Самым благоприятным исходом при заражении энцефалитом будет хроническое недомогание. Организм пострадавшего может сам восстановиться спустя 2 месяца. Если инфекция успела поразить клетки нервной системы, то наступает паралич ног, рук. Возможна глухота или слепота, воспаление мозга, в тяжелых случаях смерть.
Клещевой энцефалит более опасен, чем боррелиоз, однако риск заболеть боррелиозом после укуса клеща значительно выше, чем клещевым энцефалитом.
Как долго заживает укус
Скорость регенерации тканей зависит от индивидуальных особенностей пострадавшего человека. Пациенты с ускоренным восстановлением могут перестать испытывать дискомфорт от ранки после 2–3 дней. Но существуют и случаи, когда шишка от воздействия клеща держится в течение месяца.
В норме укус должен зарасти максимум за 2 недели. При этом не должно наблюдаться повышенное покраснение пораженного участка, нагноение, нагревание. Все это – признаки развития инфекции. При первых симптомах следует обратиться к врачу.
Если ранка не заживает более двух недель, дело может заключаться в одной из следующих причин:
- Заживлению мешает часть клеща, оставшаяся в теле (головка или хоботок).
- Пациент постоянно расчесывает ранку. Зуд возникает на фоне аллергической реакции или занесенной инфекции.
- Развилось воспаление. На его фоне замедлились процессы регенерации. На месте ранки может возникнуть язва или гнойник, который подсыхает очень долго.
Во всех случаях следует обратиться к врачу. Он либо удалит остатки паразита из-под кожи и обработает ранку заживляющим составом, либо назначит терапию, направленную против аллергических реакций и воспаления.
Вакцинация
В настоящее время в России имеются четыре вакцины для иммунизации против клещевого энцефалита, две — отечественного производства и две — импортные.
Все четыре вакцины получены путем репродукции вируса клещевого энцефалита во взвешенной первичной структуре клеток куриных эмбрионов, а также содержат в качестве адъюванта гидроксид алюминия. Это значит, что с большой осторожностью к ним нужно отнестись тем, кто страдает аллергиями, и лицам с неврологическими заболеваниями в анамнезе.
Профилактика укуса клеща
В целях профилактики, особенно в местности, благоприятной для заражения энцефалитом, борриолиозом, эрлихиозом или клещевым тифом, самым эффективным является вакцинация.
Существует две схемы вакцинации; стандартная и ускоренная:
- Стандартная схема выглядит следующим образом: первая доза вакцины ставится в назначенный день, а вторая доза через 5-7 месяцев. Есть вакцины с более коротким промежутком, до трех месяцев. Для того чтобы быть готовым к клещевому пику, первую дозу ставят еще осенью.
- Ускоренная схема отличается от стандартной сроками между дозами. Время между инъекциями сокращается с двух месяцев до 14 дней. Повторить прививку стоит через год, затем срок между ревакцинациями увеличивается до 3 лет.
Следующей мерой безопасности будет одежда, время прогулки и средства для защиты от насекомых:
- Клещи не любят солнце и жару, поэтому активизируются в основном утром и к вечеру.
- Одежда, как говорилось ранее, должна быть максимально закрытой и светлой, чтобы сразу обратить внимание на наличие клеща.
- Если планируете выезд в лес, необходимо позаботиться о своей безопасности и безопасности родных и близких. Голову необходимо покрыть косынкой или шапкой, куртка/кофта должна быть с глухим воротом и лучше с капюшоном, брюки длинные. Эти меры безопасности в разы сократят возможность укусов клещей.
- При планировании прогулки в лесу лучше не забывать о таких методах защиты от насекомых как применение аэрозолей, например бриз-антиклещ (аэрозоль), меделис-комфорт (спрей для детей), gardex-extrime (аэрозоль).
- После завершении прогулки нужно обследовать вещи и голову на предмет отсутствия клещей.
Особенно пристальное внимание необходимо обратить на детей, на чистоту их кожи, также и на закрытых участках тела.
Читайте также:

