Аллерген туляремия что это такое
Обновлено: 18.04.2024
Туляремия - довольно опасное инфекционное заболевание. Патогенные микроорганизмы поражают в первую очередь лимфатическую систему и кожу, реже страдают легкие и слизистые оболочки глаз.
Наиболее склонны к этой инфекции грызуны, зайцы, овцы и некоторые другие животные. Патогенные микроорганизмы попадают в кровоток животного во время укуса некоторых видов клещей. Человек же заражается при контакте с больными животными, например, при свежевании туш, снятии кожи, сборе грызунов и т. д. Кроме того, источником инфекции может быть вода, загрязненная бактериями. В производственных условиях возможно заражение и через дыхательную систему. А вот подхватить болезнь от человека менее вероятно.
В любом случае человек крайне восприимчив к данной разновидности бактериальной инфекции.
Если бактерии проникают в организм через кожу, то в первую очередь поражаются лимфатические узлы - это так называемая бубонная форма болезни. Сопровождается она воспалением паховых, подмышечных или бедренных лимфоузлов.
В некоторых случаях на коже появляется сыпь, а иногда и мелкие язвочки. При поражении слизистых оболочек глаза развивается гнойный конъюнктивит. Если инфекция проникла в организм через зев, то появляются отечность гортани и миндалин, боль в горле, трудности с глотанием.
Конечно же, лечение проводится исключительно в условиях стационара. Пациентам назначают антибактериальную терапию.
Что же касается профилактики, то людям рекомендуют соблюдать индивидуальные меры защиты при охоте и обработке тушек животных; необходимо избегать употребления воды из загрязненных источников, а также не игнорировать правила тепловой обработки мясных продуктов. Кроме того, в эндемичных регионах обязательной является прививка против туляремии, которая дает весьма стойкий иммунитет на пять лет.
Стоит отметить, что при подобном заболевании ни в коем случае нельзя заниматься самолечением. Туляремия может привести к серьезным осложнениям, в частности, артриту, менингиту, энцефалиту, пневмонии и инфекционно-токсическому шоку.
(c) Управление Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека по Ямало-Ненецкому автономному округу, 2006-2022 г.
Инактивированная культура вакцинного штамма Francisella tularensis 15 НИИЭГ — 5×10 8 микробных клеток (м.к.).
Вспомогательные вещества:
Натрия хлорид — 0,45 мг; глицерин (консервант) — 1,5 мг; вода для инъекций — до 0,05 мл.
Не содержит антибиотиков.
В ампуле содержится 20 накожных доз (1 мл), 1 накожная доза — 0,05 мл.
Описание лекарственной формы
Гомогенная суспензия белого цвета с сероватым или желтоватым оттенком, без посторонних включений, при отстаивании разделяющаяся на 2 слоя: верхний — бесцветная прозрачная жидкость, нижний — осадок белого цвета с сероватым или желтоватым оттенком, легко разбивающийся при встряхивании.
Фармакологические свойства
Препарат представляет собой инактивированную нагреванием суспензию культуры вакцинного штамма Francisella tularensis 15 НИИЭГ, в 0,9% растворе натрия хлорида.
Аллерген, используемый для постановки аллергической пробы, вызывает местную специфическую реакцию (гиперемия, инфильтрат) у больных или вакцинированных людей при накожном введении препарата (методом скарификации).
Фармако-терапевтическая группа
Показания
Определение специфического иммунитета и диагностика туляремии.
Противопоказания
1) Гиперчувствительность к туляремийному аллергену;
С целью выявления противопоказаний врач (или фельдшер) в день постановки пробы проводит осмотр и опрос пациента с обязательной термометрией и соответствующим лабораторным обследованием в случае необходимости.
Применение при беременности и кормлении грудью
Применение при беременности и в период грудного вскармливания не изучено. Применение препарата допускается только по жизненным показаниям с учетом возможной пользы для матери и риска для плода или ребенка.
Способ применения и дозы
Накожно (методом скарификации) по 0,05 мл.
Аллергическую пробу ставят на наружной поверхности средней трети левого плеча. Кожу на месте нанесения аллергена предварительно обрабатывают 70% этиловым спиртом.
Вскрытие ампул и процедуру введения препарата осуществляют при строгом соблюдении правил асептики и антисептики. Вскрытая ампула с аллергеном, сохраняемая с соблюдением правил асептики, может быть использована в течение 2 ч.
Перед применением ампулу с препаратом необходимо несколько раз встряхнуть, пока содержащаяся в ней жидкость не станет равномерно мутной. Одну каплю препарата 0,05 мл (1 доза) шприцем вместимостью 1 мл с тонкой иглой наносят на высохшую после обработки кожу. Оспопрививательным пером (скарификатором) через нанесенную каплю делают на коже две параллельные насечки, расстояние между которыми 2–3 мм, длина 8–10 мм. Затем каплю в течение 30 сек втирают в насечки плоской стороной оспопрививательного пера (скарификатора). Насечки не должны быть чрезмерно глубокими или, наоборот, очень поверхностными. После их нанесения должна выступить кровь в виде росинок.
Учет результатов реакции. Через 24 ч должна появиться кожная реакция в виде гиперемии и отека (инфильтрата) вокруг насечек, достигающая максимума через 48–72 ч. После этого реакция должна постепенно угаснуть, исчезая полностью к 7–10–12 дню. На месте насечек к этому времени остаются лишь малозаметные следы. В редких случаях по линии насечек могут появиться везикулы, исчезающие через 2–3 дня.
Учет результатов проводит врач через 48 ч по кожной реакции в виде гиперемии и отека (инфильтрата) на месте нанесения препарата. Для оценки ее интенсивности определяют реагирующий участок кожи по границе гиперемии, измеряя его поперек сделанных насечек. Реакцию считают положительной при наличии гиперемии и инфильтрата кожи не менее 0,5 см. Отрицательной реакцией считают отсутствие кожных проявлений, развитие гиперемии без инфильтрата или наличие гиперемии и инфильтрата менее 0,5 см.
Введение туляремийного аллергена регистрируют в установленных учетных формах с указанием наименования препарата, даты постановки, дозы, названия предприятия-производителя препарата, номера серии, реакции на введение.
Передозировка
Случаи передозировки не установлены.
Меры предосторожности
Учитывая возможность развития анафилактического шока у отдельных высокочувствительных лиц, обследуемый должен находиться под медицинским наблюдением не менее 30 мин. Места проведения пробы должны быть обеспечены средствами противошоковой терапии.
Побочные действия
Частота развития приведенных ниже побочных реакций указана согласно рекомендациям Всемирной организации здравоохранения и включает следующие категории:
Очень часто — ≥ 10%;
После постановки аллергической пробы через 20–30 мин на месте введения аллергена могут возникать местные реакции:
Очень часто — гиперемия;
Часто — отек (инфильтрат), болезненность кожи в месте введения.
У лиц, высоко сенсибилизированных к туляремийному антигену, возможно развитие общих реакций:
Нечасто — головная боль, озноб, недомогание;
Редко — повышение температуры до 38 °С, лимфаденит, боль в суставах.
Пациента необходимо предупредить о возможности развития побочных эффектов, не указанных в инструкции.
Особые указания
Не допускается введение аллергена и прием больных в одном помещении.
Категорически запрещается подкожное или внутрикожное введение препарата.
Не подлежит применению препарат, целостность упаковки которого нарушена, с измененными физическими свойствами (посторонние примеси, не растворяющиеся хлопья), с истекшим сроком годности, при нарушении режима хранения.
Влияние на способность управлять транспортными средствами, механизмами
Некоторые нежелательные реакции, связанные с действием препарата, могут оказывать воздействие на способность управлять транспортными средствами или движущимися механизмами. Для пациентов, у которых наблюдались нежелательные реакции при введении препарата, управление транспортными средствами или движущимися механизмами возможно только после исчезновения симптомов нежелательных реакций.
Взаимодействие
Категорически запрещается проводить постановку аллергической пробы одновременно с введением других вакцин.
Форма выпуска
Суспензия для накожного скарификационного нанесения, 20 доз/мл. По 1 мл (20 накожных доз) в ампуле. По 10 ампул в пачке из картона вместе с инструкцией по применению и ножом ампульным или скарификатором ампульным. При использовании ампул, имеющих кольцо излома или точку для вскрытия, нож ампульный или скарификатор ампульный не вкладывают.
Условия отпуска из аптек
Для лечебно-профилактических учреждений.
Срок годности
2 года. Препарат с истекшим сроком годности применению не подлежит.
Условия хранения
В соответствии с СП 3.3.2.3332-16 при температуре от 2 до 8 °С в недоступном для детей месте. Замораживание не допускается.
Условия транспортирования
В соответствии с СП 3.3.2.3332-16 при температуре от 2 до 8 °С. Замораживание не допускается.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Туляремия: причины появления, симптомы, диагностика и способы лечения.
Определение
Туляремия – это природно-очаговое острое инфекционное заболевание, поражающее лимфатические узлы, кожу, иногда слизистые оболочки глаз, зев, легкие и кишечник.
Причины появления туляремии
Заболевание вызывает бактерия Francisella tularensis. Основными источниками инфекции являются грызуны: полевки, водяные крысы и домовые мыши, а также некоторые млекопитающие и определенные виды птиц.
Механизмов передачи туляремии существует несколько:
- контактный — инфекция проникает через слизистые оболочки рта, глаз и через поврежденную кожу (при соприкосновении с зараженной водой, трупами грызунов и других зараженных животных или птиц);
- трансмиссивный — через укус животного (чаще грызуна) или мух, комаров, клещей, слепней, оленьих кровососок;
- фекально-оральный — бактерии попадают в организм с инфицированной пищей или водой;
- воздушно-пылевой или воздушно-капельный — при вдыхании пыли или воздуха, в которых содержатся бактерии.
От человека к человеку заболевание не передается, т. е. больной для окружающих опасности не представляет.
Классификация заболевания
В зависимости от локализации патологического процесса выделяют: бубонную, язвенно-бубонную, ангинозно-бубонную, абдоминальную, легочную и генерализованную туляремию.
По продолжительности: острая туляремия – до 3 месяцев, затяжная – до 6 месяцев, рецидивирующая.
По степени тяжести туляремия может иметь легкое, среднетяжелое и тяжелое течение.
Симптомы туляремии
Инкубационный период заболевания может продолжаться от трех дней до трех недель, но в среднем составляет около семи суток.
Начальные симптомы, которые продолжаются 2-3 дня, одинаковы для всех форм заболевания: туляремия манифестирует остро: температура тела повышается до 38–40°С, артериальное давление снижается, наблюдается относительная брадикардия. Пациенты жалуются на нарастающую слабость, головную боль, ломоту в теле, тошноту, отсутствие аппетита и нарушение сон. Появляются выраженные мышечные боли и сильная потливость.
В тяжелых случаях человек может испытывать эйфорию, редко наблюдаются бред и галлюцинации. У больного начинаются сильные головные боли и рвота.
Характерными признаками тяжелого течения туляремии считаются отечность и синюшно-багровый цвет лица (особенно мочек ушей, век и губ), покраснение белков глаз с возможным развитием конъюнктивита, носовые кровотечения.
Затем следует период разгара, во время которого сохраняются лихорадка, симптомы интоксикации и присоединяются типичные для каждой конкретной формы проявления болезни.
Если входными воротами инфекции стал кожный покров, развивается бубонная форма, представляющая собой регионарный лимфаденит. Поражаться могут подмышечные, паховые, бедренные лимфатические узлы, при дальнейшем распространении отмечаются вторичные бубоны. Пораженные лимфоузлы увеличены (иногда достигают размера куриного яйца), имеют отчетливые контуры, первоначально болезненны, затем боль уменьшается и стихает. Постепенно бубоны рассасываются (зачастую в течение нескольких месяцев), рубцуются либо нагнаиваются, формируя абсцессы, которые затем вскрываются с образованием свища.
Язвенно-бубонная форма обычно развивается при трансмиссивном заражении. На коже в месте внедрения микроорганизмов появляется сначала пятно, затем папула, превращающаяся в везикулу и пустулу, последняя вскрывается, обнажая небольшую (5-7 мм) малоболезненную язвочку, которую больные нередко вовсе не замечают. Язвочка имеет приподнятые края и покрытое темной корочкой дно, заживает крайне медленно. Параллельно развивается регионарный лимфаденит.
При проникновении возбудителя через конъюнктиву манифестирует язвенно-гнойный конъюнктивит с регионарным лимфаденитом.
Конъюнктивит проявляется покраснением, отеком, болезненностью, ощущением песка в глазах, затем формируются папулезные образования, прогрессирующие в эрозии и язвочки с гнойным отделяемым. Роговица обычно не поражается. Такая форма туляремии часто протекает весьма тяжело и длительно, осложняясь дакриоциститом – воспалением слезного мешка вплоть до флегмоны, но, к счастью, встречается достаточно редко.
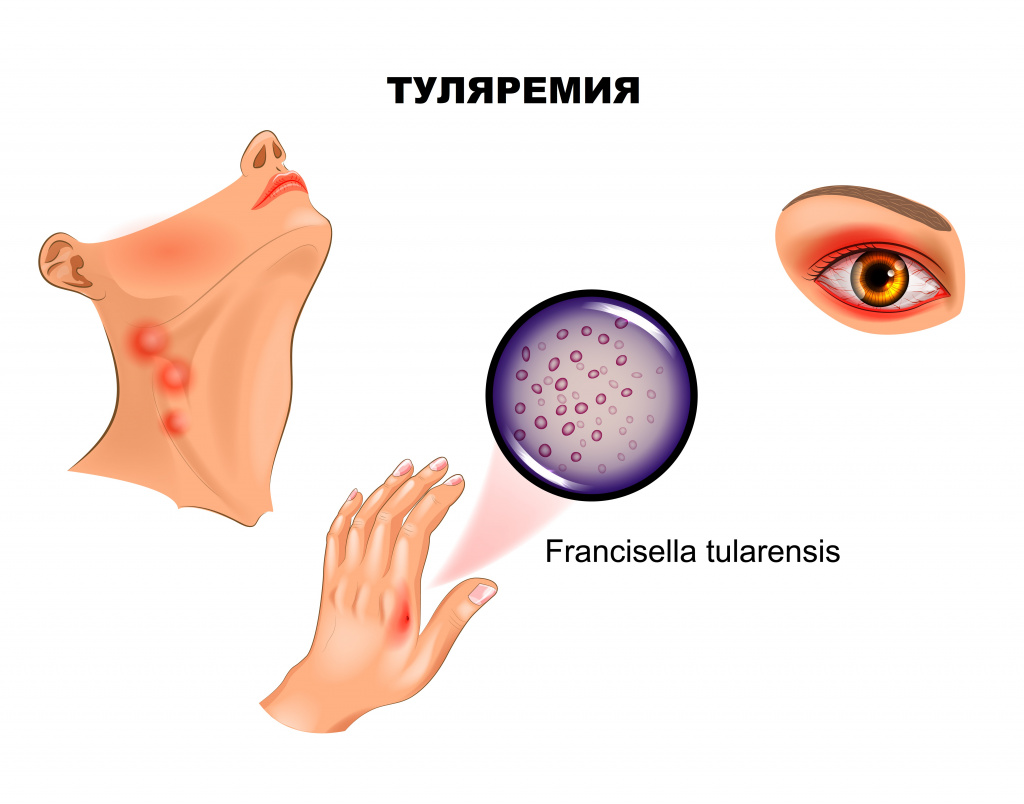
Ангинозно-бубонную форму регистрируют, если воротами инфекции служит слизистая глотки. Клинически проявляется болью в горле, дисфагией (затруднением глотания), при осмотре отмечают гиперемию и отечность миндалин. На поверхности увеличенных, спаянных с окружающей тканью миндалин зачастую виден сероватый, с трудом удаляемый некротический налет. С прогрессированием заболевания на миндалинах формируются язвы, а позднее – рубцы. Лимфаденит при этой форме туляремии развивается в околоушных, шейных и подчелюстных узлах.
При проникновении возбудителя с пищей или водой возникает абдоминальная форма. Для нее характерна боль в животе, тошнота (иногда рвота), отказ от пищи, диарея. Болезненность локализуется в области пупка, отмечается гепатоспленомегалия (увеличение печени и селезенки).
Легочная форма туляремии развивается при вдыхании пыли или аэрозоли, содержащих бактерии, и встречается в двух клинических вариантах: бронхитическом и пневмоническом. Бронхитический вариант (при поражении бронхиальных, паратрахеальных, средостенных лимфатических узлов) характеризуется сухим кашлем, умеренной болью за грудиной и общей интоксикацией, протекает довольно легко, выздоровление обычно наступает через 10-12 дней. Пневмоническая форма имеет длительное, изнуряющее течение и признаки очаговой пневмонии. Пневмоническая туляремия часто осложняется бронхоэктазами (стойким расширением просвета бронхов), плевритом, абсцессами, вплоть до легочной гангрены.
При любой форме туляремии лихорадка держится не более 2-3 недель, и лишь в отдельных случаях – до нескольких месяцев.
В период выздоровления температура тела редко превышает 38°С, но присутствует астенический синдром (отсутствие сил).
Диагностика туляремии
Диагностические мероприятия начинаются с осмотра пациента. Внимание обращают на воспаленные лимфоузлы, повышенную температуру тела, пятна или язвы на коже или слизистых. При обнаружении этих симптомов врач собирает эпидемиологический анамнез: возможный контакт с грызунами, укусы насекомых, купание в открытых водоемах, употребление из них сырой воды.
-
Общий анализ крови. В начале болезни обычно определяется лейкопения (снижение количества лейкоцитов), а затем лейкоцитоз (увеличение количества лейкоцитов). Также отмечается палочкоядерный нейтрофильный сдвиг формулы крови, значительная токсическая зернистость нейтрофилов, взрастает уровень моноцитов и лимфоцитов, снижается количество эозинофилов и повышается СОЭ.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.

Несмотря на разную этиологию, специалисты отмечают схожесть патогенеза и клинических проявлений чумы и туляремии. К тому же туляремия очень заразна: восприимчивость людей к ней составляет почти 100%. В этой связи туляремию иногда называют “малой чумой” и относят к особо опасным инфекциям.
В нашей статье мы расскажем, как менялось отношение специалистов к туляремии, об особенностях этого заболевания и о том, как его держат под контролем в России.
В 1910 году сотрудники противочумной лаборатории в Сан-Франциско, в ходе наблюдения за очагами чумы у грызунов в провинции Туляре, обнаружили у отловленных сусликов припухлости, похожие на бубоны при чуме. Однако чумы у этих животных не выявили!
Болезнь первоначально назвали “чумоподобное заболевание грызунов”, но затем переименовали в “туляремия”; вскоре обнаружили и возбудителя этого заболевания.
Francisella tularensis - грамотрицательная бактерия, возбудитель туляремии, обладает высокой патогенностью и выживаемостью во внешней среде.
Первоначально считалось, что туляремия не опасна для человека, а поражает исключительно животных. Но уже 30-е годы XX века было точно установлено, что туляремией болеют и люди.
Выяснилось, что случаи заболевания человека связаны с эпизоотиями туляремии среди диких гpызунов: сусликов, водяных крыс, зайцев, ондатp, полевок и некоторых других. Эта закономерность указывала на существование природных очагов заболевания с постоянной циркуляцией возбудителя среди восприимчивых животных.
Туляремия - природно-очаговая инфекция.
Природные очаги туляремии находятся на тeppитopии многих стран.
Люди, живущие или работающие на территории природных очагов туляремии, подвержены наибольшему риску заражения. Оно происходит в следующих случаях:
- при укусе человека инфицированными кровососущими членистоногими;
- при соприкосновении с больными животными или их тушками;
- при употреблении продуктов питания и воды (колодезной, горных ручьев и других открытых водоемов), контаминированных возбудителем туляремии от больных грызунов;
- при вдыхании воздушно-пылевого аэрозоля, образующегося при переработке зерна, перекладке сена, соломы, контаминированных возбудителем туляремии от больных грызунов.
Установлено отсутствие передачи инфекции от человека к человеку.
Инкубационный период при туляремии составляет от 1 до 30 суток, но чаще 3-5 дней. Общими для любой из клинических форм являются симптомы интоксикации: выраженное повышение температуры (до 40°C), головная и мышечная боль, озноб, нарастающая слабость, потеря аппетита. Симптомы сохраняются до трех недель. Помимо этого, появляются и дополнительные признаки, по которым туляремия подразделяется на клинические формы:
- Бубонная форма, которая возникает при внедрении микробов через кожу. Увеличиваются ближайшие лимфатические узлы (в виде бубонов), позже в процесс могут вовлекаться и удаленные лимфоузлы.
- Язвенно-бубонная форма чаще развивается при заражении после укуса насекомого. Помимо бубона в месте укуса появляется неглубокая язва с приподнятыми краями, покрытая на дне темной корочкой.
- Глазо-бубонная форма возникает в результате попадания возбудителя через конъюнктиву. Характерны эрозии и язвы конъюнктивы с отделением желтого гноя, бубоны близлежащих лимфоузлов.
- Ангинозно-бубонная форма возникает вследствие употребления инфицированной воды и пищи. Протекает в виде тяжелой ангины с некрозом миндалин, бубонами в подчелюстной, шейной и околоушной областях.
- Абдоминальная форма - результат поражения мезентериальных лимфатических сосудов. Проявляется сильными болями в животе, тошнотой, рвотой, иногда - диареей.
- Легочная форма возникает при вдыхании возбудителя. Могут поражаться лимфоузлы трахеи, бронхов и средостения (более легкий вариант), или развивается очаговая пневмония (протекает довольно тяжело и имеет склонность к развитию осложнений).
- Генерализованная форма туляремии напоминает тяжелый сепсис. Симптомы интоксикации (лихорадка, слабость, озноб, головная боль) выражены максимально. Могут возникнуть спутанность сознания, бред и галлюцинации. Данная форма может сопровождаться появлением стойкой сыпи по всему телу, бубонов различных локализаций, пневмонии. Генерализованная форма туляремии может осложняться инфекционно-токсическим шоком.
Высокая патогенность, тяжесть течения, шиpокая pаспpостpаненность дают основание считать туляремию особо опасной инфекцией.
К мерам профилактики туляремии относятся неспецифические и специфические (вакцинация) мероприятия.
Неспецифическая профилактика при туляремии включает комплекс мер по дератизации (борьба с грызунами - источниками возбудителя) и дезинсекции (борьба с членистоногими - переносчиками возбудителя).
Вакцинацию против туляремии проводят населению, проживающему на неблагополучных по туляремии территориях, а также лицам, подвергающимся риску заражения этой инфекцией (полевые и лесные работы, обработка меха, лабораторная работа с возбудителем и некоторые другие).
Специфическая профилактика (вакцинация) выполняется в соответствии с Календарем профилактических прививок по эпидемическим показаниям.
Туляремия в нашей стране — объект пристального внимания уже почти сто лет.
В СССР возбудитель туляремии впервые был выделен в 1926 г. отечественными врачами С. В. Суворовым, А. А. Вольферц и М. М. Воронковой при обследовании больных людей в очаге на Волге в Астраханской области.
В 1929 году для изучения нового возбудителя в Москве была создана первая специализированная лаборатория. Ее сотрудники участвовали в расследовании нескольких крупных вспышек туляремии с десятками тысяч пострадавших в начале 30-х годов на тeppитopии СССР. А в 1934 году началось создание целой лабораторной сети для борьбы с туляремией на базе учреждений противочумной службы. Их сотрудники детально изучили не только эпидемиологические аспекты туляремии, но и биологию и экологию ее возбудителя. В частности, используя принятые в нашей стране подходы к изучению эпизоотий чумы, а позднее, исходя из созданного в СССР в конце 30-х годов учения о пpиpодной очаговости инфекций, они установили наличие в стране природных очагов туляpемии. Такие лабоpатоpии и сейчас существуют в структуре Роспотребнадзора.
В настоящее время основой профилактики туляремии является постоянный контроль за ее природными очагами и своевременное выявление эпизоотии среди диких животных.
В Российской Федерации осуществляется постоянный эпидемиологический надзор за туляремией.
Структурными подразделениями Роспотребнадзора, входящими в его территориальные управления, центры гигиены и эпидемиологии и противочумные учреждения, выполняется комплекс мероприятий, включающий слежение за эпизоотическими проявлениями туляремии в природных очагах, анализ заболеваемости различных возрастных и профессиональных контингентов населения и состояния иммунной структуры населения с целью проведения профилактических и противоэпидемических мероприятий, направленных на предупреждение заражения людей этой инфекцией. На основании представляемых материалов, Федеральный центр гигиены и эпидемиологии Роспотребнадзора совместно с Противочумным центром Роспотребнадзора составляют прогноз эпизоотического и эпидемического состояния природных очагов туляремии на ближайшие за периодом наблюдения полгода. Консультативно-методическую и практическую помощь в этой работе оказывает Центр по туляремии Минздрава России.
Координацию всех мероприятий по эпидемиологическому надзору за туляремией на территории Российской Федерации, а также контроль выполнения требований к его организации, осуществляет Роспотребнадзор.
Информация о мероприятиях, проводимых в отношении туляремии, регулярно представляется на сайте Роспотребнадзора. Там же ежегодно публикуется Государственный доклад “О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации”, где детально излагаются результаты деятельности ведомства, направленные на борьбу с инфекционными заболеваниями, в том числе, туляремией.
Так, по данным, представленным в Государственном докладе за 2020 год, заболеваемость туляремией у людей в 2020 г. осталась на уровне предыдущего года (по 41 случаю инфицирования в 2019 и 2020 годах), что свидетельствует об эффективности профилактических мероприятий в регионах с проявлениями эпизоотий у животных.
Читайте также:

