Аллергический бронхолегочный аспергиллез что это
Обновлено: 19.04.2024
Диагностика бронхолегочного аспергиллеза. Лечение бронхолегочного аспергиллеза
Сложилось впечатление, что закупорка слизью более распространена в сухих странах мира, включая некоторые штаты Америки и Австралии. Только детальные эпидемиологические исследования с использованием стандартизованных антигенов покажут, действительно ли существуют истинные географические различия или же кажущееся различие в частоте заболеваемости объясняется разными диагностическими методами и понятиями.
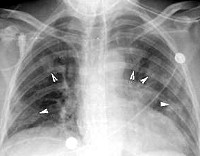
В клинических и иммунологических исследованиях часто подчеркивается наличие быстропроходящих теней на рентгенограмме - или преходящего сегментарного или долевого ателектаза, однако необходимо отметить, что часто имеются и постоянные патологические тени на рентгенограммах. У больпых астмой с положительными кожными пробами и преципитинами против A. fumigatns наблюдаются различные картины, включая сокращение верхних долей (36%), широко распространенные тени, имитирующие криптогенпый фиброзирующий альвеолит (10%), и постоянные узелковые тени (13%) [McCarthy et al., 1970].
Часто постановка диагноза бывает затруднена при наличии таких постоянных рентгенологических изменений, если врач не вспомнит о возможной роли повышенной чувствительности к A. fumigatus. Последнее время у больных астмой описаны другие постоянные изменения на рентгенограммах, включая широко распространенные периферические бронхоэктазы и обширные узелковые тени, причем иммунологические доказательства аспергиллеза атипичны или неполны.
Не всегда легко выделить грибки из мокроты при бронхолегочном аспергиллезе, в некоторых случаях повторные исследования отрицательные, в других случаях больные откашливают характерные пробки, похожие на резину и при серебрении можно обнаружить филаменты мицелия. Кроме того, типична эозипофилия мокроты.
Системное лечение кортикостероидами ведет к быстрому исчезновению периферических теней и задерживает их рецидивировапие [Safirstein et al., 1973]. Аэрозоли, содержащие стероиды и гликат натрия-хрома, не предупреждают рецидивировапие теней, хотя могут быть эффективными против сопутствующей астмы.
Естественное течение бронхолегочного аспергеллеза весьма вариабельно. У некоторых больных бывают только один или два приступа, а у других больных, если они не пользуются кортикостероидами, отмечаются частые рецидивы [Safirstein et al., 1973]. Мы уже упоминали о необратимых последствиях повторяющегося появления теней. Выраженные изменения легочной функции отмечены в недавно опубликованном исследовании, касающемся больных с длительной астмой [Inouye, Turner-Warwick, 1977]. У 30 больных, страдавших астмой в течение минимум 30 лет, необратимая обструкция дыхательных путей, снижение диффузии ФГ10У и потеря эластичности чаще всего наблюдались при наличии бронхолегочного аспергиллеза.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Аллергический бронхолёгочный аспергиллёз – это хроническое заболевание бронхолегочной системы, обусловленное поражением дыхательных путей грибами аспергиллами и характеризующееся развитием в бронхах аллергического воспалительного процесса. Аспергиллез, как правило, возникает у больных бронхиальной астмой, проявляется лихорадкой, кашлем со слизисто-гнойной мокротой, болями в грудной клетке, периодическими приступами удушья. Диагноз устанавливается с учетом данных клинического осмотра, анализов крови и мокроты, рентгенологического исследования легких, аллергологических проб. Лечение проводится с использованием глюкокортикоидов и противогрибковых препаратов.
МКБ-10
Общие сведения
Аллергический бронхолёгочный аспергиллез – это инфекционно-аллергический плесневый микоз, вызванный грибками аспергиллами (как правило, это Aspergillus fumigatus) и проявляющийся развитием дисбактериоза дыхательных путей, аллергического воспаления слизистой оболочки бронхов и последующего фиброза легких. Заболевание возникает преимущественно у больных атопической бронхиальной астмой (90% всех случаев аспергиллеза), а также при муковисцидозе и у лиц с ослабленным иммунитетом.
Впервые заболевание было выявлено и описано в Великобритании в 1952 году среди больных бронхиальной астмой, у которых отмечалось длительное повышение температуры тела. В настоящее время аллергический бронхолегочный аспергиллез встречается чаще у людей в возрасте от 20 до 40 лет и диагностируется у 1-2% больных бронхиальной астмой. Поражение дыхательных путей грибами аспергиллами представляет особую опасность для лиц с врожденным и приобретенным иммунодефицитом.

Причины
Возбудитель аллергического бронхолегочного аспергиллеза – дрожжеподобные грибы из рода аспергилл. Всего известно около 300 представителей этих микроорганизмов, 15 из которых могут вызывать развитие инфекционно-аллергического воспаления при попадании в дыхательные пути. В подавляющем большинстве случаев плесневый микоз в бронхах возникает при проникновении Aspergillus fumigatus.
Распространены аспергиллы повсеместно, споры грибов находятся в воздухе и летом, и зимой. Любимые места обитания этих микроорганизмов – влажная, заболоченная местность, почвы с богатым содержанием органических удобрений, скверы и парки с опавшими листьями, жилые и нежилые помещения с повышенной влажностью воздуха (санузлы, ванные комнаты, подвалы в старых домах), земля комнатных растений, клетки птиц, кондиционеры.
Основными факторами риска, облегчающими развитие аллергического бронхолегочного аспергиллеза, являются наследственная предрасположенность (наличие бронхиальной астмы и других аллергических заболеваний у родственников), длительный контакт с аспергиллами (работа на приусадебном участке, животноводческих фермах, мукомольных предприятиях), снижение защитных сил организма (первичный и вторичный иммунодефицит, хронические заболевания бронхолегочной системы, болезни крови, злокачественные новообразования и др.).
Патогенез
Споры грибов Aspergillus во время вдоха попадают в дыхательные пути, оседают на слизистой оболочке бронхов, прорастают и начинают свою жизнедеятельность. При этом происходит выброс протеолитических ферментов, повреждающих клетки эпителия бронхов. Реакция иммунной системы на антигены аспергилл вызывает образование медиаторов аллергии, синтез иммуноглобулинов E, A и G, развитие воспалительного процесса аллергической природы в бронхах.
Симптомы
При хроническом течении аллергического бронхолегочного аспергиллеза проявления болезни могут быть стертыми – без признаков интоксикации, с периодическим кашлем со слизистой мокротой, в которой могут быть коричневатые включения, небольшой одышкой при физических нагрузках, чувством нехватки воздуха. Если аспергиллез протекает на фоне иммунодефицита, в клинической картине будут присутствовать симптомы основного заболевания (острого лейкоза, туберкулеза легких, саркоидоза, обструктивной болезни легких, злокачественного новообразования конкретной локализации).
Диагностика
Диагноз аллергического бронхолегочного аспергиллеза устанавливает аллерголог-иммунолог и врач-пульмонолог на основании изучения анамнеза, клинической картины заболевания, данных лабораторных и инструментальных исследований, аллергологических проб:
Дифференциальная диагностика аллергического бронхолегочного аспергиллеза проводится с туберкулезом легких, саркоидозом, хронической обструктивной болезнью легких, эозинофильными легочными поражениями другой этиологии.
Лечение бронхолегочного аспергиллеза
Основные направления лечения аспергиллеза с поражением бронхолегочной системы – противовоспалительная терапия, уменьшение сенсибилизации организма и снижение активности аспергилл.
В острый период заболевания назначаются системные глюкокортикостероидные гормоны на протяжении не менее шести месяцев (препарат выбора – преднизолон). Применение глюкокортикостероидов начинают в лечебных дозировках и продолжают до полного рассасывания инфильтратов и нормализации титров антител, после чего переходят на поддерживающий прием еще на протяжении 4-6 месяцев. После полного купирования воспалительного процесса, то есть в стадии ремиссии, начинают проводить противогрибковую терапию амфотерицином B или траконазолом в течение 4-8 недель.
Прогноз и профилактика
Прогноз зависит от частоты и тяжести обострений аспергиллеза, сопутствующего фона. При частых обострениях и наличии других заболеваний в анамнезе существенно страдает качество жизни. Предупредить первичную инвазию позволяет соблюдение правил предосторожности при проведении сельхозработ. В первую очередь это касается лиц с бронхиальной астмой и иммудефицитами. Для профилактики рецидивов аллергического бронхолегочного аспергиллеза необходимо обеспечить максимальное снижение контакта с аспергиллами, а при наличии такой возможности – переезд в высокогорную местность с сухим климатом.
1. Аллергический бронхолегочный аспергиллез/ Кулешов А.В., Чучалин А.Г.// Русский медицинский журнал. - 1997 - №17.
3. Клинические особенности аллергического бронхолегочного аспергиллеза у детей/ Миненкова Т.А. Котов В.С. Мизерницкий Ю.Л. Ружицкая Е.А. Окунева Т.С.// Земский врач.- 2011.

Аллергический бронхолегочный аспергиллез (АБЛА) – это реакция гиперчувствительности к видам Aspergillus (обычнo A. fumigatus), который встречается главным образом у пациентов с бронхиальной астмой, реже – с муковисцидозом. Иммунные реакции на антигены Aspergillus вызывают обструкцию дыхательных путей, при отсутствии лечения – бронхоэктазы и фиброз легких. Жалобы и симптомы соответствуют таковым при бронхиальной астме, также наблюдается продуктивный кашель, иногда – лихорадка и анорексия. Для подтверждения диагноза проводится кожная проба на Aspergillus и определяется уровень IgE, циркулирующих преципитинов и антител к A. fumigatus. Лечение проводится кортикостероидами и итраконазолом при рефрактерном течении заболевания.

Аллергический бронхолегочный аспергиллез (АБЛА) развивается в том случае, если дыхательные пути пациента с бронхиальной астмой Астма Бронхиальная астма – заболевание, характеризующееся диффузным воспалением дыхательных путей с разнообразными пусковыми механизмами, которое приводит к частично или полностью обратимому бронхоспазму. Прочитайте дополнительные сведения или муковисцидозом Муковисцидоз Муковисцидоз является наследственным заболеванием желез внешней секреции, проявляется в первую очередь патологией со стороны желудочно-кишечного тракта и дыхательной системы. Повышенная вязкость. Прочитайте дополнительные сведения колонизируют виды Aspergillus (грибы находятся в почве).
Патофизиология аллергического бронхолегочного аспергиллеза (АБЛА)

По неясным причинам колонизация у этих пациентов вызывает выработку антител (IgE и IgG) и реакции клеточного иммуни-тета (реакции гиперчувствительности Классификация по типам реакций гиперчувствительности Аллергические заболевания (в том числе атопические) и другие реакции гиперчувствительности являются следствием неадекватного или чрезмерно выраженного иммунного ответа на чужеродные антигены. Прочитайте дополнительные сведения I, III и IV типа) на антигены Aspergillus, что приводит к частым, повторным обострениям бронхиальной астмы Диагностика обострений Бронхиальная астма – заболевание, характеризующееся диффузным воспалением дыхательных путей с разнообразными пусковыми механизмами, которое приводит к частично или полностью обратимому бронхоспазму. Прочитайте дополнительные сведения . Со временем, иммунные реакции, в сочетании с прямым токсическим действием гриба, приводят к повреждению дыхательных путей с развитием дилатации и, в конечном счете, бронхоэктазов Бронхоэктазы Бронхоэктазы представляют собой расширение и деструкцию крупных бронхов, вызванные хронической инфекцией и воспалением. Частые причины – муковисцидоз, иммунные нарушения и рецидивирующие инфекции. Прочитайте дополнительные сведения и фиброза. Гистологически заболевание характеризуется обтурацией дыхательных путей слизью, эозинофильной пневмонией Обзор Эозинофильных Заболеваний Легких (Overview of Eosinophilic Pulmonary Diseases) Эозинофильные заболевания легких – это гетерогенная группа заболеваний, характеризующаяся накоплением эозинофилов в альвеолах и/или интерстиции. Также часто отмечается эозинофилия периферической. Прочитайте дополнительные сведения , инфильтрацией альвеолярных перегородок плазматическими и мононуклеарными клетками и увеличением количества бронхиолярных слизистых желез и кубических клеток.
В редких случаях другие грибы, такие как Penicillium, Candida, Curvularia, Helminthosporium и Drechslera, приводят к развитию идентичного синдрома, который носит название аллергический бронхопульмональный микоз; при этом бронхиальная астма или муковисцидоз отсутствуют.
Aspergillus находится в просвете дыхательных путей, но инвазии не происходит. Таким образом, АБПА следует отличать от

Инвазивный аспергиллез Аспергиллез Аспергиллез - оппортунистическая инфекция, которая обычно поражает нижние дыхательные пути и вызвана вдыханием спор нитевидного гриба Aspergillus, которые, как правило, присутствуют в окружающей. Прочитайте дополнительные сведения , который поражает иммуноскомпрометированных больных
Aspergillomas, которые являются скоплением Aspergillus у пациентов с установленными полостными поражениями или кистами легких.

Пневмония, вызываемая Aspergillus, которая встречается редко и возникает у пациентов, которые длительное время принимают низкие дозы преднизона (например, у пациентов с хроническим обструктивным заболеванием легких Хроническая обструктивная болезнь легких (ХОБЛ) Хроническая обструктивная болезнь легких (ХОБЛ) – ограничение воздушного потока, вызванное воспалительным ответом на вдыхаемые токсины, чаще всего сигаретный дым. Менее распространенными причинами. Прочитайте дополнительные сведения )
Несмотря на явные различия, наблюдались совпадающие синдромы.
Симптомы и признаки АБЛА

Симптомы аналогичны таковым при обострении бронхиальной астме Клинические проявления Бронхиальная астма – заболевание, характеризующееся диффузным воспалением дыхательных путей с разнообразными пусковыми механизмами, которое приводит к частично или полностью обратимому бронхоспазму. Прочитайте дополнительные сведения или легочного муковисцидоза Нарушения дыхания Муковисцидоз является наследственным заболеванием желез внешней секреции, проявляется в первую очередь патологией со стороны желудочно-кишечного тракта и дыхательной системы. Повышенная вязкость. Прочитайте дополнительные сведения ; также наблюдается кашель с мокротой грязно-зеленого или коричневого цвета, иногда – кровохарканье. Лихорадка, головная боль и анорексия – частые системные симптомы тяжелого заболевания. Симптомы – это проявления обструкции дыхательных путей, специфичными являются хрипы и удлинение выдоха, которые наблюдаются и при обострении бронхиальной астмы.
Диагностика АБПА
Бронхиальная астма в анамнезе
Рентген грудной клетки или КТ с высоким разрешением
Инъекционная кожная проба сантигенами Aspergillus
AspergillusПреципитины Aspergillus в крови
Положительный посев мокроты на наличие видов Aspergillus (или, реже, других грибков)
Содержание эозинофилов в крови

Заболевание следует заподозрить у пациентов с бронхиальной астмой при частых обострениях, наличии мигрирующих или неразрешающихся инфильтратов по данным рентгенографии органов грудной клетки (за счет ателектаза, обусловленного наличием слизистой пробки и закупорки бронха), признаках бронхоэктазов Диагностика Бронхоэктазы представляют собой расширение и деструкцию крупных бронхов, вызванные хронической инфекцией и воспалением. Частые причины – муковисцидоз, иммунные нарушения и рецидивирующие инфекции. Прочитайте дополнительные сведения по данным визуализирующих методов, положительном результате посева мокроты на A. fumigatus или выраженной эозинофилии периферической крови.

Было предложено несколько диагностических критериев (см. таблицу Диагностические критерии аллергического бронхопульмонального аспергиллеза Диагностические критерии аллергического бронхопульмонального аспергиллеза Аллергический бронхолегочный аспергиллез (АБЛА) – это реакция гиперчувствительности к видам Aspergillus (обычнo A. fumigatus), который встречается главным образом у пациентов с бронхиальной. Прочитайте дополнительные сведения ), но практически в каждом случае оценивают не все критерии.
Когда диагноз уже заподозрен, оптимальным первым шагом будет кожная инъекционная проба с антигенами Aspergillus, но серологическое исследование с помощью реакции преципитации на Aspergillus может быть более практичным первоначальным тестом. Немедленная реакция на пробу есть поводом к измерению уровней сывороточного IgE и антител к Aspergillus (преципитинов), поскольку до 25% пациентов с астмой без аллергического бронхолёгочного аспергиллеза могут иметь положительный кожный тест. Уровень IgE > 1000 нг/мл (> 417 МЕ/мл) и положительная преципитация указывают на диагноз, который должен быть подтвержден измерением специфических иммуноглобулинов к Aspergillus (до 10% здоровых пациентов имеют циркулирующие преципитины). В случае подозрения на АБПА, диагноз подтверждает концентрация специфичных антител IgG и IgE к A. fumigatus, если она, по крайней мере в два раза выше, чем у пациентов без АБПА.
Мокрота и бронхоскопические культуры Aspergillus имеют низкую чувствительность и специфичность для диагностики АБПА и не включены в качестве диагностических критериев.
В случаях, когда результаты анализов расходятся, например, когда уровень IgE в сыворотке повышен, однако не выявлены иммуноглобулины, специфичные к A. fumigatus, анализ следует повторить, и пациента следует наблюдать в течение длительного времени, чтобы подтвердить или опровергнуть диагноз.
Аннотация научной статьи по клинической медицине, автор научной работы — Миненкова Т. А., Котов В. С., Мизерницкий Ю. Л., Ружицкая Е. А., Окунева Т. С.
Аллергический бронхолёгочный аспергиллёз представляетс собой заболевание, вызванное неадекватным ответом иммунной системы на грибы рода Aspergillus. Заболевание наиболее часто наблюдается у пациентов с бронхиальной астмой . В статье содержится обзор литературы по данному заболеванию, а также результаты собственных исследований авторов в детском стационаре.
Похожие темы научных работ по клинической медицине , автор научной работы — Миненкова Т. А., Котов В. С., Мизерницкий Ю. Л., Ружицкая Е. А., Окунева Т. С.
Allergic bronchopulmonary aspergillosis (ABPA) is a condition characterised by an exaggerated response of the immune system to the fungus Aspergillus. It occurs most often in patients with asthma . The article includes a reference review on this disease as well as authors results of ABPA survey in children hospital.
Клинические особенности аллергического бронхолёгочного аспергиллёза у детей
Т.А. Миненкова, В.С. Котов, Ю.Л. Мизерницкий, Е.А. Ружицкая, Т.С. Окунева
Аллергический бронхолёгочный аспергиллёз представляетс собой заболевание, вызванное неадекватным ответом иммунной системы на грибы рода Aspergillus. Заболевание наиболее часто наблюдается у пациентов с бронхиальной астмой. В статье содержится обзор литературы по данному заболеванию, а также результаты собственных исследований авторов в детском стационаре.
Ключевые слова: аллергический бронхолёгочный аспергиллёз, бронхиальная астма, дети
Проблема аллергических заболеваний органов дыхания, ассоциированных с гиперчувствительностью к грибковым аллергенам, ввиду их нарастающей распространённости, нередкой ассоциации с тяжёлым течением и недостаточной эффективностью лечения, является весьма актуальной для педиатрии [1-3, 5, 6, 10, 13, 19, 24].
Среди аллергических заболеваний лёгких, обусловленных сенсибилизацией к грибам, особый интерес представляют аллергические бронхолёгочные микозы. Эти заболевания связаны с гиперчувствительностью организма к антигенам плесневых и дрожжеподобных грибов (Aspergillus, Alternaria, Candida и др.), вегетирующих в бронхах, но не инфильтрирующих лёгочную ткань, в отличие от инвазивных форм микозов, при которых споры грибов проникают через слизистую оболочку в перибронхиальную ткань [1, 3, 7, 15]. Наиболее часто развитие заболевания связано с сенсибилизирующим действием широко распространённых грибов Aspergillus [3, 8, 18, 20, 22, 23]. В таких случаях речь идёт об аллергическом бронхолёгочном аспергиллёзе.
Факторами, способствующими развитию грибковой сенсибилизации у детей, являются неблагоприятные условия проживания: сырость, плесень в жилых помещениях, близость свалок, загрязнённых грибами отходов производства. Обострение аллергических заболеваний, обусловленных сенсибилизацией к грибковым аллергенам, отмечается, главным образом, в дождливые месяцы и чаще развивается в сельской местности - это связано с увеличением в воздухе количества спор грибов в этот период. При этом максимальная концентрация спор наблюдается с июня по октябрь [9, 11, 17, 25].
Гиперчувствительность к антигенам грибов рода Aspergillus проявляется следующей триадой патоморфологических признаков: 1) эозинофильной инфильтрацией; 2) обтурацией сегментарных брон-
хов густым слизистым секретом; 3) неказеозным гра-нулематозом стенки бронхов и перибронхиальной ткани. Помимо этого, у больных с длительным течением заболевания выявляется эктазия бронхов, наполненных слизью и гифами гриба [2, 13, 21, 25].
По своим клиническим и патогенетическим признакам аллергический бронхолёгочный аспергил-лёз выделен в отдельную нозологическую форму (МКБ-10 - В 44). Его особенностью является сочетание инвазивного поражения грибами бронхов среднего калибра с аллергическим ответом одновременно по I и III типу, что клинически проявляется прогрессирующей бронхиальной обструкцией [3, 10, 19]. Таким образом, аллергический бронхолёгочный аспергиллёз как бы сочетает в себе внешние клинические проявления бронхиальной астмы и экзогенного аллергического альвеолита [2, 3, 19, 24].
Обычно при традиционном лечении в течение аллергического бронхолёгочного аспергиллёза выделяют несколько стадий:
• I - бронхиальная астма с высокой эозинофилией;
• II - ремиссия, вызванная применением глюкокортикостероидов;
• III - обострение с образованием летучих инфильтратов в лёгких;
•IV - формирование постоянных инфильтратов и прогрессирование пролиферативных процессов в лёгких;
• V - развитие пневмофиброза с цилиндрическими бронхоэктазами, хроническая лёгочно-сердечная недостаточность [1, 2, 21, 24, 26].
Вопросам диагностики заболеваний, ассоциированных с грибковой сенсибилизацией, в последнее время уделяется пристальное внимание. Основу, безусловно, составляет тщательный сбор анамнеза, клинический осмотр, инструментальные рентгенологические и функциональные методы
исследования лёгких. Особое внимание и первостепенное значение в диагностике по-прежнему уделяется иммунологическим исследованиям. Они, дополняя клинико-рентгенологические и функциональные данные, имеют важное диагностическое значение и позволяют решить вопрос о характере заболевания.
1) бронхиальная обструкция эпизодическая или постоянная;
2) эозинофилия периферической крови;
3) эозинофилия мокроты и бронхоальвеолярного лаважа;
4) положительные серологические пробы с аспер-гиллёзным антигеном;
5) положительные кожные пробы с антигеном
6) летучие или постоянные инфильтраты в лёгких (рентгенологически);
7) центральные бронхоэктазы;
8) резко повышенный уровень общего IgE в крови;
9) наличие специфических IgE- и/или IgG-антител к аспергиллам;
10)культурально выделенный и идентифицированный возбудитель (аспергилл).
В разные периоды аллергического бронхолёгочного аспергиллёза перечисленные признаки обнаруживаются с неодинаковой частотой. Наиболее постоянными и самыми ранними из них являются первые четыре признака. Остальные критерии лишь подтверждают диагноз [9, 14, 18, 21, 23]. Но если иммунологические пробы могут быть проведены в ранние сроки диагностики, то такие клинические признаки, как летучие инфильтраты в лёгких и тем более бронхоэктазы, обнаруживаются лишь в поздних периодах болезни [8, 15, 20]. Выделение возбудителя важно в качестве этиологического подтверждения диагноза, но решающего значения собственно в диагностике аллергического бронхолёгочного ас-пергиллёза не имеет [1, 13, 23, 26].
Результаты собственных исследований
В отечественной педиатрической литературе аллергический бронхолёгочный аспергиллёз у детей впервые был описан Кагановым С.Ю., Нестеренко В.Н., Котовым В.С. в 1994 г. [3]. В клинике пульмонологии Московского НИИ педиатрии и детской хирургии находились под наблюдением 30 детей с аллергическим бронхолёгочным аспергиллёзом в возрасте от 2 до 15 лет. Большая часть наблюдавшихся детей (16 из 30 больных) были в возрасте 9-15 лет.
Анализ анамнестических данных позволил выявить наследственную отягощённость аллергическими заболеваниями у 15 больных. Ближайшие родственники девяти пациентов страдали бронхиальной астмой, троих - поллинозом, ещё у троих детей -лекарственной аллергией.
Неблагоприятные жилищно-бытовые условия, которые способствовали развитию сенсибилизации к грибковым антигенам, выявлены у всех. Вблизи предприятий химической и текстильной промышленности, пивоваренного завода, мясокомбината, хлебозавода, животноводческих и птицеводческих ферм проживали девять пациентов. В помещениях с повышенной влажностью, в том числе на первом этаже с сырым подвалом, проживали восемь больных, в деревянных или саманных домах с печным отоплением - четыре ребёнка. Постоянно содержали в хозяйстве домашних животных (коров, свиней) и домашнюю птицу (кур, гусей, уток) у троих пациентов. Трое городских детей проводили летние месяцы в деревне. У шести детей в доме содержали кошек, собак, морских свинок и/или декоративных птиц и рыбок.
Клиническая картина аллергического бронхолёгочного аспергиллёза характеризовалась рецидивирующим течением. У всех больных отмечались приступы затруднённого дыхания, которые часто повторялись, протекали тяжело, у 23 больных они купировались бронхолитическими препаратами, у семи -только кортикостероидными средствами. Помимо приступов бронхиальной астмы у больных отмечался влажный кашель, сопровождавшийся отхождени-ем слизисто-гнойной мокроты. Характер и количество мокроты значительно варьировали. Приступы кашля наблюдались не только при обострении, но и в периоде ремиссии, были характерной жалобой и обязательным клиническим признаком заболевания.
Периодически у всех наблюдавшихся больных с аллергическим бронхолёгочным аспергиллёзом отмечались кратковременные повышения температуры тела до 39-40 °С, ухудшение общего состояния, слабость, вялость, потеря аппетита, увеличение фи-зикальных изменений в лёгких. При поступлении в отделение клинические проявления дыхательной недостаточности (одышка как правило смешанного характера в покое или при небольшой физической нагрузке) наблюдалась у 15 из 30 детей. У двоих больных и в периоды, свободные от приступов бронхи-
На рентгенограмме грудной клетки у детей с аллергическим бронхолёгочным аспергиллёзом выявлялся широкий диапазон изменений от усиления сосудистого и интерстициального компонента до признаков лёгочного фиброза. У 24 из 30 больных определялись мелкоочаговые или диссеминированные милиарные тени. Инфильтративные тени, охватывающие несколько сегментов, выявлялись у 12 больных, у четырёх из которых они имели быстрое разрешение, а у восьми эти симптомы сохранялись в течение трёх-четырёх недель - даже на фоне кортикостероидной терапии. Проявления обструктивного синдрома наблюдались у 26 детей.
Признаки пневмофиброза выявлены при рентгенологическом обследовании у 20 больных, при этом лёгочный фиброз у 16 детей имел локализованный характер, а у остальных - диффузный. Пневмоскле-ротические изменения проявлялись грубой деформацией лёгочного рисунка, уменьшением объёма лёгочных полей. Восьми больным аллергическим бронхолёгочным аспергиллёзом было проведено бронхографическое обследование, в результате которого у шести из них выявлена деформация бронхов, а у двоих - проксимальные бронхоэктазы - патогномонич-ный признак этого заболевания. Есть предположение, что бронхоэктазы при аллергическом бронхолёгочном аспергиллёзе возникают за счёт осаждения на стенке бронха комплекса аспергиллёзного антигена и антител к нему, что приводит к воспалению и деструкции бронхиальной стенки [13, 21].
При исследовании функции внешнего дыхания сочетание обструктивных и рестриктивных изменений лёгочной функции отмечено у 18 больных, признаки обструктивных нарушений (уменьшение пиковой скорости выдоха, ОФВ1 до 60-70 %) наблюдались у 12 детей.
жены и в мокроте. Плесневые грибы в мокроте были найдены у шести больных, а дрожжеподобные -у одного больного из 30 обследованных.
Для большей части больных (25 детей) было характерно высокое содержание общего ^Е, у шести пациентов уровень его превышал 1000 МЕ/мл. Для уточнения характера сенсибилизации у наблюдавшихся больных проводили определение специфических ^Е-антител к различным группам аллергенов. Необходимо подчеркнуть, что сочетание грибковой сенсибилизации с бытовой, пыльцевой и/или эпидермальной было выявлено у 25 из 30 больных. Сенсибилизация только к грибковым аллергенам отмечена лишь у пяти детей. Специфические ^Е-антитела к грибам выявлены у 22, преципитирующие - у 12, а у 9 детей определялись специфические IgG-антитела к антигенам грибов в сыворотке крови методом !тшипоСАР.
При внутрикожном тестировании чаще всего выявлялась гиперчувствительность к грибам рода Лзрвг-gillus, причём отмечались реакции как немедленного, так и замедленного и полузамедленного типа.
Содержание иммунных комплексов в сыворотке крови у большинства больных было повышено, что может указывать на участие в патогенезе заболевания III типа аллергических реакций.
Таким образом, результаты клинических наблюдений позволяют отметить, что аллергический бронхолёгочный аспергиллёз развивается при наличии сенсибилизации к грибковым аллергенам, которая обычно сочетается с гиперчувствительностью к другим группам аллергенов. Для этого заболевания характерно наличие аллергического воспаления, вызывающего продуктивную реакцию соединительной ткани, приводящую к пневмосклерозу и иногда - к развитию проксимальных бронхоэктазов. При аллергическом бронхолёгочном аспергиллёзе имеет место сочетание клинических проявлений бронхиальной астмы и экзогенного аллергического альвеолита. Обобщая результаты наших наблюдений, следует подчеркнуть, что для аллергического бронхолёгочного аспергиллё-за (микоза) характерно наличие симптомокомплекса, включающего следующие проявления:
• проживание больных в экологически неблагоприятных условиях, способствующих постоянному контакту с грибковыми аллергенами;
• наличие в семьях больных отягощённой аллергическими заболеваниями наследственности;
• затяжное, рецидивирующее течение заболеваний с частыми обострениями;
• периодическое возникновение рецидивирующих инфильтратов в лёгких;
• развитие проксимальных бронхоэктазов;
• наличие положительных кожных реакций на аллергены плесневых грибов;
• повышенный уровень общего ^Е в сыворотке крови, выявление специфических ^Е и IgG-антител к грибам, что свидетельствует об участии
в патогенезе заболевания аллергических реакций I и III типов (по Gell и Coombs);
• выраженная эозинофилия в периферической крови и мокроте;
• наличие плесневых грибов в мокроте.
Лечение аллергического бронхолёгочного аспер-гиллёза представляет значительные трудности. После подтверждения аллергической природы заболевания, вызванной сенсибилизацией к грибковым аллергенам, прежде всего необходимо устранить контакты с причинно-значимыми аллергенами. Медикаментозное лечение детей с аллергическим бронхолёгочным ас-пергиллёзом с применением мембраностабилизирующих (интал, задитен, ксидифон) и бронхолитических препаратов часто оказывается неэффективным, и возникает необходимость включения в комплексное лечение глюкокортикостероидов, назначение которых приводит к прекращению приступов удушья, исчезновению лёгочных инфильтратов и предупреждению рецидивов. Кроме этого, несмотря на неинвазивный характер поражения, в комплексной терапии аллергического бронхолёгочного аспергиллёза в ряде случаев усиленно используют противогрибковые препараты (флуконазол, итраконазол, вориконазол и каспо-фунгин) [4, 12, 14, 20, 24].
1. Аллергические болезни. Диагностика и лечение / под ред. Паттерсон Р и соавт. М.: ГЭОТАР Медицина, 2000.
2. Антонов В.Б., Котов В.С., Мизерницкий Ю.Л. Аллергический бронхолёгочный аспергиллёз / Пульмонология детского возраста: проблемы и решения / под ред. Ю.Л. Мизерницкого, А.Д. Царегородцева. М., 2006.
3. Каганов С.Ю., Нестеренко В.Н., Котов В.С. и соавт. Аллергический бронхолёгочный аспергиллёз у детей // Педиатрия. 1994. №2. С. 4-7.
4. Климко Н.Н., Колбин А.С. Перспективы использования новых системных противогрибковых препаратов в педиатрии // Проблемы медицинской микологии. 2005. № 7. С. 3-11.
5. Котов В.С. Грибковая сенсибилизация у детей при хронических аллергических заболеваниях лёгких и критерии их диагностики / Автореф. дисс. . канд. мед. наук. М., 2002.
6. Миненкова Т.А. Клинико-иммунологические особенности аллергических заболеваний лёгких у детей с грибковой сенсибилизацией и обоснование их антимикотической терапии / Автореф. дисс. . канд. мед. наук. М., 2010.
7. Романюк Ф.П. Микозы у детей, вызываемые условно-патогенными грибами / Автореф. дисс. д-ра мед. наук. Спб., 1998.
8. Agarwal R., Aggarwal A.N., Gupta D. et al. Aspergillus hypersensitivity and allergic bronchopulmonary aspergillosis in patients with bronchial asthma: systematic review and meta-analysis // Int J Tuberc Lung Dis, 2009; 13 (8): 936-944.
9. Amin R., Dupuis A., Aaron S.D. et al. The effect of chronic infection with Aspergillus fumigatus on lung function and hospitalization in patients with cystic fibrosis // Chest, 2010; 137 (1): 171-176.
10. Blandin S., David G. Aspergillosis for the pulmonologist // Rev Pneumol Clin, 2008; 64 (4): 202-210.
11. Chotirmall S.H., Branagan P, Gunaratnam C. et al. Aspergillus/allergic bronchopulmonary aspergillosis in an Irish cystic fibrosis population: a diagnosti-cally challenging entity // Respir Care, 2008; 53 (8): 1035-1041.
12. Glackin L., Leen G., Elnazlr B. et al. Voriconazole In the treatment of allergic bronchopulmonary aspergillosis in cystic fibrosis // Ir Med J, 2009; 102 (1): 29.
13. Greenberger PA., Patterson R. The diagnosis of potencial fatal asthma // N. Engl. Reg. Allergy Proc, 1988; 9: 147.
14. Lewis R.E., Chamilos G., Prince R.A. et al. Prolonged therapeutic response to voriconazole in a case of allergic bronchopulmonary aspergillosis // Arch Bronconeumol, 2007; 43 (1): 49-51.
15. Meza Britez R.L., del Rio Navarro B.E., Ochoa Lopez G. et al. Allergic bronchopulmonary aspergillosis. A report of a case and literature review // Rev Alerg Mex, 2008; 55 (3): 112-116.
16. Osoreda H., Kobayashi H., Kanoh S. et al. Analysis of endobronchial aspergillosis in patients without obvious systemic predisposing factors // Nihon Kokyu-ki Gakkai Zasshi, 2009; 47 (8): 669-674.
17. Pasqualotto A.C., Powell G., Niven R. et al. The effects of antifungal therapy on severe asthma with fungal sensitization and allergic bronchopulmonary aspergillosis // Respirology, 2009; 14 (8): 1121-1127.
18. Rapaka R.R., Kolls J.K. Pathogenesis of allergic bronchopulmonary aspergillosis in cystic fibrosis: current understanding and future directions // Med Mycol, 2009; 47 (1): 1-7.
19. Riscili B.P, Wood K.L. Noninvasive pulmonary Aspergillus infections // Clin Chest Med, 2009; 30 (2): 315-335.
20. Santos A., Loureiro G., Faria E. et al. Itraconazole, an effective adjunctive treatment for allergic bronchopulmonary aspergillosis // J Investig Allergol Clin Immunol, 2009; 19 (5): 404-408.
21. Shah A., Kala J., Sahay S. et al. Frequency of familial occurrence in 164 patients with allergic bronchopulmonary aspergillosis // Ann Allergy Asthma Immunol, 2008; 101 (4): 363-369.
23. Thia L.P Balfour L.M. Diagnosing allergic bronchopulmonary aspergillosis in children with cystic fibrosis // Paediatr Respir Rev, 2009; 19 (1): 37-42.
24. Thompson G.R., Lewis J.S. Pharmacology and clinical use of voriconazole // Expert Opin Drug Metab Toxicol, 2010; 6 (1): 83-94.
25. Van der Ent C.K., Hoekstra H., Rijkers G.T. Successful treatment of allergic bronchopulmonary aspergillosis with recombinant anti-IgE antibody // Thorax, 2007; 62 (3): 276-277.
26. Van Hoeyveld E., Dupont L., Bossuyt X. Quantification of IgG antibodies to Aspergillus fumigatus and pigeon antigens by ImmunoCAP technology: an alternative to the precipitation technique? // Clin Chem, 2006; 52 (9): 1785-1793.
Clinical features of allergic bronchopulmonary aspergillosis in children
T.A. Minenkova, V.S. Kotov, Yu.L. Mizernitsky, E.A. Ruzhit-skaya, T.S. Okuneva
Moscow SRI for Pediatrics and Pediatric Surgery TaLdomskaya st. 2, Moscow, 125412
Allergic bronchopulmonary aspergillosis (ABPA) is a condition characterised by an exaggerated response of the immune system to the fungus Aspergillus. It occurs most often in patients with asthma. The article includes a reference review on this disease as well as authors' results of ABPA survey in children hospital.
Читайте также:

