Аллергический бронхолегочный аспергиллез при муковисцидозе
Обновлено: 24.04.2024
Аннотация научной статьи по клинической медицине, автор научной работы — Миненкова Т. А., Котов В. С., Мизерницкий Ю. Л., Ружицкая Е. А., Окунева Т. С.
Аллергический бронхолёгочный аспергиллёз представляетс собой заболевание, вызванное неадекватным ответом иммунной системы на грибы рода Aspergillus. Заболевание наиболее часто наблюдается у пациентов с бронхиальной астмой . В статье содержится обзор литературы по данному заболеванию, а также результаты собственных исследований авторов в детском стационаре.
Похожие темы научных работ по клинической медицине , автор научной работы — Миненкова Т. А., Котов В. С., Мизерницкий Ю. Л., Ружицкая Е. А., Окунева Т. С.
Allergic bronchopulmonary aspergillosis (ABPA) is a condition characterised by an exaggerated response of the immune system to the fungus Aspergillus. It occurs most often in patients with asthma . The article includes a reference review on this disease as well as authors results of ABPA survey in children hospital.
Клинические особенности аллергического бронхолёгочного аспергиллёза у детей
Т.А. Миненкова, В.С. Котов, Ю.Л. Мизерницкий, Е.А. Ружицкая, Т.С. Окунева
Аллергический бронхолёгочный аспергиллёз представляетс собой заболевание, вызванное неадекватным ответом иммунной системы на грибы рода Aspergillus. Заболевание наиболее часто наблюдается у пациентов с бронхиальной астмой. В статье содержится обзор литературы по данному заболеванию, а также результаты собственных исследований авторов в детском стационаре.
Ключевые слова: аллергический бронхолёгочный аспергиллёз, бронхиальная астма, дети
Проблема аллергических заболеваний органов дыхания, ассоциированных с гиперчувствительностью к грибковым аллергенам, ввиду их нарастающей распространённости, нередкой ассоциации с тяжёлым течением и недостаточной эффективностью лечения, является весьма актуальной для педиатрии [1-3, 5, 6, 10, 13, 19, 24].
Среди аллергических заболеваний лёгких, обусловленных сенсибилизацией к грибам, особый интерес представляют аллергические бронхолёгочные микозы. Эти заболевания связаны с гиперчувствительностью организма к антигенам плесневых и дрожжеподобных грибов (Aspergillus, Alternaria, Candida и др.), вегетирующих в бронхах, но не инфильтрирующих лёгочную ткань, в отличие от инвазивных форм микозов, при которых споры грибов проникают через слизистую оболочку в перибронхиальную ткань [1, 3, 7, 15]. Наиболее часто развитие заболевания связано с сенсибилизирующим действием широко распространённых грибов Aspergillus [3, 8, 18, 20, 22, 23]. В таких случаях речь идёт об аллергическом бронхолёгочном аспергиллёзе.
Факторами, способствующими развитию грибковой сенсибилизации у детей, являются неблагоприятные условия проживания: сырость, плесень в жилых помещениях, близость свалок, загрязнённых грибами отходов производства. Обострение аллергических заболеваний, обусловленных сенсибилизацией к грибковым аллергенам, отмечается, главным образом, в дождливые месяцы и чаще развивается в сельской местности - это связано с увеличением в воздухе количества спор грибов в этот период. При этом максимальная концентрация спор наблюдается с июня по октябрь [9, 11, 17, 25].
Гиперчувствительность к антигенам грибов рода Aspergillus проявляется следующей триадой патоморфологических признаков: 1) эозинофильной инфильтрацией; 2) обтурацией сегментарных брон-
хов густым слизистым секретом; 3) неказеозным гра-нулематозом стенки бронхов и перибронхиальной ткани. Помимо этого, у больных с длительным течением заболевания выявляется эктазия бронхов, наполненных слизью и гифами гриба [2, 13, 21, 25].
По своим клиническим и патогенетическим признакам аллергический бронхолёгочный аспергил-лёз выделен в отдельную нозологическую форму (МКБ-10 - В 44). Его особенностью является сочетание инвазивного поражения грибами бронхов среднего калибра с аллергическим ответом одновременно по I и III типу, что клинически проявляется прогрессирующей бронхиальной обструкцией [3, 10, 19]. Таким образом, аллергический бронхолёгочный аспергиллёз как бы сочетает в себе внешние клинические проявления бронхиальной астмы и экзогенного аллергического альвеолита [2, 3, 19, 24].
Обычно при традиционном лечении в течение аллергического бронхолёгочного аспергиллёза выделяют несколько стадий:
• I - бронхиальная астма с высокой эозинофилией;
• II - ремиссия, вызванная применением глюкокортикостероидов;
• III - обострение с образованием летучих инфильтратов в лёгких;
•IV - формирование постоянных инфильтратов и прогрессирование пролиферативных процессов в лёгких;
• V - развитие пневмофиброза с цилиндрическими бронхоэктазами, хроническая лёгочно-сердечная недостаточность [1, 2, 21, 24, 26].
Вопросам диагностики заболеваний, ассоциированных с грибковой сенсибилизацией, в последнее время уделяется пристальное внимание. Основу, безусловно, составляет тщательный сбор анамнеза, клинический осмотр, инструментальные рентгенологические и функциональные методы
исследования лёгких. Особое внимание и первостепенное значение в диагностике по-прежнему уделяется иммунологическим исследованиям. Они, дополняя клинико-рентгенологические и функциональные данные, имеют важное диагностическое значение и позволяют решить вопрос о характере заболевания.
1) бронхиальная обструкция эпизодическая или постоянная;
2) эозинофилия периферической крови;
3) эозинофилия мокроты и бронхоальвеолярного лаважа;
4) положительные серологические пробы с аспер-гиллёзным антигеном;
5) положительные кожные пробы с антигеном
6) летучие или постоянные инфильтраты в лёгких (рентгенологически);
7) центральные бронхоэктазы;
8) резко повышенный уровень общего IgE в крови;
9) наличие специфических IgE- и/или IgG-антител к аспергиллам;
10)культурально выделенный и идентифицированный возбудитель (аспергилл).
В разные периоды аллергического бронхолёгочного аспергиллёза перечисленные признаки обнаруживаются с неодинаковой частотой. Наиболее постоянными и самыми ранними из них являются первые четыре признака. Остальные критерии лишь подтверждают диагноз [9, 14, 18, 21, 23]. Но если иммунологические пробы могут быть проведены в ранние сроки диагностики, то такие клинические признаки, как летучие инфильтраты в лёгких и тем более бронхоэктазы, обнаруживаются лишь в поздних периодах болезни [8, 15, 20]. Выделение возбудителя важно в качестве этиологического подтверждения диагноза, но решающего значения собственно в диагностике аллергического бронхолёгочного ас-пергиллёза не имеет [1, 13, 23, 26].
Результаты собственных исследований
В отечественной педиатрической литературе аллергический бронхолёгочный аспергиллёз у детей впервые был описан Кагановым С.Ю., Нестеренко В.Н., Котовым В.С. в 1994 г. [3]. В клинике пульмонологии Московского НИИ педиатрии и детской хирургии находились под наблюдением 30 детей с аллергическим бронхолёгочным аспергиллёзом в возрасте от 2 до 15 лет. Большая часть наблюдавшихся детей (16 из 30 больных) были в возрасте 9-15 лет.
Анализ анамнестических данных позволил выявить наследственную отягощённость аллергическими заболеваниями у 15 больных. Ближайшие родственники девяти пациентов страдали бронхиальной астмой, троих - поллинозом, ещё у троих детей -лекарственной аллергией.
Неблагоприятные жилищно-бытовые условия, которые способствовали развитию сенсибилизации к грибковым антигенам, выявлены у всех. Вблизи предприятий химической и текстильной промышленности, пивоваренного завода, мясокомбината, хлебозавода, животноводческих и птицеводческих ферм проживали девять пациентов. В помещениях с повышенной влажностью, в том числе на первом этаже с сырым подвалом, проживали восемь больных, в деревянных или саманных домах с печным отоплением - четыре ребёнка. Постоянно содержали в хозяйстве домашних животных (коров, свиней) и домашнюю птицу (кур, гусей, уток) у троих пациентов. Трое городских детей проводили летние месяцы в деревне. У шести детей в доме содержали кошек, собак, морских свинок и/или декоративных птиц и рыбок.
Клиническая картина аллергического бронхолёгочного аспергиллёза характеризовалась рецидивирующим течением. У всех больных отмечались приступы затруднённого дыхания, которые часто повторялись, протекали тяжело, у 23 больных они купировались бронхолитическими препаратами, у семи -только кортикостероидными средствами. Помимо приступов бронхиальной астмы у больных отмечался влажный кашель, сопровождавшийся отхождени-ем слизисто-гнойной мокроты. Характер и количество мокроты значительно варьировали. Приступы кашля наблюдались не только при обострении, но и в периоде ремиссии, были характерной жалобой и обязательным клиническим признаком заболевания.
Периодически у всех наблюдавшихся больных с аллергическим бронхолёгочным аспергиллёзом отмечались кратковременные повышения температуры тела до 39-40 °С, ухудшение общего состояния, слабость, вялость, потеря аппетита, увеличение фи-зикальных изменений в лёгких. При поступлении в отделение клинические проявления дыхательной недостаточности (одышка как правило смешанного характера в покое или при небольшой физической нагрузке) наблюдалась у 15 из 30 детей. У двоих больных и в периоды, свободные от приступов бронхи-
На рентгенограмме грудной клетки у детей с аллергическим бронхолёгочным аспергиллёзом выявлялся широкий диапазон изменений от усиления сосудистого и интерстициального компонента до признаков лёгочного фиброза. У 24 из 30 больных определялись мелкоочаговые или диссеминированные милиарные тени. Инфильтративные тени, охватывающие несколько сегментов, выявлялись у 12 больных, у четырёх из которых они имели быстрое разрешение, а у восьми эти симптомы сохранялись в течение трёх-четырёх недель - даже на фоне кортикостероидной терапии. Проявления обструктивного синдрома наблюдались у 26 детей.
Признаки пневмофиброза выявлены при рентгенологическом обследовании у 20 больных, при этом лёгочный фиброз у 16 детей имел локализованный характер, а у остальных - диффузный. Пневмоскле-ротические изменения проявлялись грубой деформацией лёгочного рисунка, уменьшением объёма лёгочных полей. Восьми больным аллергическим бронхолёгочным аспергиллёзом было проведено бронхографическое обследование, в результате которого у шести из них выявлена деформация бронхов, а у двоих - проксимальные бронхоэктазы - патогномонич-ный признак этого заболевания. Есть предположение, что бронхоэктазы при аллергическом бронхолёгочном аспергиллёзе возникают за счёт осаждения на стенке бронха комплекса аспергиллёзного антигена и антител к нему, что приводит к воспалению и деструкции бронхиальной стенки [13, 21].
При исследовании функции внешнего дыхания сочетание обструктивных и рестриктивных изменений лёгочной функции отмечено у 18 больных, признаки обструктивных нарушений (уменьшение пиковой скорости выдоха, ОФВ1 до 60-70 %) наблюдались у 12 детей.
жены и в мокроте. Плесневые грибы в мокроте были найдены у шести больных, а дрожжеподобные -у одного больного из 30 обследованных.
Для большей части больных (25 детей) было характерно высокое содержание общего ^Е, у шести пациентов уровень его превышал 1000 МЕ/мл. Для уточнения характера сенсибилизации у наблюдавшихся больных проводили определение специфических ^Е-антител к различным группам аллергенов. Необходимо подчеркнуть, что сочетание грибковой сенсибилизации с бытовой, пыльцевой и/или эпидермальной было выявлено у 25 из 30 больных. Сенсибилизация только к грибковым аллергенам отмечена лишь у пяти детей. Специфические ^Е-антитела к грибам выявлены у 22, преципитирующие - у 12, а у 9 детей определялись специфические IgG-антитела к антигенам грибов в сыворотке крови методом !тшипоСАР.
При внутрикожном тестировании чаще всего выявлялась гиперчувствительность к грибам рода Лзрвг-gillus, причём отмечались реакции как немедленного, так и замедленного и полузамедленного типа.
Содержание иммунных комплексов в сыворотке крови у большинства больных было повышено, что может указывать на участие в патогенезе заболевания III типа аллергических реакций.
Таким образом, результаты клинических наблюдений позволяют отметить, что аллергический бронхолёгочный аспергиллёз развивается при наличии сенсибилизации к грибковым аллергенам, которая обычно сочетается с гиперчувствительностью к другим группам аллергенов. Для этого заболевания характерно наличие аллергического воспаления, вызывающего продуктивную реакцию соединительной ткани, приводящую к пневмосклерозу и иногда - к развитию проксимальных бронхоэктазов. При аллергическом бронхолёгочном аспергиллёзе имеет место сочетание клинических проявлений бронхиальной астмы и экзогенного аллергического альвеолита. Обобщая результаты наших наблюдений, следует подчеркнуть, что для аллергического бронхолёгочного аспергиллё-за (микоза) характерно наличие симптомокомплекса, включающего следующие проявления:
• проживание больных в экологически неблагоприятных условиях, способствующих постоянному контакту с грибковыми аллергенами;
• наличие в семьях больных отягощённой аллергическими заболеваниями наследственности;
• затяжное, рецидивирующее течение заболеваний с частыми обострениями;
• периодическое возникновение рецидивирующих инфильтратов в лёгких;
• развитие проксимальных бронхоэктазов;
• наличие положительных кожных реакций на аллергены плесневых грибов;
• повышенный уровень общего ^Е в сыворотке крови, выявление специфических ^Е и IgG-антител к грибам, что свидетельствует об участии
в патогенезе заболевания аллергических реакций I и III типов (по Gell и Coombs);
• выраженная эозинофилия в периферической крови и мокроте;
• наличие плесневых грибов в мокроте.
Лечение аллергического бронхолёгочного аспер-гиллёза представляет значительные трудности. После подтверждения аллергической природы заболевания, вызванной сенсибилизацией к грибковым аллергенам, прежде всего необходимо устранить контакты с причинно-значимыми аллергенами. Медикаментозное лечение детей с аллергическим бронхолёгочным ас-пергиллёзом с применением мембраностабилизирующих (интал, задитен, ксидифон) и бронхолитических препаратов часто оказывается неэффективным, и возникает необходимость включения в комплексное лечение глюкокортикостероидов, назначение которых приводит к прекращению приступов удушья, исчезновению лёгочных инфильтратов и предупреждению рецидивов. Кроме этого, несмотря на неинвазивный характер поражения, в комплексной терапии аллергического бронхолёгочного аспергиллёза в ряде случаев усиленно используют противогрибковые препараты (флуконазол, итраконазол, вориконазол и каспо-фунгин) [4, 12, 14, 20, 24].
1. Аллергические болезни. Диагностика и лечение / под ред. Паттерсон Р и соавт. М.: ГЭОТАР Медицина, 2000.
2. Антонов В.Б., Котов В.С., Мизерницкий Ю.Л. Аллергический бронхолёгочный аспергиллёз / Пульмонология детского возраста: проблемы и решения / под ред. Ю.Л. Мизерницкого, А.Д. Царегородцева. М., 2006.
3. Каганов С.Ю., Нестеренко В.Н., Котов В.С. и соавт. Аллергический бронхолёгочный аспергиллёз у детей // Педиатрия. 1994. №2. С. 4-7.
4. Климко Н.Н., Колбин А.С. Перспективы использования новых системных противогрибковых препаратов в педиатрии // Проблемы медицинской микологии. 2005. № 7. С. 3-11.
5. Котов В.С. Грибковая сенсибилизация у детей при хронических аллергических заболеваниях лёгких и критерии их диагностики / Автореф. дисс. . канд. мед. наук. М., 2002.
6. Миненкова Т.А. Клинико-иммунологические особенности аллергических заболеваний лёгких у детей с грибковой сенсибилизацией и обоснование их антимикотической терапии / Автореф. дисс. . канд. мед. наук. М., 2010.
7. Романюк Ф.П. Микозы у детей, вызываемые условно-патогенными грибами / Автореф. дисс. д-ра мед. наук. Спб., 1998.
8. Agarwal R., Aggarwal A.N., Gupta D. et al. Aspergillus hypersensitivity and allergic bronchopulmonary aspergillosis in patients with bronchial asthma: systematic review and meta-analysis // Int J Tuberc Lung Dis, 2009; 13 (8): 936-944.
9. Amin R., Dupuis A., Aaron S.D. et al. The effect of chronic infection with Aspergillus fumigatus on lung function and hospitalization in patients with cystic fibrosis // Chest, 2010; 137 (1): 171-176.
10. Blandin S., David G. Aspergillosis for the pulmonologist // Rev Pneumol Clin, 2008; 64 (4): 202-210.
11. Chotirmall S.H., Branagan P, Gunaratnam C. et al. Aspergillus/allergic bronchopulmonary aspergillosis in an Irish cystic fibrosis population: a diagnosti-cally challenging entity // Respir Care, 2008; 53 (8): 1035-1041.
12. Glackin L., Leen G., Elnazlr B. et al. Voriconazole In the treatment of allergic bronchopulmonary aspergillosis in cystic fibrosis // Ir Med J, 2009; 102 (1): 29.
13. Greenberger PA., Patterson R. The diagnosis of potencial fatal asthma // N. Engl. Reg. Allergy Proc, 1988; 9: 147.
14. Lewis R.E., Chamilos G., Prince R.A. et al. Prolonged therapeutic response to voriconazole in a case of allergic bronchopulmonary aspergillosis // Arch Bronconeumol, 2007; 43 (1): 49-51.
15. Meza Britez R.L., del Rio Navarro B.E., Ochoa Lopez G. et al. Allergic bronchopulmonary aspergillosis. A report of a case and literature review // Rev Alerg Mex, 2008; 55 (3): 112-116.
16. Osoreda H., Kobayashi H., Kanoh S. et al. Analysis of endobronchial aspergillosis in patients without obvious systemic predisposing factors // Nihon Kokyu-ki Gakkai Zasshi, 2009; 47 (8): 669-674.
17. Pasqualotto A.C., Powell G., Niven R. et al. The effects of antifungal therapy on severe asthma with fungal sensitization and allergic bronchopulmonary aspergillosis // Respirology, 2009; 14 (8): 1121-1127.
18. Rapaka R.R., Kolls J.K. Pathogenesis of allergic bronchopulmonary aspergillosis in cystic fibrosis: current understanding and future directions // Med Mycol, 2009; 47 (1): 1-7.
19. Riscili B.P, Wood K.L. Noninvasive pulmonary Aspergillus infections // Clin Chest Med, 2009; 30 (2): 315-335.
20. Santos A., Loureiro G., Faria E. et al. Itraconazole, an effective adjunctive treatment for allergic bronchopulmonary aspergillosis // J Investig Allergol Clin Immunol, 2009; 19 (5): 404-408.
21. Shah A., Kala J., Sahay S. et al. Frequency of familial occurrence in 164 patients with allergic bronchopulmonary aspergillosis // Ann Allergy Asthma Immunol, 2008; 101 (4): 363-369.
23. Thia L.P Balfour L.M. Diagnosing allergic bronchopulmonary aspergillosis in children with cystic fibrosis // Paediatr Respir Rev, 2009; 19 (1): 37-42.
24. Thompson G.R., Lewis J.S. Pharmacology and clinical use of voriconazole // Expert Opin Drug Metab Toxicol, 2010; 6 (1): 83-94.
25. Van der Ent C.K., Hoekstra H., Rijkers G.T. Successful treatment of allergic bronchopulmonary aspergillosis with recombinant anti-IgE antibody // Thorax, 2007; 62 (3): 276-277.
26. Van Hoeyveld E., Dupont L., Bossuyt X. Quantification of IgG antibodies to Aspergillus fumigatus and pigeon antigens by ImmunoCAP technology: an alternative to the precipitation technique? // Clin Chem, 2006; 52 (9): 1785-1793.
Clinical features of allergic bronchopulmonary aspergillosis in children
T.A. Minenkova, V.S. Kotov, Yu.L. Mizernitsky, E.A. Ruzhit-skaya, T.S. Okuneva
Moscow SRI for Pediatrics and Pediatric Surgery TaLdomskaya st. 2, Moscow, 125412
Allergic bronchopulmonary aspergillosis (ABPA) is a condition characterised by an exaggerated response of the immune system to the fungus Aspergillus. It occurs most often in patients with asthma. The article includes a reference review on this disease as well as authors' results of ABPA survey in children hospital.
Аспергиллёз лёгких – это заболевание грибковой этиологии, которое поражает все отделы дыхательной системы, протекает в острой или хронической форме, характеризуется разнообразием клинических симптомов, наличием признаков аллергии. Клиническая картина болезни включает кашель, кровохарканье, лихорадку и одышку. Диагноз устанавливается на основании рентгенографии и КТ органов грудной клетки, бронхоскопии, серологической диагностики, лабораторного исследования патологического материала. Назначается консервативное лечение фунгицидами, при необходимости в сочетании с антибиотиками и глюкокортикостероидами. Аспергилломы удаляются хирургическим путём.
МКБ-10

Общие сведения
Аспергиллёз лёгких по распространенности занимает первое место среди лёгочных микозов. 75% всех случаев грибковых поражений респираторного тракта вызваны аспергиллами. Плесневые грибы, провоцирующие развитие болезни, распространены повсеместно. Самое высокое содержание спор аспергилл в окружающей среде отмечается в арабских странах. Их концентрация выше в закрытых помещениях.
Болеют лица, вынужденные контактировать с обсеменённым спорами грибов материалом в силу своей профессиональной деятельности, а также пациенты с иммуносупрессией любого генеза. 20% реципиентов органов и тканей заболевают аспергиллёзом в послеоперационном периоде. У половины из них болезнь приводит к летальному исходу.

Причины
Возбудителями болезни являются плесневые грибы рода Aspergillus. Их споры содержатся в воздухе, почве и воде, мицелий активно растет в условиях повышенной влажности. Споры аспергилл устойчивы к высушиванию и длительно сохраняются в частицах пыли. Распространению способствуют мухи, тараканы и другие насекомые. Люди регулярно сталкиваются с патогенами, многие ежедневно вдыхают споры грибов, однако аспергиллёз лёгких развивается у сравнительно небольшой части населения. Факторами риска возникновения патологии являются:
- Иммунодефицитное состояние. Заболеванию подвержены пациенты с нарушением функций иммунитета. Грибковое поражение часто выявляется у лиц с первичным иммунодефицитом, больных СПИДом, онкологическими болезнями, сахарным диабетом. Трансплантация лёгких осложняется микозом у каждого пятого пациента, несколько реже аспергиллёз развивается у реципиентов костного мозга, поджелудочной железы и почек. Возникновению патологического состояния способствует длительный приём антибактериальных препаратов, кортикостероидов и цитостатиков.
- Хроническая патология лёгких. Излюбленными местами локализации аспергиллом являются полостные образования лёгочной ткани, бронхоэктазы. Заболевание часто диагностируют у больных хроническими формами туберкулёза, онкопатологией дыхательной системы, пациентов с муковисцидозом, ХОБЛ.
- Массивная инвазия аспергилл. Заболевают лица с нормально функционирующей иммунной системой, но работающие в условиях массивного обсеменения внешней среды спорами плесневых грибов. В группу риска входят работники мельниц, птицефабрик, пивоварен, фермеры и представители некоторых других профессий. Споры аспергилл в большом количестве могут содержаться в прядильном сырье, системах вентиляции и кондиционирования воздуха, сантехническом оборудовании.
Патогенез
Экзогенный лёгочный аспергиллёз обычно развивается при вдыхании спор грибов. При выраженной имуносупрессии возможна активация сапрофитных аспергилл, обитающих на коже и слизистых оболочках. Происходит аутоинфицирование. Аспергиллы попадают в дыхательную систему. При полноценном клеточном иммунном ответе наблюдается уничтожение и фагоцитоз гифов грибов.
При массивном попадании грибных спор в организм и/или нарушении функций клеточного иммунитета преобладает гуморальный ответ. Образуются гранулёмы, содержащие гифы патогенных грибов – аспергилломы. Они выявляются в бронхоэктазах, туберкулёзных кавернах и других полостях лёгких, на слизистых оболочках трахеи и бронхов. Такая форма болезни является неинвазивной.
Инвазивный аспергиллёз возникает на фоне выраженного иммунодефицита, при значительном снижении уровня гранулоцитов крови. Грибковая инфекция распространяется гематогенным путём, поражает лёгочную паренхиму, плевру, лимфатические узлы. Образуются множественные гранулёмы в различных органах и тканях. Течение болезни приобретает септический характер. Кроме того, некоторые виды аспергилл продуцируют большое количество микотоксинов, другие – являются мощными аллергенами. Развиваются микотоксикозы и аллергические реакции.
Классификация
Существует несколько классификаций лёгочной формы заболевания. По механизму инфицирования различают экзогенный и эндогенный аспергиллёз бронхолёгочной системы. Процесс может протекать остро и хронически. Некоторые специалисты в сфере пульмонологии отдельно выделяют поражение лёгких и дыхательных путей. Рабочая классификация отражает степень инвазии патогенов, их токсические свойства, локализацию процесса, наличие сенсибилизации организма и особенности течения болезни. Она включает:
- Неинвазивный лёгочный аспергиллёз. Возникают единичные и множественные аспергилломы лёгких с относительно доброкачественным течением.
- Инвазивный аспергиллёз респираторного тракта.Инвазивными легочными формами являются изолированный некротический аспергиллёз бронхов, пневмония, плеврит и хроническая лёгочная диссеминация грибковой этиологии.
- Аллергический аспергиллёз бронхов и лёгких. Гиперчувствительность к грибковым аллергенам приводит к развитию аллергического бронхолегочного аспергиллеза - микогенной бронхиальной астмы и экзогенных аллергических альвеолитов.
Симптомы аспергиллёза лёгких
Неинвазивный аспергиллез
Клиническая картина при микотическом поражении респираторных органов зависит от формы патологического процесса. Для неинвазивных аспергиллом характерно бессимптомное течение. Определить длительность инкубационного периода не представляется возможным. Заболевание обнаруживается случайно при прохождении профилактического рентгенологического обследования лёгких. Появление крови в мокроте свидетельствует о прорастании сосудов мицелием грибов и начале инвазивного процесса.
Инвазивный аспергиллез
При вдыхании большого количества патогенов развивается аспергиллёзный трахеобронхит или интерстициальная пневмония. Клиническим проявлениям предшествует короткий – от 1-3 часов до 3 дней – инкубационный период. Появляется стойкое непрекращающееся ощущение горечи во рту, першение в горле. Отмечается повышение температуры до высоких цифр, сопровождающееся ломотой в костях, ознобом. Для аспергиллёзной пневмонии характерна лихорадка неправильного типа. Температура повышается в утренние часы, снижается до нормальных или субфебрильных значений к вечеру.
Заболевание протекает бурно. Кашель в начале болезни мучительный, носит приступообразный характер, позднее становится продуктивным. Отделяется серо-зелёное или кровянистое содержимое бронхов. Больного мучает одышка даже при небольшой нагрузке. Беспокоят интенсивные боли в грудной клетке, усиливающиеся при дыхании и перемене положения тела.
Выражены симптомы общей интоксикации: слабость, потливость, отсутствие аппетита, повышенная утомляемость, похудание. Определяется учащённое сердцебиение и перебои сердечного ритма. Острому инвазивному лёгочному аспергиллёзу часто сопутствует поражение придаточных пазух носа и макулопапулёзные кожные высыпания.
Хронический аспергиллез
При эндогенном инфицировании лёгочный аспергиллёз принимает первично-хроническое течение. Его клинические проявления отличаются от картины интерстициальной пневмонии вялой симптоматикой с длительным субфебрилитетом, незначительным болевым синдромом. Микоз развивается на фоне персистирующего туберкулёза, саркоидоза, ХОБЛ, другой лёгочной патологии и несколько меняет картину основного заболевания. Пациенты обычно отмечают усиление одышки и кашля, обнаруживают серо-зелёные комочки в мокроте.
Аллергический аспергиллез
Аллергический аспергилёз чаще всего протекает в форме тяжёлой гормональнозависимой бронхиальной астмы. Проявляется частыми дневными и ночными приступами удушья, свистящими хрипами и тяжестью в груди, приступами сухого кашля. Больные аллергическим альвеолитом предъявляют жалобы на нарастающую одышку и отхождение небольшого количества слизистой мокроты. Острая форма альвеолита сопровождается признаками общего недомогания, артралгиями.
Осложнения
Своевременная диагностика и правильно выбранная тактика лечения позволяют добиться выздоровления у 25-50% больных респираторным аспергиллёзом. Осложнения возникают при любой форме заболевания. Их частота и тяжесть напрямую зависят от состояния иммунной системы и наличия фоновых патологий. Аспергиллёз утяжеляет течение основного патологического процесса.
У больных с аспергилломами нередко развивается кровохарканье. 25% таких пациентов погибают от лёгочного кровотечения. Острый инвазивный бронхолёгочный аспергилёз при выраженном снижении иммунитета приводит к возникновению микогенного сепсиса с высокой (50%) летальностью. Хроническое течение осложняется сердечно-легочной недостаточностью и последующей инвалидизацией больного.
Диагностика
Пациенты с лёгочными проявлениями аспергилёза обследуются у пульмонолога. При сборе анамнеза уточняется профессия, наличие хронической бронхолёгочной патологии, первичного или вторичного иммунодефицита. При осмотре и физикальном исследовании выявляются разнообразные неспецифичные симптомы. При аспергиллёзной пневмонии выслушиваются распространённые сухие и влажные мелкопузырчатые хрипы. В остальных случаях аускультативные данные обычно бывают скудными или отражают течение фонового процесса. Основными методами диагностики являются:
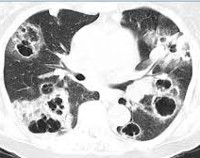
- Лучевая диагностика.Рентгенологическая картина в легких отличается разнообразием. Определяются нестойкие эозинофильные инфильтраты, плотные округлые или шаровидные тени с полостями распада, расположенные преимущественно в верхних долях лёгких, мелкоочаговая диссеминация. Характерным признаком аспергилломы является наличие серповидного просветления в полости округлого или овального образования, которое смещается при изменении положения тела (симптом погремушки). При заполнении полости аспергилломы контрастом грибные массы всплывают (симптом поплавка).
- Лабораторные исследования. В общеклиническом анализе крови отмечается лейкоцитоз, эозинофилия, повышение СОЭ. При микроскопии мокроты, промывных вод бронхов обнаруживаются грибные гифы. Культуральный метод позволяет вырастить колонии аспергилл на питательных средах. С помощью серологических реакций (ИФА, РСК) выявляются антитела к плесневым грибкам. Для пациентов с аллергической формой болезни характерен подъём уровня общего IgЕ. При хроническом аспергилёзе повышается IgG.
- Бронхоскопия. При эндоскопии бронхов определяется деформация трахеобронхиального дерева, признаки катарального воспаления слизистой оболочки бронхов. При попадании бронхоскопа в аспергиллому обнаруживается пушистый налёт серо-жёлтого или зеленоватого цвета, с трудом отделяющийся от стенок полости. Выполняется микроскопия и культуральное исследование полученного патологического материала.
Лёгочный аспергилёз необходимо дифференцировать с заболеваниями опухолевой природы, туберкулёзом, саркоидозом, деструктивной пневмонией другой этиологии. В последнее время микоз часто утяжеляет течение вышеуказанной патологии, поэтому в диагностическом поиске нередко принимают участие фтизиатры и онкологи. Из-за частого поражения патогенами ЛОР-органов все пациенты с подозрением на аспергиллёз направляются на консультацию к оториноларингологу.

КТ ОГК. Полостное объемное образование в нижней доле правого легкого, частично заполненное грибковыми массами.
Лечение аспергиллёза лёгких
Длительность терапии и объём лечебных мероприятий зависят от формы заболевания и состояния иммунитета больного. Аспергиллёз бронхов, нетяжёлая микотическая пневмония у иммунокомпетентных лиц излечиваются за 7-10 дней в амбулаторных условиях. Показаниями к госпитализации являются кровохарканье, длительный эпизод фебрильной лихорадки, затяжной приступный период бронхиальной астмы. Основной группой препаратов, применяющихся для лечения данной патологии, являются с активные в отношении аспергилл антифунгальные средства.
Параллельно осуществляется медикаментозная терапия фонового процесса. Используются антибактериальные препараты и кортикостероидные гормоны. Питание больных аспергиллёзом должно быть полноценным, сбалансированным, высококалорийным. Аспергилломы, сопровождающиеся кровохарканьем, подлежат хирургическому удалению. Выполняется резекция лёгкого или лобэктомия. При выраженной дыхательной недостаточности для профилактики кровотечения в качестве временной меры применяется перевязка соответствующей бронхиальной артерии.
Прогноз и профилактика
При лёгких формах аспергиллёза прогноз благоприятный, наступает полное выздоровление. Хронизация процесса приводит к формированию лёгочного сердца и инвалидности. Выраженный иммунодефицит может способствовать генерализации микоза и закончиться смертью больного. В качестве профилактики лица из групп профессионального риска должны использовать индивидуальные средства защиты и проходить регулярные профилактические осмотры. Пациенты с выраженными нарушениями функций иммунной системы подлежат рациональному трудоустройству и регулярному серологическому обследованию на аспергиллёз. Им запрещается употреблять в пищу продукты с плесенью, долго находиться в сырых и пыльных помещениях.
1. Аспергиллез легких: клинические формы, диагностика, лечение/ Гаврисюк В.К., Кривец В.А.//Украинский пульмонологический журнал – 2015 - №4.
2. Обзор рекомендаций американского общества по инфекционным болезням по лечению аспергиллеза/ Масчан А.А., Клясова Г.А., Веселов А.В.// Клиническая Микробиология и Антимикробная Химиотерапия. – 2008 – Т10, № 2.
3. Клинико-иммунологические особенности неинвазивного аспергиллеза легких: Автореферат диссертации/ Павленко Т.Г. – 2008.
Для цитирования: Каширская Н.Ю., Капранов Н.И., Толстова В.Д. и др. Особенности бронхообструктивного синдрома при муковисцидозе – этиопатогенез и терапия. РМЖ. 2007;4:247.
Муковисцидоз (МВ) – самое частое наследственное заболевание среди лиц белой расы, без соответствующей терапии приводящее к раннему летальному исходу. МВ – заболевание с аутосомно–рецессивным типом наследования, обусловленное моногенной мутацией и характеризующееся поражением экзокринных желез жизненноважных органов и систем.
Литература
1. Капранов Н.И. Муковисцидоз – современное состояние проблемы // Пульмонология – 2006. – Приложение по муковисцидозу. – С.3–11.
2. Капранов Н.И., Каширская Н.Ю., Петрова Н.В. Муковисцидоз: достижения и проблемы на современном этапе. Медицинская генетика 2004; 9: 398–412.
3. Амелина Е.Л, Черняк А.В, Черняев А.Л.. Муковисцидоз: определение продолжительности жизни // Пульмонология – 2001 – №3 – С.61–64
4. Dodge JA, Lewis PA, Stanton M, Wilsher J. Cystic Fibrosis mortality and survival in the United Kingdom, 1947 to 2003 // Eur Respir J. 2006 Dec 20; [Epub ahead of print]
5. Иващенко Т.Э., Баранов В.С. Биохимические и молекулярно–генетические основы патогенеза муковисцидоза. Спб.: Интермедика; 2002;
6. Witt M. Chronic pancreatitis and cystic fibrosis. Gut 2003; Suppl 2:1131–41;
7. Nissim–Rafinia M., Linde L., Kerem B. The CFTR gene: structure, Mutations and specific therapeutic approaches // in Cystic fibrosis in the 21st century. Edited by Bush A., Alton EWFW, Davies J.C., et al. – Prog Respir Res, Basel, Karger. 2006. – V.34. – P.2–10.
8. Cystic Fibrosis. Second edition. Ed. Hodson M.E., Geddes D.M. – Arnold, a member of the Hodder Headline Group, London, UK. – 2000. – Pp.477.
9. Pedreira C.C., Robert R.G., Dalton V. et al. Association of body composition and lung function in children with cystic Fibrosis // Pediatr Pulmonol.– 2005.– Vol.39, №3.– P.276–280.
10. Муковисцидоз. Современные достижения и актуальные проблемы. Метод. рекомендации. Издание второе (первое 2001) переработанное и дополненное / Капранов Н.И., Каширская Н.Ю., Воронкова А.Ю., Шабалова Л.А., Васильева Ю.И., Капустина Т.Ю., Радионович А.М. Толстова В.Д. М.: 2005. – 109с.
11. Черменский А.Г., Гембицкая Т.Е. и др. Функциональные особенности цилиарного эпителия у больных муковисцидозом // 6–Национальный конгресс по муковисцидозу: Тез. докл. – СПб., 2003. – С.40–42.
12. Bates R.D., Nahata M.C. Aerosolized dornase alfa (rhDNase) in cystic fibrosis // J. Clin. Pharm. Therap. – 1995. – Vol.20, №6. – Р.13–15.
13. Armstrong DS, Grimwood K, Cardin JB, et al. Lower airway inflammation in infants and young children with cystic fibrosis // Am J Respir Crit Care Med. – 1997. – Vol.156. P.1197–1204.
14. Nguyen T., Louie S.G., Beringer PM, Gill M.A.. Potential role of macrolide antibiotics in the management of CF lung disease // Curr Opin Pulm Med. – 2002. – Vol.8, №6. – P.521–528.
15. Пухальский А.Л., Шмарина Г.В., Пухальская Д.А., Каширская Н.Ю., Капранов Н.И. Особенности воспалительного процесса у больных муковисцидозом // Пульмонология – 2006. – Приложение по муковисцидозу. – С.81–84.
16. Verhaeghe C, Delbecque K, de Leval L, et al. Early inflammation in the airways of a cystic fibrosis foetus // J Cyst Fibros. 2007 Jan 11; [Epub ahead of print]
17. Van Asperen PP, Manglick P.,Allen H. Mechanisms of bronchial hyperreactivity in cystic fibrosis// Pediatr Pulmonol. 1988;5(3):139–44
18. Tiddens H.A. Detecting early structural lung damage in cystic fibrosis // Pediatric Pulmonology. – 2002.– Vol.34. – P.228–231.
19. Воронкова А.Ю., Шмарина Г.В., Дубовик Л.Г. и др. Дорназа альфа: клинические и лабораторные эффекты // Пульмонология – 2006. – Приложение по муковисцидозу. – С.25–29.
20. Sun F., Tai S., Lim T., et al. Additive effect of dornase alfa and Nacystelyn on transportability and viscoelasticity of cystic fibrosis sputum // Can Respir J. – 2002 Nov–Dec. – V.9(6). – P.401–406.
21. Daviskas E, Anderson SD. Hyperosmolar agents and clearance of mucus in the diseased airway // J Aerosol Med. 2006 Spring;19(1):100–9.
22. Желенина Л.А., Ефимова Н.С., Орлов А.В. и др. Атопия и гиперреактивность бронхов при бронхообструктивном синдроме у больных муковисцидозом // Аллергология. – 2006. – №1. – С.10–14.
23. Dowling R.B., Johnson M., Cole P.J., Wilson R. Effect of fluticasone propionate and salmeterol on Pseudomonas aeruginosa infection of respiratory mucosa in vitro // Eur. Respir. J.– 1999.– Vol. 14, №2. –P. 363–369.
24. Радионович А.М., Каширская Н.Ю., Капранов Н.И. Клиническое значение длительного применения субтерапевтических доз макролидов при хронической синегнойной инфекции у больных муковисцидозом // Пульмонология – 2006. – Приложение по муковисцидозу. – С.40–46.

Аллергический бронхолегочный аспергиллез (АБЛА) – это реакция гиперчувствительности к видам Aspergillus (обычнo A. fumigatus), который встречается главным образом у пациентов с бронхиальной астмой, реже – с муковисцидозом. Иммунные реакции на антигены Aspergillus вызывают обструкцию дыхательных путей, при отсутствии лечения – бронхоэктазы и фиброз легких. Жалобы и симптомы соответствуют таковым при бронхиальной астме, также наблюдается продуктивный кашель, иногда – лихорадка и анорексия. Для подтверждения диагноза проводится кожная проба на Aspergillus и определяется уровень IgE, циркулирующих преципитинов и антител к A. fumigatus. Лечение проводится кортикостероидами и итраконазолом при рефрактерном течении заболевания.

Аллергический бронхолегочный аспергиллез (АБЛА) развивается в том случае, если дыхательные пути пациента с бронхиальной астмой Астма Бронхиальная астма – заболевание, характеризующееся диффузным воспалением дыхательных путей с разнообразными пусковыми механизмами, которое приводит к частично или полностью обратимому бронхоспазму. Прочитайте дополнительные сведения или муковисцидозом Муковисцидоз Муковисцидоз является наследственным заболеванием желез внешней секреции, проявляется в первую очередь патологией со стороны желудочно-кишечного тракта и дыхательной системы. Повышенная вязкость. Прочитайте дополнительные сведения колонизируют виды Aspergillus (грибы находятся в почве).
Патофизиология аллергического бронхолегочного аспергиллеза (АБЛА)

По неясным причинам колонизация у этих пациентов вызывает выработку антител (IgE и IgG) и реакции клеточного иммуни-тета (реакции гиперчувствительности Классификация по типам реакций гиперчувствительности Аллергические заболевания (в том числе атопические) и другие реакции гиперчувствительности являются следствием неадекватного или чрезмерно выраженного иммунного ответа на чужеродные антигены. Прочитайте дополнительные сведения I, III и IV типа) на антигены Aspergillus, что приводит к частым, повторным обострениям бронхиальной астмы Диагностика обострений Бронхиальная астма – заболевание, характеризующееся диффузным воспалением дыхательных путей с разнообразными пусковыми механизмами, которое приводит к частично или полностью обратимому бронхоспазму. Прочитайте дополнительные сведения . Со временем, иммунные реакции, в сочетании с прямым токсическим действием гриба, приводят к повреждению дыхательных путей с развитием дилатации и, в конечном счете, бронхоэктазов Бронхоэктазы Бронхоэктазы представляют собой расширение и деструкцию крупных бронхов, вызванные хронической инфекцией и воспалением. Частые причины – муковисцидоз, иммунные нарушения и рецидивирующие инфекции. Прочитайте дополнительные сведения и фиброза. Гистологически заболевание характеризуется обтурацией дыхательных путей слизью, эозинофильной пневмонией Обзор Эозинофильных Заболеваний Легких (Overview of Eosinophilic Pulmonary Diseases) Эозинофильные заболевания легких – это гетерогенная группа заболеваний, характеризующаяся накоплением эозинофилов в альвеолах и/или интерстиции. Также часто отмечается эозинофилия периферической. Прочитайте дополнительные сведения , инфильтрацией альвеолярных перегородок плазматическими и мононуклеарными клетками и увеличением количества бронхиолярных слизистых желез и кубических клеток.
В редких случаях другие грибы, такие как Penicillium, Candida, Curvularia, Helminthosporium и Drechslera, приводят к развитию идентичного синдрома, который носит название аллергический бронхопульмональный микоз; при этом бронхиальная астма или муковисцидоз отсутствуют.
Aspergillus находится в просвете дыхательных путей, но инвазии не происходит. Таким образом, АБПА следует отличать от

Инвазивный аспергиллез Аспергиллез Аспергиллез - оппортунистическая инфекция, которая обычно поражает нижние дыхательные пути и вызвана вдыханием спор нитевидного гриба Aspergillus, которые, как правило, присутствуют в окружающей. Прочитайте дополнительные сведения , который поражает иммуноскомпрометированных больных
Aspergillomas, которые являются скоплением Aspergillus у пациентов с установленными полостными поражениями или кистами легких.

Пневмония, вызываемая Aspergillus, которая встречается редко и возникает у пациентов, которые длительное время принимают низкие дозы преднизона (например, у пациентов с хроническим обструктивным заболеванием легких Хроническая обструктивная болезнь легких (ХОБЛ) Хроническая обструктивная болезнь легких (ХОБЛ) – ограничение воздушного потока, вызванное воспалительным ответом на вдыхаемые токсины, чаще всего сигаретный дым. Менее распространенными причинами. Прочитайте дополнительные сведения )
Несмотря на явные различия, наблюдались совпадающие синдромы.
Симптомы и признаки АБЛА

Симптомы аналогичны таковым при обострении бронхиальной астме Клинические проявления Бронхиальная астма – заболевание, характеризующееся диффузным воспалением дыхательных путей с разнообразными пусковыми механизмами, которое приводит к частично или полностью обратимому бронхоспазму. Прочитайте дополнительные сведения или легочного муковисцидоза Нарушения дыхания Муковисцидоз является наследственным заболеванием желез внешней секреции, проявляется в первую очередь патологией со стороны желудочно-кишечного тракта и дыхательной системы. Повышенная вязкость. Прочитайте дополнительные сведения ; также наблюдается кашель с мокротой грязно-зеленого или коричневого цвета, иногда – кровохарканье. Лихорадка, головная боль и анорексия – частые системные симптомы тяжелого заболевания. Симптомы – это проявления обструкции дыхательных путей, специфичными являются хрипы и удлинение выдоха, которые наблюдаются и при обострении бронхиальной астмы.
Диагностика АБПА
Бронхиальная астма в анамнезе
Рентген грудной клетки или КТ с высоким разрешением
Инъекционная кожная проба сантигенами Aspergillus
AspergillusПреципитины Aspergillus в крови
Положительный посев мокроты на наличие видов Aspergillus (или, реже, других грибков)
Содержание эозинофилов в крови

Заболевание следует заподозрить у пациентов с бронхиальной астмой при частых обострениях, наличии мигрирующих или неразрешающихся инфильтратов по данным рентгенографии органов грудной клетки (за счет ателектаза, обусловленного наличием слизистой пробки и закупорки бронха), признаках бронхоэктазов Диагностика Бронхоэктазы представляют собой расширение и деструкцию крупных бронхов, вызванные хронической инфекцией и воспалением. Частые причины – муковисцидоз, иммунные нарушения и рецидивирующие инфекции. Прочитайте дополнительные сведения по данным визуализирующих методов, положительном результате посева мокроты на A. fumigatus или выраженной эозинофилии периферической крови.

Было предложено несколько диагностических критериев (см. таблицу Диагностические критерии аллергического бронхопульмонального аспергиллеза Диагностические критерии аллергического бронхопульмонального аспергиллеза Аллергический бронхолегочный аспергиллез (АБЛА) – это реакция гиперчувствительности к видам Aspergillus (обычнo A. fumigatus), который встречается главным образом у пациентов с бронхиальной. Прочитайте дополнительные сведения ), но практически в каждом случае оценивают не все критерии.
Когда диагноз уже заподозрен, оптимальным первым шагом будет кожная инъекционная проба с антигенами Aspergillus, но серологическое исследование с помощью реакции преципитации на Aspergillus может быть более практичным первоначальным тестом. Немедленная реакция на пробу есть поводом к измерению уровней сывороточного IgE и антител к Aspergillus (преципитинов), поскольку до 25% пациентов с астмой без аллергического бронхолёгочного аспергиллеза могут иметь положительный кожный тест. Уровень IgE > 1000 нг/мл (> 417 МЕ/мл) и положительная преципитация указывают на диагноз, который должен быть подтвержден измерением специфических иммуноглобулинов к Aspergillus (до 10% здоровых пациентов имеют циркулирующие преципитины). В случае подозрения на АБПА, диагноз подтверждает концентрация специфичных антител IgG и IgE к A. fumigatus, если она, по крайней мере в два раза выше, чем у пациентов без АБПА.
Мокрота и бронхоскопические культуры Aspergillus имеют низкую чувствительность и специфичность для диагностики АБПА и не включены в качестве диагностических критериев.
В случаях, когда результаты анализов расходятся, например, когда уровень IgE в сыворотке повышен, однако не выявлены иммуноглобулины, специфичные к A. fumigatus, анализ следует повторить, и пациента следует наблюдать в течение длительного времени, чтобы подтвердить или опровергнуть диагноз.
Читайте также:

