Амиксин может помочь при энтеровирусной инфекции
Обновлено: 25.04.2024
Ключевые слова: энтеровирусная инфекция, энтеровирусы, вирусоносительство, бессимптомные формы, полиомиелитоподобные формы, серозный менингит, энерготропная терапия, L-карнитин, Элькар ®
Keywords: enterovirus infection, enteroviruses, carriage of viruses, asymptomatic forms, poliomyelitis-like forms, serous meningitis, energotropic therapy, L-carnitine, Elkar ®
Введение
Актуальность энтеровирусной инфекции (ЭВИ) связана с ее клиническим полиморфизмом, повсеместной распространенностью, широтой и массовостью поражения энтеровирусами (ЭВ) населения, склонностью к вспышечному характеру заболевания.
Особенностью ЭВИ является поражение центральной нервной системы (ЦНС) с развитием полиомиелитоподобных форм. Установлено, что от 18 до 31% случаев поражения ЦНС у детей раннего возраста связано с внутриутробным инфицированием ЭВ [1]. Способность ЭВ к персистенции с формированием аутоиммунного процесса может приводить к гибели плода, самопроизвольным выкидышам и заболеваниям новорожденных.
Для ЭВИ характерна высокая генетическая изменчивость с образованием новых высокопатогенных штаммов и отсутствием стойкого иммунитета. Не менее важным фактором считается способность ЭВ запускать аутоиммунные механизмы с поражением паренхиматозных органов, что зачастую приводит к хронизации процесса [2, 3].
Отсутствие этиотропной терапии ЭВИ и вакцинопрофилактики этой инфекции побуждает к поискам методов патогенетической терапии и ее обоснованию.
Эпидемиология
Энтеровирусы являются одними из самых распространенных патогенов человека. Во всем мире они ежегодно вызывают почти миллиард инфекций у людей [1]. В то же время продолжают появляться все новые серотипы ЭВ, некоторые из которых, как полагают ученые, получены людьми от других приматов [4]. Вследствие высокой генетической изменчивости ЭВ в последние годы обнаружены их новые высокопатогенные штаммы (А71 и D68) [4, 5], вызываемая ими инфекция протекает с респираторными и неврологическими симптомами и характеризуется тенденцией к вспышкам и высокой летальности [1, 4, 6].
По данным литературы, заболеваемость ЭВ типа A71 связана со вспышками hand, foot and mouth disease и редкими поражениями ЦНС в виде энцефалита с поражением ствола мозга. Данные вспышки регистрировались главным образом в Азиатско-Тихоокеанском регионе. В странах Азии также наблюдалась значительная распространенность ЭВ, а именно Коксаки А16 [7]. Выявление ЭВ серотипа D68 связано с развитием респираторных проявлений и дебютом острых вялых параличей в Северной Америке, Европе и Азии в последние 5 лет [8, 9]. В последние годы тяжелые формы заболеваний, вызванных ЭВ типов A71 и D68, регистрировались и в ряде европейских стран [10].
На рисунке представлены данные о заболеваемости детей ЭВИ в целом и заболеваемости серозным менингитом как одной из форм ЭВИ у детей в РФ. Согласно этим данным рост заболеваемости детей ЭВИ не имеет тенденции к снижению. Наоборот, за последние годы, а именно с 2015 по 2019 г., заболеваемость ЭВИ увеличилась почти в 2 раза. Заболеваемость серозным менингитом энтеровирусной этиологии также остается на стабильно высоком уровне.
По эпидемиологическим данным, ЭВИ имеет летне-осеннюю сезонность, хотя спорадические случаи в отдельных регионах России встречаются круглогодично, а максимальная заболеваемость данной инфекцией чаще регистрируется в августе-сентябре [2].
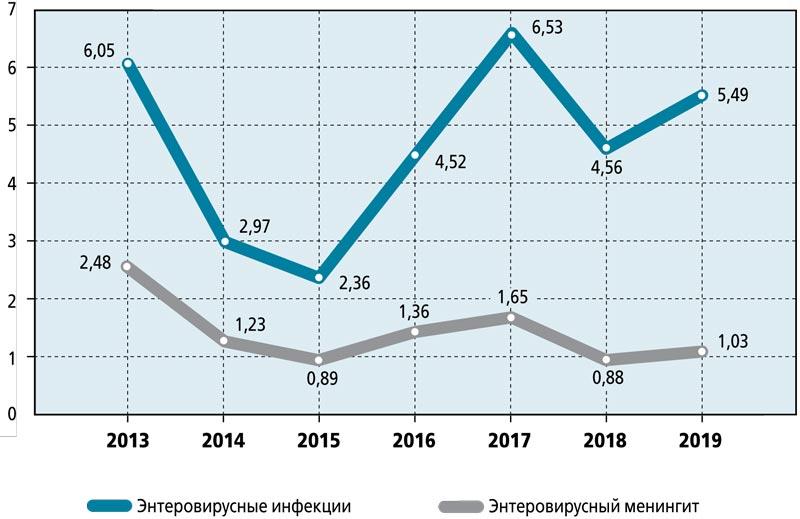
Показатели заболеваемости энтеровирусной (неполио) инфекцией за 2013-2019 гг. по РФ (на 100 тыс. населения)
Этиологическая характеристика энтеровирусов
ЭВ представляют собой род вирусов из семейства пикорнавирусов (Picornaviridae), порядок Picornavirales.
Согласно современной таксономии, основанной на геномных и биологических свойствах вирусов, ЭВ делятся на 15 видов, из которых ЭВ видов А-D и риновирусы видов A-C заражают человека [3, 5]. Это одна из самых многочисленных групп вирусов, включающая полиовирус, неполиомиелитные энтеровирусы, вирус гепатита А и риновирусы A, B, C.
Семейство характеризуется икосаэдрической симметрией капсида и одноцепочечной + РНК как носителя наследственной информации [1, 5]. Название ЭВ связано с их репродукцией в желудочно-кишечном тракте, однако энтерит они вызывают редко.
Клиническая картина
В классификации ЭВИ выделяют типичные и атипичные формы. Клиническая классификация представлена в таблице.
Клиническая классификация форм энтеровирусной инфекции
Клиническая картина ЭВИ характеризуется полиморфизмом симптомов – от 3- и 5-дневной лихорадки, респираторных поражений дыхательной системы, экзантемных форм до более грозных проявлений, паралитических полиомиелитоподобных форм. Инкубационный период длится от 2 до 35 дней, в среднем 7-10 дней.
ЭВИ может протекать в виде поражения дыхательной системы – герпангины, ринита, фарингита, бронхита, бронхиолита, пневмонии, вплоть до отека легких. Эти клинические формы составляют до 30% всех случаев ЭВИ у детей [4]. Экзантемные формы, варианты с формированием серозного менингита и паралитические полиомиелитоподобные формы ЭВИ встречаются значительно реже.
Тем не менее дети младше 5 лет подвержены тяжелым формам с развитием неврологических осложнений, таких как асептический мозжечковый менингит, мозжечковый энцефалит, острый вялый паралич. Развитие данных неврологических и респираторных форм чаще вызвано ЭВ типа A71 и D68.
Одна из форм ЭВИ – серозно-вирусный менингит. В большинстве случаев асептический серозный менингит протекает классически и характеризуется острым началом, выраженной головной болью, рвотой и симптомами интоксикации. Менингеальный синдром носит непостоянный характер и отличается диссоциацией менингеальных симптомов.
У новорожденных и детей грудного возраста асептический серозный менингит развивается как составляющая тяжелого системного поражения, включающего некроз печени, миокардит, некротизирующий энтероколит, внутрисосудистую коагуляцию. Менингеальные симптомы могут быть стертыми. Летальный исход у детей этого возраста является не следствием поражения ЦНС, а результатом острой печеночной недостаточности (вирусы ЕСНО) или миокардита (вирусы Коксаки).
После воспалительных форм ЦНС формируются резидуальные явления. Данные изменения наблюдаются в подростковом периоде и характеризуются проявлением таких форм, как цереброастенический синдром, неврозоподобные расстройства, гипертензионный синдром.
В отечественной литературе практически отсутствуют сведения о редких проявлениях ЭВИ, поражении ЭВ сердечно-сосудистой системы, желчного пузыря и почек.
В 50% случаев выявлена взаимосвязь с тропностью ЭВ к кардиомиоцитам и развитием дилатационной кардиомиопатии у детей [8]. Данная инфекция способствуют развитию кардиомиопатии двумя различными способами. При первом типе поражения ЭВ могут непосредственно инфицировать и индуцировать гибель клеток кардиомиоцитов. Во втором же случае ЭВ вызывают аутоиммунный ответ, при котором собственная иммунная система хозяина разрушает кардиомиоциты (стадия апоптоза) и приводит к формированию кардиомиопатии.
Изучая данные литературы, мы также обнаружили связь ЭВ Коксаки B4 с развитием сахарного диабета I типа. Вирус Коксаки В4 выступает триггером в развитии патологического процесса в поджелудочной железе [4, 8], вызывая апоптоз ^-клеток и гипогликемию в экспериментальных исследованиях. Таким образом, подтверждается тот факт, что ЭВ могут вызывать поражение поджелудочной железы с последующим развитием гипо- или гипергликемии.
Вопросы диагностики и терапии
Лабораторная диагностика ЭВИ осложняется большим количеством серотипов возбудителей, поэтому наряду с классическими вирусологическими методами в диагностике используют молекулярно-биологические методы, позволяющие секвенировать геном возбудителя и определить филогенетические связи между различными штаммами ЭВ [2]. Тип ЭВ может быть определен с использованием молекулярного типирования (генотипирования), которое основано на определении нуклеотидной последовательности области генома, кодирующей капсидный белок VP1. Полипептид VP1 содержит аминокислотные последовательности, определяющие серотип вируса, и является главным рецепторным локусом вириона. Определение типа ЭВ проводят путем секвенирования фрагментов области генома, кодирующей белки капсида VP3 и VP1. Молекулярное типирование ЭВ с использованием амплификации и секвенирования нуклеотидных последовательностей региона VP1 является прямым методом идентификации, обладает высокими показателями специфичности [11].
Диагноз ЭВИ и ее форм базируется в основном на клинической симптоматике и эпидемиологических данных.
Патогенетическая и симптоматическая терапия ЭВИ проводится с учетом клинической формы и основана на восстановлении метаболизма и энергетического потенциала поврежденных клеток. На этом фоне при развитии неврологической симптоматики в периоде реконвалесценции, особенно после серозно-вирусного менингита, может быть рекомендована метаболическая терапия [12], коррекция вегетативных расстройств, ассоциированных с синдромом вегетативной дистонии.
В основе патогенеза синдрома вегетативной дистонии лежит дезинтеграция высших вегетативных центров, нарушение равновесия между симпатическим и парасимпатическими отделами, расстройство взаимодействия различных органов и систем организма, метаболических процессов, что отражается на развитии адаптационно-компенсаторных реакций, формировании энергетического обмена [13].
В многочисленных исследованиях было показано, что нарушения энергетического обмена выявлены у детей с перинатальной патологией, урологическими и нефрологическими заболеваниями, острыми респираторными инфекциями [12, 14-17]. При всех отмеченных патологических состояниях целесообразно применение энерготропных препаратов.
В современной литературе имеются данные об использовании препаратов L-карнитина у детей и подростков при вегетативных расстройствах [13] и при всех указанных выше патологических состояниях и заболеваниях.
Карнитин улучшает белковый и жировой обмен, повышает секрецию и ферментативную активность желудочного и кишечного соков, способствует усвоению пищи, снижает избыточную массу тела. Участвует в транспорте ксенобиотиков и органических кислот из клетки, усиливает процесс детоксикации, позволяя устранить последствия интоксикации организма.
Элькар ® улучшает обмен веществ, непосредственно влияет на обеспечение клеток организма энергией, тем самым способствуя нормализации клеточного энергообмена, коррекции метаболических нарушений.
Важным направлением реабилитации детей после перенесенных вирусных инфекций является назначение препаратов на основе L-карнитина в связи с уникальностью его воздействия на клеточный метаболизм [18, 19]. Необходимость включения Элькара в патогенетическую терапию при инфекционных заболеваниях у детей отмечена в исследовании Т.А. Руженцовой [17]: вирусные агенты, в том числе и ЭВ [8], способны не только длительно персистировать в организме, находясь в латентном состоянии, и активизироваться на фоне ослабления иммунитета при присоединении интеркуррентной инфекции, но и вызывать поражение миокарда, что зачастую бывает сложно связать с первоначальным этиологическим фактором [17].
В работах О.В. Гончаровой показано, что включение в реабилитацию детей с острыми респираторными инфекциями препарата Элькар ® в возрастных дозах курсами длительностью 1-1,5 мес предупреждает развитие повторных эпизодов острых респираторных инфекций у детей и сокращает длительность их течения, восстанавливая активность иммунных клеток [14]. Кроме того, в литературе представлены данные об эффективности применения Элькара в дозе 30-50 мг/кг/сут в 2-3 приема курсами 1-1,5 мес при гипоксических состояниях у детей с перинатальной патологией [12]. Такая коррекция патологических процессов возможна и в периоде реконвалесценции серозных менингитов. Курсы необходимо повторять 2 раза в год в течение 3 лет.
Элькар ® незаменим для восстановления детей после болезни. Он улучшает энергообеспечение органов и тканей, повышает аппетит и усвоение белков, помогает организму работать на полную мощность, являясь естественным эндогенным метаболитом живого организма, принимая участие во всех видах обмена веществ, в регуляции энергетических и пластических процессов.
Элькар ® эффективно восполняет потребность организма в L-карнитине, когда организму необходима энергетическая поддержка.
Заключение
Значительный полиморфизм клинических проявлений ЭВИ с отсутствием четкой зависимости от серологического типа возбудителя, большая частота бессимптомных форм, длительное вирусоносительство, отсутствие специфических методов профилактики делают ЭВИ неуправляемой болезнью. Глубокое знание клинической симптоматики, своевременность постановки диагноза, а также принятые меры профилактики способствуют снижению частоты осложненных и тяжелых форм ЭВИ.
Энтеровирусы ассоциируются со многими заболеваниями, этиология которых ранее не связывалась с инфекционными факторами, – это кардиомиопатии, нефриты, сахарный диабет, васкулиты, бесплодие.
Таким образом, хотя большинство энтеровирусных инфекций и являются бессимптомными (90% случаев), эти энтеровирусы ответственны за различные инфекционные синдромы. Прогноз их развития зависит от инфекционной дозы, органа-мишени, возраста, пола, иммунного статуса пациента, проводимой патогенетической терапии и реабилитации.
Р.Г. Редькин, канд. фарм. наук
ОКИ относятся к наиболее распространенным болезням человека. По данным ВОЗ, ежегодно в мире около 2 млрд. человек болеют ОКИ. В структуре инфекционной патологии заболеваемость ОКИ устойчиво занимает 2 место после ОРВИ.
Самый высокий уровень заболеваемости и смертности от ОКИ регистрируется в развивающихся странах, однако эпидемиологические исследования последних лет показывают, что и в индустриально развитых странах проблема ОКИ также стоит достаточно остро. (Ющук Н. Д., Маев И. В., 2002, Сагалова О. И., Подколзина А. Т., 2006, Maltezou H. C. et al, 2001).
К пятилетнему возрасту практически все дети в мире переносят ротавирусную инфекцию. С каждым заражением вырабатывается иммунитет к данному типу вируса, и последующие заражения этим типом протекают легче
По данным Американского общества инфекционистов, в США ежегодно регистрируется 211-375 млн. случаев заболеваний, протекающих с синдромом диареи и являющихся причиной 1,8 млн. госпитализаций и 3100 летальных исходов. В Великобритании около 20 % населения ежегодно переносят ОКИ.
Причиной возникновения ОКИ могут быть различные микроорганизмы, в том числе бактерии, вирусы и паразиты. Современные эпидемиологические исследования показывают, что в разных странах этиологическая структура кишечных инфекций может существенно различаться. В развивающихся доминируют заболевания бактериальной этиологии, а в экономически развитых странах на вирусную этиологию острых кишечных инфекций приходится 75-80 % от всех верифицированных случаев ОКИ (Гирин В. Н., 1999, Малов В. А., 2005).
Группа вирусов, этиологическая роль которых в возникновении ОКИ человека доказана, невелика. К ним относятся ротавирусы, астровирусы, кишечные аденовирусы, Норо- и саповирусы из семейства Caliciviridae (О.И. Сагалова, А. Т. Подколзина, 2006, Berke T., Golding B. et al., 1997, Wadell G., Allard A., 1999).
Общеизвестно, что самым уязвимым контингентом при вирусных кишечных инфекциях являются дети раннего возраста, однако в последние годы стало очевидно, что вирусные гастроэнтериты составляют не только педиатрическую проблему (Васильев Б.Я. и др., 2000, Nisson M. et al, 2000).
Существенное значение приобретает в последние годы проблема ротавирусной инфекции у лиц пожилого возраста, которых относят вместе с детьми раннего возраста к группе повышенного риска из-за высокой частоты осложнений со стороны сердечно-сосудистой системы, а также проблемы смешанных инфекций в связи с их широким распространением и сложностями в диагностике. По данным отдельных исследователей (Мухина А. А., Шипулин Г. А., 2004, Васильев Б. Я., 2004, Glass R. I., Noel J., 2000) доля ротавирусных гастроэнтеритов среди всех ОКИ у взрослых колеблется от 3 до 40 %. Доля астровирусных гастроэнтеритов составляет 2-8 % всех госпитализированных больных. Калицивирусы являются причиной 2/3 всех небактериальных гастроэнтеритов у детей старше 4 лет и у взрослых. Норовирусы относятся к семейству калицивирусов, широко распространены в мире и отличаются высокой контагиозностью. Как показывают исследования последних лет, они ответственны не только за групповые, но и за спорадические случаи заболеваний (Малов В. А., 2002, Berke T., Golding B. et al., 1997, Jiang X., Wilton N., 2000).
Кишечные аденовирусы, по данным литературы, выделяются у 7-17 % больных с диарейным синдромом (Taylor M., Marcs F. F. et al., 1997). Как правило, они становятся причиной заболевания у детей младшего возраста. Распространенность аденовирусных гастроэнтеритов у взрослых требует дополнительного изучения, хотя вполне возможно, что при контакте с больными детьми взрослые инфицируются и переносят субклинические формы болезни. Несмотря на доказанное значение вирусов в структуре ОКИ, в нашей стране до сих пор не проводилась работа по изучению удельного веса этих кишечных инфекций у взрослых.
Рота-, адено-, астро-, норовирус способны вызвать гастроэнтерит у людей, однако их диагностика находится на крайне низком уровне, так как большинство вирусов очень трудно или невозможно культивировать в лабораторных условиях.
Следовательно, крайне актуальным для лечения является выбор таких лекарственных средств, которые могут эффективно подавлять размножение возбудителей без экстенной диагностики возбудителя вирусной инфекции
При ОКИ диарейный синдром обычно сопровождается тошнотой, рвотой, болью в животе, лихорадкой. В зависимости от возбудителя стул может быть водянистым, кровавым или жирным. При пищевых токсикоинфекциях основные жалобы – тошнота и рвота; высокая лихорадка бывает реже. Боль в животе обычно умеренная, нелокализованная, схваткообразная; она обусловлена выходом в кишечник большого количества жидкости, что стимулирует перистальтику и приводит к водянистому поносу. Если через несколько часов после приема пищи появляется рвота, то, скорее всего, в пище был уже образовавшийся токсин.
Водянистый понос обычно возникает при проникновении вирусов в эпителий кишечника воспалительная реакция выражена слабо (например, при энтеровирусной инфекции) или когда микроорганизмы (например, энтеропатогенные и энтероадгезивные штаммы Escherichia coli , некоторые простейшие) либо гельминты только фиксируются к эпителию, не вызывая сильного его повреждения.
Классический ротавирусный гастроэнтерит чаще наблюдается у детей в возрасте 6-12 месяцев, однако ротавирусы имеют способность циркулировать в акушерских и неонатологических отделениях роддомов, отделениях интенсивной терапии для новорожденных и недоношенных детей, в педиатрических отделениях, часто вызывая вспышку внутрибольничных кишечных инфекций. Нередко инфекция передается и взрослым, ухаживающим за детьми. Недавно ротавирусная инфекция стала причиной вспышки в г. Донецке, во время которой пострадало 60 детей.

Разработчик сайтов, журналист, редактор, дизайнер, программист, копирайтер. Стаж работы — 25 лет. Область интересов: новейшие технологии в медицине, медицинский web-контент, профессиональное фото, видео, web-дизайн. Цели: максимально амбициозные.
- Запись опубликована: 24.01.2022
- Reading time: 4 минут чтения
Норовирусы — распространенная причина пищевых инфекций, проявляющихся рвотой и диареей. Заражение происходит через загрязненные руки и пищу. Распространению вируса способствует несоблюдение элементарных правил гигиены. Каждый третий случай норовирусных инфекций касается детей до 5 лет, однако норовирусы также очень легко передаются взрослым и вызывают те же симптомы.
Вирус легко распространяется в среде, становясь причиной эндемической диареи, например, во время курортного сезона.
Норовирусы – характеристики семейства калицивирусов
Норовирусы относятся к семейству калицивирусов (Calciviridae), включающему в себя различные типы одноцепочечных РНК-вирусов. К ним относятся:
- Норовирусы , вызывающие острый вирусный гастроэнтерит (неправильно называемый желудочным гриппом) у людей всех возрастов;
- Саповирусы , вызывающие острую диарею преимущественно у детей.
Семейство калицивирусов также включает лаговирус и пузырчатый вирус — непатогенные для человека.
Норовирусы и ротавирусы — в чем разница?
Ротавирусы вызывают норовирусоподобные инфекции желудочно-кишечного тракта, но относятся к другому семейству (ротавирусы – семейство Reoviridae) и характеризуются иной структурой (двухцепочечные РНК).
Отличить инфекции можно по следующим факторам:
- Норовирусы вызывают диарею и рвоту у людей разного возраста, а ротавирусы чаще всего являются причиной диареи у младенцев и у маленьких детей.
- Инфекция, вызванная ротавирусами, дает симптомы, похожие на норовирусную инфекцию, однако период инкубации в этом случае длиннее.
- Ротавирус вызывает водянистую диарею и рвоту, лихорадку и боль в животе. Дети во время болезни теряют аппетит, что может очень быстро привести к обезвоживанию. Обезвоживание, если его не лечить должным образом, опасно для жизни.
Так как уже доступны ротавирусные вакцины, эта инфекция во многих странах распространена менее, чем норовирусная, которая сейчас является основной причиной диареи вирусного происхождения.
Симптомы норовирусной инфекции
Случаи норовирусных инфекций возможны в течение всего года, но в умеренном климате они увеличиваются в период с ноября по апрель.
Симптомы обычно появляются внезапно, через 24-48 часов после воздействия норовируса, но также могут возникать в течение 12-72 часов. У большинства пациентов они длятся от 1 до 3 дней, однако могут быть и дольше.
Норовирусы вызывают острый гастроэнтерит. Основные симптомы:
- тошнота, рвота (чаще, чем при гастроэнтерите, вызванном другими вирусами);
- диарея (обычно умеренная – 4-8 раз за 24 часа) без крови и слизи в кале;
- слабость;
- схваткообразные боли в животе;
- реже лихорадка, озноб, мышечные и головные боли.
Симптомы обезвоживания включают в себя:
- снижение частоты мочеиспускания;
- сухость во рту и горле;
- головокружение при вставании.
Симптомы могут проявляться в разной комбинации: у некоторых пациентов, например, наблюдается только диарея, у других только рвота или только боли в животе. У детей обезвоживание проявляется рядом симптомов:
- плач без слез;
- сонливость;
- капризы;
- отсутствие мочеиспускания более 3 часов;
- изменения ритма дыхания — глубокое, ускоренное дыхание;
- сухость слизистых оболочек
Норовирусы называются норуолковскими, так как впервые вспышка острого гастроэнтерита была замечена в школе в Норуолке, штат США. Все люди, заболевшие в то время, имели одинаковые симптомы норовирусной инфекции: диарея, рвота, тошнота, лихорадка. У всех них симптомы исчезали в течение 2 дней.
Как распространяется норовирусная инфекция?
Норовирусом можно заразиться очень легко:
- капельно при контакте с больным человеком;
- с плохо вымытой или загрязненной на этапе приготовления пищей;
- при прикосновении к загрязненным поверхностям и переносе вируса грязными руками в рот (фекально-оральный путь).
Источником заражения также — загрязненные дверные ручки, телефоны, краны. Заражение также может произойти в результате употребления загрязненной норовирусом воды или случайного проглатывания воды из бассейна.
Продукты, обычно связанные с передачей инфекций:
- листовые овощи;
- свежие фрукты;
- ракообразные, особенно устрицы;
- салаты, бутерброды;
- размороженные фрукты и овощи.
Рост заболеваемости норовирусной инфекцией в мире наблюдается сезонно, зимой и летом. В северном полушарии наибольшее число случаев кишечного гриппа, вызванного норовирусом, наблюдается в зимние месяцы, с ноября по апрель, а в странах южного полушария с мая по сентябрь.
Норовирусы распространяются легко и быстро: для заражения достаточно следового количества инфекционного материала – 10-100 вирионов (вирусных частиц). Источник инфекции в первую очередь — больные люди, выделяющие огромное количество вирусных частиц.
От заражения до появления первых симптомов проходит 12-48 часов. Период наибольшей заразности приходится на время появления симптомов норовирусной инфекции, поскольку вирус присутствует в кале и рвотных массах больных людей. Время выведения вируса составляет около двух недель после исчезновения симптомов. У людей с ослабленным иммунитетом и детей вирусная экскреция в стуле может сохраняться гораздо дольше.
Течение болезни обычно слабое, но быстро может произойти обезвоживание организма, особенно у детей и пожилых людей.
Диагностика норовируса
Норовирус обычно диагностируется на основании тщательного анамнеза и обследования пациента. Лабораторные исследования, при характерных симптомах и в единичных случаях инфекции, могут не проводиться. Лабораторные тесты необходимы для выявления эпидемий и мониторинга эффективности мер по прекращению распространения вируса.
Диагностика предполагает исследование образца кала на наличие норовируса. Образец следует брать в острой фазе заболевания, предпочтительно до 72 часов после появления первых симптомов, когда консистенция кала еще полутвердая или жидкая.
В острой фазе заболевания наибольшее количество вирусов можно обнаружить в кале. Вирус может быть обнаружен при обследовании кала также позже, после исчезновения симптомов, до 10 дней после заболевания.
Также положительный результат анализа кала на норовирус наблюдается у некоторых пациентов даже через несколько недель после выздоровления, это называется носительством. Больной выздоровев, может выделять норовирусы с калом, что может способствовать развитию эпидемии.
В случае эпидемии также должна проверяться на норовориус вода.
Норовирусы – лечение
Симптомы норовирусной инфекции сохраняются в течение 1–3 дней и обычно проходят самостоятельно. Противодиарейные препараты и антибиотики в этом случае не применяют. В тяжелых случаях врачи назначают противорвотные средства.
Лечение норовирусной инфекции заключается в обеспечении адекватной гидратации организма. Особенно опасно обезвоживание для маленьких детей. Для обеспечения эффективной гидратации во время диареи рекомендуется гипоосмолярный пероральный регидратационный раствор со сбалансированной концентрацией глюкозы и электролитов. В первые 3-6 часов после каждой рвоты или жидкого стула следует вводить 50 мл приготовленного раствора на килограмм массы тела и дополнительно 5-10 мл/кг массы тела.
Если возникает рвота, регидратационные жидкости вводят часто, но в небольших объемах, например, по 5 мл каждые 5 минут. Если рвота сохраняется, необходимо внутривенное введение. Стационарное лечение для внутривенной регидратации следует проводить, если у пациента наблюдается сильное обезвоживание, нарушение сознания или постоянная рвота, препятствующая пероральной регидратации.
Когда симптомы стихнут, следует продолжить гидратацию и вернуться к питанию. Диета должна быть легкоусвояемой, можно давать рисовую кашу или постные бульоны с белым измельченным мясом. Нельзя пить молоко, колу, фруктовые соки и газированные напитки.
У детей нормальное питание следует возобновить не позднее, чем через 4 часа. В случае младенцев, находящихся на грудном вскармливании и искусственном вскармливании, рекомендуется продолжать текущее кормление. Детям постарше можно давать без ограничений, например, отварной картофель, рис, каши, нежирное мясо и йогурт, фрукты и овощи.
Могут использоваться в качестве дополнения штаммы пробиотиков с документированной эффективностью, т.е. препараты, включающие живые бактерии, сходные с таковыми из физиологической флоры.
Профилактика норовирусной инфекции
Норовирусы относительно устойчивы к температуре (как к замораживанию, так и к термической обработке; температура 60°С инактивирует норовирусы только через 30 минут), хлорной дезинфекции (ниже 6,25 мг/л до 30 минут); норовирус не погибает от алкоголя или стандартных чистящих средств
Основна профилактики против всех кишечных инфекций — гигиена:
- частое мытье рук, особенно после посещения туалета;
- поддержание чистоты в туалетах (сиденье унитаза, дверные ручки, краны);
- поддержание чистоты общих поверхностей в местах, где находится много людей.
Очень важно соблюдать правила гигиены при уходе за больным человеком, так как норовирусы содержатся в кале и рвотных массах инфицированных людей. Необходимо немедленно тщательно очистить и продезинфицировать место, когда больного вырвало, унитаз и раковину после посещения больным туалета.
Пациент должен быть максимально изолирован от других людей, чтобы снизить риск передачи инфекции. При возникновении вспышки норовируса среди людей, пребывающих друг с другом, например, в доме отдыха, необходимо соблюдать правила гигиенического мытья рук.
Правильная гигиена очень важна в местах общественного питания, при обработке продуктов питания и подаче напитков, в том числе напитков, содержащих кубики льда.
Больные люди должны оставаться дома ещё 2 дня после исчезновения симптомов. Во время появления симптомов заболевания и через несколько дней после их исчезновения следует избегать приготовления пищи для окружающих. Пациентам с симптомами норовирусной инфекции не разрешается пользоваться общественными бассейнами во время симптомов и в течение одной недели после того, как они стихли.
Вакцинация — эффективная форма профилактики заболевания, но работа над вакциной против норовирусов все еще продолжается. Работу тормозит частая рекомбинация между штаммами вируса способствующая быстрым изменениям его генетического разнообразия. Многие рекомбинанты столь же заразны и вирулентны, как и прототипы штаммов. Если вакцина будет разработана, то это будет отличный шанс снизить заболеваемость и смертность от диареи среди детей и взрослых во всем мире.
Задача профилактики и лечения гриппа и других острых респираторных вирусных инфекций (ОРВИ) остается актуальной для здравоохранения всех стран [1]. Поскольку существует свыше 200 различных возбудителей (из них более 170 РНК- и ДНК-содержащих вирусов), вызывающих развитие ОРВИ, очевидно, что данная проблема не может быть решена только путем разработки новых вакцин. Большим достижением в профилактике гриппа было создание ремантадина. Однако он эффективен только при профилактическом применении и в отношении вируса гриппа А. Кроме того, выяснилось, что ремантадин в терапевтических концентрациях практически полностью блокирует фагоцитарную активность мононуклеарных фагоцитов и способствует персистированию вирусов в клетках иммунной системы [2].
Следовательно, необходим поиск лекарственных средств, которые, с одной стороны, обладали бы широким спектром противовирусной активности, а с другой — не оказывали негативного влияния на иммунную систему, а еще лучше — стимулировали ее. Именно такими препаратами и являются арбидол и амиксин [3–7].
В предыдущем номере нашего журнала была напечатана статья, посвященная эффективности арбидола при гриппе и ОРВИ [4], в данной публикации мы более подробно остановимся на амиксине.
Амиксин — низкомолекулярный синтетический индуктор интерферонов, относящийся к классу флуоренонов. Он обладает иммуномодулирующей активностью. Проведено несколько контролируемых исследований, доказывающих профилактическую и лечебную эффективность амиксина при гриппе и других ОРВИ.
Профилактика. Эффективность амиксина как профилактического средства при гриппе и других ОРВИ изучалась у 31677 чел. (опытная группа). Им назначали по 1 табл. амиксина (0,125 г) в неделю в течение 6 нед (профилактическая схема). Группу контроля составили 5633 чел., получавших плацебо в период сезонного подъема заболеваемости гриппом и ОРВИ [5–6].
На фоне приема амиксина заболеваемость ОРВИ снизилась в 3,6 раза (p Результаты исследований свидетельствовали о том, что люди, применявшие амиксин, не нуждались в медицинской помощи или освобождении от трудовой деятельности, поскольку заболевания у них протекали в легкой или бессимптомной форме.
По данным опроса, 218 из 31677 человек опытной группы (0,65%) жаловались на появление сыпи, тошноты, головной боли, повышение температуры тела, что они связывали с приемом амиксина. Однако ни в одном случае препарат не был отменен, и более тщательный опрос выявил у них наличие других факторов, которые могли быть причиной этих явлений. Таким образом, результаты исследований свидетельствуют о высокой эффективности и хорошей переносимости амиксина.
Лечение. Терапевтическую эффективность амиксина при лечении ОРВИ изучали у больных 17-76 лет с сопутствующими соматическими заболеваниями и аллергическими реакциями на различные медикаментозные препараты 5. Амиксин (в табл. по 0,125 г) назначали: 22 больным с гриппом, 8 - с аденовирусной инфекцией, 8 - с парагриппом, 32 - с респираторной вирусной инфекцией неуточненной этиологии (всего 70 чел.) по следующей схеме: 0,25 г (2 табл.) в первые 2 дн, далее по 0,125 г через день - до 10 табл. на курс лечения. Кроме того, всем пациентам проводили стандартную симптоматическую терапию, а в случае присоединения осложнений ее дополняли противомикробными препаратами. Больные контрольной группы (70 чел.) получали только базисную терапию с плацебо.
У больных обеих групп была выявлена существенная разница в продолжительности симптомов заболевания: у лиц, получавших лечение амиксином, катаральные явления и насморк исчезали значительно быстрее, а средняя продолжительность лихорадки, длительность и интенсивность интоксикационного синдрома были меньше, чем у пациентов контрольной группы (табл. 1).
Таблица 1.
Средняя длительность основных клинических симптомов, дн
| Клинический симптом | Грипп | Аденовирусная инфекция | Парагрипп | ОРВИ неустановленной этиологии | ||||
|---|---|---|---|---|---|---|---|---|
| А | П | А | П | А | П | А | П | |
| Лихорадка | 2,8 | 3,8 | 4,5 | 7,5 | 4,2 | 6,8 | 3,8 | 4,2 |
| Головная боль | 2,8 | 4,9 | 4,2 | 6,3 | 3,5 | 5,7 | 3,0 | 3,8 |
| Ломота | 1,6 | 1,8 | 2,4 | 3,5 | 2,8 | 4,0 | 1,7 | 1,5 |
| Ринит | 2,4 | 5,2 | 4,3 | 7,8 | 4,2 | 8,5 | 3,7 | 5,8 |
| Кашель | 3,2 | 6,2 | 4,8 | 8,1 | 4,5 | 5,6 | 3,8 | 5,7 |
| Примечание: А — группа больных, получавших амиксин; П — группа больных, получавших плацебо. | ||||||||
Наглядным доказательством эффективности применения амиксина при лечении ОРВИ является разница в частоте осложнений, развившихся у лиц опытной и контрольной групп: пневмония — 3,5 и 12 %, бронхит — 28 и 49 %, пиелонефрит — 7 и 10,5 %, соответственно. Кроме того, в контрольной группе выявлены осложнения, которых не было в группе больных, получавших амиксин: отит — в 3,5 % случаев, гайморит — в 3,5 %, обострение хронического тонзиллита — в 7,5 % .
Использование в педиатрии.
Эффективность и безопасность детской формы амиксина изучали в многоцентровом рандомизированном плацебо-контролируемом исследовании. В него вошли 180 детей старше 7 лет, страдавших гриппом или другими ОРВИ [7]. Больные были рандомизированы в опытную группу (90 больных, получавших амиксин) и группу сравнения (90 больных, получавших плацебо).
В исследование включали пациентов с длительностью заболевания 48 (при неосложненной форме) и 72 ч (при наличии осложнений). Амиксин больным опытной группе применяли по 0,06 г один раз в день после еды на 1, 2 и 4-й день от начала лечения при неосложненных формах болезни (курсовая доза — 0,18 г в течение 4 дн) и на 1, 2, 4 и 6-й день при возникновении осложнений (курсовая доза — 0,24 г в течение 6 дн). Опытная и контрольная группа были сопоставимы по возрастному составу, этиологической структуре, степени тяжести и осложнениям заболевания, а также по качеству и составу базисной терапии. В качестве средств базисной терапии было разрешено использовать все препараты для лечения гриппа и ОРВИ, кроме противовирусных (ремантадин и др.).
Терапевтическое действие амиксина при неосложненных формах ОРВИ выражалось в достоверном сокращении длительности периода интоксикации и катаральных явлений (табл. 2). У детей с осложненными формами ОРВИ, получавших амиксин на фоне антибиотикотерапии, продолжительность симптомов интоксикации сократилась до 7,0 ± 0,9 дн; в контрольной группе величина этого показателя составила 14,7 ± 1,9 дн (р Ни в одном случае не потребовалось отмены амиксина из-за появления нежелательных явлений.
Таблица 2.
Длительность симптомов при неосложненном течении заболевания у детей, дн
| Симптом | Длительность | |
|---|---|---|
| Опытная группа | Контрольная группа | |
| Лихорадка | 2,2 ± 0,2* | 3,9 ± 0,4 |
| Головная боль | 1,6 ± 0,1* | 3,1 ± 0,3 |
| Снижение аппетита | 1,8 ± 0,2* | 3,2 ± 0,3 |
| Ринит | 3,7 ± 0,3* | 6,7 ± 0,5 |
| Кашель | 4,2 ± 0,3* | 6,3 ± 0,6 |
| *Достоверность различий между опытной и контрольной группами (р | ||
Таким образом, клинические испытания показали высокую эффективность и хорошую переносимость амиксина при гриппе и ОРВИ как в профилактическом, так и в лечебном режиме у взрослых и детей.
Литература
1. Камышенцев М.В. Грипп: пути решения проблемы. СПб.: ЭЛБИ-СПб, 2002. 240с.
2. Influence of anti-influenza drugs on the functional activity of blood monocytes / I.V. Voltchek, M.V. Kamyshentsev, L.V. Leschev et al. // Recent Advances in Chemotherapy: Proc. 18th Int. Congr. Chemother. Stockholm, Sweden. 1993. P. 643–644.
3. Гуськова Т.А., Глушков Р.Г. Арбидол (иммуномодулятор, индуктор интерферона, антиоксидант) / УХЛС – ВНИХФИ. М., 2001. 28 с.
4. Эффективность арбидола при профилактике и лечении гриппа и других ОРВИ // Terra Medica nova. 2002. № 4. С. 36–37.
5. Селькова Е.П. Применение амиксина для профилактики и лечения острых респираторных вирусных инфекций: Методические рек. М., 2000. 32 с.
6. Селькова Е.П. Современные подходы к профилактике и лечению острых респираторных вирусных инфекций // Рус. мед. журн. Т. 9, № 21. 2001.
7. Учайкин В.Ф., Чешик С.Г., Балаболкин И.И. Терапевтическая эффективность и безопасность амиксина при гриппе и других респираторных вирусных инфекциях у детей // Рус. мед. журн. Т. 9, № 19. 2001.
Читайте также:

