Амоксициллин и кларитромицин одновременно при хеликобактер отзывы
Обновлено: 23.04.2024
1. Hеlicobacter pylori (H. pylori) открыта в 1982 г. Барри Маршаллом и Робином Уорреном, которые доказали, что эта бактерия является причиной развития язвы двенадцатиперстной кишки в 90% случаев и язвы желудка – в 80% случаев. Эти и последующие исследования позволили рассматривать язвенную болезнь (ЯБ), как инфекционное заболевание.
К настоящему времени доказано не только наличие высокой степени ассоциации ЯБ с персистенцией микроорганизма в слизистой оболочке, но и тот факт, что эрадикация данного микроорганизма снижает частоту рецидивов заболевания, а при проведении долгосрочных эрадикационных мероприятий в популяции отмечается тенденция к снижению распространенности рака желудка.
В настоящее время принята патогенетическая модель, в основе которой лежит развитие хронического гастрита как реакции иммунной системы макроорганизма на внедрение H. pylori. Далее, в зависимости от целого ряда генетических и средовых факторов процесс может развиваться по 3 направлениям с формированием таких клинико-морфологических вариантов, как ЯБ желудка и двенадцатиперстной кишки, аденокарцинома желудка и MALT-лимфома желудка.
Заболевания, ассоциированные с инфекцией H. pylori
| Helicobacter pylori | ||
| ↓ | ||
| Хронический гастрит (тип В) - 95% | ||
| ↓ | ↓ | ↓ |
| Язвенная болезнь - 80-85% | Рак желудка - 90% | MALT-лимфома желудка - 90% |
Русский медицинский журнал. Болезни органов пищеварения. 2003; 5 (2);
Гастроэнтерология. Приложение к журналу Consilium Medicum. 2004; 6 (2).
2. Современные подходы к диагностике и лечению инфекции Н. pylori, отвечающие требованиям доказательной медицины, отражены в итоговом документе II Маастрихтского консенсуса (2000 г.)
В 2005 г. был принят III Маастрихтский консенсус, в который были внесены важные дополнения.
Впервые было введено двухступенчатое лечение: выбирая схему первой линии, врач одновременно сразу должен планировать резервную терапию.
Кроме того, рекомендовано использовать антихеликобактерную терапию у больных с функциональной диспепсией.
Больным с неосложненной ЯБ двенадцатиперстной кишки предлагается назначать только рекомендованные курсы антихеликобактерной терапии, без последующего применения антисекреторных препаратов.
МААСТРИХТ-III, (2005, дополнения) Что лечить?
Функциональная диспепсия (неязвенная, например, гастрит) - эрадикация при выявлении Н. pylori
Обследование на наличие Н. pylori и эрадикация при:
- длительном приеме нестероидных
- противовоспалительных препаратов
- длительном приеме ИПП
- железодефицитной анемии, необъяснимой другими причинами
- ишемической болезни сердца
- иммунной тромбоцитопении
3. Cтандартом лечения заболеваний, ассоциированных с H. pylori, является эрадикационная терапия, направленная на полное уничтожение вегетативных и кокковых форм H. pylori в слизистой оболочке желудочно-кишечного тракта (ЖКТ). На первый план, помимо широко применявшихся ранее цитопротекторов и антисекреторных препаратов, в первую очередь ингибиторов протонной помпы (ИПП), вышла антибактериальная терапия.
- полусинтетические аминопенициллины (амоксициллин)
- макролиды (кларитромицик)
- тетрациклины (тетрациклин)
- нитроимидаэолы (метронидазол, тинидазол)
- препараты висмута
4. Согласно II и III Маастрихтским соглашениям, эрадикационная терапия делится на две линии. В качестве основной схемы первой линии, согласно Маастрихт III, рекомендуется применять прежнюю тройную схему эрадикации с включением ИПП, амоксициллина и кларитромицина, но пролонгированную до 14 дней. Двухнедельный режим тройной терапии позволяет увеличить уровень эрадикации на 12% в сравнении с 7-дневным режимом. Вместе с тем если качественными локальными исследованиями продемонстрирована эффективность и рентабельность 7-дневной схемы эрадикационной терапии, то последние могут продолжать применяться на практике.
При использовании резервных схем эрадикации выбор препарата определяется результатами бактериологического исследования с определением чувствительности, в том числе и к препаратам первых линий, использовавшихся ранее.
Чем мы руководствуемся, планируя эрадикационную терапию: рекомендации Маастрихта-III
I. Терапия первой линии
- Трехкомпонентная терапия [ИПП 2 раза в день + К + А (или М) в прежних дозах*]
- Квадротерапия в качестве схемы первой линии (ИПП 2 раза в день + Т + ВТД в прежних дозах, М - 1500 мг/сут)
*Может быть назначена, если резистентность наиболее распространенных штаммов H.pylori в данном регионе к кларитромицину не превышает 15-20%, к метронидазолу - 40%
II. Терапия второй линии
(ИПП 2 раза в день + Т + ВТД в прежних дозах, М - 1500 мг/сут)
Резервные схемы с левофлоксацином, фуразолидоном, рифампицином, рифабутином, ИПП + А + Т
К -кларитромицин
А - амоксициллин
М - метронидазол
ВТД - висмута трикалия дицитрат
Т - тетрациклин
5. Сохранение уже на протяжении 15 лет в основных схемах эрадикационной терапии двух антибактериальных препаратов амоксициллина и кларитромицина неслучайно. Это связано с особенностями фармакокинетики и фармакодинамики данных препаратов.
Амоксициллин характеризуется низким уровнем резистентности, хорошей всасываемостью в ЖКТ, высокой биодоступностью (93%) и кислотоустойчивостью. Препарат обладает широким спектром антимикробного действия, заключающемся в связывании с транспептидазами и карбоксипептидазами микробной клетки (пенициллинсвязывающими белками), их инактивации, вызывающей прекращение роста и гибель клеток.
Механизм действия амоксициллина
| Амоксициллин |
| ↓ |
| Связывание с транспептидазами и карбоксипептидазами микробной клетки (пенициллинсвязывающими белками) |
| ↓ |
| Инактивация пенициллинсвязывающих белков |
| ↓ |
| Прекращение роста и гибель клетки |
Среди прочих макролидов кларитромицин имеет самую низкую (0,03 мкг/мл) минимальную подавляющую концентрацию в отношении H. pylori. Кларитромицин обладает высокой способностью проникать в клетки и накапливаться в слизистой оболочке желудка и двенадцатиперстной кишки. Эффективность кларитромицина в отношении частоты эрадикации выше азитромицина почти на 30%, так как азитромицин не накапливается в желудочном секрете.
Механизм действия кларитромицина
| Кларитромицин |
| ↓ |
| Ингибирование биосинтеза белка бактерий |
| ↓ |
| Нарушение порядка чередования аминокислот при считывании генетического кода |
| ↓ |
| Образование неполноценных белковых молекул и гибель клетки |
7. Кларитромицин почти полностью всасывается в кишечнике, биотрансформация препарата происходит в печени с участием системы цитохрома Р-450. Кларитромицин устойчив к воздействию соляной кислоты, хорошо (за счет липофильности) проникает в ткани и биологические жидкости, создавая там высокие и стабильные концентрации.
Часто заболеваняи ЖКТ характеризуются дисбиозом, поэтому расширенный спектр активности кларитромицина в отношении ряда грамположительных и грамотрицательных бактерий позволяет санировать ткани полости рта и кишечника, оказывая тем самым комплексное корригирующее воздействие на состав флоры ЖКТ.
Важным свойством кларитромицина является наличие синергизма с ИПП у 91% изученных штаммов микроорганизма.
Указанные свойства делают кларитромицин единственным макролидом, рекомендованным для лечения хеликобактерной инфекции.
Механизм противовоспалительного действия кларитромицина
- Биодоступность не зависит от приема пищи — 52—55%, дозозависима
- Хорошая переносимость
- Расширенный спектр активности в отношении ряда грамположительных и грамотрицательных бактерий
- Эффективно санирует ткани пародонта при их контаминации Н. pylori у больных с Я Б ассоциированной с Н. pylori
- Высокая кислотоустойчивость
- Проявляет синергизм с ИПП у 91% изученных штаммов Н. pylori
8. Кларитромицин обладает выраженной противовоспалительной активностью, обусловленной его способностью ингибировать продукцию провоспалительных и стимулировать синтез противовоспалительных цитокинов.
Механизм противовоспалительного действия кларитромицина
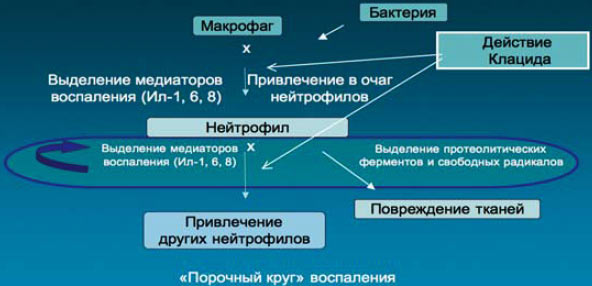
9. 99% микроорганизмов, к которым относится и H. pylori, существует не в виде отдельно живущих микроорганизмов, а в составе сложно организованных сообществ – биопленок, совокупности бактериальных клеток, окруженных внеклеточным матриксом, имеющим полисахаридную природу. Матрикс выполняет защитную функцию и часто является причиной устойчивости микроорганизмов к действию антибиотиков (резистентность бактерий в составе биопленки возрастает в 10–1000 раз). Кларитромицин разрушает матрикс биопленки, обеспечивая эффективность антибактериальной терапии
Разрушение биопленки в присутствии кларитромицина

J Infect chemother 1999; 5: 10-5
10. С учетом того факта, что кларитромицин и амоксициллин эффективны в отношении делящихся микроорганизмов, для обеспечения антимикробной активности важное значение имеет их комбинация с ИПП, которые действуют как синергисты антибиотиков. Поддержание уровня рН в желудке выше 3,0 с помощью антисекреторных препаратов резко тормозит процесс деградации кларитромицина (период полураспада в желудочном соке при рН 1,0 составляет 1 ч, а при рН 7,0 – 205 ч), обеспечивая полноценную эрадикацию H. pylori.
Влияние рН на деградацию амоксициллина, кларитромицина и метронидазола
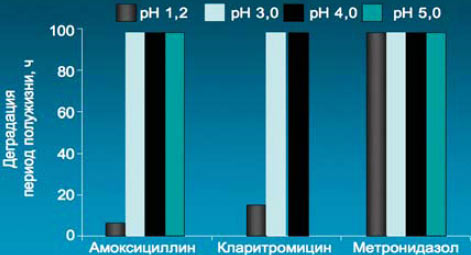
Kita T et al. Pharm Res 2001; 18:615
11. Важным свойством кларитромицина является синергизм с омепразолом, в процессе которого фармакокинетическое взаимодействие данных препаратов осуществляется на уровне изоферментов цитохрома Р-450. При назначении кларитромицина и омепразола концентрация ИПП в крови и время его полувыведения увеличиваются. У кларитромицина, принимаемого одновременно с омепразолом, отмечается линейное увеличение концентрации в слизистой оболочке желудка и желудочной слизи. В исследовании L.Gustavson и соавт. установлено, что концентрация кларитромицина в антральном отделе желудка была выше в 2 раза через 2 ч после его перорального приема в сочетании с омепразолом, чем в той же дозе в комбинации с плацебо, а в желудочной слизи – в 8 раз. При этом одновременный прием омепразола с другими антибиотиками к эффекту синергизма не приводит.
Взаимодействие ИПП и кларитромицина
Концентрация кларитромицина в плазме и желудке через 2 ч после перорального приема у Нр-добровольцев (омепразол 40 + кларитромицин 500 мг 3 раза в течение 5 сут или плацебо + кларитромицин 500 мг 3 раза в течение 5 дней)
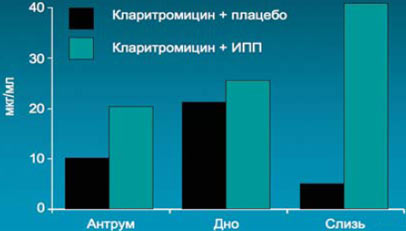
Gustavson L. 1995.
Многолетний опыт применения Клацида в составе антихеликобактерной терапии свидетельствует о его высокой клинической эффективности, стабильной эрадикационной активности и о хорошей переносимости, что позволяет ему оставаться неотъемлемой составляющей терапии первой линии у пациентов с ЯБ желудка и двенадцатиперстной кишки.
Кларитромицин
Кларитромицин не влияет на кислотную продукцию, но совместно с омепразолом его применение вызывает достоверное повышение степени ощелачивания по сравнению с изолированным приемом ИПП
Guslavson L, 1995.
Комбинация омепразол - кларитромицин - амоксициллин на сегодняшний день, является эталонной для эрадикационной терапии хеликобактер-ассоциированных заболеваний, приводя к эрадикации в 84-96% случаев
Wst-Hao Sun, Xl-Long Ou el at.. 2005; Kohnsto NN, Raulelin HJ, Voulilainen ME, 2005.
На сервисе СпросиВрача доступна консультация гастроэнтеролога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте!
Можете пропить комбинированный препарат пилобакт
1 т 2 р в день- 7 дней
Это щадящий препарат, у него нет никаких сержечных побочек

Здравствуйте, стандартная схема лечения хеликобактер пилори: амоксициллин, кларитромицин, ингибитор протонной помпы, де-нол.

Не нужно читать,что написано в побочных эффектвх,эта информация для врача, тем более,если вы склонны к тревоге, далеко не всегда они проявляются и есть у всех препаратов без исключения, но это не значит,что они у вас проявятся. Существуют стандартные схемы лечения и поэтому при возможности, необходимо их придерживаться и бояться заранее ничего не нужно

Здравствуйте, Наталья!
Экспресс-тест на ФГДС не является достоверным показателем наличия Хеликобактер Пилори. Лучше сдать дыхательный уреазный тест или антигены в кале на Хеликобактер.
Также хочу отметить, что для эрадикации Хеликобактер Пилори должны быть определенные показания. Что Вас беспокоит и что было выявлено на ФГДС? Можете приложить описание? Были ли у кого-то в семье гастриты или язвы желудка и ДПК?
Схемы не совсем верные.
Наталья, выявили Дистальный катаральный рефлюкс-эзофагит. Недостаточность кардии. Поверхностный гастрит. Бульбит. Дуодено-гастральный рефлюкс. Лимфангиоэктазии ДПК
Ничего не болит, беспокоило только переодическая тяжесть после еды, комок в горле

Тогда, при отсутствии у Вас аллергических реакций на нижеуказанные препараты, можно пролечиться по такой схеме:
- Омепразол 20 мг 2 р/сут за 30 мин до еды 14 дней.
- Амоксициллин 1000 мг 2 р/сут 14 дней;
- Кларитромицин 500 мг 2 р/сут 14 дней;
- Де-нол 120 мг 4 р/сут 14 дней;
- Энтерол 2 пакетика 2 р/сут за 1 час до еды, смешать с водой, 14 дней.
Курс именно 14 дней. Уменьшать дозировки препаратов не нужно, иначе они не подействуют! На период проведения эрадикационной терапии возможны такие симптомы, как: диарея, горечь во рту, головные боли. Это нормально и пройдёт с окончанием лечения. При таких симптомах отменять лечение не нужно.
Через 2 мес ПОСЛЕ ОКОНЧАНИЯ эрадикационной терапии необходимо будет выполнить один из этих тестов: агтигены на Хеликобактер Пилори, биопсия при ФГДС на Хеликобактер Пилори, или дыхательный тест для оценки эффективности лечения.
На сервисе СпросиВрача доступна консультация гастроэнтеролога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!


вариантов эрадикации много,например 2 недели амоксиклав 1000х2 р в д. клацид 500х2 р в день, омепразол 20х2 р в день

Здравствуйте!Для лечения хеликобактер обязательно используются антибиотики.Есть несколько схем применения антибактериальных препаратов.Начинать необходимо со схемы №1:кларитромицин 500 х 2р 14 дней,амоксициллин 1000 х 2р 14 дней омепразол 1т х 2р в течение месяца.Соблюдение диеты.После окончания антибактериальной терапии прием линекс в течение 2х недель

Что касается бактерии, то здесь вопрос очень спорный. Дело в том, что зачастую эта бактерия живет у многих людей, не вызывая никаких отрицательных воздействий, спокойно сожительствуя с организмом человека, а порой даже оказывая положительные влияние: например, достоверно известно, что при эрадикации (уничтожении хеликобактер пилори) ухудшается течение ГЭРБ - гастроэзофагиальной рефлюксной болезни. Но в некоторых случаях штаммы (разновидности) бактерии ведут себя агрессивно и начинают активно размножаться и вызывать острые гастриты, язвенные и эрозивные поражения, известна их роль в развитии онкологии желудка и так далее. Есть разные международные договоренности по поводу хеликобактер пилори: некоторые соглашения (например, Киотские - в Японии традиционно повышен уровень онкологических заболеваний желудка) настаивают на эрадикации в любом случае, даже если нет клиники, а европейские (где более нейтральные ситуация с онкологией желудка_ - рекомендуют это делать только при клинике и видимых поражениях ЖКТ (язвы, эрозии и т.д.). Поэтому решать обычно только лечащему врачу и вам: проводить эрадикацию или нет. Возможно, что вы после очередной эрадикации будете инфицированы новым штаммом хеликобактер пилори, так как передается она достаточно просто - с посудой, бытовыми приборами, полотенцами, поцелуями, едой и так далее.

Здравствуйте!
Соблюдение диеты ( полные рекомендации можете найти в интернете)
Антибиотики: Амоксициллин( 1000мг 2 раза в день)+ Кларитромицин( 500 мг 2 раза день)
Препараты для регулирования уровня кислоты в желудке: омепразол( омез за 30 мин.до еды 20 мг 2 раза в день), пантопразол
Антациды: маалокс( 1-2таб. 3-4 раза в сутки через 1-2 часа после еды и на ночь), альмагель( за 10-15 мин.до еды по 5-10 мл.3 раз в в день), гастал.
Лечение при инфекции Helicobacter pylori (Hp) можно считать детально разработанным: по комбинации лекарственных средств, их дозам и продолжительности курса оно стандартизировано. В России эта терапия утверждена в соответствующих стандартах медицинской помощи и Формулярной системе. Национальные рекомендации многих европейских стран и отечественные стандарты по диагностике и лечению при Нр основаны на алгоритмах, разработанных под эгидой Европейской группы по изучению этой инфекции. Поскольку первые конференции по выработке данного консенсуса прошли в Маастрихте, рекомендации носят название Маастрихтских (конференции проходили в 1996, 2000 и 2005 гг.).
Схемы эрадикационной терапии строго регламентированы, кажется, что такое лечение не должно вызывать вопросов. Однако выполнение любого стандарта на практике не всегда сопровождается стопроцентной эффективностью. Большинство наиболее острых вопросов касаются выбора схемы лечения после неудачи первой (а иногда второй и третьей) попытки.
Решающее значение имеет, безусловно, терапия первой линии, которая должна быть нацелена на достижение эрадикации Hр у максимального числа больных. В качестве терапии первой линии Маастрихтские рекомендации III предлагают следующие трехкомпонентные схемы лечения (табл. 1): ингибитор протонной помпы в стандартной дозировке 2 раза в день+кларитромицин – 500 мг 2 раза в день+амоксициллин – 1000 мг 2 раза в день или метронидазол – 400 или 500 мг 2 раза в день. Минимальная продолжительность тройной терапии – 7 дней, однако оказалось, что для данной схемы более эффективен 14-дневный курс лечения (на 12%; 95% доверительный интервал – ДИ: 7–17%) [12]. Тем не менее 7-дневная тройная терапия может быть признана приемлемой, если местные исследования показывают, что она высокоэффективна. Рекомендуется одинаковая терапия первой линии для всех стран, хотя в разных странах могут быть одобрены разные дозы лекарственных средств [17].
Таблица 1. Схемы стандартной тройной терапии при Нр
| 1-й компонент | 2-й компонент | 3-й компонент |
| Ингибитор протонной помпы: лансопразол – 30 мг 2 раза в день или омепразол – 20 мг 2 раза в день или пантопразол – 40 мг 2 раза в день или рабепразол – 20 мг 2 раза в день или эзомепразол – 20 мг 2 раза в день | Кларитромицин – 500 мг 2 раза в день | Амоксициллин – 1000 мг 2 раза в день или Метронидазол – 400 или 500 мг 2 раза в день |
Четырехкомпонентная схема лечения включает в себя ингибитор протонной помпы в стандартной дозе 2 раза в день+висмута субсалицилат/трикалия дицитрат – 120 мг 4 раза в день+метронидазол – 500 мг 3 раза в день+тетрациклин – 500 мг 4 раза в день (табл. 2). В Маастрихтских рекомендациях II за четырехкомпонентной схемой была закреплена позиция терапии второй линии [16]. Одно из новых положений Маастрихтских рекомендаций III – возможность применения такой схемы в определенных клинических ситуациях, как терапии первой линии (альтернативная терапия первой линии) [17].
Таблица 2. Схемы четырехкомпонентной эрадикационной терапии при Нр
| 1-й компонент | 2-й компонент | 3-й компонент | 4-й компонент |
| Ингибитор протонной помпы: лансопразол – 30 мг 2 раза в день или омепразол – 20 мг 2 раза в день или пантопразол – 40 мг 2 раза в день или рабепразол – 20 мг 2 раза в день или эзомепразол – 20 мг 2 раза в день | Висмута субсалицилат/ субцитрат – 120 мг 4 раза в день | Метронидазол – 500 мг 3 раза в день | Тетрациклин – 500 мг 4 раза в день |
Принципиальное значение имеет чувствительность Hp к кларитромицину и метронидазолу. Количество резистентных штаммов Hp к кларитромицину, по данным мультицентрового европейского исследования, в среднем составляет 9,9% (95% ДИ: 8,3–11,7). Выявлены существенные различия этого показателя: в странах Северной Европы частота резистентности к кларитромицину низкая (4,2%; 95% ДИ: 0–10,8%); в Центральной и Восточной Европе она выше (9,3%; 95% ДИ: 0–22%) и самая высокая – на юге Европы (18%; 95% ДИ: 2,1–34,8%) (рис. 1) [13]. Риск возникновения резистентности к кларитромицину связан с частотой назначения макролидов в данной группе населения. В связи с тем что в ряде европейских стран в педиатрической практике широко назначали макролиды по поводу, например, респираторных заболеваний, частота резистентности штаммов Hp к кларитромицину у детей весьма высока, что делает проблемой выбор тактики эрадикационной терапии.
Рис. 1. Распространенность штаммов Hp, резистентных к макролидам, в европейских странах (по Glupczynski Y. и соавт., 2000)
Ответственна за резистентность к кларитромицину мутация гена 23S rDNA, которая ведет к нарушению пространственной конфигурации рибосомы. Признано, что она способствует развитию перекрестной резистентности к макролидным антибиотикам; вместе с тем не ясно, все ли макролиды, разными путями проникающие в слизистую оболочку желудка, могут приводить к селекции резистентных штаммов in vivo.
Различны и данные о влиянии резистентности к кларитромицину на исходы эрадикационной терапии. Максимальный из описанных эффектов следующий: 87,8% эрадикации Hp при наличии чувствительных штаммов, 18,3% – при наличии резистентных штаммов [18].
Количество штаммов Hp, резистентных к метронидазолу, в Европе и США колеблется от 20 до 40%. Известно, что в развивающихся странах число метронидазолрезистентных штаммов выше. Наибольшее значение для селекции резистентных штаммов имеет применение метронидазола в популяции. Механизм формирования резистентности к метронидазолу до конца не ясен: подозревают изменения гена rdxA, но точные мутации не известны [18].
Наблюдение (1996–2001) за динамикой резистентности к производным нитроимидазола (метронидазол), макролидам (кларитромицин) и β-лактамам (амоксициллин) у штаммов Hp, выделенных в Москве, показало, что она отличается от таковой в Европе (рис. 2). Так, во взрослой популяции уровень первичной резистентности Hp к метронидазолу уже в 1996 г. превысил среднеевропейский показатель (25,5%) и составил 36,1%. На протяжении 1996–1999 гг. отмечалось увеличение числа первично резистентных штаммов Hp к метронидазолу, а затем оно не выявлялось [2].
Рис. 2. Динамика резистентности (в %) к метронидазолу, кларитромицину и амоксициллину у штаммов Hp, выделенных от взрослых в Москве в 1996–2001 гг. (Кудрявцева Л., 2004)
В отличие от данных, полученных в Европе в 1996 г., где во взрослой популяции уровень первичной резистентности Hp к макролидам (кларитромицин) составлял 7,6%, в Москве в то время штаммов Hp, резистентных к этому антибиотику, выявлено не было. Относительный прирост количества штаммов Hp, первично резистентных к кларитромицину, среди взрослой популяции за 1-й год наблюдения составил 8%, за 2-й – 6,4%, за 3-й – 2,7%. В 2000 г. уровень резистентности Hp к кларитромицину несколько снизился: если в 1999 г. он составлял 17,1%, то в 2000 г. – 16,6%. В 2001 г. наметилась явная тенденция к снижению этого показателя (13,8%).
В 1996 г. в Москве было выделено 3 штамма Hp, резистентных к амоксициллину; в дальнейшем такие находки не повторялись, и эти данные можно считать единственными в РФ и уникальными [2].
Таблица 3. Частота антибиотикорезистентности Hp в разных городах России в 2001 г. (Кудрявцева Л. и соавт., 2004)
% резистентных штаммов
Терапия первой линии – стандартная тройная – не утратила актуальности для России. От точного соблюдения этого стандарта врачом и пациентом зависит успех эрадикации Нр. Чем выше ее показатель, тем меньше вероятность повторного лечения. Наиболее обоснованным способом повышения эффективности стандартной тройной терапии следует признать увеличение ее продолжительности до 14 дней [7, 11, 12].
Как надо планировать терапию второй линии при неудаче применения первой линии? Следует избегать назначения антибиотиков, которые пациент уже получал. Это – один из основополагающих (но не общепризнанных) постулатов, на которых строится такое планирование [7]. С точки зрения экспертов – авторов Маастрихтских рекомендаций III, наиболее правильным выбором в данной ситуации является квадротерапия с препаратом висмута [17]. К такому же выводу пришли и авторы Американских рекомендаций по диагностике и лечению Hp [7]. При анализе нескольких десятков клинических исследований с применением квадротерапии в качестве терапии второй линии средний показатель эрадикации микроорганизма составил 76% (60–100%) [15]. Данная схема доступна, относительно дешева и эффективна. К ее недостаткам относят большое число таблеток и капсул, которые приходится принимать ежедневно (до 18 штук в сутки), четырехкратный режим дозирования и сравнительно часто развивающиеся нежелательные явления [7].
В некоторых странах препараты висмута недоступны, и в качестве схем второй линии Маастрихтские рекомендации III предлагают варианты тройной терапии: ингибитор протонной помпы и амоксициллин, а в качестве антибактериального агента фигурируют тетрациклин или метронидазол [17]. В России нет систематизированного опыта использования таких схем, хотя имеются данные о весьма низкой эффективности 7-дневной тройной терапии: ингибитор протонной помпы+амоксициллин+метронидазол [1].
Как терапию третьей линии Маастрихтские рекомендации III позиционируют тройную терапию с представителем рифамицинов – рифабутином – и хинолонов – левофлоксацином.
В группе больных с неудавшимся курсом стандартной тройной терапии 12-дневное лечение ингибитором протонной помпы в сочетании с амоксициллином и рифабутином (150 мг) привело к эрадикации Hp в 91% случаев, причем доказанная резистентность к метронидазолу и кларитромицину не сказалась на результате [5]. Привлекательная сторона применения рифабутина – очень малая вероятность формирования резистентности к нему Hp (описана лишь в единичных случаях). Механизм формирования резистентности (перекрестной ко всем рифамицинам) – это точечная мутация rpoB-гена [18]. Маастрихтские рекомендации III настаивают на осторожном назначении этого антибиотика, так как его широкое применение может привести к селекции резистентных штаммов Mycobacteria.
Удобной в применении и достаточно эффективной кажется тройная терапия с левофлоксацином: ингибитор протонной помпы в стандартной дозе дважды в сутки в сочетании с амоксициллином (2000 мг/сут) и левофлоксацином (500 мг/сут). В качестве терапии второй линии после неудачной стандартной тройной терапии эта схема дает высокий результат [8]. Но с применением левофлоксацина связана проблема формирования резистентности к хинолонам вследствие целого ряда мутаций гена gyrA. В недавно опубликованном французском исследовании, в котором изучали большое число штаммов Hp, резистентность выявлена у 17,2% из них [6]. В работе итальянских авторов (с гораздо меньшим числом изученных штаммов) резистентность к левофлоксацину установлена в 30,3% случаев; показатель успешной эрадикации чувствительного к данному антибиотику микроорганизма – 75% против 33,3% при наличии резистентности [19].
В последних рекомендациях экспертов и обзорах по данной проблеме очень пристальное внимание уделяется новой схеме эрадикации Hp – последовательной терапии [7, 10, 11, 14]. Курс последовательной терапии занимает 10 дней: на первые 5 дней назначают ингибитор протонной помпы в стандартной дозе дважды в сутки в сочетании с амоксициллином (2000 мг/сут); затем в течение еще 5 дней – ингибитор протонной помпы в стандартной дозе дважды в сутки в сочетании с кларитромицином (1000 мг/сут) и тинидазолом (1000 мг/сут). В итальянском исследовании [21] при последовательной терапии эрадикация Hp (intention-to-treat) составила 91 против 78% в группе сравнения (10-дневная стандартная тройная терапия). В группе пациентов, инфицированных штаммами, резистентными к кларитромицину, этот показатель достиг 89 против 29%.
Для исключения неудачи в эрадикации Hp стандартную тройную терапию следует назначать в полном объеме по дозам и при возможности – на 14 дней. Выбор схем лечения в случае неудачи терапии первой линии достаточно широк и позволяет учесть индивидуальные особенности пациента.
Еще каких‑то 30–40 лет назад диагноз язвенной болезни желудка выбивал почву из‑под ног. Пожизненная диета и бесконечное лечение язвы, которая, несмотря на все ухищрения врачей, прекрасно себя чувствовала в желудке и не собиралась заживать. Сегодня решение найдено. Триумфальное открытие, ставшее ключом к разгадке язвенной болезни, до сих пор придает уверенности ученым. А главное, вселяет надежду тысячам людей, которые ждут новых лекарств от рака, СПИДа и множества других тяжелых заболеваний.

Провизор первой категории и заведующая аптекой. Автор многочисленных работ по фармакологии и фармакотерапии
Язвенная болезнь в мире больших цифр
С каждым годом диагностируется все больше новых случаев заболевания. Медики связывают такую неутешительную тенденцию с широким использованием нестероидных противовоспалительных препаратов, значительно повышающих уязвимость стенки желудка. Однако достижения современной медицины позволяют давать очень благоприятный прогноз при язвенной болезни. А ведь еще в конце прошлого века все было не так однозначно.
Схемы эрадикационной терапии
| Препарат | Доза | Кратность применения |
| Эрадикационная терапия 1 линии (7–10 дней) | ||
| ИПП | стандартная доза | 2 раза в день |
| кларитромицин | 500 мг | |
| амоксициллин | 1г | |
| Терапия 2 линии (10–14 дней) — при неэффективности или непереносимости терапии первой линии | ||
| ИПП | стандартная доза | 2 раза в день |
| метронидазол или амоксициллин | 500 мг (амоксициллин — 1 г) | 3 раза в день (амоксициллин 2 раза в день) |
| тетрациклин | 500 мг | 4 раза в день |
| висмута препарат | 120 мг | |
Методом проб и ошибок
Долгие годы происхождение язвенной болезни трактовалось неверно. Ложные теории становились крепким основанием для ошибочного лечения, не приносившего ожидаемых результатов. В начале XX века врачи склонялись к мнению, что язвенной болезнью желудка человек расплачивается за нервные потрясения. Основой терапии были диета, исключающая все жареное, острое и пряное, и, разумеется, успокоительные препараты. Неудивительно, что на фоне такого лечения выздоровление было весьма сомнительным исходом.
Чуть позже в возникновении язвенной болезни начинают обвинять злосчастную соляную кислоту. Она и только она объявляется первопричиной заболевания. В привычную схему лечения вносятся соответствующие коррективы: основой противоязвенной терапии становятся антациды. Эти препараты, несомненно, облегчали течение язвенной болезни, однако полного излечения гарантировать не могли. Временная ремиссия, наступавшая после курса эрадикационной терапии антацидами, как правило, заканчивалась рецидивом. И только в начале 80‑х годов забрезжила долгожданная и выстраданная миллионами больных истина.
ОткрытиеHelicobacter pylori
После неудачной попытки заразить хеликобактерной инфекцией поросят Маршалл решился на эксперимент, достойный великих исследователей. Он выпил содержимое чашки Петри, в которой культивировались H. pylori, и приготовился к ожиданию. Ученый надеялся, что через год или чуть больше у него смогут диагностировать язвенную болезнь желудка, и он наконец докажет очевидную причинно-следственную связь. Однако события не заставили себя долго ждать.
Спустя три дня после начала эксперимента мать Маршалла заметила, что у сына стало дурно пахнуть изо рта. Вскоре к симптомам присоединилась тошнота и рвота, а всего лишь спустя восемь дней после отчаянного поступка эндоскопическое исследование подтвердило: в желудке врача начался острый гастрит, а из мазка со слизистой была культивирована H. pylori. На 14‑й день эксперимента Маршалл начал принимать антибиотики. После курса лечения было зафиксировано полное выздоровление.
В 1985 году подробности эксперимента появились на страницах Медицинского журнала Австралии. Кстати, вскоре эта статья приобрела всемирную известность и стала самой цитируемой за всю историю издания. Казалось бы, доказательства очевидны и дело — за малым. Однако до полного признания оставалось еще почти десятилетие.
Препараты для эрадикационной терапии(международные и торговые названия)
| Группа | Международное название | Торговое название |
| антибиотики пенициллины | амоксициллин | Оспамокс, Флемоксин Солютаб, Хиконцил |
| антибиотики макролиды | кларитромицин | лабакс, Клабакс ОД, Кларитромицин-Зентива, Кларитромицин Пфайзер, Клацид, Клацид СР, Фромилид, Фромилид Уно |
| антибиотики тетрациклины | тетрациклин | Тетрациклин |
| ингибиторы протонной помпы | омепразол | Зероцид, Лосек, Омез, Омизак, Ортанол, Ромесек, Улкозол, Ультоп, Хелицид, Цисагаст |
| лансопразол | Ланзабел, Ланзап, Ланзоптол, Ланцид, Лоэнзар-сановель, Эпикур | |
| рабепразол | Берета, Золиспан, Зульбекс, Нофлюкс, Онтайм, Париет, Рабелок, Хайрабезол | |
| пантопразол | Зипантола, Контролок, Кросацид, Нольпаза, Пантаз, Панум, Пептазол, Пиженум-сановель, Пулореф, Санпраз, Ультера | |
| эзомепразол | Нексиум, Нео-зекст, Эманера | |
| противомикробные и противопротозойные средства | метронидазол | Клион, Метрогил, Метронидазол, Трихопол, Флагил, Эфлоран |
| гастропротекторы | висмута трикалия дицитрат | Де-Нол, Новобисмол |
Борьба за признание
Только в 1994 году Национальные институты здравоохранения США документально подтвердили тесную связь между H. pylori и язвенной болезнью и рекомендовали лечить ее с помощью антибиотиков. Тем не менее в 1995 году большинство больных язвой желудка по‑прежнему получали антисекреторную терапию, и лишь 5 % счастливчиков встречали врачей, которые назначали антибиотики.
В том же 95‑м Американский фонд здравоохранения провел крупный опрос среди людей, страдающих язвенной болезнью. Результаты были впечатляющими. Спустя более чем 10 лет после открытия H. pylori 90 % пациентов не имели понятия о том, что истинной причиной их заболевания была инфекция, и винили во всем стрессы и слабые нервы.
В 1996 году Американское агентство по контролю за лекарственными препаратами (FDA) впервые в мире одобрило применение антибиотика для лечения язвенной болезни. Еще через год, в тех же Соединенных Штатах, запускается национальная кампания, цель которой — информировать врачей и фармацевтов о связи между язвенной болезнью желудка и H. pylori. Вскоре весть об абсолютной излечимости прежде довольно тяжелого заболевания разлетелась по странам, городам и весям, и началась новая эпоха в терапии язвенной болезни.
Комбинированные препараты для эрадикационной терапии
| Международное название | Торговое название |
| омепразол+амоксициллин+кларитромицин | Пилобакт АМ |
| лансопразол+амоксициллин+кларитромицин | Ланцид Кит, Хелитрикс |
Препараты для эрадикации Helicobacter pylori
Сегодня разработано несколько схем эрадикационной терапии хеликобактер пилори, которые подбираются индивидуально. Традиционный антихеликобактерный комплекс включает:
антибиотик (амоксициллин, кларитромицин или тетрациклин);
ингибитор протонной помпы;
метронидазол;
препараты висмута.
Амоксициллин
Антибиотик пенициллинового ряда, амоксициллин, и структурно, и по спектру активности очень близок к ампициллину. Амоксициллин стабилен в кислой среде. Препарат ингибирует синтез клеточной стенки бактерий, действует и местно, и системно после абсорбции в кровоток и последующего проникновения в просвет желудка. H. pylori демонстрирует хорошую чувствительность к амоксициллину in vitro, однако для эрадикации бактерии требуется комплексная терапия.
Кларитромицин
Кларитромицин, 14‑членный макролид, представляет собой производное эритромицина с аналогичным спектром активности и показаниями к применению. Однако в отличие от эритромицина он более устойчив к воздействию кислот и имеет более длительный период полувыведения. Результаты исследований, доказывающих, что схема тройной антихеликобактерной терапии с использованием кларитромицина дает положительный результат в 90 % случаев, привели к широкому использованию антибиотика. В связи с этим в последние годы было зафиксировано увеличение распространенности устойчивых к кларитромицину штаммов H. pylori.
Тетрациклины
Точкой приложения тетрациклинов является бактериальная рибосома. Антибиотик прерывает биосинтез белка и специфически связывается с 30S-субъединицей рибосомы, исключая добавление аминокислот к растущей пептидной цепи. Тетрациклин доказал in vitro эффективность против H. pylori и сохраняет активность при низком pH.
Ингибиторы протонной помпы (ИПП)
Терапия ИПП доказала свою эффективность в различных клинических исследованиях. Предполагается, что антисекреторные препараты группы ИПП могут способствовать повышению концентрации антимикробных средств, в частности, метронидазола и кларитромицина, в просвете желудка. ИПП уменьшают объем желудочного сока, вследствие чего вымывание антибиотиков с поверхности слизистой уменьшается и концентрация, соответственно, увеличивается. Кроме того, снижение объема соляной кислоты поддерживает стабильность антимикробных препаратов. Различные ИПП не отличаются по эффективности.
Метронидазол
H. pylori, как правило, очень чувствительны к метронидазолу, эффективность которого не зависит от pH среды. После перорального или инфузионного применения в желудочном соке достигаются высокие концентрации препарата, что позволяет достичь максимального терапевтического эффекта. Метронидазол приводит к потере спиральной структуры ДНК H. pylori, в результате чего происходит поломка в ДНК и бактерия погибает.
Препараты висмута
Висмут стал одним из первых препаратов для эрадикации H. pylori. Существуют доказательства, что висмут оказывает непосредственное бактерицидное действие, хотя его минимальная ингибирующая концентрация (МИК — наименьшее количество препарата, ингибирующее рост возбудителя) в отношении H. pylori слишком высока. Как и другие тяжелые металлы, такие как цинк и никель, соединения висмута снижают активность фермента уреазы, который принимает участие в жизненном цикле H. pylori. Кроме того, препараты висмута обладают местной антимикробной активностью, действуя непосредственно на клеточную стенку бактерий и нарушая ее целостность.
Гарантии эффективности — в руках фармацевта?
Эффективность эрадикационной терапии подсчитана и разложена по полочкам. Терапия первой линии успешна более чем в 75 % случаев, а лечение по альтернативной схеме (второй линии) приносит выздоровление 93 % больных. Неудовлетворительный результат лечения объясняется просто: бактерии быстро приспосабливаются к антибиотикам и появляются новые, устойчивые штаммы. Чтобы победить H. pylori, нужно строго соблюдать схему лечения. И недисциплинированный пациент, пытающийся заменить, отменить или отложить прием одного или даже нескольких компонентов эрадикационной терапии, должен знать о поджидающей его опасности.
Читайте также:

