Анаэробная инфекция гнилостная инфекция презентация
Обновлено: 25.04.2024
-
Спорообразующие
анаэробы, или
клостридии:
Cl. perfringens
Cl. oedematiens
Cl. septicum
Cl. histolyticum
-
Неспорообразующие
(неклостридиальные)
анаэробы:
Бактероиды
Пептококки
Пептострептококки
Актиномицеты
Микрококки
4. ХАРАКТЕРИСТИКА
Cl. perfringens серовар A, наиболее часто являющийся возбудителем
этого заболевания, продуцирует несколько токсинов, основным из
которых является α-токсин (содержит фосфолипазу C) – молекулярная
масса 50000 Да. Этот белок гидролизует фосфолипиды, входящие в
состав мембран клеток, оказывая некротическое, гемолитическое и
летальное действие, обладает лецитиназной активностью. Другие
токсины (Θ-гемолизин, лейкоцидин) выделяются клостридиями
различных сероваров, реже встречающимися в патологических очагах
при анаэробной инфекции. β-некротизирующий токсин (при
фекально-оральном пути заражения) поражает слизистую оболочку
тонкой кишки, оказывает летальное действие – очаговый паралич, отёк,
геморрагии и сегментный гангренозный некроз кишечной стенки.
Кроме токсинов, клостридии этого вида выделяют ряд ферментов,
играющих роль в патогенезе: коллагеназу, желатиназу, гиалуронидазу,
ДНК-азу, нейраминидазу, протеиназу.
Некоторые штаммы Cl. perfringens синтезируют энтеротоксин (по
своему действию сходен в аналогичным энтеротоксигенных эшерихий
(ETEC))
5. ХАРАКТЕРИСТИКА
Cl. histolyticum выделяет α-токсин, оказывающий
летальное и некротическое действие при прямом
повреждении тканей. Этот яд избирательно
лизирует клетки поджелудочной железы. Кроме
того, клостридии этого вида образуют
протеолитические ферменты: желатиназу,
протеиназы, разрушающие желатин, казеин,
эластин, что проявляется в расплавлении тканей.
6. ФАКТОРЫ, СПОСОБСТВУЮЩИЕ РАЗВИТИЮ АНАЭРОБНОЙ ГАНГРЕНЫ
Осколочные ранения
Открытые переломы с обширным повреждением и
загрязнением тканей
Длительное наложение жгута
Тугая тампонада раны
Сдавление тканей гематомой
Шок
Острая кровопотеря
Снижение защитных реакций организма
Поздняя и технически несовершенная ПХО раны
Недостоточная иммобилизация
7. ПАТОГЕНЕЗ
Образуемые
микроорганизмами
токсины и ферменты повреждают
соединительную ткань и мышечные
волокна, приводят к тяжёлой общей
интоксикации, всасываясь в кровь
вместе с продуктами распада тканей.
Инфекционный процесс
характеризуется быстро
распространяющимся отёком и
некрозом мышечной ткани.
8. ПАТОГЕНЕЗ
Возбудители ферментируют углеводы с
образованием газа → эмфизема
(растяжение ткани газом), газ скапливается
в подкожной жировой клетчатке →
нарушение кровообращения,
микроциркуляции в ткани, что в сочетании
с секрецией токсинов и ферментов
агрессии облегчает распространение
микроорганизмов.
9. ПАТОГЕНЕЗ
В основе патогенеза – ферментные
процессы, катализирующие
гидролитическое расщепление биомембран
→ нарушение клеточной проницаемости →
деструкция и отёк ткани. Отёк
сопровождается снижением окислительновосстановительного потенциала ткани →
активируются эндогенные протеазы →
аутолиз тканей. При этом происходит
жировая дистрофия мышц, разрушение
миелина нервов, разрушение оболочек
жировых клеток и эритроцитов.
10. КЛАССИФИКАЦИЯ
Патологоанатомическая (по Арапову):
1) эмфизематозная (классическая) – характеризуется
преобладанием газообразования (Cl. perfringens);
2) отёчная (токсическая) – характеризуется резкой
интоксикацией и преобладающим развитием в тканях
отека (Cl. oedematiens);
3) смешанная (отек и эмфизема развиваютсяся
параллельно);
4) некротическая (гнилостная) (Cl. septicum);
5) флегмонозная (протекает в комбинации с нагноением и
не имеет тенденции к быстрому распространению,
относительно благоприятная);
6) тканерасплавляющая (90% летальности) (Cl.
histolyticum).
11. КЛАССИФИКАЦИЯ
Анатомическая
(по Пайру):
1) эпифасциальная
(клостридиальный целлюлит,
эпифасциальная газовая ганрена);
2) субфасциальная
(клостридиальный некротический
миозит).
12. КЛАССИФИКАЦИЯ
13. ТЕЧЕНИЕ ГАЗОВОЙ ГАНГРЕНЫ
I cтадия ограниченной газовой
флегмоны - сильные боли в ране,
рана сухая, безжизненная, с
грязно-серым налетом, некрозом,
без отделяемого, легкая
интоксикация, субфебрильная
температура (продолжается
несколько часов).
14. ТЕЧЕНИЕ ГАЗОВОЙ ГАНГРЕНЫ
II cтадия прогрессирующего
нарастания – боли перемещаются вверх,
сама рана становится безболезненной,
интоксикация нарастает, температура тела
39 °С, Ps=130 уд.в мин, АД снижается,
развивается анемия, желтуха, больного
беспокоят бессонница, язык сухой, рана
безжизненная, края выворачиваются
наружу, с кровянисто-грязным
отделяемым, отек быстро
распространяется.
15. ТЕЧЕНИЕ ГАЗОВОЙ ГАНГРЕНЫ
III cтадия газовой (выраженной)
гангрены - мышцы серые,
напоминают вареное мясо,
выраженный отек, пузыри с
геморрагическим содержимым,
окраска поврежденной конечности
мраморная, бледная, холодная,
пульсация на ней отсутствует, отек
переходит на туловище, тяжелая
интоксикация, больной может быть
возбужден, эйфория, адинамия,
депрессия.
16. ТЕЧЕНИЕ ГАЗОВОЙ ГАНГРЕНЫ
17. КЛИНИКА
эмфизематозная (классическая) форма
Местный отёк тканей под воздействием микробов и их токсинов
переходит в омертвение с выраженным газообразованием. Рана
становится сухой, без признаков грануляции, с обширными
некрозами. При пальпации области раны из неё может выделяться
сукровичная жидкость и пузырьки газа. Кожа вокруг раны
становится бледной, холодной, покрывает бурыми пятнами. В ране
видны размозжённые мышцы, которые в течение нескольких часов
омертвевают, приобретая серо-зелёный оттенок. Резко усиливаются
боли в ране. Исчезает пульс на периферических артериях. При
разрушении мышц появляется трупный запах. Конечность
постепенно становится бурой, теряется чувствительность и
омертвевает на всём протяжении. При этом гной не образуется.
18. КЛИНИКА
19. КЛИНИКА
флегмонозная форма
Эта форма газовой гангрены отличается менее
бурным течением и часто ограничивается каким-либо
участком. При этой форме удаётся даже разграничить
глубину процесса и выделить глубокие и поверхностные
формы поражения. Отделяемое гнойное, с пузырьками
газа. Мышцы часто розового цвета, с участками
омертвения. Воспалительный процесс часто
распространяется по межмышечным пространствам.
Обычно местная температура кожи не снижается и кожа
на ощупь тёплая. Как правило, пульс на периферических
сосудах сохраняется. Пятна на коже отсутствуют или
выражены не значительно, как и отёк.
20. КЛИНИКА
путридная или гнилостная форма
Обычно развивается очень бурно, сопровождается бурным
распадом. Процесс распространяется главным образом в клетчатке,
в межмышечных пространствах. Наступает очень быстрое
омертвение фасций мышц в ране, при этом они приобретают
грязно-серый цвет. Отделяемое гнилостное, с участками
омертвевших тканей, с газом и резким гнилостным запахом. Такие
изменения, как правило, вызываются симбиозом анаэробных и
гнилостных бактерий. Следует учесть, что возбудители гнилостных
инфекций обладают токсинами, разрушающими белки любых
тканей, в том числе и стенок сосудов. Поэтому при этой форме
часто возникают вторичные эрозивные кровотечения. Если первые
три формы наиболее часто локализуются на конечностях, то
гнилостная форма распространяется вблизи прямой кишки,
средостения и др.
22. ДИАГНОСТИКА
26. ДИАГНОСТИКА
27. ДИАГНОСТИКА
-
тахикардия;
снижение артериального давления;
возбуждение больного, говорливость (иногда, наоборот,
подавленное настроение);
мучительная бессонница;
температура тела с самого начала болезни повышена,
часто выше 38 – 39 °С;
общая интоксикация, обезвоживание;
дыхание учащено;
пульс до 120 - 140 ударов в минуту;
резко страдает выделительная функция почек, развивается
олигурия, а затем анурия; в тяжёлых случаях может быть
гематурия.
28. ДИАГНОСТИКА
клиническая картина
данные рентгенологических исследований
данных лабораторных анализов (снижение уровней гемоглобина и
эритроцитов, СОЭ = 80-90 мм/ч, лейкоцитоз до 30 тыс.,
лимфопения)
мазок-отпечаток из раны (при окраске по Граму - наличие крупных
грамположительных палочек и отсутствие лейкоцитов)
бактериологическое исследование (можно воспользоваться средой
Захерля с пиронин-метиловым зелёным - уже через три часа после
посева, при наличии Clostridium perfringens, материал принимает
изумрудно-зелёный цвет).
проба Бете — кусочек инфицированной мышцы не тонет в 4–6%
растворе хлорида натрия.
метод газовой хроматографии
метод редоксометрии платиновыми электродами.
29. ПРОФИЛАКТИКА
Адекватная ПХО раны.
Дренирование раны.
Хорошая транспортная и лечебная иммобилизация.
Строгие показания к наложению
кровеостанавливающего жгута.
Профилактика охлаждений и отморожений
поврежденной конечности.
Введение антибиотиков в ранние сроки после
повреждения.
Наблюдение за раной.
30. ЛЕЧЕНИЕ
Антибактериальная терапия (цефалоспорины IV поколения,
карбапенемы, фторхинолоны)
ГБО (первые сутки 4 сеанса по 60-90 минут под избыточным давлением 2-3
атм., на 2-е сутки - 3 сеанса по 60 минут, на 3-и сутки - 2 сеанса по 45 минут,
начиная с 4-х суток - по 1 сеансу по 45 минут).
ПХО раны отходит на 2-й план после ГБО, ее можно проводит в
промежутке между сеансами:
- лампасные разрезы,
- широкая некрэктомия,
- ампутация и экзартикуляция конечности.
Дезинтоксикационная терапия + форсированный диурез.
Озонотерапия.
Экстракорпоральная детоксикация (плазмаферез, плазмосорбция и
Антигангренозные сыворотки - одной лечебной дозой считается
др.)
150000 ME поливалентной противогангренозной сыворотки (или по 50000
ME сывороток антиперфрингенс, антисептикум, антиэдематиенс).
Полная ХО проводиться после 2-3 сеансов ГБО.
34. СТОЛБНЯК
35. ВОЗБУДИТЕЛЬ
Clostridium tetani
Открыта почти одновременно в 1883 г. русским
хирургом Н. Д. Монастырским и в 1884 г. немецким
учёным А. Николаэром.
Чистую культуру микроорганизма выделил в 1887 г.
японский микробиолог С. Китасато, он же в 1890 г.
получил столбнячный токсин и совместно с немецким
бактериологом Э. Берингом создал противостолбнячную
сыворотку.
В 1923 году французский иммунолог Г. Рамон
получил столбнячный анатоксин, который стал
применяться для профилактики заболевания.
36. ХАРАКТЕРИСТИКА
37. ПАТОГЕНЕЗ
38. КЛАССИФИКАЦИЯ
По распространенности:
- общий (генерализованный) столбняк: нисходящий и восходящий
- местный (головы, туловища, конечностей)
По клиническому течению:
- острый столбняк
- молниеносный (ясно выраженный)столбняк
- хронический столбняк
- стертая форма заболевания
По причине:
- раневой
- постинъекционный
- ожоговый
- послеоперационный
По степени тяжести:
- очень тяжелый
- тяжелый
- средней тяжести
- легкий
39. КЛИНИКА
Ранние симптомы столбняка - симптомы Лорина
— Эпштейна:
- при сдавлении конечности проксимальнее зоны
повреждения отмечаются подергивания мышечных
волокон в ране,
- при постукивании молоточком (пальцем) по подбородку
при полуоткрытом рте жевательные мышцы
сокращаются и рот резко закрывается.
40. КЛИНИКА
41. КЛИНИКА
43. ОСЛОЖНЕНИЯ
Разрыв мышц
Разрыв полых органов
Перелом костей
Аспирация рвотных масс с асфиксией
Пневмония
Нарушение функции ССС
Летальный исход
44. ДИАГНОСТИКА
Клинические проявления
Бактериологическое исследование материала из
раны, а в некоторых случаях исследуют слизь из
носа, глотки, бронхов, налет с миндалин
Обнаружение столбнячного анатоксина в
биологической пробе на мышах
Микроскопия мазков-отпечатков
45. ПРОФИЛАКТИКА
ЭКСТРЕННАЯ
Неспецифическая профилактика столбняка, прежде
всего, состоит в своевременно и правильно выполненной
первичной хирургической обработке раны. Определенное
значение в более поздние сроки имеет также иссечение
некротических тканей и удаление инородных тел.
Специфическая профилактика
- ПСС (противостолбнячная сыворотка) — в дозе 3000 ME.
Вводится по методу Безредко: 0,1 мл внутрикожно → при
отсутствии реакции через 20-30 минут 0,1 мл подкожно → при
отсутствии реакции через 20-30 минут всю дозу внутримышечно.
- ПСЧИ (противостолбнячный человеческий иммуноглобулин)
вводится 400 МЕ внутримышечно.
- АС (анатоксин столбнячный) вводится 1,0 мл внутримышечно.
46. ПРОФИЛАКТИКА
ПЛАНОВАЯ
АКДС (адсорбированная коклюшнодифтерийно-столбнячная вакцина) - делается в три
приема новорожденным в возрасте трёх, четырёх с половиной и
шести месяцев. Ревакцинации проводят при достижении ребенком
возраста 18 месяцев, затем в семь и в четырнадцать лет. Взрослым
также нужно повторят прививку АКДС каждые 10 лет с момента
предыдущего введения вакцины.
АДС (адсорбированная дифтерийностолбнячная вакцина)- вводится вместо АКДС в 14 лет и
каждые 10 лет с момента предыдущего введения вакцины.
АС (анатоксин столбнячный) – вводится по 1,0 мл
дважды с интервалом в 1-1,5 месяца
47. ЛЕЧЕНИЕ
Специфическая серотерапия
- ПСС внутривенно под наркозом в количестве 200 000 МЕ в течение 2 суток.
Далее по 140 000-150 000 МЕ еще в течение 2-3 суток.
- ПСЧИ внутримышечно однократно в дозе 900 МЕ.
- АС внутримышечно однократно в дозе 1,0 мл.
Противосудорожная терапия
- препараты фенотиазинового ряда (аминазин)
- нейролептики (дроперидол)
- транквилизаторы (седуксен, реланиум)
- барбитураты (гексенал, тиопентал-натрий)
- хлоралгидрат
- литические коктейли (аминазин + димедрол, анальгин + папаверин + димедрол
+ дроперидол)
Гипербарическая оксигенация
Антибактериальная терапия
Дезинтоксикационная терапия
Симптоматическая терапия
Направлена на поддержание функций сердечно-сосудистой и дыхательной
систем.
2. Анаэробная инфекция – это инфекция, вызванная анаэробными бактериями, то есть микрофлорой, существующей в безкислородной среде.
Классификация:
По этиологии:
1. Кластридиальные
(образующие споры)
2. Неклостридиальные (не
образующие споры)
– бактериоидные
– пептострептококковые
– фузобактериальные.
По характеру микрофлоры:
1. Моноинфекция – вызванная одним видом анаэроба
2. Полиинфекция – вызванная 2 или несколькими
анаэробами
3. Смешанная инфекция – вызванная ассоциацией
анаэроба и аэроба
По источнику инфекции:
Экзогенная инфекция (столбняк, клостридиальный мионекроз, газовая гангрена
и др.)
Эндогенная инфекция (послеоперационная ползучая флегмона, гангрена Фурнье
и др.).
Анаэробы составляют абсолютное большинство нормальной микрофлоры
человека. Они обитают:
1. В ротовой полости – главным образом в десневых карманах, где флора на 99%
состоит из анаэробов;
2. В желудке – при гипо- и анацидных состояниях микробный пейзаж желудка
приближается к кишечному;
3. В тонкой кишке содержатся и аэробы, и в меньшей степени – анаэробы. Их
число может значительно возрастать (например, при кишечной
непроходимости);
4. В толстой кишке имеются благоприятные условия для обитания анаэробов, это
их основное место обитания. Так, в 1 грамме толстокишечного содержимого
обнаруживается до 105 микробных тел, из них 97% – строгие анаэробы. Доля же
кишечной палочки составляет, вопреки общепринятому мнению, всего лишь 0,1
– 0,4%.
Клиническая картина разнообразна, однако можно выделить ряд
признаков, относительно постоянно встречающихся при любой форме
анаэробной инфекции. В области поражения больной испытывает
постепенно усиливающиеся боли, рано появляется лихорадочное
состояние с устойчиво высокой температурой тела. Общие симптомы,
связанные с интоксикацией организма, выявляются прежде всего в
виде нарушений функции ц.н.с. — от эйфории и до глубокой комы.
Выражены признаки расстройства кровообращения — неустойчивое
АД, венозная гипотензия, застой крови во внутренних органах.
Развивающаяся дыхательная недостаточность сопровождается
одышкой, снижением концентрации кислорода в крови.
Клостридиальная инфекция
Клостридиальная инфекция (или газовая гангрена) – это
инфекция, вызываемая спорообразующими анаэробами
(клостридиями): Clostridium perfringens, Clostridium oedematiens,
Clostridium septicum, Clostridium hystolyticum.
По форме развития различают:
– Тканерасплавляющую форму;
– Отечную форму;
– Эмфизематозную форму;
– Некролитическую форму;
– Флегмонозную форму;
– Смешанную форму.
10. Обширный клостридиальный целлюлит верхней конечности посттравматического происхождения. Видны остатки самопроизвольно
вскрывшихся.
Миозит жевательных
мышц - клещевой
паралич - ботулизм полимиозит Заболевания
височнонижнечелюстного
сустава - бешенство
Специфическое лечение при клостридиальной
инфекции начинают сразу же. Во время операции
вводят внутривенно капельно медленно (1 мл/мин)
лечебную дозу поливалентной противогангренозной
сыворотки (150000 ME), разведенной в 300—400 мл
изотонического раствора хлорида натрия.
Одновременно 5 профилактических доз сыворотки
вводят внутримышечно.
Неклостридиальная анаэробная инфекция
Неклостридиальная анаэробная инфекция вызывается анаэробами, не
образующими спор, чаще всего анаэробными стрептококками. Процесс
развивается в виде анаэробного стрептококкового миозита (массивного
поражения мышц) или в виде анаэробного стрептококкового целлюлита
(воспаления клетчатки). Начало невыраженное, затем появляются боль в
ране, отек и гиперемия, выделяется серозный или серозногеморрагический экссудат. Отсутствие гноя и четких местных признаков
дает возможность заболеванию перейти в необратимую стадию. Даже при
расскрытии раны можно не увидеть некроза мышц, будет иметь место
незначительное серозно-геморрагическое отделяемое, мышцы слегка
тусклые, сокращаются, что нередко приводит к диагностическим ошибкам.
Неклостридиальная инфекция сопровождается выраженной токсемией,
быстро приводит к бактериально-токсическому шоку с частым летальным
исходом.
Неклостридиальная анаэробная инфекция может быть вызвана
бактериоидами: Bacteroides fragilis, Bacteroides melanogenicus, а также
фузобактериями (Fusobacterium).
13. Некротизирующая инфекция мягких тканей (анаэробная неклостридиальная флегомна). Некротизирующий фасциит
Из анаэробных процессов, имеющих место в
хирургической клинике, необходимо отметить особые
их формы:
эпифасциальная ползучая флегмона передней брюшной стенки,
развивается как осложнение после операций (чаще после
аппендэктомии при гангренозно-перфоративном аппендиците).
гангрена Фурнье – анаэробная инфекция мошонки,
распространяющаяся на промежность, брюшную стенку,
сопровождающаяся некрозом кожи.
анаэробные абсцессы внутренних органов (легких, печени,
брюшной полости).
анаэробный перитонит.
анаэробная гангрена легких.
15. Гангрена Фурнье
Диагностика анаэробных инфекций
1. Характерная клиническая картина: высокая гипертермия, тотальное
нагноение раны с гнилостным запахом, газообразование, некроз тканей.
2. Микроскопия нативного материала: исследование под микроскопом
мазков экссудата, при этом обнаруживаются анаэробы.
3. Газовая хроматография: исследование на хроматографе летучих веществ
(летучие жирные кислоты), образующихся при анаэробной инфекции.
4. Бактериологический метод – выделение возбудителя инфекции.
Необходимо отметить, что выделение возбудителя затруднено, так как при
контакте с кислородом анаэробы погибают, и в обычных питательных
средах они не растут, поэтому большое значение имеет правильность
забора материала. Материал следует брать в герметично закрытые
флаконы и быстро доставить в баклабораторию. Флаконы должны быть
заполнены бескислородной газовой смесью (азот – 80%, водород – 10%,
углекислый газ – 10%). В баклаборатории материал высевают на плотные
питательные среды – кровяной агар, среды с тканью печени. Посевы
помещают в анаэростаты, инкубируют в течение 48 часов. При получении
роста проводят идентификацию возбудителя и определяют его
чувствительность к антибиотикам
Лечение анаэробной инфекции
1. Предотвращение размножения и распространения анаэробной
инфекции, включающее:
– Полноценную хирургическую обработку ран без их ушивания;
– Широкое дренирование ран;
– Некрэктомию;
– Обработку ран кислородсодержащими антисептиками: перекисью
водорода, перманганатом калия, гипохлоритом натрия.
– Антибактериальную терапию: антибиотики пенициллинового и
цефалоспоринового ряда, метрагил, метронидазол, трихопол.
– Специфическую сыворотку (противогангренозная сыворотка
150000 МЕ).
– Энзимотерапию – обработку ран протеолитическими
ферментами.
– Применение ГБО-терапии (гипербарическая оксигенация).
2. Стимуляция защитных сил организма:
– Гемотрансфузии, переливание плазмы.
– Применение иммуностимуляторов.
– Общеукрепляющее лечение.
3. Обезвреживание токсинов:
– Введение специфических анатоксинов.
– Инфузионная дезинтоксикационная
терапия.
– Применение гепарина.
Профилактика
А. и. эффективна при условии адекватной и своевременной
хирургической обработки ран, тщательном соблюдении асептики и
антисептики при плановых оперативных вмешательствах, превентивном
использовании антибиотиков, особенно при тяжелых травмах и
огнестрельных ранениях. В случаях обширных повреждений или
выраженного загрязнения ран с профилактической целью вводят
поливалентную противогангренозную сыворотку в средней
профилактической дозе 30000 ME.
Санитарно-гигиенический режим в палате, где пребывает больной с
клостридиальной раневой инфекцией, должен исключать возможность
контактного распространения возбудителей инфекции. С этой целью
необходимо придерживаться соответствующих требований к
дезинфекции медицинского инструментария и аппаратуры,
помещения и барокамеры, туалетных принадлежностей, перевязочного
материала и т.д.
Анаэробная неклостридиальная инфекция не имеет тенденции к
внутригоспитальному распространению, поэтому санитарногигиенический режим для больных с этой патологией должен
соответствовать общим требованиям, принятым в отделении гнойной
инфекции.
Гнилостная инфекция
Гнилостная инфекция вызывается
различными представителями
анаэробной неклостридиальной
микрофлоры в сочетании с
анаэробными микроорганизмами.
Гнилостная инфекция наблюдается
при рваных, размозженных ранах,
при открытых переломах. Общее
состояние ухудшается, так же как и
при аэробной инфекции. В области
раны процесс некроза преобладает
над процессами воспаления. Края и
дно раны с некротизированными
участками ткани гемморрагического,
грязно-серого цвета и зловонным
отделяемым. Вокруг раны
выраженный отек и гиперемия. Часто
наблюдается лимфангит и
лимфаденит.
Лечение гнилостной инфекции проводится в гнойно-септическом
отделении хирургического стационара без изоляции пациента в
бокс.
Проводится срочная радикальная хирургическая обработка раны с
широким рассечением ткани и удалением некрозов,
антибактериальная терапия, дезинтоксикационная терапия,
иммунотерапия.

Помогите другим пользователям — будьте первым, кто поделится своим мнением об этой презентации.
Аннотация к презентации
Презентация для студентов на тему "Анаэробнаяинфекция" по медицине. Состоит из 23 слайдов. Размер файла 0.41 Мб. Каталог презентаций в формате powerpoint. Можно бесплатно скачать материал к себе на компьютер или смотреть его онлайн.
Содержание

Анаэробнаяинфекция

Слайд 2

Слайд 3
Классификация: По этиологии: 1. Кластридиальные (образующие споры) 2. Неклостридиальные (не образующие споры) – бактериоидные – пептострептококковые – фузобактериальные.

Слайд 4
По характеру микрофлоры: 1. Моноинфекция – вызванная одним видом анаэроба 2. Полиинфекция – вызванная 2 или несколькими анаэробами 3. Смешанная инфекция – вызванная ассоциацией анаэроба и аэроба

Слайд 5
По источнику инфекции: Экзогенная инфекция (столбняк, клостридиальныймионекроз, газовая гангрена и др.) Эндогенная инфекция (послеоперационная ползучая флегмона, гангрена Фурнье и др.). Анаэробы составляют абсолютное большинство нормальной микрофлоры человека. Они обитают: 1. В ротовой полости – главным образом в десневых карманах, где флора на 99% состоит из анаэробов; 2. В желудке – при гипо- и анацидных состояниях микробный пейзаж желудка приближается к кишечному; 3. В тонкой кишке содержатся и аэробы, и в меньшей степени – анаэробы. Их число может значительно возрастать (например, при кишечной непроходимости); 4. В толстой кишке имеются благоприятные условия для обитания анаэробов, это их основное место обитания. Так, в 1 грамме толстокишечного содержимого обнаруживается до 105 микробных тел, из них 97% – строгие анаэробы. Доля же кишечной палочки составляет, вопреки общепринятому мнению, всего лишь 0,1 – 0,4%.

Слайд 6
Клиническая картинаразнообразна, однако можно выделить ряд признаков, относительно постоянно встречающихся при любой форме анаэробной инфекции. В области поражения больной испытывает постепенно усиливающиеся боли, рано появляется лихорадочное состояние с устойчиво высокой температурой тела. Общие симптомы, связанные с интоксикацией организма, выявляются прежде всего в виде нарушений функции ц.н.с. — от эйфории и до глубокой комы. Выражены признаки расстройства кровообращения — неустойчивое АД, венозная гипотензия, застой крови во внутренних органах. Развивающаяся дыхательная недостаточность сопровождается одышкой, снижением концентрации кислорода в крови.

Слайд 7

Слайд 8
Клостридиальная инфекция Клостридиальная инфекция (или газовая гангрена) – это инфекция, вызываемая спорообразующими анаэробами (клостридиями): Clostridium perfringens, Clostridium oedematiens, Clostridium septicum, Clostridium hystolyticum. По форме развития различают: – Тканерасплавляющую форму; – Отечную форму; – Эмфизематозную форму; – Некролитическую форму; – Флегмонозную форму; – Смешанную форму.

Слайд 9

Слайд 10
Обширный клостридиальныйцеллюлит верхней конечности посттравматического происхождения. Видны остатки самопроизвольно вскрывшихся.
Миозит жевательных мышц - клещевой паралич - ботулизм - полимиозит - Заболевания височно-нижнечелюстного сустава - бешенство

Слайд 11
Специфическое лечение при клостридиальной инфекции начинают сразу же. Во время операции вводят внутривенно капельно медленно (1 мл/мин) лечебную дозу поливалентной противогангренозной сыворотки (150000 ME), разведенной в 300—400 мл изотонического раствора хлорида натрия. Одновременно 5 профилактических доз сыворотки вводят внутримышечно.

Слайд 12
Неклостридиальная анаэробная инфекция Неклостридиальная анаэробная инфекция вызывается анаэробами, не образующими спор, чаще всего анаэробными стрептококками. Процесс развивается в виде анаэробного стрептококкового миозита (массивного поражения мышц) или в виде анаэробного стрептококкового целлюлита (воспаления клетчатки). Начало невыраженное, затем появляются боль в ране, отек и гиперемия, выделяется серозный или серозно-геморрагический экссудат. Отсутствие гноя и четких местных признаков дает возможность заболеванию перейти в необратимую стадию. Даже при расскрытии раны можно не увидеть некроза мышц, будет иметь место незначительное серозно-геморрагическое отделяемое, мышцы слегка тусклые, сокращаются, что нередко приводит к диагностическим ошибкам. Неклостридиальная инфекция сопровождается выраженной токсемией, быстро приводит к бактериально-токсическому шоку с частым летальным исходом. Неклостридиальная анаэробная инфекция может быть вызвана бактериоидами: Bacteroidesfragilis, Bacteroidesmelanogenicus, а также фузобактериями (Fusobacterium).

Слайд 13
Некротизирующая инфекция мягких тканей (анаэробная неклостридиальнаяфлегомна). Некротизирующийфасциит

Слайд 14
Из анаэробных процессов, имеющих место в хирургической клинике, необходимо отметить особые их формы: эпифасциальная ползучая флегмонапередней брюшной стенки, развивается как осложнение после операций (чаще после аппендэктомии при гангренозно-перфоративном аппендиците). гангрена Фурнье – анаэробная инфекция мошонки, распространяющаяся на промежность, брюшную стенку, сопровождающаяся некрозом кожи. анаэробные абсцессы внутренних органов (легких, печени, брюшной полости). анаэробный перитонит. анаэробная гангрена легких.

Слайд 15
Гангрена Фурнье
анаэробный перитонит. анаэробнаягангрена легких. анаэробные абсцессы внутренних органов

Слайд 16
Диагностика анаэробных инфекций 1. Характерная клиническая картина: высокая гипертермия, тотальное нагноение раны с гнилостным запахом, газообразование, некроз тканей. 2. Микроскопия нативного материала: исследование под микроскопом мазков экссудата, при этом обнаруживаются анаэробы. 3. Газовая хроматография: исследование на хроматографе летучих веществ (летучие жирные кислоты), образующихся при анаэробной инфекции. 4. Бактериологический метод – выделение возбудителя инфекции. Необходимо отметить, что выделение возбудителя затруднено, так как при контакте с кислородом анаэробы погибают, и в обычных питательных средах они не растут, поэтому большое значение имеет правильность забора материала. Материал следует брать в герметично закрытые флаконы и быстро доставить в баклабораторию. Флаконы должны быть заполнены бескислородной газовой смесью (азот – 80%, водород – 10%, углекислый газ – 10%). В баклаборатории материал высевают на плотные питательные среды – кровяной агар, среды с тканью печени. Посевы помещают в анаэростаты, инкубируют в течение 48 часов. При получении роста проводят идентификацию возбудителя и определяют его чувствительность к антибиотикам

Слайд 17
Лечение анаэробной инфекции 1. Предотвращение размножения и распространения анаэробной инфекции, включающее: – Полноценную хирургическую обработку ран без их ушивания; – Широкое дренирование ран; – Некрэктомию; – Обработку ран кислородсодержащими антисептиками: перекисью водорода, перманганатом калия, гипохлоритом натрия. – Антибактериальную терапию: антибиотики пенициллинового и цефалоспоринового ряда, метрагил, метронидазол, трихопол. – Специфическую сыворотку (противогангренозная сыворотка 150000 МЕ). – Энзимотерапию – обработку ран протеолитическими ферментами. – Применение ГБО-терапии (гипербарическая оксигенация).

Слайд 18
2. Стимуляция защитных сил организма: – Гемотрансфузии, переливание плазмы. – Применение иммуностимуляторов. – Общеукрепляющее лечение. 3. Обезвреживание токсинов: – Введение специфических анатоксинов. – Инфузионнаядезинтоксикационная терапия. – Применение гепарина.

Слайд 19

Слайд 20
Профилактика А. и. эффективна при условии адекватной и своевременной хирургической обработки ран, тщательном соблюдении асептики и антисептики при плановых оперативных вмешательствах, превентивном использовании антибиотиков, особенно при тяжелых травмах и огнестрельных ранениях. В случаях обширных повреждений или выраженного загрязнения ран с профилактической целью вводят поливалентную противогангренозную сыворотку в средней профилактической дозе 30000 ME. Санитарно-гигиенический режим в палате, где пребывает больной с клостридиальной раневой инфекцией, должен исключать возможность контактного распространения возбудителей инфекции. С этой целью необходимо придерживаться соответствующих требований к дезинфекции медицинского инструментария и аппаратуры, помещения и барокамеры, туалетных принадлежностей, перевязочного материала и т.д. Анаэробная неклостридиальная инфекция не имеет тенденции к внутригоспитальному распространению, поэтому санитарно-гигиенический режим для больных с этой патологией должен соответствовать общим требованиям, принятым в отделении гнойной инфекции.

Слайд 21
. Гнилостная инфекцияГнилостная инфекция вызывается различными представителями анаэробной неклостридиальной микрофлоры в сочетании с анаэробными микроорганизмами.Гнилостная инфекция наблюдается при рваных, размозженных ранах, при открытых переломах. Общее состояние ухудшается, так же как и при аэробной инфекции. В области раны процесс некроза преобладает над процессами воспаления. Края и дно раны с некротизированными участками ткани гемморрагического, грязно-серого цвета и зловонным отделяемым. Вокруг раны выраженный отек и гиперемия. Часто наблюдается лимфангит и лимфаденит.

Слайд 22
Лечение гнилостной инфекции проводится в гнойно-септическом отделении хирургического стационара без изоляции пациента в бокс. Проводится срочная радикальная хирургическая обработка раны с широким рассечением ткани и удалением некрозов, антибактериальная терапия, дезинтоксикационная терапия, иммунотерапия.

Слайд 23

Помогите другим пользователям — будьте первым, кто поделится своим мнением об этой презентации.
Аннотация к презентации
Содержание

Острая анаэробная хирургическая инфекция

Слайд 2
Анаэробная инфекция
это тяжелая токсическая раневая инфекция, вызванная анаэробными микроорганизмами, с преимущественным поражением соединительной и мышечной ткани.

Слайд 3
Возбудители:
Клостридии : Cl. perfringens Cl. oedo-matiens Cl. septicum Cl. hystolyticus

Слайд 4
Причины:
обширные повреждения мышц и костей; глубокий закрытый раневой канал; наличие раневой полости, плохо сообщающейся с внешней средой; нарушение кровообращения ткани из-за повреждения сосудов.

Слайд 5
Клинические особенности анаэробных инфекций:

Слайд 6
Гнилостная инфекция:
тяжелое инфекционное осложнение ран, характеризующееся распространяющимся некрозом тканей и последующим их гнилостным распадом.

Слайд 7
Возбудители:
В. coli, В. руocyaneus, В. putrificum, В. sporogenes, Str. fecalis, Рг. vulgaris, В. gigas, В. emphysematicus и др.

Слайд 8
Причины гнилостной инфекции:
травматические раны с большим количеством размозженных, нежизнеспособных тканей, мочевые флегмоны при переломах костей таза, диабетические гангрены, флегмоны передней брюшной стенки после повреждения толстой кишки (каловые флегмоны), укушенные и огнестрельные раны.

Слайд 9
Газовая гангрена
Инфекция, которая обусловлена ростом и размножением клостридиальной микрофлоры в тканях организма. Рост этой микрофлоры возможен только при отсутствии кислорода (анаэробно), однако споры могут длительное время сохраняться на воздухе

Слайд 10
4 формы газовой гангрены:
эмфизематозная (классическая) форма. отёчно-токсическая форма флегмонозная форма. путридная или гнилостная форма.

Слайд 11
Общие симптомы заболевания:
тахикардия; снижение артериального давления; возбуждение больного, говорливость (иногда, наоборот, подавленное настроение); мучительная бессонница; температура тела с самого начала болезни повышена, часто выше 38 – 390С. Гипертермия является плохим прогностическим симптомом; общая интоксикация, обезвоживание; дыхание учащено; пульс до 120 – 140 ударов в минуту; развивается гемолиз эритроцитов, что ведёт к быстро развивающейся анемии; уровень гемоглобина падает до 70 – 100 г/л; количество эритроцитов падает до 1 – 1,5. 1012/л; отмечается лейкоцитоз до 15 – 20.109/л со сдвигом лейкоцитарной формулы влево за счёт увеличения палочкоядерных нейтрофилов, с появлением юных форм, при отсутствии эозинофилов; резко страдает выделительная функция почек, развивается олигурия, а затем анурия. В тяжёлых случаях может быть гематурия.

Слайд 12
Местные симптомы:
отёчность; наличие газа в мягких тканях; распад мышц; отсутствие симптомов, характерных для воспалительного процесса.

Слайд 13
Лечение:
Необходимо провести широкое вскрытие всех подозрительных участков, иссечь все нежизнеспособные ткани. Широкими параллельными (ломпастными) разрезами следует рассечь фасции и мягкие ткани на всю глубину. Правильное дренирование должно обеспечить отток отделяемого из раны. Следует особо подчеркнуть, что раны должны оставаться открытыми. Необходимо введение в дно и края ран антибиотиков широкого спектра действия. При подтверждении диагноза и распространении гангрены необходима немедленная ампутация или экзартикуляция конечности.

Слайд 14
Рану после ампутации зашивать нельзя. В качестве дополнения к операции, но не вместо неё, показана гипербарическая оксигенация. Для этой цели больного помещают в камеру с повышенным давлением (до 3 атмосфер), в первые сутки не менее 3 раз по 2 – 2 1/2 ч. В последующие дни сеансы могут проводиться 1 раз в день. Кроме того, сразу после выявления гангрены, необходима интенсивная инфузионная терапия с введением альбумина, плазмы, растворов электролитов и белков. Больным анемией проводится переливание свежеприготовленной одногруппной цельной крови или эритроцитарной массы. Одновременно внутривенно или внутриартериально начинают вводить высокие дозы антибиотиков. Противогангренозные сыворотки (при выявлении возбудителя – моновалентные, а при не установленном – поливалентные) вводят внутривенно в дозе 150000 АЕ. Сыворотку растворяют в изотоническом растворе хлорида натрия и нагревают до 36 – 370С.

Слайд 15
Уход за больным.
Больные с газовой гангреной должны быть изолированы. У них должен быть организован отдельный сестринский пост. Всё бельё, инструменты должны быть специально обработаны. Медицинские работники, ухаживающие за больными, должны соблюдать личную гигиену. Перевязки, обработка полости рта, кожных покровов должны производиться в резиновых перчатках, которые должны регулярно дезинфицироваться (хлорамин, карболовая кислота, лизол и т. д.) после каждой перевязки. Весь перевязочный материал нужно сразу после перевязки сжигать.

Слайд 16
Столбняк
Зооантропонозное бактериальное острое инфекционное заболевание с контактным механизмом передачи возбудителя, характеризующееся поражением нервной системы и проявляющееся тоническим напряжением скелетной мускулатуры и генерализованными судорогами.

Слайд 17
Возбудитель:
Clostridiumtetani (относится к спорообразующим бактериям. Во внешней среде существует в виде спор, чрезвычайно устойчивых к физико-химическим факторам, антисептическим и дезинфицирующим средствам. При благоприятных анаэробных условиях споры прорастают в вегетативные формы, продуцирующие экзотоксин (тетаноспазмин) и гемолизин.)

Слайд 18
Причины:
глубокие ранения и повреждения кожи и слизистых оболочек, ожоги и обморожения, при родах, у новорожденных через пуповину, обрезанную нестерильным инструментом, гангрена, абсцессы, язвы, пролежни и т. д. Частой причиной заражения бывают микротравмы нижних конечностей — ранения, уколы острыми предметами, колючками, даже занозы. Укусы ядовитых животных, пауков и пр.

Слайд 19
Лечение:
Больной подлежит немедленной госпитализации в специализированный стационар. Борьбу с возбудителем в первичном очаге инфекции (вскрытие, санация и аэрация раны) Нейтрализацию столбнячного токсина путем введения противостолбнячной сыворотки. Противосудорожное лечение (тотальная миорелаксация) Поддержание жизненно важных функции организма (ИВЛ, контроль сердечной деятельности).

Слайд 20
Профилактику и лечение осложнений (борьба с сопутствующими инфекциями, тромбозом, профилактика механических повреждений при судорогах). Полноценное питание и уход(Больной помещается в отдельную затемненную палату, где исключается возможность воздействия внешних раздражителей (шум, свет и т. д.). Устанавливается круглосуточное медицинское наблюдение (пост). Больному нельзя покидать постель) Питание больных в период разгара болезни очень затруднено, так как сильное напряжение мышц препятствует введению пищи через зонд и внутривенно. Рекомендуется питание жидкими продуктами (молоко, бульон и т. д.) Больные охотно и с удовольствием пьют воду. Период лечения в стационаре составляет от 1 до 3 месяцев.

Слайд 21
К ранним осложнениям можно отнести:
бронхиты, пневмонии, инфаркт миокарда, сепсис, автопереломыкостей и позвоночника, вывихи, разрывы мышц и сухожилий, отрыв мышц от костей, тромбоз вен, эмболия легочных артерий, отек легких.

Слайд 22
К более поздним осложнениям относят:
слабость, тахикардию, деформацию позвоночника, контрактуры мышц и суставов, временный паралич черепных нервов.

Слайд 23
Профилактика заболевания осуществляется в трех направлениях:
Профилактика травм и санитарно-просветительская работа среди населения. Специфическая профилактика в плановом порядке путем введения противостолбнячной вакцины всем детям от 3 месяцев до 17 лет по календарю прививок. Взрослым каждые 10 лет проводится ревакцинация.

Слайд 24
3. Экстренная профилактика применяется как привитым, так и непривитым людям при: ранениях и травмах при нарушении целостности кожных покровов и слизистых оболочек. ранениях и операциях желудочно-кишечного тракта. ожогах и обморожениях II—IV степени. родах и абортах вне медицинских учреждений. гангрене или некрозе тканей, длительно текущих абсцессах, карбункулах, язвах, пролежнях. укусах животных.

Слайд 25
Профилактика
Профилактика столбняка должна быть комплексной. Для этого в ближайшие часы после ранения, ожога, отморожения следует создать неблагоприятные условия для развития микробов в ране: 1) произвести первичную хирургическую обработку раны; 2) принять меры к восстановлению физиологических функций организма (борьба с шоком, анемией и др.); 3) применить специфическую профилактику, которая состоит из пассивной (введение противостолбнячной сыворотки) и активной (введение столбнячного анатоксина) иммунизации.

Слайд 26
Мероприятия по специфической профилактике столбняка:
1) экстренная профилактика столбняка у привитых детей и взрослых проводится при любой травме независимо от ее тяжести (введение 0,5 мл столбнячного анатоксина). Этого не делают в том случае, если после первой ревакцинации прошло не более 6 мес, а после второй — не больше года; 2) экстренная профилактика столбняка у непривитых детей и взрослых осуществляется введением 1 мл столбнячного анатоксина, а затем другим шприцем на другом участке тела — 3000 АЕ противостолбнячной сыворотки. После проведения такой активно-пассивной профилактики столбняка необходимо продолжить иммунизацию: через 30—40 дней ввести 0,5 мл столбнячного анатоксина, а через 9—12 мес—еще 0,5 мл.

Слайд 27
Сестринский уход при столбняке:
Нарушенные потребности: При развившемся столбняке больные нервозны, жалуются на чувство страха, потливость, бессонницу, вздрагивания

Слайд 28

Слайд 29
Потенциальные проблемы: Прогноз заболевания ухудшается в случае присоединения пневмоний. Развитию этого осложнения способствуют гиповентиляция, нарушение дренажной функции бронхов и гиперсекреция слизи, а также длительное обездвиживание больного, особенно при медикаментозном снятии судорог. При обширных ранениях нередко на фоне столбняка возникают гнойные осложнения в виде абсцессов и флегмон в области ворот инфекции, возможно присоединение септических осложнений. Сила сокращения мышц в период судорог настолько велика, что может привести к переломам тел позвонков, отрыву мышц от мест прикрепления, разрывам мышц передней брюшной стенки и конечностей. Иногда развиваются компрессионные деформации позвоночника. Длительное тоническое напряжение мышц приводит к развитию мышечных контрактур, что требует специального лечения

Слайд 30
Цели: Больному необходимо создать полный покой. Медсестра общей врачебной практики может взять на себя активный патронаж на дому, самостоятельный прием параллельно с врачом, профилактическую работу с населением, ведение школ пациентов. Специалист общей практики должен планировать мероприятия по оздоровлению, уметь обеспечивать организацию ухода за пациентами с различными видами патологии на дому, оказывать консультативную помощь пациентам и членам семьи по вопросам санитарно-гигиенического образования, планирования семьи, воспитания здорового ребенка, оказывать психологическую поддержку пациентам и членам их семей в экстремальных жизненных ситуациях

Слайд 31
Взаимозависимые вмешательства:
основанная на выполнении вмешательств, которые планирует медсестра, плюс выполнение назначений и заданий врача

Слайд 32
Зависимые вмешательства:
медсестра практически не планирует самостоятельные сестринские вмешательства. Практическая деятельность медсестры замыкается на выполнении врачебных назначений: борьба с судорогами облегчение дыхания внутривенные вливания антибактериальную и антитоксическую терапию. При местных судорогах применяют противосудорожные препараты (сибазон, реланиум и др.). В качестве анальгетика назначают наркотики. В тяжёлых случаях, при коротком начальном периоде заболевания, быстром прогрессировании судорог, неэффективности проводимой терапии, недостаточности дыхания, развитии пневмонии показано проведение искусственной вентиляции лёгких с выключением собственного дыхания под наркозом.

Насыщение организма кислородом под повышенным давлением в барокамере при давление 2,5 – 3,0 атм.
3. Общее лечение:
А) Специфическое лечение:
Б) Неспецифическая терапия:
- Обильная внутривенная инфузия до 4 литров в сутки
- Переливание крови , плазмы
- Антибактериальная терапия (тиенам , ауглинтин , метронидазол)
- Коррекция жизненно важных функций

1. Ранняя хирургическая обработка раны с широким раневым каналом и полным иссечением нежизнеспособных тканей.
2. Введение антибиотиков
Введение противогангренозной сыворотки.

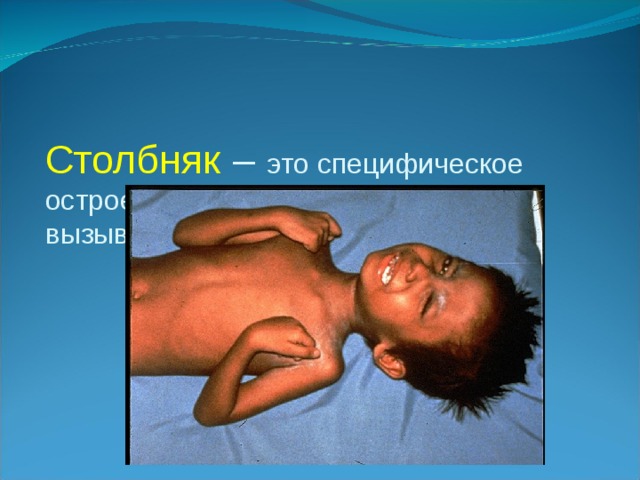
Столбняк – это специфическое острое инфекционное заболевание , вызываемое столбнячной палочкой

Тетаноспазмин
Тетанолизин
- Стойкое возбуждение двигательных центров
- Прекращение транспорта кислорода
- Создание анаэробных условий

- Плохое кровоснабжение поврежденного участка
- Значительное размозжение тканей ,
наличие глубоких карманов
- Несоблюдение сроков наложения артериального жгута

По месту внедрения возбудителя :
4. После отморожение
5. После электротравмы и т.д.

1. Общий (распространенный):
- Первично общий , нисходящий , восходящий
- Головы , туловища , конечностей , сочетанный

По клиническому течению:
1. Острый (молниеносный) - 1 – 2 суток
2. Подострый (ясно выраженный) - 4 – 5 дней
3. Стертая форма - 20 – 30 дней
4. Хронический - несколько недель – месяцев

Головная боль , утомляемость , раздражительность , слабость , обильная потливость , боль в области раны , субфебрилитет
Судорожное сокращение мышц в области раны , утомляемость жевательных мышц , сменяющаяся их тризмом , судороги мимических мышц – “сардоническая улыбка” , ригидность затылочных мышц

Гипертермия , головная боль , тахикардия , тоны сердца ясные , громкие ,обильный пот
Следующие один за другим приступы судорог


Симптомы , выявленные
оказываемой помощи
1. Опасность развития судорог
2. Необходимость госпитализации
Обеспечить безопасную транспортировку.
1. Поместить пациента в затемненную комнату , исключить внешние раздражители
2. Ввести 3 – 10 мл гексенала в/м.
3. Ввести в/м 2 мл 2,5 % р-ра аминазина, 2 мл 2,5 % р-ра дипразина, 2 мл 2 % р-ра промедола
1. Сообщить главному врачу о наличии больного со столбняком
2. Госпитализация спец.транспортом реанимационной бригадой

V – АКДС 3,4,5,6 месяцев
R I – через 18 месяцев
R II – в 6 лет
R III – в 11 лет
R IV – в 16 лет
R n – каждые 10 лет
V – 1 мл АС п / к
R I – 0,5 мл АС п / к через 9 – 12 месяцев после вакцинации.
R II – 0,5 мл АС п / к через 10 лет
R n – каждые 10 лет 0,5 мл АС п / к

9 мм Десенсибилизация : 0,5 мл 1 : 100 ПСС п / к, через 20 мин – 2 мл – 5 мл 1 : 100 ПСС п / к Ждем 30 минут Оставшуюся дозу ПСС п / к или с лечебной целью в / в капельно, подогрев ее о 37° С , со скоростью 16 кап. / мин. " width="640"
0,1 мл разведенной 1:100 ПСС в/к
Диаметр папулы до 9 мм
Неразведенной ПСС п / к
Диаметр папулы 9 мм
Десенсибилизация : 0,5 мл 1 : 100 ПСС п / к, через 20 мин – 2 мл – 5 мл 1 : 100 ПСС п / к
Оставшуюся дозу ПСС п / к или с лечебной целью в / в капельно, подогрев ее о 37° С , со скоростью 16 кап. / мин.
Читайте также:

