Анализ крови на туляремию в инвитро
Обновлено: 18.04.2024
Эта акция - для наших друзей в "Одноклассниках", "ВКонтакте", "Яндекс.Дзене", YouTube и Telegram! Если вы являетесь другом или подписчиком стр.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
Гуляев Сергей Викторович
Врач-ревматолог, терапевт, нефролог
Кандидат медицинских наук
Какие заболевания лечит ревматолог?
Мы в Telegram и "Одноклассниках"
Подагра: диагностика и лечение
"Men's Health", медицинский блог (август 2016г.)
Если ваши суставы опухают и болят по ночам, врач-ревматолог предложит вам проверить ревматологический профиль. Это обследование поможет поставить точный диагноз, проследить динамику заболевания и назначить правильное лечение.
При подозрении на ревматическую болезнь используют следующие исследования:
- анализ крови на уровень мочевой кислоты;
- анализ крови на антинуклеарные антитела;
- исследование крови на ревматоидный фактор;
- исследование крови на АЦЦП (антитела к циклическому цитруллин-содержащему пептиду);
- анализ крови на С-реактивный белок.
Анализ крови на уровень мочевой кислоты
Мочевая кислота – это окончательный продукт распада пуринов. Ежедневно человек получает пурины вместе с продуктами питания, преимущественно с мясными продуктами. Затем с помощью определенных ферментов, пурины перерабатываются с образованием мочевой кислоты.
В нормальных физиологических количествах мочевая кислота нужна организму, она связывает свободные радикалы и защищает здоровые клетки от окисления. Кроме того, она так же, как и кофеин, стимулирует клетки головного мозга. Однако повышенное содержание мочевой кислоты имеет вредные последствия, в частности может приводить к подагре и некоторым другим заболеваниям.
Исследование уровня мочевой кислоты дает возможность диагностировать нарушение обмена мочевой кислоты и связанные с этим заболевания.

Когда нужно провести обследование:
- при впервые возникшей атаке острого артрита в суставах нижних конечностей, возникшей без очевидных причин;
- при рецидивирующих атаках острого артрита в суставах нижних конечностей;
- если у вас в роду есть родственники страдающие подагрой;
- при сахарном диабете, метаболическом синдроме;
- при мочекаменной болезни;
- после проведения химиотерапии и/или лучевой терапии злокачественных опухолей (и особенно лейкозов);
- при почечной недостаточности (почки выводят мочевую кислоту);
- в рамках общего ревматологического обследования, необходимого для выяснения причины воспаления сустава;
- при продолжительном голодании, посте;
- при склонности к чрезмерному употреблению спиртных напитков.
Уровень мочевой кислоты
Уровень мочевой кислоты определяют в крови и в моче.
Мочевая кислота в крови называется урекемия, в моче – урикозурия. Повышенное содержание мочевой кислоты – гиперурикемия, пониженный уровень мочевой кислоты – гипоурикемия. Патологическое значение имеет только гиперурикемия и гиперурикозурия.
Концентрация мочевой кислоты в крови зависит от следующих факторов:
- количества пуринов, поступающих в организм с едой;
- синтеза пуринов клетками организма;
- образования пуринов вследствие распада клеток организма из-за болезни;
- функции почек, выводящих мочевую кислоту вместе с мочой.
В обычном состоянии наш организм поддерживает уровень мочевой кислоты в норме. Увеличение ее концентрации так или иначе связано с обменными нарушениями.
Нормы содержания мочевой кислоты в крови
У мужчин и женщин может наблюдаться различная концентрация мочевой кислоты в крови. Норма может зависеть не только от пола, но и возраста человека:
- у новорожденных и детей до 15 лет – 140-340 мкмоль/л;
- у мужчин до 65 лет – 220-420 мкмоль/л;
- у женщин до 65 лет – 40- 340 мкмоль/л;
- у женщин старше 65 лет – до 500 мкмоль/л.
Если превышение нормы происходит в течение длительного времени, то кристаллы соли мочевой кислоты (ураты) откладываются в суставах и тканях, вызывая различные болезни.
Гиперурикемия имеет свои признаки, но может протекать и бессимптомно.
Причины повышения содержания мочевой кислоты:
- прием некоторых лекарственных препаратов, например мочегонных;
- беременность;
- интенсивные нагрузки у спортсменов и людей, занимающихся тяжелым физическим трудом;
- длительное голодание или употребление продуктов, содержащих большое количество пуринов;
- некоторые болезни (например, эндокринные), последствия химиотерапии и облучения;
- нарушенный обмен мочевой кислоты в организме из-за дефицита некоторых ферментов;
- недостаточное выделение мочевой кислоты почками.
Как снизить концентрацию мочевой кислоты
Те, кто болен подагрой, знают, сколько неприятностей может доставить повышенная концентрация мочевой кислоты. Лечение этого недуга должно быть комплексным и обязательно включать прием препаратов, снижающих концентрацию мочевой кислоты в крови (ингибиторы ксантиноксидазы). Рекомендуется употребление большего количества жидкости и снижение потребления продуктов богатых пуринами.
Важно также постепенно избавиться от лишнего веса, поскольку ожирение обычно ассоциируется с повышением мочевой кислоты. Диета должна быть составлена так, чтобы количество продуктов, богатых пуринами было ограничено (красное мясо, печень, морепродукты, бобовые). Очень важно отказаться от алкоголя. Необходимо ограничить употребление винограда, томатов, репы, редьки, баклажанов, щавеля – они повышают уровень мочевой кислоты в крови. Зато арбуз, наоборот, выводит мочевую кислоту из организма. Полезно употреблять продукты, ощелачивающие мочу (лимон, щелочные минеральные воды).
Антинуклеарные антитела (АНА)
С помощью АНА теста можно определить наличие в крови антинуклеарных антител (антител к ядерным антигенам).
АНА – это группа специфических аутоантител, которые производит иммунная система нашего организма в случае аутоиммунных нарушений. Антитела оказывают повреждающее действие на клетки организма. При этом человек испытывает различные болезненные симптомы, например боль в мышцах и суставах, общую слабость и др.
Обнаружение в сыворотке крови антител принадлежащих к группе АНА (например, антител к двуспиральной ДНК) помогает выявить аутоимунное заболевание, контролировать течение болезни и эффективность его лечения.
Исследование крови на АЦЦП

Анализ крови на С-реактивный белок

Исследование крови на АЦЦП
Когда необходим анализ крови на антинуклеарные антитела
Выявление антинуклеарных антител может быть признаком следующих аутоиммунных заболеваний:
-
; ; ;
- смешанное заболевание соединительной ткани; ; ; ;
- аутоиммунный гепатит
Как выполняется тест на антинуклеарные антитела
Кровь на антинуклеарные антитела берется из вены на локтевом сгибе, натощак. Перед исследованием можно не придерживаться никакой диеты.
В некоторых случаях, для того чтобы дифференцировать различные аутоиммунные заболевания, могут потребоваться дополнительные уточняющие тесты на аутоантитела из группы антинуклеарных антител, так называемый иммуноблот АНА.
Что обозначают данные теста
Антинуклеарные антитела (другое название - антинуклеарный фактор) указывают на наличие какого-то аутоиммунного нарушения, однако не указывают точно на болезнь, вызвавшую его, поскольку тест на АНА является скрининговым исследованием. Цель любого скрининга – выявить людей с повышенным риском того или иного заболевания.
У здорового человека с нормальным иммунитетом антинуклеарных антител в крови быть не должно или их уровень не должен превышать установленные референсные значения.
Нормальное значение АНА подразумевает титр антител, не превышающий значение 1: 160. Ниже этого значения анализ считается отрицательным.
Положительный анализ на антинуклеарные антитела (1:320 и более) указывает на повышение антинуклеарных антител, и наличие у человека заболевания аутоиммунной природы.
В настоящее время для выявления антинуклеарных антитела используются две методики: непрямую реакцию иммунофлюоресценции с использованием так называемой клеточной линии Нер2 и иммуноферментный анализ. Оба теста дополняют друг друга, в связи с чем их рекомендуют выполнять одновременно.
Можно выделить следующие виды антинуклеарных тел АНА в реакции непрямой иммунофлюоресненции:
- гомогенная окраска - может быть при любом аутоиммунном заболевании;
- пятнистая или крапчатая окраска может быть при системной красной волчанки, склеродермии, синдроме Шегрена, ревматоидном артрите, полимиозите и смешанном заболевании соединительной ткани;
- периферическая окраска – характерна для системной красной волчанки;
При положительном анализе на антинуклеарные антитела необходимо провести иммуноблот антинуклеарных антител для уточнения типа аутоиммунного заболевания и постановки диагноза.
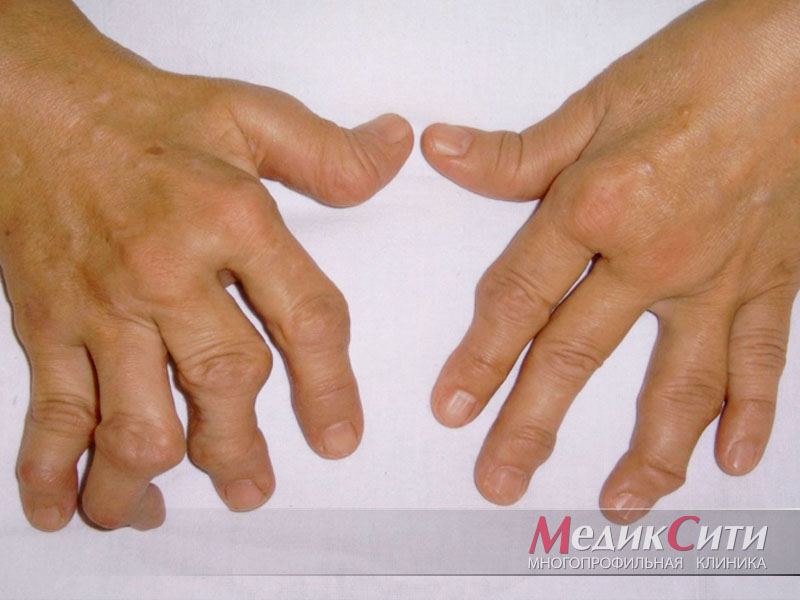
Ревматоидный фактор
Исследование крови на ревматоидный фактор направлено на выявление специфических антител класса IgM к антителам класса IgG.
Лабораторный тест на ревматоидный фактор является скрининговым исследованием, направленным на выявление аутоиммунных нарушений. Главная задача исследования на ревматоидный фактор – выявление ревматоидного артрита, болезни и синдрома Шегрена и ряда других аутоиммунных болезней.
Анализ на ревматоидный фактор может потребоваться при следующих симптомах:
- боли и отечность в суставах;
- ограничение подвижности в суставах;
- чувство сухости в глазах и во рту;
- кожные высыпания по типу кровоизлияний;
- слабость, упадок сил.

Нормы ревматоидного фактора в крови
Теоретически в здоровом организме ревматоидного фактора быть не должно. Но все же в крови у некоторых даже здоровых людей этот фактор присутствует в небольшом титре. В зависимости от лаборатории верхняя граница нормы ревматодного фактора варьирует от 10 до 25 международных единиц (МЕ) на 1 миллилитр крови.
Ревматоидный фактор одинаковый у женщин и мужчин. У людей пожилого возраста показатель ревматоидного фактора будет несколько выше.
Ревматоидный фактор у ребенка должен составлять в норме 12,5 МЕ на миллилитр.
Анализ на ревматоидный фактор используется для диагностики следующих заболеваний:
-
;
- системные аутоиммунные заболевания;
- риоглобулинемия.
Другие причины повышения ревматоидного фактора
Дополнительные причины повышения ревматоидного фактора могут быть следующими:
- сифилис;
- краснуха;
- инфекционный мононуклеоз;
- малярия;
- туберкулез; ; ;
- лейкемия; ;
- сепсис
Если причина повышенного ревматоидного фактора – инфекционные заболевания, например, инфекционный мононуклеоз, то титр ревматоидного фактора обычно меньше, чем при ревматоидном артрите.
Тем не менее, анализ на ревматоидный фактор прежде всего помогает распознать ревматоидный артрит. Однако следует подчеркнуть, что ставить диагноз лишь на его основании нельзя. Поскольку ревматоидный фактор может быть повышенным при многих других патологических состояниях аутоиммунной и не аутоиммунной природы. Кроме этого, примерно у 30% больных ревматоидным артритом анализ крови на ревматоидный фактор может оказаться отрицательным (серонегативный вариант ревматоидного артрита).
Анализ крови на ревматоидный фактор проводят утром натощак (с последнего приема пищи должно пройти от 8 до 12 часов).
Анализ крови на АЦЦП заключается в определении титра антител к циклическому цитруллинированному пептиду и является одним из точных методов для подтверждения диагноза ревматоидного артрита. С его помощью болезнь можно обнаружить за несколько лет до возникновения симптомов.
Что показывает анализ АЦЦП
Цитруллин – это аминокислота, которая является продуктом биохимической трансформации другой аминокислоты – аргинина. У здорового человека цитруллин не принимает участия в синтезе белка и полностью выводится из организма.
АЦЦП – это специфический маркер ревматоидного артрита, своеобразный предвестник заболевания на ранней стадии, обладающий высокой специфичностью.
Антитела к циклическому цитруллинированному пептиду обнаруживаются задолго до первых клинических признаков ревматоидного артрита и остаются в течение всей болезни.
Методика анализа и его значение
Выявление АЦЦП при ревматоидном артрите может указывать на более агрессивную, так называемую эрозивную форму заболевания, которая ассоциируется с более быстрым разрешением суставов и развитием характерных суставных деформаций.
Если результат анализа на АЦЦП оказывается положительным, то прогноз ревматоидного АЦЦП артрита считается менее благоприятным.
Для данного исследования лаборатория принимает следующий биоматериал:
Возможны ограничения в приеме биоматериала. Уточняйте информацию в расписании нужного Вам офиса.
Подготовка к исследованию
Не менее 3 часов после последнего приема пищи. Можно пить воду без газа.
Метод исследования
Туляремия относится к природно-очаговым инфекциям. Возбудитель- Francisella tularensis. Эта инфекция является общей для человека и животных, встречается почти на всей территории нашей страны. Источником туляремии для человека являются зайцеобразные и грызуны: полевые, лесные, степные и синантропные (домовые крысы, мыши). Эпидемическое значение инфекция приобретает в активный весенне-осенний период. Механизмы передачи инфекции: алиментарный, контактный путь через повреждённые кожные покровы, предметы обихода, воздушно-капельный, трансмиссивный при укусах кровососущими членистоногими (комарами, слепнями, клещами). Туляремия может протекать в средних и тяжелых формах, вплоть до летальных (смертельных) исходов. Различают бубонную (на коже в месте укуса), легочную и генерализованную формы. Гражданам из группы риска проводят вакцинацию от туляремии.
Показания к исследованию:
- Лабораторное подтверждение туляремии;
- Оценка эффективности вакцинопрофилактики.
Референсные значения (вариант нормы):
| Параметр | Референсные значения | Единицы измерения |
|---|---|---|
| Anti-Francisella tularensis | ≥ 1:100 – условно - диагностический титр у невакцинированных лиц; ≥ 1:20 – условно-защитный титр поствакцинального иммунитета. | титр |
При интерпретации результата необходимо учитывать прививочный анамнез, а также уровень диагностических титров антител на эндемичной территории. Необходимо исследовать парные сыворотки крови в динамике с интервалом 7-10 дней.
Учет результатов РПГА/РА проводится при удовлетворительных контролях. Но у некоторых пациентов в контроле отмечается неспецифическая (спонтанная) агглютинация. Например, у лихорадящих пациентов из-за присутствия пирогенов, С-реактивного белка, при приеме лекарственных препаратов, наличии сопутствующих заболеваний. Поэтому в клинической практике решение о необходимости повторного исследования при получении такого результата и его сроки определяет только лечащий врач.
Электрофорез и иммунофиксация с панелью антисывороток (к IgG, IgA, IgM, каппа и лямбда цепям) с денситометрией и оценкой содержания М-компонента.
Иммуноглобулины – белки, обладающие активностью антител (способностью специфично связывать определенные антигены).
В отличие от большинства белков сыворотки крови, которые вырабатываются в печени, иммуноглобулины продуцируются плазматическими клетками – потомками стволовых клеток предшественников В-лимфоцитов в костном мозге. По структурным и функциональным различиям выделяют 5 классов иммуноглобулинов – IgG, IgA, IgM, IgD, IgE и ряд субклассов. Поликлональное увеличение количества иммуноглобулинов – нормальный ответ на инфекции.
Моноклональные гамммапатии – состояния, когда клоном плазматических клеток или В-лимфоцитов (популяцией клеток, берущих начало от одной В-клетки предшественника) продуцируется аномальное количество иммуноглобулина. Такие состояния могут быть доброкачественными или являться проявлением болезни. Моноклональные гаммапатии выявляют по появлению аномальной полосы белка при электрофорезе сыворотки или мочи.
Молекулы иммуноглобулинов состоят из одной или более структурных единиц, построенных по единому принципу - из двух идентичных тяжелых цепей и двух идентичных легких пептидных цепей – каппа или лямбда. Разновидности тяжелых цепей являются основой деления иммуноглобулинов на классы. Цепи иммуноглобулинов имеют константные и вариабельные участки, последние связаны с антигенной специфичностью.
Иммуноглобулин, продуцирующийся одним клоном клеток, имеет идентичную структуру - представляет один класс, подкласс, характеризуется идентичным составом тяжелых и легких цепей. Поэтому если в сыворотке присутствует аномально большое количество моноклонального иммуноглобулина, в процессе электрофоретического разделения белков сыворотки крови он мигрирует в виде компактной полосы, которая выделяется на фоне стандартной картины распределения белковых фракций сыворотки. При описании результатов электрофореза белков сыворотки его называют также парапротеином, М-пиком, М-компонентом, М-белком или М-градиентом. По структуре такой моноклональный иммуноглобулин может быть полимером, мономером или фрагментом молекулы иммуноглобулина (в случае фрагментов чаще это легкие цепи, реже – тяжелые). Легкие цепи способны проходить через почечный фильтр, и могут быть обнаружены при электрофорезе мочи.
Выявление моноклональных парапротеинов основано на применении электрофореза белков. Иногда фибриноген и СРБ, которые мигрируют в бета или гамма-фракции, могут быть ошибочно расценены как парапротеины. Иммуноглобулиновую природу выявленного моноклонального компонента подтверждают с помощью иммунофиксации разделенных белков специфической поливалентной преципитирующей антисывороткой, направленной против иммуноглобулинов (тест № 4050). При подтверждении присутствия моноклонального иммуноглобулина проводится денситометрия и определяется его количественное содержание. Для полноценной идентификации (типирования) моноклонального компонента требуется развернутое исследование с помощью электрофореза и иммунофиксации с развернутой панелью антисывороток против IgG, IgA, IgM, каппа и лямбда цепей (тест № 4051). В диагностике и прогнозе учитывают класс выявленного парапротеина, его концентрацию в момент установления диагноза, скорость повышения его концентрации в динамике. Наличие парапротеина является маркером ряда гематоонкологических заболеваний.
При обследовании пациентов, применяющих лекарственные препараты на основе моноклональных антител (могут использоваться в качестве противоопухолевой терапии, иммунодепрессантов и др.), следует учитывать, что на пиковых концентрациях после введения такие препараты иногда могут быть причиной выявления при электрофорезе малых аномальных полос белка иммуноглобулиновой природы.
Множественная миелома - классическое гематологическое заболевание, обусловленное злокачественной пролиферацией плазмацитов, секретирующих моноклональный иммуноглобулин (парапротеин) или его фрагменты. Плазматические клетки чаще пролиферируют диффузно в костном мозге, заболевание приводит к остеолитическим поражениям костей, редукции других клеток костного мозга, что ведет к анемии, тромбоцитопении, лейкопении, ингибирует развитие нормальных клонов плазматических клеток. Пациенты могут обращаться с локальными симптомами патологии костей (боли, переломы) или неспецифичными симптомами (потеря веса, анемия, кровотечения, повторные инфекции или почечная недостаточность). У большинства больных на момент установления диагноза концентрация парапротеина превышает 25 г/л. При миеломе парапротеин в сыворотке крови чаще всего представлен IgG (60%), реже IgA (20%) и около 20% случаев приходятся на миелому Бенс-Джонса, связанную с продукцией свободных легких цепей каппа или лямбда (20%), которые могут быть обнаружены в моче. Иногда при миеломе может отмечаться биклональный парапротеин, представленный иммуноглобулинами разных классов или одного класса, но содержащий легкие цепи разных классов. Редко отмечается IgD и IgE миелома. Определение концентрации парапротеина используют для контроля эффективности лечения миеломы, такой мониторинг при миеломе на фоне терапии должен осуществляться каждые 3 месяца. Если содержание парапротеина снизилось ниже детектируемого, повторное измерение целесообразно проводить через 6 или 12 месяцев.
Макроглобулинемия Вальденстрема представляет собой лимфому с гиперпродукцией моноклонального IgM. Лимфоплазмацитарные опухолевые клетки с характерным иммунофенотипом диффузно распределены в лимфатических узлах, селезенке и костном мозге. Высокая концентрация моноклонального IgM часто превышает 30 г/л и приводит к увеличению вязкости крови и ряду клинических проявлений, включающих спутанность сознания, слепоту, склонность к кровоточивости, сердечную недостаточность и гипертензию. При макроглобулинемии часто отмечается парапротеинемическая полинейропатия, холодовая гемолитическая анемия и криоглобулины. При других разновидностях лимфом и хроническом лимфолейкозе парапротеины класса IgM отмечается у 20% больных, однако концентрация парапротеина обычно ниже, чем 30 г/л.
Болезнь тяжелых цепей (болезнь Франклина) сопровождается синтезом только тяжелой цепи IgG-гамма, без сопутствующей легкой цепи. Это крайне редкое заболевание проявляется отеком мягкого неба и лимфоидной инфильтрацией. Также редко отмечается болезнь тяжелых цепей альфа, при которой возникает хроническая диарея, нарушение всасывания, обусловленные лимфоидной инфильтрацией стенки кишки.
Моноклональный парапротеин может быть обнаружен при ряде неопухолевых заболеваний, в частности, при эссенциальной криоглобулинемии (чаще IgM), парапротеинемической хронической полинейропатии, холодовой гемолитической анемии, АL-амилоидозе почек (свободные цепи лямбда), и внутренних органов, болезни отложения легких цепей. Парапротеин в сыворотке крови отмечается также при болезни Кастелмана (IgM/лямбда), POEMS-синдроме (полинейропатия с органной мегалией) и микседематозном лишае (IgG/каппа).
Литература
1. Андреева Н.Е, Балакирева Т.В. Парапротеинемические гемобластозы // Руководство по гематологии / под ред. А. И. Воробьева. 3-е изд., М., 2003.Т. 2, с. 151-184.
Литература
1. Андреева Н.Е, Балакирева Т.В. Парапротеинемические гемобластозы // Руководство по гематологии / под ред. А. И. Воробьева. 3-е изд., М., 2003.Т. 2, с. 151-184.
- Типирование парапротеина.
- Дифференциальная диагностика моноклональных гаммапатий.
- Оценка эффективности проводимой терапии при миеломе и других гаммапатияхм
Литература
1. Андреева Н.Е, Балакирева Т.В. Парапротеинемические гемобластозы // Руководство по гематологии / под ред. А. И. Воробьева. 3-е изд., М., 2003.Т. 2, с. 151-184.
Интерпретация результатов исследования содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
Исследование позволяет обнаружить в крови специфические антитела, которые вырабатываются при заражении паразитами. Применяется в комплексной диагностике паразитарных заболеваний: описторхоза, токсокароза, трихинеллёза, эхинококкоза.
Приём и исследование биоматериала
Когда нужно сдавать анализ Дифференциальная диагностика гельминтозов IgG (п/кол)?
Показания к назначению:
- комплексная диагностика заражения гельминтами;
- дифференциальная диагностика гельминтозов;
- обследование пациентов, употреблявших в пищу сырую речную рыбу, сырое мясо, а также контактирующих по роду деятельности с заражёнными животными, почвой и водой (ветеринары, работники коммунальных служб, садоводы);
- госпитализация;
- оформление ребёнка в детский сад, лагерь, бассейн;
- устройство на работу декретированных групп населения (люди определённых профессий, работа которых связана с пищевыми продуктами и питьевой водой, воспитанием и обучением детей, а также коммунальным и бытовым обслуживанием населения).
Подробное описание исследования
Гельминты — черви, паразитирующие на животных, в том числе человеке. Закрепляясь в организме, они повреждают различные органы и нарушают обмен веществ. Заболевания, вызываемые гельминтами, называют гельминтозами.
Исследование выявляет антитела к четырём родам гельминтов:
- Opisthorchis (печёночный сосальщик, кошачья, или сибирская, двуустка) — плоский червь, который вызывает описторхоз. Он проникает в желчевыводящие пути, ткани печени и поджелудочной железы, повреждая их.
- Toxocara (токсокара) — круглый червь, вызывающий токсокароз. Поражает многие системы и органы, включая лёгкие, глаза и головной мозг.
- Trichinella (трихинелла) — круглый глист, возбудитель трихинеллёза. Взрослые особи заселяют тонкий кишечник, а личинки рассеиваются по различным органам и тканям.
- Echinococcus (эхинококковый цепень) — плоский червь, вызывает эхинококкоз. Закрепляясь в печени и других органах, паразит формирует пузыри. Они увеличиваются в размерах и начинают сдавливать окружающие ткани, вызывая боли.
Основные пути заражения гельминтами:
- при описторхозе: сырая или непроваренная/непрожаренная рыба;
- при трихинеллёзе: сырое или непроваренное/непрожаренное мясо;
- при токсокарозе и эхинококкозе: заражённые животные, почва или вода.
Диагностировать гельминтоз на основании данных одного анализа нельзя. Необходимо получить дополнительные клинические и лабораторные данные, в том числе результаты микроскопического исследования кала.
Особенности и преимущества методики
Иммуноферментный анализ — один из наиболее точных способов диагностики гельминтозов, который позволяет не только выявить заболевание, но и определить специфические антитела к разным возбудителям.
В основе метода — поиск специфических белков — иммуноглобулинов класса G (IgG) в крови, которые иммунная система вырабатывает для борьбы с гельминтами. Как правило, антитела обнаруживаются через 2–4 недели с момента заражения.
Так как иммуноферментный анализ менее зависим от количества возбудителя, он обладает некоторыми преимуществами перед анализом кала — наиболее частым методом диагностики гельминтоза. Он может дать более достоверный результат:
- На ранних стадиях заражения, когда анализ кала на гельминты может показать ложноотрицательный результат, так как яйца или личинки паразита не попадут в исследуемый биоматериал из-за недостаточного количества возбудителя в организме.
- При тяжёлом течении болезни, вызвавшем поражение органов.
- При большом количестве паразитов могут забиваться желчевыводящие пути, по которым гельминты попадают в кишечник. Из-за этого их нельзя обнаружить в кале.
- В период миграции личинок возбудителя. Паразиты перемещаются в различные органы и ткани, покидая кишечник, поэтому их следы не попадают в кал.
Однако у метода ИФА есть и недостатки. Так, положительный результат не позволяет судить о том:
Средний объем тромбоцитов (MPV), фл
Ширина распределения тромбоцитов по объему, (PDW), %
Скорость оседания эритроцитов (СОЭ), мм/ч
Как сдавать общий анализ крови и что для этого нужно?
Никаких сложных, строгих предписаний по поводу этого тестирования нету, но некоторые правила имеются:
- Для данного обследования используют капиллярную кровь, которую берут из пальца. Реже, по указаниям доктора,могут использовать кровь из вены.
- Анализ осуществляют утром. Пациенту запрещено употреблять пищу, воду за 4 ч. до взятия образца крови.
- Основные медицинские принадлежности, которые применяют для взятия крови – скарификатор, вата, спирт.
Что показывает общий анализ крови?
Общий (клинический) анализ крови показывает:
- количество эритроцитов,
- скорость оседания эритроцитов (СОЭ),
- содержание гемоглобина,
- количество лейкоцитов,
- лейкоцитарную формулу
- и другие показатели, на каждом из которых мы остановимся подробно.
Эритроциты так же известны под названием красные кровяные тельца. У человека в 1 мм³ крови содержится 4,5—5 млн. эритроцитов. Эритроциты крови содержат гемоглобин, переносят кислород и углекислоту. Повышение количества эритроцитов является признаком таких заболеваний, как лейкоз, хронические заболевания легких, врожденных пороков сердца. Анемия (снижение количества эритроцитов) может быть вызвана стрессом, повышенной физической нагрузкой, голоданием. Если же сразу определить причину снижения количества эритроцитов не удается, то лучше сходить к врачу-гематологу и пройти дополнительное обследование.
Значительное повышение содержания эритроцитов может говорить об эритремии (одно из заболеваний крови). Кроме того, повышение числа эритроцитов (эритоцитоз, полицитемия) наблюдается при острых отравлениях, когда из-за сильной рвоты и поноса наблюдается большой дефицит жидкости в организме; при ацидозах (из-за нарушения обмена веществ при обострении некоторых заболеваний); при потере жидкости по разным причинам (жара, болезнь, большая физическая нагрузка); при длительных сердечно-сосудистых или легочных заболеваниях, когда организм недостаточно снабжается кислородом и увеличивает количество эритроцитов в попытке все-таки доставить кислород к тканям; или при нахождении человека в высокогорье, когда ему перестает хватать кислорода.
Цветовой показатель - нормальное его значение у людей любого возраста составляет 0,85-1,15. Цветовой показатель крови является показателем степени насыщения эритроцитов гемоглобином и отражает соотношение между количеством эритроцитов и гемоглобина в крови. Когда его значения отличаются от нормы, то в основном это свидетельствует о наличии анемии. В данном случае анемии делятся на:
- гипохромные - цветной показатель меньше 0,85;
- гиперхромные - цветной показатель больше 1,15.
Однако анемии могут быть и нормохромные - когда цветовой показатель остается в пределах нормы.
Ретикулоциты - это молодые формы эритроцитов. У детей их больше, у взрослых меньше, потому что формирование и рост организма уже завершены. Увеличение количества ретикулоцитов может наблюдаться при анемиях или малярии. Снижение количества ретикулоцитов или их отсутствие является неблагоприятным признаком при анемиях, показывая, что костный мозг утратил способность производить эритроциты.
Скорость оседания эритроцитов (СОЭ) определяет, как быстро оседают эритроциты в пробирке, отделяясь от плазмы крови. У женщин норма СОЭ немного выше, чем у мужчин, при беременности СОЭ повышается. В норме величина СОЭ у мужчин не превышает 10 мм/час, а у женщин — 15 мм/час. Показатель СОЭ может меняться в зависимости от различных факторов, в том числе вследствие различных болезней.
Повышение СОЭ в анализе крови является одним из показателей, который заставляет врача предположить у пациента наличие острого или хронического воспалительного процесса (пневмония, остеомиелит, туберкулез, сифилис), а также повышение СОЭ характерно для отравления, инфаркта миокарда, травм, переломов костей, анемии, заболеваний почек, рака. Наблюдается оно и после проведенных операций, и вследствие приема некоторых лекарственных препаратов. Снижение СОЭ происходит при голодании, при снижении мышечной массы, при приеме кортикостероидов.
Гемоглобин - сложный железосодержащий белок, содержащийся в красных кровяных клетках – эритроцитах - животных и человека, способный обратимо связываться с кислородом, обеспечивая его перенос в ткани. Нормальным содержанием гемоглобина в крови человека считается: у мужчин 130—170 г/л, у женщин 120—150 г/л; у детей — 120—140 г/л. Гемоглобин крови участвует в транспорте кислорода и углекислого газа, поддерживает рН-баланс. Поэтому определение гемоглобина – одна из самых важных задач общего анализа крови.
Низкий гемоглобин (анемия) может быть результатом большой кровопотери, понижение гемоглобина происходит при нехватке железа, необходимого материала для строительства гемоглобина. Также пониженный гемоглобин (анемия) является следствием заболеваний крови и многих хронических заболеваний, с ними не связанных.
Уровень гемоглобина выше нормы может быть показателем многих заболеваний крови, при этом общий анализ крови также покажет увеличение эритроцитов. Повышенный гемоглобин характерен для людей с врожденными пороками сердца, легочно-сердечной недостаточностью. Повышение гемоглобина может быть вызвано физиологическими причинами – у летчиков после полетов, альпинистов, после значительной физической нагрузки уровень гемоглобина выше нормы.
Лейкоциты – это защитники нашего организма от чужеродных компонентов. В крови взрослого человека лейкоцитов содержится в среднем 4-9х10 9/л. Лейкоциты борются с вирусами и бактериями и очищают кровь от отмирающих клеток. Различают несколько видов лейкоцитов (моноциты, лимфоциты и др.). Подсчитать содержание этих форм лейкоцитов в крови позволяет лейкоцитарная формула.
У женщин некоторое повышение лейкоцитов в крови наблюдается также в период перед менструацией, во второй половине беременности и при родах.
Понижение числа лейкоцитов, которое может показать анализ крови, может быть свидетельством вирусных и бактериальных инфекций (грипп, брюшной тиф, вирусный гепатит, сепсис, корь, малярия, краснуха, эпидемический паротит, СПИД), ревматоидного артрита, почечной недостаточности, лучевой болезни, некоторых форм лейкоза, заболеваний костного мозга, анафилактического шока, истощения, анемии. Снижение количества лейкоцитов ожжет наблюдаться также на фоне приема некоторых лекарственных препаратов (анальгетиков, противовоспалительных средств).
Тромбоциты - эти клетки еще называют кровяными пластинами. Они самые маленькие по размеру клетки крови. Основная роль тромбоцитов - участие в процессах свертывания крови. В кровеносных сосудах тромбоциты могут располагаться у стенок и в кровотоке. В спокойном состоянии тромбоциты имеют дисковидную форму. При необходимости они становятся похожими на сферу и образуют специальные выросты (псевдоподии). С их помощью кровяные пластинки могут слипаться друг с другом или прилипать к поврежденной сосудистой стенке.
Снижение числа тромбоцитов наблюдается у женщин во время менструации и при нормально протекающей беременности, а увеличение происходит после физической нагрузки. Также количество тромбоцитов в крови имеет сезонные и суточные колебания. Обычно контроль тромбоцитов назначают при приеме некоторых лекарств, когда у человека беспричинно лопаются капилляры, часты носовые кровотечения, или при обследовании по поводу различных заболеваний.
Увеличение числа тромбоцитов в крови (т.н. тромбоцитоз) происходит при:
- воспалительных процессах (острый ревматизм, туберкулез, язвенный колит);
- острой кровопотере;
- гемолитической анемии (когда эритроциты разрушаются);
- состояний после удаления селезенки;
- отмечается при лечении кортикостероидами;
- некоторых более редких заболеваниях.
Понижение числа тромбоцитов (тромбоцитопения) наблюдается при целом ряде наследственных заболеваний, но гораздо чаще появляется при заболеваниях приобретенных. Снижается число тромбоцитов при:
- тяжелой железодефицитной анемии;
- некоторых бактериальных и вирусных инфекциях;
- заболеваниях печени;
- заболеваниях щитовидной железы;
- применении ряда лекарственных препаратов (винбластин, левомицетин, сульфаниламиды и др.);
- системной красной волчанке.
Гематокрит - это доля (в процентах) от общего объема крови, которую составляют эритроциты. В норме этот показатель составляет у мужчин - 40-48 %, у женщин - 36-42 %.
Объем эритроцитов по сравнению с плазмой увеличивается при:
- обезвоживании (дегидратации), что бывает при токсикозах, поносах, рвоте;
- врожденных пороках сердца, сопровождающиеся недостаточным поступлением кислорода к тканям;
- нахождении человека в условиях высокогорья;
- недостаточности коры надпочечников.
Объем эритроцитов по отношению к плазме уменьшается при разжижении крови (гидремии) или при анемии.
Гидремия может быть физиологической, если человек сразу выпил много жидкости. После значительной кровопотери возникает компенсаторная гидремия, когда восстанавливается объем крови. Патологическая гидремия развивается при нарушении водно-солевого обмена и возникает при гломерулонефрите, острой и хронической почечной недостаточности, при сердечной недостаточности в период схождения отеков.
Формула крови. Исследование лейкоцитарной формулы имеет важное диагностическое значение, показывая характерные изменения при ряде болезней. Но эти данные всегда должны оцениваться вместе с другими показателями системы крови и общего состояния больного.
Биохимический анализ крови
Его проводят с целью оценки функционального состояния организма, работы его внутренних органов, а также обмена веществ. Этот анализ крови может проверить содержание в крови белка, сахара, железа, холестерина, билирубина, триглицеридов, различных ферментов, кальция, магния, натрия, фосфора и различных газов. Любое отклонение от нормы может сигнализировать о том, что в организме могут идти какие-то процессы, незаметные со стороны (паразитарные инфекции, опухоли, аллергия). У пациентов с плохими результатами биохимического анализа могут быть заболевания щитовидной железы, печени, а также возможен сахарный диабет и атеросклероз. В зависимости от вида биохимического анализа подготовка к забору крови может изменяться, вплоть до соблюдения диеты в течение нескольких дней.
Как подготовиться к биохимическому анализу крови?
За сутки до взятия крови на биохимию необходимо исключить прием алкоголя, за 1 час – курение. Взятие крови желательно производить натощак в утренние часы. Между последним приемом пищи и взятием крови должно пройти не менее 12 часов. Сок, чай, кофе, жевательная резинка не допускаются. Можно пить воду. Необходимо исключить повышенные психоэмоциональные и физические нагрузки.
Как оценивают результаты биохимического анализа крови?
Использование различных методов диагностики разными клиниками приводит к неодинаковым результатам, могут также отличаться единицы измерения. Поэтому для правильной расшифровки результата биохимического анализа крови требуется консультация лечащего врача.
Какие показатели включены в стандартный биохимический анализ крови?
1) Глюкоза (в крови) - основной тест в диагностике сахарного диабета. Этот анализ очень важен при подборе терапии и оценки эффективности лечения диабета. Понижение уровня глюкозы наблюдается при некоторых эндокринных заболеваниях и нарушениях функции печени.
Читайте также:

