Анализ на пневмоцистоз что это такое
Обновлено: 22.04.2024
Пневмоцистоз - оппортунистическая инфекция с преимущественным поражением легких, у больных с иммунодефицитом способная к генерализации. Относится к числу наиболее распространенных СПИД-индикаторных болезней.
Возбудитель пневмоцистоза - Pneumocystis carina (Delanoe M., Delanoe P., 1912) - одноклеточный микроорганизм. По морфологическим признакам и чувствительности к антипротозойным препаратам их длительное время относили к типу простейших. Постепенно у пневмоцист начали выявлять черты, характерные для грибов. Попытки отнести их к грибам или простейшим наталкивались на нечеткость систематических критериев. По некоторым показателям они близки к Protozoa: по морфологии, наличию мейоза, присутствию в составе клеточной оболочки холестерола (а не эргостерола, как у грибов, что делает их чувствительными к антипаразитарным препаратам и нечувствительными к противогрибковому средству амфотерицину В), невозможности их культивирования на питательных средах для грибов. С грибами их сближает то, что пневмоцисты содержат структуры, подобные аскоспорам у грибов, а также фитостеролы, которых лишены животные клетки.
Метаболизм у P. carinii (синтез ароматических аминокислот, тимидина и др.) происходит, как у грибов; кроме того, у пневмоцист отсутствует спорогония, характерная для простейших. В 1988 г. Edman и Stringer, применив методы молекулярной генетики, показали, что последовательность нуклеотидов в т-РНК пневмоцист имеет высоую степень гомологии с последовательностью нуклеотидов т-РНК грибов, относящихся к дрожжам ( Saccharomycetes serevisiae). Для сравненения - аналогичные последовательности изучались также у разных видов простейших: токсоплазм, плазмодиев, акантамеб и др. По генетическим признакам пневмоцисты были ближе всего к грибам. Но это грибы, которые имеют ряд черт, сближающих их с простейшими. Так, м-ДНК P. carinii содержит гены дегидрогеназы и цитохромоксидазы, которые на 60% подобны генам грибов и только на 20% генам простейших. Аналогичные свойства были установлены и у других видое грибов.
По последним данным пневмоцисты относят к грибам возможно, к актиномицетам или высшим грибам - аско- или базидомицетам. Одновременно некоторые исследователи считают P. carinii филогенетически древним возбудителем неопределенного систематического положения, который в процессе эволюции утратил характерные таксономические признаки (Т. В. Бейер, 1989 г.). Современный молекулярно-биологический и молекулярно-генетический анализ не может окончательно определить их видовую принадлежность. Для решения этого вопроса необходимо ультраструктурное исследование возбудителя, изучение его филогенеза и усовершенствование техники культивирования пневмоцист.
P. carinii - внеклеточный паразит, тропный к легочной ткани. В цикле развития пневмоцисты выделяют вегетативную форму (трофозоит), предцисту и цисту с внутрицистными тельцами.
Трофозоиты - клетки размером 1-8 мкм, покрытые тонкой оболочкой. Их форма разнообразная и мобильная (овальная, амебоподобная и др.). Она зависит от формы структур, к которым они прилегают. От поверхности трофозоита отходят микровыросты и длинные отростки в виде филоподий. За их счет пневмоцисты соединяются между собой и прикрепляются к клеткам хозяина. Ядро ограничено двумя мембранами. В цитоплазме выявляются митохондрии, свободные рибосомы, мелкие и крупные вакуоли, полисахариды, капли липидов. Иногда встречаются сдвоенные клетки, что может свидетельствовать о делении или копуляции. По данным электронно-микроскопических исследований, трофозоиты плотно прилегают к альвеолоцитам первого порядка. Филоподий могут углубляться в клетку легкого хозяина, не разрывая ее оболочку. Одновременно мембрана альвеолоцита может входить в тело трофозоита, не повреждая его. Физиологический контакт возбудителя с хозяином осуществляется через систему микропиноцитарных пузырьков.
Предцисты - овальные клетки диаметром 2-5 мкм, лишенные пелликулярных выростов. В них происходит деление ядер. Цисты P. carinii округлой или овальной формы размером 3,5 - 10 мкм, иногда до 30 мкм (рис. 20). Они покрыты плотной трехслойной оболочкой и внешней мембраной. В цитоплазме содержится от 1 до 8 внутрицистных телец, которые выходят в просвет альвеолы после разрыва оболочки цисты. Пустые цисты имеют неправильную форму, чаще в виде полумесяца, иногда в них выявляются внутрицистные тельца. Размер последних 1-2 мкм. Пелликула внутрицистных телец вновь образуется после выхода из разрушенной цисты. Они становятся внеклеточными трофозоитами и начинают новый раунд жизненного цикла.
Патогенез пневмоцистоза определяется биологическими свойствами возбудителя и состоянием иммунной системы хозяина. Пропагативные формы пневмоцист, которые до настоящего времени не описаны, минуют верхние дыхательные пути, достигают альвеол и начинают жизненный цикл в организме нового хозяина. Прикрепление трофозоитов к альвеолоцитам первого порядка опосредуется многими механизмами, в частности большим количеством поверхностных гликопротеинов у P. carinii, которые взаимодействуют с протеинами легочной ткани через маннозные рецепторы на клетках хозяина, особенно макрофагах. Поверхностные гликопротеины пневмоцист высоко иммунногенные. Прикрепление пневмоцист сопровождается пролиферацией возбудителя, его взаимодействием с сурфактантом, освобождением токсических метаболитов. Защиту организма хозяина от P. carinii осуществляют Т-лимфоциты, альвеолярные макрофаги, специфические AT. Взаимодействие микро- и макроорганизма остается на субклиническом уровне, пока иммунная система не нарушена. Компроментация иммунной системы стимулирует рост численности пневмоцист.
При СПИДе число паразитов в альвеолах и бронхах настолько большое, что нарушается альвеолярная вентиляция, и больной умирает от нарастающей легочной недостаточности. Разрушение альвеолярно-капиллярной мембраны может приводить к диссеминации пневмоцист с основного места локализации.
На гистологических срезах легких, пораженных пневмоцистами, возникает картина, характерная только для пневмоцистоза. Расширенные бронхиолы, альвеолы и мелкие бронхи заполнены эозинофильной пенистой массой. Альвеолярный эпителий, контактирующий с возбудителем, гипертрофирован, стенки альвеол утолщены за счет расширения капилляров и инфильтрации лимфоидно-гистиоцитарными элементами. Вокруг сосудов наблюдаются обильные скопления плазмоцитов. На стенках бронхов и альвеол видны отдельные круглые формы и пласты пневмоцист, стелящиеся по стенкам альвеол. Выявляются разорванные цисты P. carinii с выбросом в окружающее пространство внутрицистных телец, которые наращивают цитоплазму и превращаются в трофозоиты, а потом дозревают до цист. Гистологическая картина легких напоминает альвеолярный липопротеиноз с явлениями экссудации, лейкоцитоза и сетчатого склероза. Заполненные пенистой массой группы альвеол и альвеолярные ходы чередуются с участками компресионного ателектаза и эмфиземы.
Для построения собственной клеточной оболочки P. carinii использует фосфолипиды (ненасыщенный фосфатидилхолин) сурфактанта хозяина. Это приводит к общему повреждению сурфактантного обмена: дисбалансу в уровнях сурфактантных фосфолипидов и протеинов, гиперсекреции сурфактанта. Выраженное размножение и созревание P. carinii прямо коррелирует с пиком активности сурфактантной системы. Гиперпродукция сурфактанта на фоне развивающейся дисфункции альвеолярных макрофагов приводит к заполнению альвеол относительно гомогенной пенистой массой. Механическое разрушение и инактивация сурфактанта белками экссудата усугубляют гипоксическое состояние тканей, активируют фиброзирование межальвеолярных перегородок. Происходит снижение секреторной функции альвеолоцитов второго порядка и возрастание их пролиферативной активности. Плоский альвеолярный эпителий замещается кубическим. У больных СПИДом размножение в альвеолах P.carinii часто происходит в составе смешанной инфекции (бактериальная флора, грибы). Это создает патоморфологическую картину пневмоцистоза.
После проведенного лечения и выздоровления полного восстановления сурфактантной системы легких не происходит. Это является причиной колонизации дыхательной системы больных СПИДом нозокомиальными, стойкими к антибиотикам широкого спектра действия штаммами микроорганизмов. Поэтому рецидивирующие пневмонии у больных СПИДом - нередкое явление.
Пневмоцистоз – оппортунистическая инфекция дыхательных путей, чаще поражающая детей раннего возраста, а также лиц с ослабленным иммунитетом. Пневмоцистоз может протекать в форме ОРЗ, ларингита, обструктивного бронхита, обострения ХЗЛ, интерстициальной пневмонии. Диагностика пневмоцистоза основана на обнаружении пневмоцист в мокроте и бронхиальном секрете с помощью микроскопии и ПЦР; данных гистологического исследования биоптатов бронхов; рентгенографии и КТ легких, сцинтиграфии, спирографии. Для проведения противопневмоцистной терапии используются препараты сульфаметоксазол+триметоприм, пентамидин, комбинация триметоприма с дапсоном и другие схемы лечения.
МКБ-10
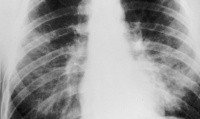
Общие сведения
Пневмоцистоз – легочная инвазия, вызываемая пневмоцистами и протекающая преимущественно в виде пневмоцистной пневмонии. Пневмоцистоз является иммунодефицит-ассоциированным инфекционным заболеванием, которым чаще всего болеют недоношенные дети, а также пациенты с первичными и вторичными иммунодефицитами. Смертельную опасность пневмоцистоз представляет для больных ВИЧ/СПИДом: при отсутствии лечения заболевание неизбежно заканчивается летальным исходом. Пневмоцистоз может возникать как спорадическая или внутрибольничная инфекция в отделениях педиатрии, гемобластозов, пульмонологии, противотуберкулезных инфекционных стационарах.

Причины пневмоцистоза
На сегодняшний день вопрос с видовой принадлежностью возбудителя пневмоцистоза окончательно не решен. В течение длительного времени микроорганизм Pneumocystis Carinii относили к простейшим класса споровиков. Однако в настоящее время доминирует точка зрения, что пневмоцисты занимают промежуточное положение между низшими и высшими грибами. В своем развитии пневмоцисты претерпевают 4 стадии: трофозоита, предцисты, цисты и спорозоита, протекающие на альвеоцитах. При разрыве оболочки созревшей цисты из нее выходят спорозоиты, которые проникают в легочные альвеолы, запуская очередной цикл стадийного развития пневмоцист новой генерации.
Источником эпидемиологической опасности выступает инвазированный человек (больной или носитель), выделяющий спорозоиты с частицами слизи во внешнюю среду при кашле или чихании. Передача возбудителей пневмоцистоза происходит по аспирационному механизму, воздушно-капельным, воздушно-пылевым, ингаляционным или аэрогенным путями. Считается, что среди клинически здоровых лиц до 10% являются носителями пневмоцист, однако у людей с нормально функционирующей иммунной системой инвазия протекает бессимптомно. Риску заболеваемости манифестными формами пневмоцистоза, главным образом, подвержены недоношенные новорожденные; дети с гипогаммаглобулинемией, гипотрофией, рахитом; больные ВИЧ/СПИДом и туберкулезом; пациенты, получающие иммуносупрессивную терапию по поводу коллагенозов, злокачественных новообразований, гематологических и лимфопролиферативных заболеваний, трансплантации органов и пр.
Пневмоцистоз развивается при снижении количества СД4+ клеток (Т-хелперов) в 4 и более раз по сравнению с нормой и достижении уровня менее 200 клеток в 1 мкл. При нарушении клеточного и гуморального иммунитета пневмоцисты начинают активно размножаться в альвеолах, вызывая развитие реактивного альвеолита, образование пенистого альвеолярного экссудата, содержащего пневмоцисты, лейкоциты, клеточный детрит и фибрин. При прогрессировании патологического процесса возникают участки ателектазов в легких, буллезное вздутии легочной ткани, что сопровождается нарушением вентиляции и газообмена, развитием дыхательной недостаточности.
Симптомы пневмоцистоза
В клиническом течении пневмоцистоза выделяют отечную (1-7 недель), ателектатическую (около 4-х недель) и эмфизематозную стадии. У части больных пневмоцистоз может протекать в виде ларингита, обструктивного или астматического бронхита, бронхиолита; в остальных случаях развивается пневмоцистная пневмония.
Инкубационный период пневмоцистоза занимает от 10 дней до 2-5 недель. Проявления отечной стадии развиваются постепенно и на ранних этапах включают в себя субфебрилитет, слабость, вялость. В конце первого периода присоединяется сухой кашель, тахипноэ, одышка. Признаками развивающегося пневмоцистоза у грудных детей может служить вялое сосание, отказ от кормления, плохая прибавка в массе тела, цианоз носогубного треугольника. Рентгенологические изменения в легких в отечной стадии пневмоцистоза отсутствуют; аускультативно определяется жестковатое дыхание, мелко- и среднепузырчатые хрипы; перкуторно - тимпанит в верхних отделах грудной клетки.
В ателектатической стадии пневмоцистоз может осложниться развитием пневмоторакса, экссудативного плеврита, легочного сердца, отека легких, а в случае присоединения бактериальной или грибковой инфекции – абсцессом легких. Летальные исходы в этот период обычно обусловлены дыхательной и сердечной недостаточностью. Третья, эмфизематозная стадия пневмоцистоза характеризуется уменьшением одышки и улучшением общего состояния больных. В исходе пневмоцистоза развивается эмфизема легких, сопровождающаяся значительным снижением показателей функции внешнего дыхания.
Диагностика
Клинические, физикальные и рентгенологические данные при пневмоцистозе не являются патогномоничными, что затрудняет своевременную диагностику заболевания. Между тем, пневмоцистную пневмонию всегда следует исключать у иммунокомпрометированных пациентов. С целью верификации пневмоцистоза проводится комплекс лабораторных и инструментальных исследований.
Для подтверждения диагноза пневмоцистоза выполняется бронхоскопия с забором бронхиального секрета, трансбронхиальная биопсия легкого, сцинтиграфия легких с галлием-67. Для лабораторной детекции P.carinii микроскопически исследуются окрашенные мазки мокроты, бронхиальный и трахеальный аспират; выполняется гистологическое исследование биоптатов, исследование мокроты методом ПЦР. Проводится иммунологическая диагностика: определение титра противопневмоцистных IgG и IgM в сыворотке крови с помощью РИФ и ИФА. Дифференциальную диагностику пневмоцистоза необходимо проводить с цитомегаловирусной, хламидийной, уреаплазменной, бактериальной пневмонией, туберкулезом легких, саркомой Капоши и др.
Лечение пневмоцистоза
Лечение пневмоцистоза проводится в стационаре. Лица с иммунодефицитом и недоношенные дети должны быть помещены в отдельные стерильные палаты с ламинарным воздушным потоком. В большинстве случаев для проведения специфической фармакотерапии пневмоцистоза используется комбинированные препараты (сульфаметоксазол+триметоприм, триметоприм+дапсон), пентамидин, эфлорнитин, атоваквон в течение 2-3 недель. Для устранения побочных эффектов терапии назначают фолиевую кислоту, глюкокортикоиды. Проводится инфузионная терапия (введение гамма-глобулина, солевых растворов, глюкозы, плазмы крови, альбумина и др.), кислородотерапия. У больных ВИЧ-инфекцией этиотропная терапия пневмоцистной пневмонии сочетается с высокоактивной антиретровирусной терапией.
Прогноз
Выживаемость при пневмоцистозе составляет 75-90%, а при повторном развитии пневмоцистной пневмонии – 60%. У 25-60% ВИЧ-инфицированных в течение года отмечаются рецидивы заболевания, поэтому больные нуждаются в проведении противорецидивного курса химиотерапии.
Пневмоцистная пневмония – это тяжелая форма интерстициального легочного воспаления, вызываемая пневмоцистами и развивающаяся на фоне выраженных иммунодефицитных состояний. Клиническое течение характеризуется нарастающей одышкой, непродуктивным кашлем, фебрильной лихорадкой, болями в груди, развитием сердечно-легочной недостаточности. Диагноз ставится на основании рентгенологических признаков, состояния иммунного статуса, лабораторной идентификации патогена в крови, БАЛ, мокроте, биоптате (ПЦР, серологические тесты, РНИФ). Для этиотропной терапии используются сульфаниламидные, противопротозойные, иммуномодулирующие средства.
МКБ-10
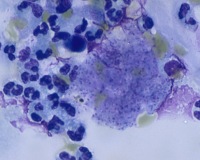


Общие сведения
Пневмоцистная пневмония (ПП) относится к оппортунистическим инфекциям, поражающим лиц с иммунодефицитом и иммуносупрессией. При этом большинство людей с нормальным уровнем иммунитета переносит пневмоцистную инфекцию в виде ОРВИ. Антитела к возбудителю имеют около 90% взрослого населения, около 10% являются бессимптомными носителями пневмоцист – именно они представляют наибольшую угрозу для иммунокомпрометированных пациентов. Пневмоцистная пневмония является самой тяжелой клинической формой пневмоцистоза.

Причины
Характеристика возбудителя
Pneumocystis jirovecii – микроорганизм, вызывающий пневмоцистную пневмонию и другие виды пневмоцистоза у человека. До недавнего времени пневмоцисты считались простейшими, однако в 1988 г. на основании ряда характерных генетических, морфологических и биохимических признаков были отнесены к грибам семейства актиномицетов. Пневмоцисты обладают тропизмом к легочной ткани, весь их жизненный цикл протекает внутри альвеол и проходит 4 стадии:
- Трофозоит. Представляет собой вегетативную стадию P. Jirovecii. Имеет амебоидную форму, диаметр 1-5 мкм, одно ядро и тонкую двухслойную мембрану. Прикрепляется к альвеолоцитам, где увеличивается в размерах и делится.
- Прециста. Имеет овальную форму, диаметр 5 мкм. В ранней стадии содержит одно ядро, окруженное митохондриями, на поздней – 2-6 ядер с мембранами.
- Циста. Зрелая циста округлой формы, с 3-слойной стенкой, диаметром 7-8 мкм. Внутри цисты содержится четное количество (обычно 8 шт.) внутрицистных телец ‒ спорозоитов.
- Спорозоит. При разрыве зрелых цист из них высвобождаются спорозоиты, часть которых обладает одинарным набором хромосом (являются гаплоидными). Сливаясь, они вновь образуют трофозоиты, и жизненный цикл патогена повторяется.
В описанном цикле различают две фазы: неполовую, или асексуальную (деление трофозоита), и половую, или сексуальную (спорозоит-трофозоит-прециста-циста).
Пути передачи
Источниками P. jirovecii являются носители (бессимптомные или больные ОРЗ) и больные пневмоцистной инфекцией. В 30% случаев выявляется вовлеченность в эпидемический процесс медицинских работников. При кашле и чихании носители выделяют мелкодисперсный аэрозоль, содержащий патогены. Заражение восприимчивого макроорганизма происходит при вдыхании контаминированного воздуха (воздушно-капельным, воздушно-пылевым путем). Воротами для входящей инфекции служат дыхательные пути. Редко реализуется трансплацентарный путь передачи.
Характерны внутрисемейные и внутрибольничные эпидемические вспышки пневмоцистной пневмонии. Последние чаще происходят в отделениях недоношенных, домах престарелых, инфекционных стационарах. Пик детской заболеваемости пневмоцистной пневмонией приходится на конец лета – начало осени, взрослые болеют круглогодично.
Группы риска
Пневмоцисты являются типичными оппортунистами, поскольку вызывают манифестную инфекцию только при выраженном дефиците клеточного и гуморального иммунитета у определенного контингента пациентов. К группам риска по заболеваемости пневмоцистной пневмонией относятся:
- ВИЧ-инфицированные и больные СПИДом;
- пациенты с ЦМВ-инфекцией;
- недоношенные дети и младенцы с ЗВУР;
- дети, страдающие гипотрофией, рахитом;
- больные, получающие иммуносупрессивную терапию (по поводу лейкозов, миеломной болезни, других видов рака, трансплантации органов, коллагенозов);
- пациенты с первичными иммунодефицитами, болезнями крови (анемией, полицитемией), туберкулезом, патологией почек.

Патогенез
Пневмоцисты присутствуют в дыхательных путях здоровых людей, но вызывают пневмоцистную пневмонию только у лиц с нарушением гуморального и клеточного звена иммунитета. Экспериментально доказано, что ведущую роль в механизме пневмоцистоза играет снижение Т-хелперов (критическим является снижение СД4+ лимфоцитов ˂300-200 клеток/мкл), увеличение количества цитотоксических лимфоцитов СД8+.
P. Jirovecii с помощью особых выростов – филоподий – прикрепляется к альвеолоцитам первого порядка и альвеолярным макрофагам. Клеточной адгезии также способствуют гликопротеины пневмоцистов, которые взаимодействуют с фосфолипидами, апопротеинами, мукополисахаридами, сурфактантом альвеолярного эпителия. В условиях иммунокомпрометации цисты размножаются, используя сурфактант-ассоциированные белки, выделяют токсические метаболиты.
Происходит разрушение альвеолоцитов, заполнение альвеол пенистым экссудатом, содержащим большое количество пневмоцист на разных стадиях развития, воспалительные клетки, детрит. Интерстициальная ткань инфильтрируется плазматическими клетками. Развивается интерстициальная плазмоклеточная пневмония. Межальвеолярные перегородки гипертрофируются, что приводит к резкому снижению диффузии газов (альвеолярно-капиллярный блок), формированию дыхательной недостаточности и тяжелой гипоксии.
Классификация
В соответствии с патоморфологическими критериями в современной пульмонологии выделяют три стадии пневмоцистной пневмонии:
- I стадия. Происходит прикрепление пневмоцист к альвеолярной стенке. Воспалительная реакция и клинические проявления отсутствуют.
- II стадия. Отмечается десквамация альвеолоцитов, увеличение числа возбудителей в форме цист в макрофагах. В эту стадию появляются начальные клинические проявления пневмоцистной пневмонии.
- III стадия. Развивается альвеолит, плазмоцитарная инфильтрация интерстиция, гигантские скопления пневмоцист в макрофагах и альвеолах. Соответствует разгару заболевания.
Этапы развития пневмоцистной пневмонии:
- отечная фаза ‒ длится 7-10 дней, характеризуется нарастанием симптоматики;
- ателектатическая фаза ‒ продолжается в течение 4-х недель, сопровождается выраженной легочной недостаточностью;
- эмфизематозная фаза – имеет различную длительность, знаменуется обратным развитием симптоматики.
Симптомы пневмоцистной пневмонии
Инкубационный период вариабелен – от 7-10 дней до 2-4 недель (у больных СПИДом – до 10 недель). В отечную стадию клинические признаки пневмоцистной пневмонии легко спутать с обычной респираторной инфекцией. Симптомы нарастают постепенно: вначале беспокоит слабость, недомогание, субфебрилитет. Затем появляется одышка при умеренной нагрузке, боли в грудной клетке, сухой кашель.
В ателектатической стадии лихорадка принимает фебрильный характер, усиливается интоксикационный синдром (отсутствие аппетита, снижение веса, потливость по ночам). Кашель становится коклюшеподобным, постоянным, особенно беспокоит в ночное время суток. Одышка до 30-50 дыхательных движений в минуту выражена в покое. Отмечаются бледность кожных покровов с носогубным цианозом, тахикардия. В этот период пациент может погибнуть от сердечно-легочной недостаточности (СЛН).
У выживших пациентов наступает эмфизематозная стадия. Температура тела снижается, дыхательные расстройства исчезают. В исходе пневмоцистной пневмонии формируется эмфизема легких, легочное сердце. Пневмоцистная пневмония часто протекает в ассоциации с туберкулезом легких.
Четкая стадийность при пневмоцистозе прослеживается в основном у детей раннего возраста. У ВИЧ-инфицированных болезнь имеет стертое затяжное течение, у ВИЧ-негативных лиц с иммунодефицитом – более активное, с быстрым нарастанием СЛН.
Осложнения
Типичными осложнениями, развивающимися в разгар болезни, являются пневмоторакс, подкожная эмфизема, пневмомедиастинум, возникающие вследствие разрыва мелких кистозных образований. Возможно развитие абсцедирующей пневмонии. Эти состояния еще более усугубляют дыхательную недостаточность, повышают летальность. При значительном подавлении иммунитета может произойти генерализация пневмоцистной инфекции с мультиорганным поражением печени, селезенки, ЖКТ, щитовидной железы, органов зрения и слуха, лимфоузлов, костного мозга.

Диагностика
Из-за неспецифичности и стертости симптоматики существенной проблемой является гиподиагностика пневмоцистной пневмонии. Иногда патология диагностируется только посмертно. Все больные с подозрением на ПП должны быть в срочном порядке проконсультированы врачом-пульмонологом, инфекционистом. При выставлении диагноза опираются на следующие данные:
Дифференциальная диагностика
Комплексное клинико-лабораторное, рентгенологическое и бронхологическое обследование позволяет отличить пневмоцистную пневмонию от других поражений легких:
- легочного кандидоза;
- криптококковой пневмонии;
- цитомегаловирусной пневмонии;
- микоплазменной пневмонии;
- хламидийной пневмонии;
- туберкулеза легких;
- респираторного криптоспоридиоза;
- саркомы Капоши;
- бактериальной пневмонии.
Лечение пневмоцистной пневмонии
Стандартные антибактериальные средства при ПП неэффективны. В настоящее время препаратами первой линии считаются комбинированные сульфаниламиды, оказывающие противомикробное, бактерицидное и противопротозойное действие. Могут назначаться как перорально, так и внутривенно. Курс лечения составляет 1-3 недели.
При выраженных токсических эффектах и резистентности подбираются другие антибиотики, активные в отношении пневмоцист (линкозамиды, противолепрозные, противомалярийные, антипротозойные препараты). Из-за массовой гибели патогенов в первые дни терапии состояние пациентов с пневмоцистной пневмонией может ухудшиться, в связи с чем целесообразно назначение кортикостероидов.
Прогноз и профилактика
Смертность от пневмоцистной пневмонии достигает 50% среди недоношенных детей, 25-40% ‒ среди больных СПИДом. У 10-30% иммунокомпрометированных пациентов через несколько месяцев после излечения возникают рецидивы ПП. При отсутствии лечения летальность 100%.
Профилактическая работа реализуется в двух направлениях: эпидемиологическом и медикаментозном. Первый аспект предполагает широкое тестирование на пневмоцистную инфекцию представителей групп риска: пациентов с ВИЧ, онкопатологией, иммунодефицитами, недоношенных детей, сотрудников роддомов и стационаров. Второе направление – это фармакопрофилактика пневмоцистной пневмонии у лиц с количеством СД4+ клеток ˂200. Она заключается в приеме сульфаниламидов в профилактических дозах длительными курсами.
1. Пневмоцистная пневмония. Этиология, патогенез, клиника, дифференциальная диагностика, лечение (лекция)/ Боровицкий В.С.// Проблемы медицинской микологии. – 2012.
2. Пневмоцистная пневмония: исторические, эпидемиологические, клинико-морфологические аспекты/ Марковский В. Д., Плитень О. Н., Мирошниченко М. С., Мирошниченко А. А.// Annals of Mechnikov Institute, - 2012. - №3.
3. Особенности пневмоцистной пневмонии у ВИЧ-инфицированных лиц/ Пузырёва Л.В., Сафонов А.Д., Мордык А.В.// Медицинский вестник Северного Кавказа. – 2016. – Т.11, №3.
4. Пневмоцистоз. Современное состояние проблемы/ Каражас Н.В.// Альманах клинической медицины. – 2010.
Пневматоз кишечника - патологический процесс, при котором в кишечной стенке формируются воздушные кисты. Заболевание проявляется схваткообразной разлитой болью и чувством распирания в животе. Возникает расстройство стула, тошнота, отрыжка, рвота. Диагностические мероприятия включают в себя осмотр гастроэнтеролога, проведение обзорной рентгенографии брюшной полости, ирригоскопии, колоноскопии. В зависимости от преобладающих симптомов при пневматозе назначают ветрогонные, спазмолитические, слабительные или противодиарейные препараты, диетическое питание с пониженным употреблением газообразующих продуктов.
МКБ-10
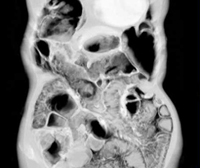


Общие сведения
Пневматоз кишечника – редкое заболевание ЖКТ, при котором кишечные газы проникают в толщу стенки органа и образуют в ней воздушные полости. Чаще патологический процесс локализуется в подслизистом или субсерозном слое толстой или тощей кишки. Заболевание может поражать людей всех возрастов, но преимущественно встречается у младенцев и пожилых людей ввиду пониженной физической активности и частых нарушений в работе пищеварительной системы. Размеры воздушных кист могут варьировать от 0,5 до 5 см в диаметре. По распространенности процесса пневматоз разделяют на ограниченный, затрагивающий одну область кишечника, и диффузный. Последний характеризуется равномерным распространением патологических образований по всей площади кишечного тракта.

Причины
Заболевание редко является самостоятельной патологией, чаще возникает на фоне первичного поражения ЖКТ. Основной причиной пневматоза является избыточное образование и длительное нахождение газов в кишечнике, возникающее в результате следующих состояний:
- Кишечные инфекции. При тяжелые инфекционных поражениях кишечника (дизентерия, холера, сальмонеллёз, пищевые токсикоинфекции) повышенное газообразование является следствием процесса брожения и выделения газообразных веществ патогенными микроорганизмами.
- Опухоли ЖКТ. В результате злокачественных и доброкачественных новообразований кишечника возникает сужение или закупорка его просвета, что приводит к кишечной непроходимости, избыточному скоплению газов и их проникновению внутрь кишечной стенки.
- Другие заболевания пищеварительного тракта. Атония, воспалительные заболевания кишечника (колит, энтероколит, болезнь Крона), наличие спаек между петлями органа способствуют нарушению утилизации образовавшегося газа и формированию пневматоза.
- Нездоровый образ жизни. Адинамия, нервные расстройства, потребление избыточного количества продуктов, вызывающих газообразование (капуста, хлеб и др.), могут приводить к нарушению пищеварения, метеоризму и формированию воздушных полостей в кишечной стенке.
Патогенез
Механизм образования патологических кист до конца не изучен. На сегодняшний день существует три теории формирования кишечного пневматоза: легочная, инфекционная и механическая. Согласно легочной теории, пневматоз возникает вследствие хронических заболеваний легких (бронхиальная астма, ХОБЛ). В результате постоянного кашля происходят микронадрывы альвеол, возникает пневмомедиастинум, который приводит к распространению воздуха в забрюшинное пространство. Оттуда свободный газ диффундирует в кишечную стенку и накапливается под серозной оболочкой. В соответствии с инфекционной теорией происхождения болезни, газы, которые выделяют бактерии, проникают в воспаленную стенку кишки и могут сливаться с образованием больших пузырей.
В гастроэнтерологии наибольшее признание получила механическая теория пневматоза. Согласно данной концепции, воздушные кисты кишечника возникают при первичной патологии ЖКТ (опухоль, энтероколит, стеноз) и врожденных дефектах кровеносных и лимфатических сосудов кишки. На фоне заболеваний ЖКТ происходит травматизация и истончение внутренней оболочки кишки. Газ под воздействием внутрикишечного давления проходит через микродефекты, попадает в подслизистые лимфатические сосуды и распространяется с помощью перистальтики в подслизистом слое кишечника. Кисты изнутри выстланы эпителием и могут содержать различные газы: азот, кислород, водород, аргон, двуокись углерода и др.

Симптомы пневматоза кишечника
Клиническая картина болезни зависит от степени распространения и количества газовых полостей. Пациенты предъявляют жалобы на чувство дискомфорта и тяжести в животе, нарушение отхождения газов (метеоризм). Появляются периодические схваткообразные абдоминальные боли без четкой локализации. Формирование воздушных кист приводит к замедлению перистальтики и возникновению запоров. Отсутствие стула сменяется диареей с примесью слизи. Возникает тошнота и рвота, отрыжка с неприятным запахом. Диффузное распространение пневматоза приводит к ухудшению общего состояния пациента: отмечается бледность кожных покровов, нарастает слабость, снижается АД, компенсаторно повышается ЧСС.
Осложнения
Увеличение внутрикишечного давления способствует изменению формы петель кишечника с формированием заворота или инвагинации. Рост количества пузырей или увеличение их размеров приводит к полной или частичной закупорке просвета органа с развитием обтурационной кишечной непроходимости. Обтурация сопровождается общей интоксикацией организма, что может привести к инфекционно-токсическому шоку и летальному исходу. Разрастание полостей способствует образованию кишечных спаек. Давление на стенку кишки приводит к нарушению ее питания, развитию ишемии и некроза. Омертвление участков органа и избыточное давление газов может вызывать разрывы кишечной стенки и проникновение содержимого кишки в брюшную полость. В этом случае возникает перитонит, а при отсутствии экстренных мероприятий - сепсис.
Диагностика
При ограниченном пневматозе кишечника ввиду отсутствия выраженной специфической симптоматики диагностика затруднительна. При возникновении болей, нарушении процесса пищеварения пациентам необходима консультация гастроэнтеролога. Специалист проводит комплексный осмотр, изучает анамнез заболевания и сопутствующую патологию, обращая особое внимание на болезни ЖКТ. В некоторых случаях при глубокой пальпации живота удается прощупать небольшие округлые образования, идущие вереницей вдоль кишечного тракта, напоминая гроздь винограда. Для установления диагноза проводятся следующие исследования:
- Обзорная рентгенография брюшной полости. Позволяет определить газовые пузыри различных размеров, расположенные цепочкой. Для пневматоза характерно наличие двойных кольцевидных теней в раздутых кишечных петлях.
- Ирригоскопия. При помощи данного метода определяется избыточный газ в увеличенных петлях толстого кишечника в виде нескольких близко расположенных округлых теней, разделенных стенкой. В ходе исследования можно обнаружить участки сужения просвета, патологические новообразования, изъязвления кишечной трубки.
- Колоноскопия. Эндоскопическое исследование позволяет визуализировать газовые пузырьки, оценить масштабы поражения и состояние слизистой оболочки ЖКТ. При необходимости эндоскопист проводит биопсию участка кишки для гистологического анализа.
Дифференциальная диагностика пневматоза проводится с неспецифическим колитом, пневмоперитонеумом, дивертикулами и дупликатурой кишечника. При полной обтурации исключают кишечную непроходимость другой этиологии.

Лечение пневматоза кишечника
Исходя из того, что патология развивается вторично, на фоне других заболеваний ЖКТ, в первую очередь необходимо устранить первопричину болезни. Тактика лечения пневматоза направлена на уменьшение вздутия живота и облегчение выхода газов естественным путем. Ввиду того, что после резекции пораженного участка кишки возникают частые рецидивы болезни, хирургическое удаление пузырей применяется крайне редко. Лечение заболевания проводится по следующим направлениям:
- Медикаментозная терапия. Включает назначение препаратов на основе фенхеля и симетикона, которые устраняют симптомы метеоризма. При боли и спазмах в животе применяют спазмолитики, при запоре - слабительные, при диарее - противодиарейные препараты. При замедлении перистальтики назначают прокинетки. Инфекционная природа болезни может потребовать использования антибактериальных препаратов.
- Диета. Грамотный рацион при пневматозе должен состоять из нежирной, свежей пищи. Рекомендовано употреблять супы, каши, постные виды птицы и рыбы. Из напитков следует отдать предпочтение морсу, некрепкому чаю, киселю. Блюда следует употреблять небольшими порциями 4-5 раз в сутки в свежем, вареном и тушеном виде. Необходимо исключить продукты, вызывающие повышенное газообразование: бобы, помидоры, капусту, яблоки, жаренную и копченую пищу, консервы, сладкую выпечку, хлебобулочные изделия, газированные напитки. Следует отказаться от употребления алкоголя.
Дополнительным методом лечения пневматоза является гипербарическая оксигенация (ГБО). В результате активного насыщения крови кислородом происходит снижение общего давления газов венозной крови, что может способствовать рассасыванию газовых пузырей. Оперативные методы лечения применяются при развитии осложнений (кишечной непроходимости, перитоните, инвагинации кишечника и др.).
Прогноз и профилактика
При устранении первичного заболевания, проведении лечебных мероприятий и соблюдении диеты прогноз благоприятный. Образование больших или/и множественных газовых кист увеличивает риск развития осложнений (перитонит, кишечная непроходимость) и значительно ухудшает прогноз болезни. Профилактика пневматоза кишечника включает своевременную диагностику и лечение заболеваний ЖКТ, употребление в пищу свежей и качественной пищи. При наличии хронической патологи со стороны пищеварительной системы рекомендовано 1-2 раза в год проходить плановое УЗИ брюшной полости.

Под пневмоцистозом понимают оппортунистическую инвазию, обусловленную возбудителем грибковой природы, способным вызывать бронхо-легочную патологию, в том числе и пневмонию у иммунокомпроментированных лиц, в отдельных случаях с летальным исходом.
До недавнего времени возбудитель пневмоцистоза - Pneumocystiscarinii относили к простейшим, однако, биохимический анализ нуклеиновых кислот показал его таксономическую принадлежность к дрожжевым грибам–споровикам, аскомицетам.
Несмотря на последние изменения в его систематике согласно международной классификации болезней десятого пересмотра (МКБ-10, ICD-10) пневмоцистоз до сих пор отнесен в I класс – некоторые инфекционные и паразитарные болезни в подкласс протозойные болезни под шифром В-59.
С 1994 года название пневмоцистной пневмонии - Pneumocystiscarinii изменено на Pneumocystisjirovecii в честь чешского ученого – паразитолога Отто Йировеца впервые описавшего этот микроорганизм как причину заболевания у человека.
Современные представления о эпидемиологии возбудителя сводятся к следующему:
- источником инфекции является человек больной пневмоцистозом или носитель.
Как больной человек может являться источником инфекции понятно, а что касается носителей: считается, что у 1 - 10% здоровых людей можно обнаружить пневмоцисты. И так как пневмоцисты передаются воздушно-капельным путем, то передачу возбудителя от источника с бессимптомным течением инвазии к восприимчивому организму реализуют патологические акты (кашель, чиханье), обусловленные суперинфекцией. Дальнейшее развитие процесса может протекать по двум сценариям. Если произошло проникновение возбудителя в организм здорового человека, то инвазия протекает бессимптомно. Если в организм иммунокомпроментированного – возникает заболевание.
- основной механизм передачи возбудителя аэрозольный.
Главное место локализации патологического процесса при пневмоцистозе – органы дыхания, весь свой жизненный цикл они осуществляют в просвете альвеол. При кашле образуется мелкодисперсный аэрозоль. Его частицы не оседают, а находятся во взвешенном состоянии. Заражение пневмоцистами происходит при вдыхании воздуха, контаминированного возбудителем, при этом основным фактором передачи является воздух, а путь передачи воздушно-капельный.
Пневмоцисты имеют широкое распространение среди домашних, диких и лабораторных животных. Но при этом надо заметить, что пневмоцисты видоспецифичны и от животного к человеку не передаются.
В отличие от гриппа и ОРВИ с зимне-весенним подъемом заболеваемости пневмоцистоз не имеет такой ярко выраженной сезонности.Исследования по изучению сезонных колебаний пневмоцистной инфекции у детей показывают, что наибольшее число заболеваний приходится на август и сентябрь (41,4% и 39,6%; t=2,45 и t=2,52). Это можно связать с возвращением детей после каникул в организованные детские коллективы, что способствует усилению циркуляции возбудителя пневмоцистной инфекции, обусловленной продолжительным совместным пребыванием детей в закрытых помещениях. Однако изучение сезонных колебаний пневмоцистной инфекции среди взрослого населения показывают практически равномерное распределение случаев заболеваний в течение года. Прежде всего, это связано с тем, что у взрослых пневмоцистоз преимущественно развивается среди лиц с иммунодефицитными состояниями и протекает как оппортунистическая инфекция.
В большинстве случаев преобладает спорадическая заболеваемость пневмоцистозом, как в случае эндогенной инвазии, при активации собственных пневмоцист в результате возникшего иммунодефицита, так и при экзогенной.
Но встречается и очаговость. Приведем два наиболее часто распространенных очага это внутрисемейный и внутрибольничный. В семейных очагах родители чаще всего являются носителями пневмоцист. Их ослабленные дети подвергаются инфицированию и заболевают пневмоцистозом. Широко описаны внутрибольничные заражения пациентов от медицинского персонала, являющегося носителями пневмоцист, в отделениях недоношенных новорожденных, в стационарах для детей раннего возраста, туберкулезных стационарах, в онкологических и гематологических центрах.
Непосредственно нами (лаборатория эпидемиологии оппортунистических инфекций) было проведено исследование группового заболевания пневмоцистозом в крупном онкологическом стационаре. Мы выяснили, что источником инфекции являлась медсестра. У которой под маской ОРЗ скрывалась пневмоцистная инфекция, и которая активно выделяла возбудитель в окружающую среду, тем самым инфицируя пациентов.
Рассмотрим группы риска в отношении пневмоцистной инфекции.
Первой группой риска в отношении пневмоцистоза стали дети домов ребенка. Также к группам риска относят недоношенных и ослабленных новорожденных, детей раннего возраста (1-3-х лет) с врожденным иммунодефицитом.
Основными группами риска в отношении развития пневмоцистоза взрослых являются иммунокомпроментированные лица, это гематологические и онкологические больные, реципиенты трансплантированных органов, больные туберкулезом и герпесвирусными инфекциями. Повышенная заболеваемость среди больных с различными злокачественными заболеваниями крови объясняется длительностью применения кортикостероидов и других иммунодепрессивных препаратов.
Пневмоцистная пневмония занимает одно из первых мест среди оппортунистических заболеваний у ВИЧ – инфицированных.
Также группой риска в отношении пневмоцистоза является медицинский персонал.
Большое значение среди факторов, снижающих резистентность и провоцирующих пневмоцистоз, в стационарных условиях имеют иммуносупрессивные препараты, цитостатики, лучевая терапия, антибиотики.
Необходимо отметить возможность развития пневмоцистной пневмонии у больных алкоголизмом, наркоманией, злостных курильщиков.
Выраженная клиническая картина при пневмоцистозе характерна для недоношенных и ослабленных детей до 6 мес. возраста и протекает у них как классическая интерстициальная пневмония с продолжительностью инкубационного периода в среднем 20-25 дней и с четкими стадиями патологического процесса.
Отечная стадия начинается постепенно: появляются слабость, вялость, субфебрилитет, затем покашливание и лишь в конце этого периода - сухой кашель и одышка при физической нагрузке. У грудных детей возникает цианоз носогубного треугольника, ребенок плохо сосет, не прибавляет в массе тела, нередко отказывается от грудного вскармливания.
Ателектатическая стадия. В этот период лихорадка становится фебрильной. Кашель усиливается, делается навязчивым, коклюшеподобным, появляется сначала вязкая, а затем характерная пенистая мокрота. Постепенно нарастает одышка, которая возникает при малейшем движении. При осмотре больных определяется бледность кожных покровов.
Эмфизема легких характеризуется расширением альвеол с последующим разрушением их стенок и в дальнейшем повышением воздушности легочной ткани.
Лёгочное сердце — увеличение и расширение правых отделов сердца в результате повышения артериального давления в малом круге кровообращения, развившееся вследствие заболеваний бронхов и лёгких.
У детей старшего возраста и взрослых заболевание не имеет четкой стадийности и протекает как бронхо-легочное заболевание или атипичная пневмония. Наиболее важным клиническим симптомом у лиц с иммунодефицитами различного генеза, со слов наших клиницистов, является синюшность носогубного треугольника и одышка.
Рентгенологическая картина при пневмоцистной пневмонии также развивается постепенно:
I стадия – обнаруживаются мелкоочаговые тени в обоих легких, напоминающие крылья бабочки;
III стадия – лобулярные вздутия, расположенные субплеврально, что может привести к их разрыву с образованием серповидного пневмоторакса.
Теперь о лабораторной диагностике.
Многочисленные попытки культивировать этот возбудитель наразличного рода питательных средах не увенчались успехом. Для лабораторной диагностики пневмоцистной инфекции используются:
- паразитологические;
- иммунобиологические;
- молекулярно-генетические методы.
Паразитологические методы – это самые ранние методы и в настоящее время используются в основном патологоанатомами. Они основаны на прямом морфологическом выявлении пневмоцист в биологическом материале.
Правильно собранный материал – залог правильной диагностики.
Для патологоанатомического исследования в течение первых суток после гибели больного производят взятие фрагментов легочной ткани, включающей альвеолы, в стерильные флаконы стерильными инструментами. Из полученных материалов приготавливают мазки-отпечатки легкого или мазки из пенистого содержимого альвеол.
Для прижизненного выявления пневмоцист исследуют свободно отделяемую мокроту, индуцированную мокроту, бронхоальвеолярныйлаваж, трахеальный аспират, трансбронхиальный биоптат.
Если мокрота легко отделяется, ее надо собирать несколько раз в течение суток в одну посуду, сохраняя до исследования при t +4 °С.
Если свободно отделяемой мокроты нет, то применяют различные методы:
Наиболее простым методом получения материала для выделения пневмоцист является взятие индуцированной мокроты (ИМ). Через ультразвуковой распылитель делается ингаляция 3%-ным раствором хлорида натрия. Мокрота собирается в стерильную чашку.
Для получения бронхоальвеолярного лаважа (БАЛ) через бронхоскоп введенный в периферический бронх дробно (по 20-30 мл) вводится 100-250 стерильного физиологического раствора. После введения каждой порции содержимое аспирируется.
Для получения материала от детей раннего возраста можно использовать метод воспроизведения кашлевого рефлекса путем надавливания на корень языка. Слизь при этом забирается тампоном.
Легочную ткань при жизни получают при проведении трансбронхиальной биопсии, что позволяет выявить пневмоцисты в 66-98%, однако, этот метод взятия материала показан далеко не всем больным. Другой способ получения материала возможен при открытой биопсии легкого или с помощью трансторокальной биопсии легких. Метод открытой биопсии легкого дает наилучшие (100%) результаты, при этом получается достаточно большой объем материала для исследования и ложноотрицательный результат полностью исключается.
Некоторые виды материала подвергают специальной обработке.
Мокроту для разжижения обрабатывают муколитическим раствором дитиотреитола (ДТТ), затем нейтрализуют фосфатным буфером, инкубируя 3 минуты.
Все материалы (мокрота, слизь) разводят физиологическим раствором, центрифугируют при 1,5 тыс. об/мин. Осадок опять разводят физ. раствором до нужной концентрации и готовят мазки для дальнейшего исследования.
Лаважную жидкость центрифугируют при 1,5 тыс. об/мин, затем из осадка готовят мазки.
Полученные мазки, окрашивают различными методами: серебрение по Го'мори, окраска толуидиновым синим, окраска по Грамму, окраска реактивом Шиффа. Этими методами можно выявить лишь цисты, но только по методу Романовского – Гимза можно выявить все формы пневмоцист (циста, трофозоит, спорозоит). При этом это и наиболее простой, и быстрый способ.
Метод ИФА позволяет выявлять в сыворотке крови антитела класса IgM и IgG.
Методами непрямой и прямой иммунофлюоресценцииможно определять антигены пневмоцисты в различном биологическом материале.
Для диагностики ПП может применяться метод ПЦР. Он основан на обнаружении фрагмента генома возбудителя. Однако надо учитывать тот факт, что 10% населения являются пневмоцистоносителями, поэтому необходимо использовать количественный метод, т.к. применение только качественного метода ПЦР не является диагностическим, поскольку он выявляет все формы заболевания, включая и латентные, как правило, не требующие специфического лечения. На российском рынке лидером по производству Наборов реагентов для выявления ДНК возбудителя является ИнтерЛабСервис.
Для точной диагностики пневмоцистоза необходимо использовать все предложенные методы в комплексе, т.к. не у всех иммунокомпроментированных лиц вырабатываются специфические противопневмоцистные антитела, которые диагностируются методом ИФА, а также не у всех пациентов можно получить биологический материал для использования его в НРИФ и ПЦР.
Необходимо отметить важность быстрого обследования при пневмонии у иммунокомпроментированных лиц, поскольку зачастую у взрослых течение инфекции бывает молниеносным и просто не успевают назначить терапию и пациенты погибают.
Использование комплекса современных методов лабораторной диагностики пневмоцистной инфекций позволяет выявлять различные стадии заболевания.
Такие как: встреча возбудителя в прошлом (присутствуют только анамнестические титры антител класса IgG до 1:200), носительство (в соскобном материале из зева, слюне или мокроте определяют только антигены и ДНК пневмоцист). По совокупности обнаруженных маркеров можно установить начало, разгар и конец острого периода заболевания, а также выявить стадию реконвалесценции/выздоровления (высокие титры антител класса IgG>1:800 при отсутствии других маркеров инфекции). Диагностировать хроническую пневмоцистную инфекцию, ее латентную форму, или стадию реактивации.
Несмотря на широкое распространение и большую значимость пневмоцистоза в бронхолегочной патологии, как детей, так и взрослых в нашей стране проблема с качественной диагностикой этой инфекцией. Существующие зарубежные тест-системы дороги и недоступны широкому кругу потребителей и прежде всего практическому здравоохранению нашей страны.
В настоящее время в России уже выпускаются коммерческие иммуноферментные и иммунофлюоресцентные Наборы реагентов.
На основании ранее сказанного был выработан алгоритм диагностики пневмоцистной инфекции.
Обследованию подлежат иммунокомпетентные лица, как дети, так и взрослые, с подозрением на пневмоцистоз, лица с иммунодефицитами различной природы, как дети, так и взрослые с ВИЧ-инфекцией, гематологические и онкологические больные.
Группы риска: прежде всего это недоношенные новорожденные и ослабленные дети первых лет жизни.
Несмотря на то, что пневмоциста относится к дрожжеподобным грибам, известные противогрибковые средства на нее не действуют.
Наиболее часто назначают Триметоприм-сульфаметоксазол, в народе Бисептол, при его непереносимости – Пентамидин, также применяют Дапсон. При нетяжелых формах, у пациентов с аллергиями или при непереносимости Бисептола назначают Атовакон. Атовакон не вызывает у пациентов миелосупрессии (уменьшение количества образующихся в костном мозге клеток (эритроциты, лейкоциты, тромбоциты) крови, после курса химиотерапии, в результате анемии, инфекции, аномального кровотечения)
В дополнение к основной терапии рекомендуется использовать различные иммуномодуляторы.
Профилактика пневмоцистоза делится на первичную и вторичную:
- первичная профилактика служит для предотвращения первого эпизода заболевания. Основным критерием для начала профилактики считается снижение числа CD4+ лимфоцитов ниже 200;
- вторичная профилактика подразумевает постоянный прием противопневмоцистного препарата после первичного эпизода пневмоцистной инфекции. Показаниями к проведению химиопрофилактики пневмоцистоза является уровень CD4-лимфоцитов менее 0,2x109/л, а также лихорадка неясного генеза продолжительностью не менее 2-х недель.
Для профилактики пневмоцистной инфекции назначают Триметоприм-сульфаметоксазол и Пентамидин.
Профилактика пневмоцистной инфекции назначается ВИЧ-инфицированным лицам, пациентам после трансплантации органов.
В заключение хотелось бы отметить, что распространение иммунодефицитов среди населения предписывает обращать особое внимание на возбудителей оппортунистических инфекций, в частности, на пневмоцистоз.
Читайте также:

