Анализы при вагините и трихомониаз
Обновлено: 23.04.2024
Вагинит – воспаление слизистой оболочки влагалища. Это заболевание очень распространено и является одной из основных причин обращения женщин к гинекологу. Оно может иметь как инфекционную, так и неинфекционную природу. Чаще всего встречаются бактериальный вагиноз, молочница и трихомонадный вагинит, после менопаузы – атрофический вагинит.
Лечениезависит от непосредственной причины вагинита. В целом прогноз заболевания благоприятный – в большинстве случаев оно полностью излечивается. Однако при отсутствии своевременных мер это заболевание может приводить к ряду осложнений, таких как воспалительные заболевания органов малого таза, бесплодие, преждевременные роды. При вагините также повышается риск заражения инфекциями, передающимися половым путем.
Синонимы русские
Кольпит, бактериальный вагиноз, вульвовагинит.
Синонимы английские
Vaginal infections, vaginitis, bacterial vaginosis, vulvovaginitis.
Симптомы
- Изменение цвета, запаха, консистенции, количества влагалищных выделений.
- Зуд, жжение в области половых органов.
- Боль, жжение, дискомфорт во время мочеиспускания и/или при половом акте.
У женщины могут присутствовать как все перечисленные симптомы одновременно, так и лишь некоторые из них. Проявления вагинита могут усиливаться во время менструаций или после полового акта.
Хотя симптомы и сходны для всех видов вагинита, некоторые признаки, например цвет и запах выделений, могут отличаться в зависимости от причины болезни.
Общая информация о заболевании
Во влагалище здоровой женщины содержится определенный состав микроорганизмов. Основное их количество составляют лактобактерии (палочки Додерляйна, молочнокислые бактерии). Они участвуют в поддержании нормальной микрофлоры влагалища и защищают его от инфекции. Под действием женских половых гормонов в клетках слизистой оболочки влагалища синтезируется полисахарид гликоген, из которого с помощью лактобактерий образуется молочная кислота. Благодаря молочной кислоте поддерживается кислая среда, препятствующая инфицированию и размножению микроорганизмов, которые могут присутствовать в небольшом количестве во влагалище здоровой женщины, но не приводят к заболеванию.
У женщин детородного возраста клетки слизистой оболочки влагалища продуцируют небольшое количество секрета. В норме влагалищное отделяемое имеет белый цвет и нейтральный запах. В определенные дни менструального цикла, а также при стрессе количество выделений может увеличиваться.
Вагинит возникает при нарушении нормальной микрофлоры влагалища и изменении баланса между нормальными и патогенными микроорганизмами. Причиной этих изменений может быть прием антибактериальных или гормональных препаратов, использование оральных контрацептивов, стресс, заболевания, передаваемые половым путем, смена полового партнера, заболевания других органов и систем, например сахарный диабет, изменения гормонального фона во время беременности или менопаузы, травма слизистой оболочки влагалища. Воздействие химических веществ, например при применении вагинальных спреев, спермицидов, может приводить к аллергической реакции, раздражению слизистой и неинфекционному вагиниту. Атрофический вагинит возникает в менопаузу за счет дефицита женских половых гормонов. Это приводит к истончению, сухости, раздражению слизистой оболочки влагалища, что способствует более легкому проникновению инфекции.
Чаще всего встречаются следующие виды вагинита.
- Бактериальный вагиноз. Составляет 40-50 % всех случаев вагинита. При нем лактобактерии замещаются другими микроорганизмами (Prevotella, Gardnerella vaginalis, Mycoplasma hominis). У многих женщин он протекает бессимптомно. Основными признаками заболевания являются обильные выделения сероватого цвета с неприятным запахом, боль и жжение при мочеиспускании.
- Молочница (или вагинальный кандидоз). Составляет 20-25 % случаев вагинита. Вызвана микроскопическими грибами рода Candida. В течение жизни у 3 из 4 женщин хотя бы однажды проявляются симптомы вагинального кандидоза. Наиболее подвержены этому заболеванию женщины во время стресса, беременности, при приеме антибиотиков и других лекарственных препаратов. Женщины с сахарным диабетом или ВИЧ-инфекцией склонны к повторяющимся эпизодам вагинального кандидоза. Наиболее характерными симптомами молочницы являются белые, творожистые выделения из влагалища и зуд в области половых органов.
- Трихомонадный вагинит (трихомониаз). Составляет 15-20 % случаев вагинита. Вызван простейшим одноклеточным микроорганизмом Trichomonas vaginalis. Передается половым путем и поражает влагалище, шейку матки и мочеиспускательный канал, а также увеличивает риск преждевременных родов у беременных. При трихомонадном вагините выделения имеют зеленовато-желтый цвет и неприятный запах.
Кто в группе риска?
- Беременные.
- Женщины после менопаузы.
- Женщины, имеющие нескольких половых партнеров.
- Женщины, страдающие инфекциями, передаваемыми половым путем.
- Женщины, использующие оральные контрацептивы.
Диагностика
При симптомах вагинита необходимо обратиться к врачу, который после опроса пациентки, гинекологического осмотра и ряда дополнительных лабораторных и инструментальных исследований сможет определить причину заболевания и назначить эффективное лечение.
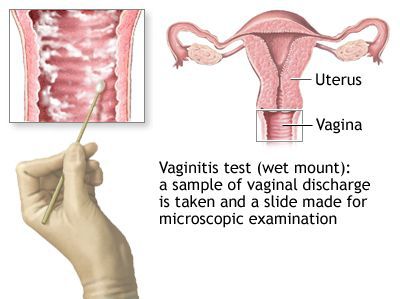
-
. Это один из основных методов выявления вагинита. Проводится исследование образца материала под микроскопом после предварительного окрашивания специальными красителями или без него. Позволяет выявить признаки воспаления и обнаружить возбудителя, вызвавшего заболевание.
- Исследование микробиоценоза влагалища с определением чувствительности к антибиотикам. Проводят посев влагалищного отделяемого на определенную питательную среду, что дает возможность выявить даже небольшое количество возбудителя в материале. При вагините может быть назначен посев на микоплазму, уреаплазму, хламидию, грибы рода Candida, трихомонаду.
- Цитологическое исследование мазков-соскобов с поверхности шейки матки и наружного маточного зева – окрашивание по Папаниколау (Рар-тест). Это исследование клеток влагалища и шейки матки в целях выявления атипичных, злокачественных клеток. Необходим для диагностики изменений, предшествующих раку шейки матки. Является обязательным для женщин старше 30 лет и для женщин, инфицированных определенными типами вируса папилломы человека.
- Определение специфических иммуноглобулинов к возбудителям урогенитальных инфекций. Проводится методом иммуноферментного анализа (ИФА). Позволяет выявить антитела (иммуноглобулины) к определенным инфекциям – специфические белки, которые вырабатываются в организме в ответ на проникновение микроорганизма. Таким образом можно обнаружить антитела к дрожжеподобным грибам, уреаплазме, трихомонаде.
- Определение генетического материала возбудителя инфекции во влагалищном отделяемом женщины с использованием метода полимеразной цепной реакции (ПЦР). Выявляют ДНК хламидии, микоплазмы, гарднереллы и других возбудителей.
Другие методы исследования
В случае обнаружения у пациентки трихомонадного вагинита врач может дополнительно назначить анализы на другие заболевания, передаваемые половым путем. Иногда дополнительно проводятся исследования, позволяющие оценить гормональный фон женщины.
Лечение
Лечение зависит от причины вагинита. Могут использоваться лекарственные препараты как в виде свечей, гелей, мазей, так и в виде таблеток или инъекций. Выбор препарата, доза, способ введения зависят от причины вагинита, тяжести и длительности заболевания, наличия сопутствующих заболеваний и состояний. Например, при бактериальном вагинозе используются антибиотики, при молочнице – противогрибковые препараты. При атрофическом вагините хороший эффект достигается приемом эстрогенов в виде кремов или таблеток.

Трихомониазом считают заболевание МПС, вызываемое одноклеточным простейшим трихомонадой.
Трихомонада отличается нестойкостью в окружающей среде.
Окружающая сухая среда для нее на сто процентов губительна.
Если белье влажное, она сохраняет жизнеспособность не более трёх часов.
От действия водопроводной воды она умирает за пару минут.
Значит, бытовой путь заражения исключен.
Трихомониаз – это только ИППП.
У половины женщин трихомониаз бессимптомен.
Болезненностью и дискомфортом отмечают женщины в нижней трети живота симптомы трихомониаза.
Эта болезненность усиливается во время коитуса и мочеиспускания.
Из вагины появляются желтоватые выделения.
Зачастую они пенистые и с неприятным запахом.
Трихомониаз диагностируется при лабораторном исследовании четырьмя методами: микроскопическим, культуральным, молекулярно-генетическим и серологическим.
Нужно, чтобы результаты минимум трёх анализов совпали, тогда можно говорить об их достоверности.
Позже, мы поговорим о каждом из этих методов.
Как сдавать анализы на трихомониаз?
Существуют определенные правила сдачи биоматериала на исследование.
Кровь для анализа сдается только натощак, с утра.
Не менее двенадцати часов после трапезы.
Последний ужин должен отличаться лёгкостью и ранним приёмом.
Если сдается моча на анализ, то обязательно нужно, чтобы наружные половые органы были в чистоте.
При сдаче крови или исследовании мочи необходимо, чтобы врач знал заранее о приеме лекарственных средств.
Особенно антибиотиков, которые оказывают большое влияние на результаты анализов.
Чтобы сделать анализ на ИППП, обычно, женщины делают мазок из канала шейки матки.
При сдаче мазков на анализ существуют определенные советы:
- диагностировать необходимо заболевания в острой стадии;
- спустя только три недели после незащищенного коитуса, можно делать мазок;
- антибиотики принимать не позже трёх недель, перед сдачей мазка на ИППП;
- не допускать половых актов за полтора суток до сдачи мазка;
- во время месячных мазки не информативны.
Когда нужно сдавать мазки на ИППП:
- половые органы женщины не моют и не применяют средства интимной гигиены;
- от опорожнения мочевого пузыря до взятия мазка, должно миновать минимум три часа;
- не должно быть спринцеваний;
- не ставить вагинальные свечи.
Если соблюдать все эти условия, то результаты будут достоверными.
Какой врач назначает анализ на трихомониаз?
Анализ на ИППП, к которому относится трихомониаз, у женщин назначает дерматовенеролог или гинеколог, в зависимости от того, к какому врачу женщина обратилась за консультацией.
На этом консультативном приёме врачом обязательно берется мазок для исследования.
Необходимо задавать любые интересующие женщин вопросы о заболевании и давать правдивые ответы на вопросы врачей.
Где сдаются анализы на трихомониаз?
Биоматериал (кровь или моча) сдаются в диагностической лаборатории.

Мазок для исследования берется лечащим врачом.
Они сдаются в том лечебном учреждении, где укажет лечащий дерматовенеролог или гинеколог.
Обычно в том же самом, где принимает лечащий врач.
Расшифровка анализов на трихомониаз
При микроскопии нативного мазка минут через десять, максимум через час, готов результат анализа на содержание трихомонад.
В течение этого времени подвижность и форма возбудителя сохраняется.
Если ДНК трихомонад обнаружат в исследуемом материале, значит ПЦР с положительным результатом.
Если нет, то с отрицательным.
ПЦР проводится в течение одного двух рабочих дней.
Культуральный метод исследования самый длительный, около семи дней и даже больше.
Если нет роста при посеве, значит, и нет живых трихомонад.
Если исследуется кровь, то на исследование тратится один-два дня.
Если в крови уже есть антитела, то это говорит о положительном результате анализа.
Трихомониаз в самом разгаре или антитела остались после лечения.
Если антител нет, то нет и трихомонады или заболевание в первом периоде развития и нужно сделать другие анализы, чтобы получить правильную диагностику.
Анализы на трихомониаз у женщин: когда их назначают
Чаще всего анализы на трихомониаз проводятся, когда возникнут осложнения в виде различных патологических состояний.
Трихомониаз грозит бесплодием, невынашиванием беременности, сальпингоофоритом и эндометритом.
При трихомониазе увеличиваются возможности заражения ВИЧ и заработать онкологические заболевания матки.
Диагностика трихомониаза необходима, если:
- у женщины воспалительные и гинекологические заболевания;
- обследуются партнёры перед запланированной беременностью;
- беременность уже наступила;
- предстоят урологические или гинекологические операции;
- наблюдается женское бесплодие;
- был незащищенный половой акт.

Трихомониаз характеризуется микроскопическими кровоизлияниями в влагалище и мочеиспускательном канале.
Нарушается естественная защита и женский организм становится намного более восприимчив к другим инфекционным заболеваниям мочеполовой системы.
Посев на трихомониаз
Культуральный метод исследования посев является очень точным методом исследования.
Чтобы получить рост трихомонад в исследуемой культуре, нужно чтобы их было триста – пятьсот особей.

С помощью культурального метода исследования диагностируется симптоматический трихомониаз или его бессимптомные формы.
Для бессимптомного или малосимптомного трихомониаза метод особенно эффективный.
ПЦР на трихомониаз
К молекулярно-генетическим методам диагностики трихомониаза относят ПЦР и другие реакции определения участков ДНК или РНК трихомонады в исследуемом образце.
У ПЦР меньшая чувствительность, чем у культурального метода исследования, порядка пятидесяти пяти – девяноста семи процентов.
Поэтому для повышения точности результата их нужно проводить один за другим, практически, в одно и то же время.
И все равно, при всех своих недостатках, ПЦР метод очень перспективный и эффективный для диагностики, в том числе и трихомониаза.
У него большое будущее.
Микроскопия на трихомониаз
Для проведения микроскопии мы исследуем биоматериал (мазок) под увеличением микроскопа, выявляем в нем трихомонад.
При таком исследовании в мазке можно найти живых трихомонад.
Во время острой фазы трихомониаза, когда много симптомов, метод обладает высокой чувствительностью - порядка семидесяти процентов, а специфичность вообще сто процентов.

Когда от момента взятия биоматериала на анализ прошло более часа или трихомониаз бессимптомный, то подвижных трихомонад очень мало.
Помимо влажных мазков, исследуют и окрашенные.
Исследуют наличие определенным образом окрашенных трихомонад, с характерной только им формой.
Мазок на флору при трихомониазе
При взятии мазка на флору исследуется наличие всех микроорганизмов в мазке, помимо трихомонад, грибов, лактобактерий, возбудителей других ЗППП.
Такое исследование позволяет получить полную микробиологическую картину содержимого в области цервикального канала.
Анализ крови на иммуноглобулины при трихомониазе
Этот анализ делается с целью определения специфических иммуноглобулинов G класса, которые определяются в крови в ответ на внедрение в организм трихомонады.
Показаниями для назначения такого анализа выступают:
- выраженная симптоматика трихомониаза;
- при планировании вынашивания плода, чтобы не допустить осложнения;
- ситуации, когда диагностируется трихомониаз у половых партнеров, женщины с трихомониазом.
Венозную кровь берут материалом для исследования.
Иммуноглобулины выявляют с помощью иммуноферментного анализа (ИФА).
Для проведения анализа необходимо два дня.

Но оценка такого серологического обследования производится только в сочетании с другими методами.
Даже спустя год после инфицирования в крови обнаруживаются специфические иммуноглобулины.
Когда сдавать анализы после заражения трихомонадой
При проведении серологических реакций нужно время, чтобы в крови появились специфические иммуноглобулины.
При постановке других анализов, наоборот, диагностируем не наличие или отсутствие антител, а наличие или отсутствие самого возбудителя трихомониаза.
Когда проходит минимум пять дней после инфицирования, в крови появляются иммуноглобулины класса М.
Их пик приходится на период одна-две недели после инфицирования.
Спустя два-три месяца их уже нет в крови.
Даже если инфицированного не лечить.
В крови появляются иммуноглобулины класса G.
IGM появляются теперь, если трихомониаз обострится.
Только в сочетании с, например, ПЦР методом, серологический метод будет правдивым и информативным.
Когда сдавать анализы после лечения трихомониаза
Влияние антибиотикотерапии на достоверность анализов на выявление трихомонады, да и других ИППП тоже, очень велико.
Для любого вида биоматериала (мочи, мокроты, гинекологических или урологических мазков) существуют такие правила, что анализы проводятся до антибиотикотерапии.
Или спустя десять-четырнадцать дней после проведения курса антибиотикотерапии.
Иногда бывает, что анализ надо сделать срочно, в таком случае лечащий врач должен знать о проводимом лечении антибиотиками.
Если это правило не соблюдать, то мы получим ложноотрицательный результат.
Если антибиотикотерапия проводилась по поводу другого воспалительного инфекционного заболевания, то это отразится на диагностике трихомониаза и эффективном его лечении.
После лечения необходимо сделать контрольные анализы, чтобы убедиться в том, что проведенный курс терапии был эффективным, и трихомонады больше нет в организме.
Для этого применяют чаще всего ПЦР метод, поскольку он позволяет выявить ДНК трихомонады, если она осталась в организме.

Этот метод лучше всего сочетать с бактериологическим методом посева, чтобы проверить, не растут ли трихомонады на питательной среде.
Но нужно помнить, что лечение может снизить количество живых трихомонад, и они не смогут расти на питательной среде.
А после курса полного излечения не будет.
В нативном мазке тоже количество возбудителя маленькое, поэтому будет не диагностировано при микроскопии.
Многие врачи рекомендуют проводить ПЦР диагностику на протяжении 3-6 месяцев после проведенной антибиотикотерапии (единожды, каждый месяц), чтобы не упустить трихомонаду.
Сравнение методов диагностики трихомониаза
Урогенитальный трихомониаз диагностируется различными методами.
В основном, они основаны на выявлении трихомонад в исследуемом образце биоматериала или фрагмента ДНК возбудителя заболевания при диагностике методом ПЦР.
Но это при исследовании мазков.
При серологических реакциях в крови мы обнаруживаем специфические антитела.
Когда отсутствует чёткая клиническая картина, есть хронические и стертые формы, диагностируются только лабораторными методами.
Однозначная интерпретация результатов исследований биоматериала бывает только при острых формах трихомониаза.
Тогда с помощью микробиологического исследования чётко видны в микроскоп живые активные трихомонады.

Хронический трихомониаз диагностируется значительно сложнее.
Трихомонады при этой форме заболевания округлые и неподвижные.
Для получения достоверного лабораторного результата необходимо пройти комплексное лабораторное обследование различными методами.
Конечно, ПЦР метод диагностики очень хорош.
Но для контроля его результатов необходимо использовать и культуральный метод диагностики.
В некоторых случаях не забывать и о серологических методах обследования.
Лечащий врач, с учётом клинической картины и других факторов, решит, какой комплекс анализов нужно сделать при данной клинической картине заболевания.
Для диагностики и лечения трихомониаза обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Что такое трихомониаз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 39 лет.
Над статьей доктора Агапова Сергея Анатольевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
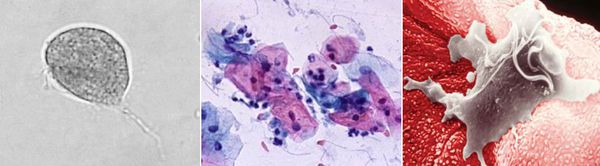
Урогенитальный трихомониаз — это передающаяся половым путём инфекция мочеполовой системы, вызванная влагалищной трихомонадой (Trichomonas vaginalis).
Насколько распространён трихомониаз
Что такое трихомониаз, трихомонады и их виды
Причиной заболевания является инфицирование мочеполовых органов влагалищной трихомонадой — одноклеточным жгутиковым простейшим организмом изменчивой формы, который в естественных условиях может существовать и размножаться только в организме человека. Помимо вагинальной трихомонады у человека могут паразитировать ещё два вида — кишечная трихомонада (Pentatrichomonas hominis) и ротовая (Trichomonas tenax), однако их роль в возникновении заболеваний мочеполовой системы не установлена.
Трихомонада, так как не образует цист и других устойчивых форм, быстро погибает во внешней среде вследствие высыхания, легко разрушается при кипячении, воздействии антисептиков и этилового спирта. Однако может сохранять некоторое время жизнеспособность во влажной среде. Исследованиями установлено, что трихомонады могут выживать до 45 минут на сидениях унитазов, нижнем белье и в воде ванны. [3]
Как можно заразиться трихомониазом
Пути передачи инфекции:
Факторами риска являются:
- случайные половые связи;
- половой контакт, незащищённый барьерной контрацепцией (презервативом);
- злоупотребление алкоголем и наркомания; [7]
- атрофия шейки матки — вследствие снижения защитных свойств из-за уменьшения эстрогенов в тканях; [8]
- наличие других половых инфекций, таких как ВИЧ-инфекция, бактериальный вагиноз, вульвовагинальный кандидоз, генитальный герпес, хламидиоз. [9]
Защищает ли презерватив от трихомониаза
Использование презервативов снижает вероятность заражения. Однако микроорганизмы могут попасть на области, не закрытые ими, поэтому презервативы не могут полностью защитить от трихомониаза [52] .
Передаётся ли трихомониаз во время орального секса
Микроорганизмы способны поражать различные части тела, например, руки или рот. Оральный секс с инфицированным партнёром может привести к заражению трихомониазом ротовой полости [52] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы трихомониаза
Чаще трихомониаз диагностируется у женщин, чем у мужчин. У 10-30 % женщин и у 45-50 % мужчин отмечается асимптомное течение заболевания . [10]
Симптомы трихомониаза у женщин
У женщин трихомонады преимущественно поражают влагалище, откуда они могут проникать в уретру, бартолиновы железы, мочевой пузырь и канал шейки матки. В редких случаях трихомонады паразитируют в полости матки, маточных трубах, почечных лоханках и прямой кишке. [11]
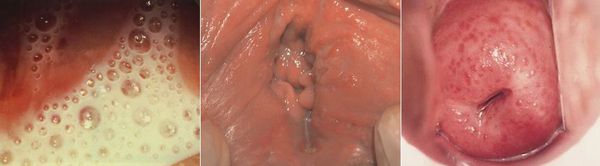
Основными симптомами трихомониаза у женщин являются:
Редкими проявлениями трихомониаза у женщин являются:
- макулярный кольпит (клубничный цервикс) — кровоизлияния в слизистую влагалища и шейку матки, напоминающее ягоду клубники; [12]
- эрозивно-язвенные поражения вульвы и преддверия влагалища. [13]
Симптомы трихомониаза у мужчин
У мужчин трихомонады поражают слизистую оболочку мочеиспускательного канала, нередко проникая в уретральные железы и лакуны. Ввиду неблагоприятных условий для существования в мужской уретре трихомонад, заболевание часто носит транзиторный (временный) характер. Этим же объясняется и большой процент асимптомных форм трихомониаза у мужчин. [14]
Основными симптомами трихомониаза у мужчин являются:
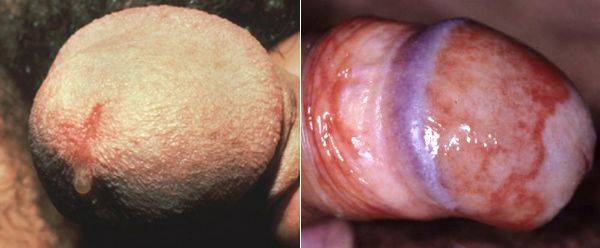
Редким проявлением трихомониаза у мужчин является баланопостит (воспаление головки и крайней плоти полового члена). Описаны его эрозивно-язвенные формы. [15]
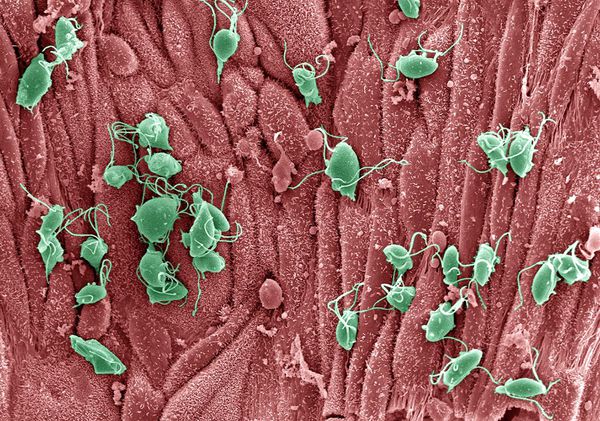
Патогенез трихомониаза
Проникая в урогенитальный тракт человека, трихомонады прикрепляются к эпителиальным клеткам, что приводит к повреждению и воспалительной реакции клеток эпителия. В этой реакции важное значение имеет адгезин — белок, продуцируемый паразитом. [16]
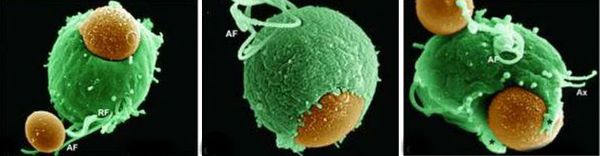
Трихомонады выделяют многочисленные протеолитические ферменты, которые участвуют в цитотоксичности, гемолизе (разрушении эритроцитов и выделении гемоглобина) и уклонении от иммунных реакций. Ферменты находятся во влагалищных выделениях инфицированных женщин вместе с антителами, которые их распознают. Важную роль играет фермент муциназа, который значительно облегчает проникновение трихомонад в слизистые оболочки. [17]
Трихомонадная инфекция вызывает клеточный, гуморальный и секреторный иммунные ответы. Однако эти реакции не способны защитить пациентов от реинфекции, поэтому повторное инфицирование встречается часто. Антитела и компоненты комплемента, присутствующие в сыворотке крови и секрете половых желез у некоторых больных, могут воздействовать на паразита путём стимуляции нейтрофилов, которые способствуют уничтожению трихомонад через классическую систему комплемента. Также антитела могут блокировать адгезию (прилипание) паразита к поверхности слизистой оболочки. [21]
Классификация и стадии развития трихомониаза
По Международной классификации болезней 10-го пересмотра трихомониаз разделяют на:
A59.0 Урогенитальный трихомониаз;
- Бели (вагинальные выделения), вызванные Trichomonas vaginalis; (N51.0), вызванный Trichomonas vaginalis;
A59.8 Трихомониаз других локализаций;
A59.9 Трихомониаз неуточнённый.
Стадии заболевания
После скрытого (инкубационного) периода, продолжающегося от 4 до 28 дней с момента заражения, приблизительно у 40-50% мужчин появляются признаки уретрита в виде слизистых выделений из уретры, а у 70-90% женщин — признаки вульвовагинита, характеризующегося зудом, жжением и наличием обильных мутных выделений из влагалища. [10] В остальных случаях болезнь протекает первоначально бессимптомно. В дальнейшем, если вовремя не получено лечение, развитие заболевания происходит по следующим сценариям:
- Длительное бессимптомное носительство, при котором нет никаких субъективных и объективных симптомов.
- Длительное рецидивирующее течение, при котором симптомы заболевания могут временно возобновляться и самопроизвольно исчезать.
- Ранее развитие осложнений может возникать как при течении заболевания с клиническими симптомами, так и при бессимптомном течении.
- Позднее развитие осложнений возникает при длительно текущем бессимптомном или хроническом рецидивирующем процессе.
Осложнения трихомониаза
В отличии от других половых инфекций – хламидийной и гонококковой — осложнения при трихомониазе встречаются гораздо реже.
Осложнения у мужчин
Эпидидимит — воспаление придатка яичка, очень редкое осложнение трихомонадной инфекции. Чаще всего это хронический процесс, хотя встречаются описания острых форм. [22]
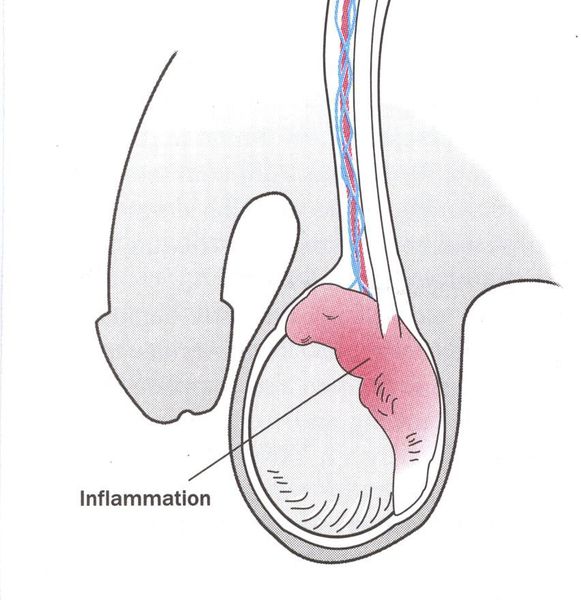
Редким осложнением трихомониаза является простатит. Сообщается о нескольких случаях хронического простатита, вызванного трихомонадной инфекцией. [23]
Нарушение фертильности. Проведенные исследования показывают негативное воздействие трихомонад на сперматозоиды мужчин в виде снижения их подвижности. [24]
Сообщается также о случае трихомонадного двухстороннего конъюнктивита. [31]
Осложнения у женщин
Воспалительные заболевания малого таза, вызванные вагинальной трихомонадной инфекцией, являющиеся причиной трубного бесплодия и синдрома хронической абдоминальной боли, описаны, в основном, у ВИЧ-позитивных женщин. [25]
Проведённые исследования указывают на повышенный риск преждевременных родов, рождения ребёнка с низким весом у инфицированных влагалищной трихомонадой женщин. [26]
Также трихомонадная инфекция в 2-3 раза увеличивает риск заражения ВИЧ. [32]
Очень редким осложнением трихомониаза является цистит. В медицинской литературе описано всего несколько случаев. [33]
Прочие осложнения
Сообщалось о паранефральном абсцессе [27] , абсцессе головного мозга [28] у новорождённого, абсцессе срединного шва полового члена [29] у мужчины, вызванных вагинальной трихомонадой.
Описаны случаи неонатальной трихомонадной пневмонии у новорождённых, успешно вылеченных метронидазолом. [30]
Диагностика трихомониаза
Для диагностики трихомониаза применяются микроскопические, цитологические, бактериологические, молекулярные лабораторные тесты и инструментальные методы обследования.
Показаниями для диагностики трихомониаза являются [2] :
- наличие признаков воспалительного процесса мочеполовых органов;
- беременность (при постановке на учёт по поводу беременности, при сроке беременности 27-30 недель и 36-40 недель, при поступлении на роды без документов о результатах обследования на половые инфекции);
- предстоящие оперативные вмешательства на половых органах и органах малого таза;
- бесплодие и выкидыши в анамнезе;
- половые контакты с больными половыми инфекциями;
- сексуальное насилие.
Микроскопическое исследование
Микроскопия окрашенного препарата (окраска по Романовскому, Папаниколау) не рекомендуется из-за субъективизма при интерпретации результатов исследования. [2]
Культуральное исследование
Молекулярно-биологические методы
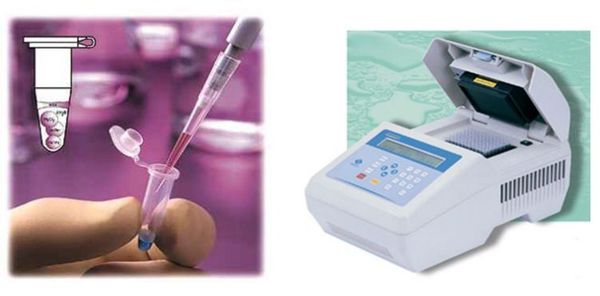
Материалом для исследования методом ПЦР при диагностике трихомониаза являются:
- у женщин: выделения из уретры, канала шейки матки, влагалища, первая порция мочи);
- у мужчин: выделения или соскоб из уретры, первая порция мочи, секрет предстательной железы, в редких случаях — сперма. [2]
Требования для получения достоверных результатов исследования:
- Забор материала должен осуществляться не ранее чем через месяц после полученного лечения.
- При отсутствии или скудных выделениях из уретры забор материала должен проводиться через 2-3 часа после последнего мочеиспускания, а при наличии обильных выделений — через 10-15 минут после мочеиспускания.
- Во время менструации забор материала для исследования проводить запрещается.
- Должны быть соблюдены сроки и условия доставки образцов в лабораторию.
Серологическое исследование
Метод иммуноферментного анализа (ИФА) для обнаружения антител классов IgA, IgM и IgG к антигенам T. vaginalis применять не допустимо. [2]
Применение биологических (парентеральное введение пирогенала, гоновакцины), химических (внутриуретральное введение растворов серебра) и алиментарных провокаций (приём алкоголя и острой пищи) с целью повышения выявляемости трихомонад при проведении лабораторных тестов нецелесообразно, так как эффективность этого метода не доказана. [2]
Лечение трихомониаза
Многочисленными исследованиями и клиническими испытаниями было установлено, что наиболее эффективными препаратами для лечения трихомониаза являются препараты группы 5-нитроимидазолов, а среди них — метронидазол, тинидазол и орнидазол.
Современными отечественными и зарубежными руководствами предложены следующие схемы лечения этими препаратами.
Метронидазол (Трихопол, Метрогил, Флагил) — эффективность его применения составляет 90-95%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 7 дней [36] или 2,0 г перорально однократно. [37]
Для осложнённых форм: 500 мг перорально 3 раза в сутки в течение 7 дней или 2,0 г внутрь 1 раз в сутки в течение 5 дней. [38]
Для беременных: 2,0 г однократно (лечение проводится не ранее II триместра беременности). [39]
Для детей: 10 мг на кг массы тела перорально 3 раза в сутки в течение 5 дней. [40]
Тинидазол (Фазижин, Тиниба) — эффективность применения составляет 86-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней или 2,0 г перорально однократно. [35]
Для осложнённых форм: 2,0 г перорально 1 раз в сутки в течение 3 дней. [37]
Орнидазол (Тиберал, Гайро, Дазолик) — эффективность применения составляет 90-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней [41] или 1,5 г перорально однократно. [42]
Для осложнённых форм: 500 мг перорально 2 раза в сутки в течение 10 дней. [38]
Для детей: 25 мг на кг массы тела перорально 1 раз в сутки в течение 5 дней. [39]
Другие препараты из группы 5-нитроимидазолов — менее распространены и изучены, чем вышеизложенные препараты, однако применяются в клинической практике:
- Тенонитрозол (Атрикан) — 250 мг перорально 2 раза в день в течение 4 дней; [43]
- Ниморазол (Наксоджин) — схемы применения при неосложнённом трихомониазе: 2,0 г перорально однократно или 1,0 г перорально через каждые 12 часов – три приёма, или 250 мг перорально 2 раза в день в течение 6 дней. [44]
- Секнидазол (Тагера) — 2,0 г перорально однократно (эффективность 97%). [45]
Причины неудач в лечении
В 5 % случаев трихомонады устойчивы (резистентны) к перечисленным препаратам [46] . Центры по контролю за заболеваемостью (США) в таких случаях рекомендуют увеличить дозировку и длительность применения медикаментов [47] : Метронидазол — 2,0 г перорально однократно в сутки в течении 7 дней или Тинидазол 2,0 г перорально однократно в сутки в течении 7 дней.
Дисульфирам-подобная реакция на препараты
Нитроимидазолы блокируют и снижают выработку фермента алкоголь-дегидрогеназы, что приводит к повышению уровня и накапливанию токсического ацетальдегида в крови. При приёме алкоголя в любых концентрациях во время лечения препаратами, входящими в группу нитроимидазолов, через 10-20 минут возникает реакция в виде тошноты, рвоты, головной боли, затруднения дыхания, судорог. Длительность её составляет несколько часов. Реакция наблюдается при приёме метронидазола, тинидазола [48] и орнидазола [49] .
Помимо исключения алкоголя, рекомендаций по изменению привычек или особенностям питания при лечении трихомониаза нет.
Установление излеченности трихомонадной инфекции
Проводится через две недели после окончания лечения микроскопией и культуральным посевом и через 4 недели методом ПЦР. При отрицательных результатах лабораторных тестов пациенты дальнейшему наблюдению не подлежат. [2]
Можно ли заниматься сексом при трихомониазе
Заниматься сексом можно через 7-10 дней после завершения лечения трихомониаза. Примерно каждый пятый выздоровевший заражается вновь в течение трёх месяцев после окончания лечения. Чтобы избежать повторного заражения, лечение должны пройти все сексуальные партнеры. Если симптомы возникли снова, нужно пройти повторное обследование [52] .
Прогноз. Профилактика
Прогноз при раннем выявлении и вовремя начатом лечении благоприятный. При неосложнённых формах трихомонадной инфекции после однократного курса выздоровление составляет 95-100%. Лица с осложнёнными формами и метронидазол-устойчивыми формами заболевания после проведённого лечения должны находиться под динамическим наблюдением.
Половые партнёры больных трихомониазом должны быть пролечены независимо от результатов их обследования на наличие трихомонад.
Самой эффективной мерой профилактики является использование презервативов при случайных половых контактах.
Ввиду бессимптомного течения инфекции лицам, имеющим несколько половых партнёров в год или случайные половые связи, рекомендовано ежегодное обследование на наличие трихомонад.
В настоящее время вакцины, предотвращающей заражение трихомониазом, не создано. В 80-е годы прошлого века была создана коммерческая вакцина Солкотриховак, состоящая из лиофилизата Lactobacillus acidophilus, которая по утверждению фирмы-производителя оказывает положительный эффект при рецидивирующем трихомониазе и бактериальном вагинозе. [50] Однако последующими исследованиями предположение о том, что защитный механизм действия вакцины связан на антигенном сходстве применяемых штаммов лактобацилл и вагинальной трихомонады, было отвергнуто. [51]
Одним из самых распространенных заболеваний мочеполовых органов с преимущественной передачей половым путем является трихомониаз (иначе урогенитальный трихомониаз).
Вызывает инфекцию влагалищная (урогенитальная) трихомонада Trichomonas vaginalis, которая представляет собой простейший жгутиковый микроорганизм-паразит.
Инфекция может протекать в разных формах в зависимости от того, какой орган поражен: трихомонадного вагинита, уретрита, вульвовагинита, простатита и др.
У мужчин болезнь в 80% случаев характеризуется асимптомным течением, что обусловило распространение мифа об отсутствии болезни у мужчин.
У женщин наиболее частым проявлением инфекции является трихомонадный вагинит.
Что такое трихомонадный вагинит?
Вагинитом, или кольпитом, называют воспалительное поражение слизистой влагалища.
Трихомонадный вагинит – воспаление влагалища, обусловленное трихомонадной инфекцией.
Паразитирующие у человека трихомонады бывают кишечными, ротовыми и урогенитальными.
Именно к последней группе и относится вагинальная трихомонада.
Микроорганизм приспособлен к проживанию в мочеполовой системе человека.
Быстро погибает на свету, при температуре, превышающей 40 градусов, высушивании, в дистиллированной воде, при действии антисептических препаратов.
У 85% больных трихомониазом выявляется также иная сопутствующая половая инфекция (бактериальный вагиноз, гонорея, хламидиоз, гонорея, мико- или уреаплазмоз, кандидоз).
Инфицирование трихомонадами облегчает заражение женщин ВИЧ, вирусом папилломы человека онкогенных групп (т.е. имеется связь между трихомониазом и раком шейки матки) и пр.
Также достоверно установлено, что трихомонадный вагинит у женщин при ВИЧ способствует передаче последней инфекции и здоровому половому партнеру.

Различают трихомониаз:
- свежий, с длительностью менее 2-х месяцев
- хронический
- трихомонадоносительство (как правило, такой вариант встречается у мужчин, когда на фоне отсутствия проявлений болезни микроб обнаруживается в анализах)
Как передается трихомонадный вагинит?
Причины, по которым может развиться трихомонадный вагинит, связаны с заражением вагинальной трихомонадой при половом контакте с инфицированным человеком.
Орально-генитальная передача трихомониаза на сегодняшний день не доказана, тогда как случаи заболевания в результате анального секса описаны.
Контактно-бытовое заражение встречается исключительно редко из-за неустойчивости возбудителя во внешней среде.
Так, описаны единичные эпизоды болезни у маленьких девочек после контакта с предметами, загрязненными выделениями больного человека, такими как мочалки, полотенца и пр.
После контакта с источником инфекции возбудитель попадает на слизистые урогенитальных органов.
Фиксируется на клетках эпителия, распространяясь в железы и лакуны с развитием воспалительного процесса.
Инкубационный период при таком состоянии, как трихомонадный вагинит, варьируется от 5-ти до 15-ти суток.
Каковы симптомы трихомонадного вагинита?
Первыми признаками трихомонадного вагинита являются острое начало с выраженным дискомфортом, сильный зуд и характерные выделения.
Могут также появляться боли при половом акте, мочеиспускании, болезненность и тяжесть внизу живота (хотя у четверти женщин симптомы вовсе отсутствуют).
Характеристика выделений при трихомонадном вагините:
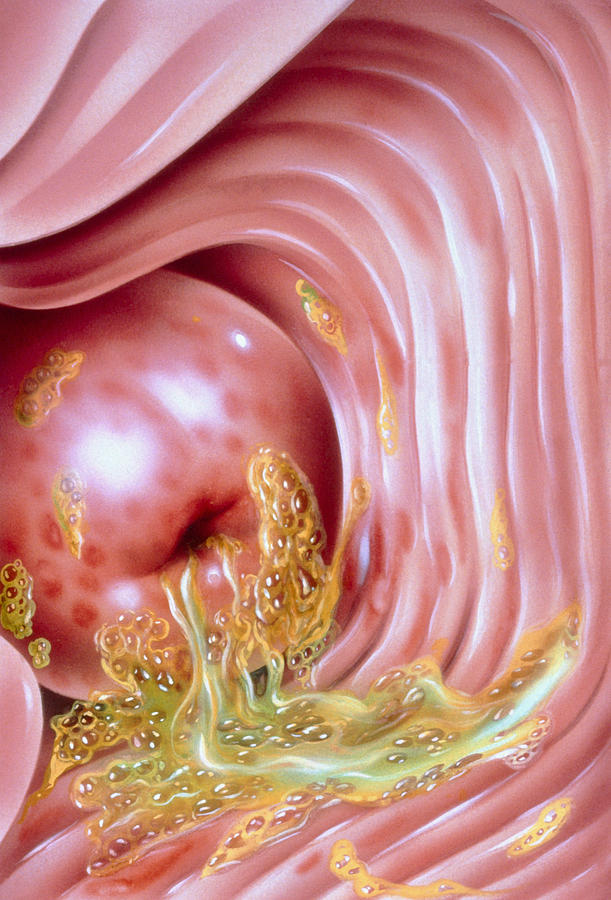
Объективно выявляется покраснение и отечность слизистой влагалища, появление склонных к кровоточивости язв и эрозий.
Специфическим проявлением трихомониаза у женщин является так называемый земляничный (клубничный, макулярный) цервикс – появление мелкоточечных кровоизлияний на шейке матки.
Подобный симптом выявляется у 10% заболевших с трихомонадным вагинитом, а при проведении кольпоскопии – у 45%.
Предполагается, что причина этого признака – токсическое воздействие продуктов жизнедеятельности возбудителя.
При беременности трихомониаз обычно проявляется как многоочаговая инфекция.
Поэтому основные признаки у беременных трихомонадного вагинита могут дополняться симптомами поражения мочеиспускательного канала, мочевого пузыря (цистит), вульвы (вульвовагинит), прямой кишки.
Риск поражения внутренних органов зависит от срока беременности, на котором произошло инфицирование женщины.

Это объясняется тем, что, с одной стороны, процессы в организме направлены на защиту плода от восходящей инфекции.
С 16-й недели закрывается маточный зев цервикального канала плодными оболочками.
Тогда как, с другой стороны, ослабевают собственные защитные механизмы организма, что особенно заметно к концу беременности.
Распространение инфекции может приводить к образованию язвенно-эрозивных поражений на внутренней стороне бедер, развитию вестибулита, скинеита, бартолинита.
При хроническом течении заболевания выраженные проявления зачастую отсутствуют.
Каковы осложнения трихомонадного вагинита?
Относительно редкими осложнениями трихомониаза являются воспалительные заболевания органов малого таза (эндометрит, сальпингоофорит), цистит.
Основные же проблемы связаны с неблагоприятными исходами беременности у инфицированных женщин.
Такими как преждевременный разрыв плодного пузыря, преждевременные роды, маловесность плода.
Существует опасность заражения при родах у женщин с трихомонадным вагинитом новорожденных девочек, развития у последних вульвитов, а также пневмоний у новорожденных обоих полов.
Как диагностируется трихомонадный вагинит?
Проведение диагностики трихомониаза рекомендуется:
Лабораторные анализы при подозрении на трихомонадный вагинит проводятся методами, включающими:
- микроскопическое исследование мазка
- культуральный посев на трихомонады
- анализ на иммуноглобулины, ПЦР анализ выделений и/или соскоба из влагалища (используются реже)
Для исследований с помощью аппликатора с ватным наконечником берется образец выделений из нижнего свода влагалища или соскоб с влагалищных стенок (в отсутствие менструации!).
У не вступавших в сексуальные отношения женщин и девочек взятие материала производится с задней ямки преддверия влагалища.
Некоторые исследователи указывают, что при заборе материала у женщин репродуктивного возраста в середине цикла вероятность выявления патогенного микроорганизма выше.
Что касается такого популярного в прошлом веке метода увеличения эффективности исследований, как пищевые, биологические, химические и иные провокации, то на сегодняшний день признана нецелесообразность их применения.
Важным условием является изучение препарата непосредственно после взятия биообразца (желательно в течение первых 10-ти минут).
Исследование эффективно при наличии симптоматики, в такой ситуации специфичность методики достигает 100%, а чувствительность – 70%.
Иногда проводится дополнительное окрашивание мазка простыми и сложными красителями (например, окраска метиленовым синим, по Грамму) с последующим сравнением результатов обоих исследований.
При таком анализе, как мазок на флору, показатели при трихомонадном вагините демонстрируют отсутствие или наличие, иногда и количество, трихомонад в поле зрения.
Культуральное исследование представляет собой самый оптимальный вариант диагностики заболевания.
При 100%-ной специфичности чувствительность достигает 98%.
Но он требует много времени и сложен в исполнении.
Существенным плюсом анализа оказывается возможность его применения при минимальном количестве трихомонад в биообразце, асимптомном течении и атипичных формах заболевания.
Также метод позволяет оценивать устойчивость микроорганизмов к действию лекарственных препаратов.
Полимеразная цепная реакция используется в Европе и России как альтернатива посеву, при этом не превосходя его по специфичности и чувствительности.
Положительным качеством анализа является его оперативность, недостатком – стоимость.
Это, в принципе, не имеет особого значения при назначении схемы лечения.
Иммунодиагностический метод, а именно реакция иммунофлюоресценции, также характеризуется высокой чувствительностью и специфичностью.
Но применяется редко из-за цены и зависимости оценки результата от квалификации персонала.
Антитела класса IgG при трихомонадном вагините могут обнаруживаться в крови уже через пару недель от момента заражения.
Важно понимать, что при данном заболевании не формируется выраженного иммунитета, поэтому после излечения вполне вероятно повторное инфицирование.
Выявление трихомонадного вагинита у детей требует осмотра на предмет исключения сексуального насилия.
Как лечить вагинит трихомонадный?
При такой патологии, как трихомонадный вагинит, лечение предполагает полное избавление от проявлений болезни, устранение патогенных микроорганизмов, предотвращение развития осложнений и заражения иных лиц.
Лечение партнера является обязательным.
В ходе терапии также следует воздерживаться от сексуальных отношений или использовать барьерные контрацептивные средства.
К какому врачу обратиться при трихомонадном вагините?
Помочь в борьбе с болезнью могут такие специалисты, как:
- дерматовенеролог
- инфекционист
- акушер-гинеколог
На сегодняшний день единственной эффективной группой лекарственных препаратов оказываются 5-нитроимидазолы.
Наиболее известен антибиотик этого ряда метронидазол.
Относительно недавно были синтезированы препараты с улучшенными фармакокинетическими параметрами: тинидазол, орнидазол, секнидазол, ниморазол и др.
Показано, что эти лекарства обладают лучшей переносимостью и удобством приема.
Какие таблетки выпить при трихомонадном вагините
Это определяет врач с учетом ряда факторов (наличие беременности, склонности к аллергическим реакциям, острой или хронической формы инфекции и т.д.).
Существуют разные схемы назначения препаратов.
Так, установлено, что даже однократный прием метронидазола приводит к излечению в 95% случаев.
Существенным моментом при лечении нитроимидазолами является требование полного отказа от употребления алкоголя в этот период, а также в течение 72-х часов (минимум 24-х часов) после завершения курса.
Нарушение этого правила чревато неприятными последствиями, симптомами так называемой дисульфирамподобной реакции: тошнотой, рвотой, головными болями, приливами, судорогами.
Также метронидазол может вызывать лейкопению, кандидозную суперинфекцию.
Все эти негативные проявления обуславливают отказ от применения препарата в период ранней беременности. Тинидазол во время беременности не назначается.
Если у пациента ранее обнаруживалась непереносимость таблеток с метронидазолом, то ему противопоказано применение и свечей с тем же активным компонентом.
Схемы лечения
Общие:
- метронидазол 0,25 г внутрь дважды в сутки неделю
- орнидазол 0,5 г внутрь в сутки 5 дней
- тинидазол 0,5 г внутрь в сутки 5 дней
Альтернативные:
- метронидазол 1 г однократно
- орнидазол 1 г однократно
- тинидазол 1 г однократно
Для рецидивирующих и осложненных форм:
- метронидазол 0,5 г внутрь дважды в сутки неделю или по 1.5 г раз в день 4 суток
- орнидазол 0,5 г внутрь дважды в сутки 5 дней
- тинидазол 1 г раз в сутки 3 дня
Лечение у беременных трихомонадного вагинита проводится со II триместра однократным приемом 2 г метронидазола.
Лечение детей осуществляется метронидазолом из расчета 10 мг/кг массы тела внутрь трижды в сутки 5 дней или орнидазолом из расчета 25 мг/кг массы тела внутрь раз в сутки 5 дней.
Возможности исключительно местного лечения трихомонадного вагинита, например, с помощью метронидазол геля, вызывают определенные сомнения.
Использование препаратов местного действия не позволяет достичь терапевтического уровня концентрации действующего вещества.
Поэтому и эффективность такого лечения значительно ниже, чем при приеме системных препаратов.
В то же время сочетанное лечение с использованием средств местного и системного действия бывает эффективнее терапии монопрепаратами.
Так, при лечении осложненных форм могут применяться дополнительно к таблеткам протистоцидные местнодействующие препараты метронидазола:
- в виде вагинальных таблеток (0,5 г раз в сутки 6 дней)
- в виде 0,75%-ного геля (во влагалище вводится 5г раз в сутки 5 дней)

Трихомониаз часто сочетается с иными половыми инфекциями.
Поэтому врач может назначить дополнительно прием иных лекарственных средств, в том числе комбинированных местного действия.
Именно специалист после проведенных исследований сможет посоветовать, какие свечи применять при трихомонадном вагините.
Часто рекомендуемым средством являются свечи Тержинан, в состав которых входит тернидазол, сульфат неомицина (антибиотик, активный в отношении грамотрицательных и грамположительных бактерий), нистатин (препарат противогрибкового действия), преднизолон (глюкокортикостероидный гормон, ослабляет воспалительный процесс).
В редких случаях при трихомонадном вагините тяжелого течения врачом назначаются капельницы Метрогила.
Проводимые исследования в отношении лечения и профилактики трихомониаза посредством вакцины Солкотриховак показали ограниченные возможности этого метода.
Отмечалось, что ее некоторая эффективность проявляется в случае продолжительных рецидивах инфекции и только в комбинации с протистоцидными препаратами.
Вакцину вводят в дозе 0,5 мл, тремя инъекциями с двухнедельными интервалами, а затем спустя год однократно.
Когда берутся контрольные анализы при лечении трихомонадного вагинита?
При проведении контрольной диагностики методами бактериологического посева, микроскопического исследования неокрашенного мазка необходимо выждать 2 недели после завершения терапевтического курса.
При анализе методом ПЦР – месяц.
Каковы причины рецидивов и тактика лечения в таких случаях?
Особый интерес представляет изучение причин рецидивирования инфекции. Возможно возобновление проявлений заболевания после лечения в связи с:
- повторным заражением от половых партнеров
- снижением эффективности препаратов имидазольного ряда некоторыми микроорганизмами, населяющими влагалище (например, b-гемолитическими стрептококками, способными захватывать активную нитрогруппу действующего вещества)
- развитием устойчивости трихомонад к имидазолам
В первом случае проводят повторный курс одновременно с лечением партнера.
Обращают внимание пациента на необходимость применяемых мер предосторожности (в том числе воздержание от незащищенных половых контактов).
В случае развития второй ситуации перед повторным применением метронидазола проводят лечение амоксициллином или эритромицином для снижения уровня кокковой флоры (устранение относительной резистентности к терапии).
При развитии проблемы по третьему варианту эффективного лечения не существует.
Как предупредить заболевание?
Использование презервативов снижает риск инфицирования трихомониазом.
Однако, поскольку трихомонада может поражать области вне покрытия материалом презерватива, полной защиты достигнуть не удается.
При подозрении на трихомонадный вагинит обращайтесь к опытному гинекологу нашего медицинского центра в Москве.
Что такое вульвовагинит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Долго-Сабурова Ю. В., гинеколога со стажем в 28 лет.
Над статьей доктора Долго-Сабурова Ю. В. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Вульвовагинит (от лат. vulva — наружные половые органы и vagina — влагалище) — воспалительное заболевание слизистой оболочки наружных половых органов и влагалища. Это одна из самых частых акушерско-гинекологических патологий. В ряде случаев возникают изолированные поражения только слизистой оболочки наружных половых органов (вульвит) или влагалища (вагинит).
Причины вульвовагинита
Причиной воспаления могут быть любые агрессивные факторы, которые способствуют повреждению эпителия слизистой оболочки.
Факторы риска вульвовагинита:
- механические — трение о грубую одежду или твёрдые предметы (например, седло велосипеда), повреждение при половом контакте, расчёсы, падения или удары при занятиях спортом, инородные тела;
- физические — воздействие тепла (термические ожоги), влажности (опрелости), охлаждения (обморожение) электричества, лазерного излучения (осложнения физиотерапевтического лечения) и радиационного облучения при лучевой терапии и т.п.;
- химические — повреждения из-за воздействия кислот, щелочей, спиртов, компонентов лекарственных средств;
- биологические — бактериальные, грибковые, паразитарные и вирусные инфекции, аутоиммунная агрессия, аллергия;
- сочетание двух и более повреждающих факторов. [1][2][3][4][5]
Также можно выделить ряд факторов, которые способствуют нарушению внутренней среды организма, гормонального баланса и равновесия во взаимодействии иммунной системы и микробиоты человека. К ним относят:
- приём антибиотиков, цитостатиков и глюкокортикоидов;
- сахарный диабет;
- гипотиреоз;
- беременность;
- лактацию;
- дефицит эстрогенов (стрероидных женских гормонов) в постменопаузе или при использовании такой группы гормональных препаратов, как агонисты гонадотропных релизинг-гормонов;
- анемии различного происхождения;
- заболевания желудочно-кишечного тракта;
- нарушение кровообращения из-за малоподвижного образа жизни и патологии венозной системы.
На возникновение вульвовагинита оказывают влияние психосоматические нарушения и сексуальная неудовлетворённость. Частая смена половых партнёров достоверно увеличивает риск заболеваемости.
Также имеет значение и способ контрацепции: при использовании внутриматочных и химическых контрацептивов частота вульвовагинитов возрастает.
Ещё одним немаловажным фактором возникновения воспалительных заболеваний вульвы и влагалища является гигиеническая агрессия:
- излишнее использование различных средств для интимной гигиены (в том числе с антибактериальными компонентами);
- частое бритьё, подмывание и спринцевание — промывание влагалища травяными отварами;
- ношение ежедневных гигиенических прокладок.
Также отрицательно влияет ношение тесной, многослойной одежды, синтетического нижнего белья, окрашенного дешёвыми красителями. [6] [7]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вульвовагинита
Симптомы острого и хронического вульвовагинита
Острый вульвовагинит длится меньше двух месяцев, позже уже развивается хроническая форма болезни. Их симптомы похожи, но при хроническом вульвовагините чаще поражается кожа — появляется сухость, утолщение, уплотнение и т. п. Если обострения возникают не меньше четырёх раз в год, то хронический вульвовагинит считают рецидивирующим.
Причины вульвовагинита многообразны, чего нельзя сказать о симптомах. Клинические проявления нескольких случаев вульвовагинита, вызванных разными причинами, могут быть очень похожи. Они представляют собой пять признаков воспаления:
- покраснение воспалённого участка (гиперемия), вызванное притоком крови;
- отёчность, обусловленная выходом жидкости из сосудов в межклеточное пространство;
- повышение температуры в месте воспаления;
- болезненность участка воспаления;
- нарушение функциональных возможностей воспаленного органа.
На практике женщины с вульвовагинитом обычно предъявляют жалобы на зуд, жжение, отёчность, покраснение, болезненность наружных половых органов.
Нарушение функции выражается в том, что болезненными или невозможными будут любые попытки пенетрации — половой контакт, осмотр врача, даже введение лекарств. Также повреждённые слизистые оболочки могут трескаться, на них могут появляться эрозии и язвочки.
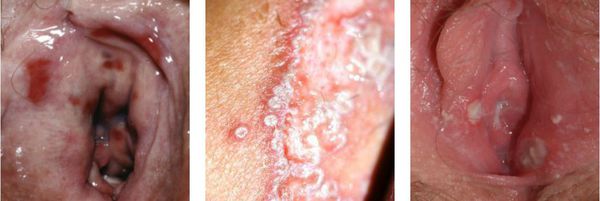
Моча, попадающая на воспалённую слизистую оболочку вульварного кольца, может вызывать болезненные ощущения. [1] [9] [10]
Выделения из влагалища
Очень часто в первом ряду жалоб при вульвовагинитах упоминают влагалищные выделения. В среднем в 70% случаев визиты к гинекологам связаны с жалобами на выделения из половых путей. Но всегда ли вагинальные выделения являются признаком воспаления? Нет, далеко не всегда.
В норме слизистые оболочки влагалища и шейки матки половозрелой женщины могут продуцировать от 15 до 70 мл жидкости. Количество вагинально-цервикального секрета зависит от анатомических особенностей и гормонального фона женщины, её возраста, фазы цикла, характера питания, интенсивности физической нагрузки, сексуальной активности, метода контрацепции и многих других причин. Например, многие женщины замечают, что после окончания очередной менструации выделений совсем немного, а вот в середине цикла и ближе к менструации количество выделений может быть значительным.
Выделения в середине цикла, как правило, прозрачные, или чуть белесоватые, или желтоватые, густые, тягучие. Это – слизь из шейки матки, выработка которой сопровождает процесс овуляции. Иногда в этих выделениях можно заметить прожилки крови или даже наблюдать небольшие кровотечения. Это нормально. В этот период наиболее вероятно зачатие.
В последнюю неделю перед менструацией можно заметить бело-желтовато-сероватые густые выделения, похожие на мазь или хлопья (иногда возникают "творожистые" выделения). В таком случае многие женщины пугаются, подозревая, что у них возникла "молочница". Хотелось бы предостеречь от поспешных выводов. Нередко такие выделения возникают в связи с активным слущиванием (отслаиванием) поверхностных слоёв эпителия слизистой оболочки влагалища. Это происходит под воздействием определённого уровня эстрогена и прогестерона, характерных для секреторной (второй) фазы менструального цикла. Именно в этот момент необходимо "прислушаться" к своему организму, вспомнив про пять признаков воспаления: если вы ощущаете зуд, боль, жжение, припухлость, болезненность при половом контакте (т.е. любой дискомфорт), то вероятность того, что у вас вульвовагинит очень высока. В этом случае необходим осмотр гинеколога. Если же никаких симптомов воспаления нет, а есть только выделения, то с визитом к гинекологу можно и повременить, особенно в том случае, когда Вы были у врача пару месяцев назад.
Если возникли сомнения по поводу своего состояния, можно воспользоваться тестами для определения рН влагалища. Нормальные показатели рН 4,0-4,5 в сочетании с отсутствием дискомфортных ощущений говорят о том, что беспокоиться не о чем. [11] Понаблюдайте за собой, отметьте в календаре дни, когда у вас появляются и исчезают эти выделения. Это поможет лучше узнать своё тело.
Если появился дискомфорт (а выделений может, кстати, и не быть), то визит к врачу лучше не откладывать. Пока будете ожидать приёма, попытайтесь вспомнить, не было ли каких-нибудь событий, которые могли спровоцировать воспаление — половой контакт, использование нового гигиенического средства или белья, приём антибиотиков в ближайшие 2-3 месяца.
Патогенез вульвовагинита
Патогенез вульвовагинита основан на формировании локального воспаления в результате повреждения слизистой оболочки и гибели клеток эпителия.
Воспалительная реакция — основа врождённой иммунологической защиты. Из повреждённых клеток в межклеточное пространство попадают различные ферменты и биологически активные вещества, которые способствуют усилению кровотока, расширению капилляров и увеличению их проницаемости. Из сосудов в очаг воспаления проникает жидкость. Таким образом, в месте повреждения возникает отёк, покраснение и повышение температуры.
Кроме жидкости из сосудов приходят лейкоциты, которые активируются за счёт тех же ферментов и биологически активных веществ. Они начинают выделять медиаторы воспаления и провоспалительные цитокины, которые действуют на сосуды и клетки иммунной системы и ещё больше усиливают воспаление.
Многие биологически активные вещества могут раздражать и повреждать нервные окончания и рецепторы, что вызывает различную гамму ощущений — от лёгкого жжения и покалывания до зуда и, наконец, сильной боли.
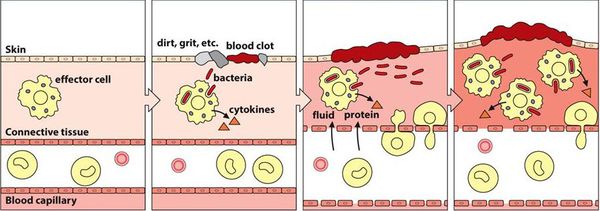
В самом начале статьи был приведён длинный список факторов, способствующих повреждению. Основной причиной повреждения являются различные инфекции. Но даже если изначально повреждение было неинфекционным (например, слизистая оболочка была подвергнута воздействию механического или химического фактора), микроорганизмы быстро активизируются и вызывают гораздо более бурное течение воспалительного процесса. Лейкоциты начинают фагоцитировать (пожирать) микроорганизмы, в результате чего активируется и привлекается ещё больше лейкоцитов. Далее всё будет зависеть от того, какая из противоборствующих сторон будет сильнее — повреждающие факторы или защитные.
Следует отметить, что особенности реакции воспаления очень индивидуальны и во многом генетически обусловлены. [8]
Классификация и стадии развития вульвовагинита
Причины воспаления бывают разными: инфекция (вульвовагинит при гельминтозах, бактериальный, кандидозный и вирусный вульвовагинит), воздействие физических и химических факторов (контактный и аллергический вульвовагинит).
Вульвовагинит может быть первичным и вторичным, т. е. самостоятельным заболеванием или симптомом и осложнением какой-то другой, более серьёзной болезни.
Читайте также:

