Аневризмы при вич инфекции
Обновлено: 23.04.2024
Что такое Оппортунистические заболевания нервной системы при ВИЧ-инфекции -
Что провоцирует / Причины Оппортунического заболевания нервной системы при ВИЧ-инфекции:
Патогенез (что происходит?) во время Оппортунического заболевания нервной системы при ВИЧ-инфекции:
Симптомы Оппортунического заболевания нервной системы при ВИЧ-инфекции:
При прогрессирующей мультифокальной лейкоэнцефалопатии отмечается клинические проявления многоочагового поражения белого вещества головного мозга в виде гемипарезов и гемигипестезий, гемианопсий, статической и динамической атаксии, которые могут сопровождаться снижением интеллекта, припадками. Симптомы медленно неуклонно прогрессируют до полной обездвиженности больных. Причиной этой энцефалопатии является паповавирус JC, действующий одновременно с ВИЧ. Помимо очагов демиелинизации, патогномонично выявление глиальных клеток с характерными включениями вокруг областей разрушения миелина. Эффективного лечения при этом заболевании нет. Прогноз неблагоприятный, так как максимальная продолжительность жизни после появления первых симптомов не превышает 2 мес.
Церебральный токсоплазмоз является следствием реактивации латентной инфекции мозга внутриклеточным паразитом Toxoplasma gondii. Клиническая картина обусловлена локализацией и активностью воспалительного процесса. Специфичных клинических симптомов этого энцефалита нет. При томографии часто отмечаются множественные билатеральные кольцевые очаги, хотя эти изменения также не являются специфичными.
Точный диагноз может быть поставлен на основе данных о выявлении этого возбудителя различными методами в образцах биопсии. В некоторых случаях диагноз подтверждается косвенно, если состояние больного улучшается после назначения специфических препаратов (пириметамин, сульфадиазин и др.).
Криптококковые менингиты вызываются грибом Cryptococcusneofomans. Этот менингит, как правило, характеризуется выраженным менингеальным и общемозговым синдромами. Диагноз устанавливается при посеве цереброспинальной жидкости на криптококк. У многих больных это заболевание является первым проявлением перехода из стадии латентного вирусоно сительств а в стадию СПИДа. Специфическое лечение (амфотерицин В) приводит к регрессу симптоматики.
Практически не поддаетсялечению тяжелая мультифокальная полирадикулоневропатия, вызываемая цитомегаловирусом . Этот синдром, как правило, сопровождается другими проявлениями инфекции: пневмониями, колитами, ритинитами и др.
Реактивация латентной инфекции, вызванной Micobacteriumtuberculosis, приводит к развитию туберкулезного менингита , абсцессов мозга . Тяжелые диффузные энцефалиты у больных СПИДом могут быть вызваны вирусами , Herpessimplexи Varicellazoster. У 5 % больных СПИДом могут выявляться первичная лимфома ЦНС (преимущественно В-типа, в генезе которой большое значение имеет инфекция вирусом Эпштейна– Барра) и саркома Капоши иногда приводящая к развитию внутримозговых кровоизлияний. Первичная лимфома ЦНС – специфичное для СПИДа проявление. Пролиферируют обычно атипичные лимфоциты. Опухоль распространяется периваскулярно, а клиническая картина зависит от локализации и объема опухоли.
Диагностика Оппортунического заболевания нервной системы при ВИЧ-инфекции:
Диагноз оппортунистической инфекции часто верифицируется только ретроспективно при ответе на специфическую терапию, подозрение может возникать при анализе неспецифических клинических симптомов, данных компьютерной и МР-томографии и основываться на серологических исследованиях или данных биопсии.
Лечение Оппортунического заболевания нервной системы при ВИЧ-инфекции:
Помимо борьбы с непосредственно ретровирусом, проводится специфическое лечение того или иного инфекционного заболевания, развивающегося на фоне иммунодефицита. Активно используются комбинации иммуномодуляторов и противовирусных препаратов. Например, рекомбинантный альфа-интерферон (дозы от 3 000 000 до 54 000 000 МЕ) самостоятельно или в комбинации с ретровиром или винбластином используют при лечении саркомы Капоши. Среди противовирусных средств для лечения оппортунистических вирусных инфекций наиболее эффективным считается ацикловир – аналог пуринового нуклеозида, который после превращения в организме человека в трифосфат ацикловира ингибирует биосинтез ДНК вируса. Вирусная форма фермента тимидинкиназы (точка приложения ацикловира) связывается с препаратом в 1 000 000 раз быстрее, чем фермент человека. Чаще используют внутривенные введения: по 5–10 мг/кг через 8 ч 5–10 дней в зависимости от тяжести поражения. Побочные эффекты достаточно выражены, особенно опасна кристаллурия, наблюдаемая чаще при внутривенном введении, поэтому препарат вводят медленно в течение часа на фоне обильного питья, что следует учитывать при лечении энцефалитов с отеком мозга. Реже используется видарабин – аналог пуринового нуклеозида, который ингибирует ДНК-полимеразу, т.е. этот препарат также эффективен только против ДНК-содержащих вирусов. Используется преимущественно внутривенный способ введения в течение 12 ч. При использовании видарабина возможны следующие побочные реакции: паркинсоноподобный тремор, атаксия, миоклонии, галлюцинации и дезориентация, при увеличении дозы возможна панцитопения. Противовирусные препараты в тяжелых случаях сочетают с плазмаферезом. В некоторых случаях эффективно сочетание противовирусных препаратов с интерферонами.
При грибковых инфекциях, в частности криптококковых менингитах и гистоплазмозе, чаще используют амфотерицин В. Этот полиеновый антибиотик связывается со специфическим белком мембраны оболочки грибов и простейших, деформируя ее, что приводит к выходу калия и ферментов и соответственно гибели клетки. Чаще используют внутривенно по 0,1 мг в 1 мл 5 % раствора глюкозы, может быть эффективным эндолюмбальное введение. Препарат высокотоксичен, наиболее опасно нарушение функции почек. Поэтому использовать его рекомендуют только при полной уверенности в серологически подтвержденном диагнозе.
При токсоплазмозе ЦНС используют сочетание хлоридина (пириметамина) и сульфаниламидов короткого действия (сульфазин, сульфадиазин, сульфадимезин). Эти препараты влияют на обмен фолиевой кислоты, оказывая совместное бактерицидное действие. При туберкулезных поражениях используются обычные дозировки противотуберкулезных препаратов. Предпочтение отдается хорошо проникающему через ГЭБ изониазиду (300 мг в день peros), реже используют рифампицин (600 мг в день peros) и стрептомицин (0,75 г внутримышечно 6 раз в день). Лимфома ЦНС поддается агрессивной радиационной терапии, без которой смерть больного может наступить в течение 2 нед. Медикаментозное лечение больных нейроСПИДом должно сочетаться с полноценным питанием для полдержания массы тела, вопросы питания должны быть рассмотрены уже при обнаружении позитивной реакции на ВИЧ. Некоторые виды диет с низким содержанием белка могут быть опасны для таких больных, так как подавляется гуморальный иммунитет.
Профилактика Оппортунического заболевания нервной системы при ВИЧ-инфекции:
К каким докторам следует обращаться если у Вас Оппортунистические заболевания нервной системы при ВИЧ-инфекции:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Оппортунического заболевания нервной системы при ВИЧ-инфекции, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Артериовенозные аневризмы (АВА) – врожденный порок развития сосудов, заключающийся в наличии между артериями и венами прямых коммуникаций (отсутствуют капилляры, являющиеся неотъемлемым звеном нормально сформированной сосудистой сети). АВА представляют собой клубки уродливо сформированных сосудов, кровоток по которым резко ускорен. Размеры и расположение АВА крайне вариабельны. Некоторые АВА достигают гигантских размеров, занимая большую часть доли или долей полушария. АВА чаще располагаются в поверхностных отделах полушарий, но могут располагаться и в глубинных структурах мозга, мозжечке и стволе. В связи с усиленной циркуляцией крови в АВМ отмечаются значительное увеличение диаметра приводящих сосудов, резкое расширение вен, иногда с образованием крупных аневризматических полостей. Стенки АВА истончены, непрочны, вследствие чего может возникать их разрыв с кровотечением в мозг, его желудочки или в субарахноидальное пространство. Большие АВА могут компримировать прилежащие участки мозга, кроме того, кровоснабжение мозга вблизи аневризмы хуже, чем в других областях, поскольку большая часть крови устремляется в АВА.
Что провоцирует / Причины Артериовенозного аневризма:
Симптомы Артериовенозного аневризма:
АВА проявляются повторными интракраниальными кровоизлияниями, эпилептическими припадками, симптомами локального поражения мозга.
Кровоизлияния из АВА чаще бывают в сравнительно молодом возрасте (20–40 лет), нередко сопровождаются формированием внутримозговых гематом. Для АВА характерны повторные, нередко многократные кровоизлияния. Как и при разрыве артериальных аневризм, кровоизлияния возникают внезапно, но протекают более благоприятно, с меньшей летальностью, чем при артериальных аневризмах, что в определенной степени объясняет их многократность. В большинстве случаев кровоизлияния сопровождаются появлением симптомов поражения мозга (гемипарезы, нарушения чувствительности, речи и пр.). Фокальные эпилептические при падки как основное проявление заболевания характерны для крупных АВА.
Диагностика Артериовенозного аневризма:
Характерный симптомокомплекс, описанный ранее, позволяет с большой долей вероятности заподозрить АВА. При компьютерной томографии может быть получено изображение самой АВА в виде образования негомогенной плотности с нечеткими очертаниями. Полное представление об АВА дает лишь ангиография, позволяющая выявить источники кровоснабжения АВА.
Лечение Артериовенозного аневризма:
Консервативное лечение.Симптоматическое лечение сводится в основном к противосудорожной терапии у больных с эпилептическим синдромом. При кровоизлияниях из АВА применяются препараты, способствующие тромбообразованию, обезболивающие, седативные средства.
Показания к хирургическому лечению АВА. Показания не столь четки и определенны, как при артериальных аневризмах. Часто при больших распространенных АВА, проявляющихся лишь эпилептическими припадками и медленным прогрессированием очаговой симптоматики, целесообразно вообще воздержаться от операции.
При АВА, являющихся источником многократных кровоизлияний, в большинстве случаев операция становится жизненно показанной. Тип операции (иссечение АВА или эндовазальное вмешательство) зависит от ряда причин, в том числе и от технических возможностей выполнения этих операций.
Радиохирургическое лечение. Небольшие, в первую очередь глубинные АВА, могут быть облитерированы с помощью направленного строго сфокусированного облучения пучком (или пучками) частиц высокой энергии: гамма-лучами, протонами, электронами (облучение вызывает пролиферацию интимы и приводит к запустеванию сосудов АВА).
Наилучшие результаты получены при использовании гамма-ножа с множеством кобальтовых источников излучения. Близкие результаты могут быть получены с помощью облучения пучком протонов или электронов. Надо, однако, иметь в виду, что вызвать облитерацию удается только при сравнительно небольших АВА, при этом облитерация наступает только через 1,5–2 года после облучения. В течение этого периода сохраняется опасность повторных кровоизлияний из АВА.
К каким докторам следует обращаться если у Вас Артериовенозные аневризмы:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Артериовенозного аневризма, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Аневризмы артерий головного мозга представляют локальные выпячивания сосудистой стенки, часто имеющие вид небольшого мешочка, в связи с чем их называют мешотчатыми аневризмами. В них различают сравнительно узкую начальную часть – шейку, а также тело и дно. Наиболее типичная локализация аневризм – мозговая часть внутренней сонной артерии в месте отхождения от нее задней соединительной или глазной артерии; передние мозговые артерии на уровне расположения передней соединительной артерии; область бифуркации средней мозговой артерии; базилярная артерия в месте деления ее на задние мозговые. В 20 % случаев аневризмы бывают множественными. Большинство аневризм сравнительно небольшой величины – около 1 см. Редко они достигают больших размеров (2–3 см в диаметре и больше). Аневризмы, диаметр которых превышает 2,5 см, называют гигантскими. Изредка могут встречаться так называемые фузиформные (веретенообразные аневризмы), представляющие диффузное расширение значительного по протяженности сегмента артерии.
Что провоцирует / Причины Артериальных аневризмов:
Артериовенозные аневризмы могут локализоваться в различных областях головного и спинного мозга, но чаще встречаются в центральных отделах полушарий мозга. Размеры их колеблются от нескольких миллиметров до гигантских, когда аневризма занимает почти все полушарие мозга. Артериовенозные аневризмы проявляются головными болями, эпилептическими припадками, редко — инфарктом мозга (развитие локальной ишемии мозга по механизму обкрадывания или вследствие сдавления аневризмой артерии мозга. Разрыв аневризмы чаще проявляется клиникой кровоизлияния в мозг. Артериовенозная аневризма может быть выявлена при рентгеновской КТ, магнитно-резонансной томографии-ангиографии, рентгеноконтрастной ангиографии.
Патогенез (что происходит?) во время Артериальных аневризмов:
В основе возникновения аневризм лежит врожденная неполноценность стенки артерии. По мере развития возрастных изменений в стенке аневризмы возникают дистрофические процессы. Она начинает истончаться, аневризма увеличивается в размере. Результатом этих изменений может явиться разрыв аневризмы с развитием опасного для жизни больного интракраниального кровоизлияния.
Симптомы Артериальных аневризмов:
Основные клинические проявления артериальных аневризм обусловлены их разрывом и развитием так называемого спонтанного субарахноидального кровоизлияния. Разрывы артериальных аневризм происходят приблизительно у одного из 10 000 человек. Гигантские аневризмы до их разрыва могут проявляться клиническими признаками опухоли базальных отделов мозга. Постепенно увеличиваясь, гигантские аневризмы вызывают компрессию черепных нервов, диэнцефальных и стволовых отделов мозга. Они часто тромбируются.
Большинство аневризм артерий располагается в цистернах на основании головного мозга. При их разрыве возникает субарахноидальное кровоизлияние. Если аневризма внедряется в мозговое вещество, она может стать причиной внутримозгового кровоизлияния с распространением крови в его глубинные отделы, включая желудочки мозга.
Важной особенностью кровоизлияний из артериальных аневризм является их рецидивирующий характер. В связи со спазмом сосудов, формированием сгустков в субарахноидальном пространстве и тромбов в полости аневризмы кровоизлияние из нее прекращается, но оно может возобновиться спустя несколько дней. Наиболее часты повторные кровоизлияния на 2–4-й неделе после разрыва аневризмы. Частым осложнением разрыва артериальных аневризм является стойко е сужение базальных артерий мозга – артериальный спазм, который обусловлен влиянием на стенку артерии продуктов распада форменных элементов крови. Он развивается спустя несколько дней после разрыва аневризмы и сохраняется в течение 2–3 нед. Следствием спазма мозговых сосудов может быть тяжелое ишемическое поражение мозга (инфаркт мозга). Прогноз при разрыве артериальных аневризм неблагоприятный. От первичного кровоизлияния погибают около 30 % больных, еще выше летальность при повторных кровоизлияниях. В общей сложности погибают около 60 % больных, а из выживших многие становятся инвалидами.
Разрыв артериальной аневризмы происходит чаще у людей зрелого трудоспособного возраста, как правило, внезапно, без четких предвестников, на фоне эмоционального, физического напряжения или без какой-либо определенной причины. Неожиданно возникают резкая го ловная боль, рвота, потеря сознания, которая в тяжелых случаях может перейти в длительное коматозное состояние. По возвращении сознания больные жалуются на резчайшую головную боль, светобоязнь. При исследовании выявляются выраженные симптомы раздражения оболочек мозга. Нередкоопределяются признаки очагового поражения мозга.
Характерными для разрыва артериальных аневризм являются симптомы поражения черепных нервов. Чаще всего возникает поражение глазодвигательного нерва. Это патогномоничный симптом для аневризм задней стенки внутренней сонной артерии в месте отхождения задней со едини тельной артерии . Аневризмы этой ло кализации располагаются в непосредственной близости от глазодвигательного нерва. Появление симптомов его поражения в сочетании с локальной болью во фронтоорбитальной области иногда может предшествовать развернутому симптомокомплексу кровоизлияния из аневризмы внутренней сонной артерии. Сравнительно часто наблюдается поражение зрительных нервов и зрительного перекреста, в основном при аневризмах внутренней сонной артерии в месте отхождения глазной артерии и аневризмах передней мозговой и передней соединительной артерий. Другие черепные нервы поражаются реже. При массивных кровоизлияниях могут быстро возникнуть нарушения сердечно-сосудистой деятельности и дыхания.
В той части внутренней сонной артерии, которая проходит через пещеристый синус, нередко располагаются гигантские аневризмы. Они проявляются нарастающими по своей интенсивности болями, чаще в супраорбитальной области, снижением чувствительности на лице, поражением глазодвигательных нервов (синдром сдавления III, IV, V, VI пар черепных нервов), проходящих в пещеристом синусе. Гигантские аневризмы могут возникать также в области бифуркации сонной артерии и в вертебробазилярной системе.
Диагностика Артериальных аневризмов:
Разрыв артериальной аневризмы с большой долей вероятности можно заподозрить у больных с внезапно развившимся так называемым спонтанным субарахноидальным кровоизлиянием. Наиболее характерными симптомами спонтанного субарахноидального кровоизлияния являются внезапное начало, резкая головная боль, рвота, разной длительности утрата сознания, симптомы раздражения оболочек (ригидность шейных мышц, симптом Кернига и др.). Решающим является обнаружение крови в цереброспинальной жидкости. Окончательный диагноз может быть поставлен лишь с помощью церебральной ангиографии. При предположении о разрыве артериальной аневризмы необходимо обследовать все сосудистые бассейны мозга, поскольку в 20 % случаев аневризмы могут быть множественными, и с той же частотой они могут располагаться в вертебробазилярной системе. Ангиография позволяет также выявить артериальный спазм, его степень и распространенность, состояние коллатерального кровообращения. С помощью компьютерной томографии можно обнаружить только крупные аневризмы, этот метод важен прежде всего для выявления вызванных разрывом аневризмы гематом и обусловленных последующим спазмом сосуда очагов ишемии мозга.
Лечение Артериальных аневризмов:
Показания и время операции. Опыт последних лет показал, что наиболее оправданы операции в первые сутки после разрыва аневризмы, если позволяет состояние больного. Смысл ранних операций заключается в профилактике повторных кровоизлияний. Кроме того, при подходе к аневризме удается в той или иной степени удалить кровь из базальных субарахноидальных пространств и этим самым уменьшить риск развития стойкого артериального спазма.
Операции в позднем периоде производят в более сложных условиях (интракраниальное давление в этот период уже, как правило, повышено, мозг отечен, легко раним, что крайне затрудняет подход к аневризме). Если операцию невозможно выполнить в первые дни после разрыва аневризмы, она может быть выполнена спустя 10–14 дней.
Определяющим для решения вопроса о возможности проведения операции является состояние больного. При крайней тяжести состояния больного операция опасна и от нее целесообразно воздержаться до улучшения состояния больного.
Удаление гематом. Интракраниальные гематомы, возникшие вследствие разрыва аневризмы, удаляют во время основной операции – клипирования аневризмы. В отдельных случаях, если тяжесть состояния в основном обусловлена гематомой, операция может ограничиться лишь ее удалением.
Исходы. При хирургическом лечении артериальных аневризм исходы во многом зависят от предоперационного состояния больных. При удовлетворительном общем состоянии больных до операции летальность составляет менее 5 %.
К каким докторам следует обращаться если у Вас Артериальные аневризмы:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Артериальных аневризмов, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
В Российской Федерации, как и во всем мире, наблюдается рост заболеваемости ВИЧ-инфекцией, что ведет к увеличению числа случаев госпитализаций ВИЧ-инфицированных больных в стационары различного профиля, в том числе неврологические. Это связано, во-первых, с частым и ранним вовлечением нервной системы в патологический процесс, во-вторых, с тяжестью клинических проявлений сочетанного поражения нервной системы при ВИЧ-инфекции, в-третьих, с высоким уровнем смертности и инвалидизации таких больных. Проведен анализ клинического случая абсцесса головного мозга у ВИЧ-инфицированной пациентки. Рассмотрены тактика ведения, основные сложности диагностики и лечения при сочетании поражения нервной системы и ВИЧ-инфекции, а также прокомментированы некоторые проблемы, с которыми сталкиваются врачи при работе с ВИЧ-инфицированными пациентами.

1. Аналитическая справка о деятельности Саратовского областного центра по профилактике и борьбе со СПИД и инфекционными заболеваниями и службы ВИЧ/СПИДа области: аналитическая справка 2012–2013 / ГУЗ Центр-СПИД Саратов. – 2010. – С. 2–18.
2. ВИЧ-инфекция: Информационный бюллетень № 30 ФНМЦ ПБ СПИД Роспотребнадзора / В.В. Покровский, Н.Н. Ладная, Е.В. Соколова и др. – М., 2007. – С. 31.
3. Дмитриенко Е.В., Корнева Е.А. Иммунная система мозга и вирусные инфекции// ВИЧ-инфекция и иммуносупрессии. – 2013. – Т. 5, № 3. – С. 7–17.
4. Леонова О.Н. и др. Поражения нервной системы у больных с ВИЧ-инфекцией на опыте работы отделения паллиативной медицины // ВИЧ-инфекция и иммуносупрессии. – 2011. – Т. 3, № 2. – С. 62–69.
5. Канестри В.Г., Кравченко А.В., Деулина М.О. Влияние антиретровирусной терапии на липидный обмен // Инфекционные болезни. – 2009. – Т. 7, № 3. – С. 25–29.
6. Кравченко А.В. Безопасность и эффективность применения атазанавира в составе современных схем АРВТ // Дальневосточный журнал инфекционной патологии. – 2010. – № 17. – С. 220–235.
7. Станкеева О.Б., Мусатов В.Б., Яковлев А.А. Токсоплазмоз головного мозга у ВИЧ-инфицированных пациентов // ВИЧ-инфекция и иммуносупрессии. – 2013. – Т. 5, № 1 – С. 59–65.
8. Шахгильдян В.И. и др. Спектр, особенности клинического течения, диагностика оппортунистических и сопутствующих заболеваний у ВИЧ-инфицированных больных инфекционного стационара г. Москвы // Терапевтический архив. – 2008. – Т. 80, № 11. – С. 10–18.
10. Eugenin E.A., Berman J.W. Gap junctions mediate human immunodeficiency virus-bystander killing in astrocytes // The Journal of Neuroscience. – 2007, Vol. 27, № 47. – P. 12844–12850.
11. Manfredi R. HIV infection and advanced age: emerging epidemiological, clinical, and management issues // Ageing research reviews. – 2004. – Vol. 3, № 1. – P. 31–54.
12. Palella Jr F. J. et al. Declining morbidity and mortality among patients with advanced human immunodeficiency virus infection // New England Journal of Medicine. – 1998. – Vol. 338, № 13. – P. 853–860.
13. Rotta I., Almeida S.M. Genotypical diversity of HIV clades and central nervous system impairment // Arquivos de neuro-psiquiatria. – 2011. – Vol. 69, № 6. – P. 964–972.
В настоящее время человечество переживает пандемию ВИЧ-инфекции, которая наносит человечеству серьезнейший ущерб. В 2013 г., по данным ВОЗ, в мире проживало более 35 (33,2–37,2) миллионов ВИЧ-инфицированных, с начала эпидемии (1981 г.) свыше 75 (71–87) миллионов человек заразились ВИЧ, из которых 39 (35–43) миллионов умерли [9], при этом в Российской Федерации (РФ) общее количество пациентов с ВИЧ к 2014 г. превысило 800 тыс. человек [1].
ВИЧ поражает все клетки, несущие на своей поверхности CD4 рецепторы, к ним относятся лимфоциты, моноциты, макрофаги, эндотелий кровеносных сосудов, клетки нейроглии и др. [13]. По частоте поражения органов и систем при ВИЧ-инфекции нервная система занимает второе место после иммунной [3]. Доказано, что ВИЧ поступает в центральную нервную систему (НС) уже в ранние сроки после заражения, являясь причиной преимущественно моторных и когнитивных нарушений [10]. ВИЧ-ассоциированное поражение НС наблюдается, по меньшей мере, у 70 % больных, при этом у 10 % инфицированных неврологическая симптоматика является тяжелой [7]. В настоящее время в РФ отмечается существенное увеличение числа ВИЧ-инфицированных, имеющих клинические, в том числе неврологические, проявления заболевания. Это связывают с поздним обращением пациентов за медицинской помощью и, как следствие, несвоевременной диагностикой ВИЧ-инфекции [2, 5]. Такие пациенты нередко нуждаются в стационарном лечении, но, поступая в отделения различного профиля, они зачастую скрывают свой ВИЧ-статус. Инфицированные ВИЧ пациенты, страдающие патологией НС, являются наиболее тяжелыми и диагностически сложными, для них характерна высокая летальность и инвалидизация [4]. В связи с этим изучение различных типов поражения НС при ВИЧ-инфекции представляется весьма актуальным.
Наиболее часто неврологические проявления ВИЧ-инфекции связаны с развитием оппортунистических инфекций (токсоплазмозный энцефалит, криптококковый менингит, прогрессирующая мультифокальная лейкоэнцефалопатия, цитомегаловирусный энцефалит и др.), опухолей (первичная лимфома головного мозга и др.), асептического менингита и энцефалита ВИЧ-этиологии, нервно-мышечной патологии (периферическая полинейропатия, миопатия и др.), цереброваскулярных нарушений [8].
Широкое использование в настоящее время высокоактивной антиретровирусной терапии (ВААРТ) значительно повлияло на естественное течение ВИЧ-инфекции и привело к уменьшению смертности в общей популяции ВИЧ-инфицированных лиц [5, 11, 12]. Имеются данные о том, что в результате применения ВААРТ снизился риск развития и прогрессирования многих ВИЧ-ассоциированных заболеваний НС, например, опухолей головного мозга и др. [6]. Вполне вероятно, что применение ВААРТ, являющейся важным компонентом комплексного лечения больных ВИЧ-инфекцией, позволит снизить уровень летальности и инвалидизации при тяжелом сочетанном поражении НС.
Представляем клинический случай, иллюстрирующий особенности тактики ведения ВИЧ-инфицированных пациентов с сочетанным поражением НС.
Больная Л. 1979 года рождения, поступила в стационар г. Саратова в сентябре 2011 г. с жалобами на головную боль, слабость в правой руке, нарушение речи.
За неделю до госпитализации пациентка обратила внимание на выраженную головную боль, слабость в правой руке, невнятность речи. В связи с этим она обратилась за медицинской помощью в частную амбулаторную клинику, где была консультирована неврологом, выполнена магнитно-резонансная томография (МРТ) головного мозга, при которой выявлены МР-признаки объемного образования в теменно-затылочной области левого полушария. В связи с подозрением на внутримозговую опухоль больная была направлена на стационарное лечение в нейрохирургический стационар. На амбулаторном этапе исследование крови на ВИЧ-инфекцию не проводилось.
В течение 10 лет пациентка состояла на диспансерном учете в Саратовском областном Центре профилактики и борьбы со СПИД (ГУЗ Центр-СПИД), однако о своем ВИЧ-статусе она не сообщила ни врачам частной амбулаторной клиники, ни врачам стационара. Согласно полученной позже информации за 4 месяца до госпитализации больная посещала врача-инфекциониста ГУЗ Центр-СПИД, где при обследовании в крови была выявлена высокая вирусная нагрузка (1,01×105 копий/мл) и низкий уровень CD4-лимфоцитов (327 кл./мл), но от назначения ВААРТ пациентка отказалась.
При поступлении в нейрохирургическое отделение больная была в сознании, вступала в контакт, была ориентирована в месте и времени. Состояние расценено как тяжелое, но стабильное, тяжесть была обусловлена неврологической симптоматикой. При объективном осмотре в неврологическом статусе были выявлены речевые нарушения в виде моторной дисфазии, снижение активности движений в конечностях до степени монопареза в правой руке со снижением силы до 2–3 балла, оживлением карпорадиального и биципитального рефлексов справа. Других очаговых неврологических расстройств, менингеальных знаков выявлено не было.
В день госпитализации у больной развился вторично-генерализованный парциальный судорожный приступ длительностью около 3 минут, после которого больная сразу пришла в сознание. После эпилептического приступа состояние пациентки ухудшилось – усугубилась общемозговая симптоматика, нарос парез в правой руке и моторная афазия, появились признаки поражения VII и XII черепных нервов справа. На следующий день по жизненным показаниям выполнена костно-пластическая трепанация черепа в левой лобно-теменной области с удалением объемного образования.
Больной была проведена массивная антибактериальная, эмпирическая противовирусная, противоотечная и симптоматическая терапия.
В раннем послеоперационном периоде у пациентки сохранялась моторная афазия, парез мышц, иннервируемых VII и XII черепными нервами, справа по центральному типу, правосторонний грубый парез с повышением тонуса и рефлексов, а также субфебрилитет. На фоне комплексного лечения речевые расстройства частично регрессировали, появились движения в правой руке.
На третьи сутки госпитализации был получен положительный результат исследования крови на антитела к ВИЧ методом иммуноферментного анализа (ИФА), который был взят в момент госпитализации в стационар.
При беседе с пациенткой о причинах сокрытия информации о её ВИЧ-статусе, было установлено, что больная умышленно утаила эту информацию от врачей из-за страха отказа в оказании специализированной помощи.
Пациентка выписана из стационара с улучшением на девятые сутки после оперативного вмешательства на амбулаторный этап долечивания под наблюдение невролога по месту жительства и специалистов ГУЗ Центр-СПИД.
Через 1 месяц после начала ВААРТ вирусная нагрузка уменьшилась практически на 2lg, CD4-лимфоциты остались на прежнем уровне. Через 4 месяца вирусная нагрузка в крови составила менее 50 копий/мл, уровень CD4-лимфоцитов вырос в 2 раза. В мае 2012 г. (через 7 месяцев после начала ВААРТ) проведено МР-исследование головного мозга, выявившее признаки вторичных изменений в обеих гемисферах головного мозга, кистозно-глиозные (послеоперационные) изменения в левой лобно-теменной области.
Через 1,5 года после начала терапии вирусная нагрузка в крови не определялась (менее 20 копий/мл), а уровень CD4 лимфоцитов вырос почти в 4,5 раза и составил 243 кл./мл. В ноябре 2014 года иммунный статус находился на стабильном уровне, вирусная нагрузка в крови не определялась.
На фоне проводимого комплексного (оперативного, медикаментозного с использованием специфической антиретровирусной терапии) лечения в состоянии больной отмечена положительная динамика, что проявлялось в улучшении самочувствия, неврологического статуса (уменьшении явлений гемипареза и афазии) и лабораторных показателей (снижения вирусной нагрузки и повышения уровня CD4 лимфоцитов).
Динамика изменений иммунного статуса и вирусной нагрузки у пациентки с ВИЧ-инфекцией на фоне приема ВААРТ
Неврологические проявления ВИЧ-инфекции (нейроСПИД) — обобщенное клиническое понятие, включающее многообразные первичные и вторичные синдромы и заболевания нервной системы, обусловленные ВИЧ. Проявлениями нейроСПИДа могут выступать менингоэнцефалит, полиневропатия, энцефало- и миелопатия, оппортунистические нейроинфекции, опухоли ЦНС, церебральные сосудистые нарушения и т. п. Диагностируется нейроСПИД при сопоставлении результатов анализов на ВИЧ, данных неврологического осмотра, нейропсихологического тестирования, ликворологических и томографических исследований, ЭФИ нервно-мышечного аппарата. Лечение нейроСПИДа осуществляется в рамках терапии ВИЧ-инфекции с назначением специфической и симптоматической терапии имеющихся неврологических проявлений.
Общие сведения

Причины возникновения нейроСПИДа
Несмотря на общепризнанность нейротропности ВИЧ, конкретные патогенетические механизмы его воздействия на нервную систему (НС) до конца не ясны. Предполагается, что нейроСПИД обусловлен как прямым, так опосредованным воздействием вируса на НС. Прямое влияние связывают с тропностью ВИЧ к CD4-рецепторам, которые имеются не только в мембране лимфоцитов, но и в глиальных клетках мозговой ткани.
Опосредованное воздействие ВИЧ реализуется несколькими путями. Во-первых, это развитие оппортунистических инфекций и опухолевых процессов за счет резкого снижения иммунного статуса организма. Во-вторых, предполагают наличие аутоиммунных механизмов (например, в развитии асептического менингита и полиневропатии при нейроСПИДе), связанных с синтезом антител к нервным клеткам, имеющим встроенный ВИЧ-антиген. Существует также гипотеза о нейротоксическом действии продуцируемых ВИЧ химических веществ. Кроме того, развитие нейроСПИДа возможно вследствие повреждения эндотелия мозговых сосудов провоспалительными цитокинами, приводящего к расстройству микроциркуляции и гипоксии, обуславливающей гибель нейронов.
Следует отметить, что отсутствие полной ясности в этиопатогенезе ВИЧ-инфекции и нейроСПИДа в частности, наличие существенного количества ложноположительных реакций на ВИЧ при его лабораторной диагностике, а также сложности с выделением вируса привели к появлению среди медиков и специалистов в области иммунологии лиц, считающих неправомочным само понятие ВИЧ-инфекция. При этом сторонники ВИЧ-отрицания признают существование синдрома иммунодефицита как такового, но опасаются, что с введением понятий ВИЧ-инфекция и нейроСПИД под эти диагнозы массово попадают пациенты с различными другими заболеваниями.
Классификация нейроСПИДа
В соответствии с прямым или опосредованным воздействием ВИЧ на нервную систему принято различать первичный и вторичный нейроСПИД. К базовым клиническим формам, которые включает первичный нейроСПИД, относят: острый асептический менингит, ВИЧ-энцефалопатию (СПИД-деменцию), ВИЧ-миелопатию (вакуолярную миелопатию), васкулярный нейроСПИД, поражения периферической НС (дистальная симметричная невропатия, синдром Гийена-Барре, множественная мононевропатия, хроническая воспалительная демиелинизирующая полинейропатия, синдром конского хвоста), поражение мышц (миопатии).
Вторичный нейроСПИД включает оппортунистические нейроинфекции и опухоли. Первые отличаются большим многообразием: церебральный токсоплазмоз, криптококковый менингит, герпесвирусная нейроинфекция (опоясывающий герпес, цитомегаловирусный и герпесвирусный энцефалиты, цитомегаловирусная полирадикулопатия, герпесвирусный миелит и ганглионевриты), прогрессирующая мультифокальная лейкоэнцефалопатия, туберкулезные поражения НС, нейросифилис. Наиболее часто встречающимися опухолями центральной НС при нейроСПИДе являются: первичная лимфома головного мозга, лимфома Беркитта, глионейробластома, диссеминированная саркома Капоши.
Симптомы нейроСПИДа
Первичный нейроСПИД зачастую имеет бессимптомное субклиническое течение. В 10-20% случаев неврологические симптомы дебютируют в первые 2-6 недель от заражения ВИЧ (период сероконверсии). В этот период на фоне фебрилитета, лимфаденопатии и кожных высыпаний у части пациентов манифестируют признаки асептического менингита и острой радикулоневропатии. Другие клинические формы первичного нейроСПИДа (ВИЧ-энцефалопатия, ВИЧ-миелопатия) возникают преимущественно в развернутой стадии ВИЧ-инфекции на фоне системных проявлений и выраженной иммуносупрессии. Вторичный нейроСПИД развивается в фазе симптомной хронической ВИЧ-инфекции (стадия вторичных заболеваний), которая наступает в период от 2 до 15 лет с момента первых клинических проявлений. Отдельные неврологические симптомы (головная боль, полиневропатия, нарушения сна, астения, депрессия, миопатия) могут быть вызваны токсичной антиретровирусной терапией.
Острая радикулоневропатия связана с острой воспалительной демиелинизацией корешков спинномозговых и черепных нервов. Характерны вялый тетрапарез, полиневритический тип нарушений чувствительности, корешковый синдром, поражение лицевого (реже глазодвигательного) нервов, бульбарные расстройства. Фаза нарастания симптомов может длиться от нескольких дней до месяца, затем после 2-4 недель стабильного состояния начинается регресс симптоматики. У 70% пациентов с этой формой нейроСПИДа отмечается полное восстановление, у 15% - выраженные остаточные парезы.
ВИЧ-энцефалопатия является самым частым проявлением первичного нейроСПИДа. Включает когнитивные, поведенческие и двигательные расстройства. Последние бывают представлены мозжечковой атаксией, тремором, пирамидной недостаточностью, вторичным паркинсонизмом, гиперкинезами. Отдельные симптомы и умеренный когнитивный дефицит отмечаются примерно у 75% пациентов со СПИДом. У 3-5% больных энцефалопатия выступает начальным синдромом нейроСПИДа. Морфологическим субстратом является мультифокальный гигантоклеточный энцефалит с поражением преимущественно лобных и височных долей, подкорковых структур, моста и мозжечка.
ВИЧ-миелопатия проявляется нижним спастическим парапарезом и тазовыми расстройствами. Отличается медленным течением и вариативностью тяжести клинических симптомов от легкого пареза до грубой плегии с недержанием мочи и кала. Это проявление нейроСПИДа отмечается у 20% пациентов с ВИЧ. Морфологически выявляется вакуолизация белого спинномозгового вещества, наиболее выраженная в грудных сегментах. Однако на МРТ позвоночника изменения зачастую не фиксируются.
Васкулярный нейроСПИД обусловлен васкулитом церебральных сосудов и зачастую приводит к развитию ишемического инсульта, отличительной чертой которого является волнообразное течение и частая трансформация в геморрагический инсульт. Характерны предшествующие инсульту ТИА, а также повторные инсульты, вследствие мультифокального поражения сосудов.
Диагностика нейроСПИДа
Учитывая частую встречаемость нейроСПИДа, консультация невролога рекомендована всем больным ВИЧ-инфекцией. В связи с тем, что первыми симптомами ВИЧ-энцефалопатии зачастую выступают когнитивные нарушения, исследование неврологического статуса целесообразно дополнять нейропсихологическим обследованием. Среди практических неврологов должна существовать определенная настороженность в отношении впервые обратившихся пациентов из групп риска, поскольку неврологические проявления у них могут являться симптомами первичного нейроСПИДа. В таких случаях следует обращать внимание на наличие у больного признаков иммуносупрессии и системных симптомов (снижения массы тела, лимфаденопатии, выпадения волос и т. п.).
Наряду с обязательными в диагностике ВИЧ-инфекции исследованиями крови путем ИФА, иммуноблоттинга и определения вирусной нагрузки при помощи ПЦР, в диагностике нейроСПИДа широко используются электрофизиологические, томографические и ликворологические методы. При необходимости проводятся консультации психиатра, нейрохирурга и др. специалистов. Диагностика и анализ результатов лечения поражений периферической НС при нейроСПИДе осуществляются преимущественно с помощью ЭФИ нервно-мышечной системы (ЭМГ, ЭНМГ, исследование ВП).
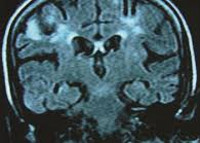
С целью диагностики поражений центральной НС при нейроСПИДе, для анализа их течения и эффективности проводимой терапии широко используются методы компьютерной томографии и магнитно-резонансной томографии. КТ головного мозга особенно информативна в диагностике вторичных объемных процессов церебральной локализации. МРТ головного мозга более эффективно визуализирует диффузные и мелкоочаговые изменения (участки атрофии и демиелинизации), расположенные в глубинных отделах мозга патологические очаги. Однако результаты аутопсии показывают, что современные методы нейровизуализации способны отображать не все морфологические изменения, происходящие в мозговой ткани при нейроСПИДе.
Немаловажное значение в диагностике нейроСПИДа имеет исследование цереброспинальной жидкости, полученной при люмбальной пункции. У серопозитивных пациентов даже при отсутствии неврологической симптоматики в ликворе зачастую наблюдается умеренный лимфоцитоз, повышение уровня белка и снижение концентрации глюкозы. При наличии неврологических проявлении эти изменения, наряду со снижением уровня CD4-лимфоцитов, говорят о возможном развитии нейроСПИДа. Иммунологические исследования ликвора, как правило, выявляют повышенное содержание IgG.
Лечение нейроСПИДа
Основу терапии и профилактики развития нейроСПИДа составляет лечение ВИЧ-инфекции. Эффективная антиретровирусная терапия (АРТ) фармпрепаратами, способными проходить через ГЭБ, позволяет блокировать репликацию ВИЧ, остановить нарастание иммунодефицита и таким образом уменьшить тяжесть клинических проявлений нейроСПИДа, снизить риск возникновения оппортунистических нейроинфекций и повысить эффективность их терапии. К наиболее апробированным средствам, применяемым при нейроСПИДе, относятся зидовудин, ставудин, абакавир. Учитывая токсичность большинства антиретровирусных препаратов, АРТ назначается по индивидуально подобранной схеме только при наличии показаний и с согласия пациента.
Параллельно с АРТ осуществляется специфическая и симптоматическая терапия возникшей клинической формы нейроСПИДа. Так, при ВИЧ-энцефалопатии применяют холина альфосцерат и мягкие ноотропы (мебикар, цитиколин, пирацетам, фенибут), при инсульте — антикоагулянты и пентоксифиллин, при полиневропатии — цитиколин, комбинированные препараты витаминов группы В, при острых психических нарушениях — антипсихотические средства (клозапин). При поражениях периферической НС отмечена эффективность плазмафереза. В лечении миопатий используют плазмаферез и кортикостероидную терапию.
При оппортунистических нейроинфекциях применяют этиотропные препараты: при криптококовых менингитах — фторцитозин с амфотерицином, токсоплазменных энцефалитах — кларитромицин, азитромицин, спирамицин, при герпетических поражениях — ацикловир, валацикловир, ганцикловир, абакавир, саквинавир. Лечение опухолей, возникающих как проявление вторичного нейроСПИДа, может потребовать хирургического вмешательства. Вопрос о необходимости операции рассматривается совместно с нейрохирургом.
Читайте также:

