Ангина при синегнойной инфекции
Обновлено: 19.04.2024
Что такое Менингит, вызванный синегнойной палочкой (псевдомонозный менингит) -
Менингит, вызванный синегнойной палочкой (псевдомонозный менингит) - это гнойный менингит, представляющий собой проявление тяжелой генерализованной инфекции, вызванный Pseudomonasaeruginosa, протекающий с выраженными симптомами интоксикации, частым вовлечением в процесс вещества мозга.
Что провоцирует / Причины Менингита, вызванного синегнойной палочкой (псевдомонозного менингита):
Возбудитель заболевания - грамотрицательная палочка Pseudomonas aeruginosa, которая относится к семейству Pseudomonadaceae, роду Pseudomonas, размером 1–3 на 0,5–1 мкм, подвижна, имеет 1 или 2 полярных жгутика, синтезирует крахмалоподобное вещество. Растет в широком температурном диапазоне от 4 до 42 °С, может длительно находиться в окружающей среде и противостоять повышению температуры тела. Строгий аэроб. Обладает сильно выраженной протеолитической активностью, синтезирует гиалуронидазу. Способность синтезировать крахмалоподобное вещество в виде слизи позволяет рассматривать его как фактор патогенности. Микроб способен к синтезу ряда пигментов: водорастворимого пигмента пиоцианина и зеленого пигмента флюоресцеина, которые способствуют окрашиванию материала в зеленый цвет, пиорубин (красный), пиомеланин (черно-коричневый), L-оксифеназин (желтый). Токсичность микроба обусловлена эндотоксинами, цитотоксинами, гемолизинами и другими продуктами его жизнедеятельности, среди которых наибольшее значение имеют энтеротоксический фактор, фактор проницаемости, нейраминидаза, нейтральная протеаза, эластаза, коллагеназа. Диагностически значимыми антигенами Pseudomonas aeruginosa являются соматический О и жгутиковый Н. Псевдомонас проявляет высокую резистентность к большинству антибиотиков, передаваемую R-плазмидами, что объясняет особую тяжесть течения менингитов, вызванных синегнойной палочкой.
Эпидемиология
Pseudomonas aeruginosa распространена повсеместно, ее выделяют из почвы, воды, растений и от животных. Она может быть как компонентом нормальной микрофлоры кишечника человека, так и выделенной с кожных покровов паха, подмышечных областей, ушей и слизистой оболочки зева и глотки. Источником инфекции являются больные и носители. Пути передачи - контактно-бытовой, пищевой и аэрозольный. Сезонность не характерна для этой инфекции. Pseudomonas aeruginosa обусловливает 15–20 % всех внутрибольничных инфекций, является причиной 20–25 % гнойных хирургических инфекций и первичных грамотрицательных бактериемий. Наибольшему риску инфицирования подвергаются больные с нарушенными барьерными функциями и факторами резистентности, лица с иммунодефицитами, получающие цитостатики, глюкокортикоиды, антибиотики, больные с ожогами и т.д. Заболевают дети всех возрастных групп, но чаще - недоношенные дети с проявлениями гипотрофии или ослабленные дети раннего возраста. Учитывая повсеместную распространенность Pseudomonas aeruginosa, источник инфекции и путь передачи часто установить не удается.
Патогенез (что происходит?) во время Менингита, вызванного синегнойной палочкой (псевдомонозного менингита):
Выделение слизистого вещества, покрывающего тонким слоем бактериальную клетку, усиливает ее адгезивные свойства и защищает от действия фагоцитов. Это создает предпосылки к размножению псевдомонас и распространению ее в организме гематогенным путем. Развитие бактериемии сопровождается попаданием в кровь токсических продуктов, ферментов, токсинов, которые с эндогенно-образовавшимися биологически активными веществами (гистамин, брадикинин, протеазы и т.д.) вызывают системные нарушения микроциркуляции, гемодинамики, метаболические расстройства, что усугубляет поражение внутренних органов, а также ЦНС.
Симптомы Менингита, вызванного синегнойной палочкой (псевдомонозного менингита):
Менингит, вызванный синегнойной палочкой, чаще всего представляет собой одну из клинических форм длительной септицемии. Для него характерны лихорадка (39–40 °С), выраженные менингеальные симптомы. На 4–5-й день от начала заболевания может отмечаться психомоторное возбуждение, сопровождающееся тонико-клоническими судорогами, кома. В связи с поражением вещества мозга (образуются микроабсцессы и абсцессы) часто и рано возникают очаговые неврологические расстройства - парезы, параличи, глазодвигательные нарушения. Септицемия при синегнойной инфекции, помимо поражения мозговых оболочек и вещества мозга, нередко приводит к развитию остеомиелита, артритов, абсцедирующих пневмоний, пиопневмоторакса, абсцессов печени, мозга, поражению мочевыделительной системы, пищевого канала, эндокарда, носоглотки и кожных покровов. Нередко на коже больных с псевдомонадной септицемией выявляется геморрагическая сыпь, напоминающая сыпь при менингококцемии. Она располагается на коже живота, боковых поверхностях грудной клетки, нижних конечностях. В этих случаях только синеватый или зеленоватый цвет ликвора и выделение синегнойной палочки помогут в этиологической диагностике. Менингит, вызванный синегнойной палочкой, характеризуется подострым, очень тяжелым течением с вовлечением в процесс вещества мозга, высокой летальностью (до 50–60 %), а при выздоровлении - грубыми неврологическими остаточными явлениями.
Диагностика Менингита, вызванного синегнойной палочкой (псевдомонозного менингита):
Основные диагностические критерии менингита, вызванного синегнойной палочкой
1. Эпиданамнез: предшествующая длительная септицемия, гематогенный путь распространения, заболеваемость детей всех возрастов, но чаще недоношенных и детей раннего возраста.
2. Начало менингита острое или подострое, с лихорадкой и выраженными менингеальными симптомами.
3. Частое вовлечение в процесс вещества мозга с развитием тяжелого менингоэнцефалита (с гнойным расплавлением мозговой паренхимы и образованием пиоцефалии).
4. Нередко протекает с геморрагической сыпью на коже живота, боковых поверхностях грудной клетки и нижних конечностях.
5. Частое развитие гнойных поражений кожи, органов дыхания, костной и мочевыделительной систем.
6. При люмбальной пункции цереброспинальной жидкости гнойная, сливкообразной консистенции, с сине-зеленоватыми хлопьями, высоким содержанием белка и нейтрофильным плеоцитозом.
7. Бактериологическое выделение синегнойной палочки из цереброспинальной жидкости, крови, отделяемого септических очагов, резистентной к большинству антибиотиков, подтверждает этиологический диагноз.
Лабораторная диагностика
Общий анализ крови. В периферическойкрови выявляют лейкоцитоз, нейтрофилез, палочкоядерный сдвиг формулы влево, повышенную СОЭ.
Исследование ликвора. Цереброспинальная жидкость обычно гнойная, часто сливкообразной консистенции, с сине-зелеными хлопьями, высоким содержанием белка, плеоцитозом за счет нейтрофилов, сниженным уровнем глюкозы.
Бактериологическое исследование. С целью выявления возбудителя материал от больного (кровь, моча, кал, цереброспинальная жидкость, гной) сеют на мясопептонный и кровяной агар, среду Эндо. При бактериоскопии ищут грамотрицательные палочки, проводят пробу на цитохром¬оксидазу и каталазу, которые синтезируют псевдомонас.
Лечение Менингита, вызванного синегнойной палочкой (псевдомонозного менингита):
Инфекции, вызванные синегнойной палочкой, плохо поддаются антибиотикотерапии, что обусловлено частым выделением полирезистентных штаммов.
Резистентность к антибиотикам обусловлена двумя основными механизмами – блокада транспорта препарата к внутриклеточной мишени и его инактивация бактериальными ферментами. Первый обеспечивают анатомические особенности поверхностных структур P. aeruginosa. Второй обусловлен способностью бактерии синтезировать бета-лактамазы (инактивирующие пенициллины и цефалоспорины), ацетилтрансферазы, нуклеотидазы (инактивирующие аминогликозиды). Кроме того, в формировании резистентности к антибактериальным препаратам у P. aeruginosa имеют значение и другие механизмы, в частности активное выведение (efflux), что может обусловливать неэффективность цефалоспоринов, карбапенемов, фторхинолонов.
В настоящее время наиболее эффективными антибиотиками при лечении синегнойной инфекции являются антипсевдомонадные цефалоспорины (цефтазидим, цефепим), карбапенемы (меропенем, имипенем); часто в лечении используются комбинации этих антибиотиков с фторхинолонами (ципрофлоксацин) или аминогликозидами (амикацин).
Наряду с антибактериальной терапией часто используют синегнойный бактериофаг, который представляет собой вирус, активный в отношении именно синегнойной палочки. Важным условием эффективной фаготерапии является предварительное определение фагочувствительности возбудителя. Курс лечения 5-15 дней. При рецидивирующем течении заболевания возможно проведение повторных курсов лечения. Можно производить комбинированное лечение в сочетании с антибиотиками. Лечение синегнойным бактериофагом не исключает применение других лекарственных препаратов.
Профилактика Менингита, вызванного синегнойной палочкой (псевдомонозного менингита):
Особые трудности представляет профилактика синегнойной инфекции, так как возбудитель также часто устойчив к действию антисептиков и дезинфектантов. Более того, доказана возможность длительного сохранения возбудителя в растворах фурацилина, используемого для хранения катетеров и хирургического инструмента, а также для промывания ран.
Pseudomonas aeruginosa может вырабатывать вещества, способные нейтрализовать некоторые дезинфектанты. В то же время она чувствительна к высушиванию, действию хлорсодержащих дезинфицирующих препаратов, быстро погибает под действием высокой температуры и давления.
К каким докторам следует обращаться если у Вас Менингит, вызванный синегнойной палочкой (псевдомонозный менингит):
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Менингита, вызванного синегнойной палочкой (псевдомонозного менингита), ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Синегнойная инфекция (известна также как пиоцианозы) – это инфекционные заболевания, которые вызываются условно-патогенными микроорганизмами из рода Pseudomonas, и которые протекают схоже с пневмонией, менингитом, поражением ЖКТ, различными нагноительными процессами и сепсисом.
Распространяют возбудитель заболевания больные люди, независимо от формы инфекции, а также здоровые носители. Носительство означает, что в организме человека есть синегнойная палочка, но симптомы заболевания не проявляются, человек выглядит здоровым. Опасны в плане заражения загрязненные возбудителем медикаменты, медаппаратура, антисептические растворы, предметы ухода за больными, санитарно-техническое оборудование.
Во внешней среде палочки устойчивы, сложно убить их большинством антибактериальных средств и дезинфицирующих растворов. На сегодняшний день появилось множество штаммов госпитальной инфекции.
Пути передачи синегнойной палочки:
- контактно-бытовой
- пищевой
- аэрозольный (воздушно-капельный).
В стационарах можно заразиться через перевязочный материал, постельное болье, лекарственные мази и растворы, руки врачей, нянек и пр., медицинскую аппаратуру. К синегнойной инфекции высокую восприимчивость имеют дети, ослабленные из-за перенесенных прежде болезней, с ожогами, иммунодефицитами, хроническими инфекционными заболеваниями, а также в группе риска находятся новорожденные.
Болезнь фиксируется круглогодично, сезонность не выражена. Среди детей большая часть заболеваний случается в раннем возрасте. Не смотря на то, что фиксируются спорадические случаи синегнойной инфекции, в стационарах и в отделениях для новорожденных могут быть вспышки лиоцианозов, с довольно большим числом заболевших.
Что провоцирует / Причины Синегнойной инфекции у детей:
Синегнойная палочка Pseudomonas aeruginosa относится к семейству Pseudomonadaeeae и роду Pseudomonas. Она представляет собой грамотрицательный подвижный аэробный микроорганизм, размер которого составляет 0,5—0,6x1,5мкм. Форма: палочка со жгутиком, без выраженной капсулы. В спецлитературе зафиксировано 200 штаммов синегнойной палочки. Лучше всего она развивается во влажной среде, но высушенные палочки могут выживать и накапливаться, к примеру, в больницах при недостаточной уборке (в пыли).

Штаммы P. aeruginosa природно резистентный к широкому спектру антибактериальных препаратов. Синегнойную палочку нельзя убить нашатырным спиртом, фурацилином, танином. Она чувствительна к борной и муравьиной кислотам, перманганату калия.
Синегнойная палочка оказывает патогенное действие с помощью ферментов, пегментов и токсинов. Она выделяет такие токсигены как экзотоксин А, эндотоксин, экзоэнзим. Вредят организму также такие агрессивные продукты как гемолизин, нейраминидаза, внеклеточная слизь, фосфолипаза, протеолитические ферменты. У P. aeruginosa существует сложная мозаика антигенов, которые локализуются в жгутиках, слизистой капсуле и оболочке. стимулируют специфический иммунитет антигены капсулы и клеточной оболочки.
Патогенез (что происходит?) во время Синегнойной инфекции у детей:
Проникая в организм, инфекция попадает в ЖКТ, дыхательные пути, кожу, конъюнктиву, пупочную ранку, мочевые пути. На месте попадания в организм ребенка палочка подавляет рост сопутствующей флоры из-за активности пигментов. Возбудитель связывается с поверхностью эпителиальных клеток при помощи жгутиков. Благодаря слизистому веществу синегнойная палочка лучше сцепляется с поверхностями тканей и лучше защищена от действия нейтрофилов и фагоцитов. Нейтрофилы – элементы крови человека, которые призваны защищать организм от бактериальных и грибковых (и, в меньшей мере, от вирусных) инфекций. Фагоциты – это клетки иммунной системы, которые так же, как и нейтрофилы, защищают организм от чужеродных частиц.
Антибиотикорезистентность P. aeruginosa способствует колонизации тканей макроорганизма. На начальном этапе инфекции важна протеолитическая активность синегнойной палочки.
Глубокое повреждающее воздействие на ткани макроорганизма оказывает экзотоксин А, блокирующий синтез белка в клетках. В дальнейшем развитии патологического процесса значительную роль играет эндотоксин, который вызывает экссудацию в просвет кишечника и способствует нарушению микроциркуляции в слизистой оболочке кишки. Фосфолипаза вызывает изъязвления и некроз тканей, играет роль в формировании очагов абспедирования. Экзоэнзим способствует генерализации заболевания, но этот процесс зависит не только от него. Генерализация болезни означает, что инфекция поражает множество органов ребенка.
Выздоровление при синегнойной инфекции обусловлено формированием антитоксического иммунитета.
Симптомы Синегнойной инфекции у детей:
От локализации процесса зависит проявленная симптоматика синегнойной инфекции у детей. Часто наступает поражение дыхательных путей, развивается пневмония и ЖКТ (желудочно-кишечный тракт), возникает энтероколит. Также случаются отиты, менингиты, пиелонефриты, остеомиелиты, сепсис, поражение глаз.
Пневмония начинается остро, температура повышается (38 °С), появляется упорный влажный кашель. Мокрота густой консистенции, обильная, вязкая, через несколько суток становится гнойной. Выражена одышка с признаками кислородной недостаточности (орбитальный и периоральный цианоз), также становятся всё более выраженными признаки сердечно-сосудистой недостаточности.
Наблюдаются морфологические изменения в легких по типу крупноочаговой, нередко сливной пневмонии, захватывающей целую долю или несколько долей. Клинический анализ крови показывает гипохромную анемию, тромбоцитопению, лейкоцитоз.
При поражении инфекцией ЖКТ возникает энтероколит. Начинаются боли в животе, жидкий стул, урчание по ходу кишечника. Больной испражняется от 5 до 15 раз за день и ночь. Испражнения жидкие, зеленоватых оттенков, есть примеси гноя и слизи, иногда с кровянистыми прожилками. С первых дней болезни не всегда начинается интоксикация и повышение температуры (она может повышаться на протяжении 2-3 суток). В некоторых случаях при синегнойном энтероколите возникает токсикоз с эксикозом. Из-за снижения количества бифидобактерий и полноценной кишечной палочки у больных отмечаются глубокие нарушения кишечного микробиоценоза с самого начала кишечных расстройств.
В кишечнике поражение может быть морфологически выражено как минимум катарально-эрозивным энтероколитом, как максимум – гнойно-некротическим энтероколитом. При тяжелых случаях может фиксироваться перитонит. Синегнойные палочки скапливаются в очагах деструкции (разрушения).
У старших детей при заражении через пищу появляется пищевая токсикоинфекция. Всего несколько часов длится инкубационный период, далее остро проявляются симптомы. Начинается тошнота, рвота съеденными продуктами, боли в области эпигастрия. Температура может подниматься незначительно. Стул имеет кашецеподобную или жидкую консистенцию, наблюдаются небольшие включения зелени и слизи. Испражнение случается от 3 до 8 раз за день и ночь. Тяжесть состояния заболевшего ребенка зависит от общего токсикоза.
При сепсисе инфекция попадает через кишечник, в более редких случаях – через нос или рот, пупочную ранку, раны на венах от катетера. Основные симптомы: пневмония (плевропневмония) с симптомами нарастающей дыхательной и сердечно-сосудистой недостаточности и кишечный синдром в виде энтероколита, тяжелый токсикоз с поражением ЦНС. Случаются приступы судороги, сознание нарушается (как максимум – ребенок впадает в кому).
Особенности заболевания у новорожденных детей. В отделениях для новорожденных случаются вспышки синегнойной инфекции. В особой группе риска – недоношенные малыши. Заражаются дети в основном через недостаточно продезинфицированные руки персонала. Наиболее часто поражается желудочно-кишечный тракт с развитием тяжелого энтероколита с геморрагическим компонентом.
Нередко фиксируют изъязвления и перфорации слизистой оболочки кишечника. Случается значительная потеря массы тела вследствие обезвоживания. Диарея сопровождается выраженным абдоминальным болевым синдромом. Инфекция может поражать не только ЖКТ, но и кожу, глаза, пупочную ранку, уши.
Конъюнктивит может быть слабо выражен (чуть-чуть слипаются веки) или в тяжелой форме (резкая гиперемия конъюнктивы, отек и эритема век, гнойное отделяемое).
У новорожденных с низкой массой тела легко возникают средние отиты. Появляются такие симптомы: раздражительность, рвота, повышение температуры, есть вероятность диареи. Во многих случаях отмечаются также сопутствующие острые респираторные инфекции, омфалит, конъюнктивит.
Диагностика Синегнойной инфекции у детей:
Для постановки диагноза пиоцианоза у детей необходимо провести бактериологическое и серологическое исследования. Синегнойную палочку выделяют из кала, мокроты, мочи, крови, спинномозговой жидкости, бронхиальных смывов и пр.
Врачи могут дополнительно назначить бактериологическое исследование смывов с предметов ухода за больными, с медицинской аппаратуры в очагах инфекции, с санитарно-гигиенического оборудования и т. д. Если в биоматериале обнаружена синегнойная палочка, оценивают ее количество.
Лечение Синегнойной инфекции у детей:
В комплексной терапии пиоцианозов (синегнойной инфекции) у детей важное место занимают антибиотики. Штаммы синегнойной палочки резистентны к большей части антибактериальных препаратов, потому для лечения часто назначают антибиотики широкого спектра действия (цефалоспорины 3-го и 4-го поколений). Тяжелые и затяжные случаи синегнойной инфекции лечат противосинегнойным у-глобулином и гипериммунной антитоксической донорской плазмой.
Профилактика Синегнойной инфекции у детей:
Специфическая профилактика синегнойной инфекции не получила широкого распространения. Существуют вакцины, основанные на анатоксине, а также апробирована гентавалентная вакцина (производство США) для вакцинации в хирургических стационарах. Существуют предположения, что вакцины перспективны не только для профилактики, но и для лечения пиоцианозов в случаях полирезистентности к антибиотикам выделяемых от больных штаммов синегнойной палочки.
К каким докторам следует обращаться если у Вас Синегнойная инфекция у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Синегнойной инфекции у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
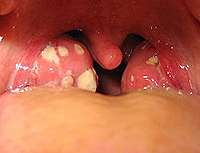
Ангина - это инфекционно–аллергический процесс, локальные изменения при котором затрагивают глоточное лимфоидное кольцо, чаще всего небные миндалины. Течение ангины характеризуется повышением температуры тела, общеинтоксикационным синдромом, болью в горле при глотании, увеличением и болезненностью шейных лимфоузлов. При осмотре выявляется гиперемия и гипертрофия миндалин и небных дужек, иногда – гнойный налет. Ангина диагностируется отоларингологом на основании данных фарингоскопии и бактериологического посева из зева. При ангине показано местное лечение (полоскание горла, промывание лакун, обработка миндалин препаратами), антибиотикотерапия, физиотерапия.
МКБ-10
Общие сведения
Ангина – группа острых инфекционных заболеваний, которые сопровождаются воспалением одной или нескольких миндалин глоточного кольца. Как правило, поражаются нёбные миндалины. Реже воспаление развивается в носоглоточной, гортанной или язычной миндалинах. По распространенности ангина находится на втором месте после ОРВИ. Чаще развивается весной и осенью. Поражает преимущественно детей и взрослых в возрасте до 35 лет.

Причины ангины
Возбудители болезни проникают в ткань миндалин извне (экзогенное инфицирование) или изнутри (эндогенное инфицирование). От человека человеку ангина передается воздушно-капельным или алиментарным (пищевым) путем. При эндогенном инфицировании микробы попадают в миндалины из кариозных зубов, придаточных пазух (при синуситах) или носовой полости. При ослаблении иммунитета ангина может вызываться бактериями и вирусами, которые постоянно присутствуют на слизистой рта и глотки.
Около 85% всех первичных ангин вызвано ß-гемолитическим стрептококком группы А. В остальных случаях в качестве возбудителя выступает пневмококк, золотистый стафилококк или смешанная флора. Обычно передается воздушно-капельным путем. Вероятность возникновения ангины увеличивается при общем и местном переохлаждении, снижении иммунитета, гиповитаминозах, нарушениях носового дыхания, повышенной сухости воздуха, после перенесенного ОРВИ.
Патогенез
Общие симптомы ангины обусловлены проникновением в кровь продуктов жизнедеятельности микробов. Микробные токсины могут стать причиной токсического поражения сердечно-сосудистой и нервной системы, спровоцировать развитие гломерулонефрита и ревматизма. Риск возникновения осложнений увеличивается при частых рецидивах стрептококковой ангины.
Классификация
- Первичная ангина (другие названия – банальная, простая или обычная ангина). Острое воспалительное заболевание бактериальной природы. Характерны признаки общей инфекции и симптомы поражения лимфоидной ткани глоточного кольца.
- Вторичная ангина (симптоматическая ангина). Является одним из проявлений другого заболевания. Поражением миндалин могут сопровождаться некоторые острые инфекционные болезни (инфекционный мононуклеоз, дифтерия, скарлатина), заболевания системы крови (лейкоз, алиментарно-токсическая алейкия, агранулоцитоз).
- Специфическая ангина. Заболевание вызывается специфическим инфекционным агентом (грибки, спирохета и т. д.).
В зависимости от глубины и характера поражения лимфоидной ткани глоточного кольца выделяют катаральную, лакунарную, фолликулярную и некротическую первичную ангину, в зависимости от степени тяжести – легкую, средней степени тяжести и тяжелую форму ангины.
Симптомы ангины
Простая ангина
Продолжительность инкубационного периода колеблется от 12 часов до 3 суток. Характерно острое начало с гипертермией, ознобами, болями при глотании, увеличением лимфатических узлов.
При катаральной ангине наблюдается субфебрилитет, умеренная общая интоксикация, неярко выраженные признаки воспаления по анализам крови. При фарингоскопии выявляется разлитая яркая гиперемия задней стенки глотки, твердого и мягкого нёба. Катаральная ангина продолжается в течение 1-2 суток. Исходом может быть выздоровление или переход в другую форму ангины (фолликулярную или катаральную).
Для фолликулярной и лакунарной ангины характерна более выраженная интоксикация. Пациенты предъявляют жалобы на головную боль, общую слабость, боли в суставах, мышцах и области сердца. Отмечается гипертермия до 39-40С. Для некротической ангины характерна выраженная интоксикация. Наблюдается стойкая лихорадка, спутанность сознания, повторная рвота.
Кандидозная (грибковая) ангина
Вызывается дрожжеподобными грибами рода Candida albicans. В последние годы наблюдается рост числа случаев кандидозной ангины, обусловленный широким применением глюкокортикоидов и антибиотиков. Грибковая ангина, как правило, развивается на фоне другого заболевания после длительных курсов антибиотикотерапии.
Общая симптоматика не выражена или выражена слабо. При фарингоскопическом исследовании выявляются точечные белые или желтоватые наложения на миндалинах, иногда распространяющиеся на слизистую оболочку щек и языка. Налет легко снимается.
Ангина Симановского-Плаута-Венсана
Язвенно-пленчатая ангина развивается при хронических интоксикациях, истощении, гиповитаминозах, иммунодефицитах. Вызывается представителями сапрофитной флоры полости рта – находящимися в симбиозе спирохетой Венсана и палочкой Плаута-Венсана.
Общая симптоматика не выражена или выражена слабо. Обычно поражается одна миндалина. На ее поверхности образуются поверхностные язвы, покрытые серо-зеленым налетом с гнилостным запахом. При удалении налета миндалина кровоточит. После отторжения некротизированного участка образуется глубокая язва, которая в последующем заживает без образования дефекта.
Осложнения
Ранние осложнения ангины (отит, лимфаденит регионарных лимфатических узлов, синуситы, паратонзиллярный абсцесс, перитонзиллит) возникают во время болезни при распространении воспаления на близко расположенные органы и ткани. Поздние осложнения ангины инфекционно-аллергического генеза (гломерулонефрит, ревмокардит, суставной ревматизм) развиваются через 3-4 недели после начала заболевания.
Диагностика
Диагноз основывается на симптомах заболевания и данных фарингоскопии:
В общем анализе крови определяется лейкоцитоз со сдвигом влево, нейтрофилез, СОЭ увеличивается до 40-50 мм/ч. Для подтверждения природы инфекционного агента выполняется бактериологическое исследование слизи с миндалин и серологическое исследование крови. Диагноз грибковой ангины подтверждается результатами микологического исследования, язвенно-пленчатой ангины - микробиологического посева.
Лечение ангины
Лечение, как правило, амбулаторное. При тяжелой форме ангины показана госпитализация. Пациентам назначают щадящую диету, обильное питье, антибактериальные препараты (цефалоспорины, макролиды, сульфаниламиды). Курс лечения составляет 5-7 дней. Местно применяют орошение миндалин хлоргексидином, полоскания отварами трав и растворами антисептиков.
Лечение кандидозной ангины заключается в отмене антибиотиков, назначении антигрибковых препаратов, общеукрепляющей терапии, промывании миндалин. При ангине Симановского-Плаута-Венсана проводится общеукрепляющая терапия. Пораженные участки смазывают раствором борной кислоты или метиленового синего, назначают полоскания слабым раствором перманганата калия и перекиси водорода. При глубоких некрозах и длительном течении показана антибиотикотерапия.
2. Ангины: диагностика и лечение/ Н.Л. Кунельская, А.Б. Туровский, Ю.С. Кудрявцева// Лечебное дело. - 2010. - №3.
МКБ-10
B96.5 Pseudomonas (aeruginosa) (mallei) (pseudomallei) как причина болезней, классифицированных в других рубриках
Общие сведения
Синегнойная инфекция впервые была описана в 1850 году французским хирургом Седилем. В 1882-м французскому военному фармацевту Жессару удалось выделить чистую культуру возбудителя, а в 1916 году стала известна эпидемиология данного заболевания. Болезнь распространена повсеместно, бактерий обнаруживают в почве, воде и на растениях. Четкая сезонность отсутствует. В стационарах излюбленной локализацией считается физиотерапевтическое и реанимационное оборудование. Группами риска являются недоношенные новорожденные, дети до 3-х месяцев, пожилые, пациенты отделений гемодиализа, химиотерапии, нейрохирургии и реанимации, больные с муковисцидозом и иммуносупрессией.

Причины
Возбудитель заболевания – синегнойная палочка (Pseudomonas aeruginosa) и её штаммы, представляет собой условно-патогенный микроорганизм, способный вызывать поражение только при отсутствии адекватного ответа иммунной системы. Источником инфекции служат больные люди и животные, бактерионосители, преимущественная локализация микроорганизма – кожа, кишечник. Заражение происходит воздушно-капельным и пищевым путем. Путь инфицирования при госпитальном заражении чаще контактный – через нестерильный инструментарий, руки медицинского персонала и предметы ухода за больными. Бактерия погибает при кипячении, во время автоклавирования, а также при воздействии 3% перекиси водорода и хлорсодержащих дезинфектантов.
Патогенез
При попадании микробов на поврежденную кожу или слизистую оболочку возникает массивная деструкция тканей, обусловленная воздействием экзотоксинов и продуцируемых бактериями веществ. В норме слизистая организма способна нивелировать воздействие синегнойной палочки ввиду мукоцилиарного клиренса и механического барьера. Привлечение нейтрофилов и активный фагоцитоз усиливают образование множества антибактериальных цитокинов, ферментов и свободных радикалов, служат активаторами системы комплемента и других звеньев гуморального иммунитета.
От 33 до 83% штаммов синегнойной палочки имеют эволюционно обусловленный механизм защиты от иммунной системы – образование биопленок, состоящих из скопления пораженных клеток и внеклеточного матрикса, включающего фибрин, секреторное отделяемое слизистых, альгинат, полисахариды и липиды. Известно, что бактерии лизируют нейтрофилы, усиливая рост собственных биопленок.
Классификация
Поражения, вызываемые синегнойной палочкой, можно условно разделить на местные и генерализованные (септические). Некоторые виды, в том числе инфекции ЦНС, сердца и средостения развиваются вследствие диссеминации возбудителя. В зависимости от топологии воспалительного очага различают следующие формы синегнойной инфекции:
- Инфекция респираторного тракта. Пациенты, находящиеся на длительной искусственной вентиляции легких, в 30% случаев переносят трахеобронхит и в 24% – пневмонию синегнойной этиологии.
- Инфекция ЛОР-органов. Синуситы развивается редко, при этом до 40% хронических средних отитов приходится на долю синегнойной палочки.
- Инфекция ЖКТ. Проявляется в виде тяжелой диареи, нередко с летальным исходом среди детей до года. С возбудителем связывают около 16% послеоперационных перитонитов.
- Инфекция глаз. Связана с длительным применением контаминированных контактных линз и глазных капель, часто приводит к панофтальмиту.
- Инфекция мочевой системы. Наиболее вероятно развитие катетер-ассоциированного острого пиелонефрита. С данным возбудителем связывают до 13% случаев острого простатита.
- Инфекция кожи. Возникает после пребывания в бассейне со сниженной концентрацией дезинфицирующих средств, может поражать ногти, подкожную клетчатку, мышечные фасции с формированием некрозов.
- Раневая инфекция. Составляет до 10% всех боевых инфекционных осложнений, становится причиной около 30% гнойных процессов при ожоговой болезни. Считается поддерживающим фактором формирования трофических язв.
Симптомы синегнойной инфекции
Инкубационный период патологии крайне вариабелен, может составлять от нескольких суток до десятилетий, поскольку микроорганизм является одним из условно-патогенных компонентов микрофлоры человека. Клинические проявления зависят от пораженного органа. У взрослых при инвазии пищеварительного тракта первыми симптомами являются лихорадка (не более 38,5° C), снижение аппетита, озноб, слабость, тошнота, реже рвота, вздутие и болезненность живота, частый кашицеобразный стул с кровью и слизью.
Маленькие дети при поражении ЖКТ становятся вялыми, сонливыми, отказываются от еды и питья, срыгивают, гастроэнтероколит протекает с высоким риском кишечного кровотечения. Синегнойная патология ЛОР-органов проявляется лихорадкой 37,5° C и выше, резкой болью в ухе, снижением слуха, желто-зеленым обильным отделяемым, иногда с примесью крови. Поражение дыхательного тракта протекает в форме пневмонии – с повышением температуры тела более 38° C, нарастающей одышкой, кашлем с обильной слизисто-гнойной мокротой.
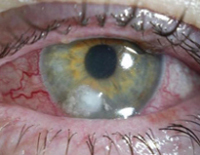
Псевдомонадная инфекция мочевыводящей системы характеризуется лихорадкой, болями в пояснице, частыми болезненными мочеиспусканиями, чувством неполного опорожнения мочевого пузыря, изменением цвета и запаха мочи. Глазные симптомы инвазии синегнойной палочки чаще выявляются в области одного глазного яблока, начинаются с появления рези, болей, чувства жжения, инородного тела, слезотечения, светобоязни и слизисто-гнойного обильного отделяемого. В дальнейшем может возникать снижение и помутнение зрения.
Поражение кожи проявляется высыпаниями в виде пятен и гнойничковых элементов по всему телу, включая сыпь на ладонях, подошвах и в носоглотке, увеличением лимфоузлов, постоянными головными болями (так называемая головная боль пловцов), зеленой окраской одной, реже двух ногтевых пластин, образованием болезненных уплотнений в подкожно-жировой клетчатке. Раневая инфекция возбудителя сопровождается появлением сине-зеленого гнойного отделяемого и гнойно-геморрагических корочек, увеличением зоны покраснения вокруг раны.
Осложнения
Мультисистемность и клиническое разнообразие симптомов синегнойной инфекции отражается на количестве осложнений данного состояния. К наиболее частым негативным последствиям относят генерализацию инфекционного процесса, инфекционно-токсический шок, у грудных детей – некротический колит. Высока вероятность абсцедирования и гангренозных изменений. Вялотекущее течение инфекции на слизистых уха, ротоглотки, носа, конъюнктивы и легких приводит к хронизации воспалительного процесса, формированию мезотимпанита, бронхоэктазов, ползучей язвы роговицы, частичной или полной глухоты, односторонней слепоты.
Диагностика
Диагноз выставляется на основании данных, полученных в ходе консультации инфекциониста. При возникновении обширных гнойных поражений обязательна консультация хирурга, по показаниям приглашаются другие профильные специалисты. Наиболее распространенными диагностическими методами подтверждения псевдомонадной этиологии болезни являются следующие инструментальные и лабораторные исследования:
- Физикальное обследование. При объективном осмотре обращают внимание на цвет раневого отделяемого, наличие сыпи. Поражение наружного уха, глаз проявляется гиперемией, обильным слизисто-гнойным отделяемым. В легких при пневмонии выслушивается ослабление дыхания, при перкуссии – притупление звука. В случае гастроэнтероколита обнаруживается болезненность по ходу кишечника, урчание; обязательно проводится визуальная оценка испражнений.
- Лабораторные исследования. Общеклинический анализ крови свидетельствует о наличии лейкоцитоза, палочкоядерного сдвига влево, ускорения СОЭ. В биохимических параметрах наблюдается увеличение АЛТ, АСТ, СРБ, снижение общего белка, гипоальбуминемия. В общем анализе мочи возможна протеинурия, гематурия. Анализ мокроты подтверждает большое число бактерий и лейкоцитов. В ликворограмме при поражениях головного мозга выявляется нейтрофильный плеоцитоз, клеточно-белковая диссоциация.
- Выявление инфекционных агентов. Золотым стандартом является бактериологическое исследование, осуществляемое в современных условиях методом масс-спектрометрии с обязательным определением антибактериальной чувствительности бактерии. Обнаружение возбудителя возможно с помощью ПЦР биологического материала из патологического очага. Серологическая диагностика (ИФА) выполняется неоднократно с промежутком не менее 10-14 суток для детекции роста титра антител.
- Инструментальные методики. Рентгенография органов грудной клетки, реже МРТ или КТ проводится с целью верификации легочных поражений, дифференциального диагноза. УЗИ органов брюшной полости, мочеполовой системы, мягких тканей, костей и забрюшинного пространства позволяет установить первичный очаг воспаления. Эхо-КГ показана при подозрении на инфекционный эндокардит. Колоноскопия, ФГДС назначаются с целью исключения новообразований пищеварительного тракта.
Дифференциальная диагностика синегнойной инфекции сложна ввиду многообразия клинических форм болезни. Наиболее распространенные поражения желудочно-кишечной системы дифференцируют с сальмонеллезом, шигеллезом и псевдомембранозным колитом. Кожные проявления отличают от гнойно-некротических поражений стрептококковой и стафилококковой этиологии. Инфекции дыхательной системы могут напоминать казеозную пневмонию при туберкулезе, саркоидоз, бактериальные воспаления легких. Причинами сепсиса могут быть различные вирусы, бактерии и грибы.
Лечение синегнойной инфекции
Стационарное лечение рекомендуется пациентам с органными поражениями, среднетяжелым и тяжелым течением болезни. Больные с нозокомиальной синегнойной инфекцией продолжают лечение в том отделении, где находились до манифестации инфекционного процесса, с обязательным проведением всех противоэпидемических мероприятий и санацией аппаратуры. Постельный режим необходим до устойчивого купирования лихорадки в течение 3-5 дней, его продолжительность зависит от степени инвазии, наличия осложнений и декомпенсации сопутствующих болезней. Специальная диета не разработана, рекомендован прием пищи с достаточным количеством белка, адекватный питьевой режим.
Средствами борьбы с инфекцией считаются гипериммунная антисинегнойная донорская плазма и противосинегнойный гамма-глобулин, Перечисленные препараты применяются реже в связи с возможным развитием сывороточной болезни, показаны при вялотекущем воспалительном процессе. Симптоматическое лечение включает дезинтоксикационную терапию, противовоспалительные и жаропонижающие средства. Хирургическое вмешательство необходимо при локализованных и разлитых гнойных процессах, заключается во вскрытии и дренировании гнойников, реже – ампутации конечности. Допускается местное применение раствора перекиси водорода, мазей с антибиотиками.
Прогноз и профилактика
Специфическая профилактика (поливалентная вакцина) показана медицинским работникам, ожоговым больным, пациентам с открытыми переломами и глубокими ранами, лицам с иммунным дефицитом, людям старческого возраста. Неспецифические меры сводятся к строгому соблюдению правил обработки медицинских инструментов и оборудования, контролю контаминации синегнойной палочкой персонала. Важны общеукрепляющие методы – закаливание, нормальный сон, полноценная еда, прогулки, физическая активность, неукоснительное соблюдение личной гигиены и своевременная санация гнойных очагов.
1. Pseudomonas aeruginosa: патогенность, патогенез и патология / Лазарева А.В., Чеботарь И.В.// Клиническая микробиология и антимикробная химиотерапия – 2015 – Т.17, №3.
3. Эпидемиология и профилактика синегнойной инфекции. Федеральные клинические рекомендации / Егорова О.Н., Брусина Е.Б. и др. – 2014.




Здравствуйте, Марина. Вашему ребенку необходимо взять посев из носа, ротоглотки с целью антибиотикограммы. Эта процедура заключается в том, что определяется чувствительность микробов, находящихся в слизистой носа и ротоглотки к определенному набору антибиотиков. И по этой чувствительности уже назначается лечение, необходимое именно данному пациенту. Если лечение Вашему ребенку назначалось именно на основе антибиотикограммы, значит его необходимо строго придерживаться. Сине - гнойная палочка - серьезный микроорганизм. И лечить его необходимо строго с учётом чувствительности. Выясните у лечащего врача, на основании заключений каких анализов было назначено лечение, если на основании теста на чувствительность, значит, всё правильно.




У вас назначено адекватное лечение, фаг снизит концентрацию палочки,
Температуры нет, налетов в горле нет-нет а/б не надо.

Екатерина, спасибо большое! Фаг нам назначили после того как мы 7 дней прокапаем Флуимуцил. Может быть и то и другое сразу покапать?

Марина, можно конечно совмещать препараты, но лучше принимать последовательно. У каждого лекарства свое действие, свои точки прикосновения.

Екатерина, благодарю за ответ! Начиталась в интернете всякой всячины, мененгит и пневмония, страшно жить стало.

Здравствуйте. Синегнойная палочка (Ps.aeriginosae) - это условно-патогенная флора . Особенно часто высевается в больницах, если этот микроб вызывает заболевание, то в основном вызывает тяжелые гноеродные заболевания. У многих людей при посеве из биологических тканей можно найти этот микроб, но это не означает, что этот микроб вызывает у них какое-либо заболевание. Здоровых людей -носителей Ps.aeriginosae - много, никто носителей не лечить, никаких санитарно-эпидемиологических рекомендаций, чтобы изолировать таких людей не существует. Лечат больного, когда этот микроб вызывает заболевание. Если у вашего ребенка состояние удовлетворительное (активный, температура нормальная и т.п.) никакие антибиотики ему не показаны, и никакой опасности синегнойная палочка для ребенка не предоставляет. То, что назначали вполне достаточно. Если состояние удовлетворительное, я бы вообще не лечил. Здоровья Вашему Малышу.
Читайте также:

