Ангина у ребенка при аденовирусной инфекции у
Обновлено: 19.04.2024
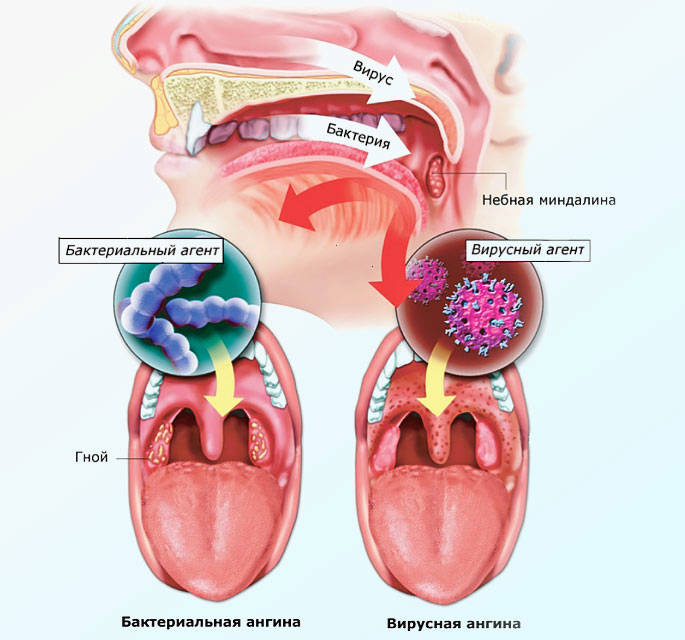
Ангина (острый тонзиллит) — это заболевание, при котором поражаются нёбные миндалины. Разновидностей болезни встречается много. В подавляющем большинстве случаев её возбудителем являются бактерии стафилококка и стрептококка. Но в оториноларингологии выделяют ещё один вид болезни, причиной развития которой выступает не бактерия, а вирус. Вирусная ангина у детей чаще всего вызывается вирусом герпеса. В группе риска дети дошкольного и младшего школьного возраста. Для грудничков это заболевание проходит тяжело и крайне опасно. Так же как и при бактериальном тонзиллите при вирусной форме болезни происходит воспаление нёбных миндалин (гланд), но симптомы и лечение вирусной ангины несколько отличаются от обычных проявлений тонзиллита. Так как проявляется заболевание? Давайте разбираться.
Причины и пути заражения
Само название заболевания уже даёт понять, что источником заражения выступают разнообразные вирусы. Это могут быть вирусы герпеса, гриппа, Коксаки, ECHO-вирусы, аденовирусы, энтеровирусы и другие. Поэтому условно заболевание подразделяют на аденовирусную, гриппозную и герпетическую.
Болезнь имеет высокую степень контагиозности: заразиться можно во время разговора, при чихании, через посуду, игрушки, продукты питания. Попавшие в организм вирусы попадают на поверхность гланд и там оседают. С момента заражения больной ещё в течение 30 дней является источником распространения инфекции. Вероятность развития заболевания повышают многие факторы:
- холодное время года;
- неправильное и несбалансированное питание;
- несоблюдение личной гигиены;
- переохлаждение (например, попал под дождь, съел холодное мороженое);
- курение при ребёнке;
- плохая экология;
- перемена климата;
- слабый иммунитет;
- наличие хронического очага инфекции в организме (например, хронический тонзиллит);
- кариозные зубы;
- аллергические реакции;
- туберкулёз, сахарный диабет и другие болезни;
- стрессовые ситуации.
Ангины, вызванные вирусами гриппа или аденовирусами случаются, как правило, в холодное время года, особенно в период вспышек эпидемий, когда защитные силы организма ослабевают. Герпетические ангины чаще встречаются в летний период. Чтобы вовремя понять, что мы имеем дело с вирусным тонзиллитом, необходимо уметь различать основные симптомы заболевания у ребенка.
Симптоматика
Развитие симптомов заболевания происходит от двух до четырнадцати суток. Главное отличие вирусной формы от болезни, вызванной бактериями— характерного гнойного налёта на нёбных миндалинах нет. Первые признаки, которые проявляются у больного, во многом схожи с развитием катаральной ангины:
Уже через пару дней добавляются симптомы, присущие ОРВИ: кашель, насморк, першение в горле, тошнота, диарея, появление на гландах маленьких папул (округлых выпячиваний).
Каждая из разновидностей вирусной ангины имеет свои особенности. Так при аденовирусной форме может проявляться конъюнктивит и боли в животе. Болезнь обычно проходит за две недели.
Гриппозная форма начинается остро с резкого повышения температуры и сопровождается сухим кашлем, сильной головной болью, болью в горле и насморком. Болезнь, как правило, проходит через семь-десять дней.
При герпетической форме на гландах образуются пузырьки с серой жидкостью. Через три-четыре дня они начинают лопаться.
До возраста 6 месяцев заболевание у грудничков встречается крайне редко, поскольку получаемые с молоком матери антитела защищают от инфекций. После до достижения ребёнком трёх лет количество этих антител снижается, заражение вирусами происходит всё чаще и чаще. Как только у малыша увеличивается количество собственных антител, он становится менее восприимчивым к вирусам, вспышки болезни случаются гораздо реже. После трёх лет частая заболеваемость вирусным тонзиллитом связана с переохлаждениями в холодное время года, слабой иммунной системой и постоянным заражением в дошкольных, школьных детских учреждениях и спортивных секциях.
Возможные осложнения
Как правило, вирусная форма тонзиллита, если лечить ангину грамотно и своевременно, не представляет опасности и проходит без осложнений.
ОРВИ могут осложняться присоединением бактериальной инфекции полости носа: характерный признак — зелёные выделения из носа. Прогноз при таком развитии благоприятный, просто длительность лечения увеличится на несколько дней.
Чаще других вирусов осложнения дают вирусы гриппа. Это могут быть пневмония, абсцесс лёгких, гепатит, заболевания сердечной мышцы, неврит. Аденовирусы могут спровоцировать синуситы и воспаление лёгких.
Частым следствием вирусного тонзиллита являются поражение ротовой полости и глотки грибком. Нередко развивается бактериальный тонзиллит. Возможны обострения хронических заболеваний.
Как лечить болезнь?
Лечение вирусной ангины у детей проводится в домашних условиях с соблюдением всех назначений врача. Герпетическая форма болезни и особо тяжёлые проявления гриппа требуют лечения в стационаре. Схема лечение тонзиллита включает в себя соблюдение постельного режима, щадящей диеты и приём лекарственных средств.

В первые три-четыре дня необходимо обеспечить больному постельный режим и покой. Рекомендуется изолировать его от остальных членов семьи, чтобы избежать их заражения. В период болезни нужно придерживаться диеты (питание кашами, пюре, супами, никакой твёрдой, острой и горячей пищи). Скорейшему выздоровлению также способствует обильное питьё. Не забывайте часто проветривать комнату, в которой находится ребёнок.
При этом заболевании запрещены компрессы и какие-то либо тепловые манипуляции, поскольку такие действия спровоцируют сильный отёк глотки и дальнейшее распространение вируса по организму.
Лечение медикаментами включает:
Вирусная ангина у детей — это инфекционное воспаление лимфоидной ткани миндалин глотки, которое возникает при заражении аденовирусами, герпесвирусами, энтеровирусами. Заболевание проявляется интенсивной болью в горле, усиливающейся при глотании, субфебрильной температурой тела, покраснением и отеком миндалин. Основу диагностики составляет осмотр горла и выявление типичных внешних признаков тонзиллита, а для уточнения его этиологии назначают бакпосев мазка со слизистой зева, общеклинические и серологические реакции крови. Лечение вирусных ангин требует щадящего режима и диеты, полосканий горла растительными отварами и антисептиками.
МКБ-10
Общие сведения
Ангина (острый тонзиллит) составляет 3-7% от числа острых болезней детского возраста и 17-42% всех обращений к педиатрам и детским отоларингологам. Заболевание встречается у детей любого возраста, исключение составляет первый год жизни малыша, когда лимфоидная ткань еще недостаточно развита. Пик вирусных тонзиллярных воспалений приходится на возрастной диапазон от 3 до 7 лет, у подростков они диагностируются крайне редко. Девочки и мальчики болеют одинаково часто. Болезнь опасна местными и системными осложнениями, переходом в хроническую форму.

Причины
Ангины возникают как первичное заболевание либо осложняют течение системных вирусных инфекций. У детей основными возбудителями тонзиллита являются аденовирусы 1-9 типа и энтеровирусы Коксаки. Типичной причиной ангин у дошкольников считается инфекционный мононуклеоз, вызванный герпесвирусом Эпштейна-Барра. В крайне редких случаях патология развивается при гриппе, парагриппе, риновирусной инфекции.
К предрасполагающим факторам со стороны организма относят лимфатико-гиперпластический тип конституции, наличие острых и хронических заболеваний носоглотки, изменение реактивности иммунитета. Вероятность возникновения ангины повышают нервное перенапряжение и постоянный стресс у ребенка, недавно перенесенные истощающие инфекционные или соматические болезни. Внешние провоцирующие факторы включают переохлаждение, резкие изменения погоды, слишком сухой воздух в доме.
Патогенез
Проникновение вирусных возбудителей происходит воздушно-капельным, контактным или алиментарным путем. Учитывая скученность в коллективах детсадов и школ и несоблюдение малышами правил гигиены, распространение инфекции происходит очень быстро. Вирусы внедряются в тонзиллярную слизистую оболочку, начинают оказывать цитопатические эффекты. Чаще всего поражаются небные миндалины.
Вирусы вызывают воспалительный процесс, усиливают выделение специфических медиаторов, в результате чего нарастает отечность, гиперемия, высыпания. Для ангин характерна аллергически-гиперергическая реакция, поскольку лакунарная микрофлора и продукты распада клеток действуют как антигены, сенсибилизирующие организм. Это служит предпосылкой для развития у детей осложнений.
Симптомы
Ангина начинается остро с жалоб на першение, жжение и боли в горле. Сначала ребенок испытывает болезненность только в момент глотания и при разговоре, но спустя 12-24 часа у него появляются сильные постоянные боли. Насморк отсутствует, может беспокоить небольшое покашливание, но сильные кашлевые приступы не возникают. Из-за дискомфорта дети отказываются от твердой пищи, питье жидкостей также доставляет им неприятные ощущения.
Для клиники вирусных ангин характерны субфебрильная температура, общая слабость, недомогание. Ребенок становится вялым, апатичным, не участвует в детских играх. Некоторые малыши жалуются на головные боли. Учитывая высокую частоту энтеровирусных ангин у детей, заболевание зачастую сочетается с расстройствами кишечника. Возникает частый водянистый стул, боли и спазмы в животе, тошнота и рвота.
Осложнения
Самым частым последствием вирусной ангины у детей является присоединение бактериальной флоры, поскольку слизистая повреждена и местный иммунитет нарушен. При этом возникают затяжные фолликулярные или лакунарные гнойные воспаления, лечение которых затруднено. Среди типичных местных осложнений ангин называют перитонзиллит, паратонзилярный абсцесс, средний отит. Они в основном развиваются при несвоевременном начале терапии.
Диагностика
Обследование и лечение при неосложненных формах ангин проводит педиатр, по показаниям он направляет ребенка на консультацию инфекциониста и отоларинголога. Ценную информацию врач получает при осмотре горла: он выявляет гиперемию и отечность небных дужек, разрыхленную, зернистую тонзиллярную поверхность, могут быть пузырьки с прозрачным содержимым, которые быстро вскрываются с образованием эрозий. Что уточнить диагноз, используются следующие методы:
- Мазок из зева. Исследование выполняется при всех случаях ангины, чтобы исключить бактериальное воспаление, вызванное гемолитическим стрептококком, гемофильной палочкой, микоплазмами или хламидиями. Обязательно берут мазок на дифтерию, которая на начальных этапах может протекать без характерных физикальных симптомов.
- Общий анализ крови. Обнаружение в гемограмме повышенного числа атипичных лимфоцитов (мононуклеаров) — патогномоничный признак инфекционного мононуклеоза. Вирусные воспаления зачастую сопровождаются лейкопенией. Для диагностики вирусов Эпштейна-Барра, Коксаки, аденовирусов назначают ИФА крови на антитела.
Лечение вирусной ангины у детей
Лечение вирусной ангины обязательно включает щадящий режим, ограничение соленых, пряных, холодных или чрезмерно горячих блюд. Чтобы не раздражать горло, пища должна быть в виде супов и пюре без твердых и острых кусочков. Полезно обильное теплое питье: компоты из сухофруктов, травяные отвары, некрепкие чаи. В первые дни болезни при наличии температуры ребенок должен соблюдать постельный режим.
Антибиотики при вирусных ангинах у детей применяют лишь в случае присоединения бактериальной инфекции. В педиатрии используются препараты пенициллинового ряда, макролиды, цефалоспорины. При массивной интоксикации проводится вливание инфузионных растворов. Для уменьшения отечности миндалин, купирования аллергического компонента ангины могут назначать лечение антигистаминными средствами.
Прогноз и профилактика
Терапия вирусных ангин в большинстве случае не представляет сложностей, поэтому дети выздоравливают в течение 5-10 дней. Опасность болезни заключается в риске развития системных осложнений с поражением сердца, почек, суставов. Для профилактики тонзиллитов необходимо обучать ребенка правилам гигиены, одевать его по погоде и не допускать переохлаждений, не давать слишком горячую или холодную пищу. Важную роль играет выявление и лечение других ЛОР-патологий.
1. Дифференциальная диагностика синдрома ангины при инфекционных заболеваниях у детей/ А.Т. Шаимбетов, З.К. Джолбунова, С.В. Чечетова// Universum: медицина и фармакология. — 2016.
2. Острый тонзиллит у детей/ А.И. Крюков, А.Ю. Ивойлов, М.И. Кулагина, А.П. Кравчук// Медицинский совет. — 2015.
3. Клинические рекомендации МЗ РФ (протокол лечения) оказания медицинской помощи детям больным тонзиллитом. — 2015.
4. Ангины: диагностика и лечение/ Н.Л. Кунельская, А.Б. Туровский, Ю.С. Кудрявцева// Лечебное дело. — 2010.
Аденовирусная инфекция – острый вирусный инфекционный процесс, сопровождающийся поражением дыхательных путей, глаз, лимфоидной ткани, пищеварительного тракта. Признаками аденовирусной инфекции служат умеренная интоксикация, лихорадка, ринорея, осиплость голоса, кашель, гиперемия конъюнктивы, слизистое отделяемое из глаз, нарушение функции кишечника. Кроме клинических проявлений, при постановке диагноза применяются серологические и вирусологические методы исследования. Терапия аденовирусной инфекции проводится противовирусными препаратами (внутрь и местно), иммуномодуляторами и иммуностимуляторами, симптоматическими средствами.
МКБ-10

Общие сведения
Аденовирусная инфекция – заболевание из группы ОРВИ, вызываемое аденовирусом и характеризующееся развитием ринофарингита, ларинготрахеобронхита, конъюнктивита, лимфаденопатии, диспепсического синдрома. В общей структуре острых респираторных заболеваний аденовирусная инфекция составляет около 20%.
Наибольшую восприимчивость к аденовирусам демонстрируют дети от 6 месяцев до 3-х лет. Считается, что в дошкольном возрасте практически все дети переносят один или несколько эпизодов аденовирусной инфекции. Спорадические случаи аденовирусной инфекции регистрируются круглогодично; в холодное время года заболеваемость носит характер эпидемических вспышек. Пристальное внимание к аденовирусной инфекции приковано со стороны инфекционных болезней, педиатрии, отоларингологии, офтальмологии.

Причины
В настоящее время известно более 30 сероваров вирусов семейства Adenoviridae, вызывающих заболевание человека. Наиболее частой причиной вспышек аденовирусной инфекции у взрослых выступают 3, 4, 7, 14 и 21 серотипы. Серовары типов 1, 2, 5, 6 обычно поражают детей-дошкольников. Возбудителями фарингоконъюнктивальной лихорадки и аденовирусного конъюнктивита в большинстве случаев служат серотипы 3, 4, 7.
Вирионы возбудителя содержат двухцепочечную ДНК, имеют диаметр 70-90 нм и три антигена (группоспецифический А-антиген; определяющий токсические свойства аденовируса В-антиген и типоспецифический С-антиген). Аденовирусы относительно устойчивы во внешней среде: при обычных условиях сохраняются в течение 2-х недель, хорошо переносят низкие температуры и высушивание. Вместе с тем, возбудитель аденовирусной инфекции инактивируется при воздействии ультрафиолетовых лучей и хлорсодержащих дезинфектантов.
Источником аденовирусной инфекции также могут являться вирусоносители, пациенты с бессимптомными и стертыми формами болезни. Иммунитет после перенесенной инфекции типоспецифический, поэтому возможны повторные заболевания, вызванные другим серотипом вируса. Встречается внутрибольничное инфицирование, в т. ч. при проведении парентеральных лечебных процедур.
Патогенез
Аденовирус может проникать в организм через слизистые верхних дыхательных путей, кишечника или конъюнктиву. Репродукция вируса протекает в эпителиальных клетках, регионарных лимфатических узлах и лимфоидных образованиях кишечника, что по времени совпадает с инкубационным периодом аденовирусной инфекции. После гибели пораженных клеток вирусные частицы высвобождаются и проникают в кровь, вызывая вирусемию.
Изменения развиваются в оболочке носа, миндалин, задней стенки глотки, конъюнктивы; воспаление сопровождается выраженным экссудативным компонентом, что обусловливает появление серозного отделяемого из полости носа и конъюнктивы. Вирусемия может приводить к вовлечению в патологический процесс бронхов, пищеварительного тракта, почек, печени, селезенки.
Симптомы аденовирусной инфекции
Основными клиническими синдромами, форму которых может принимать данная инфекция, служат катар дыхательных путей (ринофарингит, тонзиллофарингит, ларинготрахеобронхит), фарингоконъюнктивальная лихорадка, острый конъюнктивит и кератоконъюнктивит, диарейный синдром. Течение аденовирусной инфекции может быть легким, среднетяжелым и тяжелым; неосложненным и осложненным.
Поражение дыхательных путей
Катаральные изменения в верхних дыхательных путях возникают одновременно с лихорадкой. Появляются серозные выделения из носа, которые затем становятся слизисто-гнойными; затрудняется носовое дыхание. Отмечается умеренная гиперемия и отечность слизистой оболочки задней стенки глотки, точечный белесоватый налет на миндалинах. При аденовирусной инфекции возникает реакция со стороны подчелюстных и шейных лимфоузлов. В случае развития ларинготрахеобронхита появляется осиплость голоса, сухой лающий кашель, возможна одышка, развитие ларингоспазма.
Поражение конъюнктивы
Поражение конъюнктивы при аденовирусной инфекции может протекать по типу катарального, фолликулярного или пленчатого конъюнктивита. Обычно в патологический процесс глаза вовлекаются поочередно. Беспокоит резь, жжение, слезотечение, ощущение присутствия инородного тела в глазу. При осмотре выявляется умеренное покраснение и отек кожи век, гиперемия и зернистость конъюнктивы, инъецированность склер, иногда – наличие плотной серовато-белой пленки на конъюнктиве. На второй неделе заболевания к конъюнктивиту могут присоединяться признаки кератита.
Кишечная форма
Если аденовирусная инфекция протекает в кишечной форме, возникают приступообразные боли в околопупочной и правой подвздошной области, лихорадка, диарея, рвота, мезентериальный лимфаденит. При выраженном болевом синдроме клиника напоминает острый аппендицит. Лихорадка при аденовирусной инфекции длится 1-2 недели и может носить волнообразный характер. Признаки ринита и конъюнктивита стихают через 7-14 дней, катара верхних дыхательных путей – через 14-21 день.
Осложнения
При тяжелой форме заболевания поражаются паренхиматозные органы; может возникать менингоэнцефалит. У детей первого года жизни нередко развивается аденовирусная пневмония и выраженная дыхательная недостаточность. Осложненное течение аденовирусной инфекции обычно связано с наслоением вторичной инфекции; наиболее частыми осложнениями заболевания служат синусит, средний отит, бактериальная пневмония.
Диагностика
Распознавание аденовирусной инфекции обычно производится на основании клинических данных: лихорадки, катара дыхательных путей, конъюнктивита, полиаденита, последовательного развития симптомов. Методами экспресс-диагностики аденовирусной инфекции служит реакция иммунофлюоресценции и иммунная электронная микроскопия. Ретроспективное подтверждение этиологического диагноза проводится методами ИФА, РТГА, РСК. Вирусологическая диагностика предполагает выделение аденовируса из носоглоточных смывов, соскоба с конъюнктивы и фекалий больного, однако ввиду сложности и длительности редко используется в клинической практике.
Дифференциальная диагностика
Дифференциальную диагностику различных клинических форм аденовирусной инфекции проводят с гриппом, другими ОРВИ, дифтерией глотки и глаз, инфекционным мононуклеозом, микоплазменной инфекцией, иерсиниозом. С этой целью, а также для назначения местного этиотропного лечения пациенты нуждаются в консультации офтальмолога и отоларинголога.
Лечение аденовирусной инфекции
Общая этиотропная терапия проводится препаратами антивирусного действия (умифеновир, рибавирин, препарат из антител к гамма-интерферону человека). Местная терапия аденовирусной инфекции включает: инстилляции глазных капель (раствора дезоксирибонуклеазы или сульфацила натрия), аппликации ацикловира в виде глазной мази за веко, интраназальное применение оксалиновой мази, эндоназальную и эндофарингеальную инстилляцию интерферона. Проводится симптоматическая и посиндромная терапия: ингаляции, прием жаропонижающих, противокашлевых и отхаркивающих препаратов, витаминов. При аденовирусной инфекции, отягощенной бактериальными осложнениями, назначаются антибиотики.
Прогноз и профилактика
Неосложненные формы аденовирусной инфекции оканчиваются благоприятно. Смертельные исходы могут отмечаться у детей раннего возраста в связи с возникновением тяжелых бактериальных осложнений. Профилактика аналогична предупреждению других ОРВИ. В периоды эпидемических вспышек показана изоляция больных; проведение текущей дезинфекции, проветривания и УФО помещений; назначение интерферона лицам, подвергшимся риску заражения. Специфическая вакцинация против аденовирусной инфекции пока не разработана.
Ангина у детей – это острое воспаление лимфоидной ткани глоточных (чаще небных) миндалин у ребенка, носящее инфекционно-аллергический характер. Ангина у детей протекает с высокой лихорадкой, выраженными признаками интоксикации, болью при глотании, увеличением подчелюстных и шейных лимфоузлов, гнойным налетом на миндалинах. Диагностика ангины у детей проводится детским отоларингологом с помощью физикального осмотра, фарингоскопии, исследования мазка из глотки на микрофлору, ИФА крови. Лечение ангины у детей включает патогенетическую терапию (антибиотики, противовирусные средства), симптоматическую терапию (жаропонижающие, десенсибилизирующие препараты) и местную терапию (аэрозоли, полоскания горла антисептиками и травами).
МКБ-10
Общие сведения
Ангина у детей (острый тонзиллит) – инфекционно-аллергическое заболевание, при котором воспаляются небные миндалины. Заболеваемость ангиной в детской популяции колеблется от 4,2 до 6,7%, уступая по частоте только ОРВИ. Ввиду высокой распространенности и заразности ангины у детей, заболевание является предметом пристального внимания педиатрии и детской отоларингологии. Ангина у ребенка опасна своими ранними (отит, паратонзиллярный, боково-глоточный и заглоточный абсцессы) и отдаленными осложнениями, среди которых - ревматизм, ревматоидный артрит, гломерулонефрит и др.

Причины
В большинстве случаев ангина у детей вызывается бактериальной или вирусной инфекцией. Как правило, ангина у детей до 3-х лет связана с вирусными возбудителями; у детей старше 5 лет преобладает бактериальная инфекция:
- в 80-85% случаев возбудителем выступает β-гемолитический стрептококк группы А;
- в 10% - золотистый стафилококк;
- реже - пневмококк, гемофильная палочка, вирусы (энтеровирусы, аденовирусы, герпес-вирус, вирус Эпштейна-Барра и др.), микоплазмы, хламидии, грибы, микст-инфекция.
Наибольшая заболеваемость стрептококковой ангиной у детей приходится на возраст 5-10 лет. Внутриклеточные возбудители являются причиной тонзиллитов и фарингитов у дошкольников в 10% случаев. В ряде случаев ангина у детей может вызываться условно-патогенными бактериями, живущими в полости рта, в ситуации их массивного роста и высокой плотности микробных клеток.
Преимущественным путем проникновения инфекции в миндалины является экзогенный (воздушно-капельный, контактно-бытовой, энтеральный). Травматические ангины нередко развиваются после операций на носоглотке и задних отделах полости носа (например, после аденотомии у детей). Эндогенная аутоинфекция возможна при обострении хронического тонзиллита, кариесе зубов, синусите, гастроэнтерите.
Предрасполагающими факторами развития ангины у детей служат аномалии конституции (лимфатико-гиперпластическая конституция), изменения регионарного и общего иммунитета при переохлаждении, резкой смене климата, авитаминозе и др.
Патогенез
В основе развития ангины у детей лежит реакция аллергически-гиперергического типа. В лакунах миндалин содержится богатая непатогенная флора, задерживаются патогенные микроорганизмы и продукты белкового распада, которые могут выступать факторами сенсибилизации организма. На фоне предварительной сенсибилизации различные эндогенные или экзогенные инфекционные возбудители могут инициировать развитие ангины у детей. Многочисленные экзотоксины, выделяемые возбудителями, вызывают иммунный отклик с образованием ЦИК, поражающих ткани сердечной мышцы, почек и др. внутренних органов.
Местная реакция миндалин на внедрение и размножение возбудителей характеризуется набуханием лимфоидной ткани, гнойным расплавлением фолликулов, скоплением гнойных масс в лакунах, некрозом эпителия, а в некоторых случаях и ткани миндалин.
Классификация
С учетом причин воспаления миндалин выделяют первичную, вторичную и специфическую ангину у детей. При первичной ангине инфекция изначально развивается в миндалинах. Вторичная или симптоматическая ангина у детей часто встречается при других инфекционных заболеваниях: скарлатине, кори, дифтерии, мононуклеозе и пр. К специфическим ангинам у детей относят поражения миндалин, обусловленные специфической флорой – возбудителями гонореи, микоплазмоза, хламидиоза, кандидоза и др. Течение ангины у детей может быть острым, часто рецидивирующим и хроническим.
В зависимости от характера изменения миндалин, среди клинических форм ангины у детей встречаются следующие: катаральная, фолликулярная, лакунарная, фибринозная, флегмонозная и гангренозная.
Симптомы ангины у детей
Ангина у ребенка протекает тяжелее, чем у взрослого: с более высокой температурой, выраженной интоксикацией, частыми осложнениями. У детей возможен последовательный переход одной формы ангины в другую (катаральной в фолликулярную, затем в лакунарную) или непрогрессирующее течение.
При фолликулярной ангине у детей ярко выражены признаки интоксикации: слабость, апатия, отсутствие аппетита, артралгии, головная боль. Имеет место высокая лихорадка с ознобами, рвотой, помрачением сознания, судорогами. Типична сильная боль в горле, нередко с иррадиацией в ухо, вынуждающая ребенка отказываться от еды и питья. Симптомы фолликулярной ангины у детей нарастают в течение 2-х суток; на 3-4 день наступает улучшение, связанное с очищением поверхности миндалин; однако боль при глотании сохраняется еще 2-3 суток. Клиническое выздоровление ребенка наступает через 7-10 дней.
Лакунарная ангина у детей также протекает с тяжелым интоксикационным синдромом. Вследствие отечности и инфильтрации миндалин и мягкого неба ребенок с трудом открывает рот, при этом его речь приобретает невнятное звучание, а голос – гнусавый оттенок. Дети жалуются на выраженную боль в горле и неприятный привкус во рту. Регионарные лимфоузлы увеличены и вызывают болезненные ощущения при поворотах головы. Течение лакунарной ангины у детей составляет 10-14 дней.
Осложнения
Наиболее частыми осложнениями стрептококковой ангины у детей, выступают ревматический эндокардит, неспецифический полиартрит, гломерулонефрит, заглоточный абсцесс. Герпетическая ангина у детей может осложняться серозным менингитом.
Диагностика
При появлении у ребенка температуры и болей в горле следует обратиться к участковому педиатру или детскому отоларингологу. Характерные для ангины объективные признаки детский врач обнаруживает уже при осмотре слизистой зева, пальпации подчелюстных и шейных лимфатических узлов:
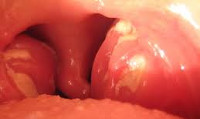
- Осмотр ротоглотки.Фарингоскопия у детей определяет разлитую гиперемию миндалин и дужек, инфильтрацию, наличие налета, характер которого позволяет судить о клинической форме ангины. Гнойный налет при ангине легко снимается шпателем, растирается по стеклу и не оставляет кровоточащей поверхности (в отличие от трудноудаляемого налета при дифтерии).
- Лабораторные исследования. В общем анализе крови присутствует нейтрофильный лейкоцитоз, палочкоядерный сдвиг влево, увеличение СОЭ. Исследования мазка из глотки на микрофлору позволяет выявить возбудителя ангины у детей. При необходимости проводится серологическая диагностика (ИФА): выявление антител к микоплазме, кандида, хламидиям, вирусу герпеса и др. ; присутствие β-гемолитического стрептококка подтверждается определением АСЛ-О.
Лечение ангины у детей
Легкие и среднетяжелые формы ангины у детей лечатся амбулаторно; при тяжелом течении ангины может потребоваться госпитализация в инфекционное отделение. В лечении ангины у детей важно соблюдение постельного режима и покоя, изоляция больного ребенка, использование индивидуальных предметов ухода (посуды, полотенец), организация щадящего питания и обильного питья.
При бактериальной ангине у детей назначается системная противомикробная терапия препаратами, к которым чувствителен возбудитель (при выделении β-гемолитического стрептококка – пенициллины, макролиды, цефалоспорины, карбапенемы). Наряду с антибактериальной терапией показан прием антигистаминных препаратов, витаминов группы В и аскорбиновой кислоты, иммуномодуляторов.
Важное место при ангине у детей занимает местное лечение: полоскание горла растворами антисептиков и отварами трав (календулы, ромашки, шалфея), распыление в глотку аэрозолей. При вирусной ангине у детей показано назначение противовирусных препаратов, орошение глотки интерфероном.
К хирургическому лечению – вскрытию паратонзиллярного/заглоточного абсцесса прибегают при абсцедирующих осложнениях. В случае рецидивирующего течения ангины у детей определяются показания к тонзиллэктомии.
Прогноз и профилактика
Перенесенная ребенком стрептококковая ангина требует выполнения ЭКГ, исследования в динамике общего анализа мочи и крови, при необходимости – консультации детского ревматолога, детского нефролога, иммунолога. При своевременно начатом и полном лечении ангина у детей заканчивается реконвалесценцией. В противном случае вероятен переход в хронический тонзиллит, развитие регионарных или общих осложнений. Профилактика ангины у детей требует ограничения контакта с инфекционными больными, повышения общей резистентности, санации гнойных очагов, обеспечения полноценного витаминизированного питания.
2. Дифференциальная диагностика тонзиллитов у детей/ А.А. Астапов, А.П. Кудин, Н.В. Галькевич. - 2017.
4. Дифференциальная диагностика и лечебная тактика при остром тонзиллите (ангине) на современном этапе/ Е.И. Краснова, Н.И. Хохлова, В.В. Проворова, А.Н. Евстропов. - 2018.
Аденовирусная инфекция - острая антропонозная вирусная инфекция, поражающая слизистые оболочки верхних дыхательных путей, глаз, кишечника, лимфоидную ткань и протекающая с умеренно выраженной интоксикацией.
Аденовирусы человека впервые выделил У. Роу (1953) из миндалин и аденоидов детей, а затем у больных ОРВИ и атипичной пневмонией с явлениями конъюнктивита (Huebner R., Hilleman M., Trentin J. и др., 1954). В опытах на животных доказана онкогенная активность аденовирусов (Trentin J. и др., Huebner R. и др., 1962).
Что провоцирует / Причины Аденовирусной инфекции:
Возбудители - ДНК-геномные вирусы рода Mastadenovirus семейства Adenoviridae. В настоящее время известно около 100 сероваров вирусов, более 40 из них выделено у людей. Серовары аденовирусов резко различаются по эпидемиологическим характеристикам. Серовары 1, 2 и 5 вызывают поражения дыхательных путей и кишечника у маленьких детей с длительной персистенцией в миндалинах и аденоидах, серовары 4, 7, 14 и 21 - ОРВИ у взрослых. Серовар 3 обусловливает развитие острой фарингоконъюнктивальной лихорадки у детей старшего возраста и взрослых, несколько сероваров вызывают эпидемический кератоконъюнктивит. Вспышки заболеваний чаще бывают обусловлены типами 3, 4, 7, 14 и 21.
По способности агглютинировать эритроциты аденовирусы разделяют на 4 подгруппы (I-IV). Аденовирусы устойчивы во внешней среде, сохраняются до 2 нед при комнатной температуре, но погибают от воздействия ультрафиолетовых лучей и хлорсодержащих препаратов. Хорошо переносят замораживание. В воде при 4 °С сохраняют жизнедеятельность 2 года.
Резервуар и источник инфекции - человек, больной или носитель. Возбудитель выделяется из организма с секретом верхних дыхательных путей до 25-го дня болезни и более 1,5 мес - с фекалиями.
Механизм передачи инфекции - аэрозольный (с капельками слюны и слизи), также возможен и фекально-оральный (алиментарный) путь заражения. В отдельных случаях передача возбудителя осуществляется через контаминированные предметы внешней среды.
Естественная восприимчивость людей высокая. Перенесённое заболевание оставляет типоспецифический иммунитет, возможны повторные заболевания.
Основные эпидемиологические признаки. Аденовирусная инфекция распространена повсеместно, составляет 5-10 % всех вирусных болезней. Заболеваемость регистрируют в течение всего года с подъёмом в холодное время. Аденовирусные заболевания наблюдают как в виде спорадических случаев, так и в виде эпидемических вспышек. Эпидемические типы вирусов (особенно 14 и 21) обусловливают большие вспышки заболеваний среди взрослых и детей. Аденовирусный геморрагический конъюнктивит чаще возникает при инфицировании вирусом 3, 4 и 7 типов. Развитие случаев конъюнктивита связано с перенесённой респираторной аденовирусной инфекцией или же является результатом заражения вирусом через воду в плавательных бассейнах или открытых водоёмах. Чаще болеют дети раннего возраста и военнослужащие. Особенно высока заболеваемость во вновь сформированных коллективах детей и взрослых (в первые 2-3 мес); болезнь протекает по типу ОРВИ. В отдельных случаях возможно внутрибольничное инфицирование при проведении различных лечебных манипуляций. Заболевание у новорождённых и детей раннего возраста протекает по типу кератоконъюнктивита или поражения нижних отделов дыхательных путей. К редким аденовирусным поражениям относят менингоэнцефалиты и геморрагические циститы, чаще выявляемые у детей старшего возраста.
ОРВИ, включая грипп, составляют комплекс сопряжённых инфекций, поэтому процесс распространения этих инфекций - единая сбалансированная система. В настоящее время известно около 170 видов возбудителей, вызывающих гриппоподобные заболевания, причём даже в период эпидемии на долю гриппа приходится не более 25-27% всех ОРВИ.
Патогенез (что происходит?) во время Аденовирусной инфекции:
В результате подавления активности макрофагов и повышения проницаемости тканей в дальнейшем развивается вирусемия с диссеминацией возбудителя по различным органам и системам. В этот период вирус проникает в клетки эндотелия сосудов, повреждая их. При этом часто наблюдают синдром интоксикации. Фиксация вируса макрофагами в печени и селезёнке сопровождается развитием изменений в этих органах с увеличением их размеров (гепатолиенальный синдром). Вирусемия и репродукция возбудителя в клетках эпителия и лимфоидной ткани могут быть длительными.
Симптомы Аденовирусной инфекции:
Одновременно развиваются симптомы поражения верхних дыхательных путей. В отличие от гриппа рано появляется умеренная заложенность носа с обильным серозным, а позже - серозно-гнойным отделяемым. Возможны боли в горле и кашель. Через 2-3 дня от начала заболевания больные начинают жаловаться на боли в глазах и обильное слезотечение.
При осмотре больных можно отметить гиперемию лица, инъекцию склер, иногда папулёзную сыпь на коже. Часто развивается конъюнктивит с гиперемией конъюнктивы и слизистым, но не гнойным отделяемым. У детей первых лет жизни и изредка у взрослых больных на конъюнктиве могут появиться плёнчатые образования, нарастает отёк век. Возможно поражение роговицы с образованием инфильтратов; при сочетании с катаральным, гнойным или плёнчатым конъюнктивитом обычно процесс сначала носит односторонний характер. Инфильтраты на роговице рассасываются медленно, в течение 1-2 мес.
Конъюнктивит может сочетаться с проявлениями фарингита (фарингоконъюнктивальная лихорадка).
Слизистая оболочка мягкого нёба и задней стенки глотки незначительно воспалена, может быть зернистой и отёчной. Фолликулы задней стенки глотки гипертрофированы. Миндалины увеличены, разрыхлены, иногда покрыты легко снимающимися рыхлыми беловатыми налётами разнообразной формы и размеров. Отмечают увеличение и болезненность при пальпации подчелюстных, нередко шейных и даже подмышечных лимфатических узлов.
Период катаральных явлений иногда может осложниться развитием аденовирусной пневмонии. Она возникает через 3-5 дней от начала заболевания, у детей до 2-3 лет может начаться внезапно. При этом нарастает температура тела, лихорадка принимает неправильный характер и продолжается длительно (2-3 нед). Кашель становится сильнее, прогрессирует общая слабость, возникает одышка. Губы принимают цианотичный оттенок. При ходьбе одышка нарастает, появляется испарина на лбу, усиливается цианоз губ. По рентгенологическим признакам пневмония может быть мелкоочаговой или сливной.
У детей раннего возраста в тяжёлых случаях вирусной пневмонии возможны пятнисто-папулёзная сыпь, энцефалит, очаги некроза в лёгких, коже и головном мозге.
Патологические изменения со стороны сердечно-сосудистой системы развиваются лишь при редких тяжёлых формах заболевания. Характерны приглушение тонов сердца и мягкий систолический шум на его верхушке.
Поражения различных отделов дыхательных путей могут сочетаться с нарушениями со стороны ЖКТ. Возникают боли в животе и дисфункция кишечника (диарея особенно характерна для детей младшего возраста). Увеличиваются печень и селезёнка.
Аденовирусная инфекция чаще поражает детей и лиц среднего возраста. Заболевание в среднем продолжается от нескольких дней до 1 нед, но при длительной задержке вируса в организме возможно рецидивирующее течение, при этом инфекция затягивается на 2-3 нед.
По преобладанию тех или иных симптомов и их сочетанию выделяют несколько форм болезни:
• ОРВИ;
• ринофарингит;
• ринофаринготонзиллит;
• ринофарингобронхит;
• фарингоконъюнктивит (фарингоконъюнктивальная лихорадка);
• конъюнктивит и кератоконъюнктивит;
• пневмония и др.
Осложнения аденовирусной инфекции
Наиболее типичны отиты и гнойные синуситы, обструкция евстахиевой трубы у детей вследствие длительной гипертрофии лимфоидной ткани в глотке, ларингоспазм (ложный круп), вторичные бактериальные пневмонии, поражения почек. Прогноз заболевания обычно благоприятный.
Диагностика Аденовирусной инфекции:
В зависимости от клинической формы аденовирусной инфекции проводят дифференциальную диагностику с гриппом, группой ОРВИ, конъюнктивитами и кератоконъюнктивитами различной этиологии (в том числе дифтерийной), пневмониями, туберкулёзом.
Для аденовирусной инфекции характерны слабая или умеренная интоксикация и полиморфизм клинических проявлений в динамике заболевания: симптомы поражения дыхательных путей (фарингит, ларингит, бронхит), глаз (конъюнктивит, ирит), регионарная или распространённая лимфаденопатия, иногда экзантема, нарушения со стороны ЖКТ, гепатолиенальный синдром.
Лабораторная диагностика аденовирусной инфекции
Гемограмма при аденовирусных инфекциях не имеет существенных изменений, за исключением некоторого повышения СОЭ. Вирусологические исследования, основанные на выделении вируса из носоглоточных смывов, отделяемого глаз при конъюнктивитах (реже из испражнений), сложны и длительны, в широкой практике их не применяют. Обнаружение сывороточных антител проводят с помощью группоспецифичной РСК и типоспецифичных РТГА и РН. При постановке этих реакций с парными сыворотками, взятыми в острый период заболевания и период реконвалесценции, диагностически значимым считают нарастание титров антител не менее чем в 4 раза. Также применяют ИФА с групповым антигеном. Для ориентировочной экспресс-диагностики можно использовать РИФ и метод иммунной электронной микроскопии.
Лечение Аденовирусной инфекции:
При неосложнённом течении заболевания обычно ограничиваются проведением местных мероприятий: назначают глазные капли (0,05% раствор дезоксирибонуклеазы или 20-30% раствор сульфацила натрия). При гнойном или плёнчатом конъюнктивите и кератоконъюнктивите (исключая случаи с изъязвлениями роговицы!) за веко закладывают 1% гидрокортизоновую или преднизолоновую мазь. Рекомендованы витамины, антигистаминные препараты, симптоматические средства.
Тяжело протекающая аденовирусная инфекция требует усиления дезинтоксикационной терапии с внутривенным введением полиионных кристаллоидных и коллоидных растворов. Этиотропные препараты (антибиотики широкого спектра действия) назначают при осложнениях, вызванных вторичной бактериальной флорой, а также лицам преклонного возраста, страдающим хроническими заболеваниями дыхательной системы, и больным с проявлениями иммуносупрессии.
Профилактика Аденовирусной инфекции:
В ряде стран для профилактики во взрослых организованных коллективах применяют живую вакцину из аденовирусов. В Украине иммунопрофилактика не разработана. Широкое использование живых вакцин ограничивает сложившееся мнение о способности аденовирусов вызывать злокачественные трансформации клеток у человека. Рекомендованы общие санитарно-гигиенические мероприятия, хлорирование воды в плавательных бассейнах. В предэпидемический период рекомендовано ограничить общение, ослабленным детям ясельного возраста, подвергшимся риску заражения, показано введение специфического иммуноглобулина и лейкоцитарного интерферона.
К каким докторам следует обращаться если у Вас Аденовирусная инфекция:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Аденовирусной инфекции, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

