Антибиотики от столбняка у животных
Обновлено: 24.04.2024
Возбудитель столбняка будет первым патогенным представителем рода Clostridium, который мы обсудим.
Материалы предназначены исключительно для врачей и специалистов с высшим медицинским образованием. Статьи носят информационно-образовательный характер. Самолечение и самодиагностика крайне опасны для здоровья. Автор статей не дает медицинских консультаций: клинический фармаколог — это врач только и исключительно для врачей.
Автор: Трубачева Е.С., врач – клинический фармаколог
Микробиологические аспекты возбудителя
C.tetani является типичным представителем своего рода – являясь грамположительной палочкой. При этом надо помнить, что культуры молодых клостридий имеют совершенно отчетливые различия от старых.
C.tetani умеет двигаться, и эта способность зависит от количества жгутиков, при этом у молодых форм их больше, старые их теряют и перестают перемещаться.
C.tetani выделяет специфический столбнячный нейротоксин – тетаноспазмин.
C.tetani является облигатным (то есть строгим) анаэробом, что затрудняет его культивирование на питательных средах, так как для работы с этим конкретным возбудителем в частности и клостридиями вообще должна иметься хорошо оснащенная бак. лаборатория с соответствующими питательными средами, оборудованием, обеспечивающим засев и рост в отсутствие кислорода, а также анаэробными анализаторами. То есть это очень дорогостоящий и трудоемкий процесс, который может очень сильно отставать от процесса эпидемического и мало какому лечебному учреждению, особенно в провинции, по карману.
Эпидемиологические аспекты
Где же обитает C.tetani? Везде. Ввиду того, что возбудитель умеет образовывать споры, он очень устойчив во внешней среде, например, выживая до 40 лет в запаянных пробирках в лабораториях. Существует два взгляда на источник столбняка во внешней среде – почвенный и фекальный. Их сторонники столь же непримиримы, как фанаты iOS и Android, хотя истина как обычно где-то посередине, так как высокая плотность населения и животных, помноженная на благоприятные климатические и почвенные условия дадут постоянно действующий и по факту неиссякаемый очаг C.tetani где угодно.
Споры C.tetani устойчивы к кипячению, воздействию низких и очень низких температур (до -60 0 С), что объясняет их наличие в почве в условиях Крайнего Севера, где зиму клостридия проводит в виде споры, а летом превращается в вегетативную клетку. Помимо всего перечисленного, споры устойчивы и к воздействию радиации, что подтвердили исследования почвы в местах ядерных взрывов в Японии.
Антибиотики оказывают исключительно бактериостатическое действие, не влияя ни на споры, ни тем более на токсин и почти не дают никакого клинического эффекта.
Клинические аспекты
C.tetani вызывает столбняк – это острое токсико-инфекционное заболевание с судорожно-паралитическим синдромом и очень высокой летальностью. Заражение может произойти как на улице, и тогда мы можем наблюдать заболевание из двух фаз – бактериальной и токсической, а может быть столбняк как результат раневой инфекции, например, заражение вследствие некачественного оказания медицинской помощи, (постабортный или послеоперационный столбняк), а также столбняк новорожденных (или пупочный столбняк) у детей, родившихся на дому без акушерской помощи.
Главную роль в развитии заболевания играет столбнячный токсин – один из самых мощных биологических ядов (сильнее только ботулотоксин, о котором поговорим отдельно). Состоит из двух компонентов – тетаноспазмина и тетанолизина. Основную роль в развитии столбняка играет тетаноспазмин, который ответственен за клинические проявления, тяжесть заболевания и его исход. Именно тетаноспазмин вызывает классическую триаду столбняка:
В настоящее время столбняк чаще всего развивается после ранений нижних конечностей – уколы, порезы и т. п. при хождении босиком на природе. Инкубационный период может составлять 1-2 недели, но в особо тяжелых случаях клиника разворачивается через 3-5 дней, подтверждая общий принцип развития тяжелого и крайне тяжелого течения инфекционных заболеваний: чем короче инкубационный период, тем тяжелее течение заболевания и хуже его прогноз. Кроме того, столбняк может приехать с политравмой при ДТП, а в зонах военных конфликтов он такое же неизбежное зло, как и газовая гангрена.
Также необходимо помнить об отдельной форме столбняка – пупочном столбняке новорожденных, характерном для младенцев, родившихся вне стен лечебных учреждений, а также о постабортном столбняке как результате криминальных абортов.
Необходимо помнить дифференциальный признак с другими судорожными заболеваниями – при столбняке в судороги не вовлекаются пальцы ни рук, ни ног.
Диагностические аспекты
Диагноз устанавливается по клинической картине и характерному анамнезу, так как мы помним, что основную клинику дает нейротоксин, а не сам возбудитель, и этого токсина нужно чрезвычайно мало. Обнаружить его, конечно, можно, но чаще всего это будет уже после гибели пациента. Поэтому столбняк – это тот случай, когда на первый план в диагностике выходит клиническая картина, а не лабораторные методы.
Чем лечить?
Как упомянуто выше, антибиотики (тетрациклины и метронидазол) умеют только подавлять размножение, но никак не лечить сам столбняк. Более того, EUCAST даже не приводит никаких данных по этому возбудителю (убедится можно тут), поэтому терапия носит исключительно патогенетический характер, то есть используется антитоксическая терапия и тщательная ПХО раны.
Но дело даже не в стоимости препаратов, а в том, что лечение столбняка проводится в самых дорогих отделениях наших стационаров – реанимационных, поэтому столбняк проще предотвратить, чем лечить.
Профилактические аспекты
В заключение хотелось бы сказать, что столбняк до сих пор не потерял и еще очень долго не потеряет своей значимости в структуре заболеваемости и летальности, поэтому помнить о нем необходимо даже в период эпидемий, связанных с другим возбудителем, особенно на фоне приостановленной плановой вакцинации, как это происходит сейчас.
Этиология
Возбудитель болезни тонкая палочка Clostridium tetani. Грамположительный, строгий анаэроб, подвижный. Размеры варьируют в пределах 0,4-0,9 х 3-12 мкм. Спорообразующий. Дифференциальная среда Китта-Тароцци позволяет возбудителю накапливать значительное количество токсина, образовывать муть и издавать запах свойственный жжённому рогу. С добавлением в питательную среду мяса, возбудитель окрашивает его в розовый цвет и размягчает. Желатин разлагает медленно. При микроскопии мазка из культуры, которая выглядит на агаризированной среде как беловато-серая плёнка, микроорганизм похож на тонкие нити. В агарном косяке палочка производит рост в виде ёлки.
Споровая форма возбудителя имеет высокую жизнеспособность. В почве, засохших фекальных массах, на всех предметах защищённых от прямых солнечных лучей, сохраняется более 11 лет. Возбудитель чрезвычайно устойчив к средствам дезинфекции. Раствор соляной кислоты 0,5% убивает споры в течение 30 минут, раствор карболовой кислоты 5% — через 15 минут, 3% формалину для полного обеззараживания необходимо воздействовать 24 часа.
Возбудитель выделяет пять видов токсина, из которых самый опасный тетаноспазмин, который и обуславливает клиническое проявление и гибель животного. Токсин, выделяемый микроорганизмом инактивируется при нагревании выше 70 °С, а также 3% раствором формалина.
Тетаноспазмин, проникая в спинной мозг, способствует повышению нервной возбудимости и вызывает тетаническое сокращение мускулатуры.
Эпизоотология
Источник инфекции больные животные, выделяющие возбудителя во внешнюю среду. Заражение происходит посредством обсеменения спорами раневых поверхностей при родах, кастрациях, травмах, ранах, укусах. Особенно чувствительны новорождённые животные.
Болезнь протекает в виде спорадических случаев. Скрытый период длится от 1 до 3-х недель.
Симптомы
У лошадей острое течение сопровождается ригидностью жевательной мускулатуры, выпадением третьего века, ушные раковины неподвижны, дыхание поверхностное и частое, хвост приподнят, мышцы твёрдые, выделение фекальных масс и мочи затруднено.
Крупный рогатый скот демонстрирует ходульную походку, сильное потоотделение, тонические судороги, тимпанию, жвачка отсутствует. Козы и овцы запрокидывают голову, судорожно сокращают мышцы шеи.
У свиней болезнь проявляется выпадением третьего века, искривлением углов рта, косоглазием. Приём корма затруднён, слизистые оболочки цианотичны. Длительность болезни 3-5 дней, летальность 50-100%.
У собак регистрируется судорожное мышечное сокращение всего тела, конечности вытянуты и сильно напряжены.
У птиц походка напряжённая, крылья не плотно прижаты или опущены, мышцы не напряжены, шея вытянута, клюв плотно сомкнут, гребень и серёжки синюшны, перья сильно взъерошены.
Температура тела у всех животных в пределах нормы, с незначительным повешением за несколько часов до гибели. Резкие звуки, яркий свет, прикосновения вызывают немедленные судороги и сильное потоотделение.
Животные погибают через 3-10 дней.
Диагностика
Диагноз устанавливается на основе эпизоотологической картины и клинических признаков. Для диагностики в лабораторию направляется кусочки тканей и секрет раневой поверхности. Для патологоанатомической диагностики кусочки печени, селезёнку, секрет раневой поверхности. Посев материла проводят на среду Китта-Тароцци.
При дифференциации следует исключить бешенство (отсутствие тризмы, агрессивность, паралич нижней челюсти), ревматизм (болезненность мышц, рефлекторная возбудимость в пределах нормы), отравления стрихнином (особенно у собак при поедании кормовых приманок от грызунов).
Лечение
Как можно раньше вводится противостолбнячная сыворотка, крупным животным 80 000 МЕ, мелким 40 000 МЕ. При экстренной помощи вводят подкожно в дозе 20 000 МЕ, далее продолжают внутривенное введение и в спинномозговой канал.
В зависимости от тяжести проявлений клинических признаков, через 4-5 часов введение повторяют до полного исчезновения рефлекторных судорог.
Раневой поверхности проводят хирургическую обработку. Животным назначается массаж прямой кишки и мочевого пузыря.
В качестве симптоматического средства назначаются клизмы с крахмальными слизями или хлоралгидратом.
Животное определяют в изолированное помещение, обеспечивают обильной подстилкой.
Профилактика
С целью профилактики необходимо тщательное соблюдение асептики и антисептики при хирургических вмешательствах. Предупреждение травматических повреждений является основой противостолбнячного благополучия.
При ранениях, покусах, ушибах с нарушением целостности кожных покровов и загрязнении землёй немедленно применяют специфическую профилактику.
Профилактическую иммунизацию проводят столбнячным концентрированным анатоксином. Применим препарат для клинически здоровых животных всех видов. Полный иммунитет образовывается на протяжении 1 месяца и сохраняется на протяжении 5 лет у лошадей, у остальных животных 1 год.
Плановую профилактику специфическими средствами проводят на конных заводах. Другим животным в неблагополучных хозяйствах.
Забой животных с клиническими признаками столбняка не допускается. При падеже туша и органы сжигаются.
Все виды обследования, вакцинации и лечения Вашего питомца, в том числе экстренная помощь и госпитализацию Вашего питомца.
Токсокароз - зоонозное заболевание, вызванное паразитированием круглых червей и характеризующееся…
Саркома - новообразование, которое характеризуется инфильтративным ростом клеток соединительной…
Фавус (парша) - заболевание грибковой природы, характеризующееся поражениями кожных покровов,…
Травмы головного мозга - патологическое состояние животного, проявившееся в результате механических…
Лишай - собирательное понятие заболеваний наружного покрова тела животного вызванного микроскопическими…
Тепловой удар и солнечный - острое расстройство функций центральной нервной системы в результате…
Тонзиллит - воспалительный процесс, проходящий в нёбных миндалинах, лимфоидных образованиях…
Туляремия - инфекционная болезнь бактериальной природы. Заболеванию подвержены сельскохозяйственные…
Хориоптоз - инвазионное заболевание вызываемое клещами-кожеедами рода Chorioptes. Заболеванию…
Чума крупного рогатого скота - вирусное, высоко контагиозное заболевание, имеющее острое течение…
Блефарит - заболевание воспалительного характера затрагивающее края век. Подвержены болезни…
Синовит - воспалительный процесс проходящий в синовиальной мембране выстилающей капсулу сустава.…
Все виды обследования, вакцинации и лечения Вашего питомца, в том числе экстренная помощь и госпитализацию Вашего питомца.
Рентгенография назначается преимущественно при подозрении на заболевания опорно-двигательного…

Основной фактор, влияющий на развитие липомы у собаки – наследственность. Если у предков животного…

Анемия диагностируется при проведении лабораторных исследований. Хоть анемия и не относиться…
Рвоту у собак владельцы часто путают со срыгиванием (регургитацией). Это два разных понятия,…

Причиной недомогания может выступать воспалительный процесс в области двенадцатиперстной кишки…
Что такое болезнь кошачьих царапин (фелиноз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, дерматолога со стажем в 39 лет.
Над статьей доктора Агапова Сергея Анатольевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Болезнь кошачьих царапин (лихорадка от кошачьих царапин, фелиноз или регионарный небактериальный лимфаденит) — это острая бактериальная зоонозная инфекция, передающаяся преимущественно от кошек. Она характеризуется региональным лимфаденитом (воспалением лимфоузлов), кожной сыпью и иногда поражением глаз, нервной системы и внутренних органов. [1]
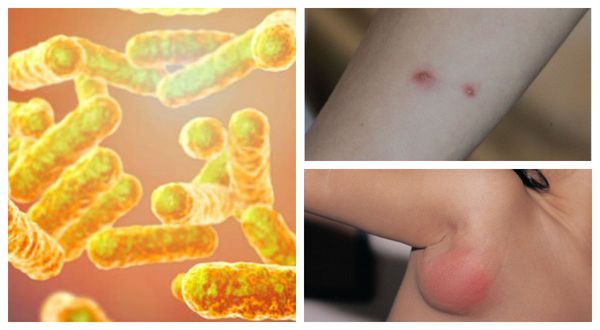
Причиной заболевания является инфицирование бактерией Bartonella henselae (бартонелла хенсели), которая была выделена у людей и млекопитающих и представляет собой мелкую плеоморфную, факультативную, грамотрицательную и внутриклеточную бациллу.
Источники инфекции
Кошки являются естественным резервуаром и переносчиком B. henselae, при этом сами животные от этого не страдают. В ряде исследований, проведённых в США, у 28% обследованных кошек были обнаружены антитела против причинной бактерии, причём из них 56% котят моложе года и 34% кошек от года и старше обладали иммунитетом к бациле. Также исследование показало, что у бездомных кошек (61%) B. henselae в крови выявлялись гораздо чаще, чем у домашних (21%). [2]
Котята моложе 12 месяцев в 15 раз чаще передают инфекцию, чем взрослые кошки, из-за наличия бактерии B. henselae в крови и большей склонностью к нанесению царапин.
Передача инфекции между кошками происходит при укусах кошачьей блохи Ctenocephalides felis или заглатывании их продуктов жизнедеятельности. Поэтому люди, у которых дома есть хотя бы один котёнок с блохами, имеют в 29 раз больше шансов заразиться бацилой, чем те, у чьих животных в шерсти не было блох. [3]
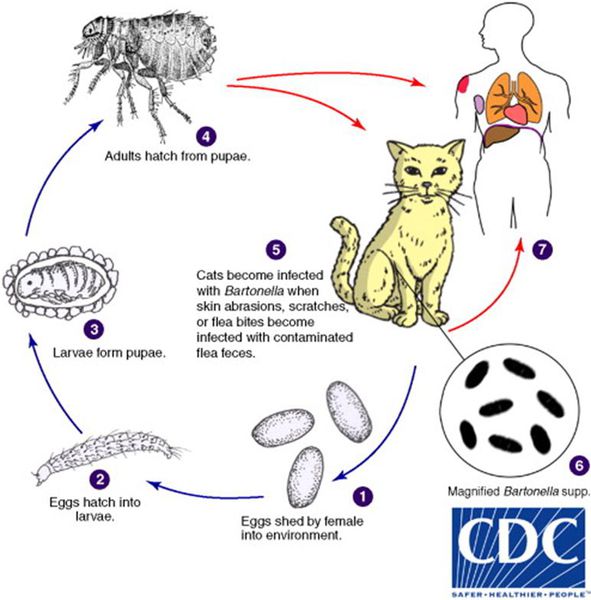
Собаки также являются источником заражения, но гораздо реже, чем кошки — всего в 5% случаев. [4] Также сообщается о единичных случаях возникновения заболевания при контактах людей с морскими свинками, кроликами и обезьянами. [1]
Помимо прочего, доказана роль в передачи инфекции иксодового клеща Ixodes ricinus (собачий клещ), который часто нападают и на людей. [5] Описан случай семейного заражения бартонеллами при их укусах. [6]
Варианты передачи инфекции человеку при укусах кошачьих блох и от человека к человеку не подтверждены. [2]
Пути передачи инфекции:
- Царапины. 75-90% пациентов с фелинозом незадолго до появления заболевания отмечали поверхностную травму кожи при контакте с кошкой. Дело в том, что блохи, находясь на животном, выделяют экскременты, которые содержат бактерии. Когда кошка царапает свою кожу (например, при почёсывании), её коготь загрязняется отходами жизнедеятельности, и в дальнейшем при нанесении травмы человеку происходит передача инфекции. [1]
- Укусы и ослюнения травмированной кожи — связаны с нахождением бактерий в слюне животных. [1]
Распространенность заболевания в мире и в Российской Федерации не известна. Заболеваемость в США среди амбулаторных пациентов составляет приблизительно 9,3 случая на 100 000 человек в год, причём ежегодно регистрируется до 20 000 новых случаев. [7] Примерно 70-90% случаев заболевания происходят в осенние и ранние зимние месяцы. Предполагается, что сезонность связана с повышением рождаемости котят в середине лета и с увеличением заражённости блохами. [8]
Группы риска
Заболевания чаще встречается у людей моложе 18 лет (от 55 до 80% случаев). Это связывают с тем, что именно дети и подростки чаще всего играют с котятами. [9]
Также стоит отметить, что заболевание чаще встречается у мужчин, чем у женщин, в соотношении 3:2. Одной из гипотез, объясняющих более высокую заболеваемость среди мужчин, является тенденция к более грубой игре с котятами и кошками и, следовательно, повышенному риску укусов и царапин. [1]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы болезни кошачьих царапин
Первичный очаг (инокуляция) — наблюдается в 90% случаев и возникает на месте зажившей царапины. В основном располагается на кистях и предплечьях, реже на лице, туловище и ногах. Вначале отмечается эритематозное пятно, которое существует совсем недолго и трансформируется в плоскую папулу синюшно-красного или телесного цвета с чёткими неровными границами. Размером возникшая папула может быть от нескольких мм до 1-2 см в диаметре. Иногда несколько папул расположены линейно по ходу царапины. В некоторых случаях в основании папулы имеется болезненный инфильтрат до 3-5 см в поперечнике. У отдельных пациентов вместо папул возникают пузыри или пустулы. Примерно в половине случаев в последующем формируется эрозивный или язвенный дефект, заживающий с образованием рубца. [10]
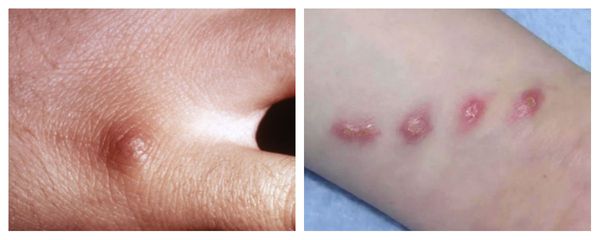
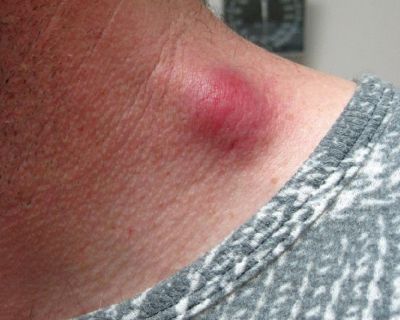
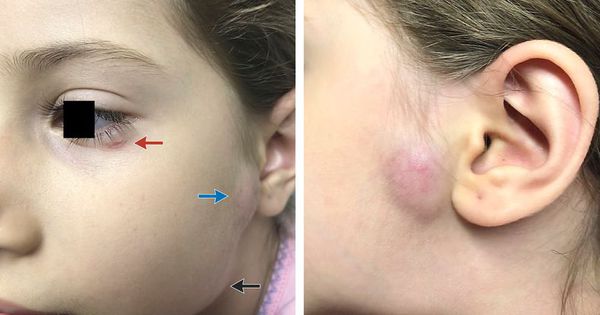
Региональный лимфаденит — основной симптом заболевания. При классической болезни кошачьих царапин регионарная лимфаденопатия возникает через 1-3 недели после появления первичного очага и продолжается до нескольких месяцев. У 85% пациентов поражается одна группа лимфоузлов: чаще всего подмышечные и эпитрохлеарные (46%), в области головы и шеи (26%), а также в паховой области (17,5%). В большинстве случаев воспаляются одиночные лимфоузлы, реже множественные, они могут располагаться как в границах одной анатомической области, так и в нескольких (генерализованная лимфаденопатия — редкое явление).
Поражённый лимфатический узел плотный, подвижный, при пальпации умеренно болезненный, в диаметре может достигать 1-5 см. Кожа над ним гиперемированна. В 10-50% случаев происходит спаивание лимфоузлов с окружающими тканями, их нагноение с образованием густого жёлто-зелёного гноя и последующим вскрытием с образованием язвенного дефекта. [11]
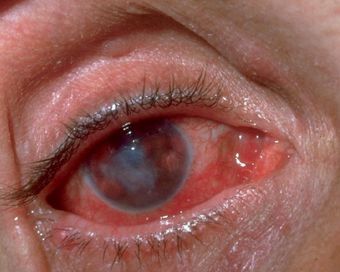
Окулогландулярный синдром Парино — одновременное образование одностороннего гранулематозного конъюнктивита (возникновение гранулём в виде жёлто-белых узелков от 1 до 5 мм) и увеличенного лимфатического узла перед ушной раковиной на той же стороне лица. Встречается в 2-8% случаев и связан с попаданием на конъюнктиву глаза слюны заражённых животных или фекалий блох. Конъюнктивит в течение нескольких недель регрессирует без рубцевания. [12]
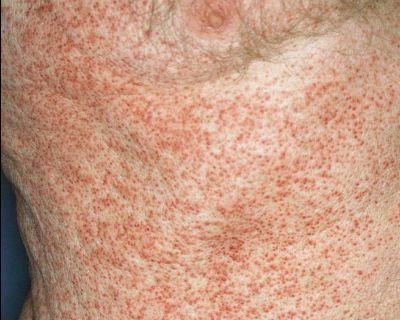
Генерализованная сыпь — скарлатино-, кореподобная или уртикарная сыпь на туловище, реже на конечностях. Наблюдается на фоне общих проявлений. В редких случаях возникает пятнисто-папулёзная сыпь или элементы по типу узловатой эритемы. Высыпания держатся от 2-5 дней до 2-5 недель. [10]
Патогенез болезни кошачьих царапин
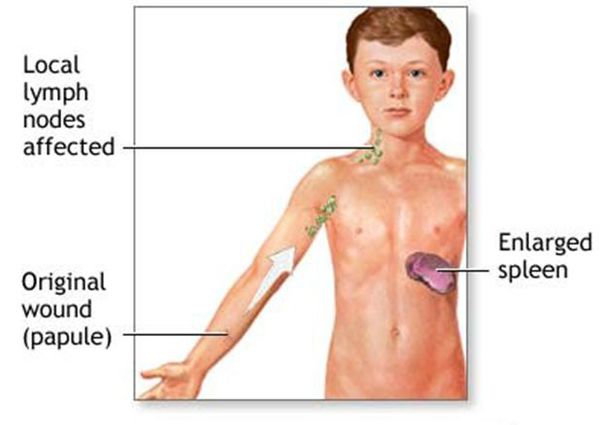
При попадании в организм иммунокомпетентных пациентов Bartonella в местах инокуляции (заражения) вызывает гранулематозный и лейкоцитарно-лимфоцитарный ответ. Инфекция распространяется через лимфатические пути, вызывая воспаление в лимфатических узлах. В некоторых случаях происходит проникновение бактерий в кровь с развитием бактериемии и поражения нервной системы и внутренних органов.
Основным вирулентным агентом считается белок наружной мембраны OMP 43 кДа, который способен связывать эндотелиальные клетки.
Как показывают исследования, B. henselae проявляет более низкую биологическую активность по сравнению с классическими грамотрицательными микробами, что объясняет выживание, внутриклеточный рост и размножение бактерий внутри фагоцитарных клеток.
У пациентов с ослабленным иммунитетом (в частности, ВИЧ-инфицированных) ответ организма на заражение может привести к бациллярному ангиоматозу (избыточному разрастанию сосудов). Стимулировать ангио пролиферацию (появление новых кровеносных сосудов) бактерия B. henselae способна благодаря функции белка адгезина А, который может сцеплять поверхности клеток. [13]
Классификация и стадии развития болезни кошачьих царапин
Международная классификация болезней 10 пересмотра кодирует заболевание как A28.1 Лихорадка от кошачьих царапин.
Клиническая классификация предполагает выделение трёх форм болезни: [10] [14]
- классическая форма (кожно-железистая) — поражение кожи и лимфатических узлов;
- атипичные формы:
- глазной вариант (окуло-гландулярная форма) — поражение глаз;
- неврологический вариант (нейро-гландулярная форма) — поражение нервной системы;
- висцеральный вариант — поражение печени, селезёнки, сердца, реже лёгких и кишечника;
- бациллярный ангиоматоз — тяжёлое течение заболевания у лиц с ослабленным иммунитетом.
Стадии развития заболевания:
- инкубационный период — длится от 5 до 60 дней (в среднем — две недели);
- инокуляция — появление первичного очага, который существует на протяжении нескольких недель;
- стадия регионального лимфаденита — наступает через 1-3 недели после появления первичного очага и длится от нескольких недель до нескольких месяцев;
- регрессирование симптомов — может продолжаться около 3-6 месяцев, иногда дольше.
Осложнения болезни кошачьих царапин
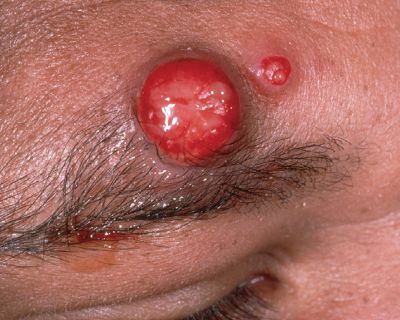
Бациллярный ангиоматоз
Наблюдается у людей с ВИЧ-инфекцией, после трансплантации сердца и почек и очень редко — у иммунокомпетентных лиц. Характеризуется длительной лихорадкой, болями в суставах, снижением массы тела и спленомегалией (увеличением селезёнки). На фоне этих проявлений возникает сыпь в виде: множественных распространённых ангиоматозных (сосудистых) и подкожных узлов, папул, похожих на пиогенную гранулёму, и эритематозных инфильтрированных бляшек диаметром от 1 мм до нескольких см. Течение тяжёлое, часто с летальным исходом. [15]
Подострый эндокардит
У части пациентов наблюдается поражение одного или несколько сердечных клапанов, эндокарда на внутренней поверхности стенок сердца или межжелудочковой перегородке, причем культуральное исследование крови не выявляет бактерий. [16] Это осложнение может сопровождаться повышением температуры, сердечной недостаточностью и одышкой.
Офтальмологические осложнения
Поражения глаз отмечаются у 2-6% пациентов и включают:
- нейроретинит — воспаление сетчатки глаза и зрительного нерва;
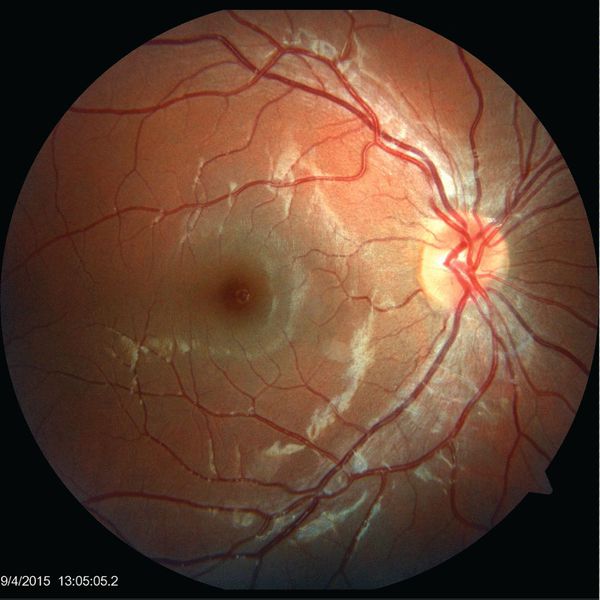
- папиллит — воспаление части зрительного нерва;
- неврит зрительного нерва;
- очаговый или многоочаговый ретинохориоидит — воспаление сосудистой оболочки глаза и сетчатки;
- панувеит — воспаление всех частей сосудистой оболочки галаза;
- окклюзию вен и артерий сетчатки, приводящую к её отслоению. [17]
Неврологические осложнения
Нарушения центральной нервной системы встречаются у 1-2% пациентов и включают атаксию, паралич черепных нервов и деменцию у пожилых людей. У детей обычно возникает энцефалит или асептический менингит. [18]
Гранулематозный гепатит и спленит (острое воспаление селезёнки)
Поражение печени и селезёнки, сопровождается генерализованной лимфаденопатией, длительной волнообразной лихорадкой, повышением уровней аминотрансфераз и множественными и диффузными гипоэхогенными зонами, определяемыми во время ультразвукового исследования и томографии. [19]
Диагностика болезни кошачьих царапин
Постановка диагноза основывается на данных анамнеза (наличие контакта с кошкой), клинических данных (присутствие первичного очага и регионального лимфаденита) и, при необходимости, данных лабораторных исследований:
- Общий анализ крови — при болезни кошачьи царапин обнаруживаются лейкоцитоз, лимфоцитоз и повышенная СОЭ.
- Полимеразная цепная реакция (ПЦР) — определение ДНК возбудителя на основе материала, взятого из первичного очага поражения или при биопсии лимфатического узла и крови. Специфичность данного обследования составляет почти 100%, но его чувствительность колеблется от 43% до 76%. [20]
- Культуральное исследование — посев материала из очагов поражения, аспирата из лимфатических узлов и крови. Специфичность анализа — 100%, чувствительность — 70-80%. [2] Метод требует специальных сред и времени (более трёх недель).
- Серологическое исследование — определение антител к B. henselae в крови методом ИФА (иммуноферментного анализа). Титры IgG менее 1:64 свидетельствуют о том, что у пациента нет текущей инфекции. Титры от 1:64 до 1:256 предполагают возможное наличие инфекции — рекомендовано повторное тестирование через 10-14 дней. Титры, превышающие 1:256, указывают на присутствие активной или недавней инфекции. Положительный тест на IgМ предполагает острое заболевание. [21]
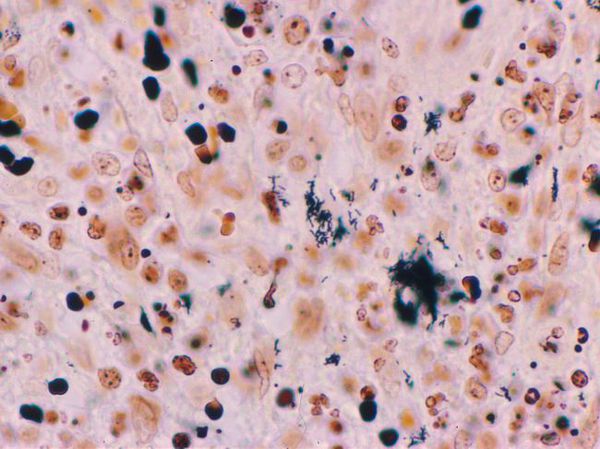
- Биопсия материала из первичного очага поражения — показывает выраженные очаги некроза в дерме, окружённые эпителиоидными и гигантскими клетками и эозинофилами. При окраске по Уортину — Старри определяются мелкие бактерии разной формы.
- Рентгенологическое исследование лимфатических узлов, УЗИ и томография печени и селезёнки — проводятся по показаниям.
- Исследование на ВИЧ-инфекцию и подсчёт количества СD4 клеток в крови — проводят при подозрении на бациллярный ангиоматоз.
Дифференциальная диагностика проводится со следующими заболеваниями:
- бактериальный гнойный лимфаденит, вызванный другими микроорганизмами;
- инфекция, вызванная атипичными микобактериями; ;
- споротрихоз;
- туляремия; ;
- саркоидоз;
- злокачественные новообразования.
Лечение болезни кошачьих царапин
Иногда в случаях стандартного течения заболевания применяют тепловой местный компресс или прибегают к физиотерапевтическому воздействию на область изменённых лимфоузлов (диатермии и УВЧ-терапии). Однако особого терапевтического эффекта эти метода не оказывают, так как большинство случаев фелиноза проходят самостоятельно, без лечения. Поэтому при классической форме болезни никаких действий предпринимать не нужно.
У некоторых пациентов могут развиться осложнения от распространения процесса. В таком случае рекомендовано назначение азитромицина, при применении которого лимфаденит регрессирует быстрее по сравнению с отсутствием лечения: [22]
- для взрослых и детей с весом > 45,5 кг: 500 мг в день, затем по 250 мг в течение четырёх дней;
- для детей с весом ≤ 45,5 кг: 10 мг/кг в первый день, затем по 5 мг/кг в течение четырёх дней.
При необходимости и наличии осложнений могут применяться другие антибиотики: пенициллины, тетрациклины, цефалоспорины и аминогликозиды и их комбинации.
Если есть нагноение, который сопровождается общими симптомами и лихорадкой, то показана аспирация гноя. Это позволит облегчить течение заболевания.
Прогноз. Профилактика
Прогноз благоприятный: при отсутствии осложнений заболевание спонтанно регрессирует без лечения в течение 3-4 месяцев. Тяжёлые формы заболевания встречаются крайне редко.
Меры профилактики, рекомендованные Центрами по контролю и профилактике заболеваний США: [23]

Столбняк – остро протекающая, неконтагиозная раневая токсикоинфекционная болезнь млекопитающих животных, птиц и человека, характеризующаяся повышенной рефлекторной возбудимостью, судорожными тоническими судорогами мышц тела под воздействием токсина возбудителя, бактерии Clostridium tetani.
Восприимчивы к столбняку все млекопитающие. В большей степени лошади, овцы, козы и КРС. Опасна болезнь и для человека. Наиболее восприимчивы молодые животные, особенно чувствительны новорожденные, поскольку часто заражение происходит через пуповину, загрязненную спорами возбудителя.
Источник инфекции – здоровые животные (особенно травоядные). В их кишечнике бактерии размножаются и сохраняются длительное время. С калом возбудитель попадает в почву.
Столбняк регистрируется в виде спорадических случаев. Заражение в естественных условиях происходит в результате попадания спор возбудителя с землей или навозом в раны.
.jpg)
Попав в поврежденные ткани, при благоприятных условиях в отсутствии кислорода споры столбняка начинают размножаться и выделяют токсины. Токсин проникает в спинной и продолговатый мозг и адсорбируется на окончаниях двигательных нейронов. Под влиянием токсина в нервных синапсах высвобождается ацетилхолин, раздражающий нервные клетки. Перевозбуждение последних обусловливает повышенную рефлекторную возбудимость, длительные тетанические (тонические) судороги (ригидность). Сокращения мышц мешают животным нормально питаться, затрудняют работу сердца и легких и вызывают общее истощение организма.
Смерть животного наступает в результате истощения из-за потери энергии организмом, асфиксии и нарушения кровообращения, паралича дыхательного центра и сердца.
Профилактика столбняка
Профилактика столбняка – это, в первую очередь, забота о ваших животных, особенно о молодняке. Профилактика травм, а также правильная и своевременная первичная обработка ран. Обязательным условием является соблюдение гигиенических правил при родах и различных операциях.
На животноводческих фермах животных, как правило, содержат неподалеку друг от друга. Эта, казалось бы, невинная практика, увеличивает содержание возбудителей столбняка в почве. Разумеется, если соблюдать все меры предосторожности, заражение может и не быть.
Кроме того, чтобы заразиться, животные должны быть восприимчивы к возбудителю. Устойчивость к столбняку достигается плановой иммунизацией. Коз, как правило, прививают во время беременности за 4-6 недель до окота. Молодняк прививают в возрасте 4 недель, затем в 6-8 недель, после чего повторять прививки ежегодно.
Для создания активного иммунитета у животных в стационарно неблагополучных пунктах, а также за месяц до кастрации применяют концентрированный столбнячный анатоксин. Иммунитет наступает через 30 дней после иммунизации и сохраняется у лошадей до 5 лет, у животных других видов не менее 1 года.
Лечение столбняка
Лечение столбняка возможно. Больное животное изолируют и помещают в помещение с минимальным количеством нервных раздражителей. Дают легкоперевариваемый корм, если животное не способно есть самостоятельно, делают питательные клизмы с глюкозой, очистительные клизмы и массаж мочевого пузыря. Проводят тщательную хирургическую обработку ран с орошением растворами антисептиков.
Обычно бактерии, вызывающие столбняк, локализуются на ранах. К тому времени, как токсины возбудителя начинают проникать в кровь и вызывают симптомы заболевания, нейтрализовать их уже не так просто. Именно поэтому основное лечение направлено на нейтрализацию уже выработанных токсинов и предотвращение образования новых – то есть борьбу с самим возбудителем болезни.
Для нейтрализации токсинов животным вводится препарат, содержащий антитоксин. Бактерии же можно подавить с помощью антибиотиков. Отлично подойдет для этой цели пенициллин.
Помимо этого, для снятия симптомом и облегчения состояния животных, врач может прописать противосудорожные препараты, а также транквилизаторы и релаксанты, позволяющие снять спазм мышц и общее нервное напряжение.
.jpg)
А теперь немного личного опыта. Расскажем здесь о случае, который произошел с молодой козочкой, заболевшей столбняком, и опыте ее хозяйки по преодолению этой опасной болезни. Рассказывает Элани Паккет:
«Козленка не госпитализировали, а прописали ему лечение дома. Мягкая игрушка – вот на что она была больше всего похожа. Погода в это время была достаточно теплой и мы решили оставить ее в сарае. Однако ни есть из бутылочки, ни пошевелиться козочка не могла. С большим трудом удалось подогнуть под телом козленка передние, более послушные ноги и уложить ее на ночь в таком положении.
На следующее утро я вновь попробовала дать козленку молока из бутылки, но та по-прежнему не могла сосать. Кормить ее было решено капельно, осторожно заливая молоко в приоткрытый рот. Чтобы дать мышцам какую-то нагрузку и не оставить их в одном положении, каждые 3-4 часа мы меняли положение ног и переворачивали козленка на другой бок. Недалеко от ее головы положили небольшой стог сена, прикрыв его тряпкой, чтобы козленок случайно не повредил глаза, если не сможет удержать голову на весу.
На второй день козленку стало хуже, поэтому пришлось изменить курс лечения – ветеринар выписал дополнительную дозу антитоксина и увеличил кратность введения лекарств. И хоть с виду козленок выглядел совершенно спокойным, зная кое-что о столбняке, хозяева подозревали, что он испытывает боль. Четыре дня прошло без видимых изменений.
На шестой день были заметны небольшие улучшения – ноги козленка чуть-чуть начали сгибаться. На восьмой день она уже был в состоянии самостоятельно жевать сено. А с каждым последующим днем улучшения были все заметнее. К концу второй недели она была уже в состоянии сама подняться и лечь. А через месяц уже могла прыгать и бегать вместе с остальными козами.
О другом опасном заболевании - кокцидиозе овец и коз, читайте здесь

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Лечение столбняка должно сопровождатся лечебно-охранительным режимом, который помогает уменьшить частоту судорожных приступов. Пациентов размещают в отдельных палатах, максимально изолируя от внешних раздражителей, способных провоцировать судороги.
Большое значение имеет полноценное энтеральное (зондовое) и/или парентеральное питание специальными питательными смесями: нутризонд, Isocal HCN, Osmolite HN, Pulmocare, концентрированными растворами глюкозы (10-70%), смесями аминокислот и жировыми эмульсиями. Питание осуществляется из расчёта (учитывая большие энерготраты при судорогах и высокой температуре) 2500-3000 ккал/сут.
Этиотропное лечение столбняка весьма ограничено. Проводят хирургическую обработку ран, чтобы удалить нежизнеспособные ткани, инородные тела, вскрыть карманы, создать отток раневого отделяемого, что предотвращает дальнейшую выработку токсина возбудителем. Перед обработкой рану обкалывают противостолбнячной сывороткой в дозе 1000-3000 ME. Хирургические манипуляции производятся под общим наркозом, чтобы избежать приступов судорог.
Для нейтрализации циркулирующего экзотоксина вводят внутримышечно однократно 50-100 тыс. ME противостолбнячной очищенной концентрированной сыворотки или, что предпочтительнее. 900 ME противостолбнячного иммуноглобулина. На фиксированный в тканях токсин не удаётся воздействовать никакими средствами. По данным ряда авторов, ни раннее, ни повторное назначение этих препаратов не предупреждает развития тяжёлых форм и летального исхода болезни. поэтому важную роль играют патогенетические методы терапии.
При среднетяжёлом и тяжёлом течении столбняка необходимо назначать миорелаксанты, поэтому больных сразу переводят на ИВЛ. Предпочтительно использовать антидеполяризующие миорелаксанты длительного действия: тубокурарина хлорид 15-30 мг/ч, алкурония хлорид 0,3 мг/(кг-ч), пипекурония бромид 0,04-0,06 мг/(кг-ч), атракурония безилат 0,4-0,6 мг/(кг-ч). Поскольку ИВЛ проводится в пролонгированном режиме (до 3 нед), целесообразно использовать трахеостомию и современную дыхательную аппаратуру с системами высокочастотной вентиляции и положительного давления на выдохе.
Помимо этого, необходимо использовать противосудорожное лечение столбняка. При лёгких и среднетяжёлых формах болезни пациентам парентерально вводят нейролептики (аминазин до 100 мг/сут, дроперидол до 10 мг/сут), транквилизаторы (диазепам до 40-50 мг/сут), хлоралгидрат (до 6 г/сут. в клизмах). Их применяют как изолированно, так и в сочетании с наркотическими анальгетиками (нейролептаналгезия), антигистаминными препаратами (дифенгидрамин 30-60 мг/сут, прометазин и хлорпирамин 75-150 мг/сут), барбитуратами (тиопентал натрия и гексобарбитал до 2 г/сут). Указанные суточные дозы препаратов вводят внутримышечно или внутривенно в 3-4 приёма. Комбинированное введение препаратов потенцирует их эффект. Показан приём бета-адреноблокатор (пропранолол, бисопролол, атенолол), уменьшающих влияние симпатической нервной системы. При применении миорелаксантов необходимо использовать противопролежневые матрацы и проводить регулярный массаж грудной клетки, чтобы уменьшить вероятность развития пневмоний.
Антибиотики следует назначать больным с тяжёлыми формами столбняка для профилактики и лечения пневмоний и сепсиса. Предпочтение отдают полусингетическим пенициллинам (ампициллин + оксациллин 4 г/сут, карбенициллин 4 г/сут), цефаласпоринам II и III поколений (цефотаксим, цефтриаксон в дозе 2-4 г/сут, цефуроксиу 3 г/сут), фторхинолонам (ципрофлоксацин, левофлоксацин 0.4 г/сут) и другим антибиотикам широкого спектра действия.
При тяжёлом течении болезни для борьбы с гиповолемией показана инфузионное лечение столбняка (кристаллоиды) под контролем гематокрита, параметров гемодинамики, таких, как центральное венозное давление, давление заклинивания лёгочных капилляров, сердечный выброс, общее периферическое сопротивление сосудов. Показано назначение средств, улучшающих микроциркуляцию (пентоксифиллин, никотиновая кислота) и уменьшающих метаболический ацидоз (раствор натрия гидрокарбоната в расчётных дозах). Эффективно использование гипербарической оксигенации, иммуноглобулинов - иммуноглобулина человека нормального (пентаглобин) и метаболических средств (большие дозы водорастворимых витаминов, триметазидин, мельдоний, анаболические стероиды). При длительной ИВЛ на первый план выходят вопросы ухода за больным.
Читайте также:

