Антидот применяемый при отравлении противотуберкулезными препаратами
Обновлено: 19.04.2024
Эта группа препаратов включает лекарственные и другие средства, которые используются при проведении различных методов детоксикации. Детоксикация представляет собой комплекс лечебных мероприятий, проводимых с целью прекращения воздействия токсичных веществ и их удаления из организма. Достижению этой цели служит большое число методов, направленных на стимуляцию естественной детоксикации, а также проведение искусственной и антидотной дезинтоксикационной терапии.
К методам, направленным на усиление физиологической детоксикации, относятся очищение ЖКТ, форсированный диурез, регуляция активности ферментов, создание гипер- или гипотермии и др. При их проведении используются рвотные и слабительные средства, препараты, обеспечивающие водно-электролитную нагрузку, осмотические диуретики и салуретики, а также средства из других фармакологических групп. Следует отметить, что стимуляция естественных механизмов детоксикации возможна только при условии сохранения функции элиминирующих систем организма.
Искусственная детоксикация базируется на использовании процессов разведения, диализа и сорбции. К методам ее проведения относятся аферетические (разведение и замещение крови (лимфы), диализные и фильтрационные (гемо-, плазмо-, лимфодиализ, ультра- и гемофильтрация, перитонеальный и кишечный диализ и др.), сорбционные (гемо-, плазмо- и лимфосорбция, энтеросорбция и др.) и методы физиогемотерапии (УФ-облучение и магнитная обработка крови). Реализация методов искусственной детоксикации предполагает использование большого числа фармакологических средств, относящихся к крове- и плазмозаменителям, диализирующим растворам, адсорбирующим средствам — сорбентам и др.
Особое место в комплексе дезинтоксикационных мер занимает использование антидотов. Антидотом, согласно определению экспертов Международной Программы Химической Безопасности ВОЗ, является препарат, обладающий способностью устранять или ослаблять специфические эффекты ксенобиотика за счет его иммобилизации, в т.ч. хелатообразователями, уменьшения концентрации (например, адсорбентами) или противодействия на уровне эффективных систем (фармакологические антагонисты).
Учитывая, что специфические антидоты существуют для небольшого числа ксенобиотиков, а механизм антидотного действия сложен и разнообразен, систематизация антидотных средств носит условный характер. В клинической токсикологии считается целесообразным выделение следующих групп антидотов:
1. Адсорбенты, действие которых базируется на физических процессах (уголь, смола и др.). Так, 1 г активированного угля сорбирует до 800 мг морфина или 700 мг барбитала или 300–350 мг других барбитуратов или этанола.
2. Химические (токсикотропные), обезвреживающие яд в результате химической реакции (восстановители, окислители, хелатообразователи и т.д.).
Хелатообразователи используют при отравлении металлами и металлоидами. Кальций динатриевая соль этилендиаминтетраацетата образует стабильные комплексы с двух- и трехвалентными металлами (свинец, кадмий, медь, цинк), которые выводятся почками. Дефероксамин является хелатообразователем для иона железа (Fe 3+ ), а Д-пеницилламин (монотиоловый хелатообразователь) — для ионов меди, свинца, висмута и мышьяка. Унитиол образует меркаптаны — комплексы с тяжелыми металлами, связанными с тиоловыми ферментами (способствует извлечению тяжелых металлов из тканей).
3. Антидоты, образующие в организме соединения с высоким сродством к токсиканту (амилнитрит, Метиленовый синий, нитрит натрия). Эти средства применяют при отравлении метгемоглобинообразователями, в т.ч. цианидами. Метиленовый синий в плазме частично превращается в обесцвеченную лейкометиленовую форму, способную восстанавливать трехвалентное железо метгемоглобина в двухвалентное, т.е. превращать метгемоглобин в гемоглобин.
4. Биохимические (метаболические, токсико-кинетические), обладающие способностью модифицировать метаболизм яда. Этанол, вступая в быстрое взаимодействие с алкогольдегидрогеназой, препятствует превращениям метанола и этиленгликоля и образованию из них токсических метаболитов. Ацетилцистеин предотвращает формирование гепатотоксического метаболита парацетамола при передозировке или длительном назначении последнего.
5. Фармакологические антагонисты, конкурирующие с ядом в действии на ферменты, рецепторы и физиологические системы. Лекарственные средства этой группы относятся преимущественно к синаптотропным препаратам с антагонистическим типом действия. Представителями специфических антагонистов являются флумазенил (отравление бензодиазепинами), атропин (передозировка м-холиномиметиков, отравление фосфорорганическими соединениями), эсмолол (передозировка агонистов бета-адренорецепторов), налорфин и налоксон (передозировка агонистов опиатных рецепторов). К группе фармакологических антагонистов также относятся аминостигмин, глюкагон, метоклопрамид, пиридоксин, тиамин, инозин и др. Использование фармакологических антидотов позволяет купировать многие, но не все симптомы интоксикации, т.к. антагонизм обычно является неполным. Кроме этого, конкурентный характер антагонизма предполагает назначение антидотов в больших дозах, превышающих концентрацию вещества, вызвавшего отравление, что может сопровождаться развитием дополнительных побочных эффектов.
Антидотная терапия высокоэффективна на ранней токсикогенной фазе острых отравлений (при условии достоверного клинико-лабораторного диагностирования вида интоксикации) и играет существенную роль в предупреждении состояний необратимости при острых отравлениях.
6. Иммунологические антидоты. Антитоксическая иммунотерапия имеет наибольшее значение при отравлениях животными ядами, укусах змей и насекомых. Она проводится с использованием антитоксических сывороток (противозмеиная, противокаракуртовая и т.д.). В последние годы нашла применение моновалентная антидигоксиновая сыворотка при отравлении дигоксином. Недостатками этой группы антидотов является невысокая эффективность при позднем назначении (через 3–4 ч после отравления) и возможность развития анафилаксии.
Отравление изониазидом (гидразидом изоникотиновой кислоты, ГИНК) и его побочные эффекты
Изониазид (гидразид изоникотиновой кислоты — ГИНК) представляет собой основное средство для лечения активного туберкулеза, а также предпочтительное профилактическое средство при положительных кожных туберкулиновых пробах.
Пероральная передозировка этого вещества приводит к серьезным отравлениям вплоть до летального исхода. Последний бывает результатом непроходящих судорог или чрезмерной седатации, часто применяемой для купирования припадков. Клиническая триада передозировки ГИНК включает рецидивирующие припадки, резистентные к обычным противосудорожным агентам, метаболический ацидоз, часто не устраняемый бикарбонатом натрия, и кому.
Передозировку изониазида следует подозревать во всех случаях не объяснимых иными причинами метаболического ацидоза и судорог. Предпочтительным средством лечения такой интоксикации (припадки, ацидоз, кома) является пиридоксин, вводимый из расчета 1 г на каждый грамм предположительно принятого внутрь количества ГИНК. Как эффективные методы удаления ГИНК из организма зарекомендовали себя гемодиализ, перитонеальный диализ, гемоперфузия и обменное переливание крови, хотя применяют их редко. Передозировки изониазида отмечались у американских индейцев, среди которых широко распространены туберкулез и самоубийства.
а) Токсичная доза. Однократный прием внутрь 1,5 г (5 таблеток по 300 мг) изониазида может вызвать интоксикацию у взрослого человека. Единовременный прием 2—3 г токсичен в большинстве случаев. Доза 3 мг/кг обусловила у одного эпилептика эпилептический статус с летальным исходом. Единовременный прием 6—10 г (20—30 таблеток по 300 мг) чреват тяжелым отравлением и смертью.
Без лечения однократная пероральная доза 10—15 г и более часто приводит к гибели взрослого человека. У некоторых пациентов припадки наблюдаются после приема дозы 35—40 мг/кг, а доза 80—150 мг/кг индуцирует припадки с высокой смертностью. Согласно имеющимся данным, к развитию эпилептического статуса приводили дозы от 900 мг до 40 г.
б) Токсикокинетика изониазида:
- Всасывание. Изониазид всасывается в желудочно-кишечном тракте и из участков внутримышечной инъекции. Пиковые плазменные уровни 1—7 мкг/мл достигаются через 1—2 ч. Концентрации ГИНК в плазме у "быстрых инак-тиваторов" составляют 20—50 % от наблюдаемых у "медленных инактиваторов". С белками связывается 10 % лекарства.
- Распределение. Изониазид распределяется по всем жидкостям и тканям тела. Его кажущийся объем распределения соответствует 0,6 л/кг. Пиковый уровень в ликворе в 10 раз ниже, чем в сыворотке.
- Выведение. В исходном состоянии может выводиться до 90 % изониазида и его метаболитов. Полное выведение происходит за 24 ч. Менее 10 % поступает в желчь. Период полужизни в плазме у нормальных людей варьирует от 1 до 4 ч, у пациентов с одной почкой — от 1 до 7 ч, у "медленных ацетиляторов" составляет 2—4 ч, а у "быстрых ацетиляторов" — 0,7 ч. Изониазид инактивируется в печени. Его почечный клиренс — 41 мл/мин.
в) Беременность и лактация. Применяемый во время беременности изониазид появляется в крови плода. В грудном молоке его обнаруживают в концентрациях 0,6—1,2 мг/100 мл через 1 — 10 ч после приема кормящими матерями 5—10 кг/кг. Это соответствует уровню изониазида в плазме.

г) Клиническая картина отравления изониазидом.
- Регулярное применение. Длительный прием доз ГИНК, превышающих терапевтические, чреват развитием симптомов хронического отравления. Ранними тревожными признаками служат тошнота и рвота, однако припадки иногда начинаются и без таких проявлений острой интоксикации изониазидом, как кома, тяжелый метаболический ацидоз и гипергликемия.
- Изониазидассоциированный гепатит:
1. Распространенность. Гепатит возникает у 0,46 % пациентов, получающих ГИНК в качестве профилактического средства. Вероятность его развития выше с возрастом; у лиц, регулярно потребляющих этанол; а также при одновременном лечении фенобарбиталом или рифампином, хотя это точно не доказано.
2. Клинические признаки. Продромальными клиническими симптомами могут быть неопределенные желудочно-кишечные жалобы на анорексию, тошноту, рвоту и дискомфорт в области живота. Однако даже при существенно повышенных уровнях аминотрансфераз пациенты иногда остаются бессимптомными. Затем возможны лихорадка, озноб, сыпь, крапивница, потемнение мочи, глинистый цвет кала, диарея, недомогание, повышенная утомляемость, боли в суставах и мышцах.
3. Мониторинг. У всех получающих изониазид пациентов следует периодически определять сывороточные уровни трансаминаз, особенно часто — у лиц, регулярно потребляющих этанол, уже страдавших от печеночного заболевания и принимающих другие потенциально гепатоток-сичные агенты. Если уровень трансаминаз в 2—3 раза превышает норму, ГИНК необходимо отменить.
д) Лечение отравления изониазидом:
- Стабилизация состояния:
1. Припадки. Припадки могут спонтанно начаться уже на ранней стадии интоксикации, поэтому индуцировать рвоту у симптоматических пациентов до специфического лечения (пиридоксин, диазепам) не рекомендуется. Диазепам (повышает активность гамма-аминомасляной кислоты в головном мозге, при купирований припадков действует синергически с пиридоксином) вводят в дозе 5—10 мг в крупную вену со скоростью 5 мг/мин; затем эту вену промывают 5 % водным раствором декстрозы (Д5В) или изотоническим физиологическим раствором с 5 % декстрозы (Д5ИФР).
Если судороги продолжаются, такую же дозу диазепама можно повторно ввести через 10—20 мин. Поскольку этот агент слабо растворим и легко выпадает в осадок, его препарат не следует вводить через внутривенный катетер и смешивать с другими терапевтическими растворами.
Необходимо обеспечить надежное поступление воздуха в легкие. При тяжелых припадках показана эндотрахеальная интубация. Пациентам с притупленной чувствительностью или в бессознательном состоянии вводят эндотрахеальную трубку с надувной манжетой. Коматозных пациентов после интубации кладут на левый бок головой вниз (поза Тренделенбурга) и делают им гастральную аспирацию при вспомогательном дыхании. После восстановления адекватной вентиляции и нормального кровообращения дыхательный объем должен составлять 10—15 мл/кг. При угнетенном дыхании может потребоваться подключение автоматического дыхательного аппарата.
Начинают внутривенное введение Д5В или Д5ИФР.
2. Ацидоз. Если ацидоз резистентен к специфической терапии (пиридоксин, диазепам, вливание жидкости), вводят внутривенно ударную дозу бикарбоната натрия 44— 88 мэкв/л. Нельзя смешивать этот препарат с раствором пиридоксина. Ведут мониторинг электрокардиограммы и наблюдение за возможными признаками гипо- или ги-перкалиемии.
- Очистка пищеварительного тракта. Бессимптомные пациенты, принявшие внутрь потенциально токсичное количество изониазида, после индукции рвоты сиропом ипекакуаны и введения активированного угля и слабительных средств должны наблюдаться не менее 4 ч, поскольку интоксикация часто развивается по истечении латентного периода. Если спустя более 4 ч после перорального приема изониазида в дозе ниже 20 мг/кг (1,5 г у взрослого) точно установлено, что отравления не произошло, как правило, достаточно только внимательного наблюдения.
Если у пациента были припадки и он находится в постиктальном состоянии, его дыхательные пути защищены (эндотрахеальная интубация) и уже введен пиридоксин, желудок можно опорожнить путем промывания, направив полученную при этом жидкость на токсикологическое исследование. После опорожнения желудка необходимо применить активированный уголь и слабительные средства.
- Усиление выведения. Поскольку изониазид очень слабо связывается с белками, а его объем распределения низок, это вещество в принципе хорошо удаляется посредством диализа, однако из-за короткого периода полужизни и наличия эффективного антагониста (пиридоксина) необходимость в такой процедуре возникает редко. Если применяется перитонеальный диализ, к используемой для него жидкости можно добавить пиридоксин. Гемоперфузия бывает полезна с точки зрения уменьшения периода полужизни изониазида и его сывороточной концентрации. Обменное переливание крови с успехом применялось у детей.
Экстракорпоральное выведение рекомендуется при серьезной интоксикации, обычно после того, как другие меры (введение пиридоксина, очистка пищеварительного тракта, инфузионная терапия, применение бикарбоната) оказались неэффективными или у пациента тяжелая почечная недостаточность.
В ряде случаев применялся форсированный диурез (вливание жидкостей или фуросемид), обеспечивавший выделение мочи со скоростью 3—6 мл/кг в час, однако его польза точно не установлена. Эта процедура требует большой осторожности в связи с опасностью перегрузки организма водой или развития электролитного дисбаланса.
- Антидоты изониазида. Если существуют сомнения по поводу того, что конвульсии и кома обусловлены передозировкой изониазида, рекомендуется ранняя терапевтическая проба с внутривенным введением пиридоксина, которая относительно безопасна и потенциально полезна. Пиридоксин надо применять при подозрении на передозировку изониазида или ее подтверждении даже без припадков у пострадавшего. Оптимальная доза антидота должна быть по крайней мере равна максимальному предполагаемому количеству принятого внутрь изониазида. Пиридоксин используют в виде 5 или 10 % водного раствора и вводят внутривенно в течение 5 мин (5 г/мин в 50 мл), повторно вводя эту дозу с интервалами 5—20 мин в случае сохранения коматозного состояния или судорог.
Пиридоксин продается во флаконах в концентрации 1 г/10 мл.
Если принятая внутрь доза изониазида неизвестна, сначала надо ввести 5,0 г пиридоксина, а затем с интервалами 30 мин еще по 5 г, пока не прекратятся припадки или пациент не придет в сознание. Пиридоксин нельзя смешивать в бутылке для внутривенного введения с бикарбонатом натрия. Когда судороги купированы, индуцированный припадками лактат-ацидоз пройдет спонтанно и бикарбонат натрия может вообще не понадобиться.
Слишком высокая доза пиридоксина способна вызвать тахипноэ, аномалии постуральных рефлексов, паралич и судороги. Пациенты с передозировкой изониазида переносили без побочных эффектов до 52 г антидота внутривенно. В одном исследовании не отмечено отрицательных последствий при дозах пиридоксина 70— 357 мг/кг. Его раствор концентрацией 5 % или 10 % (масса/объем) можно готовить в Д5В, пропущенном через фильтр с диаметром пор 0,45 мкм, и вливать непрерывно в течение 30—60 мин.
- Поддерживающая терапия при отравлении изониазидом:
1. Аспирационный пиевмонит. Для обеспечения адекватного глубокого дыхания после эндотрахеальной интубации назначают вентиляцию с перемежающимся положительным давлением.
2. Гипотензия. Посредством инфузионной терапии восстанавливают внутрисосудистый объем.
3. Гипергликемия. Следует учитывать риск диабетического ацидоза.
4. Задержка мочи. Катетеризуют мочевой пузырь и следят за поступлением и выведением жидкости.
5. Прочие меры. Определяют газовый состав артериальной крови, сывороточные электролиты, мочевинный азот, глюкозу и креатинин в крови, проводят клинический анализ последней, а также исследуют печеночную функцию. Готовят кровь для типирования и перекрестной пробы, чтобы в случае необходимости немедленно начать гемодиализ. Впрочем, при использовании пиридоксина последний требуется редко.
Ведут мониторинг электроэнцефалограммы (припадки), кровяного давления, пульса, дыхания, мочи (сахар, ацетон, альбумин), сывороточных электролитов, зрения, неврологического состояния, печеночной и почечной функций (аминотрансферазы, азот мочевины крови, креатинин), газового состава артериальной крови и ясности сознания.
Пациента госпитализируют до нормализации печеночной функции, электролитного состава и электроэнцефалограммы, возвращения неврологических показателей к доинтоксикационному уровню и исчезновения признаков метаболического ацидоза.
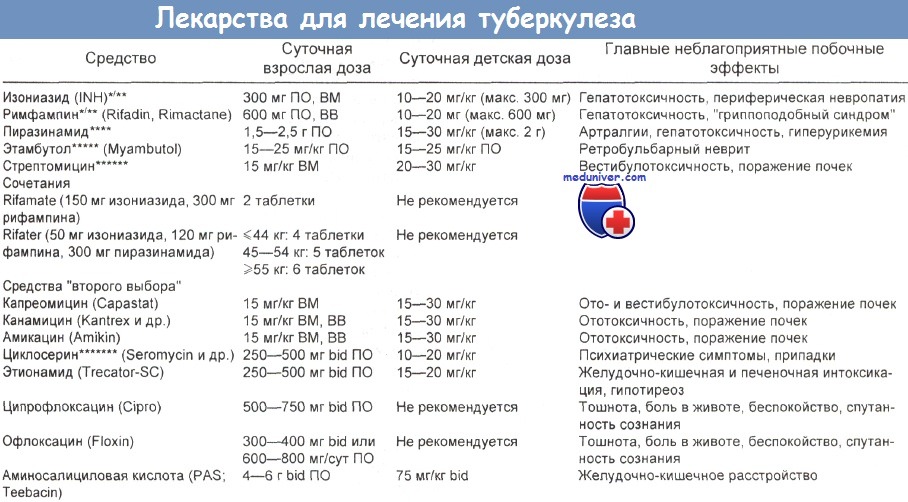
bid — два раза в день; ВВ — внутривенно; ВМ — внутримышечно; ПО — перорально.
*Существуют также внутривенные препараты изониазида и рифампина.
** Для прерывистого лечения после нескольких недель или месяцев ежедневно используют взрослую дозу 15 мг/кг (макс. 900 мг) 2 раза в неделю.
Для профилактики невропатии при неполноценном питании, беременности, ВИЧ-инфекции, алкоголизме или диабете больным дают 10— 25 мг пиридоксина.
*** Для прерывистого лечения после нескольких недель — месяцев ежедневно используют дозу 600 мг 2 раза в неделю.
**** Для прерывистого лечения после нескольких недель — месяцев ежедневно используют дозу 2,5—3,5 г 2 раза в неделю.
***** Обычно не рекомендуется детям в возрасте до 6 лет, поскольку у них невозможен мониторинг остроты зрения. Некоторые врачи назначают 25 мг/кг в сутки в первые 1—2 мес или дольше, если организм невосприимчив к изониазиду.
При почечной гипофункции дозу снижают. Для прерывистого лечения после нескольких недель — месяцев ежедневно используют дозу 50 мг/кг 2 раза в неделю.
****** фирма Pfizer (800-254-4445) предлагает бесплатно врачам, поликлиникам и больницам.
Если ежедневно принимаются пероральные средства, стрептомицин обычно назначают 5 раз в неделю (доза 15 мг/кг, макс. 1 г) в первые 2—12 нед, а затем (по показаниям) 2—3 раза в неделю (доза 20—30 мг/кг, макс. 1,5 г).
У пациентов в возрасте старше 40 лет дозу снижают до 500—750 мг 5 раз в неделю, а затем 20 мг/кг 2 раза в неделю. Некоторые клиницисты рекомендуют снижать дозу, начиная с возраста не 40, а 60 лет. При почечной гипофункции дозу также снижают.
******* Некоторые специалисты рекомендуют назначать 50 мг пиридоксина на каждые 250 мг циклосерина для снижения риска отрицательных неврологических эффектов.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Антидоты (противоядния) для лечения отравлений и их запасы в больницах
Антидоты, т. е. противоядия, могут спасти человеку жизнь. Они способны облегчить последствия отравления и уменьшить расходы на лечение, сократив его продолжительность. Некоторые антидоты (например, налоксон, флумазенил) дают быстрый и сильный клинический эффект.
Другие не действуют на все проявления определенной интоксикации (например, хелатирующие средства), а ограниченное количество таких веществ лишь способствует выздоровлению, не проявляя специфической антидотной активности (например, диазепам при отравлении фосфорорганическими веществами). По этическим соображениям контролируемых клинических исследований в этой области проводилось мало. Антидоты — это биологически активные вещества, они часто индуцируют нежелательные реакции (например, налоксон, флумазенил).
Meredith и соавт. составили список антидотов и других веществ, полезных при лечении отравлений. Похоже, в отношении этих веществ существуют определенные национальные традиции (например, 4-диметиламинофенол применяют при цианидной интоксикации в Германии, а во Франции в данном случае предпочитают гидроксокобаламин, силибинином лечат аманитиновые отравления в Австрии и Германии), однако большинство антидотов благодаря широкому распространению специальной информации (медико-токсикологическая литература, национальные и международные конференции) используется практически повсеместно.
Доступность ряда антидотов (например, гидроксокобаламина в США) ограничена из-за государственной регламентации их использования, остутствия экономических стимулов у производителей и недостатка соответствующих контролируемых исследований.
Некоторые противоядия, широко применяемые в первые часы лечения больного с передозировкой, антидоты против кардиотоксичных препаратов и ядов приведы в таблицах ниже.
Комитет по острой и интенсивной терапии Американской академии клинической токсикологии предложил для региональных центров лечения отравлений правила оценки контролируемых ими медицинских учреждений, в том числе количественные рекомендации по адекватным обычно используемым антидотам.
Всемирная организация здравоохранения (ВОЗ) в рамках Международной программы по химической безопасности (МПХБ) и с помощью Комиссии Европейского Экономического Сообщества (ЕЭС) приступила к выпуску всеобъемлющей серии публикаций, посвященных оценке антидотов. Национальный капитолийский центр предложил список с указанием количества используемых при лечении отравлений средств, рекомендуемых для отделений неотложной медицинской помощи или аптек

Средства, применяемые для профилактики всасывания ядов, усиления их выведения или купирования симптомов их действия:
A. Рвотные средства:
Апоморфин
Ипекакуана
Б. Слабительные средства и растворы для полного промывания кишечника:
Цитрат магния
Сульфат магния
Маннитол
Сульфат натрия
Сорбитол
Жидкости для полного промывания кишечника
B. Средства, изменяющие рН мочи:
Хлорид аммония Аргинингидрохлорид
Соляная кислота
Бикарбонат натрия
Г. Средства, препятствующие всасыванию токсинов в желудочно-кишечном тракте:
- Активированный уголь. (Большинство отравлений) наперстянка, кумарин, кепон
- Фулперова земля. Паракват, дикват, калий, медь, ферроцианид
- Симетикон. Пенообразующие детергенты
- Бикарбонат натрия. Железо, ртуть, фосфорорганические соединения
- Сульфат натрия. Свинец, висмут, барий
- Крахмал.
Д. Средства, препятствующие поглощению ядов кожей и/или ее повреждению:
- Гель глюконата кальция: плавиковая кислота
- Макрогол 400: фенол
* Приведены некоторые терапевтические средства, не являющиеся антидотами, согласно общепринятому определению, но приближающиеся к ним в связи с той важной и иногда специфической ролью, которую они играют при лечении отравлений.
На практике они применяются очень часто как при отравлениях, так и в других клинических ситуациях.
Их эффективность, как правило, не вызывает сомнений: большинство входит в набор средств, обязательных для отделений неотложной помощи. * Дозы для взрослых.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
К.В. МУЗУРОВ, Ю.Ш. ХАЛИМОВ, А.В. ФОМИЧЕВ, О.В. ВЕТРЯКОВ
Военно-медицинская академия им. С.М. Кирова, 194044, г. Санкт-Петербург, ул. Боткинская, д. 17, лит. А
В статье рассматриваются клинические аспекты острого отравления изониазидом ― противотуберкулезным препаратом первого ряда. Острые интоксикации данным препаратом проявляются повторяющимися генерализованными тонико-клоническими судорогами, тяжелым метаболическим ацидозом и комой. В статье описан клинический случай тяжелого острого отравления изониазидом с суицидной целью, который сопровождался всеми классическими проявлениями ― судорогами, угнетением сознания и ацидозом. 29-летняя женщина поступила в стационар с угнетением сознания и приступами судорог, после употребления 7,5 г изониазида. Экспозиция составила 2,5 часа. Пациентке был проведен комплекс лечебных мероприятий, включающий зондовое промывание желудка, введение энтеросорбента, форсированный диурез, антидотная, симптоматическая и патогенетическая терапия. В результате проведенного лечения пациентка была экстубирована через 14 часов после отравления. Осложнений со стороны органов и систем выявлено не было. Пациентка полностью восстановилась.
Ключевые слова: изониазид, передозировка, отравление, судороги, ацидоз, угнетение сознания.
K.V. MUZUROV, Yu.Sh. KHALIMOV, A.V. FOMICHOV, O.V. VETRYAKOV
Military Medical Academy named after S.M. Kirov, 17/A Botkinskaya St., Saint-Petersburg, Russian Federation, 194044
Suicidal Isoniazid poisoning: case report
The article deals with the clinical aspects of acute poisoning with isoniazid ― primary anti-TB drug. Acute intoxication with the drug is manifested in repeating generalized tonic clonic seizures, severe metabolic acidosis and coma. This article describes a clinical case of severe acute poisoning with isoniazid with suicidal purpose, which was accompanied by all the classic symptoms ― convulsions, depression of consciousness and acidosis. After ingesting 7,5 g of isoniazid, a 29-year-old female was transferred to a hospital with depression of consciousness and convulsive attacks. The exposure lasted for 2.5 hours. The patient underwent a complex of therapeutic measures, including probe gastric lavage, introduction of enterosorbent, forced dieresis, antidotal, symptomatic and pathogenetic therapy. She was extubated after 14 hours post-overdose. No complications from the organs and systems. The patient is fully recovered.
Key words: isoniazid; overdose; poisoning; seizure, acidosis, depression of consciousness.
Изониазид ― противотуберкулезный препарат, гидразид изоникотиновой кислоты. Изониазид с 1952 г. широко используется в клинической практике и в настоящее время относится к противотуберкулезным препаратам первого ряда [1]. Имея низкую стоимость, широко доступен населению, что повышает вероятность случаев отравления данным препаратом. Смертельными для человека считаются дозы 80-150 мг/кг [2]. Эффективная терапевтическая концентрация (EC) изониазида в крови составляет от 0,5 до 10 мг/л, летальная концентрация (LC) ― более 20 мг/л [2].
Механизм токсического действия продуктов, образующихся в организме в процессе метаболизма изониазида, схож с действием несимметричного 1,1-диметилгидразина (гептил) ― компонента ракетного топлива. Гептил широко применяется в ракетной технике различных стран, в том числе и в российской; в двигательных установках пилотируемых кораблей, спутников, орбитальных и межпланетных станций, а также некоторых баллистических ракет. В связи с широким использованием гептила существует вероятность отравления лиц, занимающихся обслуживанием данной техники, в случае возникновения аварийных ситуаций с разливом топлива.
Изониазид хорошо абсорбируется из желудочно-кишечного тракта (ЖКТ), максимальная концентрация (Cmax) достигается через 1-3 ч. Объем распределения ― 0,57-0,76 л/кг. Связывание с белками плазмы очень низкое (0-10%), поэтому при гемодиализе удаляются значительные количества изониазида (в течение 5 ч. ― до 73%); эффективность перитонеального диализа ограничена [2].
Изониазид ингибирует превращение лактата в пируват, который в свою очередь приводит к развитию молочнокислого ацидоза. Приступы судорожной активности, усугубляет накопление лактата, что приводит к усугублению молочнокислого ацидоза [7]. Изониазид, встраиваясь в молекулу никотинамидадениндинуклеотида (НАД), образует ее неактивный аналог, тем самым блокируя определенные шаги в цикле Кребса, в которых участвует НАД, что приводит к гипергликемии [2, 7]. Таким образом, токсичность изониазида проявляется поражением центральной нервной системы (судорогами, комой), печеночной недостаточностью, метаболическим ацидозом, гипергликемией и гиперкалиемией [2, 7, 10-12].
В результате такого токсического действия изониазида происходят нарушения практически во всех органах и системах, так в литературе встречаются описания клинических случаев отравления изониазидом с развитием почечной недостаточности и рабдомиолиза [7, 13-17].
Лечение отравления изониазидом основывается на основных принципах лечения отравлений: удаление невсосавшегося яда, удаление всосавшегося яда, антидотная терапия, патогенетическая и симптоматическая терапия, реабилитация. В связи с особенностью клинических проявлений отравления изониазидом первоначально принимают меры для купирования судорожного синдрома. Для подавления судорог используют диазепам, оксибутират натрия, ГАМК, барбитураты [2, 18]. В дальнейшем проводят антидотную терапию внутривенным введением пиридоксина из расчета 1 г препарата на 1 г принятого изониазида, если его количество известно. Если доза вещества неизвестна, то назначается пиридоксин внутривенно из расчета 70 мг/кг в максимальной дозировке 5 г [2]. В дальнейшем для удаления возможного остатка препарата в желудке выполняют зондовое промывание желудка по общим правилам [19]. Удаление препарата циркулирующего в крови возможно выполнять форсированием диуреза. Этот способ предпочтительнее при сохраненной функции почек, так как период полувыведения препарата колеблется от 1 до 3 часов [7]. В том случае если функция почек нарушена, используют экстракорпоральные методы детоксикации [7, 11, 14].
В приводимомом клиническом случае сообщается об остром тяжелом отравлении изониазидом с благоприятным исходом.
Больная А., 29 лет, масса тела 79 кг, поступила с диагнозом: острое отравление изониазидом тяжелой степени; судорожный синдром; кома I степени.
Со слов мужа, пациентка с суицидной целью выпила 25 таблеток изониазида по 300 мг (7,5 г). Смертельная доза, по литературным данным, для ее массы составляет от 6,4 г до 12 г. Время экспозиции составило около 2,5 часов.
На догоспитальном этапе сознание было угнетено до комы I степени. Частота сердечных сокращений (ЧСС) ― 104 в минуту, артериальное давление (АД) 105/70 мм рт. ст. Содержание глюкозы в крови ― 4,8 ммоль/л. Дыхание самостоятельное, частотой (ЧД) 14-16 в минуту. Сатурация крови кислородом (SрO2) 97%. Отмечались эпизоды психомоторного возбуждения и тонико-клонических судорог. Медицинская помощь на догоспитальном этапе оказана в объеме мониторинга витальных функций, зондового промывания желудка, энтеросорбции. Выполнена интубация трахеи трубкой 7,5 мм, начата респираторная поддержка в режиме вентиляции с перемежающимся положительным давлением (IPPV), внутривенное введение кристаллоидных растворов, введено 200 мг пиридоксина, 40 мг диазепама.
При поступлении в стационар сознание пациентки на уровне сопора с периодами психомоторного возбуждения; зрачки одинаковые по 3 мм, реакция вялая; кожные покровы бледные, сухие; видимые слизистые бледные, без высыпаний, сухие. Пульс ритмичный, 90 ударов в минуту. Тоны сердца ослаблены. АД 90/55 мм рт. ст.
Дыхание самостоятельное через интубационную трубку с ЧДД ― 14-16 в минуту. SрO2 97-100%. Живот обычной формы, мягкий, на пальпацию не реагирует. Размеры печени по Курлову: 12х9х7 см.
При токсико-химическом исследовании (ТХИ) биосред качественным методом в моче обнаружен изониазид. При количественном определении в крови пациентки при поступлении концентрация изониазида составляла 40,5 мг/л, в моче ― 2092 мг/л.
В общем анализе крови отмечался лейкоцитоз до 13х10 9 /л (норма: 4,5-8,5х10 9 /л), лимфопения до 8,3% (норма: 19-37%), повышение скорости оседания эритроцитов до 17 мм/ч (норма: до 15 мм/ч), отмечалась анемия ― гемоглобин 101 г/л (норма: 120-140 г/л), гематокрит 30,9% (норма: 36-42%), эритроциты 3,99х10 12 /л (норма: 3,5-4,5х10 12 /л).
В общем анализе мочи отмечалась микроальбуминурия 0,066 г/л (норма: до 0,002 г/л).
По данным коагулограммы без значимых отклонений.
По данным кислотно-основного состояния (КОС) крови отмечался умеренный компенсированный смешанный ацидоз рН ― 7,361 (норма: 7,35-7,45); рСО2 ― 41,4 мм рт. ст. (норма: 35,0-45,0 мм рт. ст.); рО2 ― 65,3 мм рт. ст. (норма: 83-108 мм рт. ст.), ВЕ ― 2,5 ммоль/л (норма: -2,0/+3,0 ммоль/л).
На электрокардиограмме пациентки: ритм синусовый с ЧСС ― 75 уд/мин. Очаговая внутрижелудочковая блокада. Признаки синдрома ранней реполяризации желудочков.
Таким образом, учитывая выявленные изменения со стороны органов и систем, состояние пациентки было расценено как тяжелое, тяжесть состояния обусловлена энцефалопатией смешанного генеза, неврологическим дефицитом, судорожным синдромом. Сознание угнетено до сопора.
В отделении начата интенсивная терапия, направленная на удаление невсосавшегося яда ― повторное зондовое промывание желудка с введением энтеросорбента. Проводилась профилактика судорожного синдрома внутривенным введением натрия оксибутирата 20% через шприцевой насос со скоростью 25 мг/кг*ч. Антидотная терапия внутривенным введением пиридоксина со скоростью 4,5 мг/кг*ч. Гепатопротекторная терапия ― адеметионином. Гастропротективная терапия ― эзомепразол. Коррекцию КОС проводили гидрокарбонатом натрия (NaHCO3). Инфузионная терапия кристаллоидными растворами. Форсированный диурез фуросемидом 20 мг/сут под контролем центрального венозного давления (ЦВД) (12-17 смН2О (норма: 6-12 смН2О)). Антикоагулянтная терапия гепарином 5 тЕД 4 раза в сутки. Препараты лактулозы для ускорения выведения токсиканта из ЖКТ. Кардиометаболическая терапия триметазидином.
Выполнена рентгенография ОГК, по данным которой в легких свежих очаговых и инфильтративных изменений не выявлено. УЗИ-органов брюшной полости и забрюшинного пространства: диффузные изменения печени, спленомегалия. УЗИ-почек: каликоэктазия справа.
Выполнено УЗИ сердца: Клапанный аппарат сохранен. Патологических токов крови нет. Камеры сердца не увеличены. Размеры миокарда не изменены. Локальных зон гипокинезии не выявлено. Глобальная систолическая и диастолическая функция миокарда левого желудочка сохранены. Фракция выброса по Тейхольцу 65% (норма: 55-81%).
В динамике общее состояние пациентки оставалось тяжелым. Пациентка была консультирована нефрологом-трансфузиологом. С учетом короткого периода полувыведения токсиканта до 3-х часов, сохраненной функции почек и отсутствия у пациентки жизнеугрожающих нарушений метаболизма принято решение воздержаться от применения методов экстракорпоральной детоксикации. Продолжена консервативная терапия.
На фоне проводимой терапии отмечена положительная динамика, которая выражалась в купировании судорожного синдрома, эпизодов психомоторного возбуждения. Через 14 часов отменена инфузия оксибутирата натрия, после санации полости рта при адекватном восстановлении дыхания, гемодинамики и изменении уровня сознания до уровня умеренного оглушения больная была экстубирована. Пульс 90 в минуту, АД: 112/60 мм рт. ст., ЧДД ― 14-16 в минуту. SpO2 96-98%. Диурез за период наблюдения 5950 мл, гидробаланс отрицательный (900 мл).
По данным газового состава крови после экстубации отклонений от нормальных значений не выявлено. При повторном ТХИ качественным методом через 20 часов в моче обнаружены следы изониазида. Терапия продолжена в прежнем объеме.
Пациентка осмотрена неврологом: на момент осмотра данных за органическое поражение ЦНС не получено. Состояние с положительной динамикой в виде прояснения сознания, отсутствия клиники отравления. Нормализации показателей КОС, электролитного состава крови. Пациентка осмотрена психиатром. Вынесено заключение, что на момент осмотра у пациентки имеются проявления депрессивного синдрома (F32.2). Пациентке показан строгий надзор.
Динамика концентрации изониазида в крови от момента поступления (Ч+0), отражена на графике (см. рис. ).
Рисунок.
Концентрация изониазида в крови, мг/л

При повторном ТХИ качественным методом через 48 часов в моче изониазид не обнаружен. Инфузия пиридоксина была отменена.
Через 4 дня с момента поступления пациентка в удовлетворительном состоянии была переведена в психиатрический стационар.
Таким образом, острое тяжелое отравление изониазидом проявлялось судорогами, угнетением сознания и ацидозом. Своевременная комплексная терапия, направленная на купирование и профилактику судорожного синдрома введением натрия оксибутирата; профилактику гепатотоксичности изониазида применением адеметионина; антидотная терапия пиридоксином; позволила избежать развития осложнений со стороны внутренних органов и обеспечила быстрое восстановление состояния пациентки.
ЛИТЕРАТУРА
1. Яблонский П.К. Клинические рекомендации по диагностике и лечению туберкулеза органов дыхания у взрослых / П.К. Яблонский и др. ― СПб: Национальная ассоциация фтизиатров, 2013. ― 48 c.
2. Макарова И.В. Клиническая токсикология детей и подростков / И.В. Макарова, В.В. Афанасьев, Э.К. Цыбулькин. ― СПб: ИНТЕРМЕДИКА, 2008. ― 304 c.
3. Mitchell J.R. Isoniazid liver injury: clinical spectrum, pathology, and probable pathogenesis. / J.R. Mitchell et al. // Ann. Intern. Med. ― 1976. ― Vol. 84, №2. ― P. 181-192.
4. Metushi I.G. Direct oxidation and covalent binding of isoniazid to rodent liver and human hepatic microsomes: humans are more like mice than rats / I.G. Metushi, T. Nakagawa, J. Uetrecht // Chem. Res. Toxicol. ― 2012. ― Vol. 25. ― №11. ― P. 2567-2576.
6. James L. Isoniazid hepatotoxicity: progress in understanding the immunologic component / L. James, D. Roberts // Hepatology. ― 2014. ― Vol. 59, №3. ― P. 746-748.
7. Sridhar A. Fatal poisoning by isoniazid and rifampicin / A. Sridhar et al. // Indian J. Nephrol. ― 2012. ― Vol. 22, №5. ― P. 385-387.
9. Schrestha S. Isoniazid-induced psychosis / S. Schrestha, A. Alao // Psychosomatics. ― 2009. ― Vol. 50, №6. ― P. 640-641.
11. Tai W.-P. Coma caused by isoniazid poisoning in a patient treated with pyridoxine and hemodialysis / W.-P. Tai, H. Yue, P.-J. Hu // Adv. Ther. ― 2008. ― Vol. 25, №10. ― P. 1085-1088.
12. Agrawal R.L. Accidental isoniazid poisoning-a report / R.L. Agrawal et al. // Indian J. Tuberc. ― 2008. ― Vol. 55, №2. ― P. 94-96.
13. Hainer M.I. Fatal hepatorenal failure associated with hydrazine sulfate / M.I. Hainer et al. // Ann. Intern. Med. ― 2000. ― Vol. 133, №11. ― P. 877-880.
14. Skinner K. Isoniazid poisoning: Pharmacokinetics and effect of hemodialysis in a massive ingestion / K. Skinner et al. // Hemodial. Int. ― 2015. ― Vol. 19, №4. ― P. E37-E40.
16. Panganiban L.R. Rhabdomyolysis in isoniazid poisoning / L.R. Panganiban, I.R. Makalinao, N.P. Corte-Maramba // J. Toxicol. Clin. Toxicol. ― 2001. ― Vol. 39, №2. ― P. 143-151.
17. Blowey D.L. Isoniazid-associated rhabdomyolysis / D.L. Blowey, D. Johnson, Z. Verjee // Am. J. Emerg. Med. ― 1995. ― Vol. 13, №5. ― P. 543-544.
18. Minns A.B. Isoniazid-induced status epilepticus in a pediatric patient after inadequate pyridoxine therapy / A.B. Minns, N. Ghafouri, R.F. Clark // Pediatr. Emerg. Care. ― 2010. ― Vol. 26, №5. ― P. 380-381.
19. Гребенюк А.Н. Профилактика, клиника, диагностика и лечение острых отравлений в войсках / А.Н. Гребенюк и др. / под ред. А.Б. Белевитина. ― М.: ГВМУ МО РФ, 2010. ― 352 c.
1. Yablonskiy P.K. et al. Klinicheskie rekomendatsii po diagnostike i lecheniyu tuberkuleza organov dykhaniya u vzroslykh [Clinical guidelines for the diagnosis and treatment of pulmonary tuberculosis in adults]. Saint Petersburg: Natsional’naya assotsiatsiya ftiziatrov, 2013. 48 p.
2. Makarova I.V., Afanas’ev V.V., Tsybul’kin E.K. Klinicheskaya toksikologiya detey i podrostkov [Clinical Toxicology of children and adolescents]. Saint Petersburg: INTERMEDIKA, 2008. 304 p.
3. Mitchell J.R. et al. Isoniazid liver injury: clinical spectrum, pathology, and probable pathogenesis. Ann. Intern. Med, 1976, vol. 84, no. 2, pp. 181-192.
4. Metushi I.G., Nakagawa T., Uetrecht J. Direct oxidation and covalent binding of isoniazid to rodent liver and human hepatic microsomes: humans are more like mice than rats. Chem. Res. Toxicol, 2012, vol. 25, no. 11, pp. 2567-2576.
6. James L., Roberts D. Isoniazid hepatotoxicity: progress in understanding the immunologic component. Hepatology, 2014, vol. 59, no. 3, pp. 746-748.
7. Sridhar A. et al. Fatal poisoning by isoniazid and rifampicin. Indian J. Nephrol, 2012, vol. 22, no. 5, pp. 385-387.
9. Schrestha S. Isoniazid-induced psychosis. Psychosomatics, 2009, vol. 50, no. 6, pp. 640-641.
11. Tai W.-P., Yue H., Hu P.-J. Coma caused by isoniazid poisoning in a patient treated with pyridoxine and hemodialysis. Adv. Ther, 2008, vol. 25, no. 10, pp. 1085-1088.
12. Agrawal R.L. et al. Accidental isoniazid poisoning-a report. Indian J. Tuberc, 2008, vol. 55, no. 2, pp. 94-96.
13. Hainer M.I. et al. Fatal hepatorenal failure associated with hydrazine sulfate. Ann. Intern. Med, 2000, vol. 133, no. 11, pp. 877-880.
14. Skinner K. et al. Isoniazid poisoning: Pharmacokinetics and effect of hemodialysis in a massive ingestion. Hemodial. Int, 2015, vol. 19, no. 4, pp. E37-E40.
16. Panganiban L.R., Makalinao I.R., Corte-Maramba N.P. Rhabdomyolysis in isoniazid poisoning. J. Toxicol. Clin. Toxicol, 2001, vol. 39, no. 2, pp. 143-151.
17. Blowey D.L., Johnson D., Verjee Z. Isoniazid-associated rhabdomyolysis. Am. J. Emerg. Med, 1995, vol. 13, no. 5, pp. 543-544.
18. Minns A.B., Ghafouri N., Clark R.F. Isoniazid-induced status epilepticus in a pediatric patient after inadequate pyridoxine therapy. Pediatr. Emerg. Care, 2010, vol. 26, no. 5, pp. 380-381.
19. Grebenyuk A.N. et al. Profilaktika, klinika, diagnostika i lechenie ostrykh otravleniy v voyskakh [Prevention, clinical picture, diagnosis and treatment of acute poisoning in the army]. Moscow: GVMU MO RF, 2010. 352 p.
Читайте также:

