Аритмия у детей при отравлении
Обновлено: 19.04.2024
Желудочковая тахикардия (пируэтное мерцание, трепетание) при отравлении
а) Этиология. По имеющимся сведениям, антиаритмические средства классов I и III модифицированной классификации Vaughan Williams, несомненно, наиболее часто применяются при данной аритмии. Другие медицинские препараты и заболевания, которые могут обусловить "пируэтное" нарушение ритма или мерцание-трепетание, перечислены в таблицах ниже.
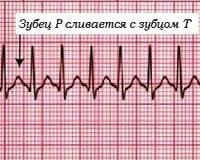
б) Определение. "Пируэтное" нарушение ритма представляет собой желудочковую тахикардию, для которой характерны Q/W-комплексы с постоянно меняющейся амплитудой, а контур кажется вращающимся вокруг изоэлектрической линии. Пики этих комплексов последовательно локализованы на одной стороне осевой линии и затем на другой. Такая то положительная, то отрицательная полярность во фронтальной плоскости электрокардиограммы создает типичную картину "кручения вокруг точки".
Частота пульса равна 180—250/мин. Началу "пируэтного" нарушения ритма обычно предшествуют последовательные циклы длинных—коротких интервалов R—R. Диагностика "пируэтного" нарушения ритма основана на желудочковой тахикардии и на увеличении продолжительности времени желудочковой реполяризации с Q—T- интервалам и, обычно превышающими 500 мс. Иногда отмечаются и другие характерные признаки, в частности заметно выступающий зубец U, аномальный контур зубцов T или TU, чередование зубцов Т, субнормальный спонтанный синусовый ритм (особенно у детей) и синусовые паузы.
Взаимосвязь между сердечным потенциалом действия и поверхностной электрокардиографической (ЭКГ) записью.
Интервал Q—Т приближенно соответствует фазе плато потенциала действия. Широкий зубец Т вписывается вследствие быстрой реполяризации, не одновременно происходящей в желудочках.
Интервал Q—T удлиняется под воздействием агентов или условий, которые замедляют реполяризацию в миоцитах желудочков.
в) Проаритмия. Обострение или индуцирование аритмий известно под названием проаритмия. Все типы брадиаритмии и тахиаритмии, как наджелудочковые, так и желудочковые, могут быть обострены или индуцированы антиаритмическими лекарственными средствами. "Пируэтное" нарушение ритма служит типичным примером желудочковых тахиаритмий. индуцированных антиаритмическими лекарственными средствами.
Непрерывная мономорфная желудочковая тахикардия — еще одна распространенная форма проаритмии; ее часто вызывают антиаритмические средства класса IС, и для нее обычно характерен комплекс QRSc очень большой длительностью, вследствие чего кажется, что он имеет "синусоидальный" контур. В процессе лечения лекарственными средствами класса IA риск развития проаритмии увеличивается при наличии брадикардии, гипокалиемии или гипомагниемии. Мерцательная аритмия тоже, по-видимому, увеличивает риск проаритмии.
У пациентов, у которых "пируэтное" нарушение ритма индуцировано хинидином, обычно регистрируются интервалы Q—T, превышающие 550 мс. К пациентам из группы повышенного риска, вероятно, можно отнести тех, у кого ранее были длительные интервалы Q—T, брадикардия, не корректируемая пейсмекером, гипокалиемия или гипомагниемия, в анамнезе "пируэтное" нарушение ритма с применением аналогичных лекарств (вследствие перекрестной чувствительности), а также генетические аномалии в метаболизме лекарственных средств.
Желудочковые тахиаритмии, индуцированные лекарственными средствами, как правило, развиваются вскоре после начала применения лекарств. Возникновение проаритмии после периода стабильного длительного лечения лекарственным препаратом, вероятно, бывает обусловлено какими-либо дополнительными обстоятельствами, например ишемией, гипокалиемией, применением дополнительного лекарственного средства или изменением дозы лекарства.
г) Лабораторная идентификация. Проблема концентраций антиаритмических лекарственных средств в крови рассматривается в соответствующих разделах по отдельным препаратам. Был разработан метод скрининга мочи для идентификации ряда антиаритмических средств, в частности для идентификации аймалина, априндина, дилтиазема, дизопирамида, флекаинида, баллопамила, лидокаина, лоркаинида, мексилетина, фенитоина, праймалина, пропафенона, хинидина, спартеина, токаинида и верапамила и их метаболитов.
После кислотного гидролиза конъюгатов, экстрагирования и ацетилирования собранные пробы мочи анализируют методами газовой хроматографии и масс-спектрометрии с компьютерной обработкой данных.

д) Лечение. Строго обязательна отмена лекарства, индуцировавшего или усилившего болезнь. Первые меры предусматривают внутривенное введение магния и временную предсердную или желудочковую кардиостимуляцию. Временная кардиостимуляция подавляет желудочковую тахикардию, которая часто не возобновляется даже после прекращения стимуляции. До электрокардиостимуляции можно попробовать осторожно вводить изопротеренол, чтобы увеличить частоту сердечных сокращений.
Можно также использовать лекарства класса IB, поскольку они снижают длительность потенциала действия. Сосудорасширяющие средства пинацидил и кромакалим снижают длительность сердечного потенциала действия посредством активации АТФ-зависимого тока ионов калия.
Для лечения можно также применять простагландины.
Если прекращение приема лекарства не приводит к клиническому улучшению, существенную помощь может оказать внутривенное введение магния. Введенный внутривенно сульфат магния подавляет приобретенную форму "пируэтного" нарушения ритма через 2—5 мин. Вторая ударная доза (1—4 г) вводится спустя 5—15 мин. Непрерывную инфузию (2—20 мг/мин) проводят в течение 48 ч, пока интервал Q—Т не сократится до уровня ниже 0,50 с.
Гипокалиемию лечат пероральным или внутривенным введением калиевых добавок. Гипомагниемии обычно не наблюдается. Единственный распространенный побочный эффект применения сульфата магния — кратковременное ощущение прилива крови при внутривенном введении ударной дозы. Может также наблюдаться несильная гипотензия.
При избыточном применении магния обычно отмечаются такие сердечно-сосудистые нарушения, как гипотензия, транзиторная тахикардия, сменяющаяся брадикардией, электрокардиографические изменения (увеличенные интервалы P—R, QRS и Q—T, вариабельное снижение вольтажа в зубце Р, меняющаяся степень пиков зубцов 7), блокада сердца при высоких концентрациях и остановка сердца (асистолия) при высоких концентрациях. Если лечение сульфатом магния не приносит успеха, может оказаться эффективной желудочковая или предсердная электрокардиостимуляция, если существующая аритмия обострена применением антиаритмических средств.
Может потребоваться кардиоверсия с использованием постоянного тока (электроимпульсная терапия).
Пациенты могут не нуждаться в лечении, особенно если частота пульса низкая и отмечаются выскальзывающие сокращения желудочков сердца. При многоочаговых или множественных (5—10/мин) ранних желудочковых экстрасистолах обычно хорошо действует лидокаин. В числе альтернативных антиаритмических средств следует назвать прокаинамид, бретилиум и пропранолол. Когда ритм сердца медленный, а желудочковые комплексы представляют собой сокращения желудочков, антиаритмические средства применять не следует, так как они могут подавить активность экстрасистолических водителей ритма.

Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Пищевое отравление у ребенка – острое инфекционно-токсическое поражение, возникающее вследствие употребления в пищу недоброкачественных продуктов, содержащих болезнетворные микроорганизмы и их токсины, растительных или иных ядов. Пищевое отравление у ребенка проявляется диареей, рвотой, лихорадкой, интоксикацией, обезвоживанием. Диагностика пищевого отравления у детей предполагает выяснение эпидемиологического анамнеза; идентификацию возбудителя или токсина в крови, испражнениях, рвотных массах, пробах продуктов. Лечение пищевого отравления у детей требует незамедлительного промывания желудка или постановки очистительной клизмы, приема энтеросорбентов, регидратации.

Общие сведения
Пищевое отравление у ребенка – пищевая токсикоинфекция или интоксикация, связанная с употреблением инфицированной пищи, воды либо ядовитых (растительных, химических, лекарственных) веществ. Пищевые отравления у детей занимают ведущее место в ряду инфекционной патологии и токсикологии детского возраста и представляют серьезную проблему практической педиатрии.
Пищевое отравление у ребенка протекает гораздо тяжелее, чем у взрослых, что объясняется особенностями детского организма: низкой кислотностью желудочного сока, незаконченным формированием микрофлоры кишечника, более быстрым всасыванием яда и его распространением по всему организму, относительно низкой дезинтоксикационной способностью печени и фильтрационной функцией почек и т. д. Нередко одни и те же продукты, не вызывающие у взрослого никаких признаков отравления, служат причиной пищевого отравления у ребенка.

Классификация
У ребенка могут встречаться следующие виды пищевых отравлений:
- Инфекционные пищевые отравления, вызванные микробами и их токсинами (пищевые токсикоинфекции и пищевые токсикозы - бактериотоксикозы, ботулизм).
- Неинфекционные пищевые отравления, вызванные ядовитыми продуктами растительного, животного происхождения, ядовитыми примесями.
В клиническом течении пищевого отравления у ребенка различают 3 стадии:
Причины
Инфекционные пищевые отравления у ребенка (пищевые токсикоинфекции) могут вызываться стафилококком, протеем, клебсиеллами, клостридиями, цитробактерами, энтеротоксигенными штаммами кишечной палочки и др. Данные возбудители проникают в организм исключительно с пищей, в которой предварительно размножаются и вырабатывают токсины. Контаминации пищи и накоплению токсинов благоприятствует несоблюдение санитарно-гигиенических норм в процессе хранения, приготовления и реализации пищи. При этом продукты могут выглядеть как недоброкачественные (неприятный запах, вкус, измененный цвет, консистенция) или иметь нормальные органолептические качества.
Микробными источниками, обсеменяющими пищу, могут выступать лица, страдающие кишечными инфекциями, гнойными заболеваниями (ангинами, фурункулезом, стрептодермией, панарициями, маститом и др.), а также животные, загрязняющие своими испражнениями воду, почву, растения и другие объекты внешней среды. Пищевое отравление у ребенка может быть вызвано употреблением некипяченой воды, инфицированного молока и молочных продуктов, яиц, кондитерских изделий с кремом, рыбы и морепродуктов, колбас, мяса (говядины, свинины, кур и др.), консервов домашнего приготовления и т. д.
Пищевые отравления у детей могут протекать в виде спорадических, семейных случаев или массовых вспышек. Для них характерен подъем заболеваемости в летне-осенний период, когда имеются благоприятные условия для размножения микробных возбудителей и накопления токсинов.
Неинфекционные пищевые отравления обычно связаны со случайным употреблением ребенком ядовитых ягод (паслена, волчьей ягоды, бузины черной, вороньего глаза и др.), растений (болиголова, белены, веха ядовитого, дурмана и др.), грибов (бледной поганки, мухоморов, ложных лисичек или опят). Пищевое отравление у ребенка может возникать при употреблении в пищу сельхозпродуктов, загрязненных ядовитыми химическими примесями (фунгицидами, инсектицидами, неорганическими соединениями).
Симптомы пищевого отравления у ребенка
Клиническая картина пищевого отравления у ребенка при различных токсикоинфекциях очень похожа. Обычно латентная стадия продолжается 2-6 часов; иногда укорачивается до 30 мин. или удлиняется до 24 ч. Пищевое отравление у ребенка проявляется признаками гастроэнтерита, общеинфекционными симптомами, интоксикацией, обезвоживанием.
Начинается заболевание остро, с тошноты, многократной рвоты съеденной пищей, болей в животе (главным образом, в области желудка), водянистой диареи с примесями зелени, слизи, прожилками крови. Частота стула достигает 5-10 раз в сутки.
Течение пищевого отравления короткое; в большинстве случаев симптомы регрессируют через 2–3 дня, хотя слабость, боли в животе могут сохраняться дольше. Тяжелые формы пищевого отравления может наблюдаться у детей раннего возраста, ослабленных лиц с сопутствующим фоном (недоношенность, гипотрофия, дисбактериоз и др.). В тяжелых случаях у ребенка может развиться некротический энтерит, инфекционно-токсический или гиповолемический шок, эндокардит, сепсис.
При пищевом отравлении ядовитыми растениями у ребенка нередко поражается ЦНС, что может проявляться заторможенностью, эйфорией, галлюцинациями, нарушениями зрения, расстройствами речи, судорогами, комой. При токсическом воздействии на сердечно-сосудистую систему возникает тахикардия или брадикардия, аритмия, артериальная гипотония. Большинство растений главным образом поражает ЖКТ, что делает пищевое отравление у ребенка менее опасным.
При отравлении мухоморами возникают повышенное слюноотделение, рвота, одышка, бронхоспазм, галлюцинации, судорожный синдром. Смертность при отравлении мухоморами составляет 1%. С клинической картиной, диагностикой и лечением ботулизма можно ознакомиться здесь.
Диагностика пищевого отравления у ребенка
Пищевое отравление у ребенка может обычно диагностируется педиатром или детским инфекционистом. Постановке диагноза пищевого отравления у ребенка способствует выяснение эпидемиологического анамнеза, типичная клиническая картина, указание на групповые случаи отравления лиц, употреблявших одну и ту же пищу.
Специфические диагностические тесты включают выделение возбудителя из бактериологического посева испражнений, рвотных масс, промывных вод желудка, остатков зараженного продукта. В случае подозрения на генерализованную форму инфекции проводится бакпосев крови. При массовых вспышках пищевых токсикоинфекций в детских коллективах обследованию подлежат кухонные работники, у которых берутся мазки с рук, из носоглотки, прямой кишки. Экспресс-методы выявления возбудителя (РИФ, ИФА, ПЦР) имею вспомогательное значение.
В отдельных случаях ребенку с пищевым отравлением может потребоваться консультация детского невролога, детского гастроэнтеролога, детского хирурга. Дифференциальную диагностику пищевого отравления осуществляют с острым гастритом, острым аппендицитом, холециститом, панкреатитом, лямблиозом, ОКИ, менингитом у ребенка.
Лечение пищевого отравления у ребенка
Неотложная помощь при установлении факта пищевого отравления у ребенка состоит в промывании желудка до чистых вод и постановке очистительной клизмы для удаления токсинов из ЖКТ. С этой же целью показано назначение энтеросорбентов (активированного угля, комбинированных препаратов).
Для ликвидации обезвоживания необходимо проведение пероральной регидратации (сладкий чай, солевые растворы) при среднетяжелых формах – парентеральной регидратационной терапии солевыми растворами. При пищевом отравлении ребенку назначается заместительная терапия полиферментными препаратами с панкреатином. Противомикробная терапия ребенку с пищевым отравлением проводится только при тяжелых токсикоинфекциях под контролем врача.
Целесообразно воздержание от приема пищи в течение 12–24 часов. После прекращения рвоты ребенку рекомендуется щадящая диета (жидкие каши, слизистые супы, сухари, компоты, кефир).
При отравлении бледной поганкой ребенку требуется проведение экстренной экстракорпоральной гемокоррекции (гемосорбции).
Прогноз и профилактика пищевого отравления у ребенка
Пищевое отравление у ребенка, протекающее в легкой или средней степени тяжести обычно заканчивается полным выздоровлением. Последствиями пищевого отравления у ребенка могут являться различные нарушения функции органов и систем. Так, исходом пищевой токсикоинфекции нередко служит дисбактериоз, а отравления грибами - почечная и печеночная недостаточность. При тяжелом пищевом отравлении у ребенка может развиваться тяжелая полиорганная недостаточность, требующая проведения интенсивной терапии. При токсикоинфекциях летальность невелика (около 1%), чего нельзя сказать об отравлениях грибами.
Профилактика пищевого отравления у ребенка диктует необходимость правильного хранения и проведения адекватной термической обработки пищевых продуктов, употребления только кипяченой воды, тщательного мытья рук и продуктов питания под проточной водой. Необходимо регулярное гигиеническое обследование лиц, работающих на детских кухнях и в общепите; недопущение на пищеблок работников с гнойничковыми заболеваниями кожи (пиодермией), инфекциями дыхательных путей, кишечными инфекциями.
Необходимо знакомить детей с ядовитыми растениями и грибами, строжайшим образом запрещать им употреблять в пищу неизвестные ягоды, плоды, семена т. д.
Тахикардия у детей — это увеличение частоты сердечных сокращений, вызванное физиологическими причинами, патологическими кардиальными и экстракардиальными факторами. Клиническая картина заболевания разнообразна: от бессимптомных вариантов до тяжелых пароксизмов, проявляющихся сердцебиением и кратковременным обмороком. Для диагностики тахикардии у детей проводят инструментальное обследование: ЭКГ с функциональными пробами, эхокардиографию, ЭФИ сердца. Чтобы купировать приступ назначают вагусную стимуляцию, медикаменты и электрическую кардиоверсию, а с целью предотвращения рецидивов показана длительная противоаритмическое лечение.
МКБ-10
Общие сведения
Проблема нарушений сердечного ритма является одной из наиболее актуальных и сложных в детской кардиологии. Среди всех видов аритмий тахикардии занимают первое место по встречаемости и риску развития жизнеугрожающих осложнений. Суммарная частота выявлений любых вариантов нарушений ритма у детей составляет 22,5 случаев на 100 тыс. человек. Данные по распространенности тахикардий неточные, что связано с диагностическими затруднениями, частым проявлением патологии в клинике различных экстракардиальных и кардиальных заболеваний.

Причины
Этиологические факторы тахикардии у детей могут быть физиологическими и патологическими. К физиологическим относят психоэмоциональное и физическое перенапряжение, повышение температуры окружающей среды, обильный прием воды и пищи. Подобные расстройства ритма длятся не более 3-5 минут, исчезают бесследно. Более обширную группу составляют патологические причины:
- Сердечные пороки. Врожденные формы являются основным фактором развития тахикардии у новорожденных и грудничков. Чаще всего аритмией осложняются аномалия Эбштейна, атриовентрикулярная коммуникация, дефект межпредсердной перегородки. Приобретенные ревматические пороки провоцируют нарушения ритма в пубертате.
- Органическая кардиопатология. Эндокардиты, миокардиты и перикардиты — распространенная причина болезни у детей школьного возраста. Реже тахикардия диагностируется при наличии кардиомиопатий (гипертрофической, дилатационной, рестриктивной), которые нарушают электрофизиологическую деятельность сердца.
- Интоксикации. Нейротоксикоз и другие формы отравлений сопровождаются нейрогуморальными нарушениями регуляции сердечной деятельности. У детей возникают различные по характеру и продолжительности тахикардии. Ситуация усугубляется вследствие шока и резкого угнетения сокращений миокарда.
- Электролитные нарушения. Дисбаланс калия, кальция и магния в крови — типичные предпосылки тахикардии в детском возрасте. Изменение концентраций электролитов наблюдается при обезвоживании, эндокринологических заболеваниях, гиповитаминозах.
- Ятрогенные факторы. Тахикардия может встречаться при дигиталисной интоксикации — неправильном назначении сердечных гликозидов для лечения сердечной недостаточности у детей. Реже расстройства ритма появляются при передозировке атропина, эуфиллина, ингаляциях повышенных доз стимуляторов бета-адренорецепторов.
Факторы риска
Риск возникновения тахикардии повышается, если у ребенка есть предрасполагающие факторы. Для новорожденных (до 2 месяцев) это анте- и перинатальная патология, сопровождающаяся гипоксически-ишемическими поражениями головного мозга. В более старшем возрасте — неблагоприятный социально-семейный анамнез, частые стрессы, чрезмерные физические и умственные нагрузки. У подростков болезнь обычно начинается при половом созревании и связанными с ним гормональными изменениями.
Патогенез
Механизм формирования тахикардии зависит от локализации поражения. Для синусовых форм характерен повышенный автоматизм синоатриального узла и нарушение его автономной регуляции. Это процессы увеличивают возбудимость клеток и число сгенерированных импульсов. Гемодинамически болезнь проявляется изменением кровотока, который по мере прогрессирования патологии снижается и приводит к ишемии миокарда.
В случае с предсердной тахикардией пусковым механизмом является экстрасистола, а в основе происхождения аритмии выделяют 2 фактора: круговое движение волны возбуждения (re-entry) и формирование гетеротопного очага автоматизма. Эти же патогенетические факторы в сочетании с АВ-диссоциацией провоцируют у детей желудочковые расстройства ритма.
Классификация
По клиническому варианту все тахикардии подразделяются на пароксизмальные (приступообразные) и непароксизмальные. С учетом времени возникновения состояние бывает врожденным и приобретенным. По причине развития выделяют первичные (идиопатические) и вторичные варианты. В современной кардиологии наиболее часто используется классификация на основе электрофизиологии тахикардий, согласно которой существуют следующие формы:
Первые 3 варианта объединяют в группу суправентрикулярных тахикардий, которые составляют до 95% всех случаев аритмий в педиатрической практике. В отдельную категорию выделяют нарушения ритма, обусловленные наличием дополнительных проводящих путей. К этой группе относят пароксизмальную и хроническую ортодромную реципрокную тахикардию, пароксизмальную антидромную тахикардию.
Симптомы тахикардий у детей
Клинические признаки тахикардии разнообразны: они варьируют от бессимптомного течения до серьезных приступов, сопровождающихся потерей сознания. Умеренное учащение сердечных сокращений вызывает незначительные симптомы — слабость, ощущение сердцебиения, дискомфорт в предсердечной области. Подобные признаки зачастую остаются незамеченными, особенно у маленьких детей, с чем связаны трудности в диагностике заболевания.
При тяжелых формах тахикардии отмечаются синкопальные состояния — кратковременные обмороки вследствие снижения кровотока в сосудах мозга. Потере сознания предшествует эпизод головокружения и слабости, потемнение в глазах, повышенная потливость, похолодание рук и ног. Дети пубертатного (11-15 лет) и старшего школьного возраста (15-17 лет) жалуются на сердцебиение, тогда как дошкольники (3-7 лет) и младшие школьники (7-11 лет) не могут распознать этот симптом.
Тахикардия, обусловленная органическими поражениями сердца, сочетается с болями в грудной клетке слева. Неприятные симптомы имеют разную степень выраженности — от легкого покалывания до сильных сжимающих и давящих ощущений. Они преимущественно не связаны с физическим или умственным переутомлением. При хронически нарушенном ритме наблюдаются отеки нижних конечностей, одышка, бледность кожи, другие признаки сердечной недостаточности.
Наиболее сложно заметить учащение сердцебиения у детей на первом году жизни. Аритмия проявляется неспецифическими признаками — беспокойством, бледностью или синюшностью кожи, многократной рвотой. Во время приступа пароксизмальной аритмии новорожденный или младенец отказывается от груди или бутылочки, его дыхание становится частым и хриплым. Для тахикардий у пациентов раннего возраста также характерно повышенное потоотделение, задержка мочеиспускания.
Осложнения
Наиболее опасны тахикардии для детей 1-го года жизни, у которых в структуре сердечного цикла преобладает систола. При этом увеличение ЧСС выше возрастной нормы сопровождается дальнейшим сокращением длительности диастолы, снижением работы миокарда, сердечной недостаточностью. Среди осложнений хронических тахикардий у грудничков преобладает аритмогенная кардиомиопатия, которая возникает намного быстрее, чем у детей старшего возраста.
Хронические формы нарушений ритма вызывают застойную сердечную недостаточность, которая проявляется снижением микроциркуляции и доставки кислорода. В результате замедляется физическое и психическое развитие ребенка. При аритмиях повышается риск тромбообразования, инфарктов миокарда и инсультов. Длительные пароксизмальные тахикардии могут спровоцировать летальный исход, если больному вовремя не оказана медицинская помощь.
Диагностика
При первом обследовании специалист уточняет данные семейного анамнеза и наличие специфических симптомов. Осмотр у детского кардиолога начинается с пальпации и перкуссии грудной клетки, аускультации сердечных тонов и шумов. Результаты этих методов необходимы для постановки предварительного диагноза. Чтобы уточнить форму, степень тяжести и причины тахикардии, выполняется полный комплекс инструментальных исследований:
- Электрокардиография. ЭКГ с расшифровкой — золотой стандарт диагностики расстройств ритма. Врач изучает частоту и ритмичность сердечных сокращений, размеры и локализацию зубцов Р, конфигурацию комплексов QRS. По этим показателям дифференцируется локализация поражений проводящей системы и устанавливается окончательный диагноз.
- Функциональные пробы. Некоторые формы тахикардий проявляются только при физической нагрузке, поэтому для их обнаружения требуются нагрузочные тесты (велоэргометрия, тредмил-тест). Ценную информацию дает суточное мониторирование АД и кардиограммы.
- Эхокардиография. Ультразвуковое исследование сердца показывает размеры камер и толщину миокарда, врожденные и приобретенные пороки развития. ЭхоКГ необходима для оценки сердечного выброса, по которому выявляют недостаточность кровообращения. Для детального обследования состояния коронарных сосудов рекомендована допплерография.
- Рентгенологическая визуализация сердца. На обзорной рентгенограмме ОГК заметны грубые изменения конфигурации тени органа, вызванные аномалиями или приобретенными пороками. Чтобы получить детальную информацию о структурных особенностях сердца, производится компьютерная томография.
- ЭФИ сердца. Инвазивный метод диагностики назначается при трудностях в определении очага патологического возбуждения в проводящей системе. При ЭФИ удается собрать информацию об электрофизиологических характеристиках предсердий и желудочков, их ответе на внешнюю стимуляцию.
Лабораторная диагностика имеет у детей вспомогательное значение. В биохимическом анализе крови кардиолога интересует концентрация основных электролитов, липидограмма. Чтобы оценить состояние свертывающей системы, делают коагулограмму. Для выявления наследственных причин тахикардии (гипертрофической кардиомиопатии, синдрома Бругада, синдрома удлиненного QT) показано генетическое обследование.
Лечение тахикардии у детей
Консервативная терапия
Лечение тахикардий у детей делится на 2 этапа. Сначала проводится интенсивная противоаритмическая терапия для купирования эпизода учащенного сердцебиения, а после стабилизации состояния назначается длительный противорецидивный комплекс медикаментов. Препараты подбираются исходя из вида нарушения сердечного ритма, возраста, наличия органической кардиопатологии. Для устранения пароксизма тахикардии применяются:
- Вагусные пробы. Активация парасимпатической нервной системы для нормализации ЧСС — эффективный способ в первые 30 минут после начала приступа. Чтобы устранить тахикардию, врач переворачивает ребенка вниз головой на пару минут, надавливает на корень языка.
- Антиаритмические препараты. Существует несколько классов лекарств, которые подбираются соответственно анатомической локализации нарушения в сердечной проводящей системе. У детей разрешено использовать средства из категории местных анестетиков, блокаторов калиевых и кальциевых каналов, неселективных бета-блокаторов.
- Электрическая кардиоверсия. Метод показан при тяжелой желудочковой тахикардии, при которой происходит потеря сознания и критически нарушается гемодинамика. Детские кардиологи используют низкоэнергетические токи, которые не вызывают побочных реакций.
При повторяющихся приступах тахикардии рекомендована противорецидивная антиаритмическая терапия. Если расстройство возникло вторично на фоне кардиальной патологии, подбирают этиотропные средства (противовоспалительные, антибактериальные, кардиотропные). Чтобы эффективно корригировать учащенный сердечный ритм, необходимо нормализовать электролитные и гормональные показатели организма, поэтому к терапии привлекают эндокринолога.
Хирургическое лечение
Если аритмии вызваны врожденными сердечными пороками, проводится их плановая коррекция сразу после рождения ребенка или в течение первого года его жизни. При рефрактерных к медикаментозной терапии желудочковых тахикардиях показана радиочастотная абляция эктопического очага возбуждения, после чего ритм восстанавливается. В редких случаях детские кардиохирурги имплантируют кардиовертер-дефибриллятор.
Прогноз и профилактика
Высокая вероятность полного излечения есть у детей, страдающих суправентрикулярными тахикардиями без органических поражений миокарда. Менее благоприятный прогноз при желудочковых аритмиях, которые без лечения провоцируют тяжелые осложнения. Профилактика заболевания включает антенатальную охрану плода и предупреждение врожденных пороков, своевременную диагностику и терапию воспалительных болезней сердца, ликвидацию сопутствующих патологий.
1. Нарушения сердечного ритма у детей и подростков/ М.Л. Столина, М.Г. Шегеда, Э.Ю. Катенкова// ТМЖ. – 2019.
3. Тахикардии у детей первого года жизни/ М.А. Школьникова, Л.А. Кравцова, В.В. Березницкая // Детская кардиология и ревматология. – 2012.
4. Клинические варианты и частота возникновения суправентрикулярных тахикардий у детей/ Г.А. Новик, Д.Ф. Егоров, Т.К. Кручина// Лечащий врач. – 2011.
На сервисе СпросиВрача доступна консультация терапевта онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!



Здравствуйте, такая одышка и сердцебиение вполне закономерно при обезвоживании и потери минералов, не переживайте, пейте больше щелочной воды


Здравствуйте! Иза-за диареи была потеря электролитов, поэтому такие симптомы. Болели ли вы коронавирусом?
Наталья, да, переболела в октябре в лёгкой форме. Хотя около 2х недель казалось, что не хватает воздуха на вдохе. Но несколько врачей слушали, все было чисто.

Наталья, да. Первый тест положительный, потом ещё два отрицательных ждали. Подтвержденный был у меня и малыша. А старшая дочь и муж хоть и также болели, но тесты не подтвердились.

Вероятнее всего у вас ротавирус. А явления одышки и сердцебиения из-за диареи. Пейте больше жидкости, минеральной воды, смекту продолжить.

Так как была потеря жидкости и электролита, то жто могло привести к данной симптоматики, не переживайте, пейте регидрон, там есть все нужные электролиты чтобы восполнить из дефицит


Здравствуйте, ваши жалобы связаны с потерей жидкости из организма во время болезни, то есть симптоматика обезвоживания легкой степени. Сейчас вам необходимо соблюдать достаточный питьевой режим, начните те приём панангин по 1 таблетке 3 раза в день в течение месяца, регидрон до 1 литра в сутки. Контроль ЭКГ.

На грудном вскармливании можно магнелис В6 по 1 таблетке 3 раза в день 2 недели. Грудное вскармливание не прерывать. Ребёнку смекта и при необходимо энтеррфурил

Здравствуйте!
Да, ваша симптоматика связана с обезвоживанием организма на фоне инфекции (диареи, рвоты).
Продолжайте прием дробно адиарин регидро комплекс!
Все зависит от заболевания, от возбудителя инфекции, малыш может не заболеть, может через неделю, может через день! Нужно определять возбудителя!
Вы сейчас возобновили гв?
Татьяна, да. Утром уже кормила.Педиатр сказала не прерывать ГВ. Ночью сцедилась полностью. У малыша вчера стул был 3 или 4 раза жидкий, давала Энтеросгель, сегодня получше, но животик немного урчит.

Все правильно, продолжайте кормить!
Ваши антитела передаются малышу, и он перенесет болезнь в лёгкой форме!
Малышу также можно смекту по возрасту если будет еще диарея, больше пить, дробно, рисовые каши на воде если есть аппетит!
Татьяна, спасибо. Аппетит у него хороший, каши, овощи, мясо все ест. Под водичкой, он больше грудь просит, не отказываю сейчас. Нужно ли продолжать давать Энтеросгель, если утром стул нормальный, но уже 2 раза. Или лучше Баксет бэби просто пропить курсом?


Здравствуйте. Да, такое возможно. Вам нужно сорбенты принимать полных 10дней, так же обильное питье и регидрон. Кормить малыша на фоне такого лечения можно


По 1 ст ложке 3 раза в день за 1,5часа до еды или через 1,5 часа после еды принимайте не менее 7 дней. Лучше 10

Здравствуйте!
В целом по описанию ничего страшного нет. Перенесли ротовирусную инфекцию или орви с явлениями гастроэнтерита. У ребёнка заболевание может проявиться в течение недели, понаблюдать за самочувствием малыша.
У Вас астено - вегетативный синдром после болезни. Такое состояние может беспокоить до 2 месяцев.
Сдайте общий анализ крови, СРБ - для контроля динамики лабораторно.
Магне В6 форте 3 раза в сутки до месяца.
Витамин Д 2000 ЕД до месяца для иммунитета
Смекту при вздутии, газообразовании и тошноте.
Обильное тёплое питье - чтобы ускорить выведение вирусных токсинов из организма.
Читайте также:

