Аскариды и низкий гемоглобин
Обновлено: 23.04.2024
Аскаридоз – это одно из самых распространенных паразитарных заболеваний на нашей планете. Согласно официальным данным, от этого гельминтоза страдает более миллиарда человек во всем мире. Запущенные формы болезни приводят к развитию кишечной непроходимости, перитонита, аскаридозного панкреатита, желтухи или становятся причиной механической закупорки дыхательных путей. Именно поэтому так важно уметь выявлять аскаридоз на ранних стадиях развития, своевременно начинать лечение и принимать меры, направленные на предотвращение дальнейшего распространения паразитов.
Причины заболевания
Возбудителем болезни является аскарида (Ascaris lumbricoides), паразитирующая в кишечнике человека. Источниками и резервуарами инфекции являются зараженные люди и животные, выделяющие во время дефекации в окружающую среду незрелые яйца паразитов. Заражение происходит оральным путем, то есть при заглатывании загрязненной пищи или воды. В дальнейшем из попавших в кишечник больного яиц выходят личинки, способные проникать в кровеносные сосуды и вместе с током крови распространяться по всему организму, провоцируя возникновение симптомов болезни.
Клиническая картина
Первыми признаками аскаридоза являются общее недомогание, непреходящее чувство усталости, непродуктивный кашель и аллергическая сыпь на коже. В дальнейшем, когда аскариды, паразитирующие в организме больного, достигают половой зрелости, клиническая картина дополняется:
- ухудшением аппетита;
- тошнотой, рвотой;
- болью в области живота;
- нарушениями стула (поносом или запором);
- резким снижением массы тела.
Гельминты, паразитирующие в головном мозге человека, могут провоцировать развитие судорог, мигреней и других неврологических сбоев.
Методы лечения
Единственным эффективным методом лечения аскаридоза считается медикаментозная терапия. Как правило, больному назначают:
- противогельминтные препараты;
- антигистаминные средства;
- панкреатин или другие ферменты, нормализующие пищеварительную функцию;
- пробиотические препараты, приводящие в норму микрофлору кишечника.
Своевременно проведенное лечение позволяет добиться полного выздоровления больного в самые сжатые сроки. Осложнения болезни развиваются крайне редко (как правило, у детей, стариков и ослабленных пациентов). К неблагоприятным последствиям может привести и самолечение. Поэтому лечить аскаридоз и другие паразитарные заболевания следует только под контролем опытного паразитолога или инфекциониста.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Аскаридоз – причины появления, симптомы, диагностика и способы лечения.
Определение
Аскаридоз – это заболевание из группы гельминтозов, которое вызывают нематоды (круглые черви) – аскариды. Аскаридоз характеризуется паразитированием половозрелых гельминтов в желудочно-кишечном тракте человека, сопровождается поражением дыхательных путей и аллергическими реакциями.
Аскариды встречаются повсеместно. Наиболее часто аскаридозом заражаются дети 3–8 лет, что связано с низким уровнем гигиены у детей этого возраста.
Причины появления аскаридоза
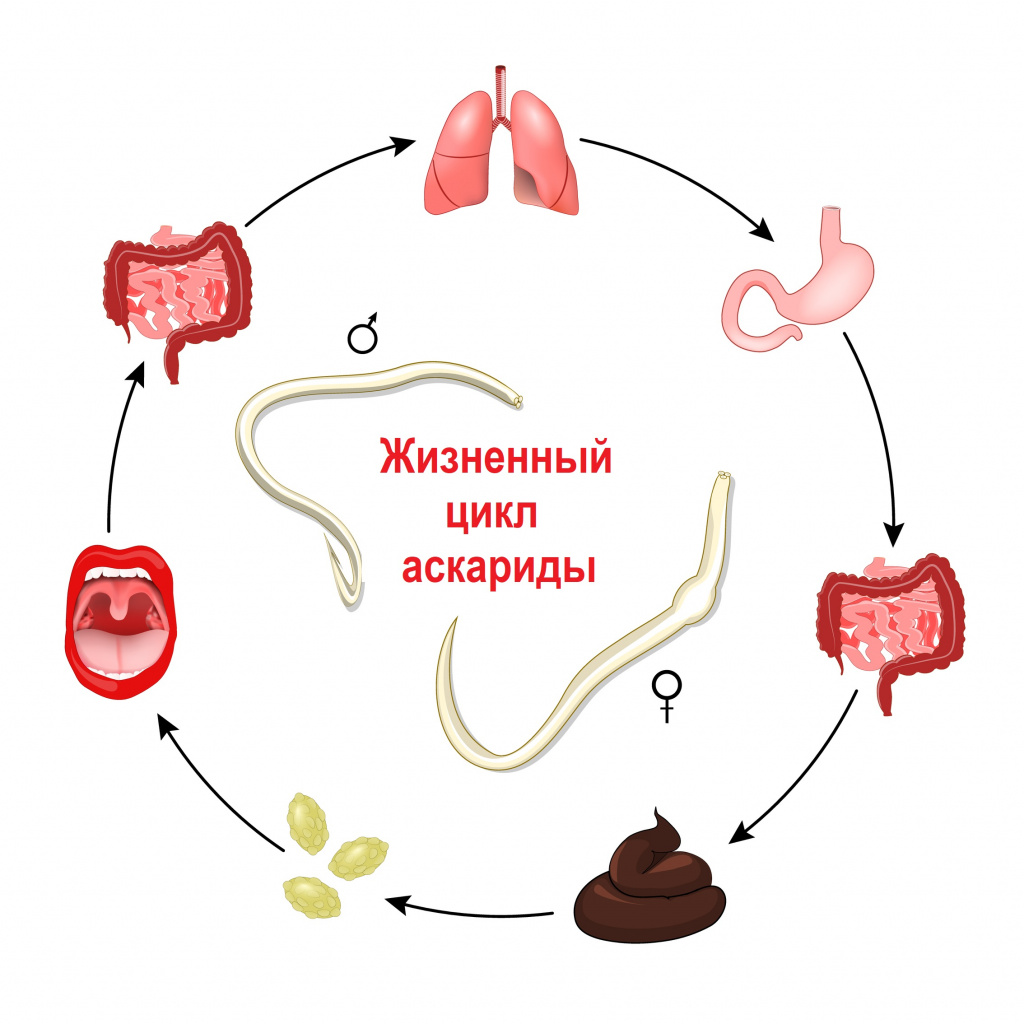
Возбудителя аскаридоза Ascaris lumbricoides относят к типу круглых червей. Гельминт имеет веретенообразную форму и достигает до 40 см в длину. Продолжительность жизни аскариды около одного года. В своем развитии аскарида проходит несколько стадий.
В возрасте 7–8 месяцев половозрелая самка откладывает яйца, которые попадают в почву, где происходит их созревание.
При отсутствии самцов самки откладывают неоплодотворенные яйца. Яйца с пищей, водой или через грязные руки попадают в тонкий кишечник человека. Здесь из яиц выходят личинки аскарид. Они внедряются в стенку кишечника и проникают в кровеносное русло, оттуда мигрируют в легкие. Здесь личинки растут и через 14 дней доходят по дыхательным путям до ротоглотки, где со слюной вновь заглатываются и попадают обратно в желудочно-кишечный тракт. В тонкой кишке происходит второй этап роста личинки и формирование взрослой особи (самца или самки)
- типичный аскаридоз, при котором ярко выражена клиническая картина;
- атипичный (или бессимптомный) аскаридоз, когда заболевание выявляется только лабораторными исследованиями.
- раннюю фазу, которая характеризуется процессом миграции личинок и их влиянием на организм человека;
- позднюю фазу, связанную с воздействием зрелой особи на желудочно-кишечный тракт.
- легкую форму аскаридоза;
- среднетяжелую форму аскаридоза;
- тяжелую форму аскаридоза.
- без осложнений;
- с кишечными осложнениями (непроходимостью кишечника, перитонитом, аппендицитом, холангитом, гепатитом, механической желтухой, панкреатитом);
- с внекишечными осложнениями (гнойным холангитом, абсцессом печени и брюшной полости, гнойным плевритом, сепсисом, асфиксией).
Для ранней фазы аскаридоза характерны слабость, подъем температуры (до 38 градусов), боли в области живота, возможна тошнота, диарея. В связи с большой нагрузкой чужеродным белком возникают аллергические реакции – от крапивницы (аллергической сыпи на коже) до отека Квинке (ангионевротического отека, проявляющегося отеком кожи, слизистых оболочек, подкожно-жировой клетчатки; может быть очень опасен, если при наблюдается перекрытие дыхательных путей).
При миграции личинок по дыхательным путям появляется кашель – сухой или с небольшим количеством мокроты, возможны приступы удушья. При присоединении бактериальной инфекции может развиться пневмония.
Для поздней фазы аскаридоза характерны тошнота, диарея, боли в области живота.
Часто заболевание никак себя не проявляет или возникают неспецифические симптомы: головная боль, повышенная утомляемость, головокружения, быстрая смена настроения, нарушения сна, у детей – беспокойство, недостаточная прибавка массы тела.
В некоторых случаях снижается артериальное давление.
При поражении центральной нервной системы возможно появление головной боли, утомляемости, судорог, симптомов менингизма (определяется врачом, говорит о воспалительном поражении оболочек головного и/или спинного мозга).
В последние месяцы жизни аскариды теряют способность прочно фиксироваться в кишечнике и могут выходить с каловыми массами.
Диагностика аскаридоза
Диагностика аскаридоза заключается в выявлении специфических и неспецифических маркеров заболевания, а также осложнений. При наличии показаний врач может назначить комплекс лабораторно-инструментальных методов обследования.
К неспецифическим лабораторным исследованиям относятся:
- Клинический анализ крови: общий анализ с подсчетом тромбоцитов, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов); для аскаридоза характерно повышение эозинофилов, лейкоцитов, нейтрофилов, ускорение СОЭ.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Аскаридоз - заразное инфекционное заболевание, которое передается от человека к человеку контактным путем. Однако передача паразитов редко происходит напрямую - путь от яйца глиста до носителя взрослой особи имеет несколько непростых стадий.
Как происходит заражение аскаридами?
Жизненный цикл паразита, который относится к геогельминтам, включает обязательное созревание яйца до инвазионной личинки в почве.
Заражение человека аскаридозом происходит по фекально-оральному механизму:
Время всего цикла от 8 до 15 суток. Так замыкается первый круг жизни аскарид и заканчивается стадия миграции паразита для человека. С этого момента у больного аскаридозом начинается вторая, симптоматическая и опасная стадия заболевания, называемая кишечной.
Небольшой процент заражений приходится на самоинфицирование. Как человек может заразиться аскаридозом от себя самого? Такой путь распространения гельминтов характерен в основном для детей. Взрослые глисты вызывают зуд, покраснение, раздражение кожи в районе ануса. Ребенок трогает беспокоящее место руками и на ногтях переносит яйца глист на игрушки, предметы домашнего обихода. Таким способом от ребенка может заразиться и взрослый.
Как яйца глист попадают из почвы в организм человека?
Человек в ротовую полость может заноси яйца глист через немытые руки или с едой. Основной процент заражений приходится на детей дошкольного возраста. Они еще не имеют устойчивых навыков личной гигиены, много контактируют с землей, играя на улице в теплый период.
Яйца аскарид могут занести в жилье человека:
- Домашние животные на шерсти или лапах. Откуда те переносятся на посуду или еду. Несмотря на значительный размер взрослой особи, яйцо с личинкой внутри увидеть можно только под микроскопом.
В зоне риска глистной инвазии находятся сельские жители и дачники, имеющие в качестве туалета отхожее место с выгребной ямой.
Распространение аскаридоза имеет выраженную социальную направленность. Чем ниже уровень жизни и образования - тем более распространены среди населения всех возрастов глистные инвазии. В социально благополучных слоях населения заражение аскаридами носит фрагментарный характер и фиксируется в основном у детей.
Клиническая картина
Клиническая картина аскаридоза меняется в зависимости:
- от стадии заболевания;
- возраста больного - у детей симптомы более выражены;
- количественной характеристики заражения.
Первая стадия аскаридоза у детей и взрослых длится до 100 дней. Это время от первого попадания яйца с личинкой до первого выхода из организма жизнеспособных яиц аскарид. При незначительном обсеменении симптомы ограничиваются недомоганием, вялостью. Более выражены проявления второй стадии аскаридоза - симптомы и лечение у взрослых здесь напрямую зависят от количества червей, живущих в кишечнике.
Симптомы при аскаридозе у взрослых
Миграционная стадия:
- кашель сухой, навязчивый, возможно отхождение мокроты с кровяными включениями;
- падение артериального давления;
- тахикардия;
- повышенная утомляемость;
- подъем температуры до средних значений.
Симптомы первой стадии болезни связаны с миграцией личинок через кровоток, сердце и печень в легкие. Клиническая картина второй стадии определяется интоксикацией организма продуктами жизнедеятельности паразитов, механическим повреждением кишечника, понижением усвояемости витаминов, питательных веществ в тонком кишечнике.
Для кишечной стадии характерны следующие симптомы:
- вздутие живота, колики, спазмы;
- боль, локализованная в верхней правой части живота;
- нарушение стула - запоры могут чередоваться с диареей;
- немотивированное похудение, потеря аппетита, апатия;
- низкое давление;
- низкий показатель гемоглобина;
- проявления авитаминоза - тусклые волосы, сухая кожа.
Заполнение кишечника взрослыми червями грозит закупоркой желчных протоков с проявлениями печеночной симптоматики. В тяжелых случаях возможно развитие механической желтухи. Со стороны нервной системы у больного появляется истеричность, тревожность, нарушается сон.
Клиническая картина у детей
Детский организм реагирует на присутствие паразитов активнее, чем взрослый.
Аскаридоз у детей: симптомы и лечение напрямую зависят от состояния иммунитета.
Ослабленные дети реагируют на глистную инвазию частыми простудами, кишечными расстройствами, что делает симптоматику нехарактерной.
Симптомы, характерные для аскаридоза у детей:
- вздутие живота, диспепсия;
- боль в животе без четкой локализации;
- схваткообразная боль в животе при пальпации;
- расстройства стула - запор или понос (могут чередоваться);
При тяжелом течении аскаридоза у детей отмечается задержка в развитии, снижение когнитивных способностей, нарушения памяти.
Лечение
В первой фазе развития паразита лечение направлено на устранение симптомов, которые вызывают мигрирующие по организму личинки. Избавиться на этой стадии от аскаридоза невозможно. Назначают препараты:
- муколитические медикаменты для отхождения мокроты;
- в тяжелых случаях нарушения дыхания показаны кортикостероиды;
- желчегонные и спазмолитики для устранения печеночной симптоматики;
Лечение начинают по схеме, когда нематоды заселяют кишечник. Действие противоглистных средств основано на особенностях самой аскариды. Червь не способен закрепиться в кишечнике механически - у него отсутствуют крючки или присоски. Аскарида постоянно движется против хода каловых масс. Если ее обездвижить, то взрослые глисты попросту выводятся наружу во время испражнения.
-
Мебендазол - угнетает углеводный обмен червя, лишая его питания и возможности передвигаться. В больших дозах может использоваться в первой стадии болезни для уничтожения личинок и внекишечных паразитов. Торговые названия: Вермокс, Антиокс, Мебензол.
Контрольные анализы сдают спустя месяц после лечения. В этот период эффективно использование народных противоглистных средств. Это отвар пижмы, чеснок и тыквенные семечки.
Следует понимать, что ответственное отношение к собственному здоровью и соблюдение личной гигиены является лучшей профилактикой.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гельминтоз (глистная инвазия): причины появления, симптомы, диагностика и способы лечения.
Определение
Гельминтозы - болезни человека, животных и растений, вызываемые паразитическими червями (гельминтами).
Причины появления гельминтозов
В настоящее время в России встречается более 70 видов из известных 250 гельминтов, паразитирующих в организме человека. Наиболее распространены круглые черви (аскариды, острицы, трихинеллы, власоглав), ленточные черви (свиной, бычий и карликовый цепни, широкий лентец, эхинококки), сосальщики (печеночная и кошачья двуустки).
Заражение гельминтами чаще всего происходит после попадания в организм их яиц и/или личинок. В зависимости от механизма заражения и путей передачи гельминтозы подразделяются на: геогельминтозы, биогельминтозы и контактные гельминтозы. Геогельминты развиваются без промежуточных хозяев, биогельминты - с последовательной сменой одного-двух-трех хозяев, контактные гельминты передаются контактным путем.
Свиной цепень, бычий цепень, эхинококк и другие виды червей развиваются с последовательной сменой одного-двух-трех хозяев. Промежуточными хозяевами могут быть рыбы, моллюски, ракообразные, насекомые. Человек заражается этими гельминтами, употребляя в пищу продукты, не прошедшие полноценную термическую обработку:
- мясо говядины, инфицированную финнами (личинками) бычьего цепня;
- свинину, пораженную финнами свиного цепня;
- малосоленую и сырую рыбу с личинками описторхиса или широкого лентеца;
- сырую воду или обработанные этой водой овощи, фрукты.
Контактным путем - то есть при личном контакте здорового человека с зараженным, при пользовании общей посудой, предметами туалета, бельем, при вдыхании пыли в помещении, где находится зараженный человек - передаются энтеробиоз (возбудитель – острица) и гименолепидоз (возбудитель – карликовый цепень). В случае энтеробиоза часто случается самозаражение.
Гельминты определенного вида паразитируют в определенных органах, вызывая различные гельминтозы:
- в толстой кишке - свиной, бычий, карликовый цепни, нематоды (анкилостомы, аскариды, стронгилоиды), острицы, власоглав. Из просвета кишки личинки свиного цепня могут попадать в кровоток и распространяться по организму, оседая в жировой клетчатке, сосудах мышц, камерах глаза, мозге;
- в печени и желчных путях - трематоды (описторхис, клонорхис, фасциола). В печени первично располагаются эхинококковые кисты, а после их разрыва дочерние пузыри можно обнаружить в брыжейке, листках брюшины, селезенке и других органах;
- в органах дыхания - эхинококки, альвеококки, легочные сосальщики, вызывающие парагонимоз;
- в нервной системе - шистосомозы, парагонимоз, эхинококкоз и альвеококкоз;
- в органах зрения - онкоцеркоз, лоаоз, осложненные формы тениоза;
- в органах кровообращения - некатороз, шистосомозы, дифиллоботриоз;
- в лимфатической системе - филяриатозы, трихинеллез;
- в коже и подкожной клетчатке - анкилостомидоз, онкоцеркоз, лоаоз, личиночная стадия шистосомозов;
- в костной системе - эхинококкоз;
- в скелетной мускулатуре - трихинеллез, цистицеркоз мышечной ткани.
Срок жизни гельминтов в организме окончательного хозяина может быть различным, зависит от вида паразита и колеблется от нескольких недель (острицы) до нескольких лет (цепни) и десятилетий (фасциолы).
Классификация заболевания
У человека паразитируют черви двух видов:
- Nemathelminthes – круглые черви, класс Nematoda;
- Plathelminthes – плоские черви, которые включают в себя классы
- Cestoidea – ленточных червей,
- Trematoda – класс сосальщиков.
- биогельминтозы;
- геогельминтозы;
- контактные гельминтозы.
На организм человека гельминты оказывают различное воздействие:
- антигенное воздействие, когда развиваются местные и общие аллергические реакции;
- токсическое действие (продукты жизнедеятельности гельминтов вызывают недомогание, слабость, диспепсические явления);
- травмирующее действие (при фиксации паразитов к стенке кишечника происходит нарушение кровоснабжения с некрозом и последующей атрофией слизистой оболочки; могут нарушаться процессы всасывания; механическое сдавление тканей гельминтами);
- вторичное воспаление в результате проникновение бактерий вслед за мигрирующими личинками гельминтов;
- нарушение обменных процессов;
- в результате поглощения крови некоторыми гельминтами возникает анемия;
- нервно-рефлекторное влияние - раздражение гельминтами нервных окончаний провоцирует бронхоспазм, дисфункцию кишечника и т.д.;
- психогенное действие, проявляющееся невротическими состояниями, нарушением сна;
- иммуносупрессивное действие.
Для гельминтозов характерна стадийность развития. Каждая стадия характеризуется своими клиническими симптомами.
Жалобы пациентов в острой стадии:
- повышение температуры от нескольких дней до двух месяцев (субфебрильная или выше 38ºС, сопровождающаяся ознобом, резкой слабостью и потливостью);
- зудящие рецидивирующие высыпания на коже;
- локальные или генерализованные отеки;
- увеличение регионарных лимфатических узлов;
- боли в мышцах и суставах;
- кашель, приступы удушья, боль в грудной клетке, длительные катаральные явления, бронхит, трахеит, симптомы, симулирующие пневмонию, астматический синдром, кровохарканье;
- боль в животе, тошнота, рвота, расстройства стула.
Для кишечных гельминтозов характерны следующие синдромы:
- диспепсический (дискомфорт в животе, чувство переполнения после еды, раннее насыщение, вздутие живота, тошнота);
- болевой;
- астеноневротический (чувство сильной усталости, повышенная нервная возбудимость и раздражительность).
Кишечные цестодозы (тениаринхоз, дифиллоботриоз, гименолепидоз, тениоз и другие) протекают бессимптомно или с малым количеством симптомов (с явлениями диспепсии, болевым синдромом, анемией).
Трематодозы печени (фасциолез, описторхоз, клонорхоз) вызывают:
- хронический панкреатит;
- гепатит;
- холецистохолангит;
- неврологические нарушения.
Мочеполовой шистомоз проявляется появлением в самом конце мочеиспускания крови, частыми позывами к мочеиспусканию, болью во время мочеиспускания.
Альвеококкоз, цистицеркоз, эхинококкоз могут длительное время протекать бессимптомно. На позднем этапе нагноение или разрыв кист, содержащих паразитов, приводит к анафилактическому шоку, перитониту, плевриту и другим тяжелейшим последствиям.
Для заболеваний, обусловленных паразитированием мигрирующих личинок зоогельминтов, когда человек не является естественным хозяином, различают кожную и висцеральную формы. Кожная форма обусловлена проникновением под кожу человека некоторых гельминтов животных: шистосоматид водоплавающих птиц (трематоды), анкилостоматид собак и кошек, стронгилид (нематоды). При контакте человека с почвой или водой личинки гельминтов проникают в кожу. Возникает чувство жжения, покалывания или зуда в месте внедрения гельминта. Может наблюдаться кратковременная лихорадка, признаки общего недомогания. Через 1-2 недели (реже 5-6 недель) наступает выздоровление.
Висцеральная форма развивается в результате заглатывания яиц гельминтов с водой и пищевыми продуктами. В начале заболевания может быть недомогание, аллергическая экзантема (кожная сыпь). В кишечнике человека из яиц гельминтов выходят личинки, которые проникают через кишечную стенку в кровь, достигают внутренних органов, где растут и достигают 5-10 см в диаметре, сдавливают ткани и нарушают функцию органов. При расположении личинок цепней (цистицерки, ценура) в оболочках и веществе головного мозга наблюдается головная боль, признаки церебральной гипертензии, парезы и параличи, эпилептиформные судороги. Личинки также могут располагаться в спинном мозге, глазном яблоке, серозных оболочках, межмышечной соединительной ткани и др.
Исходом гельминтозов может быть полное выздоровление с ликвидацией гельминтов или развитие необратимых изменений в организме хозяина.
Диагностика гельминтоза
Диагноз гельминтоза устанавливается на основании совокупности жалоб, полученных от пациента сведений о течении болезни, данных лабораторных и инструментальных методов обследования.В острой фазе гельминтозов имеется реакция крови на присутствие гельминта в организме, поэтому рекомендованы следующие исследования:
-
клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Анемии: причины появления, симптомы, диагностика и способы лечения.
Определение
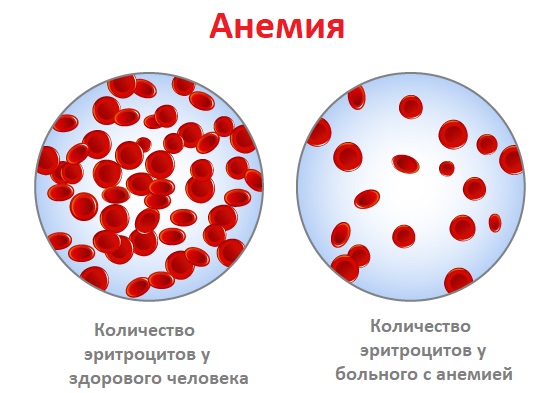
Анемия – это уменьшение содержания гемоглобина и/или снижение количества эритроцитов в единице объема крови, приводящее к снижению снабжения тканей кислородом.
Анемия встречается при ряде заболеваний (язвы и полипы желудочно-кишечного тракта, хроническая болезнь почек, онкологические, инфекционные заболевания, глистные инвазии и др). Чем ниже уровень гемоглобина, тем тяжелее протекает анемия.
![Анемия.jpg]()
Причины появления анемии
Анемия может возникнуть в результате нарушения образования эритроцитов, повышенного их разрушения или потери эритроцитов с кровью.Статистика утверждает, что самой распространенной является анемия, возникшая после кровопотери (острой или хронической). Острой считается кровопотеря с объемом крови более 500-700 мл (у взрослых), которая происходит в течение короткого промежутка времени. Потеря крови может быть видимой (кровотечение из ран, кровавая рвота, маточное, носовое кровотечения) и первоначально скрытой (кровотечения в кишечник, в полость живота и/или плевры, большие гематомы).
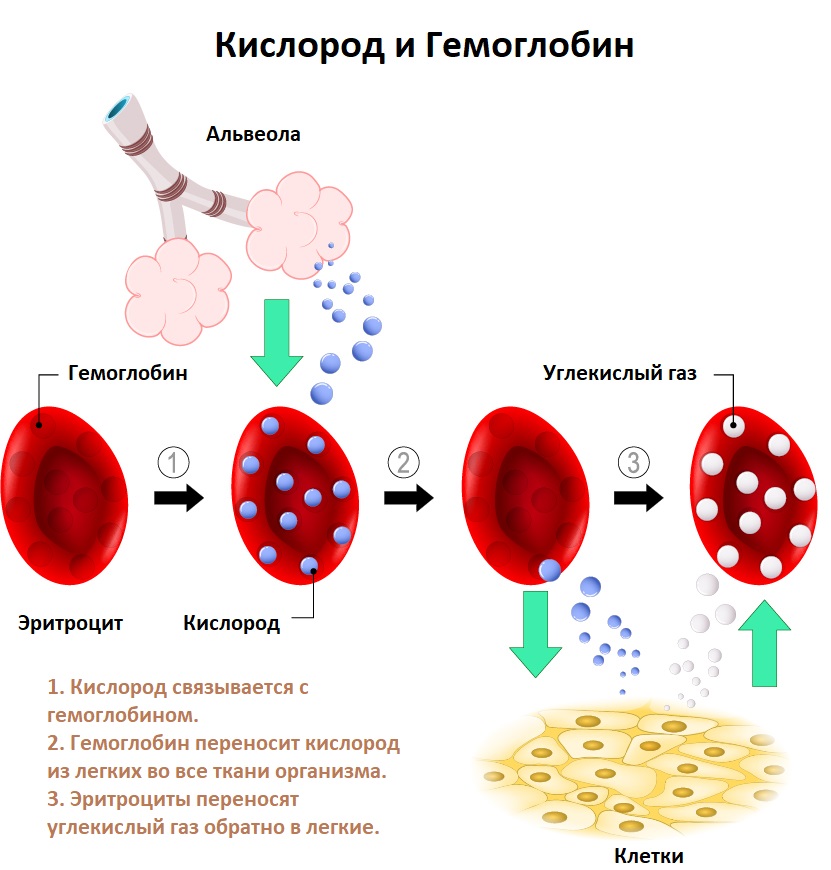
Хронические кровопотери развиваются в результате незначительных, но длительных потерь крови (обильные и длительные менструации, язва желудка, рак, геморрой, проведение процедур гемодиализа и др.). С течением времени незначительные кровопотери приводят к истощению запасов железа в организме, когда количество теряемого организмом железа превышает его поступление с пищей. В результате дефицита железа нарушается синтез гемоглобина.
![Кислород и гемоглобин.jpg]()
Дефицит железа может возникнуть из-за снижения всасывания железа в результате различных заболеваний двенадцатиперстной кишки и начальных отделов тонкой кишки (энтеритов, опухолей, состояний после оперативных вмешательств на данном участке кишечника). Состояния, приводящие к снижению уровня белков крови, являющихся переносчиками железа (нефротический синдром, нарушение белково-синтетической функции печени, синдром нарушенного всасывания, алиментарная недостаточность), также могут привести к его снижению и, как следствие, к анемии.
Железодефицитные анемии, связанные с исходно недостаточным уровнем железа (недостаток железа у матери в период беременности), наблюдаются у новорожденных и детей младшего возраста.
Анемии вследствие нарушенного кроветворения возникают:
- при недостаточном поступлении в организм или нарушении всасывания в желудочно-кишечном тракте компонентов, необходимых для образования эритроцитов (витамина В6, витамина В12, фолиевой кислоты и др.);
- поражении клеток костного мозга - предшественников эритроцитов токсическими веществами, ионизирующей радиацией;
- образовании вторичных очагов опухолевых клеток в костном мозге (метастазировании);
- нарушении синтеза небелковой части гемоглобина (гема) и накоплении его токсичных продуктов;
- нарушении регуляции образования эритроцитов (уменьшении продукции гормона, стимулирующего рост и размножение эритроцитов (эритропоэтин) или воздействии ингибиторов).
Развитие наследственных гемолитических анемий связано с генетическими дефектами (нарушением активности ферментов эритроцитов, нарушением структуры или синтеза гемоглобина, дефектами мембран эритроцитов).
Приобретенные гемолитические анемии могут быть обусловлены разрушением эритроцитов в результате воздействия на них антител, механических повреждений оболочки эритроцитов, химических повреждений эритроцитов, недостатка витаминов, разрушения эритроцитов паразитами.
Классификация анемий
1. Анемии, связанные с кровопотерей:
- анемии, связанные с нарушением образования гемоглобина;
- анемии, связанные с нарушением синтеза ДНК и РНК;
- анемии, связанные с нарушением процессов деления эритроцитов;
- анемии, связанные с угнетением пролиферации (размножения) клеток костного мозга.
- наследственные гемолитические анемии;
- приобретенные гемолитические анемии.
Существуют общие (неспецифические) проявления анемии и признаки, которые специфичны для определенного вида анемий.
Отсутствие этих признаков не исключает наличие анемии, поскольку при легкой и среднетяжелой форме заболевания, а также его медленном развитии клиническая картина может быть смазанной.
Клинические проявления недостатка железа в организме: сухость кожи, нарушение целостности эпидермиса, ломкость ногтей, волос, изъязвления и трещины в углах рта, мышечная слабость. Может наблюдаться чувство жжения языка, извращение вкуса в виде неукротимого желания есть мел, зубную пасту, землю, сырую крупу, сырое мясо, а также пристрастие к некоторым запахам (ацетона, бензина).
Дефицит витамина В12 также может проявляться поражением желудочно-кишечного тракта (атрофическим гастритом) и неврологической симптоматикой (парестезиями, нарушением чувствительности, онемением конечностей). При крайне тяжелом течении заболевания наблюдаются психические нарушения, бред, галлюцинации, приобретенное слабоумие и др.
Клиническая картина дефицита фолиевой кислоты очень похожа на дефицит витамина В12, но при фолиеводефицитных состояниях отсутствует неврологическая симптоматика и редко возникает воспаление языка. Дефицит фолиевой кислоты приводит к обострению шизофрении, учащению и утяжелению приступов эпилепсии.
Для гемолитических анемий характерны желтушность кожных покровов и слизистых, увеличение размера селезенки, склонность к образованию камней в желчных путях.
При массивном гемолизе эритроцитов (гемолитическом кризе) кроме анемии, желтухи и ухудшения общего состояния могут наблюдаться тошнота, рвота, расстройство сознания, судороги, развитие острой почечной и/или сердечно-сосудистой недостаточности.
При апластической анемии, которая возникает на фоне угнетения пролиферации клеток костного мозга, происходят кровоизлияния (преимущественно в области бедер, голеней, живота, в местах инъекций образуются гематомы). Часто диагностируются бронхиты, пневмонии.
Диагностика анемии
Анемия может возникать под влиянием самых разнообразных факторов. Чаще всего встречаются дефицитные анемии (железодефицитные, B12-дефицитные, фолиеводефицитные и др.).Большую роль в выявлении причины анемии играют сведения, полученные при опросе пациента: возраст, наличие профессиональных вредностей, характер диеты, наличие сопутствующих заболеваний, прием лекарственных препаратов, информация о наследственности и др. Не менее важны данные осмотра: изменение цвета и состояния кожи; увеличение лимфатических узлов, печени, селезенки; наличие поражения нервной системы.
Первый этап диагностики анемии обычно включает следующие исследования:
-
клинический анализ крови: определение концентрации гемоглобина, количества эритроцитов, лейкоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоцитарной формулы и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также: