Аугментин при коклюше у взрослых
Обновлено: 19.04.2024
Есть много заболеваний, сопровождающихся кашлем. При некоторых из них кашель настолько мучительный, что способен буквально измотать человека. Одно из них – коклюш.
- Ульяна Владимировна, что такое коклюш?
Это острое инфекционное заболевание с циклическим течением, наличием спастического кашля. Вызывается коклюш специфической бактерией - коклюшной палочкой.
- Какими симптомами проявляется коклюш?
Признаки типичного его течения у ребёнка следующие:
- повышение температуры тела;
- возможна небольшая раздражительность, возбудимость, нервозность;
- особый кашель, с одышкой на вдохе. Характерны несколько кашлевых толчков на выдохе, а затем происходит свистящий, усиленный вдох. Эти фазы составляют один цикл. В зависимости от тяжести течения, таких приступов на протяжении дня может быть 2-15.
ПРИ КОКЛЮШЕ - ОСОБЫЙ КАШЕЛЬ,
С ОДЫШКОЙ НА ВДОХЕ
Из-за кашля возможно посинение кожных покровов, напряжение - вплоть до разрыва капилляров, носовое кровотечение, вздутие межрёберных промежутков.
При выраженном приступе кашля может быть непроизвольное мочеиспускание или дефекация.
Существуют и другие формы коклюша, при которых симптомы будут отличаться. Несколько иначе протекает он у взрослых.
- По каким признакам можно отличить коклюш от простуды?
При типичном течении коклюша - по характерному спастическому кашлю, который ни с чем не спутаешь.
ЕСЛИ ОБЫЧНАЯ ПРОСТУДА ПРОДОЛЖАЕТСЯ ПРИМЕРНО
7-10 ДНЕЙ, ТО КОКЛЮШ КО ВТОРОЙ НЕДЕЛЕ ТОЛЬКО
"НАБИРАЕТ ОБОРОТЫ" - В ЧАСТНОСТИ, УСИЛИВАЕТСЯ КАШЕЛЬ
При обычной простуде лихорадка и симптомы интоксикации более выражены. У коклюша в начале возможна небольшая лихорадка, невыраженный насморк и кашель. Затем общее состояние больного улучшается, однако его начинает мучить изнуряющий кашель.
- Это заболевание вирусной или бактериальной природы? Как передаётся коклюш?
Коклюш вызывает бактерия. Передаётся заболевание воздушно-капельным путём от больного человека либо носителя инфекции.
- Сколько длится инкубационный период у коклюша?
В среднем 7-10 дней (может колебаться от 6 до 20 дней).
- Как долго заболевший коклюшем ребёнок заразен для окружающих?
После появления первых признаков заболевания - до 1 месяца.
- Ульяна Владимировна, чем чревата эта болезнь для деток? В чём её опасность?
Во-первых, выделяемый бактерией токсин раздражает слизистую оболочку дыхательных путей. В результате в головном мозге возникает длительно существующий активный очаг, который и обусловливает поддержание кашля.
Бактериальный токсин сам по себе может быть и аллергеном.
На протяжении заболевания может присоединяться другая инфекция, из-за чего может, например, развиваться пневмония (воспаление лёгких), воспаление бронхиол. Иногда их лечение довольно сложное, нередко после перенесённого заболевания сохраняется повышенная чувствительность дыхательных путей к заболеваниям (в частности, ОРВИ). В результате со временем может развиваться хронический бронхит.
У детей до года вместо кашлевых приступов как их эквивалент может отмечаться остановка дыхания.
Возможно развитие отёка гортани, стенозирующего ларингита, ложного крупа. У маленьких детей это может вести к развитию дыхательной недостаточности.
Одним из возможных последствий после коклюша может быть эмфизема. При этой болезни лёгкое становится избыточно воздушным, и, как следствие эмфиземы, также может нарушаться кровообращение из-за изменений сосудистой системы лёгкого.
Возможны носовые кровотечения, кровоизлияния (подкожные, в конъюнктиву глаз), формирование паховых и пупочных грыж.
Бактерия может поражать и головной мозг. В этом случае развивается воспаление его ткани - энцефалит. Также возможно развитие энцефалопатии. Впоследствии у ребёнка могут появляться судороги, развиваться глухота.
- Дети какого возраста наиболее уязвимы для коклюша?
Это дошкольники, т.е. фактически от рождения и заканчивая 5-6 годами. В течение первого года жизни у малышей на грудном вскармливании ещё может быть какая-то защита, а вот после этого начинается период наибольшего риска, особенно у непривитых.
- Как проводится диагностика коклюша у детей?
Есть три направления диагностики:
- посев мокроты на специальные питательные среды, чтобы выделить бактерию;
У тех же, кто на момент заболевания был не привит, этот тест информативен;
- ПЦР (полимеразная цепная реакция) - выявление генетического материала бактерии в мазке со слизистой оболочки зева.
- Коклюш лечат в домашних условиях или ребёнка необходимо госпитализировать в стационар?
- возраста. Ребёнка до года обязательно госпитализируют, поскольку у него выше вероятность остановок дыхания;
- тяжести течения болезни. При лёгком течении и возрасте малыша старше года врач может разрешить лечиться в домашних условиях. При среднетяжёлом и тяжёлом течении необходимо лечение в стационаре;
- наличия ряда сопутствующих заболеваний. Если они есть, то также необходима госпитализация.
- Для лечения коклюша используются антибиотики?
Концептуально да. Бактерия, вызывающая этот недуг, чувствительна к некоторым антибиотикам. Однако их назначают только в определённом периоде заболевания. Если время прошло, начался приступообразный кашель, то назначение антибиотиков уже может быть неэффективным.
- Но если не используются антибиотики, то как проводится лечение?
Вводится специфический противококлюшный иммуноглобулин. Кроме того, применяют синдромальное лечение: средства, уменьшающие повышенную реактивность дыхательных путей, антигистаминные, успокаивающие, бронхорасширяющие, кислородотерапия и т.д.
Большое значение имеют нормальная температура и достаточная влажность воздуха в помещении, пребывание на свежем воздухе, исключение звуковых, зрительных раздражителей, дробное питание маленькими порциями.
- Это заболевание встречается только у детей или им могут заболеть и взрослые?
Им может болеть и взрослый. Если человек не привит, вероятность заболеть есть, вне зависимости от возраста.
У взрослого коклюш протекает несколько иначе - например, бывает не такой сильный кашель. Однако его также нельзя оставлять без лечения.
- Как можно защитить ребёнка от коклюша?
Профилактика как у детей, так и у взрослых - это вакцинация. Она входит в национальный календарь прививок.
- Прививка от коклюша гарантирует, что ребёнок никогда не заболеет коклюшем?
Исследования показывают высокую эффективность и благоприятный профиль безопасности азитромицина при лечении кишечных инфекций, хронических инфекций дыхательных путей, кашля и коклюша у детей, хламидийной инфекции новорожденных, угревой болезни у подростко
Studies show high efficiency and favorable profile of safety of azitromicin during the treatment of intestinal infections, chronic infections of the respiratory tract, cough and whooping cough in children, with khlamidya infection of newborns, acne disease in adolescents and persons of young age.
Азитромицин (Сумамед®) — первый представитель группы полусинтетических 15-членных макролидных антибиотиков (азалидов) — применяется в клинической практике с 1991 г. и является одним из наиболее часто назначаемых препаратов во многих странах мира. Так, по данным информационно-аналитической компании IMS Health (2009) в США было выписано 53,8 млн рецептов на азитромицин (5-е место среди всех лекарственных средств) [1]. В настоящее время азитромицин одобрен Администрацией США по контролю за качеством продуктов питания и лекарственных средств (Food and Drug Administration — FDA) для использования у взрослых и детей старше 6 месяцев для лечения инфекций, вызванных чувствительными к нему возбудителями, в том числе инфекций дыхательных путей (ИДП) [2]. Азитромицин обладает высокой активностью в отношении как типичных, так и атипичных бактериальных возбудителей ИДП, а его фармакокинетические особенности позволяют создавать максимальные концентрации в инфицированных тканях. Основными показаниями к использованию препарата являются острый средний отит, острый бактериальный риносинусит, внебольничная пневмония и острый стрептококковый тонзиллит/фарингит, скарлатина, инфекции кожи и мягких тканей (рожа, импетиго, вторично инфицированные дерматозы). К настоящему времени проведен ряд клинических исследований, подтверждающих эффективность азитромицина при других нозологических формах, о которых и пойдет речь в данном обзоре.
Рецидивирующие инфекции дыхательных путей
Длительный кашель и коклюш
Длительный кашель — одна из частых причин обращений к врачам-педиатрам, наиболее вероятной причиной которого может быть коклюш. Заболеваемость коклюшем остается на высоком уровне, несмотря на наличие эффективной и безопасной вакцины. Серологически подтвержденная инфекция Bordetella pertussis выявляется в 37% случаев кашля, продолжающегося более 2 недель после перенесенного ОРЗ [12]. Еще у 12,9% детей с длительным кашлем была выявлена инфекция M. pneumoniae [12]. Таким образом, примерно в половине случаев длительного кашля, обусловленного инфекционными причинами, имеются показания для назначения антибактериальных препаратов (АБП) из группы макролидов.
Препаратом выбора при лечении и постэкспозиционной профилактике коклюша считается эритромицин, который назначается на протяжении 14 дней [13]. Тем не менее, несмотря на эффективность терапии эритромицином, необходимость применения 4 раза в сутки и достаточно высокая частота возникновения нежелательных лекарственных реакций со стороны желудочно-кишечного тракта являлись причиной низкой комплаентности рекомендованного 14-дневного курса [14]. В последние десятилетия в исследованиях in vitro была продемонстрирована активность азитромицина в отношении B. pertussis, а в клинических исследованиях подтверждена эффективность данного препарата (таблица).
Согласно результатам Кокрановского систематического обзора по применению АБП для лечения и профилактики коклюша, включавшего 12 рандомизированных контролируемых исследований (общее число участников 1720), 3-дневный курс терапии азитромицином не уступал по эффективности 14-дневному курсу лечения эритромицином по клинической и микробиологической эффективности, а также частоте возникновения микробиологических рецидивов инфекции [13]. В настоящее время азитромицин включен в рекомендации Центров по контролю и профилактике заболеваний США (англ. Centers for Disease Control and Prevention, CDC) по лечению коклюша. Его необходимо назначать детям до 6 месяцев в дозе 10 мг/кг один раз в сутки в течение 5 дней; детям старше 6 месяцев — 10 мг/кг в первый день (но не более 500 мг), далее по 5 мг/кг (2–5-й дни терапии) [14].
Болезнь кошачьей царапины
Болезнь кошачьей царапины впервые была описана в 1931 г., однако ее возбудитель, Bartonella henselae, был идентифицирован только в 1983 г., что связано со значительными трудностями при культивировании данного патогена [15]. Заболевание распространено повсеместно и чаще всего поражает детей и молодых лиц, однако может встречаться и у взрослых пациентов. Типичные проявления у лиц без иммунодефицита включают возникновение через 3–10 дней на месте повреждения, нанесенного животным, красно-коричневой безболезненной папулы. Спустя 1–3 недели развивается односторонняя регионарная лимфаденопатия. Заболевание медленно прогрессирует. Состояние пациентов, как правило, удовлетворительное, наблюдаются легкие неспецифические проявления, такие как общее недомогание, потеря аппетита, боли в животе, а также мышечные или суставные боли. В 25% случае заболевание протекает бессимптомно. Диагноз устанавливается на основании данных анамнеза (контакт с кошками и наличие царапин) и серологического исследования — определение антител класса IgG к B. henselae в титре более 1:256. Длительность инфекционного процесса обычно не превышает 6 месяцев [15].
Несмотря на то, что болезнь кошачьей царапины у людей с сохраненным иммунитетом склонна к самоизлечению и без терапии выздоровление наступает через 2–3 месяца, было показано ускоренное разрешение лимфаденопатии (в течение 1 месяца) при лечении коротким курсом азитромицина [16–18]. У детей азитромицин назначается в течение 5 дней в дозе 10 мг/кг в первый день, а в последующие 4 дня по 5 мг/кг [18, 19].
Необходимо отметить, что к числу других антибактериальных препаратов, потенциально активных в отношении B. henselae, относятся рифампицин, доксициклин, гентамицин, ко-тримоксазол и ципрофлоксацин (монотерапия или комбинация двух препаратов) [15, 20]. Часть из них не разрешена для применения в педиатрии, другие характеризуются неблагоприятным профилем безопасности, поэтому при лечении детей целесообразно отдавать предпочтение азитромицину [21].
Кишечные инфекции
Ограниченные возможности антибактериальной терапии кишечных инфекций у детей и рост резистентности возбудителей к АБП диктуют необходимость поиска новых подходов к терапии шигеллезов у детей [22]. Одним из новых направлений является изучение эффективности азитромицина при данной нозологической форме, что базируется на фармакокинетических и фармакодинамических данных и клиническом опыте применения азитромицина у взрослых [23, 24]. Проведены и первые успешные клинические исследования его эффективности при шигеллезах у детей.
Во время вспышки шигеллеза в Израиле в 2003 г. было инфицировано 73 человека, среди которых 83% составили дети в возрасте от 6 месяцев до 18 лет. Всем детям с шигеллезом, подтвержденным положительной фекальной культурой, назначалась налидиксовая кислота в дозе 55 мг/кг/сутки в 4 приема внутрь в течение 5 дней. Поскольку к моменту завершения курса ее применения у 25 детей сохранялась диарея, было принято решение о замене налидиксовой кислоты азитромицином, который назначался внутрь в дозе 10 мг/кг/сутки в течение 3 дней. У всех (100%) детей, принимавших азитромицин, диарея купировалась через 48 ч после начала терапии, в то время как в группе, получавшей только налидиксовую кислоту, купирование диареи произошло лишь у 65% детей [25].
Таким образом, результаты описанных исследований демонстрируют клиническую и микробиологическую эффективность азитромицина при шигеллезах у детей. Простой режим дозирования, быстрые темпы клинического улучшения и достаточный уровень эрадикации шигелл, наиболее вероятно обусловленный высокими внутриклеточными концентрациями азитромицина, являются основанием к проведению дальнейших исследований, направленных на подтверждение правильности данной терапевтической стратегии.
Хламидийная инфекция у новорожденных
Chlamydia trachomatis является самым распространенным в США возбудителем микробных инфекций, передающихся половым путем. Перинатальная передача C. trachomatis происходит обычно при естественных родах, но инфекция может иметь и вторичный характер, возникая в результате повреждения оболочек плода, прямой контаминации носоглотки и легких новорожденного. Описаны случаи хламидийной инфекции у новорожденных после кесарева сечения. У 35–50% новорожденных, матери которых инфицированы хламидиями, развивается конъюнктивит и у 11–20% — пневмония. Хламидийная инфекция представляет собой наиболее частую причину неонатального конъюнктивита, развивающегося между 5-м и 12-м днями жизни.
Поскольку хламидии распространяются по слезному протоку и в носоглотку, по меньшей мере, у 33% новорожденных развивается хламидийная пневмония. В тех случаях, когда признаки конъюнктивита отсутствуют, пневмония развивается у 11–20% новорожденных от инфицированных и не получавших лечение матерей [27]. C. trachomatis, может также вызывать подострую афебрильную пневмонию у детей в возрасте 1–3 месяцев.
Центрами по контролю и профилактике заболеваний США (CDC) для терапии хламидийного конъюнктивита и пневмонии у новорожденных рекомендуется применение эритромицина основание или этилсукцинат в дозе 50 мг/кг/сутки внутрь в 4 приема в течение 14 дней. Однако при этом обращается внимание на возможность возникновения у детей до 6 недель серьезного нежелательного эффекта эритромицина — гипертрофического пилоростеноза, который встречается в 8 раз чаще у детей, получающих эритромицин внутрь (но не местно), между 3-м и 13-м днями жизни [28–30]. В основе этого феномена, предположительно, лежат широко известные прокинетические свойства эритромицина. Риск развития пилоростеноза при применении других макролидов (азитромицина, кларитромицина) не установлен. Несмотря на то, что данные, касающиеся использования азитромицина при лечении хламидийной инфекции новорожденных, ограничены, существует подтверждение эффективности короткого курса азитромицина в дозе 20 мг/кг/сутки 1 раз в день внутрь в течение 3 дней для лечения хламидийной инфекции у новорожденных, то есть он может являться более безопасной альтернативой эритромицину [31, 32]. Следует отметить, что ни один другой макролидный антибиотик (кроме упомянутого выше эритромицина с сомнительным профилем безопасности у данной категории пациентов) не имеет официального одобрения для использования у новорожденных и детей первых месяцев жизни для лечения хламидийной инфекции.
Угревая болезнь
Угревая болезнь является наиболее распространенной дерматологической проблемой у подростков и молодых людей. В течение последних десятилетий было доказано, что системное применение АБП играет основную роль в лечении пациентов с угревой болезнью, у которых имеются воспалительные элементы. В ряде случаев системная антибактериальная терапия приводит к возникновению побочных эффектов, что вносит свой вклад в снижение комплаентности пациентов. Учитывая тот факт, что обычно назначаемыми системными антибиотиками при угревой болезни являются тетрациклины, а данная группа АБП характеризуется не вполне благоприятным профилем безопасности, целесообразным, особенно у подростков, является поиск более безопасных для применения альтернативных АБП. Азитромицин обладает противовоспалительными свойствами и предотвращает рост Propionibacterium acnes — основного патогена, вовлеченного в патогенез воспалительного процесса при угревой болезни [33].
По данным открытого многоцентрового несравнительного исследования, выполненного у пациентов со II степенью воспалительных форм acne vulgaris, применение азитромицина в дозе 500 мг в сутки в течение 3 последовательных дней в месяц на протяжении 3 месяцев привело к статистически достоверному уменьшению количества воспалительных элементов на различных участках лица [33].
В ходе еще одного рандомизированного двойного слепого контролируемого клинического исследования, проведенного в Иране, сравнивалась эффективность и безопасность азитромицина и доксициклина в лечении угревой болезни средней степени тяжести и изучалось влияние возраста пациента на исходы лечения [36]. В исследовании приняли участие 100 пациентов с умеренными формами acne vulgaris, которые обратились за амбулаторной помощью в дерматологическую клинику. Пациенты были рандомизированы на 2 группы А и D: группа А получала азитромицин в дозе 500 мг в сутки 4 последовательных дня в месяц на протяжении 3 последовательных месяцев; пациенты группы D принимали доксициклин в дозе 100 мг в сутки в течение 3 последовательных месяцев. Как оказалось, оба АБП были сопоставимы по клинической эффективности и безопасности при умеренно выраженных формах акне, однако доксициклин был статистически достоверно более эффективен у пациентов в возрасте старше 18 лет [36].
Таким образом, азитромицин по данным целого ряда клинических исследований продемонстрировал высокую эффективность и благоприятный профиль безопасности при лечении угревой болезни у подростков и лиц молодого возраста.
Заключение: Таким образом, Сумамед® (азитромицин), обладает высокой активностью в отношении как типичных, так и атипичных бактериальных возбудителей дыхательных путей, а его фармакокинетические особенности, позволяют создавать максимальные концентрации в инфицированных тканях. Это один из эффективных и наиболее удобных АБП, применяемых в амбулаторной практике. На основании представленных данных можно сделать вывод о том, что наряду с хорошо известными традиционными показаниями к применению азитромицина, существует еще целый ряд перспективных областей для его клинического использования в педиатрии, включающих достаточно широкий перечень дополнительных клинических состояний, при которых уже получены достоверные данные об эффективности и безопасности азитромицина. Все это открывает новые возможности его использования в респираторной медицине при рецидивирующих ИДП, длительном кашле, хламидийной инфекции у новорожденных, а также угревой болезни, болезни кошачьей царапины, кишечных инфекциях.
Литература
И. В. Андреева, кандидат медицинских наук
О. У. Стецюк, кандидат медицинских наук
НИИ антимикробной химиотерапии ГБОУ ВПО СГМА Минздравсоцразвития России, Смоленск
1 При производстве препарата клавуланат калия закладывается с 5% избытком.
| Таблетки, покрытые пленочной оболочкой | 1 табл. |
| активные вещества: | |
| амоксициллина тригидрат (в пересчете на амоксициллин) | 250 мг |
| 500 мг | |
| 875 мг | |
| клавуланат калия (в пересчете на клавулановую кислоту) | 125 мг |
| 125 мг | |
| 125 мг | |
| вспомогательные вещества: магния стеарат — 6,5/7,27/14,5 мг; карбоксиметилкрахмал натрия — 13/21/29 мг; кремния диоксид коллоидный — 6,5/10,5/10 мг; МКЦ — 650/до 1050/396,5 мг | |
| оболочка пленочная: титана диоксид — 9,63/11,6/13,76 мг; гипромеллоза (5 cps) — 7,39/8,91/10,56 мг; гипромеллоза (15 cps) — 2,46/2,97/3,52 мг; макрогол 4000 — 1,46/1,76/2,08 мг; макрогол 6000 — 1,46/1,76/2,08 мг; диметикон 500 (силиконовое масло) — 0,013/0,013/0,013 мг; вода очищенная 1 — -/-/- |
1 Вода очищенная удаляется в процессе нанесения пленочной оболочки.
Описание лекарственной формы
Порошок: белого или почти белого цвета, с характерным запахом. При разведении образуется суспензия белого или почти белого цвета. При стоянии медленно образуется осадок белого или почти белого цвета.
Фармакологическое действие
Фармакодинамика
Амоксициллин — полусинтетический антибиотик широкого спектра действия, обладающий активностью против многих грамположительных и грамотрицательных микроорганизмов. В то же время, амоксициллин подвержен разрушению бета-лактамазами, и поэтому спектр активности амоксициллина не распространяется на микроорганизмы, которые продуцируют этот фермент.
Клавулановая кислота — ингибитор бета-лактамаз, структурно родственный пенициллинам, обладает способностью инактивировать широкий спектр бета-лактамаз, обнаруженных у микроорганизмов, устойчивых к пенициллинам и цефалоспоринам. Клавулановая кислота обладает достаточной эффективностью в отношении плазмидных бета-лактамаз, которые чаще всего обусловливают резистентность бактерий, и менее эффективна в отношении хромосомных бета-лактамаз 1-го типа, которые не ингибируются клавулановой кислотой.
Присутствие клавулановой кислоты в препарате Аугментин ® защищает амоксициллин от разрушения ферментами — бета-лактамазами, что позволяет расширить антибактериальный спектр амоксициллина.
Ниже приведена активность комбинации амоксициллина с клавулановой кислотой in vitro.
Бактерии, обычно чувствительные к комбинации амоксициллина с клавулановой кислотой
Грамположительные аэробы: Bacillus anthracis, Enterococcus faecalis, Listeria monocytogenes, Nocardia asteroides, Streptococcus spp., в т.ч. Streptococcus pyogenes 1,2 , Streptococcus agalactiae 1,2 (другие бета-гемолитические стрептококки) 1,2 , Staphylococcus aureus (чувствительный к метициллину) 1 , Staphylococcus saprophyticus (чувствительный к метициллину), коагулазонегативные стафилококки (чувствительные к метициллину).
Грамположительные анаэробы: Clostridium spp., Peptococcus niger, Peptostreptococcus spp., в т.ч. Peptostreptococcus magnus, Peptostreptococcus micros.
Грамотрицательные аэробы: Bordetella pertussis, Haemophilus influenzae 1 , Helicobacter pylori, Moraxella cafarrhalis 1 , Neisseria gonorrhoeae, Pasteurella multocida, Vibrio cholerae.
Грамотрицательные анаэробы: Bacteroides spp., в т.ч. Bacteroides fragilis, Capnocytophaga spp., Eikenella corrodens, Fusobacterium spp., в т.ч. Fusobacterium nucleatum, Porphyromonas spp., Prevotella spp.
Прочие: Borrelia burgdorferi, Leptospira icterohaemorrhagiae, Treponema pallidum.
Бактерии, для которых вероятна приобретенная резистентность к комбинации амоксициллина с клавулановой кислотой
Грамотрицательные аэробы: Escherichia coli 1 , Klebsiella spp., в т.ч. Klebsiella oxytoca, Klebsiella pneumoniae 1 , Proteus spp., в т.ч. Proteus mirabilis, Proteus vulgaris, Salmonella spp., Shigella spp.
Грамположительные аэробы: Corynebacterium spp., Enterococcus faecium, Streptococcus pneumoniae 1,2 , стрептококки группы Viridans.
Бактерии, обладающие природной устойчивостью к комбинации амоксициллина с клавулановой кислотой
Грамотрицательные аэробы: Acinetobacter spp., Citrobacter freundii, Enterobacter spp., Hafnia alvei, Legionella pneumophila, Morganella morganii, Providencia spp., Pseudomonas spp., Serratia spp., Stenotrophomonas maltophilia, Yersinia enterocolitica.
Прочие: Chlamydia spp., в т.ч. Chlamydia pneumoniae, Chlamydia psittaci, Coxiella burnetii, Mycoplasma spp.
1 Для данных бактерий клиническая эффективность комбинации амоксициллина с клавулановой кислотой была продемонстрирована в клинических исследованиях.
2 Штаммы этих видов бактерий не продуцируют бета-лактамазу. Чувствительность при монотерапии амоксициллином позволяет предполагать аналогичную чувствительность к комбинации амоксициллина с клавулановой кислотой.
Фармакокинетика
Оба действующих вещества препарата Аугментин ® — амоксициллин и клавулановая кислота — быстро и полностью всасываются из ЖКТ после перорального приема. Абсорбция действующих веществ препарата Аугментин ® оптимальна в случае приема препарата в начале приема пищи.
Ниже показаны данные фармакокинетических параметров амоксициллина и клавулановой кислоты, полученные в разных исследованиях, когда здоровые добровольцы в возрасте 2–12 лет натощак принимали в три приема 40 мг+10 мг/кг/сут препарата Аугментин ® , порошок для приготовления суспензии для приема внутрь, 125 мг+31,25 мг в 5 мл (156,25 мг).
Основные фармакокинетические параметры
Аугментин ® , 125 мг+31,25 мг в 5 мл
Аугментин ® , 125 мг+31,25 мг в 5 мл
Ниже показаны данные фармакокинетических параметров амоксициллина и клавулановой кислоты, полученные в разных исследованиях, когда здоровые добровольцы в возрасте 2–12 лет натощак принимали препарат Аугментин ® , порошок для приготовления суспензии для приема внутрь, 200 мг+28,5 мг в 5 мл (228,5 мг) в дозе 45 мг+6,4 мг/кг/сут, разделенной на два приема.
Основные фармакокинетические параметры
| Действующее вещество | Cmax, мг/л | Tmax, ч | AUC, мг·ч/л | T1/2, ч |
| Амоксициллин | 11,99±3,28 | 1 (1–2) | 35,2±5 | 1,22±0,28 |
| Клавулановая кислота | 5,49±2,71 | 1 (1–2) | 13,26±5,88 | 0,99±0,14 |
Ниже показаны данные фармакокинетических параметров амоксициллина и клавулановой кислоты, полученные в разных исследованиях, когда здоровые добровольцы принимали одну дозу препарата Аугментин ® , порошок для приготовления суспензии для приема внутрь, 400 мг+57 мг в 5 мл (457 мг).
Основные фармакокинетические параметры
| Действующее вещество | Cmax, мг/л | Tmax, ч | AUC, мг·ч/л |
| Амоксициллин | 6,94±1,24 | 1,13 (0,75–1,75) | 17,29±2,28 |
| Клавулановая кислота | 1,1±0,42 | 1 (0,5–1,25) | 2,34±0,94 |
Ниже показаны данные фармакокинетических параметров амоксициллина и клавулановой кислоты, полученные в разных исследованиях, когда здоровые добровольцы натощак принимали:
- 1 табл. препарата Аугментин ® , 250 мг+125 мг (375 мг);
- 2 табл. препарата Аугментин ® , 250 мг+125 мг (375 мг);
- 1 табл. препарата Аугментин ® , 500 мг+125 мг (625 мг);
- 500 мг амоксициллина;
- 125 мг клавулановой кислоты.
Основные фармакокинетические параметры
Амоксициллин в составе препарата Аугментин ®
Клавулановая кислота в составе препарата Аугментин ®
При применении препарата Аугментин ® концентрации амоксициллина в плазме сходны с таковыми при пероральном приеме эквивалентных доз амоксициллина.
Ниже показаны данные фармакокинетических параметров амоксициллина и клавулановой кислоты, полученные в отдельных исследованиях, когда здоровые добровольцы натощак принимали:
- 2 табл. препарата Аугментин ® , 875 мг+125 мг (1000 мг).
Основные фармакокинетические параметры
Амоксициллин в составе препарата Аугментин ®
Аугментин ® , 875 мг+125 мг
Клавулановая кислота в составе препарата Аугментин ®
Аугментин ® , 875 мг+125 мг
Распределение
Как и при в/в введении комбинации амоксициллина с клавулановой кислотой, терапевтические концентрации амоксициллина и клавулановой кислоты обнаруживаются в различных тканях и интерстициальной жидкости (желчный пузырь, ткани брюшной полости, кожа, жировая и мышечная ткань, синовиальная и перитонеальная жидкости, желчь, гнойное отделяемое).
Амоксициллин и клавулановая кислота обладают слабой степенью связывания с белками плазмы крови. Проведенные исследования показали, что с белками плазмы крови связывается около 25% общего количества клавулановой кислоты и 18% амоксициллина в плазме крови.
В исследованиях на животных не было обнаружено кумуляции компонентов препарата Аугментин ® в каком-либо органе.
Амоксициллин, как и большинство пенициллинов, проникает в грудное молоко. В грудном молоке могут быть обнаружены также следовые количества клавулановой кислоты. За исключением возможности развития диареи и кандидоза слизистых оболочек полости рта, неизвестно никаких других негативных влияний амоксициллина и клавулановой кислоты на здоровье младенцев, вскармливаемых грудным молоком.
Исследования репродуктивной функции у животных показали, что амоксициллин и клавулановая кислота проникают через плацентарный барьер. Однако не было выявлено негативного влияния на плод.
10–25% от начальной дозы амоксициллина выводится почками в виде неактивного метаболита (пенициллоевая кислота). Клавулановая кислота подвергается интенсивному метаболизму до 2,5-дигидро-4-(2-гидроксиэтил)-5-оксо-3Н-пиррол-3-карбоновой кислоты и -амино-4-гидрокси-бутан-2-она и выводится почками, через ЖКТ , а также с выдыхаемым воздухом в виде диоксида углерода.
Как и другие пенициллины, амоксициллин выводится в основном почками, тогда как клавулановая кислота — посредством как почечного, так и внепочечного механизмов.
Примерно 60–70% амоксициллина и около 40–65% клавулановой кислоты выводится почками в неизмененном виде в первые 6 ч после приема 1 табл. 250 мг+125 мг или 1 табл. 500 мг+125 мг.
Показания
Комбинация амоксициллина с клавулановой кислотой показана для лечения бактериальных инфекций следующих локализаций, вызванных чувствительными к комбинации амоксициллина с клавулановой кислотой микроорганизмами:
инфекции верхних дыхательных путей (включая инфекции ЛОР-органов), например рецидивирующий тонзиллит, синусит, средний отит, обычно вызываемые Streptococcus pneumoniae, Haemophilus influenzae 1 , Moraxella catarrhalis 1 и Streptococcus pyogenes; (кроме таблеток Аугментина 250 мг/125 мг);
инфекции нижних дыхательных путей, например обострения хронического бронхита, долевая пневмония и бронхопневмония, обычно вызываемые Streptococcus pneumoniae, Haemophilus influenzae 1 и Moraxella catarrhalis 1 ;
инфекции мочеполового тракта, например цистит, уретрит, пиелонефрит, инфекции женских половых органов, обычно вызываемые видами семейства Enterobacteriaceae 1 (преимущественно Escherichia coli 1 ), Staphylococcus saprophyticus и видами рода Enterococcus, а также гонорея, вызываемая Neisseria gonorrhoeae 1 ;
инфекции кожи и мягких тканей, обычно вызываемые Staphylococcus aureus 1 , Streptococcus pyogenes и видами рода Bacteroides 1 ;
инфекции костей и суставов, например остеомиелит, обычно вызываемый Staphylococcus aureus 1 , при необходимости возможно проведение длительной терапии.
одонтогенные инфекции, например периодонтит, одонтогенный верхнечелюстной синусит, тяжелые дентальные абсцессы с распространяющимся целлюлитом (только для таблетированных форм Аугментина, дозировки 500 мг/125 мг, 875 мг/125 мг);
другие смешанные инфекции (например септический аборт, послеродовой сепсис, интраабдоминальный сепсис) в рамках ступенчатой терапии (только для таблетированных форм Аугментина дозировки 250 мг/125 мг, 500 мг/125 мг, 875 мг/125 мг);
Инфекции, вызванные чувствительными к амоксициллину микроорганизмами, можно лечить препаратом Аугментин ® , поскольку амоксициллин является одним из его активных ингредиентов. Препарат Аугментин ® также показан для лечения смешанных инфекций, обусловленных микроорганизмами, чувствительными к амоксициллину, а также микроорганизмами, продуцирующими бета-лактамазу, чувствительными к комбинации амоксициллина с клавулановой кислотой.
Чувствительность бактерий к комбинации амоксициллина с клавулановой кислотой варьирует в зависимости от региона и с течением времени. Там, где это возможно, должны быть приняты во внимание локальные данные по чувствительности. В случае необходимости следует проводить сбор микробиологических образцов и анализ на бактериологическую чувствительность.
Противопоказания
Для всех лекарственных форм
повышенная чувствительность к амоксициллину, клавулановой кислоте, другим компонентам препарата, бета-лактамным антибиотикам (например пенициллины, цефалоспорины) в анамнезе;
предшествующие эпизоды желтухи или нарушение функции печени при применении комбинации амоксициллина с клавулановой кислотой в анамнезе.
Дополнительно для порошка для приготовления суспензии для приема внутрь, 125 мг+31,25 мг
Дополнительно для порошка для приготовления суспензии для приема внутрь, 200 мг+28,5 мг, 400 мг+57 мг
нарушение функции почек (Cl креатинина менее 30 мл/мин);
детский возраст до 3 мес.
Дополнительно для таблеток, покрытых пленочной оболочкой, 250 мг+125 мг, 500 мг+125 мг
детский возраст до 12 лет или масса тела менее 40 кг.
Дополнительно для таблеток, покрытых пленочной оболочкой, 875 мг+125 мг
нарушение функции почек (Cl креатинина менее 30 мл/мин);
детский возраст до 12 лет или масса тела менее 40 кг.
С осторожностью: нарушения функции печени.
Применение при беременности и кормлении грудью
В исследованиях репродуктивных функций у животных пероральное и парентеральное введение препарата Аугментин ® не вызывало тератогенные эффекты.
В единичном исследовании у женщин с преждевременным разрывом плодных оболочек было установлено, что профилактическая терапия препаратом Аугментин ® может быть связана с повышением риска некротизирующего энтероколита у новорожденных. Как и все ЛС, препарат Аугментин ® не рекомендуется применять во время беременности, за исключением тех случаев, когда ожидаемая польза применения для матери превышает потенциальный риск для плода.
Препарат Аугментин ® можно применять во время грудного вскармливания. За исключением возможности развития диареи или кандидоза слизистых оболочек полости рта, связанных с проникновением в грудное молоко следовых количеств действующих веществ этого препарата, никаких других неблагоприятных эффектов у младенцев, находящихся на грудном вскармливании, не наблюдалось. В случае возникновения неблагоприятных эффектов у младенцев, находящихся на грудном вскармливании, необходимо прекратить грудное вскармливание.
Побочные действия
Нежелательные явления, представленные ниже, перечислены в соответствии с поражением органов и систем органов и частотой встречаемости. Частота встречаемости определяется следующим образом: очень часто — ≥1/10; часто — ≥1/100 и
Инфекционные и паразитарные заболевания: часто — кандидоз кожи и слизистых оболочек.
Со стороны крови и лимфатической системы: редко — обратимая лейкопения (включая нейтропению), обратимая тромбоцитопения; очень редко — обратимый агранулоцитоз и обратимая гемолитическая анемия, удлинение времени кровотечения и ПВ , анемия, эозинофилия, тромбоцитоз.
Со стороны иммунной системы: очень редко — ангионевротический отек, анафилактические реакции, синдром, сходный с сывороточной болезнью, аллергический васкулит.
Со стороны нервной системы: нечасто — головокружение, головная боль; очень редко — обратимая гиперактивность, судороги (судороги могут наблюдаться у пациентов с нарушениями функции почек, а также у тех, кто получает высокие дозы препарата), бессонница, возбуждение, тревога, изменение поведения.
Со стороны ЖКТ:
- взрослые: очень часто — диарея; часто — тошнота, рвота;
- дети: часто — диарея, тошнота, рвота;
Со стороны печени и желчевыводящих путей: нечасто — умеренное повышение активности АСТ и/или АЛТ . Данное явление наблюдается у пациентов, получающих терапию бета-лактамными антибиотиками, однако клиническая значимость его неизвестна. Очень редко — гепатит и холестатическая желтуха. Данные явления наблюдается у пациентов, получающих терапию антибиотиками пенициллинового ряда и цефалоспоринами. Увеличение концентрации билирубина и ЩФ.
Нежелательные явления со стороны печени наблюдаются главным образом у мужчин и пациентов пожилого возраста и могут быть связаны с длительной терапией. Данные нежелательные явления очень редко наблюдаются у детей.
Со стороны кожи и подкожных тканей: нечасто — сыпь, зуд, крапивница; редко — многоформная эритема; очень редко — синдром Стивенса-Джонсона, токсический эпидермальный некролиз, буллезный эксфолиативный дерматит, острый генерализованный экзантематозный пустулез.
В случае возникновения кожных аллергических реакций лечение препаратом Аугментин ® необходимо прекратить.
Взаимодействие
Одновременное применение препарата Аугментин ® и пробенецида не рекомендовано. Пробенецид снижает канальцевую секрецию амоксициллина, и поэтому одновременное применение препарата Аугментин ® и пробенецида может приводить к повышению и персистенции в крови концентрации амоксициллина, но не клавулановой кислоты.
Одновременное использование аллопуринола и амоксициллина может повышать риск возникновения кожных аллергических реакций. В настоящее время в литературе нет данных об одновременном применении комбинации амоксициллина с клавулановой кислотой и аллопуринола.
Пенициллины способны замедлять выведение из организма метотрексата за счет ингибирования его канальцевой секреции, поэтому одновременное применение препарата Аугментин и метотрексата может увеличить токсичность метотрексата.
Как и другие антибактериальные препараты, препарат Аугментин ® может оказывать влияние на кишечную микрофлору, приводя к снижению всасывания эстрогенов из ЖКТ и снижению эффективности комбинированных пероральных контрацептивов.
В литературе описываются редкие случаи увеличения MHO у пациентов при совместном применении аценокумарола или варфарина и амоксициллина. При необходимости одновременного назначения препарата Аугментин ® с антикоагулянтами ПВ или MHO должны тщательно контролироваться при назначении или отмене препарата Аугментин ® , может потребоваться коррекция дозы антикоагулянтов для приема внутрь.
Что такое коклюш? Причины возникновения, диагностику и методы лечения разберем в статье доктора Каминской Ольги Николаевны, инфекциониста со стажем в 21 год.
Над статьей доктора Каминской Ольги Николаевны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Коклюш (от франц. coqueluche) — острое инфекционное заболевание, вызываемое бактерией Bordetella pertussis. Клинически характеризуется респираторным синдромом (поражением верхних дыхательных путей) с приступообразным кашлем. Имеет характерное название "стодневный кашель", так как симптомы держатся длительно — 3-4 месяца [1] [2] [3] [4] [5] .

Этиология
Вид — Bordetella pertussis
Бактерия представляет собой мелкую палочку с закруглёнными концами. Она неподвижная, хорошо окрашивается анилиновыми красителями (при микроскопии данные красители окрашивают коклюшный микроб в красный цвет ) [6] [7] .
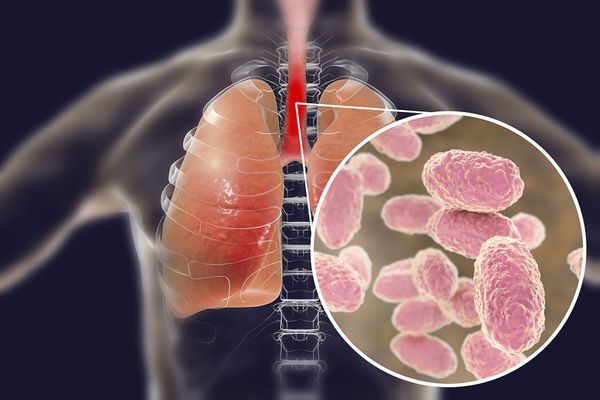
Строение Bordetella pertussis
Возбудитель коклюша (Bordetella pertussis) содержит чужеродные вещества (антигены), которые стимулируют образование в организме антител. Антигены, участвующие в реакции агглютинации (склеивания бактерий антителами) называются агглютиногенами , а антитела вызывающие этот процесс — агглютининами . А гглютиноген иначе называют фактором и обозначают цифрами от 1 до 14. Коклюшная палочка в своём строении имеет несколько таких факторов.
Именно по наличию в организме определённых факторов-агглютиногенов с помощью специальных лабораторных исследований возможно определить принадлежность микроба к данному виду. Схожее строение имеет Bordetella parapertussis, которая вызывает похожее заболевание. Отличие возможно только по лабораторным тестам.
Возбудитель неустойчив во внешней среде, поэтому посев нужно делать сразу после взятия материала. При высушивании, облучении ультрафиолетом, под действием дезинфицирующих веществ бактерия быстро погибает [4] [5] .
Эпидемиология
Заболевание коклюш является антропонозом, т. е. им болеют только люди. Источник инфекции — больные коклюшем, носители. В эпидемиологическом плане наиболее опасны бактериовыделители, которые не имеют жалоб и клинических симптомов, ведут активный образ жизни, но выделяют микроб во внешнюю среду, заражая окружающих.
Для коклюша характерен аэрозольный механизм передачи, т. е. заболевание передается воздушно-капельным путём, особенно часто заражение происходит при близком, семейном контакте. Чаще болеют дети дошкольного возраста.
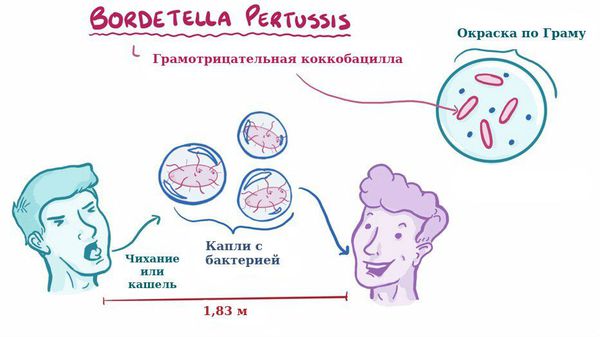
Отмечается высокая восприимчивость к инфекции, индекс контагиозности до 90 %, т. е из 100 человек, которые не болели коклюшем и не прививались, после контакта заболевает до 90 человек. В зимне-весенний период отмечается подъём заболеваемости.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы коклюша
Инкубационный период продолжается до 14 суток. В этот период пациент не предъявляет жалоб, но уже с конца данного периода становится опасен для окружающих, так как начинает выделять коклюшный микроб во внешнюю среду при кашле и чихании. Начало болезни постепенное без лихорадки с умеренно выраженной интоксикацией.
По мере развития заболевания появляются следующие синдромы:
- респираторный (кашель, скудный насморк без гнойного отделяемого);
- интоксикации — выражен умеренно, характеризуется кратковременной невысокой температурой. Высокая температура возможна при развитии осложнений (пневмонии).
Болезнь начинается с появления кашля на фоне слабой интоксикации и насморка. Интенсивность кашля постепенно нарастает, с 10-14 дня кашель становится мучительным, приступообразным с формированием характерных реприз с остановкой дыхания и затруднённым вздохом. Реприза представляет собой кашлевые толчки, сменяющиеся глубоким вдохом по типу "петушиного крика". В приступе кашля у больного синеет лицо, кончик языка при кашле направлен вверх, возможны кровоизлияния в кожу лица и склеры. В одном приступе может быть от 2 до 15 реприз. У детей приступы часто заканчиваются рвотой.
При тяжёлом течении с частотой реприз более 15 в сутки, большой частотой рвоты, связанной с кашлем, отмечается ухудшение физического состояния. Дети до года теряют в весе, начинают отставать в физическом и нервно-психическом развитии, теряют приобретённые навыки: перестают держать головку, переворачиваться, не сидят, хотя до развития заболевания данные навыки присутствовали.

При аускультации (выслушивании дыхания через фонендоскоп) выслушивается жёсткое дыхание, хрипов нет [4] [5] [6] .
Патогенез коклюша
Ворота инфекции — верхние дыхательные пути. Коклюшные палочки прикрепляются к слизистой дыхательных путей, вызывают воспаление без проникновения в кровоток. Коклюшная палочка не имеет факторов агрессии (ферментов), способных растворять клеточные мембраны, сосудистую стенку, поэтому её размножение происходит на поверхности бронха. На месте внедрения увеличивается секреция слизи, реснитчатый эпителий угнетается, формируются очаги некрозов (омертвения). Больше всего процесс затрагивает бронхи и бронхиолы.
В патогенезе судорожных приступов играет роль действие токсина коклюшной палочки. Токсин, попадая в кровоток, вызывает постоянное раздражение рецепторов бронхов, что приводит к перевозбуждению дыхательного центра. Также приступ может быть спровоцирован неинфекционными факторами, например холодным воздухом.
После перенесённого коклюша и вакцинации пожизненного иммунитета не формируется, он сохраняется до 5-6 лет, в дальнейшем возможны повторные заболевания.
Около 5 % случаев коклюша приходится на взрослых. Последние исследования показывают увеличение доли школьников среди заболевших коклюшем, что подтверждается результатами обследования длительно-кашляющих подростков на коклюш [4] [5] [6] [9] .
Классификация и стадии развития коклюша
Критерии тяжести протекания коклюша :
- лёгкая форма (до 15 реприз в сутки);
- средне-тяжёлая (15-25 реприз в сутки);
- тяжёлая (более 25 реприз в сутки) [7] .
По форме:
- Типичная форма коклюша — характерно наличие приступообразного кашля, этапность появления симптомов.
- Атипичная форма коклюша — характеризуется нетипичным покашливанием, отсутствием последовательной смены периодов болезни. Длительность кашля составляет до 50 дней, в среднем около 30 дней. Кашель носит сухой, навязчивый характер, наблюдается напряжение лица, чаще ночью с усилением на второй неделе от начала болезни. Иногда удаётся наблюдать появление единичных типичных приступов кашля при волнении ребёнка, во время еды или в связи с наслоением респираторной вирусной инфекции. Для этой формы характерно редкое повышение температуры и слабая выраженность катарального синдрома (воспаления) слизистых носа и зева [1][2][5][7] .
Клинические периоды (стадии) коклюша:
- Инкубационный период (3-14 дней) — симптомы не проявляются, пациент не предъявляет жалоб .
- Катаральный период (10-13 дней) — наблюдается клиническая картина, характерная для множества простудных заболеваний .
- Пароксизмальный, или спазматический период (1-6 недель) — проявления становятся более выраженными, пациента беспокоит мучительный приступообразный кашель.
- Период обратного развития, или реконвалесценции — приступы кашля становятся редкими , улучшается общее состояние. Этот период, в свою очередь, делят на ранний (развивается через 2-8 недель от начала клинических проявлений) и поздний (спустя 2-6 месяцев) [12] .
Осложнения коклюша
Наиболее частым осложнением является пневмония, которая может быть вызвана самой коклюшной палочкой или быть вторичной из-за активизации микрофлоры бронха.
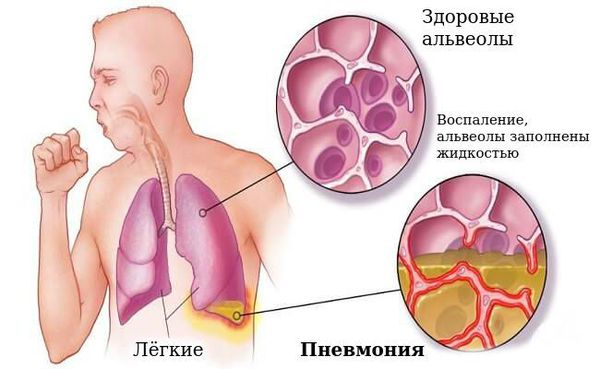
В период спазматического кашля возможны: остановка дыхания, ателектазы (спадение доли лёгкого), пупочная и паховая грыжи, энцефалопатия (нарушение поведения, расстройство внимания, у детей до года отставание в психомоторном развитии, беспокойный сон, раздражительность).
Данные осложнения чаще развиваются у грудных детей. У взрослых осложнения встречаются редко [5] [7] [9] .
Диагностика коклюша
К какому врачу обратиться при коклюше
При подозрении на коклюш следует обратиться к врачу-инфекционисту.
Лабораторная диагностика коклюша
К методам лабораторной диагностики относятся:
- Клинический анализ крови: при коклюше наблюдается лимфоцитарный лейкоцитоз, СОЭ (скорость оседания эритроцитов) повышена или в норме.
- Бактериальный посев с носоглотки (мазок) на коклюш.
- ПЦР диагностика (мазок с носоглотки).
- ИФА (иммуноферментный анализ) крови с определением маркеров проникновения инфекции — антител IgG и IgM, IgА к Bordetella pertussis. Исследование проводится двукратно с интервалом 10-14 дней, оценивается нарастание антител IgG (отвечают за устойчивый иммунитет к инфекции) в четыре раза в динамике. Наличие в крови IgM (первый ответ на инфекцию), IgА (обеспечивают местную защиту на уровне слизистых оболочек) к Bordetella pertussis является подтверждением диагноза [5][7][8][10] .
Дифференциальная диагностика
Длительный кашель может указывать не только на инфекционные заболевания, но и на патологии ЖКТ и других систем.
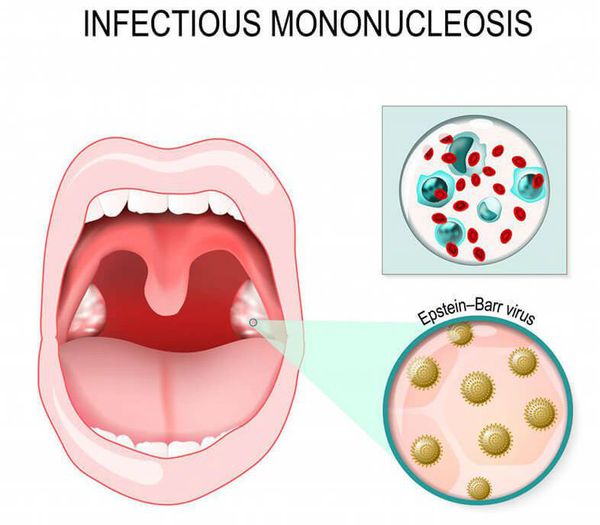
Инфекционный мононуклеоз может характеризоваться длительным кашлем из-за увеличения всех групп лимфоузлов, в том числе расположенных около бронха. Возникает синдром сдавления бронха, что вызывает длительный сухой кашель. Отличительная особенность — высокая и длительная лихорадка, кашель протекает без реприз. Диагноз подтверждается результатами обследования крови: в клиническом анализе крови на фоне повышения общего числа лейкоцитов с преобладанием лимфоцитов определяются специфичные клетки — мононуклеары, при серологическом исследовании крови определяются антитела класса IgM к вирусу Эбштейна — Барр.
Паракоклюш — заболевание, клинически не отличимое от коклюша. Вызывается схожей бактерией Bordetella parapertussis. Диагностика совпадает с таковой при коклюше. Возможно только лабораторное подтверждение: выделение Bordetella parapertussis при бактериологическом посеве со слизистой носоглотки, при ПЦР-исследовании, нарастание титров антител к Bordetella parapertussis при обследовании крови метом ИФА.
Туберкулёз — заражение туберкулёзной палочкой приводит к состоянию, для которого характерно поражение внутригрудных лимфоузлов (чаще у детей), лёгких (чаще у взрослых). В клинике преобладает длительный, навязчивый кашель, интоксикация, снижение массы тела. Репризы не характерны, необходимо дообследование у фтизиатра для исключения туберкулёза. Для уточнения диагноза применяют рентгенологические методы исследования лёгких, мультиспиральную компьютерную томографию (МСКТ) грудной клетки, учёт реакций туберкулиновых проб (реакция Манту, Диаскинтест), бактериологические методы исследования (посев мокроты на туберкулёзную палочку).
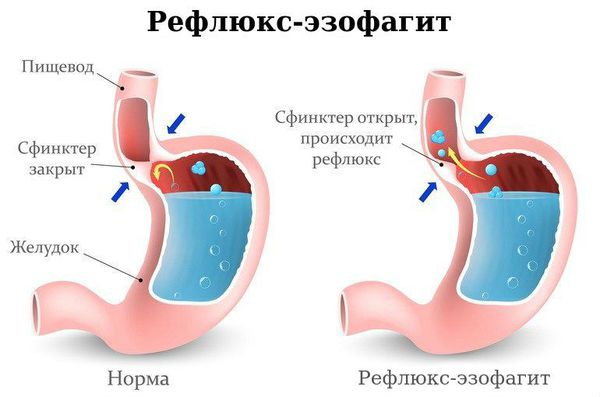
Рефлюкс-эзофагит — при данном состоянии возникает заброс кислого содержимого желудка в пищевод. Из-за близкого расположения пищевода и бронхов происходит раздражение последних и в клинике появляется кашель. Характерно появление кашля в положении лёжа, ночной кашель преобладает над дневным. Диагноз подтверждается проведением ультразвукового исследования желудка. Лечение рефлюкс-эзофагита проводит врач-гастроэнтеролог [5] [7] .
Дополнительные методы обследования: на рентгенограмме органов грудной клетки при неосложнённом коклюше отмечаются признаки усиления лёгочного рисунка: из-за отёка и воспаления на рентгеновском снимке тень лёгкого более выражена.
Лечение коклюша
В домашних условиях осуществляется лечение лёгких форм при условии отсутствия в семье непривитых детей.
Нужен ли постельный режим пациенту с коклюшем
Режим — домашний, постельный режим по самочувствию.
Когда необходимо лечение в стационаре
Тяжёлые формы подлежат госпитализации в инфекционный стационар. Показания для госпитализации: остановка дыхания, более 10 реприз в день, возраст до двух лет.
Диета при коклюше и общие рекомендации
Диета при коклюше — общий стол. Общие рекомендации: увлажнение воздуха (снижает раздражение рецепторов бронхов, уменьшает частоту реприз), витаминотерапия, исключение пассивного курения, проветривание и влажная уборка помещения.
Какие медикаменты и физиотерапевтические процедуры помогут при коклюше
В катаральный период показано применение антибактериальной терапии. Коклюшный микроб чувствителен к макропенам (азитромицин) и защищённым аминопенициллинам (амоксициллина клавуанат). В период спазматического кашля антибиотики малоэффективны, так как в этот период микроба уже нет в организме человека, клиника развивается на основании уже выделенного токсина.
Показаны ингаляции через небулайзер с гормонами (будесонид) [5] [6] [7] .

Как облегчить кашель при коклюше. Симптоматическая терапия
Облегчить кашель помогут препараты на основе кодеина или либексина, насморк — сосудосуживающие препараты в каплях или спрее.
Народные методы лечения коклюша
Народные методы не имеют доказанной эффективности, поэтому применение их может нанести вред здоровью. Отсутствие своевременного адекватного лечения коклюша, особенно у маленьких детей, опасно осложнениями — пневмонией и остановкой дыхания.
Прогноз. Профилактика
Прогноз обычно благоприятный. Симптомы коклюша нарастают в течение месяца, стихают за 2-4 месяца. Рецидивы связаны с наслоением ОРЗ, так как снова возникает раздражение слизистой бронха, усиливается кашель, учащаются репризы. На фоне лечения ОРЗ симптомы коклюша угасают.
Вакцинация против коклюша
Основным профилактическим мероприятием является вакцинация. Вакцинация позволяет сформировать иммунитет к коклюшу после введения в организм специальных иммунобиологических препаратов. Современные вакцины против коклюша входят в состав комплексных вакцин отечественного и зарубежного производства. В состав комплексных вакцин кроме коклюшного компонента может входить дифтерийный и столбнячный анатоксин, вакцина против гепатита В, гемофильной инфекции и полиомиелита (таблица 1).
В соответствии с Национальным календарём профилактических прививок вакцинация показана детям с трёх месяцев жизни. Курс прививок в первый год состоит из трёх вакцинаций с интервалом 45 дней. Дальнейшие прививки проводят на втором году жизни (через год от последней вакцинации). Вакцинацию против коклюша можно сочетать с другими прививками Национального календаря прививок: грипп, пневмококковая инфекция. Все вакцины, содержащие коклюшный компонент, взаимозаменяемы.
Таблица 1. Компоненты комплексных вакцин для профилактики коклюша
Комплексные вакцины имеют ограничение применения по возрасту пациента (таблица 2). У детей вакцинация от коклюша возможна до 4-6 лет. Длительность иммунного ответа после вакцинации составляет до 5-6 лет.
Читайте также:

