Bacillus cereus пищевые отравления
Обновлено: 23.04.2024
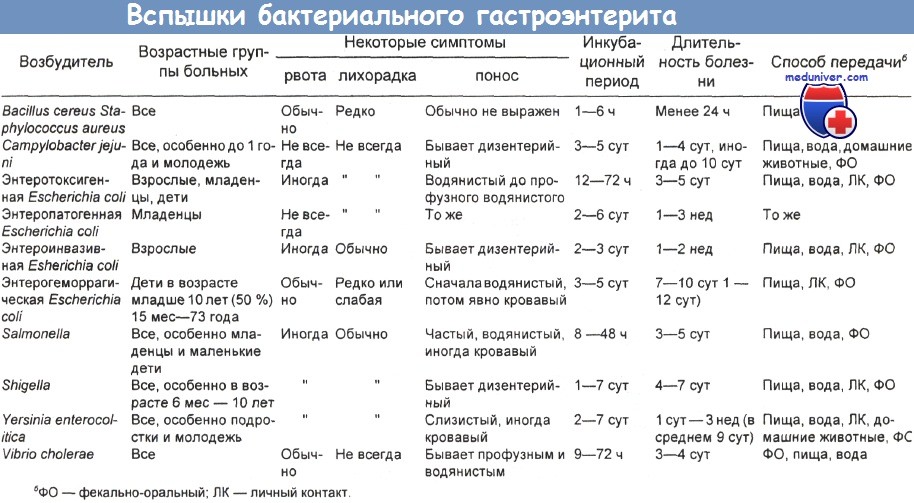
Пищевые токсикоинфекции - острые инфекционные заболевания, вызываемые условно-патогенными бактериями, продуцирующими экзотоксины. При попадании микроорганизмов в пищевые продукты в них накапливаются токсины, которые могут вызывать отравления человека.
Краткие исторические сведения
На протяжении многих веков человечеству было известно, что употребление в пищу недоброкачественных продуктов, прежде всего мясных, может приводить к развитию рвоты и поноса. После описания П.Н. Лащенковым (1901) клинической картины стафилококковой пищевой интоксикации было установлено, что заболевания с синдромами диареи и интоксикации могут вызывать условно-патогенные бактерии. В результате работ отечественных исследователей эти заболевания отнесены к группе пищевых токсикоинфекций.
Что провоцирует / Причины Пищевых токсикоинфекций :
Пишевая токсикоинфекция вызывает большая группа бактерий; основные возбудители - Staphylococcus aureus, Proteus vulgaris, Bacillus cereus, Clostridium perfringens, Clostridium difficile, представители родов Klebsiella, Enterobacter, Citrobacter, Serratia, Enterococcus и др. Возбудители широко распространены в природе, обладают выраженной устойчивостью и способны размножаться в объектах внешней среды. Все они являются постоянными представителями нормальной микрофлоры кишечника человека и животных. Нередко у заболевших не удаётся выделить возбудитель, так как клиническую картину пищевых токсикоинфекций в основном определяет действие микробных токсических субстанций. Под действием различных факторов внешней среды условно-патогенные микроорганизмы изменяют такие биологические свойства, как вирулентность и устойчивость к антибактериальным препаратам.
Эпидемиология
Источник инфекции - различные животные и люди. Наиболее часто это лица, страдающие гнойными заболеваниями (панарициями, ангинами, фурункулёзом и др.); среди животных - коровы и овцы, болеющие маститами. Все они выделяют возбудитель (обычно стафилококки), попадающие в пищевые продукты в процессе их обработки, где и происходит размножение и накопление бактерий. Эпидемиологическую опасность представляют как больные, так и носители возбудителей. Период заразности больных небольшой; относительно сроков бактерионосительства данные противоречивы.
Возбудители других токсикоинфекций (С. perfringens, В. cereus и др.) люди и животные выделяют во внешнюю среду с испражнениями. Резервуаром ряда возбудителей могут являться почва, вода и другие объекты внешней среды, загрязнённые испражнениями животных и человека.
Механизм передачи - фекально-оральный, основной путь передачи - пищевой. Для возникновения пищевых токсикоинфекций, вызываемых условно-патогенными бактериями, необходима массивная доза возбудителей либо определённое время для его размножения в пищевых продуктах. Чаще всего пищевые токсикоинфекции связаны с контаминацией молока, молочных продуктов, рыбных консервов в масле, мясных, рыбных и овощных блюд, а также кондитерских изделий, содержащих крем (торты, пирожные). Основным продуктом, участвующим в передаче клостридий, является мясо (говядина, свинина, куры и др.). Приготовление некоторых мясных блюд и изделий (медленное охлаждение, многократное подогревание и др.), условия их реализации способствуют прорастанию спор и размножению вегетативных форм. В эстафетной передаче возбудителя участвуют различные объекты внешней среды: вода, почва, растения, предметы быта и ухода за больными. Продукты, содержащие стафилококковый и другие энтеротоксины, по внешнему виду, запаху и вкусу не отличаются от доброкачественных. Заболевания протекают в виде спорадических случаев и вспышек. Их чаще регистрируют в тёплое время года, когда создаются благоприятные условия для размножения возбудителей и накопления их токсинов.
Естественная восприимчивость людей высокая. Обычно заболевает большая часть лиц, употреблявших контаминированную пищу. Помимо свойств возбудителя (достаточная доза, высокая вирулентность) для развития заболевания требуется ряд способствующих факторов как со стороны микроорганизма, так и макроорганизма (сниженная сопротивляемость, наличие сопутствующих заболеваний и др.). Более восприимчивы индивидуумы из группы риска: новорождённые, ослабленные лица, пациенты после хирургических вмешательств либо длительно получавшие антибиотики и др.
Основные эпидемиологические признаки. Заболевания, вызываемые условно-патогенными микроорганизмами, распространены повсеместно. Вспышки носят семейный характер или при контаминации пищи на предприятиях общественного питания, заболевания могут быть рассеяны среди населения. Число заболевших определяет количество лиц, употреблявших контаминированный пищевой продукт, и может существенно варьировать. В частности, весьма характерны групповые заболевания среди пассажиров морских судов, туристов и членов детских и взрослых организованных коллективов. Вспышки обычно носят взрывной характер. Каких-либо особенностей по социально-возрастному и половому составу не выявлено. Заболевания чаще регистрируют в летнее время. В зависимости от вида пищевого продукта среди заболевших преобладают дети или взрослые. Кроме пищевых возможны и бытовые вспышки, в большинстве случаев возникающие в больничных условиях. Вспышки внутрибольничных инфекций, вызываемых С. difficile, связаны с длительным применением антибиотиков. При водных вспышках как следствие фекального загрязнения одновременно с условно-патогенными микроорганизмами выделяют и другие возбудители острых кишечных инфекций.
Патогенез (что происходит?) во время Пищевых токсикоинфекций :
Общее свойство для всех возбудителей пищевых токсикоинфекций - способность вырабатывать различные типы экзотоксинов (энтеротоксинов) и эндотоксинов (липополисахаридных комплексов). Именно благодаря особенностям действия этих токсинов отмечают определённое своеобразие в клинических проявлениях пищевых токсикоинфекций, обусловленных различными возбудителями. На исключительно важную роль бактериальных токсинов в развитии пищевых токсикоинфекций указывает и относительно короткий инкубационный период заболевания.
В зависимости от типов токсинов они могут вызывать гиперсекрецию жидкости в просвет кишечника, клинические проявления гастроэнтерита и системные проявления заболевания в виде синдрома интоксикации.
Токсины бактерий реализуют своё действие через выработку эндогенных медиаторов (цАМФ, ПГ, интерлейкинов, гистамина и др.), непосредственно регулирующих структурно-функциональные изменения органов и систем, выявляемые у больных с пищевой токсикоинфекцией.
Сходство патогенетических механизмов пищевых токсикоинфекций различной этиологии обусловливает общность основных принципов в подходах к лечебным мероприятиям при этих заболеваниях, а также при сальмонеллёзе и кампилобактериозе.
Симптомы Пищевых токсикоинфекций :
Инкубационный период. Составляет, как правило, несколько часов, однако в отдельных случаях он может укорачиваться до 30 мин или, наоборот, удлиняться до 24 ч и более.
Вместе с тем, клинические проявления пищевых токсикоинфекций имеют некоторые различия в зависимости от вида возбудителя. Стафилококковой инфекции свойственны короткий инкубационный период и бурное развитие симптомов заболевания. В клинической картине доминируют признаки гастрита: многократная рвота, резкие боли в эпигастральной области, напоминающие желудочные колики. Характер стула может не меняться. Температура тела в большинстве случаев остаётся нормальной или кратковременно повышается. Выраженное снижение артериального давления, цианоз и судороги можно наблюдать уже в первые часы заболевания, но в целом течение болезни кратковременное и благоприятное, поскольку изменения кардиогемодинамики не соответствуют степени водно-электролитных расстройств. В случаях пищевых токсикоинфекций, вызванных Clostridium perfringens, клиническая картина, сходная с таковой при стафилококковой инфекции, дополняется развитием диареи с характерным жидким кровянистым стулом, температура тела остаётся нормальной. При пищевых токсикоинфекциях, вызванных вульгарным протеем, стул приобретает зловонный характер.
Осложнения
Наблюдают крайне редко; наиболее часто - гиповолемический шок, острая сердечно-сосудистая недостаточность, сепсис и др.
Диагностика Пищевых токсикоинфекций :
Дифференциальная диагностика
Пищевые токсикоинфекции следует отличать от сальмонеллёза и других острых кишечных инфекций - вирусных гастроэнтеритов, шигеллёзов, кампилобактериоза, холеры и др., а также от хронических заболеваний ЖКТ, хирургической и гинекологической патологий, инфаркта миокарда. Поскольку основные патогенетические механизмы и клинические проявления пищевых токсикоинфекций мало отличимы от таковых при сальмонеллёзе, в клинической практике часто ставят обобщённый предварительный диагноз пищевых токсикоинфекций, а выделение сальмонеллёза из этой общей группы проводят в случае его бактериологического или серологического подтверждения.
Лабораторная диагностика
Основу составляет выделение возбудителя из рвотных масс, промывных вод желудка и испражнений. При высеве возбудителя необходимо изучение его токсигенных свойств. Однако в большинстве случаев выделяемость незначительна, а обнаружение конкретного микроорганизма у больного ещё не позволяет считать его виновником заболевания. При этом необходимо доказать его этиологическую роль либо с помощью серологических реакций с аутоштаммом, либо установлением идентичности возбудителей, выделенных из заражённого продукта и от лиц, употреблявших его.
Лечение Пищевых токсикоинфекций :
Лечение пищевых токикоинфекций аналогично таковому при сальмонеллёзе; показаны промывание желудка, сифонные клизмы, раннее назначение энтеросорбентов (активированный уголь и др.), витаминов. При необходимости проводят регидратационную терапию. Этиотропное лечение при неосложнённом течении пищевых токсикоинфекций не показано.
Профилактика Пищевых токсикоинфекций :
Эпидемиологический надзор следует проводить в рамках надзора за кишечными инфекциями и внутрибольничными инфекциями.
В основе профилактики заболеваний лежит соблюдение санитарно-гигиенического и технологического режима, норм и правил заготовки, приготовления, хранения и реализации пищевых продуктов. Необходимо обеспечить ветеринарно-санитарный контроль над животными, способными контаминировать почву, воду и окружающие предметы возбудителями. Для предупреждения стафилококковых отравлений проводят мероприятия, направленные на уменьшение носительства стафилококков у работников пищевых предприятий (санация носителей стафилококка в носоглотке и на кожных покровах, лечение хронических воспалительных заболеваний миндалин и верхних дыхательных путей). Необходимо отстранение от работы, непосредственно связанной с обработкой пищевых продуктов и их изготовлением, лиц с гнойничковыми заболеваниями кожи, фарингитами, ангинами и другими проявлениями стафилококковой инфекции. Большое значение имеют контроль за соблюдением санитарно-гигиенического режима на пищевых предприятиях и лечебно-профилактических учреждениях, соблюдение правил личной гигиены, постоянное проведение санитарно-просветительной работы. Важно правильно хранить пищевые продукты, исключить размножение в них возбудителей пищевых токсикоинфекций. Чрезвычайно важны термическая обработка пищевых продуктов, кипячение молока и соблюдение сроков их реализации.
Мероприятия в эпидемическом очаге
Аналогичны таковым при других острых кишечных инфекциях. Диспансерное наблюдение за переболевшими не регламентировано.
К каким докторам следует обращаться если у Вас Пищевые токсикоинфекции :
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Пищевых токсикоинфекций , ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
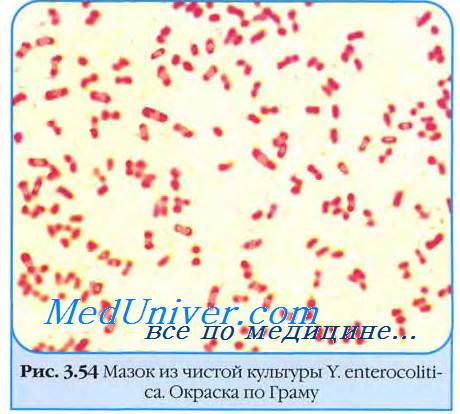
Пищевое отравление Yersinia enterocolitica и его лечение
Yersinia enterocolitica становится одним из важных патогенов в США, особенно среди черных младенцев и детей, потребляющих свиную требуху, которую часто готовят по праздникам негры. Сырая требуха — один из основных источников заражения Y.enterocolitica.
а) Патофизиология. Yersinia enterocolitica — это инвазивная грамотрицательная коккобацилла, которая может вызывать мезентериальный лимфаденит, септицемию и перитонит. Инфекции, обусловленные этой бактерией, приводят к трем клиническим типам реакций в зависимости от возраста пациента.
б) Источники. Хозяевами этого организма служат как дикие, так и домашние животные. Он попадает в пищу, поскольку часто встречается у скота. Вспышки отравления связаны с потреблением соевого творога, пастеризованного и непастеризованного молока. Бактерия способна размножаться при температуре холодильника.
в) Симптоматика пищевого отравления Yersinia enterocolitica. У больных в возрасте до 5 лет обычно развивается самокупирующийся гастроэнтерит с различной выраженностью диареи и лихорадки. При одной недавней вспышке заболевания дизентериеподобная клиническая картина характеризовалась жаром (93 %), болью в животе (86 %), диареей (83 %), рвотой (41 %), фарингитом (22 %), сыпью (22 %), кровавым стулом (20 %) и артралгией (15 %). У детей более старшего возраста часто развиваются мезаденит и илеит, имитирующие аппендицит.
У взрослых возможны бактериемия, печеночный абсцесс, синдром Рейтера, гломерулонефрит, полиартрит, артралгия или узловатая эритема. При инфекциях, вызванных Y.enterocolitica, отмечались прободение кишечника, перитонит и гангрена тонкой кишки.
Y.enterocolitica способна переносить железо через свои мембраны для собственных метаболических нужд, используя дефероксамин, продуцируемый Streptomycespilosus. Накопление в клетке железа повышает вирулентность Y.enterocolitica. Перегрузка организма железом и дефероксаминовая терапия являются независимыми друг от друга факторами, предрасполагающими к системной инфекции Y.enterocolitica. Возможно, избыток железа был одной из причин связанной с Y.enterocolitica бактериемии и эндотоксического шока при переливаниях эритроцитарной массы в США и Австралии.
г) Диагностика. Диагностика по посевам кала требует специальной методики холодового обогащения. Поставить диагноз помогает также серологический анализ парных сывороток.
д) Лечение пищевого отравления Yersinia enterocolitica. Обычно эта болезнь проходит сама. Тетрациклин назначают только в тяжелых, затяжных случаях. Эффективно также сочетание триметоприма с сульфаметоксазолом. По антибиотикотерапии этого расстройства публикаций мало.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Инфекции вызванные бациллами (Bacillus anthracis, cereus): диагностика, лечение, профилактика
Возбудители рода Bacillus — грамположительные аэробы, способные выживать в неблагоприятных условиях окружающей среды благодаря образованию спор.
Bacillus anthracis. Представитель почвенной микрофлоры, Bacillus anthracis при определённых условиях начинает активно размножаться и вызывает сибирскую язву у травоядного скота. Заражение человека происходит алиментарным путём при употреблении инфицированных продуктов. Патогенность возбудителя зависит от трёх бактериальных антигенов:
• протективного антигена;
• отёчного фактора;
• капсулы, препятствующей фагоцитозу (содержит поли-D-глутаминовую кислоту).
Защитный антиген и отёчный фактор относят к токсинам.
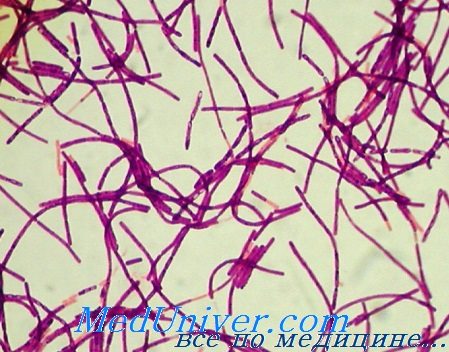
При этом споры быстро распространяют на заданной территории с целью заражения воздушно-капельным путём как можно большего количества людей.
Диагностику проводят в лаборатории, оснащённой специальным оборудованием для хранения и культивирования этого опасного микроорганизма. Для лечения сибирской язвы применяют пенициллин, фторхинолоны, эритромицин или тетрациклин. В целях профилактики заболевания проводят вакцинацию домашнего скота, людей вакцинируют при высоком риске заражения, а также осуществляют специальную обработку продуктов питания животного происхождения.
Лицам, контактировавшим с заражёнными животными и пациентами, проводят антибиотикопрофилактику.
Bacillus cereus
Возбудитель обычно размножается в зёрнах риса быстрого приготовления (сырой рис часто бывает обсеменён Bacillus cereus, споры которого устойчивы к нагреванию) и других заражённых продуктах, вызывая саморазрешающееся пищевое отравление. Bacillus cereus вырабатывает термостабильный токсин. Через 6 ч после заражения возникает рвота, а затем — диарея (через 18 ч).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
В. cereus – название бактерий и болезней, которые ими вызваны. Инфекционный процесс может быть либо локализированным либо генерализированным. Чаще всего болезнь проходит как острый гастроэнтерит.
В группе риска находятся новорожденные, ослабленные, дети с иммунодефицитными состояниями, а также больные со злокачественными новообразованиями. В таких случаях Bacillus cereus сопровождается упорной бактериемией и нередко принимает форму сепсиса.
Что провоцирует / Причины Bacillus cereus у детей:
В. census относятся к роду Bacillus. Они имеют палочковидную форму. Размер бактерий 2,2х 1,2—7 мкм, они подвижны, обладают имеют латерально расположенными жгутиками. По Граму окрашиваются положительно. Относятся к строгим аэробам, формируют эндоспоры. Bacillus подразделяются на 3 морфологические группы в зависимости от формы и раздувания клетки при спорообразовании. Возбудители болезни у детей, взрослых и животных относятся в основном к первой группе.
На данный момент науке известно примерно 20 серотипов данной бактерии. Их нельзя убить широко распространенными, традиционными дезинфицирующими растворами и препаратами.
В. cereus производят гемолизин, сходный со стрептолизином С, протсолитические ферменты, фосфолипазы, пенициллипазу, лецитиназу и пр.

Патогенез (что происходит?) во время Bacillus cereus у детей:
Инфекция проникает в организм черед ротоглотку, дыхательные пути или повреждения на коже. Большую роль играют инвазивные операции: ввод катетеров, клапанных аппаратов, шунтов, подключение системы гемодиализа и т. д. Такими путями В. cereus может попадать в кровь в большом количестве, находясь на инструментарии, перечисленном выше.
Если путь заражения алиментарный, данные бактерии приводят к острому гастроэнтериту. Энтеротоксин при этом приводит к поражению желудочно-кишечного тракта. Он же стимулирует систему циклических пуклеотидов в эпителиальных клетках тонкой кишки, вызывает повреждение слизистой оболочки желудка и тонкой кишки и нарушение сосудистой проницаемости. Из-за этого появляются такие симптомы как рвота и диарея.
От количества выработанного В. cereus пиогенного токсина зависит степень тяжести поражения ЖКТ и других органов. Данный токсин вызывает изъязвление эпителия дыхательных путей, деструкцию слизистой оболочки кишечника, абсцедирование (в том числе и ткани головного мозга).
Пищевое отравление В. cereus заканчивается благоприятно по причине локализации процесса. Инфекция, вызванная В. cereus, становится септической (и наблюдается упорная бактериемия) у ослабленных стрессами или иммунодефицитами детей, а также у новорожденных. В этих случаях морфологические изменения в органах (кишечник, легкие, мозг) выражаются в появлении острых воспалительных очагов с зонами некроза, фибриноидным некрозом артерий, в которых выявляются большие скопления В. cereus.
Симптомы Bacillus cereus у детей:
Острый гастроэнтерит может проходить в легкой или среднетяжелой форме. Тяжелые формы – очень большая редкость. Болезнь может длиться как несколько часов, так и 2 суток.
Пневмония, вызванная Bacillus cereus, начинается остро – появляется лихорадка и одышка. Появляются боли в области грудины. Рентген показывается Рентгенологически выявляется одно- или двусторонний инфильтративный процесс с поражением одной или нескольких долей легкого и вовлечением плевры. Пневмония может быть геморрагической, в таком случаи часты летальные исходы.
Менингит имеет острое начало, температура очень высокая, рвота повторная, развиваются менингеальные симптомы, повторные судороги. Состояние больного ребенка тяжелое. В спинномозговой жидкости обнаруживают значительный плеоцитоз, а лимфоциты и нейтрофилы наличествуют в равном количестве. В периферической крови может быть лейкоцитоз с нейтрофильным сдвигом. Симптомы проявляются довольно долго, не помогают препараты пенициллинового ряда.
Диагностика Bacillus cereus у детей:
Для точного диагноза используют только выделение возбудителя из биологического материала от заболевшего ребенка и доказательство патогенности выделенных бактерий. Для анализа используют кровь, рвотные массы, мокроту, мочу, испражнения, отделяемое из очага воспаления (гной, слизь). Диагностическое значение имеет большое количество бактерий при остром гастроэнтерите. При других поражениях необходимо получить высев микроба в повторных порциях крови.
Поскольку по клиническим проявлениям инфекцию, вызванную В. cereus, невозможно отличить от других инфекций, решающее значение придается повторному обнаружению В. cereus в больших количествах в материале от больного при отсутствии выделения других микроорганизмов. Однако необходимо учитывать, что В. cereus может вызывать патологический процесс совместно с другими инфекционными агентами, например, с протеем или эшерихиями.
Лечение Bacillus cereus у детей:
Острый гастроэнтерит, вызванный В. cereus, лечится назначением соответствующей диеты и оральной регидратации. Под регидратацией понимают восполнение обычного водного баланса в организме.
Тяжелые процессы (менингит, бронхопневмония, септицемия, остеомиелит) требуют назначение антибиотиков. В. cereus благодаря выработке р-лактамазы, устойчивы к пенициллину и препаратам на его основе. Но их можно уничтожить цефалослоринами 3-го и 4-го поколений.
Антибиотики применяют в дозах, соответствующих возрасту. Срок лечения составляет от 5 до 10 суток. Отменяют прием антибиотиков после санации от возбудителя, прихода в нормы температуры тема и ликвидации симптомов.
Применяют для лечения также колибактерин. Это препарат с антибактериальным и противодиарейным действием, он восстанавливает кишечную микрофлору и иммунную систему, борется с патогенными и условно-патогенными нефизиологичными микроорганизмами.
Профилактика Bacillus cereus у детей:
Специфической профилактики данной инфекции на данный момент не разработано. Следует предупредить попадание В. cereus на предметы ухода за новорожденными и ослабленными детьми, а также на медицинские инструменты, особенно те, которые используются для инвазивных методов лечения и обследования детей и взрослых.
Профилактика острого гастроэнтерита заключается в соблюдении элементарных гигиенических правил и полноценной термической обработке пищевых продуктов.
К каким докторам следует обращаться если у Вас Bacillus cereus у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Bacillus cereus у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Пищевые токсикоинфекции (пищевые бактериальные отравления; лат. toxicoinfectiones alimentariae) - полиэтиологическая группа острых кишечных инфекций, возникающих после употребления в пищу продуктов, контаминированных условно-патогенными бактериями, в которых произошло накопление микробной массы возбудителей и их токсинов.
Коды по МКБ-10
- А05. Другие бактериальные пищевые отравления.
- А05.0. Стафилококковое пищевое отравление.
- А05.2. Пищевое отравление, вызванное Clostridium perfringens (Clostridium welchii).
- A05.3. Пищевое отравление, вызванное Vibrio Parahaemolyticus.
- А05.4. Пищевое отравление, вызванное Bacillus cereus.
- А05.8. Другие уточнённые бактериальные пищевые отравления.
- А05.9. Бактериальное пищевое отравление неуточнённое.
Что вызывает пищевые токсикоинфекции?
Пищевые токсикоинфекции объединяют большое количество этиологически различных, но патогенетически и клинически сходных болезней.
Объединение пищевых токсикоинфекций в отдельную нозологическую форму вызвано необходимостью унифицировать меры по борьбе с их распространением и эффективностью синдромального подхода к лечению.
Источниками возбудителей могут быть люди и животные (больные, носители), а также объекты окружающей среды (почва, вода). По эколого-эпидемиологической классификации ПТИ, вызванные условно-патогенной микрофлорой, относят к группе антропонозов (стафилококкоз, энтерококкоз) и сапронозов - водных (аеромоноз, плезиомоноз, НАГ-инфекция, парагемолитическая и альбинолитическая инфекции, эдвардсиеллёз) и почвенных (цереус-инфекция, клостридиозы, псевдомоноз, клебсиеллёз, протеоз, морганеллёз, энтеробактериоз, эрвиниоз, гафния- и провиденция-инфекции).
Механизм передачи возбудителя - фекально-оральный; путь передачи - пищевой. Факторы передачи разнообразны. Обычно пищевая токсикоинфекция возникает после а употребления пищи, контаминированной микроорганизмами, занесёнными грязными руками в процессе приготовления; необеззараженной воды; готовой продукции (при нарушении правил хранения и реализации в условиях, способствующих размножению возбудителей и накоплению их токсинов).
Какие симптомы имеют пищевые токсикоинфекции?
Пищевые токсикоинфекции имеют инкубационный период, который длится от 2 часов до 1 суток; при пищевых токсикоинфекциях стафилококковой этиологии - до 30 мин. Пищевые токсикоинфекции протекают остро, длительность этого периода - от 12 ч до 5 сут, после чего наступает период выздоровления. Симптомы пищевых токсикоинфекций характеризуются общей интоксикацией, обезвоживанием и гастроинтестинальным синдромом.
Первые симптомы пищевой токсикоинфекции - боль в животе, тошнота, рвота, озноб, повышение температуры тела, жидкий стул. О развитии острого гастрита свидетельствуют обложенный белым налётом язык; рвота (иногда неукротимая) съеденной накануне пищей, затем - слизью с примесью жёлчи; тяжесть и боль в эпигастральной области. У 4-5% больных обнаруживают только признаки острого гастрита. Боль в животе может носить разлитой характер, быть схваткообразной, реже - постоянной. О развитии энтерита свидетельствует диарея, возникающая у 95% больных. Испражнения обильные, водянистые, зловонные, светло-жёлтого или коричневого цвета; имеют вид болотной тины.
Где болит?
Как диагностируются пищевые токсикоинфекции?
Пищевые токсикоинфекции диагностируются на основании клинической картины болезни, групповом характере заболевания, связи с употреблением определённого продукта при нарушении правил его приготовления, хранения или реализации. Решение о госпитализации больного принимают на основании эпидемиологических и клинических данных. Во всех случаях следует провести бактериологическое исследование, чтобы исключить шигеллёз, сальмонеллёз, иерсиниоз, эшерихиоз и другие острые кишечные инфекции. Острая необходимость в бактериологическом и серологическом исследованиях возникает при подозрении на холеру, при групповых случаях заболевания и возникновении внутрибольничных вспышек.
Для подтверждения диагноза "пищевая токсикоинфекция" необходимо выделить один и тот же микроорганизм из испражнений больного и остатков подозрительного продукта. При этом учитывают массивность роста, фаговую и антигенную однотипность, антитела к выделенному штамму микроорганизмов, обнаруженные у реконвалесцентов. Диагностическую ценность имеет постановка РА с аутоштаммом в парных сыворотках и 4-кратным нарастанием титра (при протеозе, цереозе, энтерококкозе).
Читайте также:

