Бактериологическая и биологическая диагностика бруцеллеза
Обновлено: 24.04.2024
Хронический бруцеллез – зоонозное инфекционно-аллергическое заболевание, вызываемое бактериями рода Brucella, протекающее свыше шести месяцев, характеризуется выраженным полиморфизмом клинических проявлений с преимущественным поражением опорно-двигательной, нервной, мочеполовой и др. систем, склонностью к рецидивирующему течению.
I. ВВОДНАЯ ЧАСТЬ
Название протокола: Хронический бруцеллез
Код протокола:
Код МКБ X:
А23 – Бруцеллез
А23.0 – Бруцеллез, вызванный Brucella melitensis
А23.1 – Бруцеллез, вызванный Brucella abortus
A23.2 - Бруцеллез, вызванный Brucella suis
A23.3 - Бруцеллез, вызванный Brucella canis
A23.8 - Другие формы бруцеллеза
A23.9 - Бруцеллез неуточненный
Дата разработки протокола: 22.04.2013 г.
Сокращения, используемые в протоколе:
ДНК – дезоксирибонуклеиновая кислота
ИФА– иммуноферментный анализ
КТ – компьютерная томография
МРТ – магнитно-резонансная томография
ПЦР – полимеразно цепная реакция
РСК – реакция связывания комплемента
РЭГ - реоэнцефалография
СОЭ – скорость оседания эритроцитов
УЗДГ – ультразвуковая допплерография
УЗИ – ультразвуковое исследование
ЦНС – центральная нервная система
ЭКГ - электрокардиография
IgA – иммуноглобулины класса А
IgG – иммуноглобулины класса G
IgM – иммуноглобулины класса М
Категория пациентов: взрослые больные поликлиник и инфекционных стационаров/отделений, многопрофильных и специализированных стационаров, беременные, роженицы и родильницы родильных домов/ перинатальных центров.
Пользователи протокола:
- ВОП ПМСП, врач-терапевт ПМСП, врач-инфекционист ПМСП, врач-невролог ПМСП;
- врач-инфекционист инфекционного стационара/отделения, врач-терапевт, врач-невролог многопрофильных и специализированных стационаров, врач акушер-гинеколог родильных домов/перинатальных центров.
Классификация
Клиническая классификация (Н.Д.Беклемишев (1957), дополнена К.Б.Курмановой, А.К.Дуйсеновой (2002)
Хронический бруцеллез - длительность заболевания свыше 6 месяцев.
Различают 2 формы:
- первично-хронический бруцеллез
- вторично-хронический бруцеллез
Стадии хронического бруцеллеза - определяют по степени нарушения трудоспособности:
- стадия компенсации – наличие симптомов бруцеллеза, не нарушающих трудоспособности больного;
- стадия субкомпенсации – наличие симптомов снижающих трудоспособности больного;
- стадия декомпенсации – наличие симптомов, делающих больного нетрудоспособным.
Органопатология
Опорно-двигательная система: артрит, пери- и параартрит, сакроилеит, остеоартрит, артроз, спондилоартрит, спондилит, спондилодисцит, спондилез, бурсит, тендовагинит фиброзит, периостит, остеохондроз и т.д.
Нервная система:
Центральная нервная система (менингит, энцефалит, миелит, васкулит сосудов головного мозга, вертебро-базилярная недостаточность, гипертензионный, диэнцефальный, гипоталамический синдромы и т.д.).
Периферическая нервная система (неврит, радикулит, плексит, солярит, корешковый синдром и т.д.).
Вегетативная нервная система (вегето-сосудистая дистония, нарушения микроцикуляции, атония кишечника и т.д.).
Психобруцеллез (астеноневротический синдром, депрессивный синдром, галлюциноз и т.д.).
Органы чувств (невриты зрительного и слухового нерва, увеонейрохориоретинит и т.д.).
Сердечнососудистая система (миокардит, перикардит, эндокардит, нарушения ритма и проводимости, миокардиодистрофия, флебит, тромбофлебит и т.д.).
Половая система (орхит, орхоэпидидимит, сальпингооофорит, нарушения менструального цикла, бесплодие и т.д.).
Мочевыделительная система (гломерулонефрит, мочевой синдром и т.д.).
Дыхательная система (бронхит, пневмония – редко).
Пищеварительная система (гепатит, холецистит, гастрит – редко).
Диагностика
ΙΙ. Методы, подходы и процедуры диагностики и лечения
Перечень диагностических мероприятий
Основные:
1. Общий анализ крови
2. Общий анализ мочи
3. Кровь на микрореакцию (сифилис)
4. Микроскопия кала для обнаружения яиц гельминтов
5. Исследование крови в реакции Хеддлсона-Райта
Дополнительные:
1. Исследование крови в РСК с бруцеллезными антигенами
2. ИФА крови для обнаружения Ig классов М, А, G к бруцеллам
3. ПЦР крови для обнаружения ДНК бруцелл
4. Бактериологическое исследование крови для выделения бруцелл
5. Биохимический анализ крови (общий билирубин, прямой билирубин, общий белок, белковые фракции, аланинаминотрансфераза, аспартатаминотрансфераза, ревматоидный фактор, С-реактивный белок).
6. Рентгенологическое исследование опорно-двигательного аппарата.
7. МРТ при поражении позвоночника.
8. КТ головного мозга при нейробруцеллезе.
9. РЭГ или УЗДГ сосудов головного мозга.
10. ЭКГ.
11. УЗИ органов брюшной полости и малого таза.
12. Консультации специалистов: невропатолог; кардиолог; уролог; офтальмолог; фтизиоостеолог; нейрохирург; психиатр; гинеколог; эндокринолог; физиотерапевт.
Обследования, которые необходимо провести до плановой госпитализации:
1. Общий анализ крови
2. Общий анализ мочи
3. Исследование крови в реакции Хеддлсона-Райта
Диагностические критерии
Жалобы и анамнез [2]:
- потливость, ознобы;
- болевой синдром (нейро-артро-миалгии);
- слабость;
- снижение работоспособности;
- эмоциональная лабильность.
Эпидемиологический анамнез:
- Участие в окоте и отеле
- Уход за животными (мелкий и крупный рогатый скот)
- Забой животных и разделка туш, потрошение кишок
- Контакт с сырым мясом, фаршем, внутренними органами животных (печень, почки, легкие, кишки и т.д.)
- Употребление сырого молока или молочных продуктов кустарного производства (брынза, сметана, сливки, творог)
- Употребление недостаточно термически обработанного мяса (шашлык, донер, шаурма и т.д.)
- Обработка шкур животных, пошив изделий из шкур (каракуль)
- Стрижка овец
- Работа с шерстью животных, первичная обработка и т.д.
- Уборка помещений для животных
- Производство мясокостной муки
- Работа на мясокомбинате, мясных рынках
- Работа на молочных комбинатах
- Работа поваром, шашлычником
- Эпидемиологическая связь с известной вспышкой бруцеллеза или подтвержденным случаем бруцеллеза у людей.
Физикальное обследование:
- волнообразная, чаще субфебрильная повышенная температура;
- болевой синдром (нейро-артро-миалгии);
- артриты и/или сакроилеиты и/или спондилоартриты;
- миозиты и/или невриты;
- полилимфоаденопатия;
- увеличение печени.
1) Первично-хронический бруцеллез
- Постепенное начало болезни.
- Наличие субфебрильной температуры, потливости при обострении процесса.
- Преобладают астеновегетативный синдром и локальные поражения.
- Длительность болезни свыше 6 месяцев.
- В анамнезе отсутствует указания на перенесенный острый или подострый бруцеллез.
- Возможность минимального инфицирования бруцеллами в течение длительного времени.
- Чаще первично-хроническим бруцеллезом болеют лица, длительно работающие в хозяйстве, не благополучном по бруцеллезу – ветврачи, доярки, чабаны; или лица, живущие в районе, неблагополучном по бруцеллезу.
2) Вторично-хронический бруцеллез
- Характеризуется субфебрильной температурой, потливостью при обострении процесса.
- Преобладают астеновегетативный синдром и локальные поражения.
- Длительность болезни свыше 6 месяцев.
- Является следствием перенесенного острого или подострого бруцеллеза.
Клиника хронического бруцеллеза
- Умеренная интоксикация – длительный субфебрилитет, слабость, повышенная раздражительность, плохой сон и аппетит, снижение работоспособности.
- Генерализованная лимфаденопатия.
- Изменение локомоторного аппарата – артралгии, бурситы, фиброзиты, целлюлиты. Поражается несколько суставов, в основном крупные.
- В патологический процесс вовлекаются различные отделы позвоночника, особенно пояснично-крестовое сочленение.
- Поражение нервной системы проявляется развитием невритов, плекситов, радикулитов, ишиорадикулитов.
- Возможно развитие бруцеллезного менингита, менингоэнцефалита, арахноидита.
- Нарушается половая функция – у мужчин наблюдаются орхиты, импотенция; у женщин – дисминорея, вторичное бесплодие.
Лабораторное обследование:
1. Общий анализ крови – нормо-лейкопения, гипохромная анемия, нейтропения, лимфоцитоз, моноцитоз, тромбоцитопения, СОЭ – в пределах нормы/незначительно увеличена (нормальные показатели крови: эритроциты: муж. 4-5·10 12 /л, жен. 3-4·10 12 /л; цветовой показатель вычисляется по формуле: гемоглобин (г/л) / число эритроцитов · 3 = 0,9-1,1; гематокрит: муж. 40-54%, жен. 36-42%, гемоглобин: муж. 130-150 г/л, жен. 120-140 г/л; лейкоциты 4-9·10 9 /л; нейтрофилы: палочкоядерные 1-6%; плазматические клетки – отсутствуют; сегментоядерные – 47-72%; моноциты 3-11%; тромбоциты180-320·10 9 /л; СОЭ 6-9 мм/ч).
2. Титр агглютинирующих антител к Brucella в реакции Райта одной или более пробах сыворотки крови, взятой у больного после начала заболевания 1:50 и более.
3. Титр антител в РСК 1:5 и более.
4. Выявление противобруцеллезных антител класса IgG и/или IgM и/или IgA методом ИФА.
5. Бактериологическое исследование крови (посев) для выделения бруцелл, при подозрении на ре- и суперинфицирование.
6. Положительный результат ПЦР [3].
Инструментальное исследование:
- Рентгенологическое исследование опорно-двигательного аппарата;
- МРТ при поражении позвоночника: спондилит, спондилодисцит, превертебральный натечник;
- КТ головного мозга при нейробруцеллезе;
- РЭГ или УЗДГ сосудов головного мозга при васкулите сосудов головного мозга;
- ЭКГ;
- УЗИ органов брюшной полости и малого таза.
Показания для консультации специалистов:
- Невропатолог – для исключения нейробруцеллеза: поражения ЦНС (менингит, энцефалит, миелит)
- Кардиолог (изменения на ЭКГ, эндокардит)
- Уролог (орхит)
- Офтальмолог (поражение органов зрения)
- Фтизиоостеолог (спондилит)
- Нейрохирург (спондилодисцит с пролабацией диска, эпидуральный натечник)
- Психиатр (психобруцеллез)
- Гинеколог (воспалительные процессы, бесплодие)
- Эндокринолог (бесплодие)
- Физиотерапевт (коррекция дополнительного лечения)
Дифференциальный диагноз
Дифференциальный диагноз

Алгоритм дифференциальной диагностики хронического бруцеллеза
Примеры формулировки диагноза:
A23.9 Первично-хронический бруцеллез, стадия субкомпенсации. Полиартралгии.
А23.0 Вторично-хронический бруцеллез, вызванный Brucella melitensis, стадия декомпенсации. Левосторонний гонит. Левосторонний орхит. Вторичное бесплодие.
Лечение
Цели лечения:
1. Купирование признаков обострения локальных процессов;
2. Снижение признаков астеновегетативного синдрома.
Тактика лечения: (Клинические рекомендации ВОЗ, 2006) [6]
Немедикаментозное лечение:
- режим в соответствие с выраженностью локальных проявлений;
- диета №15.
Медикаментозное лечение
Этиотропная терапия
Антибиотики назначают при наличии повышения температуры.
Требования к антибиотикотерапии бруцеллеза:
- Длительность курса не менее 6 недель.
- Комбинация 2-х препаратов, обладающих синергизмом.
- Преемственность стационарного и поликлинического этапов лечения с указанием названия препарата, дозы и длительности лечения.
Возможные антибактериальные препараты:
- Антибиотики тетрациклинового ряда: доксициклин (вибрамицин) в дозе 0,2 г однократно 1 день, в последующие дни по 0,1 г.
- Аминогликозиды: гентамицин по 80 мг через 8 часов в/м.
- Ансамицины: рифампицин по 300 млн ЕД 3 раза в сутки.
- Фторхинолоны: ципрофлоксацин по 500 мг 2 раза в сутки или офлоксацин по 200 мг 2 раза в день 30 дней.
- Комбинированные сульфаниламиды: сульфаметоксазол + триметоприм (бисептол, бактрим) 960 мг перорально 2 раза в сутки.
Лечение неосложненного бруцеллеза
- Ципрофлоксацин по 500 мг 2 раза в сутки + доксициклин 200мг/день (30 дней)
- Доксициклин 200мг/день (30 дней) + гентамицин 0,08 г 3 раза в сутки 1гр/день (7-10 дней)
- Офлоксацин по 200 мг 2 раза в день + доксициклин 200мг/день (30 дней )
Лечение осложненного бруцеллеза:
- Спондиллит – длительная терапия доксициклином – 8 недель и более.
- Нейробруцеллез – поскольку тетрациклины и аминогликозиды не проникают через гематоэнцефалический барьер, рекомендуется рифампицин или сульфаметоксазол+триметопримв комплексе с доксициклином.
Осложненный бруцеллез (эндокардиты, менингиты, септические остеоартриты, абсцессы)
- Доксициклин + 2 других препарата с хорошей активностью (рифампицин, фторхинолон, цефалоспорины III поколения в средних терапевтических дозах). Лечить до купирования симптомов локальных проявлений (до 12 недель).
Лечение бруцеллеза во время беременности:
- Рифампицин по 300 млн ЕД 3 раза в сутки в течение 45 дней.
Патогенетическая терапия:
- Нестероидные противовоспалительные препараты в течение 2-4 недель: диклофенак, кетопрофен.
- Стероидные противовоспалительные средства (в инъекционной форме на 3-7 дней) при поражения ЦНС, орхитах (преднизолон, дексаметазон, гидрокортизон).
- Седативные средства: экстракт валерианы 125 мг, мелиссы 25 мг, мяты перечной 25 мг по 1 таблетке 3 раза в день; настойка пустырника по 30-50 капель 3-4 раза в день.
- Дезинтоксикационная терапия: При легких и средних степенях тяжести процесса больным назначается обильное питье из расчета 20-40 мл/кг жидкости в сутки в виде чая, фруктовых и овощных соков, морсов, минеральной воды. В тяжелых случаях требуется применение парентеральной дезинтоксикации. С этой целью используют кристаллоиды (физиологический раствор, ацесоль, лактосоль, ди- и трисоль и т.п.) и коллоиды (реополиглюкин, раствор гидроксиэтилкрахмала). Кристаллоидные и коллоидные растворы в соотношении 3:1 – 2:1.
- Десенсибилизирующая терапия: лоратадин внутрь по 1 таблетке (10 мг) 1 раз в день, кетотифен по 1 мг 2 раза в сутки (утром и вечером).
- Профилактика дисбиоза кишечника: стерильный концентрат продуктов обмена кишечной микрофлоры (Хилак-форте) капли для приема внутрь по 40-60 капель 3 раза в день (возможно назначение совместно с антибиотиками).
Перечень основных медикаментов:
1. Доксициклин таблетки, 100 мг, 200 мг; капсулы 100 мг;
2. Ципрофлоксацин раствор для инфузий 0,2%, 200 мг/100 мл, концентрат для приготовления раствора для инфузий 100 мг/10 мл; таблетки, покрытые оболочкой 250 мг, 500 мг, 750 мг, 1000 мг;
3. Гентамицин по 80 мг, табл, сироп 240 мг/мл;
4. Рифампицин капсулы 150 мг, 300 мг; лиофилизат для приготовления раствора для инъекций 0,15 г;
5. Офлоксацин таблетки, покрытые (пленочной) оболочкой 200 мг, 400 мг, 800 мг; раствор для инфузий 200 мг/100 мл;
6. Сульфаметоксазол + триметопримтаблетки, 120 мг, 480 мг; таблетки, покрытые оболочкой 800 мг/160 мг; раствор для внутривенного введения 480 мг/5 мл; суспензия 120 мг/5 мл, 240 мг/5 мл; суспензия для перорального применения 240 мг/5 мл; сироп 200 мг/40 мг/5 мл.
Перечень дополнительных медикаментов:
1. Диклофенак, табл., драже 25 мг, 50 мг, 75 мг, 100 мг, 150 мг;мазь, гель; раствор для инъекций 75 мг/3 мл, 75 мг/2 мл;
2. Кетопрофен раствор для инъекций 100 мг/мл, 100 мг/2 мл; раствор для внутримышечных инъекций 50 мг/мл; капсула 50 мг, 150 мг; таблетки, таблетки покрытые оболочкой 100 мг, 150 мг;
3. Преднизолон раствор для инъекций в ампулах 25 мг/мл, 30 мг/мл;
4. Дексаметазон раствор для инъекций в ампулах 0,4%;
5. Глюкоза раствор для инфузий 5%, 10%
6. Натрия хлорид растворы для инфузий;
7. Натрия хлорида - 6,0; калия хлорида - 0,39, магния хлорида -0,19; натрия гидрокарбоната - 0,65; натрия фосфата однозамещенного - 0,2; глюкозы - 2,0 раствор для инфузий;
8. Гидроксиэтилкрахмал (пентакрахмал) раствор для инфузий 6%, 10%.
9. Стерильный концентрат продуктов обмена кишечной микрофлоры капли для приема внутрь 30 мл, 100 мл.
10. Лоратадин таблетки, 10 мг.
11. Кетотифен таблетки, 1 мг.
12. Экстракт валерианы 125 мг, мелиссы 25 мг, мяты перечной 25 мг; таблетки.
13. Настойка пустырника (1:5) на 70% спирте; во флаконах по 40 мл или флаконах-капельницах по 50 мл.
Другие виды лечения (назначаются консультантом физиотерапевтом):
- ультрафиолетовые лучи (УФО, соллюкс);
- электрофорез обезболивающих и противовоспалительных средств;
- ультразвук и фонофорез обезболивающих и противовоспалительных средств;
- массаж,
- индукторотерапия;
- магнитотерапия;
- УВЧ-терапия;
- лазеротерапия.
Хирургическое вмешательство: нет.
Дальнейшее ведение:
Санаторно-курортное лечение показано не ранее, чем через 3 месяца после обострения – желательны курорты местного климата: Мерке (Жамбылская область), Муялды (Восточно-Казахстанская область), Жана-Курган (Кызылординская область), Алма-Арасан, Капал-Арасан (Алматинская область).
Индикаторы эффективности лечения и безопасности методов диагностики и лечения:
1. Купирование признаков обострения локальных процессов.
2. Снижение признаков астеновегетативного синдрома.


Бруцеллез - острое инфекционно-аллергическое, зоонозное заболевание (бруцеллез не передается от человека к человеку!) с высокой потенциальной возможностью перехода в хроническую форму.
Бруцеллы обладают высокой инвазивностью (проницаемостью через естественные барьеры), могут проникать через неповрежденные слизистые и через микротравмы кожных покровов, относятся к внутриклеточным паразитам, могут находиться вне клеток, что важно для бактериологической диагностики бруцеллеза и тактики лечения.
Возбудитель бруцеллеза обладает общей устойчивостью к воздействию факторов окружающей среды, способен длительное время сохраняться в различных субстратах.
Во влажной среде при температуре 55 °C возбудитель бруцеллеза погибает через 60 мин., при 60 °C - через 30 мин., при 70 °C - через 10 мин., при кипячении - моментально.
Сухой жар (90 - 95 °C) убивает бруцеллы в течение часа.
При низких температурах бруцеллы сохраняют жизнеспособность при температуре минус 5 - 8 °C в течение 35 дней, а при минус 20 °C - в течение 20 дней.
Под действием солнечного света бруцеллы погибают в сроки от нескольких минут до 7 - 8 дней в зависимости от интенсивности инсоляции, атмосферных условий и т.д.
Возбудитель бруцеллеза весьма чувствителен к различным дезинфицирующим веществам.
В сыром молоке, хранящемся в холодильнике, возбудитель бруцеллеза сохраняется до 10 дней, в сливочном масле - более 4 недель, в домашнем сыре - 3 недели, брынзе - 45 дней; в простокваше, сметане - 8 - 15 дней, в кумысе, шубате (сброженное верблюжье молоко) - до 3 суток; в мясе - до 12 дней; во внутренних органах, костях, мышцах и лимфатических узлах инфицированных туш - в течение 1 мес. и более; в овечьей шерсти, смушках - от 1,5 до 4 мес.
В замороженных инфицированных мясных и молочных продуктах бруцеллы остаются жизнеспособными в течение всего срока хранения.
Основными источниками бруцеллезной инфекции для человека- являются овцы, козы, крупный рогатый скот, свиньи.
Факторами передачи инфекции человеку от больного животного - служат сырье животного происхождения (шерсть, пух, шкуры), мясомолочные продукты, инфицированные предметы ухода за животными, экскременты и другие объекты, инфицированные бруцеллами.
Пути заражения человека бруцеллезом:
- контактным (с больным животным или сырьем и продуктами животного происхождения), - алиментарным (при употреблении мяса и молочных продуктов, полученных от больных бруцеллезом животных и не прошедших достаточную термическую обработку),
- аэрогенным путями.
Инкубационный период заболевания - 1 - 2 недели, а иногда затягивается до двух месяцев, что определяется дозой возбудителя, попавшего в организм, его вирулентностью и сопротивляемостью организма.
Заболевание протекает с вовлечением в процесс многих органов и систем организма, широким спектром иногда слабо выраженных симптомов.
Начинается, как правило, с повышения температуры тела до 39 - 40 °C (характерны подъемы температуры в вечерние и ночные часы) в течение 7 - 10 дней и более, в отдельных случаях при отсутствии соответствующей терапии температура держится до 2 - 3-х месяцев. Лихорадка сопровождается ознобами, повышенной потливостью и общими симптомами интоксикации. В последующем присоединяются симптомы поражения опорно-двигательного аппарата, сердечно-сосудистой, нервной и других систем организма (артрит, спондилит, ишиорадикулит, менингоэнцефалит, миокардит и другие клинические проявления). Для бруцеллеза характерно относительно удовлетворительное самочувствие больного на фоне высокой температуры.
Медицинская микробиология:
Бактериоскопическая и бактериологическая диагностика бруцелл (возбудителей бруцеллеза, Brucella)
Диагностика предусматривает индикацию возбудителя бруцеллеза в объектах внешней среды и в патологическом материале; выделение, идентификацию и дифференциацию возбудителя; определение специфических антител и антигенов в сыворотках крови больных и лиц, подозрительных на заражение бруцеллезом.
Для этих целей используют бактериологический, биологический, серологический, аллергологический и молекулярно-генетический методы.
Материалом для исследования на бруцеллез являются:
- от людей: кровь, костный мозг, спинномозговая жидкость, моча, желчь, суставная жидкость (при артритах), гной (при абсцессах), секционный материал;
- от животных: кровь, абортированные плоды, околоплодные оболочки или желудок плода с его содержимым, лимфатические узлы, влагалищные выделения, молоко;
- пищевые продукты; сливки, сыры, творог, мясо;
- объекты внешней среды: вода, почва, навоз.
Способы получения материала для исследования приведены в таблице ниже.
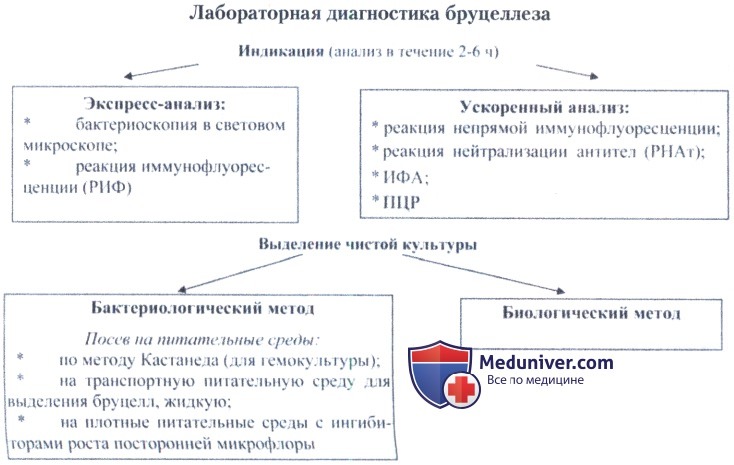
а) Бактериоскопический метод относится к экспресс-методам диагностики бруцеллеза. Исследование проводится при помощи светового микроскопа и используется для обнаружения бруцелл в органах абортированного плода, в плаценте и выделениях из родовых путей абортировавших животных, а также как один из этапов идентификации штаммов-изолятов бруцелл.
Выявление возбудителя бруцеллеза проводят в мазках, окрашенных по Граму (бруцеллы грамотрицательны — окрашиваются в красный цвет) или в препаратах, окрашенных по способу Козловского: фиксированные препараты обрабатывают 0,5% водным раствором сафранина при подогревании до появления пузырьков, промывают дистиллированной водой и докрашивают 0,5%-ным водным раствором малахитового или бриллиантового зеленого в течение 40-50 с. Бруцеллы сохраняют красную окраску сафранина, а остальные бактерии окрашиваются в зеленый цвет.

б) Бактериологический метод диагностики бруцеллеза считается обязательным и наиболее достоверным, однако отрицательные результаты бактериологического исследования не дают основания для полного исключения наличия инфекции.
При исследовании материала, подозрительного на контаминацию посторонней микрофлорой, к питательным средам добавляют ингибиторы: генцианвиолет (из расчета 1:200 000) или антибиотики. Пропись, рекомендованная Комитетом экспертов ФАО/ВОЗ по бруцеллезу, включает: полимиксин Н — 6 мг/л; бацитрацин — 25 мг/л; амфотерицин В — 1 мг/л; циклогексамид — 100 мг/л; Д-циклосерин — 100 мг/л; налидиксовую кислоту — 5 мг/л; ванкомицин — 20 мг/л.
Характерной особенностью возбудителя бруцеллеза является медленный рост на питательных средах, особенно в первой генерации. При посевах крови, костного мозга, мочи культуры бруцелл обнаруживаются через 5-10, а иногда через 20-30 сут. после внесения материала. При этом культуры вида В. ovis и первые генерации культур вида В. abortus способны расти только при избыточном (5-10%) содержании СО2 в атмосфере.
Посевы крови рекомендуется производить во время лихорадочного периода до начала лечения антибиотиками, это дает наибольший процент высеваемости бруцелл. Общепринятым методом получения гемокультур является посев крови по методу Кастанеда, при котором кровь, взятую из локтевой вены в объеме 10 мл, засевают у постели больного по 5 мл в две емкости с бифазной средой. Среда представляет собой скошенный во флаконе (лучше прямоугольном, вместимостью 100-200 мл) агар (30-50 мл) с бульоном (25-30 мл). Один флакон с посевом инкубируют при повышенном (5-10%) содержании СО2 (в эксикаторе), другой — в обычной атмосфере воздуха, при 37°С.
Начиная с 4-го дня посевы просматривают. При отсутствии роста поверхность агара орошают бульоном. При положительном результате на поверхности агара появляются колонии бруцелл — мелкие, бесцветные, выпуклые. Их отбирают для накопления культуры с целью последующей идентификации и дифференциации. Если в течение месяца колонии бруцелл не обнаруживаются, делают контрольный высев на плотную питательную среду.
В последнее время в практике работы бактериологических лабораторий стала применяться жидкая транспортная среда для выделения бруцелл. Использование ее позволяет совместить этапы транспортировки крови в лабораторию и подращивания посевного материала.
Исследуемая кровь в количестве 5 мл, взятая шприцем стерильно из локтевой вены больного, вносится той же иглой во флаконы со средой через предварительно обработанную спиртом резиновую пробку. Хранить засеянные флаконы до отправки можно в течение 2 нед. в зависимости от конкретных условий: в термостате, при комнатной температуре или в холодильнике.
В бактериологической лаборатории содержимое флакона высевают на плотные питательные среды или во флаконы для выращивания по методу Кастанеда, как описано выше.
Методика получения гемокультуры полностью применима для исследования свободных от посторонней микрофлоры проб (спинномозговой жидкости, костного мозга и др). При исследовании других объектов (пробы почвы, пищевых продуктов и др.) их перед посевом следует перевести в жидкую фазу путем эмульгации в 0,9% растворе натрия хлорида или в бульоне, а затем концентрировать путем центрифугирования, фильтрации через мембранные фильтры или добавления бруцеллезной агглютинирующей сыворотки в соотношении 1:100.
Медицинская микробиология:
Серологический метод диагностики бруцелл (возбудителей бруцеллеза, Brucella)
Серологический метод включает реакции, выявляющие специфические бруцеллезные антитела: пластинчатую реакцию агглютинации (РА), пробирочную РА (Райта), реакцию непрямой гемагглютинации (РИГА), антиглобулиновую пробу (реакция Кумбса), иммуноферментный анализ (ИФА), реакцию непрямой иммунофлуоресценции (РНИФ).
а) Пластинчатая РА (реакция Хеддльсона). Преимущество этого метода заключается в простоте постановки реакции, быстроте получения результатов и чувствительности реакции. В качестве антигена для постановки реакции Хеддльсона и Райта применяют диагностикум бруцеллезный жидкий для РА.
Реакцию ставят на обычном оконном тщательно вымытом обезжиренном стекле, расчерченном на квадраты величиной 4x4 см каждый — 5 квадратов по горизонтали. В первый квадрат с левой стороны вписывают номер испытуемой сыворотки, в последующие квадраты слева направо разливают испытуемую сыворотку в дозах 0,04; 0,02; 0,01 и 0,03 мл (контроль сыворотки).
К первым трем дозам сыворотки добавляют по 0,03 мл диагностикума, к последней дозе сыворотки — 0,03 мл 0,9%-ного раствора натрия хлорида. Сыворотку осторожно смешивают с диагностикумом палочкой, начиная с минимальной дозы сыворотки. Контроль антигена ставят, добавляя 0,03 мл 0,9%-ного раствора натрия хлорида к 0,03 мл цельного диагностикума. Стекло слегка подогревают над пламенем спиртовки так, чтобы происходило равномерное нагревание всей поверхности стекла.
В случае положительной реакции в течение первых минут в каплях сыворотки появляются хлопья (агглютинат) и отмечается просветление жидкости. Максимальный срок наблюдения — 8 мин.
Контроль сыворотки ставят с каждой испытуемой сывороткой для исключения спонтанной агглютинации. Контроль антигена (диагностикума) ставят один для исключения спонтанной агглютинации применяемого антигена.
Учет реакции проводят невооруженным глазом:
- 4+ (100% агглютинации) — полное просветление жидкости с крупными и мелкими хлопьями;
- 3+ (75% агглютинации) — почти полное просветление жидкости с ясно заметными хлопьями;
- 2+ (50% агглютинации) — незначительное просветление жидкости с заметными хлопьями;
- 1+ — мутная жидкость с едва заметной зернистостью;
- отрицательный результат — равномерно мутная жидкость.
Для трактовки результатов рекомендуется следующая схема:
- агглютинация на 4+ во всех дозах сыворотки — результат резко положительный;
- агглютинация не менее чем на 2+ во всех дозах сыворотки — результат положительный;
- агглютинация только в первой или в первой и второй дозах сыворотки — результат сомнительный;
- отсутствие агглютинации во всех дозах сыворотки — результат отрицательный.
Для диагностики бруцеллеза имеют значение только положительные результаты реакции агглютинации. При сомнительных или отрицательных результатах реакции и наличии эпидемических и эпизоотических показаний, а также в стационаре и при обследовании доноров, когда необходимо определение титра агглютининов и их динамики, следует применять реакции Райта и Кумбса, РНГА и ИФА.
б) Пробирочная РА (реакция Райта) является одним из основных методов диагностики бруцеллеза у людей. Наибольшую диагностическую ценность РА представляет при острой и подострой формах заболевания.
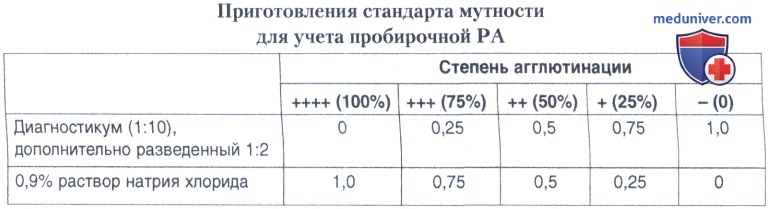
Параллельно из диагностикума, используемого для постановки пробирочной РА и дополнительно разведенного 1:2, готовят стандарт мутности для учета результатов реакции, который помещают в термостат одновременно с основной реакцией.
Учет проводят путем сравнения опытных пробирок с приготовленным стандартом мутности, что позволяет объективно оценивать получаемые результаты агглютинации.
Диагностическим титром принято считать РА не менее чем на 2+ при разведении сыворотки 1:100 и выше.
Следует иметь в виду, что иногда слабоиоложительные результаты реакции на бруцеллез дают холерный и туляремийный антигены, а также Y. enterocolitica 09. Однако инактивация сыворотки при температуре 56-70°С исключает неспецифические показания РА.
в) Антиглобулиновая проба (реакция Кумбса), выявляющая неполные антитела, используется в диагностике бруцеллеза у людей, особенно при хроническом течении инфекции, когда РА может быть отрицательной или положительной в низких титрах.
Сущность реакции состоит в том, что на первом этапе в реакционной смеси происходит соединение неполных антител — глобулинов с бруцеллезным антигеном. Однако в этой фазе реакция остается невидимой. Для выявления комплекса антиген — антитело проводят второй этап реакции, для чего добавляют антиглобулиновую сыворотку. В случае положительного результата комплекс антиген — антитело выпадает в осадок.
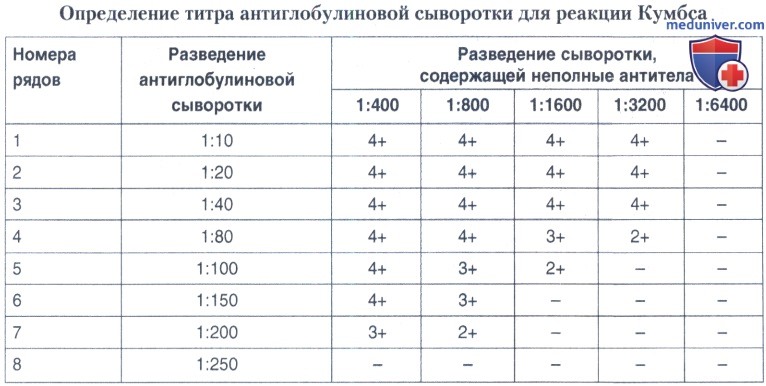
При постановке реакции используют предварительно оттитрованную антиглобулиновую сыворотку против глобулинов человека. Для ее титрования необходимо иметь сыворотку крови человека, заведомо содержащую неполные антитела к бруцеллам в высоком титре. При этом первоначально титруют положительную бруцеллезную сыворотку в пробирочной РА по методике, описанной выше, делая до восьми рядов разведений сыворотки.
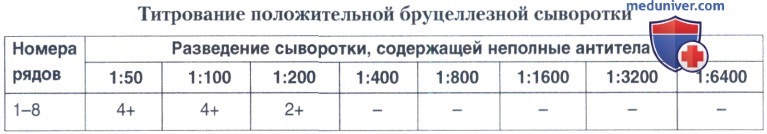
После учета РА (через 20 ч) отбирают пробирки, в которых отсутствует агглютинация (в нашем примере — начиная с разведения 1:400), и в каждой из них трехкратно отмывают антиген 0,9%-ным раствором натрия хлорида.
В дальнейшем делают несколько разведений титруемой антиглобулиновой сыворотки (в нашем примере от 1:10 до 1:250) и добавляют по 0,5 мл каждого разведения этой сыворотки в один ряд пробирок с антигеном, полученным после отмывания. Пробирки встряхивают и помещают в термостат при температуре 37"С. Результаты учитывают также как РА.
За титр антиглобулиновой сыворотки принимают ее наибольшее разведение (в нашем примере — 1:80, 4-й ряд), которое выявляет неполные антитела в максимальном титре (1:3200). Для реакции Кумбса антиглобулиновая сыворотка применяется в удвоенном титре (1:40).
Исследуемую сыворотку разводят 0,9%-ным раствором натрия хлорида 1:10 и ставят РА. После учета реакции (через 20 ч) отбирают пробирки (не менее грех из первых разведений), в которых зафиксирована слабоположительная реакция (+ или ++). Эти пробирки центрифугируют при 3000 об/мин в течение 20 мин для осаждения антигена. Супернатант удаляют, к осадку добавляют 1 мл 0,9%-ного раствора натрия хлорида, тщательно встряхивают и снова центрифугируют; таким образом, осадок отмывают трижды. После последнего центрифугирования к осадку отмытого антигена добавляют 0,5 мл антиглобулиновой сыворотки, оттитрованной специально для реакции Кумбса.
Контроль антигена: 0,5 мл взвеси антигена в 0,9%-ном растворе натрия хлорида, подвергшегося отмыванию центрифугированием, и 0,5 мл антиглобулиновой сыворотки. При учете должно наблюдаться равномерное помутнение.
Для контроля антиглобулиновой сыворотки используют сыворотку, содержащую неполные антитела в известном титре.
Диагностическим титром реакции Кумбса считается агглютинация не менее чем на 2+ в разведении сыворотки 1:50.
г) Реакция непрямой гемагглютинации (РНГА) является специфичным и высоко чувствительным методом выявления бруцеллезных антител в сыворотке крови человека. Для постановки РНГА используется бруцеллезный эритроцитарный антигенный диагностикум, контрольные (десенсибилизированные) эритроциты, ИКС, бруцеллезная сыворотка.
При постановке реакции макрометодом исследуемую сыворотку разводят 0,9%-ным раствором натрия хлорида 1:25 (0,1 мл сыворотки + 2,4 мл 0,9%-ного раствора натрия хлорида) и инактивируют при температуре 56-60°С в течение 30 мин. Перед исследованием сыворотку адсорбируют 50%-ной взвесью контрольных эритроцитов, для чего к 1,2 мл инактивированной сыворотки добавляют 0,2 мл 50%-ной взвеси эритроцитов, встряхивают и оставляют на 30 мин при комнатной температуре. Затем смесь центрифугируют при 1000 об/мин в течение 2 мин.
Можно оставить сыворотки с эритроцитами на ночь в холодильнике (+4°С), что исключает этап центрифугирования.
Эритроцитарный диагностикум перед применением разводят 0,9%-ным раствором натрия хлорида согласно инструкции и получают 2,5%-ную взвесь, которая применяется в реакции. Контрольные (десенсибилизированные) эритроциты также разводят согласно инструкции и полученную 2,5%-ную взвесь используют для контроля сывороток.
Исследуемую сыворотку титруют, используя инактивированную НКС, предварительно разведенную 1:100, начиная с разведения 1:50 до 1:400 в объеме 0,5 мл. В каждую лунку добавляют 0,05 мл подготовленного эритроцитарного диагностикума. Пластинки осторожно встряхивают до полного перемешивания содержимого лунок и оставляют при комнатной температуре. Учет реакции производят через 2-3 ч.
При постановке реакции предусматриваются следующие контроли:
- контроль качества ИКС (1:1000) проводят в двух лунках. К 0,5 мл сыворотки добавляют в первую 0,05 мл 2,5%-ной взвеси эритроцитарного диагностикума, во вторую — 0,05 мл контрольных эритроцитов;
- контроль качества диагностикума осуществляют путем титрования специфической бруцеллезной сыворотки начиная с разведения 1:50 до 1:100 000. Затем в каждую лунку добавляют по 0,05 мл 2,5%-ной взвеси эритроцитарного диагностикума.
Реакция считается специфической, если контроли исследуемых и контрольной сыворотки в реакции будут соответствовать титру, указанному на этикетке флаконов эритроцитарного диагностикума.
Оценка реакции проводится по следующей схеме:
- 4+ — эритроциты покрывают все дно лунки равномерным слоем, иногда наблюдается зонтик;
- 3+ — эритроциты выстилают все дно лунки тонким равномерным слоем, но площадь его меньше, чем при 4-крестовой реакции, размеры зонтика также меньше;
- 2+ — агглютинат небольшой, расположен в центре лунки;
- 1+ — вокруг осадка эритроцитов в центре виден небольшой агглютинат;
- отрицательная реакция — осадок эритроцитов на дне лунки в виде пуговки или маленького кольца.
За титр сыворотки принимают ее последнее разведение с оценкой реакции не менее чем на 3+. Титр в РИГА у людей 1:50 — реакция сомнительная, 1:100 и выше — положительная.
д) Иммуноферментный анализ (ИФА) используют для диагностики всех форм заболевания, а также при эпидемиологическом обследовании населения и при отборе лиц для вакцинации против бруцеллезной инфекции.
Диагностическим титром на бруцеллезную инфекцию в ИФА считается разведение сыворотки более чем 1:400.
Непрямой иммунофлуоресцентный метод (нРИФ). Заранее готовят мазки из двухсуточной агаровой культуры бруцелл (1х10 9 микробных тел/мл), фиксируют их в этиловом спирте в течение 30 мин, высушивают на воздухе и помещают во влажную камеру. На одном предметном стекле делают 8 мазков. Исследуемую сыворотку разводят двукратно с разведения 1:2 до 1:320 и наносят пастеровской пипеткой на мазки, начиная с большего разведения. Влажную камеру с препаратом помещают в термостат при температуре 37°С на 30 мин.
Затем мазок отмывают от несвязавшихся антител и после подсыхания докрашивают антивидовой люминесцирующей сывороткой в рабочем разведении. Дальнейшая обработка препарата ведется как при прямой РИФ.
В качестве контролей служат препараты бруцелл, обработанные бруцеллезной сывороткой (положительный контроль) и сывороткой, не содержащей антитела к бруцеллам (отрицательный контроль).
Реакцию учитывают путем просмотра препарата под люминесцентным микроскопом. Диагностическим считается титр не менее 1:4.
Бруцеллез - зоонозная инфекция, характеризующаяся полиорганными патологиями и склонностью к хронизации. Значимым патогенетическим компонентом бруцеллеза является аллергическая реактивность. Передача бруцелл происходит в основном пищевым и водным путем, наиболее часто через молоко и мясо зараженных животных. У скотоводов может реализоваться воздушный и контактный путь передачи бруцеллеза. Диагноз устанавливается при выявлении возбудителя в крови, пунктате лимфатического узла или цереброспинальной жидкости. Серологическая диагностика может считаться достоверной при положительном результате сразу нескольких различных способов: ИФА, РЛА, РНГА, РИФ, РСК и др.
Общие сведения
Бруцеллез - зоонозная инфекция, характеризующаяся полиорганными патологиями и склонностью к хронизации. Значимым патогенетическим компонентом бруцеллеза является аллергическая реактивность. Бруцеллез классифицируют по характеру течения, различая острую (продолжительность до полутора месяцев), подострую (не более четырех месяцев), хроническую (более четырех месяцев) и резидуальную (отдаленные последствия) формы.
Причины бруцеллеза
Бруцеллез вызывается неподвижными полиморфными грамотрицательными микроорганизмами рода Brucella. Вид бруцелл, вызывающих инфекцию, оказывает влияние на тяжесть течения, наиболее тяжело протекает бруцеллез, обусловленный заражением Brucella melitensis. Бруцеллы высокоинвазивны, размножаются внутри клеток организма хозяина, но способны сохранять активность и вне клетки. В окружающей среде устойчивы, сохраняются в воде более двух месяцев, три месяца – в сыром мясе (30 дней - в засоленном), около двух месяцев - в брынзе и до четырех – в шерсти животных. Губительно для бруцелл кипячение, нагревание до 60 °С убивает их через 30 минут.
Резервуаром бруцеллеза являются животные, источником заражения для человека преимущественно являются козы, овцы, коровы и свиньи. В некоторых случаях возможна передача от лошадей, верблюдов, некоторых других животных. Выделение возбудителя больными животными происходит с испражнениями (кал, моча), молоком, амниотической жидкостью. Передача инфекции осуществляется преимущественно фекально-оральным механизмом, чаще всего пищевым и водным путем, в некоторых случаях возможна реализация контактно-бытового (при внедрении возбудителя через микротравмы кожи и слизистых оболочек) и аэрогенного (при вдыхании инфицированной пыли) пути.
Значительную эпидемиологическую опасность представляют собой молоко, полученное от больных животных и молочные продукты (брынза, кумыс, сыры), мясо, изделия из животного сырья (шерсть, кожа). Животные загрязняют испражнениями почву, воду, корм, что также может способствовать заражению человека непищевым путем. Контактно-бытовой и воздушно-пылевой пути реализуются при уходе за животными и обработке животного сырья.
При бруцеллезе у беременных существует вероятность внутриутробной передачи инфекции, кроме того, возможна постнатальная передача при лактации. Люди обладают высокой восприимчивостью к бруцеллезу, после перенесения инфекции в течение 6-9 месяцев сохраняется иммунитет. Повторное инфицирование бруцеллами отмечается в 2-7% случаев.
Симптомы бруцеллеза
Инкубационный период бруцеллеза в среднем составляет 1-4 недели, но при формировании латентного носительства удлиняется до 2-3 месяцев. Острый бруцеллез обычно развивается быстро, у пожилых лиц начало может быть постепенным (в этом случае больные отмечают продромальные явления в виде общего недомогания, бессонницы, разбитости, артралгий и миалгий с постепенным нарастанием интоксикации на протяжении нескольких дней). Температура тела резко поднимается до высоких цифр, потрясающий озноб чередуется с проливным потом, развивается интоксикация, чаще всего умеренная, несмотря на выраженную температурную реакцию.
Лихорадочный период чаще всего составляет несколько дней, иногда затягиваясь до 3 недель или месяца. Больные отмечают расстройства сна, аппетита, головные боли, эмоциональную лабильность. На пике температурной кривой отмечается гиперемия и отечность лица и шеи на фоне общего побледнения. Выявляется умеренная полилимфоаденопатия – лимфатические узлы, преимущественно шейные и подмышечные, несколько увеличены в размерах и умеренно болезненные на ощупь. При острой форме также могут отмечаться более характерные для подострого течения бруцеллеза фиброзиты и целлюлиты – плотные болезненные образования по ходу сухожилий и мышц размером с горошину (иногда достигают размеров мелкого куриного яйца).
Подострый бруцеллез
Данная форма заболевания часто сопровождается фиброзами и целлюлитами. При тяжелом течении возможно развитие инфекционно-токсического шока, осложнения в виде воспаления оболочек сердца (перикардит). Подострая форма бруцеллеза сопровождается проявлениями аллергии – высыпаниями, дерматитом, сосудистыми реакциями и т.п.). Первым делом обычно страдает суставной аппарат: развиваются реактивные полиартриты, бурситы и тендовагиниты. Для мужчин характерно поражение яичек и их придатков, у женщин возможны нарушения менструаций, эндометриты. Бруцеллез при беременности может способствовать ее преждевременному прерыванию.
Хронический бруцеллез
Протекает волнообразно, с проявлением симптоматики полиорганных поражений. При этом общеинтоксикационный синдром (лихорадка и интоксикация) обычно выражены умерено, температура редко превышает субфебрильные значения. Промежутки между обострениями заболевания могут продолжаться 1-2 месяца. В случае формирования нового инфекционного очага внутри организма происходит ухудшение общего состояния. Симптоматика хронического бруцеллеза зависит от преимущественного поражения той или иной функциональной системы возбудителем и выраженности аллергического компонента.
Часто развиваются воспаления суставов (артриты) и окружающих тканей, соединительнотканные патологии (фиброзы, целлюлит) в области поясницы и крестца, локтевых суставов. Иногда развивается спондилит, значительно ухудшающий состояние больных ввиду интенсивных болей и ограничения в движении. Суставы часто подвергаются деструкции и деформации.
Нередки у больных бруцеллезом невриты (в том числе воспаления зрительного и слухового нерва) и радикулиты, воспаления нервных сплетений, парестезии. Длительное течение заболевания способствует развитию реактивного невроза. При хроническом бруцеллезе также характерны аллергические воспаления половых желез и расстройства фертильности (бесплодие у женщин, импотенция у мужчин). Длительность заболевания может составлять 2-3 года и увеличиваться при повторном инфицировании.
Резидуальный бруцеллез
Резидуальный бруцеллез – отсроченные последствия инфекции – связан с формированием патологической реактивности. Ввиду перестройки иммунологической структуры организма возможны специфические реакции организма – субфебрильная температура тела, психологические девиации, патологии суставов, соединительнотканных образований.
Кроме того, бруцеллез может оставлять после себя серьезные дегенеративные изменения фиброзной ткани, в особенности значимые в области нервных стволов и сплетений – высока вероятность развития контрактур, возникновения неврологической симптоматики (парезы, нейропатии). Длительное течение заболевания способствует формированию стойких функциональных нарушений со стороны опорно-двигательных структур ввиду необратимой деструкции суставных тканей и связочного аппарата (анкилоз и спондилез, контрактуры, мышечные атрофии). Нередко такие последствия бруцеллеза являются показанием к хирургической коррекции.
Диагностика
Бактериологическая диагностика производится в условиях специализированных лабораторий, оборудованных для работы с возбудителями особо опасных инфекций. Бруцеллы выделяют из крови, ликвора, пунктатов лимфоузлов, производя бакпосев биологического материала на питательных средах. Ввиду значительных трудозатрат выделение возбудителя редко производят в диагностических целях, достаточным для подтверждения диагноза является определение антигенов к бруцеллам в крови пациента и серологических тестов.
Антигены выявляются с помощью ИФА, РКА, РЛА и РАГА. Исследованию подвергается обычно сыворотка крови, но возможно обнаружение антигенов и в спинномозговой жидкости. Определение антител осуществляют при помощи РА, РНГА, РСК, РИФ, а также реакции Райта и теста на взаимодействие бруцелл с сывороткой больного. Достаточным для диагностирования считается положительный результат не менее чем в 3-4 различных серологических тестах. Начиная с 20-25 дня болезни и в течение длительного периода (несколько лет) после выздоровления отмечается положительная реакция на кожную пробу Бюрне (подкожное введение бруцеллина).
Лечение бруцеллеза
Амбулаторное лечение показано при легком течении инфекции. В случае тяжелого течения и угрозы осложнений производят госпитализацию. На период лихорадки больным показан постельный режим. Этиотропная терапия подразумевает назначение антибиотиков различных групп, один из препаратов обязательно должен обладать способностью проникновения сквозь клеточную стенку. Эффективно применение следующих антибиотиковых пар: рифампицин с доксициклином или офлоксацином, доксициклин со стрептомицином. В случае развития рецидива назначают повторный курс антибиотикотерапии.
В дополнение к базовой терапии назначают патогенетические и симптоматические средства: дезинтоксикационную терапию (в зависимости от тяжести интоксикации), иммуностимулирующие средства (экстракт тимуса крупного рогатого скота, пентоксил), новокаиновые блокады при спондилите и интенсивном радикулите, противовоспалительные средства (нестероидные препараты и кортикостероиды в зависимости от течения и суставных проявлений).
Ранее в комплексной терапии бруцеллеза применяли лечебную вакцину, но в настоящее время от этой практики отказываются ввиду выраженного подавления иммунитета и способности вакцины провоцировать аутоиммунные процессы. Во время ремиссий больным рекомендовано санаторно-курортное лечение, физиотерапевтическое воздействие (УВЧ, кварц, радоновые ванны и др.) и лечебная физкультура.
Прогноз и профилактика
Обычно бруцеллез не становится причиной смерти больных, прогноз, как правило, благоприятен. В случаях длительного течения и развития стойких деструктивных дефектов суставного аппарата возможно ограничение трудоспособности.
В комплекс профилактических мер, направленных на снижение заболеваемости бруцеллезом людей включается ветеринарный контроль за состоянием здоровья сельскохозяйственных животных, а также санитарно-гигиеническое нормирование условий производства, хранение и транспортировки пищевых продуктов, ежегодные профилактические обследования работников сельского хозяйства.
Сельскохозяйственный скот подлежит плановой вакцинации, Также специфическая профилактика с помощью прививок живой бруцеллезной вакциной показана лицам, непосредственно работающим с животными. К средствам индивидуальной профилактики также относится спецодежда для работы с животным сырьем, строгое следование правилам личной гигиены.
Читайте также:

