Бактериологическому обследованию на токсигенные коринебактерии дифтерии
Обновлено: 18.04.2024
Культуральные свойства дифтерийной палочки. Культуральные особенности биоваров дифтерии. Биохимическая активность палочки Клебса-Лёффлера. Бактериоцины дифтерии.
Культуральные свойства дифтерийной палочки. Дифтерийная палочка хорошо растёт при 36-37 °С; оптимум рН 7.4-8,0. Питательные среды должны содержать аминокислоты, витамины, ионы металлов (Са2+, Mg2+ Fe2+ и др.), играющие роль ростовых факторов. На сывороточных средах (например, среде Лёффлера) дают рост уже через 10-12 ч; за это время контаминирующая микрофлора обычно не успевает развиться. Наибольшее распространение получили среды с теллуритом, так как возбудитель резистентен к высоким концентрациям теллурита калия или натрии, ингибирующим рост сопутствующей микрофлоры.
На таких средах дифтерийная палочка образует серовато-чёрные колонии в результате восстановления теллурита до металлического теллура, аккумулирующегося внутри бактерий (рис. 8, см. цветную вклейку). В жидких средах образуют помутнение и осадок; их образование и характер варьируют у различных биоваров.
Биохимическая активность дифтерии
Палочка Клебса-Лёффлера сбраживает с образованием кислоты глюкозу, мальтозу, галактозу, декстрин; не разлагает сахарозу, лактозу, маннит. Способность разлагать крахмал и гликоген варьирует у различных штаммов, что используют для внутривидовой дифференцировки.
Дифтерийная палочка не гидролизует мочевину и не образует индол. Отсутствие способности ферментировать сахарозу и разлагать мочевину — дифференцирующий признак, отличающий дифтерийную палочку от других коринебактерий. Другой дифференцирующий признак — способность разлагать цистин. С. diphtheriae продуцирует каталазу, гиалуронидазу, нейраминидазу, ДНКазу, уреазу и др.
Цистиназная активность — дифференцирующий признак дифтерийной палочки. Дифтерийная палочка лизирует эритроциты морской свинки и кролика.
Биовары возбудителя дифтерии существенно различаются по культуральным и биохимическим свойствам. Среди дифференциально-диагностических биохимических тестов наиболее часто учитывают различия в способности разлагать углеводы и мочевину.
Бактериоцины дифтерии
Дифтерийная палочка образует бактериоцины (корицины), обладающие узким спектром действия. Гены, кодирующие синтез бактериоцинов, передаются плазмидами. Бактериоцины дифтерийной палочки образуют как токсигенные, так и нетоксигенные штаммы.
- Вернуться в оглавление раздела "Микробиология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
3.1. ПРОФИЛАКТИКА ИНФЕКЦИОННЫХ БОЛЕЗНЕЙ
Эпидемиологический надзор за дифтерией
Дата введения: с момента утверждения
Руководитель Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, Главный государственный санитарный врач Российской Федерации Г.Г.Онищенко 7 июня 2012 г.
1. Разработаны Федеральной службой по надзору в сфере защиты прав потребителей и благополучия человека (А.А.Мельникова, Н.А.Кошкина); ФБУЗ "Федеральный центр гигиены и эпидемиологии" Роспотребнадзора (О.П.Чернявская, Н.Я.Жилина); ФБУН "Московский научно-исследовательский институт эпидемиологии и микробиологии им.Г.Н.Габричевского" Роспотребнадзора (С.Ю.Комбарова, Н.М.Максимова, С.С.Маркина, Т.Н.Якимова, М.П.Корженкова, К.А.Яцковский, И.К.Мазурова, О.Ю.Борисова).
2. Утверждены Руководителем Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, Главным государственным санитарным врачом Российской Федерации Г.Г.Онищенко 7 июня 2012 г.
3. Введены в действие 7 июня 2012 г.
4. Разработаны взамен МУ 3.1.1082-01 "Эпидемиологический надзор за дифтерийной инфекцией".
1. Область применения
1. Настоящие методические указания (далее - МУ) предназначены для специалистов органов, осуществляющих государственный санитарно-эпидемиологический надзор, органов исполнительной власти субъектов Российской Федерации в области охраны здоровья граждан и медицинских организаций независимо от их организационно-правовой формы и формы собственности.
2. В МУ изложены основные принципы и порядок проведения эпидемиологического надзора за дифтерией, направленные на предупреждение заболевания этой инфекцией среди населения.
2. Общие положения
Введение в 1994 г. массовой иммунизации населения страны против дифтерии с повторной ревакцинацией взрослых в 2003-2004 гг. позволило обеспечить достаточную специфическую защиту населения от этой инфекции, что в совокупности с многолетним надзором привело к снижению заболеваемости дифтерией в России с 26,8 в 1994 г. до 0,01 на 100 тыс. населения в 2009-2011 гг.
В настоящее время заболеваемость дифтерией носит спорадический характер с тенденцией к дальнейшему снижению. В то же время среди заболевших продолжают регистрировать тяжелые токсические случаи данного заболевания. Сохраняются недостатки в клинической и бактериологической диагностике дифтерии. Обращает на себя внимание низкий уровень носительства по отношению к заболеваемости, что свидетельствует о неполном выявлении больных, особенно локализованной формой дифтерии, и носительства возбудителей этой инфекции. Таким образом, имеет место накопление источников инфекции, что является неблагоприятным прогностическим фактором при наличии непривитых лиц среди населения. Ни одна из территорий страны не застрахована от возникновения эпиднеблагополучия по этой инфекции. В связи с этим необходимо продолжение проведения эпиднадзора за дифтерией.
Со времени внедрения эпиднадзора на территории России в течении эпидемического процесса дифтерии произошли изменения: сформировались новые группы риска, изменилась структура клинических форм дифтерии и т.д., в связи с этим возникла необходимость усовершенствования системы эпидемиологического надзора в соответствии с характером течения эпидемического процесса.
Разработаны дополнительные формы и схемы углубленного эпидемиологического анализа, критерии оценки эпидемиологической ситуации и прогнозирования.
Порядок представления информации в Референс-центр по мониторингу за дифтерией на базе ФБУН "МНИИЭМ им. Г.Н.Габричевского" Роспотребнадзора (далее - Референс-центр) приведен в прилож.1.
3. Эпидемиологический надзор
Эпидемиологический надзор за дифтерией представляет собой непрерывное наблюдение за динамикой эпидемического процесса, факторами и условиями, влияющими на его распространение.
Целью эпидемиологического надзора является получение объективной эпидемиологической информации и ее оценка для разработки, осуществления и корректировки эпидемиологически обоснованных мероприятий, направленных на снижение заболеваемости и предупреждение формирования групповых заболеваний, тяжелых токсических форм дифтерии и летальных исходов.
Эпидемиологический надзор проводится органами, осуществляющими государственный санитарно-эпидемиологический надзор.
Задачами эпидемиологического надзора являются:
объективная оценка и характеристика распространения дифтерии на каждой конкретной территории;
выявление тенденций развития эпидемиологического процесса;
выявление регионов, областей, населенных пунктов и организаций с высоким уровнем заболеваемости и риском инфицирования;
выявление контингентов, наиболее подверженных риску заражения дифтерией;
выявление причин и условий, определяющих уровень и структуру заболеваемости дифтерией на каждой конкретной территории;
оценка иммунологической и эпидемиологической эффективности вакцинопрофилактики;
разработка прогнозов эпидемиологической ситуации.
Эпидемиологический надзор за дифтерией включает:
мониторинг заболеваемости, носительства возбудителя и летальности;
мониторинг за уровнем охвата населения профилактическими прививками;
серологический контроль состояния антитоксического иммунитета;
слежение за циркуляцией возбудителя дифтерии;
оценка эпидемиологической ситуации, эффективности проводимых мероприятий и прогнозирование.
3.1. Мониторинг заболеваемости и носительства возбудителя дифтерии
Для проведения углубленного анализа заболеваемости, по данным карт эпидемиологического обследования очагов дифтерии, используют макеты таблиц (с 1 по 13), которые приведены в прилож.2.
Данные табл.1 позволяют провести анализ заболеваемости детей, подростков и взрослых по возрастным группам, в том числе у привитых, с учетом тяжести течения болезни и летальности. Материалы этой таблицы позволяют выявить группы возрастного риска по частоте и тяжести заболевания дифтерией и установить доминирующий вариант возбудителя на данной территории.
В табл.2 представлена характеристика носительства токсигенных коринебактерий дифтерии по возрастам, в том числе у привитых, а также биовар возбудителя и место выявления. Результаты анализа этой таблицы дают возможность определить распространенность носительства возбудителя дифтерии по возрастным группам при обследовании по эпидпоказаниям, с профилактической и диагностической целью, и дают возможность определить распространенность носителей возбудителя дифтерии.
Данные табл.3 позволяют проанализировать состояние привитости детей и подростков, заболевших дифтерией. Детальный анализ заболевших привитых детей в зависимости от полученного препарата и различных вариантов их применения (АКДС-вакцина, АДС-, АДС-М-анатоксины или их комбинации) при первичном комплексе прививок и возрастных ревакцинациях позволяет дать ответ, в какие сроки от последней прививки и при каком варианте использования этих препаратов дети и подростки заболевают дифтерией.
Данные табл.4 позволяют провести анализ причин отсутствия прививок у заболевших детей и подростков с целью выявления основной причины непривитости в том или другом возрасте.
Данные табл.5 позволяют проанализировать прививочный статус взрослых, заболевших дифтерией. Материалы этой таблицы позволяют установить срок от последней прививки до заболевания.
Данные табл.6 позволяют провести анализ причин отсутствия прививок у заболевших взрослых.
Данные табл.7 позволяют провести анализ заболеваемости дифтерией по профессиональному и социальному составу, в том числе у привитых с учетом тяжести заболевания и летальности.
По данным табл.8 проводится анализ клинических форм и тяжести течения дифтерии на территории. Полученные результаты позволят вычислить удельный вес токсических форм дифтерии (коэффициент тяжести) от общего числа заболеваний и удельный вес тяжелых форм, сопряженных с опасностью для жизни (токсическая II, III, гипертоксическая, комбинированные тяжелой степени) от общего числа заболевших токсическими формами этой инфекции. Высокие показатели указывают на низкую защищенность отдельных контингентов на данной территории.
В табл.9 и 9а дается характеристика догоспитального периода. Данные таблицы позволяют провести анализ сроков обращения от начала заболевания, постановки диагноза и госпитализации со дня обращения, а также первоначальный диагноз заболевших дифтерией и отдельно заболевших токсическими формами.
По данным табл.10 анализируется помесячная заболеваемость детей, подростков и взрослых с целью выявления сезонных колебаний.
Материалы табл.11 характеризуют интенсивность распространения инфекции в семье, быту и коллективах разного типа. Анализ очаговости проводят с разбивкой по числу случаев заболевания дифтерией по каждому типу очага. Общее число заболеваний во всех очагах показывает суммарную заболеваемость.
Материалы табл.12 характеризуют объем проведенных мероприятий в окружении больного дифтерией в очагах инфекции.
Данные табл.13 позволяют оценить результативность всех мероприятий по количеству выявленных источников инфекции среди детей, подростков и взрослых.
3.2. Наблюдение за уровнем иммунизации
В медицинских организациях (далее - МО) уровень коллективного иммунитета оценивают по охвату прививками детей разного возраста, подростков и взрослых.
Для оценки достоверности официальных данных об иммунной прослойке среди детей и подростков проводят выборочный анализ состояния их привитости по данным историй развития (ф.112/у) и карт профилактических прививок (ф.063/у), для чего отбирают указанную медицинскую документацию не менее чем на 30 детей каждого возраста и подростков.
Оценка состояния иммунизации взрослых, причин непривитости проводится по данным форм 025/у (медицинская карта амбулаторного больного), 064/у (журнал учета профилактических прививок) и учетных карт территориальной картотеки (ф.063/у). Выборка должна быть не менее 50 человек каждого возраста.
По данным табл.14 и 14а оценивается охват прививками против дифтерии детей и подростков, своевременность вакцинации и первой ревакцинации, анализируются причины непривитости.
Следует считать удовлетворительным охват детей законченной вакцинацией (три прививки АКДС-вакциной или две прививки АДС и АДС-М-анатоксинами) в возрасте 12 месяцев жизни и первой ревакцинацией в возрасте 24 месяцев не менее 95% детей этих возрастов. Процент охвата ревакцинациями подростков и взрослых (в каждой возрастной группе с 18 лет) - не менее 95%.
Данные табл.15 характеризуют состояние иммунизации взрослых, причины непривитости.
3.3. Серологический контроль за состоянием антитоксического иммунитета
Серологический (иммунологический) контроль осуществляется с целью оценки иммунологической структуры населения, то есть фактической защищенности от дифтерии отдельных возрастных групп, выявления территорий и групп повышенного риска заболевания. Полученные результаты серологического обследования необходимо сопоставить с данными охвата прививками в разных возрастных группах, что позволит подтвердить (или подвергнуть сомнению) официальные сведения об иммунизации населения, а также оценить качество прививочной работы.
После анализа состояния антитоксического противодифтерийного иммунитета в целом по стране Референс-центр организует референсные исследования сывороток крови в определенных индикаторных группах отдельных субъектов Российской Федерации для контроля фактической защищенности населения.
Состояние антитоксического иммунитета определяют с помощью реакции пассивной гемагглютинации (РПГА). Исследования проводят параллельно с дифтерийным и столбнячным антигенными диагностикумами, так как прививки проводят ассоциированными препаратами.
Оценку напряженности антитоксического противодифтерийного иммунитета населения и анализ результатов исследования проводят по параметрам, отображенным в табл.16 в соответствии с МУ 3.1.2943-11 "Организация и проведение серологического мониторинга состояния коллективного иммунитета к инфекциям, управляемым средствами специфической профилактики (дифтерия, столбняк, коклюш, корь, краснуха, эпидемический паротит, полиомиелит, гепатит В)".
Подход к иммунизации лиц с отрицательным результатом серологического обследования должен быть индивидуальным. Если у ребенка или подростка при исследовании сыворотки крови антитела к дифтерии были менее 1:20, то следует выяснить, не перенес ли обследуемый какое-либо острое заболевание в течение 1,0-1,5 месяцев до обследования, так как некоторые болезни могут временно снизить уровень антител. В случае перенесения острого заболевания необходимо повторное обследование, но не ранее 2 месяцев со дня выздоровления.
При отсутствии защитных титров дифтерийных и столбнячных антител в сыворотке крови обследуемого, ему следует провести дополнительную прививку: детям в возрасте до 6 лет - АДС-анатоксином, детям старше 6 лет, подростку и взрослому - АДС-М-анатоксином.
При отсутствии защитных титров только дифтерийных антител, прививки могут проводиться АД-м анатоксином, если момент проведения иммунизации не совпадает с плановым (календарным) сроком.
Иммунный ответ проверяют через 1,0-1,5 месяца от момента ее проведения. У лиц с достаточно высоким содержанием антитоксинов (1:80 и более), что говорит о полученных ранее прививках, в последующем прививки должны проводиться в соответствии с возрастом. Лиц, у которых в ответ на дополнительную прививку не отмечалась выраженная продукция дифтерийного и столбнячного антитоксинов (первичный тип иммунного ответа), следует считать непривитыми. Их необходимо привить заново, считая сделанную прививку началом иммунизации.
3.4. Слежение за циркуляцией возбудителя
Для выявления возбудителя дифтерии (токсигенные коринебактерии дифтерии - Corynebacterium diphtheriae) проводят бактериологические исследования согласно нормативным документам по лабораторной диагностике дифтерии. Бактериологические исследования на дифтерию проводят в ранние сроки для выявления источников инфекции и проведения своевременных профилактических мероприятий.
Бактериологическое обследование проводят:
с диагностической целью - у больных при подозрении на дифтерийную этиологию заболевания (ларинготрахеит, ларингит, круп); у больных ангинами с патологическим выпотом на миндалинах, подозрением на заглоточный (паратонзиллярный) абсцесс, инфекционный мононуклеоз, стенозирующий ларинготрахеит;
по эпидемическим показаниям - у всех лиц, бывших в контакте с источником инфекции;
от 9 октября 2013 года N 54
____________________________________________________________________
Утратило силу с 1 сентября 2021 года на основании
постановления Главного государственного санитарного врача
Российской Федерации от 28 января 2021 года N 4
____________________________________________________________________
Срок действия соответствующего пункта в указанном Перечне - до 1 сентября 2021 года.
Дополнительно см. ярлык "Примечания".
- Примечание изготовителя базы данных.
В соответствии с Федеральным законом от 30.03.99 N 52-ФЗ "О санитарно-эпидемиологическом благополучии населения" (Собрание законодательства Российской Федерации, 1999, N 14, ст.1650; 2002, N 1 (ч.1), ст.2; 2003, N 2, ст.167; N 27 (ч.1), ст.2700; 2004, N 35, ст.3607; 2005, N 19, ст.1752; 2006, N 1, ст.10; N 52 (ч.1), ст.5498; 2007 N 1 (ч.1), ст.21; N 1 (ч.1), ст.29; N 27, ст.3213; N 46, ст.5554; N 49, ст.6070; 2008, N 24, ст.2801; N 29 (ч.1), ст.3418; N 30 (ч.2), ст.3616; N 44, ст.4984; N 52 (ч.1), ст.6223; 2009, N 1, ст.17; 2010, N 40 ст.4969; 2011, N 1, ст.6; N 30 (ч.1), ст.4563; N 30 (ч.1), ст.4590; N 30 (ч.1), ст.4591; N 30 (ч.1), ст.4596; N 50, ст.7359; 2012, N 24, ст.3069; N 26, ст.3446; 2013, N 27, ст.3477; N 30 (ч.1), ст.4079) и постановлением Правительства Российской Федерации от 24.07.2000 N 554 "Об утверждении Положения о государственной санитарно-эпидемиологической службе Российской Федерации и Положения о государственном санитарно-эпидемиологическом нормировании" (Собрание законодательства Российской Федерации, 2000, N 31, ст.3295; 2004, N 8, ст.663; N 47, ст.4666; 2005, N 39, ст.3953)
1. Утвердить санитарно-эпидемиологические правила СП 3.1.2.3109-13 "Профилактика дифтерии" (приложение).
в Министерстве юстиции
20 мая 2014 года,
регистрационный N 32331
Приложение
3.1.2. Профилактика инфекционных заболеваний
Инфекции дыхательных путей
Санитарно-эпидемиологические правила
СП 3.1.2.3109-13
I. Область применения
1.1. Настоящие санитарно-эпидемиологические правила устанавливают требования к эпидемиологическому надзору, комплексу организационных, профилактических и противоэпидемических мероприятий, направленных на предупреждение возникновения и распространения заболеваний дифтерией.
1.2. Соблюдение санитарно-эпидемиологических правил является обязательным на всей территории Российской Федерации государственными органами, органами местного самоуправления, юридическими лицами, должностными лицами, гражданами, индивидуальными предпринимателями.
1.3. Контроль за выполнением настоящих санитарно-эпидемиологических правил проводят органы, осуществляющие федеральный государственный санитарно-эпидемиологический надзор.
II. Общие положения
2.1. Дифтерия характеризуется фибринозным воспалением в месте входных ворот и интоксикацией организма с преимущественным поражением сердца, почек, нервной системы и представляет собой острое антропонозное инфекционное заболевание (токсикоинфекция).
2.2. Возбудитель дифтерии - кори небактерии дифтерии (Corynebacterium diphtheriae), продуцирующие дифтерийный токсин (экзотоксин).
Возбудитель дифтерии является неподвижным, грамположительным, неспорообразующим факультативным анаэробом, неоднороден по морфологическим, культуральным и биохимическим свойствам и подразделяется на три биовара: gravis, mitis и intermedius. Токсигенные коринебактерии дифтерии этих вариантов продуцируют идентичный дифтерийный токсин.
Коринебактерии дифтерии длительно выживают в окружающей среде: в пыли они сохраняют свою жизнеспособность до 5 недель; в сухой дифтерийной пленке - до 7 недель; на одежде, постельных принадлежностях, на предметах в окружении больного - до 15 дней; на игрушках - до двух недель; в воде и молоке - до 6-20 дней. Низкие температуры не убивают дифтерийные палочки длительное время, под действием прямого солнечного света палочки дифтерии гибнут в течение нескольких дней.
Коринебактерии дифтерии не устойчивы к действию физических и химических обеззараживающих средств. Они погибают при нагревании до 60°С в течение 10 минут. Хлорсодержащие и кислородсодержащие дезинфицирующие средства, активны в отношении коринебактерии дифтерии в режимах, рекомендуемых для обеззараживания объектов при бактериальных инфекциях.
2.3. Источником инфекции является больной или носитель токсигенных С.diphtheriae. Механизм передачи - аэрозольный, путь передачи - воздушно-капельный и воздушно-пылевой.
III. Выявление и диагностика дифтерии
3.1. Выявление случаев заболевания дифтерией и лиц с подозрением на это заболевание осуществляется медицинскими работниками медицинских организаций независимо от их организационно-правовой формы при госпитализации, во время амбулаторных приемов, посещений на дому, при медицинских осмотрах.
3.2. Диагностика дифтерии носит комплексный характер и предусматривает оценку клинической картины заболевания с учетом данных эпидемиологического анамнеза и результатов лабораторных исследований.
Предварительный диагноз дифтерии основывается, прежде всего, на клинических и клинико-эпидемиологических данных.
Окончательный диагноз дифтерии может устанавливаться на основе клинической картины и результатов лабораторных исследований; с учетом клинической картины, развития симптомов болезни и оценки эффекта терапии; клинико-эпидемиологически.
3.3. Характерными клиническими признаками дифтерии являются:
(а) местные - пленчатые налеты у больных ангиной, фарингитом, паратонзиллитом и паратонзиллярным абсцессом, аденоидитом, ларинготрахеитом, конъюнктивитом и кератоконъюнктивитом; катарально-язвенное и пленчатое воспаление слизистых оболочек носа и гениталий;
(в) регионарные - лимфаденит, отек подкожной клетчатки шеи;
(с) злокачественные - струп, геморрагический некроз поверхности миндалин, фарингеальный стеноз, болевой тризм жевательных мышц, манифестный лимфаденит, плотный отек шеи (бычья шея, шея Цезаря), геморрагическое пропитывание слизистых оболочек ротоглотки и кожи, токсический сосудистый коллапс, ранний миокардит, острая сердечно-сосудистая недостаточность, острая почечная недостаточность, глубокие периферические парезы через 1-4 недели от начала заболевания.
3.4. Диагноз дифтерии может устанавливаться при наличии одного или нескольких характерных клинических признаков дифтерии.
Для лабораторного подтверждения обязательно использование бактериологического метода, предусматривающего выделение токсигенных C.diphtheriae с клинически подозрительных поражений слизистых оболочек ротоглотки, носоглотки, носа и гортани, глаз, гениталий, а также кожи (рана, корочки и др.). Другие методы исследования имеют вспомогательное значение.
В некоторых случаях диагноз может быть подтвержден четырехкратным и более увеличением уровня антитоксина в парных сыворотках крови, если больному не вводили антитоксин с лечебной целью, а его исходный уровень был низким.
3.5. В целях раннего выявления дифтерии, прежде всего ее токсических форм, медицинским работникам медицинских организаций следует активно наблюдать за больными ангиной с патологическими наложениями на миндалинах (включая паратонзиллярные абсцессы) в течение 3 дней от первичного обращения с обязательным проведением бактериологического обследования больного на дифтерию в течение первых 24 часов.
4.1. О каждом случае заболевания дифтерией или подозрения на это заболевание, а также носительства токсигенных коринебактерии дифтерии медицинские работники медицинских организаций, детских, подростковых, оздоровительных организаций, а также медицинские работники, занимающиеся частной медицинской деятельностью, в течение 12 часов посылают экстренное извещение по установленной форме в органы, осуществляющие федеральный государственный санитарно-эпидемиологический надзор (по месту выявления больного).
4.2. Медицинская организация, изменившая или уточнившая диагноз, в течение 12 часов подает новое экстренное извещение в органы, осуществляющие государственный санитарно-эпидемиологический надзор по месту выявления заболевания, указав первоначальный диагноз, измененный (уточненный) диагноз, дату установления измененного (уточненного) диагноза и результаты лабораторного исследования.
4.3. Органы, осуществляющие государственный санитарно-эпидемиологический надзор, при получении извещений об измененном (уточненном) диагнозе ставят в известность об этом медицинскую организацию по месту выявления больного, приславшую первоначальное экстренное извещение.
4.4. Каждый случай заболевания дифтерией или подозрения на это заболевание, а также носительства токсигенных коринебактерий дифтерии подлежит регистрации и учету в журнале инфекционных заболеваний по месту выявления в медицинских, детских, подростковых, оздоровительных организациях.
4.5. Случаи заболевания дифтерией и носительства токсигенных коринебактерий дифтерии учитываются в формах государственного статистического наблюдения.
V. Организация лабораторной диагностики дифтерии
5.1. Лабораторная диагностика дифтерии осуществляется в соответствии с действующими нормативными и методическими документами.
5.2. Бактериологическое обследование на наличие возбудителя дифтерии проводят у:
- больных дифтерией или с подозрением на это заболевание, а также у лиц, контактировавших с ними;
- больных с диагнозами ангина с патологическими наложениями, ларинготрахеит, ларингит, круп, заглоточный (паратонзиллярный) абсцесс, инфекционный мононуклеоз;
- лиц, поступающих на работу в детские дома, дома ребенка, интернаты психоневрологического профиля для детей и взрослых, противотуберкулезные детские санатории, а также детей и взрослых, направляемых в эти учреждения.
5.3. Требования к отбору и транспортированию материала для бактериологической диагностики дифтерии изложены в приложении 1.
5.4. У каждого привитого ребенка или взрослого, заболевшего дифтерией, в первые 5 дней от начала заболевания и до начала введения противодифтерийной сыворотки (ПДС) осуществляется взятие крови для серологического исследования на наличие дифтерийных и столбнячных антител с целью верификации прививочного анамнеза.
Если кровь заболевшего не взята до начала лечения ПДС, наличие антител в ней определяется не ранее 2-3 месяцев после введения сыворотки.
5.5. Необходимость серологического обследования лиц, контактировавших с источником инфекции, определяет специалист органов, осуществляющих государственный санитарно-эпидемиологический надзор.
На взятие крови у контактных лиц следует получить их согласие или согласие родителей и иных законных представителей детей. Серологическое обследование должно проводиться не позднее 48 часов с момента выявления источника инфекции.
VI. Мероприятия в отношении источников инфекции (больные, носители токсигенных коринебактерий дифтерии)
6.1. Больные дифтерией или с подозрением на это заболевание, а также носители токсигенных коринебактерии дифтерии подлежат госпитализации в специализированные отделения инфекционных больниц.
6.2. Больные ангиной с патологическими наложениями, паратонзиллярным абсцессом, стенозирующим ларинготрахеитом из организаций с круглосуточным пребыванием, общежитий, семейных очагов заболеваний, подлежат госпитализации в первый день обращения.
6.3. В направлениях на госпитализацию больных ангиной с патологическими наложениями, больных дифтерией или с подозрением на это заболевание, а также носителей токсигенных коринебактерии дифтерии, кроме анкетных данных, указывают первоначальные симптомы заболевания, получаемое лечение, сведения о профилактических прививках и контактах с больным дифтерией или носителями токсигенных коринебактерий дифтерии.
6.4. В день поступления в стационар больных и затем в течение 2 дней подряд, независимо от назначения антибиотиков, проводится их бактериологическое обследование на наличие возбудителя дифтерии.
6.5. Выписка больного дифтерией осуществляется после полного клинического выздоровления и 2-кратного бактериологического обследования на наличие возбудителя дифтерии с отрицательным результатом. Больного обследуют не ранее 3 дней после отмены антибиотиков с интервалом 1-2 дня.
6.6. В день поступления носителя токсигенных коринебактерии дифтерии в стационар и затем в течение 2 дней подряд до назначения антибиотиков проводится бактериологическое обследование на наличие возбудителя дифтерии. Обязателен осмотр отоларинголога для выявления и лечения хронической патологии ротоглотки и носа. При получении 2 отрицательных результатов обследования носителя токсигенных коринебактерии дифтерии его выписывают. Лечение хронической патологии ротоглотки и носа продолжают в поликлинике по месту жительства.
6.7. В случае положительного результата бактериологического обследования носителю токсигенных коринебактерии дифтерии назначают курс антибиотиков. Выписка носителя токсигенных коринебактерии дифтерии осуществляется после 2-кратного бактериологического обследования с отрицательным результатом. Обследование проводится не ранее 3 дней после отмены антибиотиков с интервалом 1-2 дня.
6.8. После выписки из стационара реконвалесценты дифтерии и носители токсигенных коринебактерии дифтерии после их эффективной санации (освобождения от возбудителя) сразу допускаются в организацию.
6.9. Если бактерионоситель продолжает выделять токсигенные коринебактерии дифтерии, несмотря на проведение 2 курсов санации антибиотиками, его допускают в коллектив при условии отсутствия в коллективе непривитых против дифтерии лиц. В коллектив вновь принимаются только лица, привитые против дифтерии.
6.10. В организациях с круглосуточным пребыванием (дома ребенка, детские дома, школы-интернаты, стационары психоневрологического профиля, психоневрологические интернаты), в которых дети, подростки, взрослые и персонал на 100% привиты против дифтерии (по совместному решению органов управления здравоохранением и органов, осуществляющих федеральный государственный санитарно-эпидемиологический надзор) возможна санация носителей токсигенных коринебактерий дифтерии без госпитализации в стационар.
Такая санация проводится при одномоментном выявлении в коллективе 10-15% и более носителей токсигенных коринебактерий дифтерии.
При этом за всеми лицами в коллективе должно проводиться ежедневное медицинское наблюдение, осмотр врачом-отоларингологом и термометрия; организуется провизорная госпитализация всех больных ангиной; однократное серологическое обследование всех лиц, имеющих непосредственный контакт с носителем токсигенных коринебактерий дифтерии, и их бактериологическое обследование не реже 1 раза в месяц до прекращения выявления носительства токсигенных коринебактерий в коллективе. Организуется иммунизация всех выявленных неиммунных к дифтерии лиц, санация носителей токсигенных коринебактерий дифтерии и лиц с хронической патологией ротоглотки и носа, а также текущая дезинфекция. В организации с круглосуточным пребыванием вновь допускаются лица, полностью привитые против дифтерии.


Дифтерия — это токсикоинфекция, возбудитель которой бактерия (Corynebacterium diphtheriae), продуцирующая токсин, поражающий ткани на месте инфицирования. Токсин вызывает проблемы с дыханием, вызывая воспаления слизистой оболочки носа и горла, поражает сердце, нервную систему и почки.
Заболеваемость
За 2018 г. на территории Российской Федерации было зафиксировано 3 случая заболевания дифтерией легкой формы, а также выявлены 3 случая бактерионосительства.
Возбудитель

Возбудитель дифтерии - коринебактерия дифтерии (Corynebacterium diphtheriae), продуцирующая дифтерийный токсин.
Бактерии способны длительно сохраняться в окружающей среде (в пыли - 5 недель, на одежде и других предметах - до 15 суток, в воде и молоке от 6 до 20 суток, в сухой дифтерийной пелёнке до 7 недель).
Источник инфекции
Заболевший любой формой дифтерии и носитель токсигенных C. diphtheriae.
Пути передачи
Воздушно-капельный (при чихании, кашле, в разговоре), воздушно-пылевой (через загрязнённые коринебактериями поверхности).
Группы риска

Наиболее тяжело дифтерия протекает у детей младшего возраста, а также у взрослых старше 30 лет.
Инкубационный период
С момента заражения до появления первых симптомов обычно проходит от нескольких часов до 7-10 суток, чаще 2-5 суток.
Период заразности
Носители бактерии могут быть источниками инфекции более 1 месяца (носители представляют основную опасность для окружающих).
Клиника
Дифтерия характеризуется следующими симптомами:
- интоксикация (лихорадка, утомляемость, общая слабость),
- боль в горле при глотании,
- отечность миндалин с характерным налетом (поражённая ткань образует серые пленки),
- осиплость голоса, сухой кашель, затруднённое дыхание,
- выделения из носа,
Чем опасно заболевание
При попадании токсина в кровоток, возникают осложнения, опасные для жизни -поражение сердца, почек и нервной системы (риск паралича дыхательной мускулатуры). Летальные исходы чаще наблюдаются среди детей.
Диагностика
Диагноз дифтерии устанавливается на основании клинических данных, эпидемиологического анамнеза и результатов лабораторного исследования.
Лечение
Заболевшие дифтерией или носители подлежат обязательной госпитализации.
Лечение заключается во введении антитоксической противодифтерийной сыворотки, а также антибактериального препарата. В ряде случаев прибегают к использованию глюкокортикоидов.
Профилактика

Основная мера профилактики - вакцинация, проводимая в соответствии с Национальным календарем профилактических прививок.
Схема вакцинации
В состав вакцины входит дифтерийный анатоксин, вводимый вместе со столбнячным анатоксином (АДС, АДС-м) или в виде комплексной вакцины.
Вакцинация проводится по схеме 3 - 4,5 - 6 месяцев. Первая ревакцинация проводится в 18 месяцев, вторая - в 6-7 лет, третья - в 14 лет. И далее каждые 10 лет. Начиная со второй, ревакцинация проводится анатоксинами с уменьшенным содержанием антигенов.
Вакцинация против дифтерии по эпидемическим показаниям проводится контактным лицам из очагов заболевания, не болевшим, не привитым и не имеющим сведений о профилактических прививках против дифтерии.
Противопоказания к вакцинации
- прогрессирующие заболевания нервной системы,
- афебрильные судороги в анамнезе.
Реакция на введение вакцины
В некоторых случаях в первые дни после вакцинации возможно кратковременное повышение температуры, а также боли, покраснение в месте инъекции.
Неспецифическая профилактика
Неспецифическая профилактика заключается в раннем выявлении и изоляции заболевшего, исключении контактов с заболевшими, а также в соблюдении правил личной гигиены.
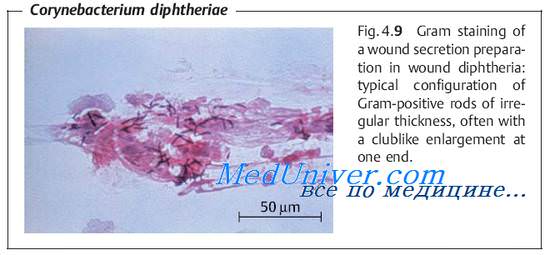
Выявление дифтерийной палочки. Принципы микробиологической диагностики дифтерии. Диагностика дифтерии. Культивирование дифтерии. Определение токсигенности дифтерийной палочки.
С целью раннего выявления дифтерии и определения носителей дифтерийной палочки необходимы выделение и идентификация возбудителя, а также определение его способности к токсинообразованию. Материалом для исследования служат дифтеритические плёнки, слизь из носоглотки или отделяемое из подозрительных поражений кожных покровов.
Забор материала на дифтерию проводят двумя стерильными тампонами: один используют для посева, с другого делают мазки и окрашивают их по Граму и Найссеру. Взятый материал следует доставлять в лабораторию не позднее чем через 3 ч.
Бактериоскопия дифтерийной палочки
Окраска по Граму не является специфичной, так как дифтерийные палочки сравнительно плохо воспринимают красители, но позволяет косвенно идентифицировать непатогенные коринебактерии, располагающиеся в виде палисада (параллельно) или в виде китайских иероглифов. Окраска по Найссеру позволяет выявить характерные зёрна Бабеша-Эрнста и отличить дифтерийную палочку от ложнодифтерийной палочки С. pseudodiphtheriticum (С. hofmannii), часто обитающей в носоглотке.

Культивирование дифтерийной палочки
Бактерии дифтерии выделяют посевом на элективные среды с теллуритом (например, Клауберга II или Маклёода), ложнодифтерийная палочка (палочка Хофманна) теллур не восстанавливает (см. рис. 8 на вклейке). Для выделения чистой культуры дифтерии часть подозрительной колонии засевают на скошенный агар (или среду Ру), вторую часть — на твёрдую питательную среду для определения токсигенности и (не обжигая петли) проводят определение цистиназной активности (проба Пизу). При положительном результате наблюдают образование коричневого облачка вокруг линии укола. Чистую культуру идентифицируют на средах Хйсса, пользуясь укороченным пёстрым рядом (глюкоза, мальтоза, сахароза, мочевина), что позволяет отличить С. diphtheriae от непатоген пых коринебактерии (рис. 14-3).
Определение токсигенности дифтерийной палочки
Определение токсигенности дифтерийной палочки in vivo. Проводят подкожным или внутрикожным заражением 0,5-1,0 мл бактериальной культуры морских свинок массой 250 г. За 24 ч до заражения одно животное иммунизируют дифтерийным антитоксином. При положительном результате неиммунизированные животные погибают в течение 3-5 сут.
Фаготипирование дифтерийной палочки
Для дифференциальной диагностики возбудителей используют набор из 9 кори нефагов. С его помощью можно типировать большинство токсигенных и нетоксигенных штаммов биовара gravis.
Читайте также:

