Бери бери катаракта дизентерия
Обновлено: 17.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Дизентерия: причины появления, симптомы, диагностика и способы лечения.
Определение
Дизентерия (бактериальная дизентерия, шигеллёз) – инфекционное заболевание, характеризующееся воспалительными изменениями в кишечнике, возбудителем которого является бактерия рода Shigella.
Заразиться дизентерией можно в любом возрасте, но заболевание наиболее опасно для детей младше пяти лет и ослабленных пожилых людей.
После перенесенной инфекции стойкий иммунитет не формируется, поэтому в течение жизни бывают повторные случаи заболевания.
Причины появления дизентерии
Самый частый путь передачи инфекции - контактно-бытовой (через загрязненные предметы обихода, дверные ручки, грязные руки). Распространителями дизентерии могут быть и насекомые-переносчики, например, мухи и тараканы. Вспышки дизентерии возникают в условиях скученности людей при несоблюдении гигиенических мер безопасности. Попав на продукты питания, бактерии быстро размножаются в них при комнатной температуре. Особенно опасны в этом отношении молочные продукты, а также мясо, рыба, фруктовые компоты и кисели.
Возбудители дизентерии могут долго сохраняться во внешней среде, в высушенном и замороженном состоянии остаются жизнеспособными до четырех месяцев. В воде шигеллы могут жить 2-3 недели, с чем связан еще один возможный путь заражения – водный (при питье сырой воды, купании в загрязненных водоемах). Однако кипячение воды приводит к мгновенной гибели бактерии. Также для возбудителя дизентерии губительны прямые солнечные лучи и большинство дезинфицирующих средств.
Попадая в организм, бактерии легко проходят через желудок и начинают размножаться в толстом кишечнике.
От других патогенных микроорганизмов, вызывающих кишечные инфекции, шигеллы отличаются крайне высокой контагиозностью (заразностью) и способностью вырабатывать мощный экзотоксин - токсин Шиги, поражающий одновременно кишечник и нервные ткани организма.
Классификация заболевания
По тяжести течения:
- легкая,
- среднетяжелая,
- тяжелая.
- типичная,
- атипичная:
- стертая форма,
- бессимптомная форма,
- бактерионосительство.
- колитическая (наиболее распространенная);
- гастроэнтероколитическая,
- гастроэнтеритическая.
- острая (до 1 мес.),
- затяжная (до 3 мес.),
- хроническая (более 3 мес.).
Инкубационный период дизентерии (время от момента заражения до возникновения первых симптомов болезни) обычно продолжается 1-3 дня, в некоторых случаях - до недели. Для типичной формы болезни характерно острое начало: повышение температуры тела, озноб или чувств жара, головная боль. Затем присоединяются тошнота и рвота, приступообразные боли внизу либо в левой части живота.
Стертая форма шигеллёза наблюдается у 10% заболевших. Она характеризуется удовлетворительным самочувствием пациента, незначительной болью в животе, нормальной температурой тела. Как правило, заболевшие не обращаются за медицинской помощью и выздоравливают за 2-3 дня.
При бактерионосительстве больной выделяет бактерии с калом, а признаки заболевания отсутствуют.
Бессимптомная форма дизентерии похожа на бактерионосительство. Разница заключается в том, что в крови человека при бессимптомном течении заболевания наблюдается рост количества специфических антител, что говорит о наличии инфекционного процесса в организме.
Больные стертой и бессимптомной формой дизентерии, а также бактерионосители представляют наибольшую эпидемическую опасность, так как чаще других становятся источниками заражения окружающих.
Попадая в кровь, дизентерийный токсин вызывает симптомы интоксикации (высокую температуру, слабость, тошноту) и угнетает симпатическую нервную систему. Этим объясняется снижение артериального давления, отсутствие аппетита, апатия, учащение или урежение пульса, возможные перебои в работе сердца (экстрасистолия). В тяжелых ситуациях развивается инфекционно-токсический шок.
Тяжесть течения дизентерии определяют по степени выраженности интоксикации, обезвоживания и изменений в кишечнике.
При легком течении заболевания температура тела не поднимается выше 37,5-38°С, отмечаются умеренные боли в животе, стул до 10 раз в сутки. Как правило, через 2-3 дня от начала заболевания наступает значимое улучшение.
При тяжелой форме наблюдаются лихорадка выше 39°С, сильная слабость, обезвоживание из-за очень частого стула, мучительные боли в животе.
К группе риска по тяжести течения дизентерии относятся дети до 2 лет, лица старше 50 лет, истощенные люди, а также пациенты с быстро развивающимся обезвоживанием и высокой лихорадкой в начале заболевания.
Длительность течения неосложненного шигеллёза не превышает 5-10 дней. Во время выздоровления нарушенная работа органов полностью восстанавливается.
Диагностика дизентерии
Для правильной постановки диагноза важен опрос пациента, сбор эпидемиологического анамнеза (контакты с больными людьми, употребление пищи или воды, опасных в отношении кишечных инфекций, купание в природных водоемах, путешествия). Заподозрить дизентерию позволяет сочетание у больного интоксикационного синдрома (повышенной температуры тела, общей слабости, головной боли) и колитического синдрома (режущей боли внизу живота, болезненности живота при пальпации, тенезм, ложных позывов к дефекации, кашицеобразного необильного стула с примесями слизи и крови).Наиболее информативным для диагностики шигеллёза считается выявление бактерий в кале при помощи посева на патогенную кишечную флору.
Определение этиологии ОКИЗ (острого кишечного инфекционного заболевания) и выбор рациональной антибиотикотерапии. Рациональная терапия дизентерии основана на идентификации её возбудителя - бактерий рода Shigella. Шигеллы (по имени японского учёного К. Шиги) грамотрицательные неподвижные .
Что такое синдром Жильбера? Причины возникновения, диагностику и методы лечения разберем в статье доктора Васильева Романа Владимировича, гастроэнтеролога со стажем в 15 лет.
Над статьей доктора Васильева Романа Владимировича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
![Васильев Роман Владимирович, гастроэнтеролог, гепатолог, врач общей практики - Санкт-Петербург]()
Определение болезни. Причины заболевания
Синдром Жильбера — это генетический пигментный гепатоз с аутосомно-доминантным типом наследования, протекающий с повышением уровня неконъюгированного (свободного) билирубина, чаще проявляющееся в период полового созревания и характеризующийся доброкачественным течением [1] .
Краткое содержание статьи — в видео:
Синонимы названия болезни: простая семейная холемия, конституциональная или идиопатическая неконъюгированная гипербилирубинемия, негемолитическая семейная желтуха.
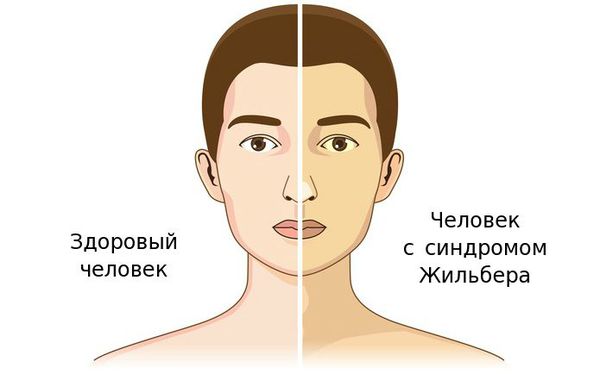
По распространённости данное заболевание встречается не менее, чем у 5 % населения, в соотношении мужчин и женщин — 4:1. Впервые заболевание описал французский терапевт Августин Жильбер в 1901 году.
Чаще синдром Жильбера проявляется в период полового созревания и характеризуется доброкачественным течением. Основным проявлением этого синдрома является желтуха.
![Здоровый человек и человек с синдромом Жильбера]()
К провоцирующим факторам проявления синдрома можно отнести:
- голодание или переедание;
- жирную пищу;
- некоторые лекарственные средства;
- алкоголь;
- инфекции (грипп, ОРЗ, вирусный гепатит);
- физические и психические перегрузки;
- травмы и оперативные вмешательства.
Причина заболевания — генетический дефект фермента УДФГТ1*1, который возникает в результате его мутации. В связи с этим дефектом функциональная активность данного фермента снижается, а внутриклеточный транспорт билирубина в клетках печени к месту соединения свободного (несвязанного) билирубина с глюкуроновой кислотой нарушается. Это и приводит к увеличению свободного билирубина.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синдрома Жильбера
Некоторые специалисты трактуют синдром Жильбера не как болезнь, а как физиологическую особенность организма.
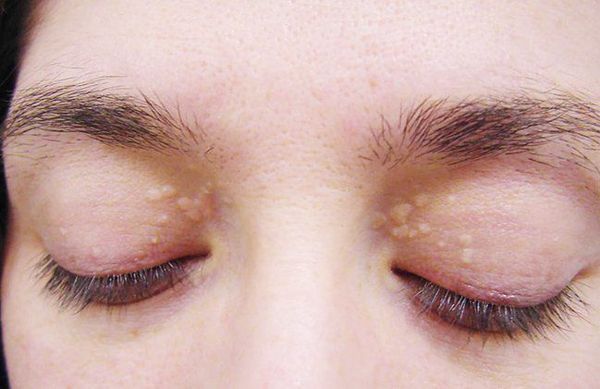
До периода полового созревания данный синдром может протекать бессимптомно. Позже (после 11 лет) возникает характерная триада признаков:
- желтуха различной степени выраженности;
- ксантелазмы век (жёлтые папулы);
- периодичность появления симптомов [1] .
![Ксантелазмы век]()
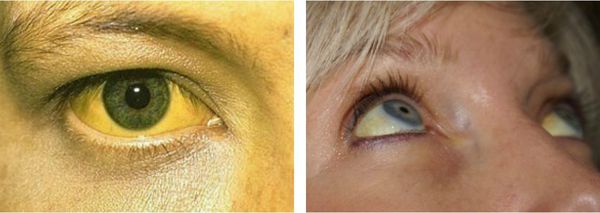
Желтуха чаще всего проявляется иктеричностью (желтушностью) склер, матовой желтушностью кожных покровов (особенно лица), иногда частичным поражением стоп, ладоней, подмышечных впадин и носогубного треугольника.
![Желтушность склер]()
Заболевание нередко сочетается с генерализованной дисплазией (неправильным развитием) соединительной ткани.
Усиление желтухи может наблюдаться после перенесения инфекций, эмоциональной и физической нагрузки, приёма ряда лекарственных препаратов (в частности, антибиотиков), голодания и рвоты.
Клиническими проявлениями заболевания общего характера могут быть:
- слабость;
- недомогание;
- подавленность;
- плохой сон;
- снижение концентрации внимания.
В отношении ЖКТ синдром Жильбера проявляется снижением аппетита, изменением привкуса во рту (горечь, металлический привкус), реже возникает отрыжка, тяжесть в области правого подреберья, иногда наблюдается боль ноющего характера и плохая переносимость лекарственных препаратов.
При ухудшении течения синдрома Жильбера и существенном повышении токсичной (свободной) фракции билирубина может появляться скрытый гемолиз, усиливая при этом гипербилирубинемию и добавляя в клиническую картину системный зуд.
Патогенез синдрома Жильбера
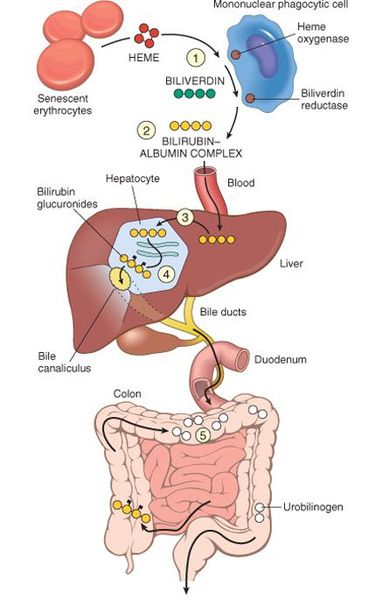
В норме свободный билирубин появляется в крови преимущественно (в 80-85 % случаев) при разрушении эритроцитов, в частности комплекса ГЕМ, входящего в структуру гемоглобина. Это происходит в клетках макрофагической системы, особенно активно в селезёнке и купферовских клетках печени. Остальная часть билирубина образуется из разрушения других гемсодержащих белков (к примеру, цитохрома P-450).
![Механизм развития синдрома Жильбера]()
У взрослого человека в сутки образуется приблизительно от 200 мг до 350 мг свободного билирубина. Такой билирубин слаборастворим в воде, но при этом хорошо растворяется в жирах, поэтому он может взаимодействовать с фосфолипидами ("жирами") клеточных мембран, особенно головного мозга, чем можно объяснить его высокую токсичность, в частности токсичное влияние на нервную систему.
Первично после разрушения комплекса ГЕМ в плазме билирубин появляется в неконъюгированной (свободной или несвязанной) форме и транспортируется с кровью при помощи белков альбуминов. Свободный билирубин не может проникнуть через почечный барьер за счёт сцепления с белком альбумином, поэтому сохраняется в крови.
В печени несвязанный билирубин переходит на поверхность гепатоцитов. С целью снижения токсичности и выведения в клетках печени свободного билирубина при помощи фермента УДФГТ1*1 он связывается с глюкуроновой кислотой и превращается в конъюгированный (прямой или связанный) билирубин. Конъюгированный билирубин хорошо растворим в воде, он является менее токсичным для организма и в дальнейшем легко выводится через кишечник с желчью.
При синдроме Жильбера связывание свободного билирубина с глюкуроновой кислотой снижается до 30% от нормы, тогда как концентрация прямого билирубина в желчи увеличивается.
В основе синдрома Жильбера лежит генетический дефект — наличие на промонторном участке A(TA)6TAA гена, кодирующего фермент УДФГТ1*1, дополнительного динуклеотида ТА. Это становится причиной образования дефектного участка А(ТА)7ТАА. Удлинение промонторной последовательности нарушает связывание фактора транскрипции IID, в связи с чем уменьшается количество и качество синтезируемого фермента УДФГТ1, который участвует в процессе связывания свободного билирубина с глюкуроновой кислотой, преобразуя токсичный свободный билирубин в нетоксичный связанный.
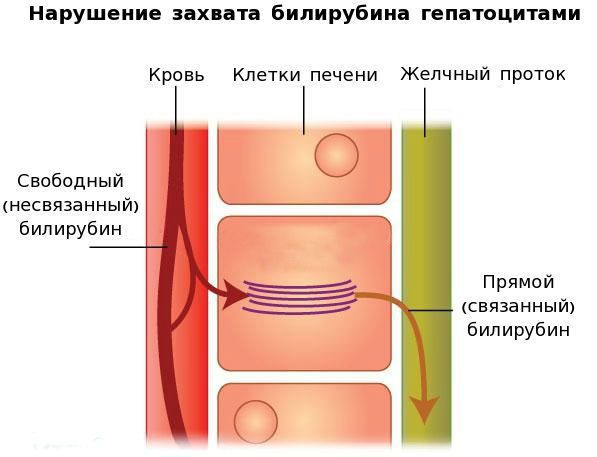
Вторым механизмом развития синдрома Жильбера является нарушение захвата билирубина микросомами сосудистого полюса клетки печени и его транспорта глутатион-S-трансферазой, которая доставляет свободный билирубин к микросомам клеток печени.
![Нарушение захвата билирубина гепатоцитами]()
В конечном итоге вышеперечисленные патологические процессы приводят к увеличению содержания свободного (несвязанного) билирубина в плазме, что обуславливает клинические проявления заболевания [6] .
Классификация и стадии развития синдрома Жильбера
Общепринятой классификации синдрома Жильбера не существует, однако условно можно разделить генотипы синдрома по полиморфизму.
Бери-бери — заболевание, обусловленное недостаточным включением тиамина (витамина В1) в метаболические процессы. Чаще всего возникает при дефиците поступления В1 с пищевыми продуктами, нарушении всасывания в органах ЖКТ. Клинически авитаминоз проявляется двусторонней полиневропатией, кахексией, сердечно-сосудистыми расстройствами. Возможно развитие острой энцефалопатии с сумеречным состоянием сознания. Основу диагностики бери-бери составляет анализ крови на содержание В1. Лечение проводится повышенными дозировками тиамина, осуществляется купирование сердечных, пищеварительных нарушений, назначается общеукрепляющая терапия.
МКБ-10
![Бери-бери]()
Общие сведения
![Бери-бери]()
Причины бери-бери
Суточная потребность в тиамине составляет у взрослых 1,3-2,5 мг, у детей в зависимости от возраста 0,5-1,7 мг. Потребность в витамине снижается в пожилом возрасте, возрастает при повышенных физических нагрузках, в холодном климате, при психоэмоциональном напряжении, у беременных и кормящих женщин. Авитаминоз В1 наблюдается при недостаточном поступлении В1 в организм. Основными этиофакторами являются:
- Отсутствие В1 в рационе. Однообразное питание не содержащими тиамин продуктами (белым рисом, хлебом из белой пшеничной муки) приводит к хроническому дефициту витамина. Нарушаются обменные процессы, происходящие с его участием. В результате развивается авитаминоз.
- Повышенное расходование В1. Отмечается при длительной лихорадке, тиреотоксикозе, чрезмерной физической нагрузке, хроническом стрессе, у женщин в период беременности и лактации. Авитаминоз возникает, когда возросшие потребности в витамине не компенсируются его увеличенным поступлением с пищей.
- Синдром мальдигестии. Хронический панкреатит, ферментная недостаточность поджелудочной железы, пониженная секреция жёлчных кислот при печёночной недостаточности обуславливают дефицит необходимых для расщепления пищи ферментов. При гастродуодените, язвенной болезни желудка и 12-ти перстной кишки происходит снижение активности пищеварительных ферментов. Недостаточное расщепление продуктов в ЖКТ приводит к уменьшенному поступлению В1.
- Синдром мальабсорбции. Длительный энтерит, болезнь Уиппла, хронический энтероколит, болезнь Крона, энтеропатии, дисбактериоз сопровождаются нарушением адекватного всасывания питательных веществ в кишечнике. Результатом является недостаточное усвоение, выведение большей части тиамина и других нутриентов с калом.
- Метаболические нарушения. Возможен недостаток транспортных белков, нарушение высвобождения В1 после транспортировки, его неправильное взаимодействие с клеточными рецепторами. Перечисленные отклонения затрудняют перенос витамина к тканям, его включение в биохимические реакции. Авитаминоз развивается на фоне достаточного содержания В1 в рационе.
- Алкоголизм. Алкогольная зависимость характеризуется нерегулярностью питания, анорексией в период запоя, расстройством всасывания в кишечнике, поражением печени. Указанные факторы приводят к критическому снижению поступления В1. Авитаминоз манифестирует в третьей стадии алкоголизма.
Патогенез
Тиамин играет важную роль в углеводном и жировом обмене. Его недостаточность провоцирует биохимические сдвиги с накоплением пировиноградной кислоты в тканях. Избыток пирувата становится причиной повреждения и демиелинизации нервных волокон. В ЖКТ снижается продукция желудочного сока, что ведёт к потере аппетита, нарушению пищеварения. Тиамин необходим для синтеза тиаминдифосфата, участвующего в энергетических биохимических реакциях. Недостаточное энергетическое снабжение миокарда обуславливает уменьшение силы сердечных сокращений, выраженную слабость скелетной мускулатуры. В ЦНС тиаминфосфат участвует в обеспечении полноценного функционирования механизма синаптической передачи нервных импульсов.
Макроскопически отмечается увеличение и отёчность внутренних органов. Сердце расширяется преимущественно в правых отделах, происходит дистрофия миокарда. Увеличиваются надпочечники, щитовидная железа, гипофиз. В нервной ткани наблюдается распад миелиновой оболочки нервных стволов, разрушение аксонов.
Классификация
Возникновение бери-бери бывает обусловлено внешними факторами (пониженным содержанием витамина в рационе, повышенной потребностью) и внутренними нарушениями, приводящими к недостаточному участию тиамина в необходимых биохимических реакциях. С учетом этиологии выделяются две основные формы заболевания:
- Первичная. Напрямую связана с недостаточным поступлением В1 с пищей. Возникает в любом возрасте при изменении характера питания, повышении уровня нагрузок (физических, психических). Возможен сезонный характер симптоматики, длительное латентное течение.
- Вторичная. Обусловлена различными заболеваниями. Развивается вследствие дисфункции пищеварительной системы, нарушения транспортировки В1 в ткани организма, метаболических изменений. Вторичный авитаминоз возможен при патологии кишечника, тяжёлом поражении печени, алкоголизме, сахарном диабете, гипертиреозе.
Клиническая классификация бери-бери основана на вариативности симптоматики заболевания. В соответствии с преобладанием поражения ЦНС, сердечно-сосудистой системы, периферических нервных стволов различают следующие формы:
Симптомы бери-бери
В фазе умеренного гиповитаминоза отмечается общее недомогание, головные боли, снижение аппетита, нарушения сна (сложности засыпания, инсомния, ночные пробуждения). Возникают сердечно-сосудистые изменения: пациенты жалуются на учащённое сердцебиение, перебои сердечной деятельности. Характерна одышка при ходьбе. По мере прогрессирования витаминного дефицита появляется слабость в ногах, болезненность икроножных мышц. Дальнейшее течение зависит от клинической формы.
У грудных детей, питающихся молоком больных бери-бери матерей, авитаминоз дебютирует желудочно-кишечной симптоматикой. Возникает анорексия (отказ от груди), вздутие живота, кишечные колики. Вследствие болей в животе ребёнок принимает согнутое анталгическое положение. Присоединяются сердечные и сосудистые расстройства. Характерна афония — отсутствие голоса, утрата сухожильных рефлексов, появление менингеальных симптомов. Симптоматика прогрессирует в течение 1-2 суток с исходом в сопор и кому.
Осложнения
Прогрессирующая полиневропатия с нарастанием мышечной слабости приводит к утрате способности самостоятельного передвижения, самообслуживания. Кахексия сопровождается снижением иммунитета, что является благоприятным фоном для возникновения интеркуррентных инфекционных заболеваний, распространения возбудителей по всему организму с развитием сепсиса. Сердечно-сосудистые расстройства с прогрессирующей правожелудочковой дисфункцией, миокардиодистрофией обуславливают прогрессирование сердечной недостаточности. Смертельный исход при бери-бери наступает вследствие тяжёлых инфекций, кахексии, декомпенсированной сердечной недостаточности.
Диагностика
Необходим тщательный сбор анамнеза с расспросом о характере питания, сопутствующих заболеваниях, перенесённых ранее операциях на органах ЖКТ. Для верификации диагноза бери-бери проводится исследование уровня тиамина в крови. С целью поиска причины витаминного дефицита, оценки степени поражения сердца, нервной системы рекомендованы следующие диагностические мероприятия:
- Гастроэнтерологическое обследование: копрограмма, гастродуоденоскопия, исследование желудочного сока, контрастная рентгенография кишечника. Методики позволяют выявить нарушения пищеварительной, всасывательной функции, морфологические отклонения, ставшие причиной бери-бери.
- Неврологическое обследование. Определяет периферический характер парезов, угнетение сухожильных рефлексов конечностей, дистальную гиперестезию, смешанную атаксию. При церебральной форме обнаруживаются глазодвигательные расстройства, нарушения сознания.
- Кардиологическое обследование. Проводится при помощи ЭКГ, эхокардиографии. Подтверждает нарушения ритма, тахикардию, расширение правого предсердия и желудочка. Дает возможность оценить степень сердечной недостаточности.
Авитаминоз В1 с полиневритом следует дифференцировать от диабетической полиневропатии, аутоиммунных поражений, сердечно-сосудистую форму — от сердечных заболеваний (миокардита, токсической миокардиодистрофии, инфекционного эндокардита). Церебральная форма требует дифференцировки с психиатрической патологией, клещевым энцефалитом, опухолью головного мозга.
Лечение бери-бери
Терапия направлена на скорейшее возмещение дефицита В1. Параллельно осуществляется коррекция причинной патологии, купирование сердечно-сосудистых нарушений, общеукрепляющие мероприятия. При необходимости к лечению подключаются невролог, кардиолог, гастроэнтеролог. Основными составляющими являются:
Прогноз и профилактика
Своевременно начатое лечение выступает залогом благоприятного исхода бери-бери. В запущенных случаях с развитием тяжёлой кахексии, сердечной недостаточности, присоединением интеркуррентных инфекций возможен летальный исход. Предупредить авитаминоз позволяет богатое витамином В1 питание. Этим витамином насыщены продукты растительного происхождения: капуста, спаржа, морковь, орехи, бобовые, хлеб грубого помола, неочищенный рис, изюм, овсянка. При повышенной потребности возможен дополнительный приём поливитаминных комплексов с тиамином. Профилактическое значение имеет своевременная терапия гастроэнтерологических заболеваний, лечение алкоголизма.
Вот и наступило время летних отпусков, оно же — долгожданный сезон свежих ягод, овощей и фруктов, купаний в ласковых водах рек и морей, и. кишечных инфекций. К сожалению, пик заболеваемости инфекционными болезнями кишечника приходится как раз на тёплую пору года. Высокая влажность воздуха, жара, загрязнённые микробами продукты, несоблюдение личной гигиены и нарушение правил хранения продуктов способствуют распространению возбудителей инфекции. Самые распространённые среди населения болезни, называемые кишечными инфекциями, это дизентерия и сальмонеллёз.
Что следует знать о дизентерии? Как уберечь себя и своих близких от этой инфекции? Об этом и многом другом мы расскажем сегодня в этой статье.
Дизентерия — это инфекционное заболевание, протекающее с поражением кишечника и явлениями интоксикации.
Пути передачи заболевания
Источник кишечной инфекции — больные дизентерией или бактерионосители, то есть люди, у которых нет проявлений заболевания, но они заразны для окружающих.
Возбудители этой острой кишечной инфекции попадают в организм с пищей, водой, через загрязнённые предметы обихода, посуду, игрушки и немытые руки.
Заразиться дизентерией можно и при купании в загрязнённых водоёмах.
Довольно часто причиной заболевания становится наша беспечность. Доели йогурт с истёкшим сроком годности или купили шаурму на пляже — казалось бы, что тут такого? Кому-то может и ничего, а для кого-то подобный эксперимент со своим здоровьем может вылиться в лечение.
Дизентерийная география
Бактериальная дизентерия чаще встречается в европейских странах, амебная дизентерия — в Индии и Мексике.
Об этом не стоит забывать туристам, планирующим путешествие и сделать прививку от дизентерии.
Замечено, что дети, подростки и люди с хроническими заболеваниями более восприимчивы к бактериальной дизентерии.
Кроме того, возбудитель дизентерии переносится тараканами и мухами.
Врачи-инфекционисты предупреждают, что самое опасное блюдо в летнее время — салаты, заправленные майонезом! Угрозу здоровью могут нести практически все продукты, которые не подвергались термической обработке — например, сырые яйца, моллюски, суши, молоко, овощи и зелень.
Как распознать дизентерию?
Шигеллёз сопровождается поражением слизистой оболочки желудка и кишечника. Дизентерийные токсины попадают в кровь, вызывая интоксикацию организма, от которой страдают печень, почки, сердце и головной мозг, благодаря чему клиническая картина заболевания очень разнообразна.
Формы дизентерии
- бактерионосительство (может выявляться случайно);
- острая дизентерия длится до трёх месяцев;
- хроническая дизентерия длится больше трёх месяцев.
Дизентерия у взрослых, как острая, так и хроническая, может иметь лёгкое, средней тяжести и тяжёлое течение болезни. У детей признаки дизентерии сопровождаются сильной интоксикацией и обезвоживанием организма.
Острая дизентерия
Как любое инфекционное заболевание, острая дизентерия имеет определённый инкубационный период, то есть промежуток времени, за который бактерии попадают в организм и размножаются там, как в инкубаторе. В среднем, инкубационный период можется длиться около 1-2 суток.
Чаще всего острая дизентерия протекает с поражением толстого кишечника, но встречаются варианты болезни, когда в воспалительный процесс вовлекаются желудок и тонкий кишечник.
При воспалении верхних отделов ЖКТ беспокоят тошнота, водянистый понос, рвота.
В зависимости от тяжести течения болезни, этот период длится около недели.
Симптомы у детей развиваются на фоне сильной интоксикации. Частые позывы в туалет изнуряют ребёнка, он вялый, отказывается от пищи, не может проглотить жидкость. Имеются признаки тяжёлого обезвоживания: нет мочеиспускания, пота, слёз, сухие кожа и язык. Малыш может жаловаться на озноб, боли в области живота, головную боль.
В результате проводимого лечения острые проявления заболевания постепенно угасают, наступает выздоровление. Реже процесс переходит в хроническую форму.
Хроническая дизентерия
Хроническая дизентерия у взрослых имеет, рецидивирующее течение, как говорят врачи, то есть состоит из периодов обострения и относительного благополучия. Обострение болезни вызывают сезонные острые инфекции верхних дыхательных путей и погрешности в диете. Тяжесть симптомов в период обострения меньше, чем при острой форме. Интоксикация выражена меньше, беспокоит повышение температуры тела до 37,5°С, диарея, дефекация менее болезненна, кровь в кале бывает не всегда.
Хроническая дизентерия у детей и взрослых может сопровождаться анемией, гиповитаминозом, дисбактериозом, снижением веса, бессонницей, анорексией.
Дизентерия у детей часто осложняется инфекцией мочевыводящих путей, бронхитом и пневмонией.
Болеют ли дизентерией новорождённые?
К сожалению, да. Дети первого года жизни также могут этим недугом. В группу риска входят:
- недоношенные дети;
- малыши с малым весом;
- с анемией;
- рахитом; ;
- дети, находящиеся на искусственном вскармливании.
Нетипичные проявления дизентерии
- стёртая форма болезни — характерны незначительные кишечные симптомы и отсутствие интоксикации, поэтому больные редко обращаются за врачебной помощью;
- молниеносная форма — резко выражена интоксикация, острая почечная недостаточность;
- гастроэнтероколитическая форма — по своим проявлением напоминает пищевую токсикоинфекцию.
Симптомы и лечение зависят от вида возбудителя. Шигелла Зонне чаще вызывает бактерионосительство и болезнь, вызванная этим возбудителем, протекает в виде пищевой токсикоинфекции. Шигелла Григорьева-Шига вызывает дизентерию тяжёлой формы, с выраженной интоксикацией и кишечными симптомами, а для шигеллёза Флекснера характерно более лёгкое течение заболевания.
Осложнения заболевания
При позднем обращении больного за медицинской помощью или самолечении возможны осложнения заболевания:
- кровотечение из кишечника;
- хроническая почечная недостаточность;
- истощение;
- обезвоживание.
- в тяжёлых случаях при дизентерии у детей — выпадение прямой кишки.
При своевременно начатом лечении прогноз болезни благоприятный.
Симптомы воспаления толстого кишечника:
Диагностика
Важную роль играют лабораторная диагностика и инструментальные методы исследования толстого кишечника: колоноскопия, рентгеноскопия.
Самым достоверным методом лабораторного исследования считается бактериологический анализ на дизентерию: он заключается в исследовании кала на наличие возбудителя — шигелл.
Наряду с ним используется серологический анализ на дизентерию — определяются антитела к бактериям.
С какими болезнями следует дифференцировать заболевание?
Лечение дизентерии у взрослых начинается после того, как исключены другие заболевания: бактериальные и вирусные кишечные инфекции, амебиаз, неспецифический язвенный колит, рак толстой кишки.
При сальмонеллёзе испражнения не сопровождаются болезненными или ложными позывами, а кал похож на болотную тину.
Холера сопровождается обильным поносом и обезвоживанием, а кал при ней имеет вид рисового отвара. Не типичны боли в животе, лихорадка и ложные позывы.
При брюшном тифе увеличены печень и селезёнка, на коже имеются высыпания.
При неспецифическом язвенном колите и раке толстого кишечника имеются характерные изменения слизистой оболочки толстого кишечника. Диагноз устанавливается после инструментального исследования.
Лечение
Главный принцип — как можно более раннее начало терапевтических мероприятий.
Лечение дизентерии у детей проводится в инфекционном отделении. Взрослые с лёгкой формой заболевания могут проходить лечение дома, а лечение у взрослых с тяжёлыми и среднетяжёлыми формами дизентерии проводится в стационаре. Какие лечебные мероприятия медики используют против дизентерии?
Лечебное питание
Большую роль играет диетотерапия. В острой стадии воспалительного процесса назначается лечебная диета с низким содержанием углеводов и жиров. Пища принимается больными 5-6 раз в сутки маленькими порциями. Нежелательны продукты, вызывающие вздутие живота.
Рекомендуемые диетологами продукты:
- протёртые овощные супы;
- пшеничные сухари;
- рыбные супы;
- омлет, яйца всмятку;
- сухари из белого хлеба;
- отварное нежирное мясо или рыба;
- каши на воде (овсяная, рисовая).
Продукты, которые врачи советуют исключить из рациона:
- жирные сорта мяса и наваристые бульоны;
- мучные изделия;
- свежий хлеб;
- солёную рыбу;
- колбасу;
- перловую и пшенную каши;
- макароны;
- фасоль, горох;
- варенье, компоты;
- свежие овощи и фрукты;
- молоко;
- кофе.
Медикаментозная терапия
Основными препаратами против дизентерии являются антибиотики. В некоторых случаях назначается и поливалентный бактериофаг. Продолжительность курса антибиотиков — до 7 дней.
Для выведения бактериальных токсинов из организма больным назначается сорбент Энтеросгель.
Приём противодиарейных лекарств больному противопоказан! Эти лекарства замедляют удаление возбудителя из кишечника.
После курса антибиотикотерапии проводится лечение дисбактериоза кишечника и восстановление нормальной бактериальной картины кишечника. При необходимости назначаются витамины, антигистаминные препараты и иммуностимуляторы. При нарушении переваривания пищи назначаются пищеварительные ферменты.
Комплексное лечение дизентерии у детей включает:
- борьбу с обезвоживанием — обильное питье, солевые растворы;
- постельный режим;
- борьбу с интоксикацией (Энтеросгель);
- лечебную диету;
- антибактериальную терапию;
- ферменты;
- для уменьшения кишечного дискомфорта рекомендуется Энтеросгель;
- пребиотики и пробиотики для восстановления микрофлоры кишечника.
Детям в стадии выздоровления назначаются витамины, отвары лекарственных трав, лекарства, повышающие защитные силы организма, санаторно-курортное лечение.
Профилактические мероприятия
Предупредить заражение возможно при соблюдении основ гигиены. Профилактика дизентерии включает в себя:
- мытье рук перед приёмом пищи;
- правильное хранение и соблюдение технологии приготовления блюд;
- обязательное кипячение молока и воды перед употреблением;
- изоляцию больного дизентерией, тщательная дезинфекция его белья и посуды;
- профилактическое обследование работников общепита для исключения бактерионосительства;
- изоляцию больных детей, запрет посещать детские сады и школы до полного выздоровления и отрицательных результатов бакпосева кала.
Прививка от дизентерии
Самым эффективным способом предупреждения заболевания является прививка от дизентерии взрослым и детям. В РФ чаще используется вакцина от дизентерии Зонне, иммунобиологические препараты для других видов шигелл.
Прививка от дизентерии взрослым и малышам старше 3 лет позволяет выработать иммунитет, но полностью исключить риск заражения другим видом шигелл нельзя.
Поэтому не стоит забывать о личной гигиене, тщательном мытье овощей и фруктов горячей водой, регулярной ревизии холодильника.
Следуйте этим простым правилам и кишечным инфекциям будет до вас не добраться.
Читайте также: