Биомедицинские технологии от вич
Обновлено: 25.04.2024
Пока ВИЧ-инфекция остается неизлечимым заболеванием. Самый действенный способ сдерживать развитие болезни — антиретровирусная терапия. Однако борьба с ВИЧ — очень наукоемкая сфера. Рассказываем о трех новых перспективных направлениях профилактики и лечения ВИЧ-инфекции.
Ученые относятся к этим воодушевляющим результатам с осторожным оптимизмом: пока еще ни одна попытка создать эффективную вакцину против ВИЧ не увенчалась успехом. Это связано со многими причинами. Например, с тем, что вирус иммунодефицита очень быстро мутирует и поражает клетки иммунной системы, которая должна бороться с патогенами.
Редактирование генома
Китайские исследователи с помощью технологии CRISPR/Cas9 отредактировали стволовые клетки крови человека с ВИЧ-инфекцией и лейкемией, чтобы организм пациента стал устойчивым к вирусу иммунодефицита.
Как это работает? Мутация в гене CCR5 защищает носителя от ВИЧ: вирус не может прикрепиться к клетке и проникнуть в нее. В 2007 году американцу Тимоти Брауну, который был болен ВИЧ-инфекцией и лейкемией, пересадили стволовые клетки от донора с такой мутацией, чтобы вылечить лейкемию. Попутно получилось остановить прогрессирование ВИЧ-инфекции. Браун считается первым человеком, излечившимся от ВИЧ.
Технологии редактирования генома исключают из этой цепочки донора: можно взять собственные клетки человека, добавить в них нужную мутацию или разрушить ген CCR5. Этим и занялись китайские ученые. Их подопечным был 27-летний мужчина с ВИЧ и лейкемией. После облучения ему пересадили его собственные отредактированные стволовые клетки крови. К сожалению, из-за низкой эффективности метода достичь желаемого результата не получилось. Однако ученые зафиксировали, что редактирование клеток крови не принесло негативных последствий, а значит, такая процедура может быть безопасной.
Применение широко нейтрализующих антител
Среди ВИЧ-инфицированных встречаются люди, которые живут с вирусом десятки лет без лечения и последствий для здоровья. Этих людей называют нон-прогрессорами или элитными контроллерами: их иммунитет успешно подавляет ВИЧ, не позволяя ему размножаться. В результате болезнь не прогрессирует до финальной стадии — синдрома приобретенного иммунодефицита (СПИД). Иммунная система элитных контроллеров в ответ на вторжение ВИЧ вырабатывает специальную защиту — широко нейтрализующие антитела. Они связываются с Env-белком — самым нестабильным и быстро мутирующим белком вируса. Из-за него иммунная система человека не может победить ВИЧ. Эта связь помогает взять под контроль размножение вируса в организме.
Ученые предполагают, что выработку таких антител можно спровоцировать с помощью вакцины, сделав элитными контроллерами всех ВИЧ-инфицированных. Другой вариант — синтезировать широко нейтрализующие антитела искусственно и вводить их людям для профилактики заражения ВИЧ. Пока эти идеи находятся в стадии разработки.
Подробнее о путях передачи ВИЧ, профилактике, диагностике, лечении, симптомах и факторах риска ВИЧ-инфекции можно прочитать на сайте Всемирной организации здравоохранения.
Благодарим врача-инфекциониста, научного сотрудника ПСПбГМУ им. академика И. П. Павлова Оксану Станевич за помощь в подготовке текста.

Генетики продолжат изучать феномен резистентности части населения Европы к вирусу иммунодефицита человека (ВИЧ) для того, чтобы найти эффективные способы лечения синдрома приобретенного иммунодефицита (СПИД, летальное заболевание, вызываемое ВИЧ), информирует ТАСС. Об этом сообщил журналистам Стивен О'Брайен, профессор Санкт-Петербургского университета, руководитель Центра геномной биоинформатики имени Добржанского СПбГУ.
"Поиски генетических механизмов исцеления больных СПИДом не исчерпаны, есть возможность развивать это направление ", - сказал О'Брайен.
Исследование россиян
Под руководством ректора СПбГУ Николая Кропачева, профессора О'Брайена и еще 50 российских ученых в России реализуется исследовательский проект "Российские геномы", направленный на изучение генетических особенностей коренного населения России, составляющих 10% разнообразия генетического многообразия мира.
"Наш исследовательский консорциум исследует 3000 коренных жителей России - 60% из них - русские и еще 40% - другие национальности, 1200 образцов генетического материала уже получено, 273 генома просеквенировано, - рассказал О'Брайен. - Мы уже обнаружили много сюрпризов, но должны быть уверены в своих выводах и проверяем результаты 2-3 раза. К осени нынешнего года планируем сообщить о первых открытиях в рамках исследований".
ВИЧ и оспа в одном флаконе
Он уточнил, что в основе исследований лежит генетическая мутация, характерная для части населения Европы - CCR5-32. "Эта мутация наиболее распространена в североевропейских странах - Шотландии, Ирландии, в России она встречается у 8% населения, а в Африке и в Китае не встречается совсем", - сказал профессор О'Брайен.
По его словам, она возникла у человека около 3000 лет назад и присутствовала в европейской популяции в одном случае на 100 тысяч населения, а сейчас имеется у каждого пятого жителя Европы. По словам ученого распространение мутации выросло после эпидемии черной (натуральной) оспы в Европе, так как с этой же мутацией связана и резистентность человека к вирусу черной оспы.
Стивен О'Брайен объяснил, что именно ген CCR5 является "единственными воротами для входа вируса ВИЧ в организм человека", а мутация CCR5-32 закрывает эти ворота, делая заражение невозможным.
По данным заведующего лабораторией иммунологии и вирусологии ВИЧ-инфекции НИИ Пастера Александра Семенова, резистентностью к ВИЧ-инфекции обладает часть коренного населения Северо-Запада (вепсы, карелы, финны). У 18% этой группы населения России такая невосприимчивость гетерозиготная (унаследованная от одного из родителей), у 1% - гомозиготная (унаследована сразу от обоих родителей).
Вылеченный пациент и синтетическая коррекция
Стивен О'Брайен рассказал историю пациента, больного СПИДом, которому был пересажен костный мозг от донора, обладающего резистентностью к вирусу ВИЧ, вызывающему болезнь.
"В 2007 году американец, живущий в Германии, получил донорские клетки костного мозга от одного из носителей мутации с резистентностью к ВИЧ. Он выздоровел. Это единственный в мире человек, излеченный от СПИДа. Через 7 лет в его организме не осталось следа ВИЧ-инфекции ", - отметил О'Брайен, 25 лет возглавлявший лабораторию Национального института здоровья США, где начались исследования связи ВИЧ-инфекции с конкретными мутациями.
Продолжение исследований в области донорства костного мозга для больных СПИДом привели к тому, что треть пациентов погибала от привнесенных с донорским материалом в организм больных инфекций. Поэтому была изменена методика - вместо пересадки костного мозга ген с мутацией CCR5-32 вживляли в материал, полученный от больного, и затем возвращали ему его же материал с модификацией. "Часть пациентов с синтетически добавленными фрагментами генов с мутацией CCR5-32 чувствуют себя хорошо, но не все", - сказал О Брайен.
Александр Семенов, в свою очередь, отметил, что невосприимчивым к ВИЧ людям эта же самая особенность дает и повышенную предрасположенность к отдельным видам онкологических заболеваний (рак груди у женщин и рак прямой кишки у мужчин), поэтому тиражировать этот способ опасно.
Оптимизм О'Брайена в отношении применимости генетических механизмов для избавления от СПИДа связан с законами эволюции. "У многих животных есть болезни, схожие с человеческими, а поскольку у животных нет госпиталей, аптек и докторов, то их единственный способ борьбы - это адаптация. У львов есть ген, препятствующий заражению вирусом, схожим с вирусом ВИЧ. У пум есть генетический противовес птичьему гриппу. Феодосий Добржанский, основатель современной генетики, в честь которого назван наш центр СПбГУ, говорил что "ничего в биологии не имеет смысла рассматривать кроме как через призму эволюции" ", - отметил О'Брайен.
СПИД в России
Резкий рост, по словам Семенова, начался в 2014 году. Шире всего инфекция распространилась в Свердловской, Иркутской, Кемеровской, Самарской, Оренбургской, Ленинградской областях. В Санкт-Петербурге 964,4 зараженных на 100 тысяч населения города, то есть 1 процент всех жителей.
Существует два типа вируса ВИЧ, один из них попал в организм охотника в центральной Африке от шимпанзе (ВИЧ-1, более агрессивный вирус), второй в результате разделывания тушек макак (ВИЧ-2). Как ранее рассказал ТАСС Александр Семенов, после обретения африканскими странами независимости часть из них направляла студентов на обучение в Европу и Америку, часть - в СССР и страны Восточной Европы, и так сложилось, что в Европу и Америку попал один тип вируса, менее агрессивный, а в СССР и Восточную Европу - другой, более агрессивный.
Попав в организм человека, вирус ВИЧ, который в 60 раз меньше красных кровяных телец, и виден только в электронный микроскоп, создает 10 млрд копий и очень быстро мутирует - каждая 10-миллионная копия - это мутация. Изменчивость вируса ВИЧ и его способность встраиваться в структуру ДНК человека делает задачи по поиску лекарства от ВИЧ крайне сложной, однако исследования по созданию вакцины ведутся Санкт-Петербургским биомедицинским центром во главе с профессором Санкт-Петербургского политехнического университета Петра Великого Андреем Козловым на средства Минпромторга РФ.

16 апреля в Национальном медицинском исследовательском центре детской гематологии, онкологии и иммунологии им. Дмитрия Рогачева Минздрава России завершилась трёхдневная конференция "Первичные иммунодефициты – на стыке специальностей". Первичные иммунодефицитные состояния – это гетерогенная группа редких генетически обусловленных заболеваний с разнообразными нарушениями иммунной системы, которые клинически проявляются не только развитием тяжелых инфекционных осложнений, но и широким спектром аутоиммунных и онкологических проявлений. Дмитрий Кудлай, доктор медицинских наук, профессор, вице-президент по внедрению новых медицинских технологий ГЕНЕРИУМ рассказал о внедрении диагностики первичных иммунодефицитных состояний в федеральную программу неонатального скрининга, принципах скрининга ошибок иммунитета и о том, как биотехнологическим компаниям удаётся пройти путь от идеи до создания продукта.
"Применительно к первичным иммунодефицитам есть два направления терапевтического воздействия: курс иммуноглобулинов и трансплантация гемопоэтических стволовых клеток. При сложных иммунодефицитных состояниях, когда необходима трансплантация, чем раньше будет выявлена необходимость к проведению такой дорогостоящей и сложной терапии, тем она будет более эффективной. Например, трансплантация стволовых клеток, проведенная до 3-х месяцев, показывает эффективность в 92–96% случаев, а проведенная после 6 месяцев – уже только в 50–60%", – говорит Дмитрий Кудлай.
"Если мы выявляем снижение количества TREC (T-cell Receptor Excision Circle), это указывает на дефект в развитии Т-клеток. Снижение количества KREC (Kappa-deleting Recombination Excision Circle) сигнализирует о дефекте В-клеточного звена, влекущем за собой неспособность полноценно вырабатывать антитела", – говорит Дмитрий Кудлай.
Чтобы не подвергать ребенка дополнительному медицинскому вмешательству, анализ можно проводить как с использованием цельной крови, так и сухого пятна, используя специальные тест-бланки, собираемые в ходе национальной программы скрининга новорожденных.
Так как метод позволяет определить количественные характеристики T- и B-лимфоцитов, его потенциально можно использовать не только при выявлении первичного иммунодефицита, но и при оценке состоятельности иммунной системы у взрослых. Ведется научная работа по применению методики у лиц с ВИЧ и туберкулезной инфекцией, COVID-19 и онкологией.
Расширение неонатального скрининга с включением диагностики первичного иммунодефицита планируется с января 2023 г. Для того чтобы он был внедрён на федеральном уровне, необходима детальная проработка логистических и других вопросов; сейчас они пилотируются на уровне нескольких областей, включая Свердловскую, Кемеровскую, Калининградскую и другие. Введение скрининга первичных иммунодефицитов в федеральную программу даёт возможность выявлять детей с ошибками и наследственными поломками иммунитета ещё до того, как появятся первые предпосылки инвалидизации и другие последствия тяжелого течения заболеваний.
Перед тем как говорить о вакцине против ВИЧ, стоит начать с более общего вопроса: что мы понимаем под прививками и вакцинами с научной точки зрения?
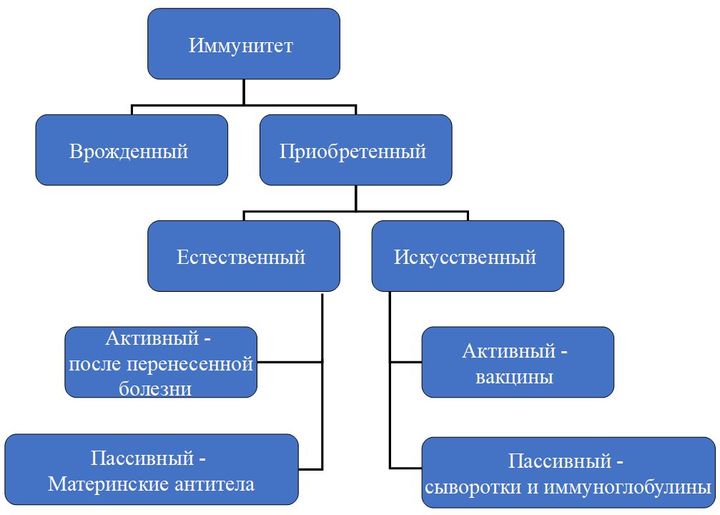
По механизму возникновения иммунитет делится на два вида: врожденный и приобретенный. Первый есть у каждого человека с рождения, он выработан эволюционно. Благодаря нему человек не болеет многими болезнями, которыми, например, страдают животные.
Второй возникает в течение жизни и у каждого может отличаться в зависимости от того, с какими возбудителями человеку довелось встретиться.
по теме
Лечение
Как устроен иммунитет: Объясняем по пунктам
Приобретенный иммунитет может быть активным (он возникает вследствие реакции организма на перенесенную болезнь, присутствие возбудителя в организме), а может быть пассивным, когда антитела, например, передаются от матери ребенку во время беременности.
Именно по этим антителам, как правило, и ставится диагноз, если мы пользуемся экспресс-тестами. В случае с ВИЧ существует и пассивный иммунитет. Но при передаче вируса от матери ребенку, к сожалению, он не обладает достаточным защитным эффектом.
Еще одно направление — это искусственный иммунитет. Он тоже бывает активным и пассивным. Пассивный — это иммуноглобулины, выработанные либо у лабораторных животных, либо у других иммунизированных лиц, и сыворотки. Активный же достигается собственно путем вакцинации.
Вакцины бывают профилактические (защитные) и лечебные. Они различаются по типу воздействия на организм и по своим результатам.
Пассивный иммунитет возникает быстрее, сразу после того, как в организм ввели чужие антитела. Однако он бывает совсем недолговременным. Активный иммунитет держится долго, чаще — пожизненно, но и возникает не сразу.
Иммунный ответ: как это все работает?
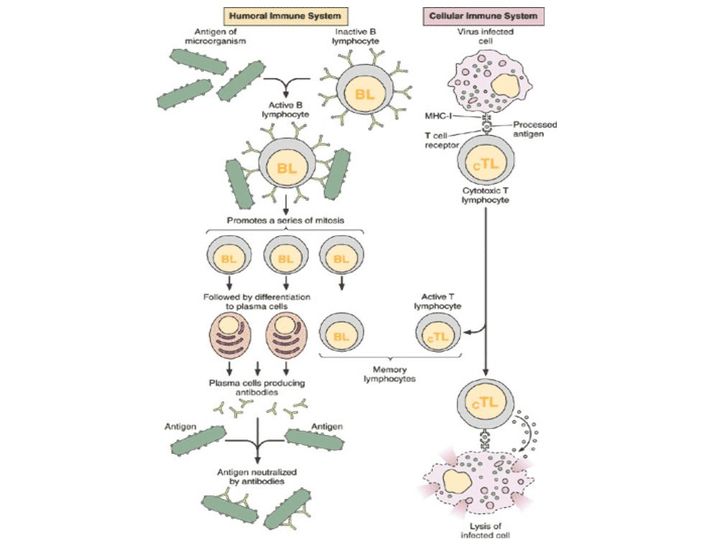
Ученые обычно говорят о гуморальном и клеточном иммунитете. Принцип работы гуморального заключается в следующем: в нашем организме есть специальные клетки — лимфоциты. Они постоянно циркулируют в крови и проверяют все, что попадается им на пути, по принципу свой/чужой.
по теме

Лечение
Гид по вакцинам. Когда и какую прививку сделать? А главное: надо ли вообще прививаться? (Спойлер: конечно, надо)
Например, антитела к ВИЧ-инфекции появляются где-то через месяц после заражения, соответственно, все это время вирус может циркулировать в организме. Почему они неэффективны? Во-первых, потому что появляются слишком поздно.
Во-вторых, потому что вирус, с которым мы имеем дело, очень изменчив. Если даже В-клетки обнаружили его антиген, выработали к нему антитела, способные нейтрализовать заразу, то за время, которое ушло на все это, сам вирус успевает мутировать и оказаться неуязвимым для выработанного организмом оружия.
Когда мы говорим о клеточном иммунитете, речь идет об уничтожении тех вирусов, которые преодолели гуморальный барьер и успели забраться в саму клетку.
Клетки CD4 частично регулируют весь процесс и выполняют функцию клеток памяти. Их принято называть хелперами. CD8 — собственно занимаются уничтожением, за это их зовут киллерами.
ВИЧ — единственный вирус, который поражает не просто клетки организма, а собственно клетки иммунной системы. Той самой, которая с вирусом должна, по идее, бороться.
Именно поэтому против ВИЧ-инфекции иммунитет не может сработать так, как это было бы с любым другим вирусом.
Какие возникают трудности при создании вакцины против ВИЧ?
На данный момент в рамках более ста испытаний уже протестировано более сорока видов вакцин с участием тысяч добровольцев, и есть целая система, в которой регистрируются все исследования по вакцинации от ВИЧ.
Последнее время в разного рода СМИ регулярно появляется информация, что той или иной компанией разрабатывается новая вакцина против ВИЧ. Однако обнадеживающих результатов не так уж и много. Почему?
Какие вакцины уже есть

Однако трудности не останавливают исследователей, и работа над созданием вакцины идет на протяжении многих лет.
Вторая группа препаратов, на которую делаются большие ставки, — использование нейтрализующий антител широкого спектра действия (bNAbs). bNAbs вырабатываются b-клетками. В отличие от обычных антител, bNAbs реагируют с консервативными эпитопами вируса, обеспечивая защитный иммунитет против подавляющего большинства штаммов ВИЧ. Эксперименты на макаках показали эффективность — у них bNAbs предотвращали заражение.
В 2016–2018 годах в двух исследованиях AMP (Antibody Mediated Prevention) было рандомизированно более 4600 участников для приема VRCO1 и плацебо. Исследование не показало снижение передачи ВИЧ в целом, но его эффективность составила 75% в группе участников, подвергшихся воздействию вируса, чувствительного к VRCO1. Результаты в целом подтверждают принцип, что bNAbs могут быть эффективными и приемлемыми в странах с низким уровнем дохода.
Новые направления разработки вакцин
Российские разработки вакцины от ВИЧ
Согласно презентации Анны Вадимовны, исследования специфической активности на лабораторных животных показали, что они эффективно стимулируют необходимый иммунный ответ.
Стоит ли ждать эффективную вакцину?
По мнению Покровской, в ожидании действенной вакцины не стоит забывать про уже известные методы профилактики ВИЧ.
Четвертая Международная научно-практическая конференция PROHIV проходит 20–21 сентября 2021 года. В ней участвуют медики, ученые, активисты и ВИЧ-положительные люди. Эксперты обсуждают инновационные решения по профилактике, диагностике, лечению ВИЧ и не только. Присоединиться к конференции можно по ссылке (необходимо зарегистрироваться).
Читайте также:

