Болезнь бехтерева и волчанка
Обновлено: 23.04.2024
Различают две формы красной волчанки (lupus erythematodes): хроническую (дискоидную) - относительно доброкачественную клиническую форму и острую (системную) - тяжело протекающую. При обеих формах могут поражаться красная кайма губ и слизистая оболочка рта. Изолированные поражения слизистой оболочки рта практически не встречаются, поэтому больные первично к стоматологу обращаются довольно редко. Заболевание чаще всего начинается в возрасте от 20 до 40 лет, женщины болеют значительно чаще мужчин.
Что провоцирует / Причины Красной волчанки:
Красная волчанка - системное заболевание невыясненной этиологии и сложного патогенеза.
Патогенез (что происходит?) во время Красной волчанки:
По современным представлениям, красная волчанка относится к ревматическим и аутоиммунным заболеваниям. Считают, что болезнь развивается в результате сенсибилизации к различным инфекционным и неинфекционным факторам. К предрасполагающим факторам относится аллергия к солнечным лучам, холоду, очагам хронической инфекции. Имеются данные о генетической предрасположенности к красной волчанке.
- Острая (системная) красная волчанка
Является тяжелым системным заболеванием. Для нее характерны высокая температура тела, боли в суставах, мышцах, адинамия, поражения внутренних органов (полисерозит, эндокардит, гломерулонефрит, полиартрит, поражение желудочнокишечного тракта и др.). В крови - лейкопения, анемия, повышенная СОЭ. Заболевание может протекать в острой, подострой или хронической форме.
В зависимости от патологии, преобладающей во время обострения, выделяют кожносуставную, почечную, неврологическую, сердечнососудистую, желудочнокишечную, печеночную и гематологическую клинические разновидности заболевания.
Течение этой формы красной волчанки характеризуется прогрессированием с постепенным вовлечением в процесс различных органов и тканей.
Симптомы Красной волчанки:
Дискоидная (хроническая) красная волчанка. Клиническая картина. Хроническая красная волчанка обычно начинается с эритемы на коже лица (чаще на носу, лбу, щеках в виде бабочки), ушных раковинах, волосистой части головы, красной кайме губ и других открытых частей тела. Может быть изолированное поражение красной каймы губ. Слизистая оболочка рта поражается редко. Заболевание у женщин встречается в 2 раза чаще, чем у мужчин. Для кожного поражения характерна триада признаков: эритема, гиперкератоз и атрофия. Течение процесса стадийное.
Первая (эритематозная) стадия характеризуется появлением 1-2 небольших слегка отечных, четко контурированных, постепенно увеличивающихся в размерах пятен. Цвет их розовый, имеются телеангиэктазии в центре. Постепенно увеличиваясь и сливаясь, очаги поражения по очертаниям напоминают бабочку, спинка которой располагается на носу, а крылья на щеках. Появление пятен иногда сопровождается жжением и покалыванием в области поражения.
Во второй стадии (гиперкератозноинфильтративной) очаги поражения инфильтрируются, превращаясь в плотную дискоидную бляшку, на поверхности которой появляются мелкие, сероватобелые плотно сидящие чешуйки. Впоследствии бляшка нередко подвергается кератинизации и приобретает сероватобелый оттенок. Бляшку окружает ободок гиперемии.
Слизистая оболочка рта также нередко поражается при дискоидной волчанке. Очаги поражения имеют вид четко отграниченных синюшнокрасных или белесоватых бляшек с запавшим, иногда эрозированным центром. Клинические формы красной волчанки с поражением слизистой оболочки рта и красной каймы губ сопровождаются жжением и болью, усиливающейся при приеме пищи и разговоре.
При хронической красной волчанке достаточно часто поражается красная кайма губ (по данным А.Л.Машкиллейсона и др., у 9 % больных).
На красной кайме губ различают 4 клинические разновидности красной волчанки: типичную; без клинически выраженной атрофии; эрозивноязвенную; глубокую.
При типичной форме на красной кайме губ образуются инфильтративные очаги овальных очертаний либо процесс может диффузно захватывать всю красную кайму. Пораженные участки багровокрасного цвета со стойко расширенными сосудами и выраженным инфильтратом. Поверхность их покрыта плотно сидящими беловатосероватыми чешуйками, при насильственном удалении которых появляются кровоточивость и значительная болезненность. В центре поражения отмечается атрофия красной каймы губ и кожи. По периферии очага имеются участки помутнения эпителия в виде наравномерно выраженных полосок белого цвета.
Патогистологически при типичной форме в эпителии определяются паракератоз, гиперкератоз, акантоз, вакуольная дистрофия базального слоя, местами выражена атрофия ткани. В собственной пластинке слизистой оболочки имеется диффузный воспалительный инфильтрат, выявляются резкое расширение кровеносных и лимфатических сосудов, разрушение коллагеновых волокон.
Форма красной волчанки без клинически выраженной атрофии характеризуется возникновением на красной кайме губ диффузной застойной гиперемии с гипер и паракератотическими чешуйками на поверхности, которые отслаиваются легче, чем при типичной форме. Гиперкератоз при данной форме выражен слабее, чем при типичной форме красной волчанки. Иногда отмечаются незначительная инфильтрация и телеангиэктазии.
Эрозивноязвенная форма красной волчанки на красной кайме губ проявляется резко выраженным воспалением; очаги яркокрасного цвета, отечны, с эрозиями и трещинами, покрыты кровянистогнойными корочками. По периферии очага поражения определяются гиперкератоз в виде чешуек и атрофия.
Больных беспокоят сильное жжение, болезненность и зуд, усиливающиеся во время еды. После заживления на месте очагов остаются атрофические рубцы.
При глубокой форме красной волчанки Капоши-Ирганга поражение на губах встречается редко. Участок поражения в виде узловатого образования выступает над поверхностью красной каймы, на поверхности его эритема и гиперкератоз.
Красная волчанка губ нередко осложняется вторичным гландулярным хейлитом.
Слизистая оболочка рта поражается при красной волчанке значительно реже, чем красная кайма губ. Процесс локализуется на слизистой оболочке губ, щек по линии смыкания зубов, реже языке, небе и других участках.
На слизистой оболочке рта различают следующие формы красной волчанки: типичную; экссудативногипе ремическую; эрозивноязвенную.
Типичная форма характеризуется очагами застойной гиперемии с инфильтрацией и гиперкератозом. В центре очага имеется атрофия, а по периферии - гиперкератоз в виде белых, прилегающих друг к другу полосок, расположенных в виде частокола.
В случае экссудативногиперемической формы вследствие сильного воспаления гиперкератоз и атрофия выражены нечетко.
При наличии травмирующего фактора экссудативногиперемическая форма довольно быстро трансформируется в эрозивноязвенную, при которой в центре очага поражения возникают болезненные эрозии или язвы. Вокруг эрозии или язвы на фоне эритемы видны радиально расходящиеся белые полоски. По периферии очага усиливаются явления гиперкератоза и иногда образуется гиперкератотический бордюр, состоящий из плотно прилежащих друг к другу полосок и точек. После заживления очага красной волчанки, как правило, остается рубцовая атрофия с древовидно расположенными рубцами и тяжами.
Течение хронической красной волчанки длительное (годы - десятилетия) с обострениями в весеннелетний период. Эрозивноязвенная форма хронической красной волчанки на красной кайме губ может озлокачествляться, в связи с чем эту разновидность относят к факультативному предраку.
Гистологическая картина поражения при хронической красной волчанке слизистой оболочки рта и губ характеризуется наличием паракератоза или паракератоза, чередующегося с гиперкератозом, акантозом и атрофией. Выявляются вакуольная дегенерация клеток базального слоя эпителия и нечеткость базальной мембраны вследствие проникновения клеток инфильтрата из стромы в эпителий. В собственной пластинке слизистой оболочки имеются массивный лимфоидноплазмоклеточный инфильтрат, расширение капилляров и застойные явления. Разрушение коллагеновых волокон особенно значительно под эпителием и вокруг мелких кровеносных сосудов. При эрозивноязвенной форме имеются дефекты эпителия, значительно выражены отек и воспаление.
Диагностика Красной волчанки:
Диагноз не вызывает затруднений, если очаги красной волчанки есть одновременно и на коже. Изолированные поражения слизистой оболочки рта или красной каймы губ могут вызывать сложности в диагностике, поэтому наряду с клиническим обследованием используют дополнительные методы исследования (гистологический, иммуноморфологический, люминесцентная диагностика). В лучах Вуда участки гиперкератоза при красной волчанке, локализованные на красной кайме губ, дают снежноголубое или снежнобелое свечение, на слизистой оболочке рта - белое или мутнобелое свечение в виде полос и точек.
Хроническую красную волчанку следует отличать от красного плоского лишая, туберкулезной волчанки и лейкоплакии. При локализации поражения на красной кайме губ его дифференцируют от актинического хейлита и абразивного преканцерозного хейлита Манганотти.
- Острая (системная) красная волчанка
Лечение Красной волчанки:
Широко применяют комплекс витаминов В2, В6, В|2 , никотиновую и аскорбиновую кислоты.
При нарушениях иммунного статуса показаны иммунокорригирующие препараты: левамизол (декарис), Тактивин, тималин и др.
- Острая (системная) красная волчанка
Лечение необходимо начинать в стационаре и как можно раньше. Курс лечения должен быть длительным и непрерывным. В активный период назначают глюкокортикоиды в больших дозах. Лечение начинают в острый период, как правило, с ударных доз - 60 мг преднизолона, постепенно доводя их до 35 мг в течение 3 мес, и до 15 мг еще через 6 мес. Дозу преднизолона снижают постепенно на Yi - уА таблетки в 2-3 нед под контролем общего состояния и лабораторных показателей. Затем индивидуально подбирают минимальную поддерживающую дозу (5-10 мг преднизолона). Для профилактики нарушения минерального обмена одновременно назначают препараты калия (хлорид калия, панангин, 15 % раствор ацетата калия).
После ликвидации острого периода системной красной волчанки проводят комбинированное лечение кортикостероидами (в поддерживающих или сниженных дозах) и аминохинолиновыми препаратами (по 1 таблетке плаквенила или делагила на ночь).
К каким докторам следует обращаться если у Вас Красная волчанка:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Красной волчанки, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .

Обновлено: 01.11.2021

ЗАПИСАТЬСЯ НА ПРИЁМ
Бесплатная консультация или второе мнение врача-хирурга перед операцией в Клиническом госпитале на Яузе! подробнее
Получите консультацию ревматолога
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначить только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Статья проверена врачом-ревматологом Филатовой Е.Е., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
Мы проводим экспертную диагностику и лечение красной волчанки. Симптомы заболевания, данные анализов позволяют врачу уточнить форму и течение СКВ и назначить современную эффективную терапию, которая может включать прием, в том числе инновационных генно-инженерных лекарственных препаратов, проведение сеансов гемокоррекции.
Системная красная волчанка (СКВ) — хроническое воспалительное аутоиммунное заболевание. Чаще встречается у женщин.
Разновидности течения системной красной волчанки
Симптомы СКВ, жалобы и клинические проявления
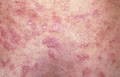
Покраснение (эритема) кожи лица в области щек и носа
Боли и воспаление (отек) суставов
Встречаются часто, но не приводят к разрушению суставных структур, как это бывает при ревматоидном артрите. Наиболее часто поражаются мелкие суставы кистей, но возможны также артриты и крупных суставов. Характерными признаками воспалительной боли в суставах являются утренняя скованность (> 1 часа), нарастание болей в покое и ослабление их при движении.
Плеврит и перикардит
Частый симптом при волчанке — воспаление плевральных оболочек, выстилающих изнутри грудную клетку (плеврит), и сердечной сумки (перикардит), что может проявляться болями в грудной клетке при дыхательных движениях.
Поражение почек
При вовлечении в процесс внутренних органов наиболее часто происходит поражение почек, обычно при СКВ протекающее незаметно. Отеки и стойкое повышение артериального давления являются косвенными признаками этого тяжелого осложнения.
Воспалительные изменения нервной системы. Могут проявляться самым разнообразным образом (от головных болей и нарушений психоэмоциональной сферы до судорожных припадков).
Неспецифические жалобы. Многие пациенты в начале заболевания замечают лишь неспецифические симптомы заболевания, такие, как общая слабость, повышение температуры тела, снижение веса, отсутствие аппетита.
Диагностика и лечение СКВ в Клиническом госпитале на Яузе
Диагностика системной красной волчанки на начальной стадии развития позволяет достичь быстрой и стойкой ремиссии заболевания и избежать развития тяжелых осложнений. При лечении волчанки мы применяем медикаментозную терапию (стероидные и нестероидные препараты, биологические генно-инженерные препараты), методы экстракорпоральной гемокоррекции.
При появлении симптомов СКВ обратитесь к ревматологам Клинического госпиталя на Яузе. Современные методы лечения при соблюдении профилактических мер позволяют годами и даже десятилетиями поддерживать состояние ремиссии, рожать детей, вести обычную нормальную жизнь.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Цены на услуги ревматолога
- Стандартные консультации
- Прием (осмотр, консультация) врача-ревматолога первичный 3 900 руб.
- Прием (осмотр, консультация) врача-ревматолога повторный 3 600 руб.
- Консультации экспертов
- Прием (осмотр, консультация) врача-ревматолога Бородина О.О. 7 000 руб.
- Телеконсультации
- Удаленная консультация врача-ревматолога первичная 2 500 руб.
- Удаленная консультация врача-ревматолога повторная 2 500 руб.
- Помощь на дому
- Прием (осмотр, консультация) врача-терапевта с выездом на дом в пределах МКАД 10 500 руб.
Внимание! Цены на сайте могут отличаться.
Пожалуйста, уточняйте актуальную стоимость у администраторов по телефону.
Наши специалисты:

БородинОлег Олегович Врач-ревматолог
Прием пациентов с 16 лет
Стоимость приема: 7000 ₽

Обновлено: 24.11.2021
-
/ / /
- Болезнь Бехтерева (анкилозирующий спондилит)

ЗАПИСАТЬСЯ НА ПРИЁМ
Бесплатная консультация или второе мнение врача-хирурга перед операцией в Клиническом госпитале на Яузе! подробнее
Получите консультацию ревматолога
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначить только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Статья проверена врачом-ревматологом Филатовой Е.Е., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
В Клиническом госпитале на Яузе проводится экспертная диагностика (рентген, МРТ, анализы) и эффективное комплексное лечение болезни Бехтерева с применением современных методов (в том числе, биологических генно-инженерных препаратов, гемокоррекции). Это обеспечивает быстрое купирование болей в спине и восстановление подвижности позвоночника.
- До 2% населения России страдают болезнью Бехтерева
- До 90% точность МРТ в выявлении анкилозирующего спондилита
- Около 70% пациентов с болезнью Бехтерева достигают стойкой ремиссии при своевременном лечении
Что такое болезнь Бехтерева
Серонегативные спондилоартропатии - воспалительные заболевания соединительной ткани, которые предположительно имеют инфекционное происхождение. Развиваются у людей с генетической предрасположенностью и у пациентов с поражением позвоночника, периферических и крестцово-подвздошных сочленений. К серонегативным спондилоартропатиям относится анкилозирующий спондилоартрит (болезнь Бехтерева). Истинная частота заболеваемости не известна из-за отсутствия четких диагностических критериев и малосимптомности течения, особенно у женщин. Развивается преимущественно в возрасте от 20 до 40 лет.
Причины развития болезни Бехтерева
Точные причины развития болезни Бехтерева до сих пор неизвестны. Как и при других ревматических заболеваниях, в основе лежит неправильная работа иммунной системы. Защитные функции организма направлены против клеток и тканей организма и таким образом вызывают воспалительные реакции. Анкилозирующий спондилит относится к числу аутоиммунных заболеваний.
Специалисты связывают его в конкретных случаях с генетическим наследованием. Наследственная предрасположенность лежит в основе возникновения болезни Бехтерева. Если у одного из родителей есть болезнь Бехтерева, риск заболевания ребенка оценивается от 4 до 15%.
Факторы, провоцирующие спондилоартрит
Факторы риска, способствующие развитию спондилоартрита:
- частые переохлаждения;
- инфекционные заболевания;
- гормональные нарушения;
- хроническое воспаление кишечника;
- воспалительное заболевание мочеполовых органов.
Причиной также может стать травма тазобедренного отдела или позвоночного столба.
Варианты спондилоартропатий
С учетом локализации и проявления клинической картины, выделяются следующие варианты заболевания:
- Центральная. В 50% случаев поражается позвоночник (чаще поражается крестцово-подвздошные сочленения, также поражаются поясничный, грудной и шейный отделы позвоночника).
- Периферическая. Развивается в молодом возрасте до 40 лет. Суставы
- могут выстрелить после инфекции, так называемая болезнь Рейтера. Болезнь
- затрагивает не только позвоночный столб, но и колени, голеностопы, тазобедренные суставы (чаще поражаются суставы нижних конечностей) и локтевые суставы (может и вовсе без позвоночника протекать).
При проведении дополнительных исследований отдельно были выделены внескелетные проявления. Это осложнение длительного течения заболевания без должного лечения. В процесс вовлекаются чаще всего почки, развивается IgA-васкулит.
Симптомы болезни Бехтерева и их особенности
Характерной особенностью патологического процесса на ранних стадиях является отсутствие клинической картины. Основные симптомы болезни Бехтерева включают боли в спине, сообщают о появлении дискомфорта во второй половине ночи.
Общие ранние признаки также включают:
- случайные боли в бедре, колене и плече;
- боль в пятке, изменение походки;
- боли или дискомфорт в одном или нескольких сухожилиях;
- повышенная усталость при достаточном отдыхе;
- потеря веса при постоянном потреблении калорий;
- боль при кашле или чихании.
Начиная с крестцово-подвздошных суставов, боль распространяется в обе ноги (бедро) и ягодицы. Дискомфорт в ягодицах чередуется с левой и правой стороны. Болезнь Бехтерева является хроническим заболеванием и часто протекает в виде вспышек. Пациенты испытывают периоды сильного дискомфорта и затухания. Со временем болезнь Бехтерева может прогрессировать, позвоночник становится более жестким и деформируется.
Возможные осложнения
Постепенно болезнь Бехтерева приводит к изменению осанки и двигательных функций. Поясничный отдел позвоночника сглаживается, грудной отдел позвоночника все больше изгибается, образуется горб. Для компенсации шея вытягивается, а тазобедренный и коленный суставы сгибаются. Из-за образования горба позвоночника поле зрения может быть ограничено при взгляде прямо. Большие суставы (бедро, колено, плечо, локоть) могут частично перемещаться. У 20 % пациентов возникают дальнейшие нарушения в организме:
- поражаются глаза (радужная оболочка);
- возникают сердечно-сосудистые заболевания или воспаление большой
- артерии тела (аортит);
- возможно воспаление суставов (артрит) пальцев рук, ног или сухожилий (энтезит);
- наблюдается снижение плотности костной ткани (остеопения) до потери костной массы (остеопороз);
- развиваются симптомы в кишечнике, предполагается связь с хроническими воспалительными заболеваниями, болезнью Крона или язвенным колитом.
Не редкость – осложнения со стороны нервной системы. В запущенных формах
присутствует высокий риск нарушения работы внутренних органов.
Этапы диагностики и лечения болезни Бехтерева
Необходима комплексная продолжительная терапия. На всех этапах обследования и терапии необходимо соблюдать преемственность: отделение ревматологии (стационар) – поликлиника – санаторий.
Первичная консультация специалиста
При подозрении на болезнь Бехтерева, медицинский работник может с помощью некоторых клинических тестов определить, насколько подвижен позвоночник и есть ли боль в крестцово-подвздошных суставах.
Для подтверждения диагноза назначается тест по признакам Шобера для:
- поясничного отдела;
- грудного (оценка сгибания по бокам);
- шеи (козелок-стена),
- грудного (дыхательная экскурсия),
- КПС (симптом Кушелевского, разведение ног в стороны).
Позволяет судить о подвижности поясничного и грудного отделов позвоночника, а также суставов. Пациент наклоняется вперед, стараясь дотянуться до ног кончиками пальцев рук. Врач измеряет, насколько возможно сгибание, используя предварительно нанесенные метки на коже.
Комплексная диагностика
Другие диагностические мероприятия:
- лабораторные исследования (СОЭ, СРБ (С-реактивный белок), HLA-B27, инфекции);
- обследование на наличие внесуставных очагов (общий анализ крови, ЭКГ, флюорография, колоноскопия, осмотр офтальмолога).
Существует ряд причин, влияющих на своевременную диагностику. К ним относятся:
- Клиническое и возрастное разнообразие развития заболевания.
- Легкая степень тяжести и разнообразие клинических симптомов в начале заболевания, особенно в детском возрасте.
- Отсутствие патогномоничных лабораторных признаков болезни.
- Территориальное удаление места жительства пациента от диагностических центров.
Индивидуальный план лечения
Индивидуально составляется программа лечебной гимнастики. Упражнения выполняются каждый день. Для укрепления мышечного корсета необходима ходьба на лыжах и плавание.
Фармакологические методы лечения
В обязательном порядке назначаются лекарственные препараты: терапией первой линии являются НПВП, далее индивидуальный подбор генно-инженерной терапии. Принимать лекарственные препараты следует только по назначению врача. Специалист подбирает дозировку с учетом особенностей организма пациента и сложности течения заболевания.
- НПВС. Для купирования болей на начальном этапе развития заболевания врач назначает нестероидные противовоспалительные средства (НПВС) (ибупрофен, диклофенак, мелоксикам, напроксен, нимесулид, целекоксиб, эторикоксиб). Данные препараты рекомендовано назначать долгими курсами, но в минимально необходимой дозировке. Это связано с тем, что они способствуют наступлению и поддержанию ремиссии заболевания, и тем самым снижают риск развития неподвижности позвоночника. НПВС необходимо назначать с осторожностью при заболеваниях желудочно-кишечного тракта, почек, печени, а также лицам с повышенным риском сердечно-сосудистых осложнений.
- Гормонотерапия и сульфасалазин. При недостаточной эффективности НПВС целесообразно локальное (внутрисуставное, околосуставное, в область энтезисов) введение глюкокортикостероидных гормонов (дексаметазон, дипроспан). При периферической форме заболевания (с поражением в первую очередь суставов конечностей) эффективно использование сульфасалазина. Однако данный базисный препарат практически не влияет на прогрессирование поражения позвоночного столба.
- Генно-инженерные биологические препараты. Если при тяжелом течении болезни не удается подавить активность вышеназванными средствами, показано назначение биологических (генно-инженерных) препаратов — ингибиторов ФНОα (инфликсимаб, этанерцепт, адалимумаб, голимумаб, цертолизумаб пэгол) или ингибиторов интерлейкина 17 (секукинумаб). Данные лекарственные средства показали высокую эффективность и значительное улучшение прогноза при анкилозирующем спондилите.
Немедикаментозные методы лечения
Особое значение при болезни Бехтерева имеют немедикаментозные методы лечения — физиотерапевтическое лечение, лечебная физическая культура, экстракорпоральная гемокоррекция, реабилитационные мероприятия. На тяжелых стадиях заболевания возможно рассмотрение вопроса о хирургическом лечении.
Важным аспектом лечения является своевременная коррекция сердечно-сосудистых факторов риска (курение, гипертония, повышенный холестерин), а также профилактика остеопороза (препараты кальция и витамина Д).
Рекомендован массаж, рефлексотерапия и магнитотерапия только при отсутствии воспалительной активности. Пациентам с болезнью Бехтерева также назначаются азотные, сероводородные и радоновые ванны.
Инновационные методы терапии
- Внутритканевая электростимуляция (ВТЭС). Используются импульсы низкочастотного тока. Стимулирует самовосстановление пораженных тканей, улучшается кровоснабжение, уходят боли.
- Ударно-волновая терапия (УВТ). Применяется для предотвращения кальцификации тканей и фиброзирования. Улучшается микроциркуляция крови, усиливаются регенерирующие процессы, восстанавливаются функции связок и мышц.
- Фотодинамическая терапия. С помощью светового излучения запускаются биохимические реакции. Снижается боль и отечность, восстанавливаются двигательные функции.
Организация спального места
Пациенты с болезнью Бехтерева должны спать только на ровной твердой поверхности без подушки для предотвращения развития позы гордеца или просителя.
Прогноз
Полностью излечиться от болезни Бехтерева невозможно. Но при соблюдении врачебных рекомендаций и грамотно подобранной терапии прогрессирование патологического процесса можно остановить. Пациенты должны постоянно наблюдаться у врача и проходить лечение в стационарных условиях в период обострения.
Профилактика и диета
Здоровый образ жизни может положительно повлиять на течение заболевания. Для пациентов с болезнью Бехтерева важны регулярные физические упражнения.
- сохранить подвижность;
- снизить лишний вес;
- укрепить мышцы;
- улучшить кровообращение и дыхательную функцию.
Рекомендованные врачом упражнения, следует регулярно выполнять дома. Виды спорта выбираются в зависимости от того, насколько далеко продвинулось состояние. При ревматических заболеваниях благоприятны легкие виды спорта, которые не сильно напрягают суставы и позвоночник, такие как плавание, езда на велосипеде или пешие прогулки.
Правильное питание играет важную роль во многих ревматических заболеваниях. Вспышки заболеваний и дискомфорт при болезни Бехтерева можно облегчить с помощью соответствующей диеты. В число запрещенных продуктов входят животные жиры (жирное мясо, колбасы, сало, яичные желтки).
Людям с болезнью Бехтерева следует по возможности воздерживаться от курения.
Употребление никотина подавляет действие лекарств, но самое главное, что курение даже у совершенно здоровых пациентов вызывает деструкцию хрящевой ткани, снижение минеральной плотности кости. Курящим пациентам часто требуются более высокие дозы препаратов.
Что можно употреблять в пищу:
- рыбу (сельдь, лосось, форель);
- молочные продукты;
- фрукты и овощи.
Свежие овощи и фрукты содержат витамины и микроэлементы, обладающие антиоксидантным действием. Они могут улавливать радикалы кислорода, участвующие в воспалительных процессах в организме.
Статистика и этиология заболевания
Анкилозирующий спондилит является одной из наиболее распространенных форм спондилоартропатий. Во многих случаях заболевание имеет легкие симптомы, что значительно затрудняет диагностику и делает невозможным соответствующую статистику.
Ранее считалось, что болезнь Бехтерева встречается у мужчин в 3 раза чаще, чем у женщин. Эта ошибка связана с более легкими симптомами у женщин, чем у мужчин, что касается окостенения или затвердевания позвоночника. Первые симптомы обычно появляются в возрасте от 20 до 25 лет и только в 5% случаев после 40 лет.
Начало заболевания тесно связано с HLA-B27, антигеном, который играет важную роль в функции иммунной системы. По этой причине предполагается, что это наследственная патология.
Наблюдение
Ревматолог и ортопед следят за состоянием пациента на протяжении всего лечения. Для контроля эффективности проводимой терапии врач выполняет регулярную диагностику с применением оборудования последнего поколения. При необходимости лечение корректируется.
Почему мы
- Врачи. Прием ведет высококвалифицированный врач-ревматолог с большим опытом работы в России и за рубежом.
- Безопасность. Лучевая диагностика на передовых цифровых системах Philips позволяет получить высокоточные изображения позвоночника по всей длине при минимальном рентгеновском облучении или без него (МРТ).
- Комплексный подход. Лечение болезни Бехтерева проводится при тесном сотрудничестве между разными специалистами нашего медицинского центра (ревматологами, ортопедами, спинальными хирургами, зарубежными консультантами).
- Инновации. Возможность эффективного лечения тяжелых форм заболевания новейшими генно-инженерными биологическими препаратами, методами экстракорпоральной гемокоррекции.
- Индивидуальный подход Специалисты составляют индивидуальный план лечения для каждого пациента, соответствующий активности заболевания, и осуществляют постоянное наблюдение, своевременно корректируя терапию.
- Эффективность. Быстрое купирование болей в спине, сохранение подвижности позвоночника, предупреждение развития тяжелых инвалидизирующих осложнений.
Почему хондропротекторы реально помогают?
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Цены на услуги ревматолога
- Стандартные консультации
- Прием (осмотр, консультация) врача-ревматолога первичный 3 900 руб.
- Прием (осмотр, консультация) врача-ревматолога повторный 3 600 руб.
- Консультации экспертов
- Прием (осмотр, консультация) врача-ревматолога Бородина О.О. 7 000 руб.
- Телеконсультации
- Удаленная консультация врача-ревматолога первичная 2 500 руб.
- Удаленная консультация врача-ревматолога повторная 2 500 руб.
- Помощь на дому
- Прием (осмотр, консультация) врача-терапевта с выездом на дом в пределах МКАД 10 500 руб.
Внимание! Цены на сайте могут отличаться.
Пожалуйста, уточняйте актуальную стоимость у администраторов по телефону.
Наши специалисты:

БородинОлег Олегович Врач-ревматолог
Прием пациентов с 16 лет
Стоимость приема: 7000 ₽
ЗАПИСАТЬСЯ НА ПРИЁМ ОБРАТНЫЙ ЗВОНОК
Обслуживание на двух языках: русский, английский.
Оставьте свой номер телефона, и мы обязательно перезвоним вам.
СИСТЕМНЫЕ ЗАБОЛЕВАНИЯ СОЕДИНИТЕЛЬНОЙ ТКАНИ (РЕВМАТИЧЕСКИЕ БОЛЕЗНИ)
БОЛЕЗНЬ БЕХТЕРЕВА
Болезнь Бехтерева (синонимы: болезнь Штрюмпелля—Бехтерева—Мари, анкилозирующий спондилоартрит, ревматоидный спондилит) — хроническое ревматическое заболевание с поражением преимущественно суставно-связочного аппарата позвоночника, ведущим к его неподвижности; возможно вовлечение в процесс периферических суставов и внутренних органов.
Этиология и патогенез. Определенное значение в развитии болезни придается инфекционно-аллергическому фактору, травме позвоночника и главное — наследственности: болеют чаще мужчины, у которых в 80—100% случаев выявляется антиген гистосовместимости HLA-В27. Предполагают возможность ауто-иммунизации, так как антиген HLA-В27, встречающийся почти постоянно у больных анкилозирующим спондилоартритом, сцеплен с геном слабого иммунного ответа. Этим объясняют возможность неполноценной и извращённой иммунной реакции при воздействии бактериальных и вирусных агентов, что определяет развитие хронического иммунного воспаления в позвоночнике с остеопластической трансформацией его тканей. Неполноценным и извращенным иммунным ответом объясняют также развитие хронического воспаления и склероза во внутренних органах.
Патологическая анатомия. При анкилозирующем спондилоартрите возникают деструктивно-воспалительные изменения в тканях мелких суставов позвоночника, которые мало отличаются от изменений при ревматоидном артрите. В результате длительно текущего воспаления разрушаются суставные хрящи, появляются анкилозы мелких суставов. Соединительная ткань, заполняющая полость суставов, подвергается метаплазии в костную, развиваются костные анкилозы суставов, подвижность их ограничивается. Такой же процесс с образованием кости развивается в межпозвоночных дисках, что ведёт к полной неподвижности позвоночного столба. Нарушаются функции сердца и лёгких, иногда развивается легочная гипертензия. Поражаются и внутренние органы: в аорте, сердце, лёгких наблюдаются хроническое воспаление и очаговый склероз; развивается амилоидоз с преимущественным поражением почек.
СИСТЕМНАЯ КРАСНАЯ ВОЛЧАНКА
Системная красная волчанка (lupus erythematosus, болезнь Либмана—Сакса) — острое или хроническое системное заболевание соединительной ткани с выраженной ауто-иммунизацией и преимущественным поражением кожи, сосудов и почек. Системная красная волчанка (СКВ) — болезнь молодых женщин, составляющих до 90% заболевших. Однако возможно заболевание у детей и пожилых женщин, редко у мужчин.

Рис. 175. Системная красная волчанка. Вирусоподобные включения в эндотелии капилляра почечного клубочка (электронно-микроскопическое исследование биоптата почки). × 15 ООО.
Этиология. Накопилось достаточно фактов в пользу вирусной этиологии СКВ. В эндотелиальных клетках (рис. 175), лимфоцитах и тромбоцитах крови больных СКВ при электронно-микроскопическом исследовании обнаружены вирусоподобные включения. У больных СКВ и их родственников выявлены лимфоцитотоксические антитела, являющиеся маркерами персистирующей вирусной инфекций, и антитела к двухспиральной (вирусной) РНК. Кроме того, при СКВ находят в высоких титрах циркулирующие антитела к вирусам кори, краснухи, парагриппа и другим РНК-содержащим вирусам из группы парамиксовирусов. Однако не исключают, что вирусная инфекция при СКВ развивается вторично на фоне клеточного иммунодефицита. Большое значение имеет наследственное предрасположение.
Патогенез. Развитие болезни связывают с нарушением регуляции гуморального и клеточного иммунитета, снижением Т-клеточного контроля за счет поражения Т-лимфоцитов вирусом. Клинико-лабораторные и иммуноморфологические исследования показывают, что при СКВ имеет место сенсибилизация организма компонентами клеточных ядер (ДНК). В пусковом механизме иммунных нарушений играют роль не только вирусы, но и инсоляция, наследственные факторы. Гуморальные иммунные реакции связаны с наличием в плазме крови широкого спектра аутоантител к различным компонентам ядра и цитоплазмы (к ДНК, РНК, гистонам, нуклеопротеидам), эритроцитам, лимфоцитам, тромбоцитам, но преимущественно к нативной ДНК. В крови появляется большое количество иммунных комплексов, которые вызывают в тканях воспаление и фибриноидный некроз (проявления гиперчувствительности немедленного типа).
Патогенное действие клеточных иммунных реакций (гиперчувствительности замедленного типа) представлено лимфомакрофагальными инфильтратами, разрушающими тканевые элементы. Под влиянием лечения СКВ принимает более медленное и доброкачественное течение.
Патологическая анатомия. Изменения при СКВ отличаются большим разнообразием. Заболевание носит выраженный генерализованный характер, отсюда необычайный клинический и морфологический его полиморфизм, создающий большие трудности в диагностике. Изменения, которые обнаруживают при вскрытии умершего, не имеют каких-либо характерных признаков. Патолого-анатомический диагноз обычно устанавливается по совокупности морфологических признаков, а также данных клинического обследования. Однако микроскопическая картина позволяет выяснить признаки, характерные для этого заболевания. Наиболее яркие изменения при СКВ развиваются в рыхлой соединительной ткани (подкожной, околосуставной, межмышечной), в стенках сосудов микроциркуляторного русла, в сердце, почках и органах иммунокомпетентной системы.

Рис. 176. Фибриноидный некроз мелкой артерии при системной красной волчанке.
Разнообразные тканевые и клеточные изменения можно разбить на 5 групп. К первой группе относятся острые некротические и дистрофические изменения соединительной ткани. Наблюдаются все стадии прогрессирующей дезорганизации соединительной ткани, фибриноидные изменения и некроз стенок мелких кровеносных сосудов (рис. 176), особенно микроциркуляторного русла. Фибриноид при СКВ имеет свои особенности: в нем содержится большое количество распавшегося ядерного белка и глыбок хроматина.
Вторая группа тканевых изменений при СКВ представлена подострым межуточным воспалением всех органов, включая нервную систему, с вовлечением в процесс сосудов микроциркуляторного русла (капилляриты, артериолиты, венулиты). Среди клеток воспалительного инфильтрата преобладают лимфоциты, макрофаги, плазматические клетки. Воспалительный процесс разной интенсивности возникает и в серозных оболочках (полисерозит).
Четвертая группа представлена изменениями иммунокомпетентной системы. В костном мозге, лимфатических узлах, селезенке обнаруживаются очаговые скопления лимфоцитов и плазматических клеток, продуцирующих иммуноглобулины. Встречается гиперплазия вилочковой железы с лимфоидными фолликулами. Отмечается повышенная фагоцитарная активность макрофагов. В селезенке и лимфатических узлах появляются белковые преципитаты, возникающие в результате диспротеиноза.

Рис. 178. Волчаночная клетка (показана стрелкой).
К пятой группе изменений относится ядерная патология, наблюдаемая в клетках всех органов и тканей, но главным образом в лимфатических узлах. Конфигурация ядер сохраняется, но они постепенно теряют ДНК и при окраске ядерными красителями становятся бледными. При гибели клетки ядро определяется в виде светло окрашенного ядерными красителями тела, в дальнейшем оно распадается на глыбки. Такие ядра называют гематоксилиновыми тельцами, которые считают специфичными для СКВ. В связи с появлением антиядерных антител (волчаночный фактор) наблюдается еще один иммунопатологический феномен, характерный для СКВ. Он состоит в том, что нейтрофилы и макрофаги фагоцитируют клетки с поврежденными ядрами и образуют так называемые волчаночные клетки (рис. 178). Обнаружение их в крови является одним из достоверных признаков СКВ. Эти клетки могут появляться в костном мозге, селезёнке, лимфатических узлах, стенке сосудов.
Все пять групп тканевых и клеточных изменений при СКВ обычно обнаруживаются в разных сочетаниях, но выраженность их может быть разной в зависимости от остроты и длительности течения болезни.
Висцеральные проявления системной красной волчанки различны. Сердце при СКВ поражается в 1/3 случаев; изменения могут наблюдаться во всех его слоях — эндокарде, миокарде, перикарде. У части больных развивается абактериальный бородавчатый эндокардит, названный по имени описавших его авторов эндокардитом Либмана и Сакса.

Рис. 179. Почка при волчаночном нефрите.
Как уже говорилось, сосуды разного калибра подвергаются значительным изменениям, особенно сосуды микроциркуляторного русла — возникают артериолиты, капилляриты и венулиты. В стенке аорты в связи с поражением её микрососудов появляются вторичные изменения в виде эластолиза и мелких рубчиков в средней оболочке. В разных органах васкулиты вызывают вторичные изменения — дистрофию паренхиматозных элементов, некроз.

Рис. 180. Волчаночный нефрит. а — кариорексис, гиалиновые тромбы (гистологическая картина); б — субэпителиальные и мезангиальные иммунные комплексы (ИК), деструкция подоцита (Пд). БМ — базальная мембрана, МезК—мезангиальная клетка. × 10 000.
Почки часто поражаются при СКВ. Возникает два варианта гломерулонефрита: один с характерными морфологическими признаками — волчаночный нефрит, другой — без этих признаков, имеющий обычную картину гломеруло-нефрита (см. Болезни почек). При волчаночном нефрите почки увеличены, пестрые, с участками кровоизлияний (рис. 179). При микроскопическом исследовании волчаночный нефрит характеризуется наличием патологических изменений в ядрах (гематоксилиновые тельца), утолщением капиллярных мембран клубочков, принимающих вид проволочных петель, появлением гиалиновых тромбов и очагов фибриноидного некроза с фиксацией в них иммунных комплексов (рис. 180). В исходе волчаночного нефрита может возникать сморщивание почек с последующим развитием уремии.
Суставы вовлекаются в патологический процесс, однако изменения не достигают большой степени и редко сопровождаются деформацией (в таких случаях заболевание приобретает большое сходство с ревматоидным артритом). Гистологически в синовиальной оболочке выявляется клеточный инфильтрат, состоящий из макрофагов и плазматических клеток, встречаются склерозированные ворсинки, развиваются васкулиты. В околосуставной ткани наблюдаются участки мукоидного и фибриноидного набухания и поля склероза.
На коже боковых поверхностей лица симметрично появляются красные, слегка шелушащиеся участки, соединенные узкой красного цвета полосой на переносице (фигура бабочки). При обострении и прогрессировании болезни появляются высыпания и на других участках тела. С течением времени пятна приобретают коричневатый оттенок. При гистологическом исследовании в собственно коже в острых случаях видны отек и капилляриты, в артериолах наблюдаются фибриноидные изменения, вплоть до некроза. При затихании процесса в стенке сосудов и вокруг них появляются лимфоциты и макрофаги. Развиваются склероз, гиперкератоз, атрофия потовых и сальных желёз, что ведёт к облысению.
Смерть больных наступает чаще всего от почечной недостаточности или инфекции (сепсис, туберкулез).
СИСТЕМНАЯ СКЛЕРОДЕРМИЯ
Системная склеродермия (системный прогрессирующий склероз) — хроническое заболевание с преимущественным поражением соединительной ткани кожи и висцеральными проявлениями.
Этиология и патогенез. Предполагают, что основное значение в развитии заболевания имеет нарушение синтеза коллагена (аномальный неофибриллогенез), что показано при культивировании кожи больных системной склеродермией. Продукция несовершенного коллагена вызывает усиленный его распад и развитие фиброза. Не исключается роль вирусной инфекции (РНК-содержащий вирус) и генетических факторов. В патогенезе определенную роль могут играть аутоиммунные нарушения.

Рис. 181. Рубцовое поле в миокарде при системной склеродермии.
Осложнением у больных склеродермией наиболее часто является недостаточность тех органов и систем, в которых наиболее выражены склеротические изменения.
УЗЕЛКОВЫЙ ПЕРИАРТЕРИИТ
ДЕРМАТОМИОЗИТ
Дерматомиозит — ревматическое заболевание, главным и ведущим клинико-морфологическим проявлением которого является системное поражение поперечнополосатой, в меньшей степени гладкой, мускулатуры и кожи. Наблюдаются случаи заболевания без поражения кожи, тогда его обозначают как полио-миозит. Дерматомиозит и полиомиозит встречаются в любом возрасте, преимущественно у женщин.
Этиология и патогенез. Предполагается вирусная природа заболевания. Косвенным подтверждением этого служит обнаружение у больных в цитоплазме эндотелио- и миоцитов тубулярных структур, сходных с парамиксовирусами. Показано значение генетической предрасположенности, описаны случаи семейного дерматомиозита. Развитие болезни связано, вероятнее всего, с нарушениями иммунологического гомеостаза и аутоиммунизацией. Пусковым механизмом является, видимо, вирусная инфекция. Очевидна связь дерматомиозита с опухолями, при этом опухолевые антигены могут быть перекрестно реагирующими с антигенами мышц, что усугубляет аутоиммунизацию. Отмечено улучшение состояния больных после удаления опухоли.

Рис. 182. Дерматомиозит. Дистрофические изменения мышечных волокон, клеточная инфильтрация межуточной ткани.
Патологическая анатомия. Наиболее часто изменения развиваются в скелетной мускулатуре, вмышцах глотки, гортани, диафрагмы, глазных мышцах. Мышцы становятся бледно-жёлтыми, отечными. В подкожной клетчатке, мышцах появляются очаги кальциноза. При микроскопическом исследовании постоянно обнаруживаются дистрофические изменения мышечных волокон, в них исчезает поперечная исчерченность, уменьшается содержание гликогена, резко понижается активность ряда ферментов. Многие мышечные волокна некротизированы, и в очагах некроза видно выпадение извести в виде мелких зерен. В соединительнотканной строме мышц, которая вовлекается в процесс вторично, развиваются отек и воспалительная реакция. В инфильтрате преобладают лимфоциты, макрофаги и плазматические клетки (рис. 182). Скопления лимфоцитов и макрофагов особенно выражены по ходу микрососудов, со стороны эндотелия капилляров отмечаются пролиферация и десквамация, вплоть до полного закрытия просвета.
Изменения внутренних органов при дерматомиозите постоянны. Они носят воспалительный, дистрофический или склеротический характер и наиболее часто наблюдаются в сердце, лёгких, желудочно-кишечном тракте.
Наиболее опасна пневмония, которая в детском возрасте часто является причиной гибели больного.
Лимфатические узлы и селезёнка обычно увеличены, с явлениями гиперплазии лимфоидной ткани и плазмоклеточной трансформацией.
Клинико-морфологические формы. Выделяют первичную (идиопатическую) и вторичную (опухолевую) формы дерматомиозита, морфологические проявления которых идентичны. Каждая из этих форм может иметь острое, подострое, непрерывно-рецидивирующее и хроническое течение.
Первичная форма обычно встречается у детей, вторичная — у взрослых.
Из опухолей, при которых развивается дерматомиозит, наиболее часто отмечается рак (яичников, молочной железы, лёгкого, желудка, кишечника). Нередко дерматомиозит служит первым проявлением опухоли.
Анкилозирующий спондилит (АС) – хроническое воспалительное заболевание позвоночника (спондилит) и крестцово-подвздошных суставов (сакроилеит), а также периферических суставов (артрит), энтезисов (энтезит), в ряде случаев глаз (увеит) и корня аорты (аортит), которым заболевают, как правило, до 40 лет и при котором более чем в 90% случаев выявляется генетический маркер HLA-B27 [1,7].

Рисунок 1. Анкилозированный позвоночник.

Рисунок 2. Буклет американского врача Д. Теккера. Он описал клинический случай больного Леонарда Траска с деформацией позвоночника, клинической картиной, сходной с АС. В 1833 году, Траск упал с лошади, что усугубило состояние и привело к тяжелой деформации.
Ш.Ф. Эрдес приводит следующие названия, которые носил АС в течение своей истории:
- болезнь Бехтерева;
- анкилозирующий спондилит;
- анкилозирующий спондилоартрит;
- болезнь Мари-Штрюмпеля;
- болезнь Штрюмпелля-Бехтерева-Мари;
- chronic ankylosing inflammation of the vertebral column (Strümpell, 1897);
- pelvospondylitisossificans (Romanus,1951);
- rheumatoid ossifying pelvispondylitis;
- rheumatoid spondylitis (ARA 1941);
- bamboo spine;
- poker back;
- spondylitis ankylopoetica (Fraenlel, 1904);
- spondylitis deformans (Goldwaite, 1899);
- atrophic spondylitis;
- spondylarthritis ankylopoetica;
- ankylosing spondyloarthritis;
- atrophic ligamentous spondylitis;
- ossifying ligamentous spondylitis (Knaggs, 1924);
- rhizomelic spondylosis (Marie, 1898);
- spondylitis rhizomelique;
- syndesmophite ossificante (Simmonds, 1931);
- ankylosing spondylitis (Tichy, 1961; ARA,1963) .

Рисунок 3. Критерии аксиального спондилоартрита, предложенные экспертами ASAS.
Распространенность АС широко варьирует: от 0.1% до 1.4% (Норвегия). Ни при одной из ревматических болезней нет такого четкого сцепления с антигеном гистосовместимости, как при АС: у 90-95% больных обнаруживают HLA-B27. Распространенность АС зависит от частоты носительства HLA-B27. HLA-B27 чаще встречается у населения северных стран. АС распространен в первую очередь среди молодых мужчин (15-30 лет), у женщин заболевание встречается реже, соотношение мужчин и женщин 2:1[3]. У 80 % пациентов первые симптомы проявляются в возрасте до 30 лет, а в возрасте старше 45 лет обнаруживаются впервые менее чем у 5% больных [5]. .
Близнецовые исследования подтверждают, что предрасположенность к AС почти полностью определяется генетически. Так, в двух исследованиях утверждается, что АС наследуется более чем в 90% случаев. Наследуемость клинических проявлений болезни также значима и включает в себя возраст первого появления симптомов (наследуемость 40%), активность заболевания, измеряемую с помощью широко используемых опросников BASDAI (Bath Ankylosing Spondylitis Disease Activity Index) и BASFI (Bath Ankylosing Spondylitis Functional Index) (наследуемость 51% и 76% соответственно), а также рентгенологическую тяжесть течения (наследуемость 62%). Ассоциация HLA-B27 с АС является одной из самых сильных известных в настоящее время генетических ассоциаций с общим заболеванием. Тем не менее, исследования в семьях предполагают, что менее 50% от общего генетического риска обусловлено изолированными мутациями HLA-B27 и вполне вероятно вовлечение в процесс нескольких других генов . У родственников первой степени родства риск возникновения АС в 5-16 раз больше, чем у HLA-B27-позитивных лиц в общей популяции, что лишний раз подтверждает существование других модифицирующих факторов риска АС, кроме HLA-B27. Наиболее вероятные модели заболевания предполагают, что гены-модификаторы эффекта HLA-B27 и определяют риск возникновения АС у его носителей. Исследования рисков повторного появления АС (у родственников заболевшего) показывают, что эту болезнь нельзя рассматривать как моногенную. Риск повторного проявления в семье болезни зависит от ее генетической модели. Частота моногенных заболеваний снижается примерно вдвое при каждом отдалении от пробанда по генеалогическому древу. Частота полигенных заболеваний снижается примерно на квадратный корень из исходной частоты при тех же условиях. АС, по-видимому, находится где-то между этими двумя моделями; HLA-B27 практически стопроцентно обуславливает наследование АС, но на его пенетрантность в значительной степени влияют другие гены . В выводах исследований семей с АС предполагается, что в возникновение его вовлекается умеренное количество генов со значительным эффектом; наиболее близкие модели предполагают, скорее всего, набор из пяти генов, однако другие подходящие модели говорят о диапазоне от 3 до 9 вовлеченных генов. Вполне вероятно, что в дополнение к главному HLA-B27 имеется небольшое количество генов с умеренным детерминирующим эффектом и большое количество генов с малым эффектом. Таким образом, крупные семьи с множественными случаями проявления болезни, типичными для заболеваний с моногенной этиологией, крайне редки при АС [5].
Главный комплекс гистосовместимости (MHC) в коротком плече 6 хромосомы тесно связан с АС . Хотя большая часть генетических ассоциаций этого локуса зависит от ассоциации АС с HLA-B27, взаимодействия, очевидно, гораздо более сложны.
- Подтипы HLA-B27 и B27. Примерно 8% европейцев являются носителями HLA-B27, по сравнению, например, с частотой встречаемости его примерно в 5% у китайцев. HLA-B27-носительство более распространено у северных европейцев и редко встречается у африканцев и австралийских аборигенов. Распространенность АС в целом соответствует распространенности HLA-B27 в популяции. В большинстве исследований от 80% до 95% больных АС являются носителями HLA-B27. Несмотря на это, лишь у немногих из носителей HLA-B27 развивается АС. Таким образом, скрининг на носительство HLA-B27 в популяции не представляет ценности, но у пациентов с болями в спине является полезным компонентом диагностического процесса. Существуют убедительные доказательства в конкретных группах населения, что различные подтипы HLA-B27 имеют разные по силе связи с возникновением АС. Сейчас насчитывается до 45 подтипов HLA-B27. Быстрое увеличение числа подтипов, происходящее в течение последних 5 лет, связано с расширением использования HLA-типирования на основе анализа ДНК. В большинстве случаев описанные подтипы встречались лишь у некоторых непораженных индивидуумов, и, следовательно, невозможно сказать, являются ли они связанными с АС. Тем не менее, некоторые подтипы достаточно распространены, что относительно можно сопоставить с их связью с АС. Сообщается, что АС (не только недифференцированный спондилоартрит) возникает при наличии следующих подтипов: B * 2701, * 2702, * 2703, * 2704, * 2705, * 2706, * 2707, * 2708, * 2710, * 2714, * 2715, и * 2719.
- Другие гены комплекса гистосовместимости. МНС локализован в 6 хромосоме (6p21.3), содержит около 220 генов, многие из которых выполняют иммунорегулирующие функции. Существуют убедительные доказательства того, что МНС содержит несколько других, не относящихся к HLA-B27 генов, детерминирующих восприимчивость к болезни, в том числе HLA-B60 (аллель HLA-B), а также не-HLA-B гены. Ассоциация HLA-B60 с АС гораздо слабее, чем ассоциация HLA-B27; отношение шансов для него составляет 3,6. Так что неизвестно, является ли HLA-B60 геном, вызывающим заболевание, или же маркером МНС-гаплотипа, несущего другие болезнетворные гены. Ассоциация гена HLA-B60 с болезнью хорошо известна среди HLA-B27-положительных пациентов, а также есть данные, демонстрирующие его роль в случаях HLA-B27-негативного АС [5] .
На сегодняшний день определены два гена, которые не входят в МНС, но связаны с АС – IL23R и ERAP1. Эти данные оказывают заметное влияние на исследования этиопатогенеза АС. Со средней или низкой долей достоверности сообщают о нескольких других, не принадлежащих ГКГ генах, ассоциированных с АС, в том числе генах комплекса интерлейкина (ИЛ)-1, гене CYP2D6 цитохрома Р450 и генах клеточных рецепторов KIR (Killer cell Immunoglobulin-like Receptor - иммуноглобулиноподобные рецепторы клеток-киллеров) натуральных киллеров (НK) .
Существует несколько гипотез о роли HLA-B27 в патогенезе АС на молекулярном уровне (таблица 1):
Таблица 1. Роль HLA-B27 в патогенезе АС
- Наличие артритогенных пептидов. HLA-B27 может обладать способностью связывать уникальные антигенные пептиды, приводя к CD8+ цитотоксическим Т-клеточным реакциям в ответ на собственные или бактериальные пептидные последовательности . Последующая цитолитическая реакция приводит к повреждению тканей и возникновению диффузного воспаления. В отличие от большинства других молекул МНС I класса, для пептидов с аргинином в положении P2 существует ограничение связывания с HLA-B27. Одиночные аминокислотные замены аспартата в аллели B*2705 на гистидин в аллели B*2709 приводят к потере ассоциации с АС. Таким образом, корреляция с АС может быть результатом разнообразия спектра связывания с пептидами аллотипа B*2705 .
- Абберантные поверхностные тяжелые цепи Хотя наличие артритогенных белков может играть роль в патогенезе АС, это не единственный патогенетический механизм, с помощью которого АС-ассоциированные HLA-B27 подтипы активируют заболевание. Опосредованное Т-клетками развитие колита и артрита у трансгенных крыс с HLA-B27 неизменно связано с истощением CD8+ Т-клеток, что вызывает вопрос об активации других аутоиммунных путей при данном заболевании. Аномальное формирование молекул HLA-B27 может привести к необычным конформациям в дальнейшем, и эти нетрадиционные формы могут вызвать патогенную аутоиммунную активность .
- Нарушенный фолдинг белка Неправильно свёрнутые молекулы белка всегда расщепляются в ходе процесса их ЭР-ассоциированной деградации (ЭРАД). Если потенциал клеток к процессированию неправильно свёрнутых белков посредством ЭРАД превышен, то такие белки могут осаждаться в качестве внутри- или внеклеточных агрегатов. Эти агрегаты зачастую токсичны и могут вызывать неспецифические воспалительные реакции посредством мононуклеарных клеток. Было показано, что полипептидная последовательность HLA-B*2705 подвергается более медленному фолдингу, а также проявляет большую склонность к цитозольному накоплению, чем не ассоциированные с болезнью типы HLA . Повышенная внутриклеточная выживаемость микробов.
- Повышенная внутриклеточная выживаемость микробов может также играть роль в патогенезе АС. Аномальная активация или модуляция иммунной системы может произойти из-за неэффективной пептидной нагрузки на HLA-B27, что приводит к чрезмерной вирусной или бактериальной внутриклеточной пролиферации и задержке выведения антигенов . Существующие данные слишком противоречивы, чтобы поддержать или опровергнуть это утверждение .
- Физикальные методы диагностики. Оценивают состояние позвоночника, суставов, энтезисов. Обращают внимание на осанку, изгибы позвоночника. Измеряют объем движений.
- Лабораторные методы диагностики
- Увеличение СОЭ и СРП наблюдается не у всех пациентов .
- При высокой активности заболевания увеличивается концентрация IgA.
- Возможна умеренная нормохромная анемия.
- Ревматоидный фактор не обнаруживается.
- Определение HLA-B27 имеет значение для ранней диагностики АС у молодых мужчин с типичными клиническими, но недостаточно информативными рентгенологическими признаками сакроилеита .
Клиническая классификация включает в себя классификацию по стадиям, активности, внеаксиальным и внескелетным проявлениям, наличию осложнений, по функциональным классам . Стадии АС: 1-ая стадия – дорентгенологическая. Нет достоверных рентгенологических изменений ни в сакроилеальных суставах (сакроилеит двусторонний второй стадии и выше или односторонний третьей стадии и выше по Келлгрену), ни в позвоночнике (синдесмофиты), однако имеется достоверный сакроилеит (СИ) по данным МРТ. 2-ая стадия – развернутая. На рентгенограмме определяется достоверный СИ (двусторонний второй стадии и выше или односторонний третьей стадии и выше по Келлгрену), но отсутствуют четкие структурные изменения в позвоночнике в виде синдесмофитов. 3-я стадия – поздняя. На рентгенограмме определяются достоверный СИ и четкие структурные изменения в позвоночнике (сакроилеит + синдесмофиты) . Функциональные классы АС: 1 – полностью сохранены самообслуживание, непрофессиональная и профессиональная деятельности. 2 - самообслуживание и профессиональная деятельность сохранены, ограничена непрофессиональная деятельность. 3 - сохранено самообслуживание, ограничены непрофессиональная и профессиональная деятельности. 4 - ограничены самообслуживание, непрофессиональная и профессиональная деятельности .
- Купирования и уменьшения боли;
- Уменьшения скованности и утомляемости;
- Улучшения/стабилизации функциональных возможностей .
АС сопровождается ухудшением качества жизни пациентов и утратой трудоспособности. Cлучаи временной и стойкой утраты трудоспособности среди больных АС регистрируются чаще, чем в целом в популяции. Считается, что для прогноза функциональной недостаточности имеют значение быстрота развития клинико-рентгенологических изменений позвоночного столба и степень их выраженности в течение первых 10 лет болезни, характер проводившейся терапии, ее переносимость и результаты . Факторами неблагоприятного прогноза являются такие клинические параметры, которые утяжеляют течение болезни, ускоряют инвалидизацию или значительно сокращают продолжительность жизни . Факторы неблагоприятного прогноза: - развитие болезни в детском возрасте; - ранние кокситы; - системные проявления – поражение аорты, глаз, проводящей системы сердца, амилоидоз; - неэффективность НПВС; - нарушение функции позвоночника и выраженные рентгенологические изменения в первые годы болезни. Автор: Даша Кокина Изображения: Даша Кокина Редакция: Юля Белова, Диана Мавлютова, Азат Муртазин, Алексей Дорохов, Deepest Depths
Читайте также:

