Болезнь лайма анализы инвитро
Обновлено: 24.04.2024
Исследование предназначено для качественного определения антител к антигенам боррелий в сыворотке крови человека для диагностики клещевого боррелиоза (болезни Лайма) и ассоциированных заболеваний: хронической мигрирующей эритемы, доброкачественного кожного лимфаденоза, атрофического хронического акродерматита, артрита, кардита, лимфоцитарного менингорадикулоневрита, нейроборрелиоза. Первыми в крови появляются иммуноглобулины M (IgM). Они выявляются через 2-3 недели после укуса клеща, достигая максимума через 6 недель, затем их уровень постепенно снижается в течение нескольких месяцев и даже лет. Исследование антител IgM оптимально проводить для диагностики недавнего заражения (в течение 1-2 месяцев после первых симптомов).
Синонимы русские
Антитела класса IgM к Borrelia burgdorferi (вестерн-блот), иммуноглобулины класса M к возбудителю боррелиоза (болезни Лайма, клещевого боррелиоза, лайм-боррелиоза).
Синонимы английские
Lyme Disease Antibody (IgM), Western Blot.
Метод исследования
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
- Не курить в течение 30 минут до исследования.
Общая информация об исследовании
Тест выявляет антитела к Borrelia burgdorferi. Эта бактерия относится к группе спирохет и вызывает у человека клещевой боррелиоз (болезнь Лайма).
Человек заражается, если его укусил клещ, который сам был инфицирован B. burgdorferi. Иксодовые клещи, переносчики боррелиоза, – это самая распространенная группа клещей, в умеренном поясе Северного полушария они встречаются повсеместно. Чаще всего заражение людей происходит в период активности клещей – весной и летом.
Инкубационный период боррелиоза составляет несколько недель. На ранних стадиях могут наблюдаться следующие симптомы: усталость, озноб, головные боли. Также при боррелиозе иногда возникает характерная сыпь – мигрирующая эритема (кольцевидное покраснение кожи, которое постепенно расширяется). Если болезнь не лечить, то могут возникнуть серьезные проблемы: боль в суставах, менингит, онемение конечностей, паралич лицевого нерва, расстройства памяти и (в редких случаях) поражения глаз и сердца. Лечение болезни, как правило, эффективно.
При инфицировании лимфоциты человека начинают вырабатывать антитела – специальные белки (иммуноглобулины), которые должны нейтрализовать бактерии. Иммуноглобулины M (IgM) появляются в крови первыми, через несколько дней после заражения. Однако выявить их удается обычно на более поздних сроках (через 2-3 недели). Примерно через 6 недель концентрация IgM достигает максимума и затем постепенно уменьшается (в течение нескольких месяцев и даже лет).
Антитела другого типа – иммуноглобулины G (IgG) – появляются обычно немного позже и сохраняются в крови дольше. Однако и IgG, и IgM могут присутствовать у человека, который уже выздоровел.
Таким образом, антитела IgM лучше всего подходят для диагностики недавнего заражения (тест на них имеет смысл в течение 1-2 месяцев после первых симптомов).
Анализ на антитела рекомендуется проводить в два этапа. Первый шаг – это определение титра антител IgM и IgG (обычно с помощью ИФА). Второй шаг – белковый иммуноблот (вестерн-блотинг).
Если с помощью ИФА получен отрицательный результат, то его не проверяют, считая достоверным. Если же результат ИФА был положительный или неточный, то тест проводят еще и с помощью иммуноблота. Иммуноблот более специфичен, чем ИФА, и позволяет отсечь некоторые ложноположительные результаты. Исследование обладает высокой специфичностью (98 %) и чувствительностью (95 %), является более точным по сравнению с ИФА, при тестировании используется рекомбинантный высокоиммуногенный белок VlsE, выделенный из Borrelia burgdorferi, обладающий наибольшей чувствительностью по сравнению с другими антигенами для выявления IgG.
При проведении иммуноблота выявляются антитела к нескольким разным белкам B. burgdorferi. Результат этого теста – качественный, то есть он должен быть однозначным: либо антитела есть, либо их нет. Однако распространена ситуация, когда некоторые белки связались с антителами, а некоторые нет. В таком случае интерпретация результатов исследования зависит от того, какую именно тест-систему используют в диагностической лаборатории. Дело в том, что набор белков для иммуноблота может быть разным. Поэтому каждая фирма-производитель предлагает свои критерии оценки (например, результат считается положительным, если 2 из 3 важнейших белков связались с антителами). Поэтому интерпретацию результатов теста проводят сотрудники диагностической лаборатории, которые знают, какую именно методику использовать, и они же делают окончательный вывод, заражен ли пациент боррелиозом.
Для чего используется исследование?
- Чтобы проверить положительный результат ИФА (или др. серологических методов) для подтверждения диагноза "клещевой боррелиоз".
Когда назначается исследование?
- Когда первый тест (обычно ИФА) выявил антитела против B. burgdorferi;
- когда результаты первого теста (ИФА) были неоднозначные (например, титр антител был очень низким);
- при симптомах клещевого боррелиоза: мигрирующая эритема, повышенная температура, озноб, головная боль, тошнота, повышенная утомляемость, периодическая боль в суставах, костях и мышцах, менингит, паралич лицевого нерва, онемение конечностей, расстройства памяти, поражения глаз и сердца (в редких случаях);
- для оценки эффективности лечения клещевого боррелиоза.
* Перед анализом после укуса клеща должно пройти более 2 недель.
Важно! Необходимость исследования спинномозговой и суставной жидкостей определяется лечащим врачом; взятие биологического материала осуществляется в условиях стационара квалифицированным медицинским персоналом.
Определение ДНК патогенных для человека видов боррелий комплекса Borrelia burgdorferi sensu lato (Borrelia afzelii, Borrelia garinii, Borrelia burgdorferi sensu stricto), выделенной из спинномозговой жидкости методом полимеразной цепной реакции (ПЦР) с детекцией в режиме реального времени.
Заболевание системное, имеет три стадии: I стадия возникает через неделю после укуса клеща и длится от 3 до 33 дней. Для неё характерны лихорадка и мигрирующая эритема. Если терапию начинают на этой стадии, то дальнейшее развитие заболевания удаётся предотвратить.
При классической картине мигрирующей эритемы диагноз ставится по клиническим признакам, в остальных случаях его подтверждают лабораторными методами. Посев, выявление антигена возбудителя и гистологическое исследование кожи недостаточно чувствительны и специфичны, гистологическое исследование, кроме того, инвазивно. Поэтому диагноз подтверждают, в основном, серологическими методами (№ 243 Антитела класса IgG к Borrelia burgdorferi, № 244 Антитела класса IgM к Borrelia burgdorferi, № 1191 Боррелии, антитела класса IgM методом Вестерн-блота). Исследование возможности ПЦР-диагностики при боррелиозах сосредоточено, в основном, на тех стадиях инфекционного процесса, где серологический метод диагностики недостаточно информативен, прежде всего, в раннем периоде заболевания и нейроборрелиозе. ПЦР можно рассматривать как дополнительный метод диагностики боррелиозов, который в ряде случаев позволяет получить результат до формирования серологического ответа у обследуемого пациента. При этом отрицательный результат ПЦР не исключает заболевания, а положительный результат не свидетельствует однозначно о наличии активного инфекционного процесса, поскольку ПЦР выявляет ДНК как жизнеспособных, так и инактивированных боррелий.
- определяемый фрагмент − специфичный участок ДНК- комплекса Borrelia burgdorferi sensu lato;
- специфичность определения − 100%;
- чувствительность определения − 100 копий ДНК возбудителя в образце.
Необходимость исследования спинномозговой жидкости и других отделяемых определяется лечащим врачом и осуществляется в условиях стационара квалифицированным медицинским персоналом.С общими рекомендациями для подготовки к исследованиям можно ознакомиться здесь >>
- лабораторное подтверждение клинического диагноза Лайм-боррелиоза;
- ассоциированные с Borrelia заболевания: хроническая мигрирующая эритема, доброкачественная лимфоцитома кожи, атрофический акродерматит, артриты, миокардиты, перикардиты, лимфоцитарный менингорадикулоневрит, нейроборрелиоз;
- эпидемиологические исследования.
Интерпретация результатов исследований содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
Синонимы: Анализ крови на боррелии; Антитела IgG к боррелиозу или болезни Лайма; Антитела IgG к боррелии; IgG Антитела к возбудителю боррелиоза.
Боррелиоз, или болезнь Лайма – распространенная, переносимая клещами инфекция. Возбудитель – спирохета Borrelia burgdorferi, единственная из всех боррелий, патогенная для человека. Хозяевами являются многие позвоночные: собаки, овцы, птицы, коровы и лошади, но основной хозяин и переносчик – иксодовые клещи, у которых инфекция длится на протяжении всей жизни клеща. В России это Ixodes ricinus и I. persulcatus. Заболевание характерно для весенне-летнего периода.
Антитела класса IgG к Borrelia burgdorferi можно выявить через 1-3 недели после инфицирования, вслед за антителами класса IgM. Максимальное количество IgG синтезируется через 1,5-3 месяца после инфицирования. Антитела к Borrelia burgdorferi часто не определяются на ранней локализованной стадии заболевания или при рано назначенной антимикробной терапии. Таким образом, отрицательный результат серологических тестов на ранних стадиях инфекции не является подтверждением ее отсутствия и требует перепроверки в динамике через 2-4 недели. На диссеминированной и хронической стадиях специфические антитела к возбудителю определяют практически всегда. Антитела класса IgG циркулируют в крови длительный срок (от нескольких месяцев до нескольких лет) даже после успешной антимикробной терапии и излечения инфекции, поэтому по присутствию и титру антител об успехе лечения судить нельзя. Иммунитет против Borrelia burgdorferi не является стерильным. У переболевших людей возможно повторное заражение через несколько лет. Выявление антител к Borrelia burgdorferi не всегда сопровождается клиническими признаками болезни Лайма. По оценкам, специфичность ИФА определения антител к Borrelia burgdorferi в настоящее время достигает 95% (т. е. неспецифические реакции, перекрестное реагирование с антигенами других бактерий могут примерно в 5% случаев давать ложноположительные результаты). В сомнительных случаях для подтверждения результатов ИФА-тестов используют иммуноблот.
С какой целью определяют Антитела класса IgG к Borrelia burgdorferi
Специфические антитела к возбудителю боррелиоза (болезни Лайма, Lyme Disease) определяют для подтверждения текущей или перенесенной в прошлом инфекции.
Синонимы: Анализ крови на боррелии; Антитела IgМ к боррелиозу или болезни Лайма; Антитела IgМ к боррелии; IgМ антитела к возбудителю боррелиоза.
Боррелиоз, или болезнь Лайма – распространенная, переносимая клещами инфекция. Возбудитель – спирохета Borrelia burgdorferi, единственная из всех боррелий, патогенная для человека. Хозяевами являются многие позвоночные: собаки, овцы, птицы, коровы и лошади, но основной хозяин и переносчик – иксодовые клещи, у которых инфекция длится на протяжении всей жизни клеща. В России это Ixodes ricinus и I. persulcatus. Заболевание характерно для весенне-летнего периода.
Антитела класса IgM к Borrelia burgdorferi появляются первыми после инфицирования, на локализованной начальной стадии заболевания они обнаруживаются в 50-90% случаев. В дальнейшем, на второй, диссеминированной стадии болезни они постепенно заменяются на IgG антитела. На поздних сроках этой стадии могут определяться уже только IgG антитела. Таким образом, отрицательный результат теста на ранних стадиях инфекции не является подтверждением ее отсутствия и требует повторного исследования в комплексе с определением IgG-антител (см. тест № 243) в динамике через 2-4 недели. В некоторых случаях IgM-антитела могут циркулировать в крови несколько месяцев. Но в целом, в третьей, хронической стадии Лайм-боррелиоза они выявляются редко, тогда как IgG-антитела − в 90-100% случаев. Специфичность ИФА тестирования IgM-антител к Borrelia достигает 90%, т. е. неспецифические реакции, перекрестное реагирование с антигенами других бактерий, особенно представителями семейства спирохет, могут примерно в 10% случаев давать ложноположительные результаты. Нельзя исключить, в частности, перекрестное реагирование с антителами к возбудителю сифилиса Treponema pallidum. В сомнительных случаях для подтверждения результатов ИФА-тестов используют иммуноблот (см. тест № 1191).
С какой целью определяют Антитела класса IgМ к Borrelia burgdorferi
Выявление антител класса IgM к Borrelia burgdorferi, как серологического показателя ранних стадий инфекции спирохетами Borrelia, служит лабораторным подтверждением клинического диагноза Лайм-боррелиоза. Тест также можно использовать в диагностике ассоциированных с Borrelia заболеваний: хронической мигрирующей эритемы, доброкачественной лимфоцитомы кожи, атрофического акродерматита, артритов, миокардитов, перикардитов, лимфоцитарного менингорадикулоневрита, нейроборрелиоза.
Правила подготовки к исследованию на Антитела класса IgМ к Borrelia burgdorferi
Специальная подготовка не требуется. Рекомендуется взятие крови не ранее чем через 4 часа после последнего приема пищи. С общими рекомендациями для подготовки к исследованиям можно ознакомиться здесь.
В каких случаях проводят анализ на Антитела класса IgМ к Borrelia burgdorferi:
- лабораторное подтверждение клинического диагноза Лайм-боррелиоза;
- ассоциированные с Borrelia заболевания: хроническая мигрирующая эритема, доброкачественная лимфоцитома кожи, атрофический акродерматит, артриты, миокардиты, перикардиты, лимфоцитарный менингорадикулоневрит, нейроборрелиоз;
- эпидемиологические исследования.
Интерпретация результатов исследований содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т.д.
* Коэффициент позитивности (КП) - это отношение оптической плотности пробы пациента к пороговому значению. КП - коэффициент позитивности является универсальным показателем, применяемым в иммуноферментных тестах. КП характеризует степень позитивности исследуемой пробы и может быть полезен врачу для правильной интерпретации полученного результата. Поскольку коэффициент позитивности не коррелирует линейно с концентрацией антител в пробе, не рекомендуется использовать КП для динамического наблюдения за пациентами, в том числе контроля эффективности лечения.
Трактовка результатов исследования на Антитела класса IgМ к Borrelia burgdorferi
- Первая и вторая стадии боррелиоза (50-90% случаев), третья стадия – редко.
- Ложноположительные неспецифические результаты - 5% (перекрестные реакции в ифа тестах возможны, в частности, при других заболеваниях, вызываемых спирохетами, например, сифилисе, а также инфекционном мононуклеозе, бактериальном эндокардите).
- Отсутствие инфицирования.
- Ранняя стадия инфекции, отсутствие детектируемого уровня антител (при клинических основаниях рекомендуется повторить исследование в динамике через 2-4 недели).
- Ранее применение антимикробной терапии.
- Поздние стадии и отдаленные сроки после перенесенной инфекции.
Результат, близкий к пороговому значению (низкий уровень антител или ложноположительная неспецифическая реакция). Рекомендуется повторить в динамике через 7-14 дней.
Что такое болезнь Лайма? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Болезнь Лайма (иксодовый клещевой боррелиоз) — опасное инфекционное трансмиссивное заболевание острого или хронического течения, вызываемое бактериями рода Borrelia, которые поражают кожу, суставы, сердце и нервную систему. Клинически характеризуется полиморфизмом проявлений и без лечения приводит к стойкому нарушению жизнедеятельности и инвалидизации человека.
Возбудитель боррелиоза
род — Borrelia (тип Спирохет)
виды — более 10, из них наиболее этиологически значимые Borrelia burgdorferi (наиболее распространён), Borrelia azelii, Borrelia garinii.
Грамм-отрицательны. Культивируются в видоизменённой среде Kelly (селективная среда BSK-KS). Любит жидкие многокомпонентные среды. Жгутиконосцы. Небольшого диаметра, что позволяет им обходить большинство бытовых бактериальных фильтров. Borrelia burgdorferi состоит из плазмоцилиндра, покрытого клеточной мембраной, имеющей в составе термостабильный ЛПС. Температурный оптимум — 33-37°С. Сходствует со штопорообразной извитой спиралью. Вид завитков неравномерный, вращательные движения медленные.
Группы антигенов: поверхностные Osp A, Osp B, Osp С (обуславливают различия штаммов). Этиологические агенты генетически гетерогенны (то есть комплекс Borrelia burgdorferi sensu lato — вызывает группу этиологически самостоятельных иксодовых боррелиозов).
Хорошо красятся анилиновыми красителями. Неплохо выдерживают низкие температуры. Фенол, формалин, спирт и другие обеззараживающие вещества, а также ультрафиолетовое излучение вызывают быструю гибель. Является внутриклеточным паразитом. [2] [3] [5]
Эпидемиология
Природно-очаговое заболевание. Источник инфекции — различные животные (олени, грызуны, волки, домашние и дикие собаки, еноты, овцы, птицы, крупный и мелкий рогатый скот и другие). Переносчики — иксодовые клещи (таёжный и лесной): Ixodes demine (США), Ixodes ricinus и Ixodes persulcatus (Россия и Европа).

Род Ixodes — это темно-коричневый клещ с твёрдым, чуть больше булавочной головки телом, похож на корочку на ссадине или кусочек грязи. В тканях животных возбудитель присутствует в очень небольшом количестве (сложно обнаружить). Исходя из географии заболевания боррелии расселяются с мигрирующими птицами, прикрепившись к ним. Возможен симбиоз нескольких видов боррелий в одном клеще. Возбудитель передаётся среди клещей трансовариальным способом, то есть от самки к потомству. Живут дклещи о 2 лет, часто находятся на кустарниках не выше одного метра от земли. Перезимовать способны только самки, самцы погибают после спаривания. В эндемичных районах заражённость клещей достигает 70%, в остальных регионах — от 10%. Высокая частота инфицированности клеща не является постулатом высокой заболеваемости людей после укуса, так как лишь у немногих клещей боррелии находятся в слюнных железах. Сосание крови осуществляется длительное время и боррелии поступают в ткани не сразу, поэтому ранее удаление клеща существенно снижает риск передачи.
Заразен ли боррелиоз
Механизмы передачи инфекции:
- трансмиссивный (инокуляция — при укусе; очень редка контаминация — при втирании остатков клеща в рану);
- вертикальный (трансплацентарно — от матери к плоду);
- алиментарный путь (через молоко больного животного).
Между людьми боррелиоз не распространяется (исключая вертикальный механизм). Через грудное молоко, слюну и половые жидкости боррелиоз не передаётся.
Распространённость
География распространения достаточно широкая: США, Прибалтика, лесная Европа, Северо-Запад и Центр России, Предуралье, Урал, Западная Сибирь, Дальний Восток.
Сезонность весенне-летняя и осенняя (то есть во время тепла, когда клещи активны). Иммунитет нестерильный. Повторные заболевания возможны через 5-7 лет. [1] [4]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы болезни Лайма
Инкубационный период в различных источниках колеблется от 1 до 50 дней (в практической деятельности следует придерживаться срока 1-30 дней).
Синдромы заболевания:
- общей инфекционной интоксикации;
- эритемы (покраснение кожи);
- артрита;
- регионарной лимфаденопатии (увеличение лимфоузлов);
- поражения нервной системы;
- поражения сердечно-сосудистой системы;
- гепатолиенальный (увеличение печени и селезёнки).
Периоды развития заболевания имеют достаточно условный характер, в основном ограничены лишь временными рамками:
- ранний (локализованная и диссеминированная стадии);
- поздний;
- резидуальный.
Локализованная стадия раннего периода
Начинается остро или подостро с невысокой лихорадки (субфебрильная температура тела — 37,1-38°C), головной боли, слабости, дискомфорта в мышцах и суставах. Редко бывает тошнота и рвота. Катар (воспаление) верхних дыхательных путей возникает очень редко, иногда бывает регионарная лимфаденопатия, гепатолиенальный синдром.
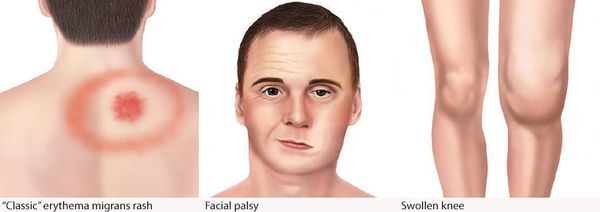
Самым ярким признаком данной фазы болезни (однако не всегда!) является выход на поверхности кожи мигрирующей кольцевидной эритемы (патогномоничный признак заболевания). Вначале в месте локализации укуса клеща возникает первичный аффект (покраснение 2-4 мм красноватого цвета), затем появляется пятно или папула интенсивного розово-красного цвета, в продолжении нескольких суток распространяющаяся во все стороны на много сантиметров в диаметре. Края пятна становятся чётко очерченными, ярко-красными, чуть возвышающимися над уровнем неизменённой кожи. Чаще в центре пятно медленно бледнеет, становится цианотичным (синеет), и образование приобретает характерный вид кольцевидной эритемы овальной или округлой формы.

В месте локализации эритемы не исключается зуд, слабая болезненность. При отсутствии антибиотикотерапии эритема визуализируется в течение нескольких дней, при их отсутствии может держаться до двух месяцев и более. В исходе — слабая непродолжительная пигментация, шелушение. У части больных появляется несколько эритем меньшего диаметра (обычно в более поздний период).
Диссеминированная стадия раннего периода
Эта стадия начинается на 4-6 неделе болезни (при отсутствии профилактической и лечебной терапии предшествующего периода). В этот период происходит угасание предшествующей симптоматики (синдрома общей инфекционной интоксикации, лихорадки и эритемы). Выявляются неврологические нарушения:
- мягкотекущий энцефалит,
- мононевропатии,
- серозные менингиты,
- энцефаломиелит с радикулоневритическими реакциями,
- лимфоцитарный менингорадикулоневрит, характеризующийся болями в месте укуса, сильными корешковыми болями с нарушением чувствительности и двигательной функции шейного и грудного отделов спинного мозга — так называемый синдром Бэннуорта, включающий триаду: корешковые боли, периферический парез (чаще лицевого и отводящего нервов) и лимфоцитарную клеточную реакцию с содержанием клеток от 10 до 1200 в мм3) при выполнении люмбальной пункции.
Возможно поражение сердечно-сосудистой системы — кардиалгии, сердцебиения, повышение артериального давления, миокардиты, AV-блокады (нарушения передачи нервного импульса в проводящей системе сердца).
Иногда бывают поражения кожи (уртикарные и другие высыпания). Может наблюдаться боррелиозная лимфоцитома (доброкачественный лимфаденоз кожи) — синюшно-красный кожный инфильтрат с лимфоретикулярной пролиферацией, преимущественно располагающийся на мочке уха или соске груди. Редко возникают поражения глаз в виде конъюнктивита, хориоидита, ирита.

Не исключаются лёгкие гепатиты, нарушение работы почек.
Поражения суставов в виде реактивного артрита (в основном крупные суставы) в виде болей и ограничения подвижности, без внешних изменений, длительностью от недели до трёх месяцев. При отсутствии лечения болезнь Лайма переходит в хроническую форму.
Поздний период лаймборрелиоза

Боррелиоз у беременных
Заражение женщины во время беременности (и до неё при отсутствии лечения) повышает риск гибели плода и выкидыша. Возможно внутриутробное поражение плода с развитием энцефалита и кардита, однако величина риска этого остаётся неясна.
Отличия боррелиоза у детей
Болезнь Лайма у детей чаще всего развивается в возрасте от 3 до 10 лет. При этом часто появляется мигрирующая эритема (покраснение кожи), расположенная в верхней половине тела. Интоксикация, как правило, сильнее, чем у взрослых. Могут увеличиваться лимфатические узлы возле места укуса клеща. Без лечения до 20 % случаев болезни Лайма переходит в хроническую форму.
Дифференциальный диагноз:
- в первую фазу — лихорадочные состояния с экзантемой, клещевой энцефалит, рожистое воспаление, эризипелоид, целлюлит;
- во вторую стадию — серозные менингиты другой этиологии, клещевой энцефалит, ревмокардит;
- в третью стадию — ревматизм и сходные заболевания, ревматоидный артрит, болезнь Рейтера. [3][6]
Отличия от клещевого энцефалита
При клещевом энцефалите присутствует выраженная лихорадка, общемозговая и неврологическая симптоматика, при боррелиозе — поражения кожи, суставов и сердца.
Патогенез болезни Лайма
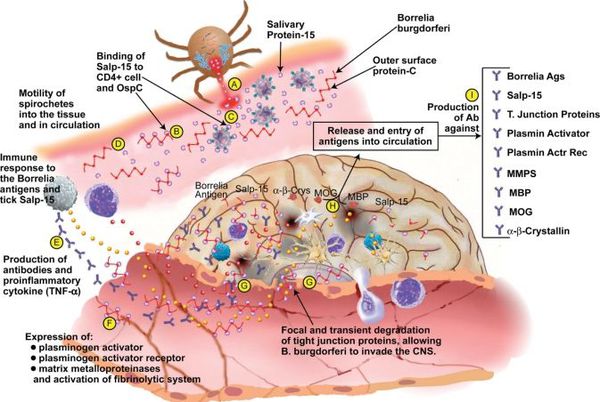
В случае прогрессирования боррелиоза (отсутствия лечения) происходит дальнейшее размножение боррелий, расширение спектра антител к антигенам спирохет и их длительная выработка (хронизация инфекции). Появляются циркулирующие иммунные комплексы, усиление продукции T-хелперов, лимфоплазматические инфильтраты (уплотнения ткани) в органах.
Ведущую роль в патогенезе артритов несут липополисахариды, стимулирующие синтез ИЛ-1 клетками моноцитарно-макрофагального ряда, Т- и В-лимфоцитов, простагландинов и коллагеназы синовиальной тканью (то есть происходит активация воспаления в полости суставов). Циркулирующие иммунные комплексы накапливаются в органах, привлекают нейтрофилы, которые вырабатывают медиаторы воспаления, вызывая воспалительные и дистрофические изменения в тканях. Возбудитель может сохраняться в организме десятилетия, поддерживая иммунопатологический процесс. [2] [3] [6]
Классификация и стадии развития болезни Лайма
1. По форме:
- манифестная;
- латентная (симптомы отсутствуют, только лабораторные изменения);
2. По течению:
- острое (до трёх месяцев)
- подострое (от трёх до шести месяцев);
- хроническое (более шести месяцев) — непрерывное и рецидивирующее.
3. По периодам:
- ранний (острая и диссеминированная стадии);
- поздний;
- резидуальные явления.
4. По клиническим признакам (при остром и подостром течении):
5. По преимущественному поражению какой-либо системы:
- нервной системы;
- опорно-двигательного аппарата;
- кожных покровов;
- сердечно-сосудистой системы;
- комбинированные.
6. По степени тяжести:
Осложнения болезни Лайма
Осложнения не характерны, но существуют резидуальные (остаточные) явления заболевания — стойкие, необратимые изменения органического характера (кожи, суставов, сердца, нервной системы при отсутствии явного воспалительного процесса и зачастую самого возбудителя). Они возникают не во время разгара болезни, а спустя длительное время (годы) и снижают работоспособность человека, вплоть до инвалидности. К ним относятся деформирующие артриты с органическими изменениями суставов, истончение кожи, нарушение мнестических функций, памяти, снижение работоспособности.
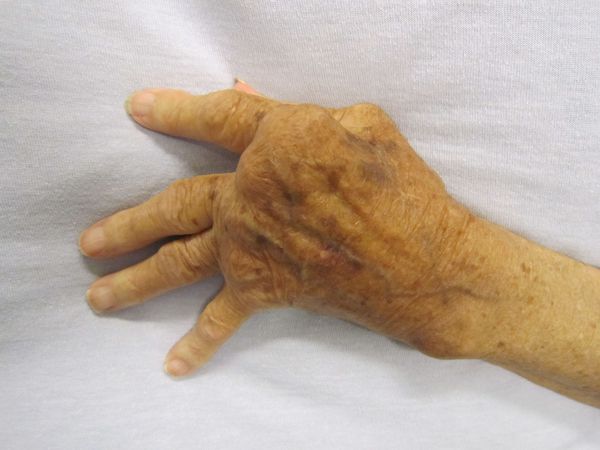
Диагностика болезни Лайма
К какому врачу обращаться при подозрении на боррелиоз
При укусе клеща и подозрении на клещевой боррелиоз необходимо обратиться к инфекционисту.
Какие исследования может назначить врач
- общеклинический анализ крови с лейкоцитарной формулой (нейтрофильный лейкоцитоз, повышение СОЭ);
- биохимический анализ крови (повышение островоспалительных белков, РФ, сиаловых кислот);
- серологические тесты (ИФА классов IgM и IgG, при сомнительных данных выполнение иммуноблоттинга. ПЦР крови, синовиальной жидкости, ликвора).
- МРТ ГМ (признаки атрофии коры головного мозга, дилатации желудочковой системы, воспалительные изменения, арахноидит).
В практической деятельности следует подходить к диагностике комплексно, учитывая совокупность данных, а не только результаты одного вида исследований. Например, в случаях, когда у пациентов при регулярных исследованиях неоднократно выявляются изолированные повышенные титры IgM (даже при подтверждении иммуноблоттингом) при отсутствии IgG, то это следует расценивать как ложноположительный результат. Причинами этого явления могут быть системные аутоиммунные заболевания, онкология, иные инфекционные заболевания, туберкулёз и другие, зачастую причины остаются невыясненными. [1] [4]
Через какое время после укуса клеща сдавать анализ на боррелиоз
Анализы следует сдавать сразу после укуса клеща и повторно три недели спустя.
Лечение болезни Лайма
Может проводиться как в инфекционном отделении больницы (при тяжёлом процессе), так и в амбулаторных условиях.
Показана диета № 15 по Певзнеру (общий стол). Режим отделения.
Медикаментозное лечение. Антибактериальная терапия
Наиболее важным и эффективным является применение этиотропной терапии (устраняющей причину) в как можно более ранние сроки от момента укуса клеща. Является достаточно дискутабельным вопрос о применении антибактериальной терапии в ранние сроки (до пяти дней от момента укуса) у необследованных лиц (или до момента получения результатов обследования клеща). Однако с практической точки зрения, учитывая возможность полиэтиологического характера возможного заражения человека (клещевой боррелиоз, моноцитарный эрлихиоз, гранулоцитарный анаплазмоз и другое) и серьёзные прогнозы при развитии системного клещевого боррелиоза, данное превентивное (профилактическое) лечение вполне обосновано. Применяются препараты широкого спектра действия, например, тетрациклинового, цефалоспоринового и пенициллинового рядов.
При развитии поздних стадий системного клещевого боррелиоза эффективность антибиотикотерапии существенно снижается (однако показания сохраняются), так как основное значение приобретают процессы аутоиммунных поражений при малоинтенсивном инфекционном процессе. Курсы лечения длительные (до одного месяца и более), в совокупности с препаратами улучшения доставки антибиотиков в ткани, десенсибилизирующей, противовоспалительной, антиоксидантной терапией.
В случае развития гипериммунного аутопроцесса (патологически усиленного иммунитета) назначаются средства, снижающие реактивность иммунной системы.
После перенесённого заболевания устанавливается диспансерное наблюдение за человеком до двух лет с периодическими осмотрами и серологическим обследованием. [1] [5]
Пробиотики
При лечение антибактериальными препаратами следует принимать пробиотические средства.
Дезинтоксикационная терапия
Выраженная интоксикация при болезни Лайма встречается редко, поэтому дезинтоксикационная терапия обычно не требуется.
Симптоматическое лечение
Для уменьшения симптомов боррелиоза могут применяться нестероидные противовоспалительные средства и противоаллергические препараты.
Общеукрепляющая терапия и физиотерапия
При лечении хронических форм боррелиоза можно применять средства общеукрепляющей терапии: витамины и иммуностимуляторы. Также могут назначаться физиотерапевтические процедуры: электрофорез, УФ-облучение, магнитотерапия, УВЧ, парафиновые аппликации, массаж, ЛФК. Эти методы популярны в России, однако исследований, подтверждающих их эффективность при восстановлении после болезни Лайма, недостаточно.
Прогноз. Профилактика
Неспецифическая профилактика — использование защитной плотной одежды при посещении лесопарковой зоны, отпугивающих клещей репеллентов, периодические осмотры кожных покровов (раз в два часа). Централизованная обработка лесных и парковых угодий акарицидными средствами. При обнаружении присосавшегося клеща незамедлительно обратиться в травматологическое отделение для удаления клеща и отправки его на обследование и параллельно обратиться к врачу-инфекционисту для наблюдения, обследования и получения рекомендаций по профилактической терапии.
Специфическая — профилактическое использование антибиотиков в ранние сроки после укуса клеща по назначению врача. [4] [5]
Создаётся ли иммунитет после перенесённого боррелиоза
Повторно заболеть можно через 5-7 лет, в некоторых случаях раньше.
Существует ли прививка от боррелиоза
Вакцины от болезни Лайма сейчас нет. Компании Valneva, Pfizer и MassBiologics разработали вакцины-кандидаты, которые проходят клинические испытания [7] .
Читайте также:

