Болезненное мочеиспускание при трихомониазе
Обновлено: 18.04.2024
Боль в уретре сопутствует уретриту, конкрементам, инородным телам, травматическим повреждениям, доброкачественным и злокачественным новообразованиям мочеиспускательного канала. Выявляется при состояниях, сопровождающихся хронической обструкцией уретры, некоторых андрологических и гинекологических патологиях. Чаще всего имеет режущий характер, связана с мочеиспусканием. Для установления причины симптома собирают жалобы, проводят внешний осмотр, визуализационные и лабораторные исследования. Лечение включает антибактериальные средства, НПВС, иммуностимуляторы, физиотерапию, хирургические вмешательства.
Почему болит уретра
Уретрит
Уретриты – группа заболеваний, как правило, имеющих инфекционную природу. Реже патология развивается на фоне аллергии, токсического или лучевого воздействия. Основными проявлениями считаются зуд, жжение и боли при мочеиспускании, патологические выделения из мочеиспускательного канала. Клиническая картина несколько различается в зависимости от вида возбудителя:
- Неспецифический уретрит. При остром первичном воспалении симптомы выражены умеренно, выделения имеют слизисто-гнойный или гнойный характер. У пациентов с хроническим уретритом боли могут отсутствовать, отмечаются незначительные жжение и зуд. Вторичное воспаление возникает на фоне общих инфекций, сопровождается слабой болезненностью при мочеиспускании, скудными слизисто-гнойными выделениями.
- Гонорея. Признаки появляются через 3-7 суток после полового контакта с инфицированным партнером или (реже) бытового инфицирования. Острый уретрит манифестирует внезапно. Проявляется резями, болями и жжением в сочетании с обильными гнойными серовато-желтыми сливкообразными выделениями. При распространении процесса на задний отдел канала у мужчин температура тела поднимается до фебрильных цифр. При хронической форме боли покалывающие, возникают только в начале мочеиспускания.
- Трихомоноз и хламидиоз. Для этих вариантов типично стертое малосимптомное течение. Преобладают зуд и жжение, болезненность незначительная или отсутствует. При трихомонозе отделяемое пенистое, белесоватое, при хламидиозе – желтоватое, водянистое или слизисто-гнойное. У больных хламидиозом возможно развитие синдрома Рейтера.
- Кандидозный уретрит. Также протекает малосимптомно. Слабый зуд и незначительное жжение дополняются скудными беловатыми выделениями, иногда – кратковременными неинтенсивными болезненными ощущениями при мочеиспускании.
Неспецифическое бактериальное, реже специфическое воспаление встречается не только у взрослых, но у и маленьких пациентов. Патологии наиболее подвержены больные в возрасте 2-4 года. Уретрит у детей проявляется болью и жжением во время отхождения мочи, иногда – тупыми тянущими болевыми ощущениями внизу живота. Возможны внезапные болезненные позывы, частое мочеиспускание, в том числе, по ночам.
Камни уретры
Чаще страдают мужчины. Преобладают вторичные конкременты, спустившиеся в просвет мочеиспускательного канала из почек или мочевого пузыря. Травматизация стенок органа движущимся камнем сопровождается внезапной интенсивной резкой болью. Наблюдаются затруднения мочеиспускания, ослабление и рассеивание струи, гематурия. Полная обтурация проявляется острой задержкой мочеиспускания. Мужчины с конкрементами заднего отдела уретры жалуются на боли при сидении и ходьбе.
Инородные тела и травмы
Чужеродные предметы в уретре чаще обнаруживаются у детей и молодых мужчин. Первая категория вводит инородные тела из любопытства, вторая – во время мастурбации. При небольших гладких объектах наблюдаются незначительная болезненность и дискомфорт, которые постепенно уменьшаются, но вновь появляются при половом возбуждении и мочеиспускании.
Острые и крупные предметы вызывают резкую боль, сильные позывы, выраженное беспокойство, гематурию, при обтурации мочеиспускательного канала – кровянистые выделения. В последующем нередко развивается уретрит с болями и жжением в уретре, промежности и половом члене, общей гипертермией, синдромом интоксикации.
Среди пострадавших с травмами также преобладают мужчины. В половине случаев патология возникает при тяжелых переломах таза. Для неполного разрыва характерны острые боли, рези, затруднения мочеиспускания, кровь в первой порции мочи, гематомы мошонки и промежности. При полных разрывах моча не отходит. Больные жалуются на резкую боль в уретре и нижней части живота, безрезультатные императивные позывы.

Новообразования
Эпителиальные (кондиломы, папилломы) и неэпителиальные (фибромы, миомы, ангиомы и пр.) доброкачественные опухоли долго протекают бессимптомно. Затем появляются и медленно нарастают зуд и жжение, дискомфорт и боли при мочеиспускании, изменения струи, контактные кровянистые выделения и примеси крови в моче. При инфицировании болевой синдром усиливается, отмечаются рези. У женщин возможна диспареуния.
Полипы чаще возникают у людей старше 45 лет. По клиническим проявлениям напоминают уретрит или цистит. Жжение и болезненные ощущения в уретре появляются при отхождении мочи, во время ходьбы и сексуальных контактов. Разновидностью полипа является карункул, развивающийся у женщин в периоде менопаузы. Отмечается боль в процессе и после завершения мочеиспускания, учащение позывов, разбрызгивание струи, иногда – уретроррагия. Патология часто осложняется затяжными тяжелыми циститами и уретритами, выраженной диспареунией.
Для злокачественных опухолей у мужчин характерны затруднения мочеиспускания, наличие уплотнения, уретроррагия, гноевидные выделения. Боли появляются при распространении процесса, иррадиируют в промежность, сочетаются с отеком пениса и мошонки, паховым лимфаденитом. У женщин с раком уретры наблюдаются болезненность и жжение в мочеиспускательном канале, диспареуния, уретроррагия, недержание мочи. При переходе неоплазии на влагалище возникают боли над лоном.
Хроническая обструкция
Формируется при клапанах и стриктурах мочеиспускательного канала. Клапаны уретры чаще возникают в раннем детстве, реже встречаются у взрослых мужчин, перенесших урологические операции и манипуляции. Больных беспокоят умеренные болезненные ощущения при мочеиспускании, вялость струи, ночные позывы. Среди пациентов со стриктурами уретры наблюдается 2-4-кратное преобладание мужчин. Боли являются необязательным симптомом, возникают на фоне ослабления и разбрызгивания струи, чувства неполного опорожнения детрузора.
Дивертикулы уретры
Боли в уретре и пахово-подвздошной области, сочетающиеся с недержанием, поллакиурией, дизурией отмечаются при осложненном течении дивертикулов. Типично затрудненное болезненное мочеиспускание прерывистой струей с сохранением позывов и подтеканием мочи даже после опорожнения мочевого пузыря. Возможны пиурия и гематурия. Крупные дивертикулы затрудняют половые сношения из-за отека и болей во влагалище.
Выпадение слизистой уретры
Диагностируется у девочек-подростков и женщин климактерического возраста. Пациентки жалуются на чувство инородного тела, сменяющееся жжением и болевыми ощущениями. В области наружного отверстия мочеиспускательного канала выявляется болезненное синюшное или розоватое плотное образование. Отмечаются болезненные учащенные позывы, возможно недержание мочи. При отеке слизистой развивается острая ишурия.
Другие урологические патологии
Болями и резями в уретре сопровождаются многие заболевания мочевого пузыря:
- Циститы: острый, хронический, посткоитальный, интерстициальный.
- Объемные образования:кисты урахуса, доброкачественные опухоли, карциномы.
- Экстренные состояния: травматические повреждения и инородные тела мочевого пузыря, острая задержка мочи, парацистит.
- Цистолитиаз.
Андрологические болезни
Боль в уретре особенно ярко выражена при остром простатите. Сочетается с болями в промежности и зоне крестца, иногда иррадиирует в анус. Отмечаются болезненность и учащение мочеиспускания, возможны задержка мочи, затруднения дефекации. При хроническом простатите боли в уретре, над лобком, в паху и промежности ноющие, постоянные, усиливаются на начальном и завершающем этапе мочеиспускания.
Боль в мочеиспускательном канале при простатите у детей появляется во время мочеиспускания, дополняется постоянными тянущими болями и дискомфортом в промежности, внизу живота, отдающей в мошонку и прямую кишку. Наряду с простатитом, болезненность в уретре иногда сопровождает рак простаты и аденому предстательной железы, которые развиваются преимущественно в пожилом возрасте. Болевые ощущения возникают при семяизвержении или мочеиспускании. Сочетаются с болями в тазу, промежности, над лобком, дизурией и ишурией.
Женские болезни
У 80% женщин с парауретральными кистами наблюдаются частые позывы, болезненность уретры, рези, жжение, слизистые выделения из мочеиспускательного канала. В зоне меатуса может прощупываться эластичное образование. Еще одной причиной болей, выраженного дискомфорта, жжения и резей при отхождении мочи может стать вестибуловагинальная гипоспадия.

Диагностика
Диагностические мероприятия проводятся врачом-урологом. При необходимости больных направляют к андрологу, гинекологу или онкологу. Специалист собирает жалобы, выясняет анамнез жизни, устанавливает обстоятельства появления и характер болезненных ощущений, наличие других симптомов, динамику развития болезни. Женщинам проводят осмотр на кресле. Мужчинам по показаниям назначают пальцевое исследование прямой кишки. План диагностических мероприятий включает следующие процедуры:
- Ультрасонография.УЗИ уретры информативно при травмах, дивертикулах, инородных телах, опухолях, конкрементах. Для получения более полных данных о состоянии мочевых путей, исключения поражения вышележащих отделов назначают УЗИ мочевого пузыря. Женщинам выполняют УЗИ органов малого таза. Мужчинам производят УЗИ простаты.
- Рентгенологическое исследование.Ретроградная уретрография рекомендована при травматических повреждениях, дивертикулитах, доброкачественных и злокачественных неоплазиях, конкрементах. В некоторых случаях показаны нисходящая уретрография, экскреторная урография, простатография, цистография, рентгенография таза.
- Другие визуализационные методики. В основном, применяются при злокачественных опухолях. Проводятся для уточнения локализации и распространенности патологического процесса, вовлеченности соседних органов. В список диагностических манипуляций могут входить МРТ брюшной полости, лимфоаденография и пр.
- Лабораторные анализы. Наиболее показательны анализы мочи. В ОАМ могут обнаруживаться лейкоцитурия, гематурия, бактериурия, протеинурия. По данным трехстаканной пробы определяют уровень поражения. Характер микрофлоры оценивают путем микроскопии. Для уточнения вида возбудителя и его чувствительности к антибиотикам проводят микробиологическое исследование. При ИППП назначают ПЦР, ИФА. Тип и степень дифференцировки неоплазий устанавливают в ходе гистологического анализа.
Лечение
Консервативная терапия
Перечень лечебных мероприятий определяется особенностями патологического процесса:
Хирургическое лечение
При урологических заболеваниях применяют следующие оперативные методики:
- Камни мочеиспускательного канала:эндоскопическое удаление, эпицистостомия и цистотомия для извлечения конкрементов из задней уретры.
- Травматические повреждения: надлобковая эпицистостомия, первичный уретроуретроанастомоз, отсроченная пластика мочеиспускательного канала на катетере.
- Инородные тела:трансуретральное удаление, хирургическое удаление путем рассечения уретры или перемещения предмета в мочевой пузырь и последующей цистотомии.
- Опухоли: химическая деструкция, электрокоагуляция, плазменная коагуляция, лазерное или радиоволновое удаление кондилом, трансуретральная резекция, циркулярная резекция, цистэктомия, цистпростатэктомия, ампутация полового члена.
- Хроническая обструкция: уретроцистоанастомоз или эндоуретральная резекция клапанов, бужирование, стентирование или резекция уретры, уретротомия.
- Дивертикулы: марсупиализация, трансуретральная или трансвлагалищная дивертикулэктомия.
- Пролапс:слинговая уретропексия, пликация или резекция слизистой.
Пациентам с аденомой простаты выполняют трансуретральную резекцию, лазерную вапоризацию или лазерную энуклеацию. По показаниям проводят чрезпузырную или позадилонную аденомэктомию. При раке предс тательной железы используют различные варианты простатэктомии. Парауретральные кисты у женщин удаляют путем иссечения. При женской гипоспадии осуществляют безоперационную пластику с использованием гиалуроновой кислоты или транспозицию уретры.

Заражение трихомониазом происходит в 2/3 случаев при случайных половых связях. Первые симптомы возникают обычно через 7–14 дней после заражения, хотя при сочетании с гонококковой инфекцией инкубационный период укорачивается до 3–5 дней.
Но проблемой данной инфекции является то, что trichomonas vaginālis — это не бактерия, а простейшее, обладающее способностью к движению и имеющее для этого специальные органоиды, при помощи которых трихомонада очень быстро проникает в выше расположенные отделы мужской и женской половых систем, вызывая развитие хронических простатитов, везикулитов, у мужчин и поражение матки с ее придатками у женщин. Итог — импотенция, бесплодие, хронические тазовые боли и постоянные рецидивы заболевания.
Симптомы трихомониаза
Симптомы трихомониаза похожи на проявления многих венерических урогенитальных инфекций и зависят от того, какой орган поражен trichomonas vaginālis — трихомонадой, и от выраженности воспалительного процесса.
- Трихомонадный уретрита — при попадании трихомонады в мочеиспускательный канал мужчине или женщине. Сопровождается учащением мочеиспускания и резью
- Трихомонадный кольпит или вагинит- при инфицировании влагалища. Характеризуется болью внизу живота, гнойными выделениями.
- Трихомонадный проктит — при заражении прямой кишки во время анального контакта. Характеризуется зудом вокруг анального отверстия и внутри прямой кишки, выделениями гноя из ануса, особенно когда присоединяется к воспалительному процессу бактериальная микрофлора, обильно населяющая кишечник. В некоторых случаях на слизистой нижнего отдела прямой кишки образуются язвы и появляются признаки небольшого кровотечения.
- Трихомонадный фарингит — после орального секса. При поражении трихомонадами ротоглотки больных беспокоит боль, дискомфорт в горле, усиливающийся при глотании. В общем симптомы, схожие с любым фарингитом и ОРВИ, что вводит в заблуждение пациентов и не наталкивает их сразу на мысль обратиться к врачу венерологу.
Симптомы трихомониаза у женщин
- Обильные жидкие, часто пенистые желтоватого цвета бели, нередко с неприятным запахом.
- Выделения после полового акта с примесью крови.
- Боль в области половых органов и влагалища.
- Чувство зуда и жжения.
- Боли внизу живота, в области поясницы, при мочеиспускании, половом акте, настолько сильные, что половой контакт становится невозможным.
- В отдельных случаях на половых губах отмечаются болезненные поверхностные язвы.
- Боли при мочеиспускании, жжение после него.
Часто инфекция распространяется на шейку матки, вызывая на ней эрозии и воспаление.
При дальнейшем прогрессировании трихомониаза возможно острое воспаление слизистой оболочки матки: появляются боли внизу живота, усиливаются бели, нередко с примесью крови, нарушается менструальный цикл.
При проникновении трихомонад в придатки матки возникает поражение труб и яичников, что может привести к бесплодию.
Часто трихомониаз протекает бессимптомно, незаметно для больных трихомониазом. При беременности, после родов или прерывания беременности, простуды, при чрезмерной сексуальной активности или приеме алкоголя скрытая форма трихомониаза может перейти в острую форму трихомониаза.
Симптомы трихомониаза у мужчин
- Зуд, щекотание, жжение, боли при мочеиспускании.
- Боль, дискомфорт внизу живота, в паху, промежности, отдающая в прямую кишку, крестец, внутреннюю поверхность бедра — при поражении трихомонадным процессом предстательной железы и семенных пузырьков.
- Боль в мошонке, увеличение ее в объеме, покраснение кожи мошонки, болезненность при пальпации придатка яичка и самого яичка — при трихомонадном эпидидимите и .
- Учащение, затруднение мочеиспускания при трихомониазе также говорит о проникновении возбудителя в простату.
- Появление крови в сперме при трихомониазе простаты и яичек.
При скрытой форме трихомонадного уретрита больные жалуются на непостоянные скудные выделения из уретры и то только по утрам в виде капли. Неприятные ощущения при мочеиспускании усиливаются после употребления спиртных напитков, острых блюд. Возможно распространение неприятных ощущений на головку полового члена, мошонку, промежность, прямую кишку, поясничную область. Нередко такие больные форма трихомониазом длительно и безуспешно лечатся у невропатологов от радикулита.
Осложнения трихомониаза у мужчин
Трихомониаз у мужчин может дать осложнения: головка полового члена краснеет, крайняя плоть отекает, затем на члене образуются ранки, ссадины, иногда язвы. При фимозе половой член, увеличиваясь в размере, приобретает форму груши, становится болезненным. отека обнажение его головки делается невозможным. Возможны трихомонадные эпидидимиты, которые встречаются у 7–15% больных. У некоторых из них повышается температура, боли в мошонке и в яичке. Осложнением трихомониаза является воспаление предстательной железы — простатит.
При этом сам мужчина может годами ничего не ощущать, не подозревать, что болен форма трихомониазом, но заражать форма трихомониазом женщин при половом акте. Иногда больные трихомониазом испытывают чувство тяжести и тупого давления в заднем проходе, зуд в нем и в уретре, боли в области промежности. Нередко ослабляются зрение, оргазм, наступает преждевременное семяизвержение. При трихомонадном воспалении мочевого пузыря больные вынуждены мочиться через каждые 15–30 минут. Мочеиспускание сопровождается резкой болью и выделением нескольких капель крови.
Трихомониаз у детей
Дети, как правило, заражаются трихомониазом от взрослых половым путем. Примерно у 32% их присоединяется воспаление мочеиспускательного канала — уретрит, в связи с чем может появиться болезненное мочеиспускание. У девочек — отек и покраснение малых и больших половых губ и девственной плевы, зуд и жжение наружных половых органов, из влагалища стекают желтые гнойные выделения.
Диагностика трихомониаза
Как Вы видите, симптомы трихомониаза многообразны, во многом похожи на симптомы других венерических заболеваний. Поэтому поставить диагноз может только врач венеролог на основании суммарных данных осмотра и обязательной лабораторной диагностики с использованием как минимум двух различных методик определения трихомонад.
Основываться при назначении лечения лишь на признаки трихомониаза без определения стадии и распространенности процесса, наличия сопутствующих инфекций нельзя. Это приведет к недолечиванию инфекции и развитию тяжелых, хронических форм трихомонадной инфекции. То же самое происходит при самолечении пациентов противотрихомонадными препаратами, применяемых без учета вышеперечисленных факторов.
Врач клиники "Частная практика" дерматовенеролог, уролог Волохов Е.А. рассказывает о таком заболевании как трихомониаз - симптомы, анализы, диагностика.
Содержание статьи проверил и подтвердил на соответствие медицинским стандартам главный врач клиники "Частная Практика"
Что такое трихомониаз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 39 лет.
Над статьей доктора Агапова Сергея Анатольевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Урогенитальный трихомониаз — это передающаяся половым путём инфекция мочеполовой системы, вызванная влагалищной трихомонадой (Trichomonas vaginalis).
Насколько распространён трихомониаз
Что такое трихомониаз, трихомонады и их виды
Причиной заболевания является инфицирование мочеполовых органов влагалищной трихомонадой — одноклеточным жгутиковым простейшим организмом изменчивой формы, который в естественных условиях может существовать и размножаться только в организме человека. Помимо вагинальной трихомонады у человека могут паразитировать ещё два вида — кишечная трихомонада (Pentatrichomonas hominis) и ротовая (Trichomonas tenax), однако их роль в возникновении заболеваний мочеполовой системы не установлена.
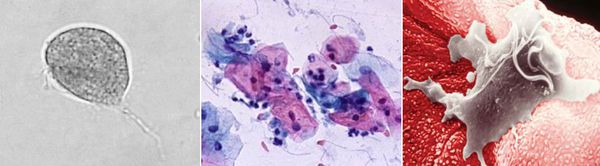
Трихомонада, так как не образует цист и других устойчивых форм, быстро погибает во внешней среде вследствие высыхания, легко разрушается при кипячении, воздействии антисептиков и этилового спирта. Однако может сохранять некоторое время жизнеспособность во влажной среде. Исследованиями установлено, что трихомонады могут выживать до 45 минут на сидениях унитазов, нижнем белье и в воде ванны. [3]
Как можно заразиться трихомониазом
Пути передачи инфекции:
Факторами риска являются:
- случайные половые связи;
- половой контакт, незащищённый барьерной контрацепцией (презервативом);
- злоупотребление алкоголем и наркомания; [7]
- атрофия шейки матки — вследствие снижения защитных свойств из-за уменьшения эстрогенов в тканях; [8]
- наличие других половых инфекций, таких как ВИЧ-инфекция, бактериальный вагиноз, вульвовагинальный кандидоз, генитальный герпес, хламидиоз. [9]
Защищает ли презерватив от трихомониаза
Использование презервативов снижает вероятность заражения. Однако микроорганизмы могут попасть на области, не закрытые ими, поэтому презервативы не могут полностью защитить от трихомониаза [52] .
Передаётся ли трихомониаз во время орального секса
Микроорганизмы способны поражать различные части тела, например, руки или рот. Оральный секс с инфицированным партнёром может привести к заражению трихомониазом ротовой полости [52] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы трихомониаза
Чаще трихомониаз диагностируется у женщин, чем у мужчин. У 10-30 % женщин и у 45-50 % мужчин отмечается асимптомное течение заболевания . [10]
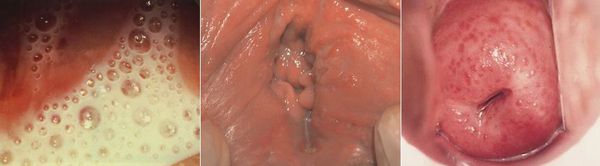
Симптомы трихомониаза у женщин
У женщин трихомонады преимущественно поражают влагалище, откуда они могут проникать в уретру, бартолиновы железы, мочевой пузырь и канал шейки матки. В редких случаях трихомонады паразитируют в полости матки, маточных трубах, почечных лоханках и прямой кишке. [11]
Основными симптомами трихомониаза у женщин являются:
Редкими проявлениями трихомониаза у женщин являются:
- макулярный кольпит (клубничный цервикс) — кровоизлияния в слизистую влагалища и шейку матки, напоминающее ягоду клубники; [12]
- эрозивно-язвенные поражения вульвы и преддверия влагалища. [13]
Симптомы трихомониаза у мужчин
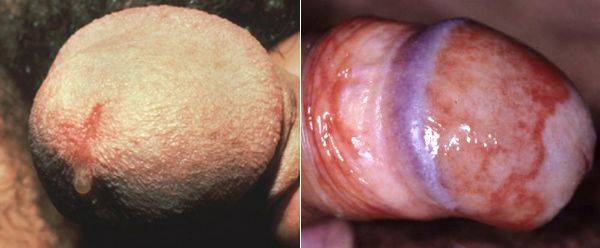
У мужчин трихомонады поражают слизистую оболочку мочеиспускательного канала, нередко проникая в уретральные железы и лакуны. Ввиду неблагоприятных условий для существования в мужской уретре трихомонад, заболевание часто носит транзиторный (временный) характер. Этим же объясняется и большой процент асимптомных форм трихомониаза у мужчин. [14]
Основными симптомами трихомониаза у мужчин являются:
Редким проявлением трихомониаза у мужчин является баланопостит (воспаление головки и крайней плоти полового члена). Описаны его эрозивно-язвенные формы. [15]
Патогенез трихомониаза
Проникая в урогенитальный тракт человека, трихомонады прикрепляются к эпителиальным клеткам, что приводит к повреждению и воспалительной реакции клеток эпителия. В этой реакции важное значение имеет адгезин — белок, продуцируемый паразитом. [16]
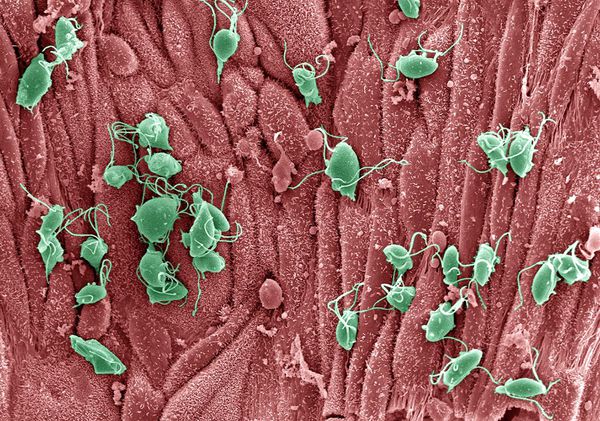
Трихомонады выделяют многочисленные протеолитические ферменты, которые участвуют в цитотоксичности, гемолизе (разрушении эритроцитов и выделении гемоглобина) и уклонении от иммунных реакций. Ферменты находятся во влагалищных выделениях инфицированных женщин вместе с антителами, которые их распознают. Важную роль играет фермент муциназа, который значительно облегчает проникновение трихомонад в слизистые оболочки. [17]
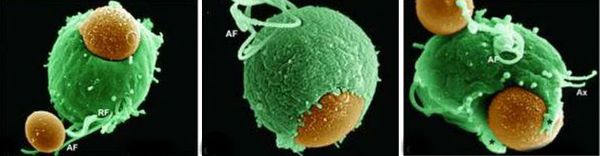
Трихомонадная инфекция вызывает клеточный, гуморальный и секреторный иммунные ответы. Однако эти реакции не способны защитить пациентов от реинфекции, поэтому повторное инфицирование встречается часто. Антитела и компоненты комплемента, присутствующие в сыворотке крови и секрете половых желез у некоторых больных, могут воздействовать на паразита путём стимуляции нейтрофилов, которые способствуют уничтожению трихомонад через классическую систему комплемента. Также антитела могут блокировать адгезию (прилипание) паразита к поверхности слизистой оболочки. [21]
Классификация и стадии развития трихомониаза
По Международной классификации болезней 10-го пересмотра трихомониаз разделяют на:
A59.0 Урогенитальный трихомониаз;
- Бели (вагинальные выделения), вызванные Trichomonas vaginalis; (N51.0), вызванный Trichomonas vaginalis;
A59.8 Трихомониаз других локализаций;
A59.9 Трихомониаз неуточнённый.
Стадии заболевания
После скрытого (инкубационного) периода, продолжающегося от 4 до 28 дней с момента заражения, приблизительно у 40-50% мужчин появляются признаки уретрита в виде слизистых выделений из уретры, а у 70-90% женщин — признаки вульвовагинита, характеризующегося зудом, жжением и наличием обильных мутных выделений из влагалища. [10] В остальных случаях болезнь протекает первоначально бессимптомно. В дальнейшем, если вовремя не получено лечение, развитие заболевания происходит по следующим сценариям:
- Длительное бессимптомное носительство, при котором нет никаких субъективных и объективных симптомов.
- Длительное рецидивирующее течение, при котором симптомы заболевания могут временно возобновляться и самопроизвольно исчезать.
- Ранее развитие осложнений может возникать как при течении заболевания с клиническими симптомами, так и при бессимптомном течении.
- Позднее развитие осложнений возникает при длительно текущем бессимптомном или хроническом рецидивирующем процессе.
Осложнения трихомониаза
В отличии от других половых инфекций – хламидийной и гонококковой — осложнения при трихомониазе встречаются гораздо реже.
Осложнения у мужчин
Эпидидимит — воспаление придатка яичка, очень редкое осложнение трихомонадной инфекции. Чаще всего это хронический процесс, хотя встречаются описания острых форм. [22]
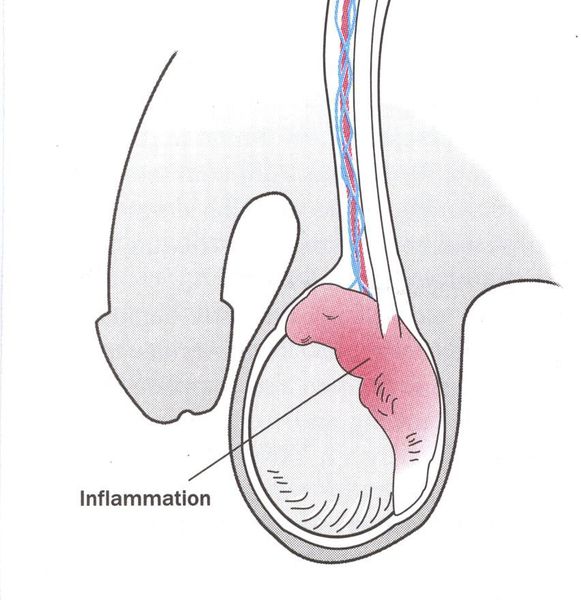
Редким осложнением трихомониаза является простатит. Сообщается о нескольких случаях хронического простатита, вызванного трихомонадной инфекцией. [23]
Нарушение фертильности. Проведенные исследования показывают негативное воздействие трихомонад на сперматозоиды мужчин в виде снижения их подвижности. [24]
Сообщается также о случае трихомонадного двухстороннего конъюнктивита. [31]
Осложнения у женщин
Воспалительные заболевания малого таза, вызванные вагинальной трихомонадной инфекцией, являющиеся причиной трубного бесплодия и синдрома хронической абдоминальной боли, описаны, в основном, у ВИЧ-позитивных женщин. [25]
Проведённые исследования указывают на повышенный риск преждевременных родов, рождения ребёнка с низким весом у инфицированных влагалищной трихомонадой женщин. [26]
Также трихомонадная инфекция в 2-3 раза увеличивает риск заражения ВИЧ. [32]
Очень редким осложнением трихомониаза является цистит. В медицинской литературе описано всего несколько случаев. [33]
Прочие осложнения
Сообщалось о паранефральном абсцессе [27] , абсцессе головного мозга [28] у новорождённого, абсцессе срединного шва полового члена [29] у мужчины, вызванных вагинальной трихомонадой.
Описаны случаи неонатальной трихомонадной пневмонии у новорождённых, успешно вылеченных метронидазолом. [30]
Диагностика трихомониаза
Для диагностики трихомониаза применяются микроскопические, цитологические, бактериологические, молекулярные лабораторные тесты и инструментальные методы обследования.
Показаниями для диагностики трихомониаза являются [2] :
- наличие признаков воспалительного процесса мочеполовых органов;
- беременность (при постановке на учёт по поводу беременности, при сроке беременности 27-30 недель и 36-40 недель, при поступлении на роды без документов о результатах обследования на половые инфекции);
- предстоящие оперативные вмешательства на половых органах и органах малого таза;
- бесплодие и выкидыши в анамнезе;
- половые контакты с больными половыми инфекциями;
- сексуальное насилие.
Микроскопическое исследование
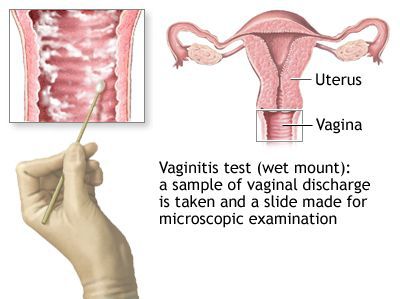
Микроскопия окрашенного препарата (окраска по Романовскому, Папаниколау) не рекомендуется из-за субъективизма при интерпретации результатов исследования. [2]
Культуральное исследование
Молекулярно-биологические методы
Материалом для исследования методом ПЦР при диагностике трихомониаза являются:
- у женщин: выделения из уретры, канала шейки матки, влагалища, первая порция мочи);
- у мужчин: выделения или соскоб из уретры, первая порция мочи, секрет предстательной железы, в редких случаях — сперма. [2]
Требования для получения достоверных результатов исследования:
- Забор материала должен осуществляться не ранее чем через месяц после полученного лечения.
- При отсутствии или скудных выделениях из уретры забор материала должен проводиться через 2-3 часа после последнего мочеиспускания, а при наличии обильных выделений — через 10-15 минут после мочеиспускания.
- Во время менструации забор материала для исследования проводить запрещается.
- Должны быть соблюдены сроки и условия доставки образцов в лабораторию.
Серологическое исследование
Метод иммуноферментного анализа (ИФА) для обнаружения антител классов IgA, IgM и IgG к антигенам T. vaginalis применять не допустимо. [2]
Применение биологических (парентеральное введение пирогенала, гоновакцины), химических (внутриуретральное введение растворов серебра) и алиментарных провокаций (приём алкоголя и острой пищи) с целью повышения выявляемости трихомонад при проведении лабораторных тестов нецелесообразно, так как эффективность этого метода не доказана. [2]
Лечение трихомониаза
Многочисленными исследованиями и клиническими испытаниями было установлено, что наиболее эффективными препаратами для лечения трихомониаза являются препараты группы 5-нитроимидазолов, а среди них — метронидазол, тинидазол и орнидазол.
Современными отечественными и зарубежными руководствами предложены следующие схемы лечения этими препаратами.
Метронидазол (Трихопол, Метрогил, Флагил) — эффективность его применения составляет 90-95%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 7 дней [36] или 2,0 г перорально однократно. [37]
Для осложнённых форм: 500 мг перорально 3 раза в сутки в течение 7 дней или 2,0 г внутрь 1 раз в сутки в течение 5 дней. [38]
Для беременных: 2,0 г однократно (лечение проводится не ранее II триместра беременности). [39]
Для детей: 10 мг на кг массы тела перорально 3 раза в сутки в течение 5 дней. [40]
Тинидазол (Фазижин, Тиниба) — эффективность применения составляет 86-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней или 2,0 г перорально однократно. [35]
Для осложнённых форм: 2,0 г перорально 1 раз в сутки в течение 3 дней. [37]
Орнидазол (Тиберал, Гайро, Дазолик) — эффективность применения составляет 90-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней [41] или 1,5 г перорально однократно. [42]
Для осложнённых форм: 500 мг перорально 2 раза в сутки в течение 10 дней. [38]
Для детей: 25 мг на кг массы тела перорально 1 раз в сутки в течение 5 дней. [39]
Другие препараты из группы 5-нитроимидазолов — менее распространены и изучены, чем вышеизложенные препараты, однако применяются в клинической практике:
- Тенонитрозол (Атрикан) — 250 мг перорально 2 раза в день в течение 4 дней; [43]
- Ниморазол (Наксоджин) — схемы применения при неосложнённом трихомониазе: 2,0 г перорально однократно или 1,0 г перорально через каждые 12 часов – три приёма, или 250 мг перорально 2 раза в день в течение 6 дней. [44]
- Секнидазол (Тагера) — 2,0 г перорально однократно (эффективность 97%). [45]
Причины неудач в лечении
В 5 % случаев трихомонады устойчивы (резистентны) к перечисленным препаратам [46] . Центры по контролю за заболеваемостью (США) в таких случаях рекомендуют увеличить дозировку и длительность применения медикаментов [47] : Метронидазол — 2,0 г перорально однократно в сутки в течении 7 дней или Тинидазол 2,0 г перорально однократно в сутки в течении 7 дней.
Дисульфирам-подобная реакция на препараты
Нитроимидазолы блокируют и снижают выработку фермента алкоголь-дегидрогеназы, что приводит к повышению уровня и накапливанию токсического ацетальдегида в крови. При приёме алкоголя в любых концентрациях во время лечения препаратами, входящими в группу нитроимидазолов, через 10-20 минут возникает реакция в виде тошноты, рвоты, головной боли, затруднения дыхания, судорог. Длительность её составляет несколько часов. Реакция наблюдается при приёме метронидазола, тинидазола [48] и орнидазола [49] .
Помимо исключения алкоголя, рекомендаций по изменению привычек или особенностям питания при лечении трихомониаза нет.
Установление излеченности трихомонадной инфекции
Проводится через две недели после окончания лечения микроскопией и культуральным посевом и через 4 недели методом ПЦР. При отрицательных результатах лабораторных тестов пациенты дальнейшему наблюдению не подлежат. [2]
Можно ли заниматься сексом при трихомониазе
Заниматься сексом можно через 7-10 дней после завершения лечения трихомониаза. Примерно каждый пятый выздоровевший заражается вновь в течение трёх месяцев после окончания лечения. Чтобы избежать повторного заражения, лечение должны пройти все сексуальные партнеры. Если симптомы возникли снова, нужно пройти повторное обследование [52] .
Прогноз. Профилактика
Прогноз при раннем выявлении и вовремя начатом лечении благоприятный. При неосложнённых формах трихомонадной инфекции после однократного курса выздоровление составляет 95-100%. Лица с осложнёнными формами и метронидазол-устойчивыми формами заболевания после проведённого лечения должны находиться под динамическим наблюдением.
Половые партнёры больных трихомониазом должны быть пролечены независимо от результатов их обследования на наличие трихомонад.
Самой эффективной мерой профилактики является использование презервативов при случайных половых контактах.
Ввиду бессимптомного течения инфекции лицам, имеющим несколько половых партнёров в год или случайные половые связи, рекомендовано ежегодное обследование на наличие трихомонад.
В настоящее время вакцины, предотвращающей заражение трихомониазом, не создано. В 80-е годы прошлого века была создана коммерческая вакцина Солкотриховак, состоящая из лиофилизата Lactobacillus acidophilus, которая по утверждению фирмы-производителя оказывает положительный эффект при рецидивирующем трихомониазе и бактериальном вагинозе. [50] Однако последующими исследованиями предположение о том, что защитный механизм действия вакцины связан на антигенном сходстве применяемых штаммов лактобацилл и вагинальной трихомонады, было отвергнуто. [51]
Трихомониаз (трихомоноз) – половая инфекция, вызывающая воспаление органов мочеполовой системы. Проявляется признаками кольпита, уретрита, цистита, проктита. Часто сочетается с другими генитальными инфекциями: хламидиозом, гонореей, микоплазмой, кандидозом и т. д. В острой стадии отмечаются обильные выделения из влагалища, зуд и жжение – у женщин и болезненность при мочеиспускании – у мужчин. При отсутствии адекватного лечения переходит в хроническую форму и в дальнейшем может служить причиной простатита, бесплодия, осложненной беременности и родов, детской патологии и смертности.
Общие сведения
Трихомониаз (или трихомоноз) урогенитальный является заболеванием исключительно мочеполовой системы человека. Возбудитель трихомониаза – влагалищная (вагинальная) трихомонада, передающаяся половым путем.
Органы–мишени трихомониаза у мужчин - это уретра, простата, яички и их придатки, семенные пузырьки, а у женщин - влагалище, влагалищная часть цервикального канала, мочеиспускательный канал. Влагалищная трихомонада у женщин обнаруживается чаще по причине более выраженных проявлений трихомониаза и более частого посещения врача в профилактических целях. В основном, трихомониазом заболевают женщины репродуктивного возраста от 16 до 35 лет. Во время родов заражение трихомониазом новорожденного от больной матери происходит примерно в 5% случаев. У новорожденных трихомониаз протекает в легкой форме из-за особенностей строения эпителия и способен самоизлечиваться.
У мужчин, обычно, присутствие трихомонад не вызывает явной симптоматики трихомониаза, они зачастую являются носителями трихомонад и, не испытывая явного недомогания, передают инфекцию своим половым партнерам. Трихомониаз может быть одной из причин негонококкового уретрита, хронического простатита и эпидидимита (воспаления придатка яичка), способствовать развитию мужского бесплодия из-за снижения подвижности и жизнеспособности сперматозоидов.
Заражение трихомониазом в основном происходит при половых контактах. Бытовым путём - через загрязненное больным бельё, полотенца, купальники трихомониаз передается крайне редко.
Число заболеваний, связанных с трихомониазом, велико. Трихомониаз часто выявляется с другими возбудителями ИППП (гонококками, хламидиями, уреаплазмами, грибами рода кандида, вирусами герпеса). В настоящее время считают, что трихомонады способствуют развитию диабета, мастопатии, аллергии и даже онкологических заболеваний.

Биологические особенности возбудителя трихомониаза
Возбудители трихомониаза – трихомонады (Тип Простейшие, Семейство Жгутиковые) – одноклеточные анаэробные организмы – паразиты, широко распространены в природе. В теле человека паразитируют 3 вида трихомонад: вагинальная (наиболее крупная, активная, патогенная), ротовая и кишечная. Благодаря жгутикам трихомонады очень активны и подвижны. Трихомонады бесполы и всеядны, быстро размножаются в оптимальных условиях – при отсутствии кислорода и при t =35-37°С.
Трихомонады закрепляются в клетках слизистой оболочки мочеполового тракта и вызывают там воспалительный процесс. Продукты жизнедеятельности трихомонад отравляют организм человека, снижают его иммунитет.
Микроорганизмы (гонококки, уреаплазмы, хламидии, грибы рода кандида, вирусы герпеса, цитомегаловирус), попадая внутрь трихомонад, находят там защиту от действия лекарств и иммунной системы человека. Подвижные трихомонады могут разносить других микробов по мочеполовой системе и по кровеносным сосудам. Повреждая эпителий, трихомонады снижают его защитную функцию, и облегчают проникновение микробов и вирусов, передающихся половым путем (в том числе ВИЧ).
Хотя современная венерология владеет эффективными медикаментозными методами лечения большинства половых инфекций, избавиться от трихомониаза полностью чрезвычайно сложно даже в наши дни. Дело в том, что небелковая оболочка трихомонады не реагирует на действие антибиотиков и может быть разрушена только специальными противопротозойными препаратами.
Клиническая картина трихомониаза
Обычно инкубационный период трихомониаза длится от 2 дней до 2 месяцев. Если трихомониаз протекает в стертой форме, то первые симптомы могут проявиться через несколько месяцев после заражения при снижении иммунитета или обострении других хронических инфекций.
Трихомониаз (в зависимости от выраженности симптомов и длительности) может протекать в острой, подстрой, хронической формах и как трихомонадоносительство.
Клинические проявления трихомониаза у мужчин и у женщин различны. Трихомониаз у женщин протекает с более выраженными симптомами, мужской трихомониаз обычно существует в форме трихомонадоносительства.
Трихомониаз у женщин проявляется в форме уретрита, вульвовагинита, бартолинита, цервицита. Острая стадия трихомониаза имеет следующие проявления:
- значительные пенистые выделения желтого, зеленого цвета, с неприятным запахом;
- покраснение и раздражение слизистой гениталий (зуд, жжение), дерматит внутренней поверхности бёдер;
- повреждения слизистой гениталий (эрозии, язвочки);
- дискомфорт при мочеиспускании, дизурия;
- неприятные ощущения при половом контакте;
- иногда боли внизу живота.
Симптомы трихомониаза у женщин усиливаются перед наступлением месячных.
В детском возрасте трихомониаз наблюдается нечасто, как правило, у девочек. Заражение происходит неполовым путём от больных матерей через предметы обихода, бельё. Трихомониаз у девочек проявляется в виде вульвовагинита, при остром течении которого симптомы аналогичны взрослой форме заболевания.
Трихомониаз у мужчин протекает в виде трихомонадного уретрита (поражается мочеиспускательный канал) и сопровождается слизисто-гнойными выделениями, легким зудом, жжением сразу после полового акта либо мочеиспускания. При обследовании наблюдаются твёрдые инфильтраты, стриктура уретры. Трихомониаз может поражать предстательную железу и придатки яичек, вызывать простатит (в 40% случаев) и эпидидимит. Очень редко при трихомониазе у мужчин наблюдаются эрозии и язвочки слизистой, воспаление срединного шва.
Характер и количество выделений зависит от стадии воспалительного процесса: при хроническом трихомониазе отмечается незначительное количество слизистых выделений. Со временем они могут стихнуть, но выздоровление не наступает.
Свежий трихомониаз, при отсутствии лечения, переходит в хроническую форму (если от момента заражения прошло более 2 месяцев) или в трихомонадоносительство. Хронический трихомониаз может годами протекать с малой симптоматикой (~ у 4% сопровождается дизурией и небольшими болевыми ощущениями, ~ у 5-8% половые расстройства).
Трихомонадоносительство выделяют как форму трихомониаза, при которой возбудитель выявлен лабораторно, но проявления заболевания отсутствуют. Это деление условно, так как разные формы трихомониаза могу переходить друг в друга. Стертые формы трихомониаза играют большую роль в распространении заболевания. Обитающий в мочеполовой системе возбудитель является источником заражения партнёра при половом акте и собственного повторного инфицирования.
Трихомониаз опасен своими осложнениями, т. к. увеличивает риск передачи других инфекций (в том числе ВИЧ), патологий беременности (преждевременные роды, мёртворождение), развитие бесплодия (мужского и женского), рака шейки матки, хронических заболеваний мочеполовой системы. При наличии сходных симптомов и даже при отсутствии их необходимо обследоваться на трихомониаз, и возможно другие ИППП. Это важно для женщин, планирующих беременность, для половых партнёров - трихомонадоносителей и больных трихомониазом; для всех, ведущих активную сексуальную жизнь.
Самолечение трихомониаза может привести к противоположному результату: трихомонады переходят в более агрессивную форму, начинают активнее размножаться, болезнь при этом приобретает скрытые или атипичные формы. Диагностировать и лечить трихомониаз в этом случае бывает гораздо сложнее.
Диагностика трихомониаза
Диагностика трихомониаза заключается в обнаружении возбудителя с помощью различных методов.
Достоверно трихомониаз выявляется с помощью лабораторных методов:
- микроскопии исследуемого материала (у женщин – мазки из влагалища и уретры, у мужчин - мазки из уретры);
- культурального (микробиологического) метода с использованием искусственных питательных сред;
- иммунологического метода;
- ПЦР – диагностики.
Трихомониаз у мужчин диагностируется труднее, из-за отсутствия симптоматики, кроме того трихомонады при таком течении заболевания находятся в нетипичной амебовидной форме. Перед планированием беременности и мужчина, и женщина должны пройти полное обследование на ИППП, в том числе на трихомониаз.
Лечение трихомониаза
Лечение трихомониаза проводят венерологи, гинекологи и урологи. Оно необходимо проводить при любых формах заболевания вне зависимости от наличия или отсутствии проявлений. Лечение трихомониаза нужно проводить одновременно для половых партнеров (даже при отрицательных анализах одного из них). Лечение трихомониаза только у одного из половых партнеров оказывается неэффективным, т. к. может происходить повторное заражение после лечения. Выработка антител против возбудителя трихомониаза не образует стойкого иммунитета, после лечения можно снова заболеть при повторном заражении.
Лечение трихомониаза необходимо сочетать с лечением других ИППП, которые часто сопровождают заболевание.
Необходимость лечения трихомониаза у беременной определяет врач, назначать его можно только во втором триместре беременности. По причине нечувствительности трихомонад к антибиотикам, при лечении трихомониаза назначают антипаразитарную терапию: используют препараты группы 5-нитроимидазолов. К ним относятся тинидазол, метронидазол, орнидазол, ниморазол, тернидазол. При лечении трихомониаза запрещено употреблять алкоголь даже в малых количествах, так как все препараты за исключением орнидазола вызывают антабусподобный синдром (влияют на обмен алкоголя в организме). Если трихомониаз протекает в неосложненной острой (подострой) форме, лечение заключается в приеме внутрь противопротозойных препаратов. При осложненном и хроническом течении трихомониаза предварительно назначается стимулирующая терапия. Симптоматическое и местное лечение применяют по показаниям. Только местное лечение трихомониаза (мази, свечи) будет неэффективно. При наличии смешанной инфекции (хламидии, уреаплазмы, гонококки, цитомегаловирус, кандиды) совместно с антипаразитарным препаратом назначается антибиотик.
Трихомониаз считают излечённым, когда возбудитель при диагностике не выявляется, и клинических симптомов не наблюдается. Половая жизнь во время лечения исключается. Необходимо сообщать своему половому партнеру о наличии трихомониаза и других ЗППП, о необходимости обследования и лечения.
Результат лечения трихомониаза зависит от нормализации микрофлоры мочеполовой системы и организма в целом. У женщин с этой целью используют вакцину против из инактивированных ацидофильных лактобацилл. Возможно назначение иммуномодулирующих препаратов.
Иногда встречается устойчивость трихомонад к определённому препарату группы 5-нитроимидазолов (обычно частичная), но изменение дозы, длительности приема или замена препарата этой же группы дают положительный результат в лечении трихомониаза. Чтобы избежать развития устойчивости трихомонад к антипаразитарным препаратам, проходя курс терапии, необходимо строго соблюдать все рекомендации врача.
Трихомониаз у женщин – специфическое воспалительное поражение органов урогенитального тракта вследствие заражения вагинальной трихомонадой. В острых случаях инфицирование проявляется обильными зловонными пенистыми выделениями из влагалища, зудом в области вульвы, резями и болями в вагине и уретре, учащённым мочеиспусканием. При торпидном и хроническом течении симптоматика ограничена незначительным увеличением количества вагинальных белей. Для постановки диагноза применяется гинекологический осмотр, бактериологические и серологические исследования. Лечение консервативное этиотропное с назначением производных нитроимидазолов.
Общие сведения
Трихомониаз (трихомоноз) является наиболее распространённой урогенитальной инфекцией, передающейся половым путём, диагностируется у 65-80% пациентов с ИППП. Ежегодно в мире заражается до 170 миллионов человек, из них более половины составляют женщины преимущественно репродуктивного возраста. Крайне редко трихомоноз выявляется у девочек до наступления менархе. В различных странах вагинальными трихомонадами инфицировано от 2 до 40% населения. Инфекция представляет особую опасность в связи с наличием скрытого носительства и развитием различных осложнений – от тяжёлых воспалительных заболеваний мочеполовых органов до бесплодия, невынашивания беременности, преждевременных и осложнённых родов.

Причины
Урогенитальный трихомоноз вызывает Trichomonas vaginalis – простейший одноклеточный организм, поражающий многослойный плоский эпителий. Оптимальными условиями для размножения трихомонад являются повышенная влажность, температура около 36-37°С, кислая среда с pH 5,9-6,5. У женщин возбудитель обычно паразитирует на слизистой влагалища и влагалищной части шейки матки, в выводных протоках бартолиновых желёз, уретральном канале, скиновых ходах, мочевом пузыре. В редких случаях трихомонады вызывают воспаление матки и её придатков. Существует три способа заражения трихомониазом:
- Половой. Чаще всего инфицирование происходит во время незащищённого секса с партнёром, который болен трихомонозом или является бессимптомным носителем инфекции.
- Бытовой. Крайне редко возбудитель передаётся через загрязнённые предметы личной гигиены, нестерильные медицинские инструменты, перчатки и т. п.
- Контактный. Новорождённые девочки могут заражаться от матери при прохождении через инфицированные родовые пути.
Важную роль в инфицировании и быстрой манифестации заболевания играют предрасполагающие факторы. Риск развития трихомониаза повышен у женщин, которые неразборчивы в выборе половых партнёров, злоупотребляют психоактивными веществами, практикуют незащищённый секс.
Патогенез
Патология принадлежит к категории многоочаговых. Первичный инфекционный очаг, как правило, расположен на слизистой оболочке влагалища. Микроорганизм с поверхности эпителия быстро проникает по межклеточным пространствам в подслизистую соединительную ткань. В участке поражения развивается воспалительная реакция, которая клинически проявляется признаками специфического кольпита. По мере размножения трихомонады распространяются нисходящим и восходящим путём на расположенные рядом органы, вызывая вторичный вульвит, бартолинит, цервицит, эндометрит, сальпингит, уретрит, цистит, пиелонефрит.
Скорость распространения трихомонад определяется массивностью инфицирования, иммунным статусом пациентки, степенью защитной реакции влагалищного секрета, состоянием эпителия, наличием сопутствующей микрофлоры. В 89,5% случаев возбудитель ассоциируется с кандидозом и другими микроорганизмами, вызывающими ИППП, – гонококками, хламидиями, уреаплазмами, микоплазмами.
Классификация
Клиническая классификация трихомониаза у женщин учитывает давность заражения, характер развития болезни и остроту клинической картины. Соответственно выделяют свежий (с давностью заболевания до 2 месяцев) и хронический трихомоноз. Специалисты в сфере гинекологии различают три основные формы свежего трихомониаза:
- Острый – с внезапным началом и яркой клинической симптоматикой.
- Подострый – с менее выраженными симптомами.
- Торпидный – со скудными клиническими признаками инфицирования.
О переходе заболевания в хроническую фазу свидетельствует наличие симптомов в течение двух и более месяцев. В зависимости от наличия осложнений различают следующие виды хронического трихомониаза:
- Неосложнённый – с развитием воспалительного процесса в нижних отделах урогенитальной системы.
- Осложнённый – с вовлечением в процесс внутренних половых органов (матки и придатков).
Отдельную форму трихомониаза представляет бессимптомное носительство, которое наблюдается почти у трети инфицированных. Заражение некоторыми штаммами Trichomonas vaginalis не сопровождается возникновением симптомов заболевания, при этом женщина остаётся источником инфекции для половых партнёров. Бессимптомная форма может клинически манифестировать при изменении иммунного или гормонального статуса носительницы.
Симптомы трихомониаза у женщин
Во время инкубационного периода, длящегося в среднем от 5 до 14 дней, симптомы отсутствуют. При острой манифестации инфекционного процесса пациентка жалуется на зуд в области наружных половых органов, частое болезненное мочеиспускание, резь и боли во влагалище и уретре, диспареунию. Половые органы отёчны, из влагалища выделяются обильные пенистые желтовато- или зеленовато-белые бели со зловонным запахом и примесью крови. Температура повышена до субфебрильных цифр. Нарушается сон и общее самочувствие. Некоторые женщины отмечают боль в нижней части живота.
При подостром течении трихомониаза пациентки замечают незначительное увеличение количества влагалищных выделений, остальная симптоматика обычно смазана. Торпидная форма заболевания протекает практически бессимптомно и переходит в хронический трихомоноз или трихомонадоносительство. Распространение воспалительного процесса на другие органы урогенительной системы проявляется развитием соответствующей клинической картины – болью внизу живота и пояснице, слизисто-гнойными выделениями, нарушениями менструального цикла и репродуктивной функции.
Осложнения
Трихомониаз у женщин чаще всего осложняется гнойно-воспалительными заболеваниями половых органов: абсцессом бартолиновых желёз, эндометритом, аднекситом, тубоовариальным абсцессом, параметритом, пельвиоперитонитом. Из-за формирования спаек в малом тазу может развиться бесплодие. По наблюдениям специалистов, такие пациентки входя группу риска по развитию неоплазий шейки матки. У больных трихомонозом беременность зачастую прерывается самопроизвольно, околоплодные воды изливаются преждевременно. Роды обычно протекают патологически, а ребёнок при прохождении по родовым путям может заразиться трихомониазом.
Диагностика
При постановке диагноза необходимо учитывать клиническую симптоматику, данные эпидемиологического анамнеза, физикальных и лабораторных исследований. Обычно план обследования включает:
- Осмотр на кресле в зеркалах. При гинекологическом осмотре слизистая влагалища и шейки матки выглядит покрасневшей. В заднем своде влагалища определяются обильные пенистые выделения. Отмечается отёчность вульвы и уретры.
- Микроскопия и посев на флору . Трихомонад в мазке со слизистой влагалища или уретры можно обнаружить под обычным или фазово-контрастным микроскопом. Посев нативного материала позволяет подтвердить наличие возбудителя с точностью до 95%.
- Серологические и молекулярно-генетические анализы. Антитела к возбудителю или фрагменты его генетического материала выявляют при помощи РИФ, ИФА, ПЦР.
Гинекологическое УЗИ, томография и другие инструментальные методы диагностики играют вспомогательную роль и позволяют оценить степень вовлечения в воспалительный процесс органов малого таза. Дифференциальная диагностика проводится с кандидозным, неспецифическим и гонорейным вульвовагинитом. При необходимости пациентке назначают консультацию дерматовенеролога.
Лечение трихомониаза у женщин
Лечение осуществляется в амбулаторных условиях, пациентке рекомендован половой покой и отказ от алкоголя. Показана этиотропная терапия сексуальному партнёру. Возбудитель отличается высокой чувствительностью к метронидазолу и другим производным нитроимидазов, которые не только действуют непосредственно на трихомонад, но и стимулируют выработку интерферона. Применяется курсовая комбинированная терапия с одновременным назначением препаратов внутрь и местно (в виде вагинальных таблеток, свечей, кремов). При выявлении трихомониаза у беременной женщины проводится только местное лечение. При длительном течении одновременно с этиотропной терапией вводится противотрихомонадная вакцина, стимулирующая образование гуморальных и секреторных антител. Препарат усиливает эффект противопротозойного лечения, защищает от повреждения клетки многослойного эпителия и предупреждает реинфекцию. В качестве дополнительных лекарственных средств могут быть назначены иммуномодуляторы.
Чтобы подтвердить полное излечение от трихомоноза, выполняется бактериологический контроль. Материал из влагалища, уретрального канала и прямой кишки исследуется спустя 7-10 дней по окончании курсовой терапии и в течение трех последующих менструальных циклов (на пятый день от начала менструации). Для повышения вероятности обнаружения трихомонад может быть проведена алиментарная, физическая или биологическая провокация. Важно учитывать, что почти у 90% пациенток хронический трихомониаз ассоциирован с другими инфекциями. Поэтому после своевременного выявления сопутствующей микрофлоры и определения её чувствительности необходимо назначить соответствующее этиотропное лечение.
Прогноз и профилактика
Прогноз благоприятный. При назначении терапевтических доз метронидазола пациентки полностью излечиваются от трихомониаза в 90-95% случаях, даже резистентные формы заболевания поддаются лечению нитроимидазолами II поколения. Для профилактики заражения необходимо воздерживаться от половых контактов со случайными партнёрами, использовать презервативы, соблюдать правила личной гигиены. Своевременное обращение к гинекологу по поводу появления характерной клинической симптоматики после незащищённого секса позволяет вовремя начать терапию и предупредить развитие серьёзных осложнений.
Читайте также:


