Боливийской геморрагической лихорадки профилактика
Обновлено: 13.05.2024
Поражение вирусными гемморрагическими лихорадками. Диагностика, лечение
Вирусные геморрагические лихорадки вызываются группой РНК-содержащих вирусов из четырех разных семейств: аренавирусы (Arenaviridae — аргентинская, боливийская, венесуэльская, ласса и бразильская лихорадки); буньявирусы (Bunyaviridae—крымская лихорадка, лихорадка долины Рифт и хантавирусная лихорадка); филовирусы (Filoviridae — лихорадки Эбола и Марбурга); флавивирусы (Flaviviridae — желтая лихорадка, лихорадка Денге, болезнь кьясанурского леса, омская лихорадка).
Зона распространения всех этих вирусов ограничена природными очагами, все эти вирусы обладают высокой патогенностью и контагиозностью, распространяются воздушным путем, считается, что все они имеют природный резервуар в виде различных представителей членистоногих.
Заболевания передаются воздушным путем с экскрементами животных, при укусах, контактах с животными или насекомыми-переносчиками, а также при контакте с биологическими жидкостями зараженного человека.
После заражения у человека развивается лихорадка, миалгии, прострация. Заболевание быстро прогрессирует, на фоне продолжающейся лихорадки развивается системный воспалительный ответ, петехии, кровотечения, которые могут приводить к развитию геморрагического шока и смерти человека. Данные заболевания характеризуются высоким уровнем летальности — до 50%, при лихорадке Эбола уровень летальности достигает 100%. Высокая вероятность передачи заболеваний от больного человека здоровому делает эти вирусы очень контагиозными.
Инкубационный период составляет 5-10 дней, после чего развивается лихорадка, недомогание и головная боль.
Ввиду высокой контагиозности вирусов возможный сценарий теракта с аэрозольным распространением вирусов выглядит весьма устрашающе. Диагностика заболеваний основывается на методике ИФА, которая позволяет обнаружить противовирусные антитела класса М (иммуноглобулины М), или выделении культуры вируса из образцов крови и тканей.
Все биологические жидкости зараженного должны считаться контагиозными; медицинский персонал должен использовать стандартные меры предосторожности, пациент должен быть изолирован в помещении с отрицательным давлением внутри. Специфическая терапия геморрагических лихорадок не разработана, поэтому лечение ограничивается поддерживающей терапией. В настоящее время на этапе испытаний находится препарат рибавирин, который показал некоторую эффективность в лечении крымской геморрагической лихорадки, хантавирусной лихорадки и лихорадки Ласса.
Разработка вакцин против геморрагических лихорадок на сегодняшний день находится лишь на ранних стадиях.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Боливийская геморрагическая лихорадка. Диагностика и лечение боливийской лихорадки
Боливийская геморрагическая лихорадка (БГЛ) — природно-очаговый нетрансмиссивный вироз, распространенный в сельских регионах Боливии, протекающий с развитием лихорадки, выраженного геморрагического синдрома и полиорганных поражений. Исторические сведения. Вспышки геморрагической лихорадки в Боливии были описаны в 1950-х годах в департаменте Бени и в провинциях Сан-Хоакин, Маморе, Якумаа, преимущественно среди сельского населения. Крупная эпидемия болезни с летальностью до 30% наблюдалась в 1962-1964 гг. в г. Сан-Хоакин. В этом же городе в 1963 г. К. Johnson от больных людей выделил Machupo virus (от названия протекающей здесь реки Мачупо). В результате проведения дератизационных мероприятий заболеваемость БГЛ заметно снизилась.
Возбудитель — Machupo virus относится к семейству Arenaviridae, антигенному комплексу Tacaribae.
Боливийская геморрагическая лихорадка — природно-очаговая нетрансмиссивная инфекция. Естественный основной резервуар вирусов — полусинантропный хомякообразный грызун Calomys callosus, а также некоторые другие виды грызунов, обитающие в сельских районах Боливии. Установлено, что численность грызунов находится в обратной зависимости от плотности популяции домашних кошек.
Грызуны выделяют вирус со слюной и экскретами.
Ведущий механизм заражения человека — аэрозольный. Описаны случаи нозокомиальной циркуляции вируса и внутрилабораторного заражения. Заболеваемость Боливийской лихорадкой обычно совпадает с периодом активных сельскохозяйственных работ. Очаги инфекции расположены в сельских районах Боливии (департамент Бени, провинции Итенес, Якумаа), где в настоящее время ежегодно регистрируется несколько десятков случаев болезни.

Патогенез и патологоанатомическая картина сходны с таковыми при АГЛ, но при боливийской лихорадке чаще возникают поражения нервной системы.
Инкубационный период 7-14 дней.
В начальный период болезни температура постепенно, в течение 3-5 дней, достигает 39-40 °С и сохраняется на этом уровне около 1-1,5 нед. Развиваются общетоксические симптомы, сходные с картиной АГЛ. В половине случаев появляется выраженный тремор языка и иногда верхних конечностей или отдельных групп мышц, что часто служит признаком тяжелого течения заболевания.
В период разгара у 1/3 больных развивается геморрагический синдром в виде петехиальной сыпи на коже и слизистых оболочках, кровоточивости десен и носа, иногда развиваются желудочно-кишечные кровотечения. В целом, геморрагические проявления менее выражены, чем при АГЛ.
Период реконвалесценции развивается через 2-3 нед и характеризуется длительной астенизацией пациентов, иногда наблюдается выпадение волос.
Летальность составляет, в среднем, 18%.
Диагностика осуществляется как при АГЛ, изоляция вируса из крови достигается с трудом и возможна в первые 7-12 дней заболевания.
Лечение патогенетическое.
Профилактика основана на систематическом проведении дератизации. В стационарах необходимо соблюдать режим предупреждения нозокомиального и внутрилабораторного заражения.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Южно-американские геморрагические лихорадки. Лимфоцитарный хориоменингит. Диагностика аренавирусов. Лечение и профилактика инфекций ареновирусов.
Возбудители южно-американских геморрагических лихорадок — вирусы Хунйн (возбудитель аргентинской геморрагической лихорадки), Мачупо (возбудитель боливийской геморрагической лихорадки) и Гуанарито (возбудитель венесуэльской геморрагической лихорадки).
Длительность инкубационного периода южно-американских геморрагических лихорадок 7-14 сут. Для клинической картины южно-американских геморрагических лихорадок типичны прогрессирующая лихорадка, головная боль, мышечные боли, гиперестезия кожных покровов, гиперемия конъюнктивы. Обычно с 5-го дня присоединяется геморрагический диатез — петехии, геморрагии и признаки поражения почек (олигурия, альбуминурия). В особо тяжёлых случаях развивается ДВС-синдром.

Микробиологическая диагностика аренавирусов
Проводят комплекс вирусологических, биологических и серологических исследований. Возбудители геморрагических лихорадок чрезвычайно контагиозные, работу с ними проводят в специализированных учреждениях.
Материал для исследований аренавирусов — смывы из носоглотки, кровь, СМЖ, моча, плевральный выпот и секционный материал (например, лимфатические узлы). Выделение аренавирусов проводят заражением культур клеток (например, VERO или амниона человека). Вирусы идентифицируют в РСК, РН или РНИФ. Выбор животного для биопробы определяет патогенность возбудителя для них. Обычно используют мышат, хомячков, морских свинок, обезьян, заражаемых интрацеребрально.
Специфические AT к аренавирусам выявляют в РСК и РНИФ; последняя предпочтительнее, так как выявляемые с её помощью AT появляются раньше и циркулируют дольше. При наличии стёкол с фиксированными культурами, заражёнными арена вирусами, диагностика инфекций не представляет большого труда и даёт возможность быстро получить результат. Видовую принадлежность аренавирусов определяют в РН.
Лечение и профилактика инфекций ареновирусов
Проводят симптоматическое лечение инфекций ареновирусов, так как средства этиотропной лекарственной терапии отсутствуют. Для лечения лихорадки Ласса используют гипериммунную сыворотку от иммунизированных доноров и реконвалесцентов. Для специфической профилактики разработаны аттенуированные живые вакцины.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Геморрагическая лихорадка Марбург – острое инфекционное заболевание, вызываемое РНК-содержащим филовирусом (марбургским вирусом), протекающее с тяжелым капилляротоксикозом и высокой летальностью. Симптомы геморрагической лихорадки Марбург включают высокую лихорадку, выраженную интоксикацию, тяжелую диарею и рвоту, кожные геморрагии, внутренние кровотечения, поражение печени, сердца, почек, ЦНС. При диагностике учитываются эпидемиологические и клинические данные, результаты лабораторных (вирусологических, серологических, электронно-микроскопических) исследований. Больные с геморрагической лихорадкой Марбург подлежат госпитализации и изоляции; лечение, в основном, симптоматическое; иногда эффективны интерферонотерапия, введение плазмы реконвалесцентов.

Общие сведения

Причины
Возбудитель геморрагической лихорадки Марбург (Marburgvirus) относится к семейству филовирусов. Вирионы имеют спиралевидную, червеобразную или округлую форму; длину 665-1200 нм и диаметр 70-80 нм; содержат РНК и липопротеин. Устойчивость вируса во внешней среде средняя. По своей морфологии и свойствам марбургский вирус сходен с вирусами, вызывающими лихорадку Эбола, однако между ними имеются некоторые различия в антигенной структуре.
Источником европейской вспышки геморрагической лихорадки Марбург в 1967 г. послужили завезенные из Африки зеленые мартышки, большая часть которых погибла от неизвестного заболевания. Геморрагическая лихорадка тогда развилась у людей, контактировавших с приматами, а также у медицинского персонала, ухаживающего за больными. Всего из 25 заболевших геморрагической лихорадкой Марбург скончалось 7 человек. Позже аналогичные случаи заболевания регистрировались в природных местах обитаниях африканских зеленых мартышек, что дало основание рассматривать их как основной источник инфекции и резервуар марбургского вируса.
Инфицирование человека возможно контактным путем при соприкосновении с кровью и другими выделениями больного; воздушно-капельным путем при попадании вируса на слизистые ротовой полости и конъюнктиву; инъекционным путем при уколах. Известен случай заражения геморрагической лихорадкой Марбург половым путем. После перенесенной инфекции формируется длительный иммунитет; случаи повторного заболевания не известны. После проникновения и первичной репликации вируса в клетках моноцитарно-макрофагальной системы развивается массивная вирусемия, подавляющая иммунные реакции. Это приводит к генерализованным нарушениям микроциркуляции и развитию ДВС-синдрома, капилляротоксикоза и полиорганным поражениям. Очаги кровоизлияний и некрозов при геморрагической лихорадке Марбург образуются в миокарде, легких, печени, почках, надпочечниках, селезенке и других органах.
Симптомы лихорадки Марбург
От момента инфицирования до появления первых симптомов проходит от 2 дней до 3-х недель. Манифестация заболевания острая, без продромальных явлений. Характерными признаками геморрагической лихорадки Марбург служат длительная (в течение 2-х недель) и высокая лихорадка (до 39-40°С), ознобы, выраженная интоксикация, сопровождающаяся головной болью, разбитостью, миалгиями и артралгиями. С первых суток у больного обнаруживается энантема, конъюнктивит, эрозии на слизистой полости рта. На 3-4 сутки течение геморрагической лихорадки Марбург отягощается схваткообразными болями в животе, рвотой, водянистой диареей, в результате чего развивается быстрое обезвоживание организма.
На 5-6 день заболевания на туловище, верхних конечностей, шее и лице появляется макулопапулезная сыпь, нередко сопровождающаяся кожным зудом и шелушением кожи. В дальнейшем развивается геморрагический синдром: кровоизлияния в кожу и конъюнктиву; десневые, носовые, маточные, желудочно-кишечные кровотечения. К исходу первой недели у больных геморрагической лихорадкой Марбург определяются признаки гепатита, миокардита, поражения почек. Изменения со стороны ЦНС характеризуются адинамией, заторможенностью, судорогами, потерей сознания.
Максимальной выраженности признаки токсикоза, дегидратации, геморрагических проявлений и полиорганных нарушений достигают на второй недели заболевания. Гибель больных геморрагической лихорадкой Марбург может наступить от отека легких или мозга, гиповолемического шока, ДВС-синдрома, острой почечной недостаточности. У выживших пациентов период реконвалесценции имеет затяжной характер: долго сохраняется астенизация, головные и мышечные боли, периодические абдоминалгии; часто развивается алопеция. К числу осложнений и остаточных явлений геморрагической лихорадки Марбург относятся увеит, энцефалит, миелит, орхит, атрофия яичек, пневмония, психические и интеллектуальные нарушения.
Диагностика
Диагностика геморрагической лихорадки Марбург основывается на клинико-эпидемиологических и лабораторных данных. При сборе анамнеза выясняется факт пребывания пациента в природно-очаговой местности, контакт с переносчиками заболеваниями и больными людьми. Неспецифические изменения крови включают лейкопению, тромбоцитопению, повышение уровня печеночных ферментов. С целью подтверждения диагноза геморрагической лихорадки Марбург используются молекулярно-биологические и серологические (ОТ-ПЦР, РИФ, ИФА, РСК, РН), электронно-микроскопические исследования. Тестирование биоматериала проводится в специальных лабораториях с соблюдением требований максимальной безопасности.
Для оценки поражения внутренних органов выполняется ЭКГ, УЗИ почек и УЗИ печени, исследование коагулограммы, общего анализа мочи, КОС. В связи с развитием полиорганных нарушений больные нуждаются в консультации нефролога, невролога, гастроэнтеролога, кардиолога, гематолога, офтальмолога.
Дифференциальная диагностика проводится с другими геморрагическими лихорадками (желтой, геморрагической с почечным синдромом, крымской, омской, боливийской, аргентинской геморрагической, лихорадкой Ласа, лихорадкой Эбола и др.). Также исключается малярия, холера, шигеллез, брюшной и возвратный тиф, лептоспироз, гепатит, менингит и пр.
Лечение геморрагической лихорадки Марбург
Пациенты с подозрением на геморрагическую лихорадку Марбург должны быть немедленно госпитализированы в инфекционный стационар и изолированы в отдельные боксы. При организации ухода за пациентами предпринимаются меры повышенного санитарно-эпидемиологического контроля: усиливаются дезинфекционные мероприятия, защита медицинского персонала, организуется безопасное проведение лечебно-диагностических манипуляций и процедур.
Этиотропная терапия геморрагической лихорадки Марбург не разработана, поэтому основное внимание уделяется патогенетическим и симптоматическим мероприятиям. Проводится парентеральная дезинтоксикационная терапия и оральная регидратация, внутривенное введение тромбоцитной массы. Есть сведения об эффективности введения плазмы реконвалесцентов, проведения интерферонотерапии, плазмафереза. При развитии бактериальных осложнений назначается антибиотикотерапия.
Прогноз и профилактика
Заболевание имеет серьезный прогноз и представляет повышенную опасность в плане возникновения эпидемических вспышек. Смертность среди заболевших геморрагической лихорадкой Марбург составляет 25-70%. При выявлении случаев марбургской геморрагической лихорадки необходимо строгое соблюдение мер предосторожности, рекомендуемых при работе с особо опасными инфекциями. Транспортировка и лечение больных производится в специальных изоляторах. Уход за пациентами должен осуществлять специально подготовленный персонал, использующий индивидуальные средства защиты. Специфической профилактики геморрагической лихорадкой Марбург не разработано. Целесообразно организовывать эпидемический контроль за лицами, приезжающими из эндемичных регионов.
Геморрагические лихорадки – вирусные инфекции с природно-очаговым распространением, протекающие с геморрагическим и острым лихорадочным синдромом. Симптоматика геморрагических лихорадок включает выраженную интоксикацию, высокую температуру тела, геморрагическую сыпь, кровотечения различной локализации, полиорганные нарушения. Форма геморрагической лихорадки определяется с учетом клинико-эпидемиологических и лабораторных данных (ПЦР, ИФА, РИФ). При геморрагических лихорадках проводится дезинтоксикационная, противовирусная, гемостатическая терапия, введение специфических иммуноглобулинов, борьба с осложнениями.
Общие сведения
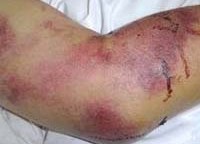
Геморрагические лихорадки – группа инфекционных заболеваний вирусной природы, вызывающих токсическое поражение сосудистых стенок, способствуя развитию геморрагического синдрома. Протекают на фоне общей интоксикации, провоцируют полиорганные патологии. Геморрагические лихорадки распространены в определенных регионах планеты, в ареалах обитания переносчиков заболевания. Вызывают геморрагические лихорадки вирусы следующих семейств: Togaviridae, Bunyaviridae, Arenaviridae и Filoviridae. Характерной особенностью, объединяющей эти вирусы, является сродство к клеткам эндотелия сосудов человека.
Резервуаром и источником этих вирусов является человек и животные (различные виды грызунов, обезьяны, белки, летучие мыши и др.), переносчиком – комары и клещи. Некоторые геморрагические лихорадки могут передаваться контактно-бытовым, пищевым, водным и другими путями. По способу заражения эти инфекции подразделяются на группы: клещевые инфекции (Омская, Крымская-Конго и лихорадка Кьясанурского леса), комариные (желтая, лихорадка денге, Чукунгунья, долины Рифт) и контагиозные (лихорадки Лаоса, Аргентинская, Боливийская, Эбола, Марбург и др.).
Восприимчивость к геморрагическим лихорадкам у человека довольно высока, заболевают преимущественно лица, чья профессиональная деятельность связана с дикой природой. Заболеваемость в городах чаще отмечается у граждан, не имеющих постоянного места жительства и сотрудников бытовых служб, контактирующих с грызунами.

Симптомы геморрагической лихорадки
Геморрагические лихорадки в большинстве случаев объединяет характерное течение с последовательной сменой периодов: инкубации (как правило, 1-3 недели), начальный (2-7 дней), разгара (1-2 недели) и реконвалесценции (несколько недель). Начальный период проявляется общеинтоксикационной симптоматикой, обычно весьма интенсивной. Лихорадка при тяжелом течении может достигать критических цифр, интоксикация – способствовать расстройству сознания, бреду, галлюцинациям.
Перед наступлением периода разгара нередко отмечается кратковременная нормализация температуры и улучшение общего состояния, после чего токсикоз нарастает, интенсивность общей клиники увеличивается, развиваются полиорганные патологии, нарушения гемодинамики. В период реконвалесценции происходит постепенный регресс клинических проявлений и восстановление функционального состояния органов и систем.
Геморрагический дальневосточный нефрозонефрит нередко называют геморрагической лихорадкой с почечным синдромом, поскольку для этого заболевания характерно преимущественное поражение сосудов почек. Инкубация геморрагического дальневосточного нефрозонефрита составляет 2 недели, но может сокращаться до 11 и удлиняться до 23 дней. Впервые дни заболевания возможны продромальные явления (слабость, недомогание). Затем развивается тяжелая интоксикация, температура тела поднимается до 39,5 и более градусов и сохраняется на протяжении 2-6 дней. Спустя 2-4 дня от начала лихорадки появляется геморрагическая симптоматика на фоне прогрессирующей интоксикации. Иногда могут отмечаться менингеальные симптомы (Кернига, Брудзинского, ригидность затылочных мышц). Ввиду токсического поражения головного мозга, сознание нередко спутано, появляются галлюцинации, бред.
Крымская геморрагическая лихорадка характеризуется острым началом: отмечается рвота, боль в животе натощак, озноб. Температура тела резко повышается. Внешний вид больных характерный для геморрагических лихорадок: гиперемированное отечное лицо и инъецированные конъюнктивы, веки, склеры. Геморрагическая симптоматика выражена: петехиальные высыпания, кровоточивость десен, кровотечения из носа, примесь крови в кале и рвотных массах, маточные кровотечения у женщин. Селезенка чаще остается нормального размера, у некоторых больных может отмечаться ее увеличение. Тяжелое течение заболевания проявляется интенсивной болью в животе, частой рвотой, меленой. Пульс лабильный, артериальное давление снижено, сердечные тоны – глухие.
Омская геморрагическая лихорадка протекает более легко и доброкачественно, геморрагический синдром выражен слабее (хотя летальность имеет место и при этой инфекции). В первые дни лихорадка достигает 39 с небольшим градусов, в половине случаев лихорадочный период протекает волнообразно, с периодами повышения и нормализации температуры тела. Продолжительность лихорадки – 3-10 дней.
Геморрагическая лихорадка денге характеризуется инкубационным периодом от 5 до 15 дней, доброкачественным течением, симптоматикой общей интоксикации, усиливающейся к 3-4 дню и пятнисто-папулезной сыпью геморрагического происхождения, проходящей через 2-3 дня после появления (обычно возникает в разгар заболевания) и не оставляющей после себя пигментаций или шелушения. Температурная кривая может быть двухволновой: лихорадка прерывается 2-3-дневным периодом нормальной температуры, после чего возникает вторая волна. Такая форма характерна для европейцев, у жителей Юго-Восточной Азии лихорадка Денге развивается по геморрагическому варианту и имеет более тяжелое течение.
Геморрагические лихорадки могут способствовать развитию тяжелых, угрожающих жизни состояний: инфекционно-токсического шока, острой почечной недостаточности, комы.
Диагностика геморрагических лихорадок
Диагностику геморрагических лихорадок производят на основании клинической картины и данных эпидемиологического анамнеза, подтверждая предварительный диагноз лабораторно. Специфическая диагностика производится с помощью серологических исследования (РСК, РНИФ и др.), иммуноферментного анализа (ИФА), выявления вирусных антигенов (ПЦР), вирусологического метода.
Геморрагические лихорадки обычно характеризуются тромбоцитопенией в общем анализе крови, выявлением эритроцитов в моче и кале. При выраженной геморрагии появляются симптомы анемии. Положительный анализ кала на скрытую кровь говорит о кровотечении по ходу желудочно-кишечного тракта.
Лихорадка с почечным синдромом также проявляется при лабораторной диагностике в виде лейкопении, анэозинофилии, увеличением количества палочкоядерных нейтрофилов. Значительны патологические изменения в общем анализе мочи – удельный вес снижен, отмечается белок, (нередко повышение достигает 20-40%), цилиндры. В крови повышен остаточный азот. Крымская лихорадка отличается лимфоцитозом на фоне общего нормоцитоза, сдвигом лейкоформулы влево и нормальной СОЭ.
Лечение геморрагической лихорадки
Больные с любой геморрагической лихорадкой подлежат госпитализации. Прописан постельный режим, полужидкая калорийная легкоусвояемая диета, максимально насыщенная витаминами (в особенности С и В) – овощные отвары, фруктовые и ягодные соки, настой шиповника, морсы). Кроме того, назначают витаминотерапию: витамины С, Р. Ежедневно в течение четырех дней принимается викасол (витамин К).
Внутривенно капельно назначают раствор глюкозы, в период лихорадки могут производиться переливания крови небольшими порциями, а также введение препаратов железа, препаратов на основе водного экстракта из печени крупного рогатого скота. В комплексную терапию включают противогистаминные средства. Выписка из стационара производится после полного клинического выздоровления. По выписке больные некоторое время наблюдаются амбулаторно.
Прогноз и профилактика геморрагической лихорадки
Прогноз зависит от тяжести течения заболевания. Геморрагические лихорадки могут варьироваться по течению в весьма широких пределах, в некоторых случаях вызывая развитие терминальных состояний и заканчиваясь летально, однако в большинстве случаев при своевременной медицинской помощи прогноз благоприятен – инфекция заканчивается выздоровлением.
Профилактика геморрагических лихорадок в первую очередь подразумевает меры, направленные на уничтожение переносчиков инфекции и предупреждение укусов. В ареале распространения инфекции производят тщательную очистку мест, подготовленных под поселение, от кровососущих насекомых (комары, клещи), в эпидемически опасных регионах рекомендовано в лесных массивах носить плотную одежду, сапоги, перчатки, специальные противокомариные комбинезоны и маски, использовать репелленты. Для омской геморрагической лихорадки существует методика специфической профилактики, плановая вакцинация населения с помощью убитой вакцины вируса.
Читайте также:

