Болотная лихорадка что это
Обновлено: 18.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Геморрагическая лихорадка: причины появления, симптомы, диагностика и способы лечения.
Определение
Геморрагическая лихорадка с почечным синдромом (ГЛПС) – заболевание, сопровождающееся поражением мелких сосудов всего организма, геморрагическим диатезом, поражением почек по типу острого интерстициального нефрита с развитием острой почечной недостаточности, а также кровоизлияниями в склеру и сосуды конъюнктивы, под кожу, а в тяжелых случаях – внутренними почечными, желудочными и носовыми кровотечениями.
Геморрагическая лихорадка стала известна менее 100 лет назад, однако сегодня занимает одно из первых мест среди всех природно-очаговых заболеваний человека в России.
Причины геморрагическая лихорадки
Возбудителями ГЛПС являются вирусы, относящиеся к семейству Bunyaviridae, роду Hantavirus. Свое название вирус получил по местности Буньямвера в Уганде, где он впервые был обнаружен. Несмотря на упорные научные исследования А.А. Смородинцева и М.П. Чумакова (1960 г.), которые позволили им предположить, что ГЛПС имеет вирусную природу, сам вирус обнаружить ученые не смогли. Возбудитель ГЛПС впервые был выделен корейским вирусологом H. W. Lee в 1976 г. из ткани легких полевой мыши. От пациентов с ГЛПС вирус был получен в 1978 г.
Заражение человека происходит преимущественно воздушно-пылевым путем (до 80%) при вдыхании высохших испражнений больных грызунов. Передача вируса возможна также контактным путем – через поврежденные кожу и слизистые оболочки при соприкосновении с грызунами или инфицированными объектами внешней среды (хворостом, соломой, сеном и т.п.).
Еще один путь заражения ГЛПС – алиментарный, например, при употреблении продуктов, которые не подвергались термической обработке, но на них присутствуют следы жизнедеятельности инфицированных грызунов.
Классификация заболевания
Выделяют три степени тяжести геморрагической лихорадки: легкую, среднетяжелую и тяжелую.
По наблюдаемой клинической картине заболевания выделяют основные клинико-патогенетические синдромы:
- общетоксический;
- гемодинамический (центральные и микроциркуляторные нарушения);
- почечный;
- геморрагический;
- абдоминальный;
- нейроэндокринный;
- респираторный.
Инкубационный период составляет от 4 до 49 дней. В среднем он длится 2-3 недели. Его продолжительность зависит от вида возбудителя, дозы попавшего в организм патогена, места проникновения, состояния иммунной системы заразившегося человека.
ГЛПС может протекать в легкой и среднетяжелой форме, напоминая ОРЗ с непродолжительной острой лихорадкой.
Внешние проявления ГЛПС в начальный период заболевания: гиперемированная (покрасневшая) верхняя половина тела, красноватые склеры (белки глаз), возможна пятнистая энантема мягкого нёба (появление мелких пятен). При прогрессировании болезни появляется петехиальная сыпь (мелкие кровоизлияния) на туловище, внутренней поверхности плеч, возможны небольшие носовые кровотечения. При сдавливании тканей и щипках в этих местах появляется геморрагическая сыпь.
Со стороны сердца отмечается относительная брадикардия, артериальное давление немного снижено. К концу лихорадочного периода начинает снижаться количество отделяемой мочи и частота мочеиспускания.
Если процесс не купируется на начальном этапе, то болезнь переходит в следующую стадию — олигурическую (разгар болезни). Температура тела внезапно снижается до нормы и временно повышается на фоне ухудшения общего состояния и резкой слабости — астении, адинамии, тошноты. Наблюдаются нарушения зрения — появляются мушки и туман перед глазами. Возможно развитие псевдоменингита (нестерпимой головной боли, тошноты, рвоты, напряжения затылочных мышц при отсутствии изменений в ликворе (спинномозговой жидкости), локальных парезов, параличей). Нарастает дискомфорт и боли в поясничной области (особенно при надавливании), в тяжелых случаях появляются рвота с примесью крови и икота. Язык у больного сухой, покрыт серо-коричневым налетом. Живот вздут, присутствует болезненность в эпигастрии и околопупочной области, возможны увеличение размеров печени и диарея.
Меняются внешние проявления заболевания: гиперемия лица и верхней части туловища сменяется бледностью, нарастает геморрагический синдром (массивные кровоизлияния в склеры, длительные носовые кровотечения, любое сдавление кожи вызывает выраженную геморрагическую сыпь), возможно кишечное кровотечение.
При дальнейшем прогрессировании болезни развиваются абсолютная брадикардия и артериальная гипотония, иногда вплоть до коллапса (острой сердечной недостаточности с потерей сознания и угрозой жизни), жесткое дыхание, сухие или (реже) влажные хрипы.
Ведущим расстройством олигурической стадии является прогрессирующее снижение количества отделяемой мочи вплоть до анурии (отсутствия мочеиспускания). В это время наиболее часто развиваются осложнения и летальные исходы.
Выздоровление называется полиурической стадией, которая длится 2-3 недели. Для нее характерны нормализация температуры тела, уменьшение головной боли, появление аппетита, возобновление и усиление мочеиспускания, ослабление поясничной и абдоминальной болей. Постепенно исчезают геморрагическая сыпь и кровотечения.
Слабость, нарушение работы кишечника, аритмия и скачки артериального давления могут сохраняться длительное время.
Диагностика геморрагической лихорадки
При сборе эпидемиологического анамнеза врач выясняет информацию о пребывании пациента в эндемичной местности, возможности прямого или косвенного контакта с грызунами.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Малярия остается довольно распространенным заболеванием во многих регионах. Ежегодно более чем в 100 странах и территориях мира, регистрируется 450-500 млн случаев малярии, от которой погибает до 23 млн человек.
В 2013 году заболеваемость населения малярией на территории России по сравнению с прошлым годом повысилась с 87 до 95 случаев. Почти все случаи являются завозными и выявленными на неэндемичных по малярии территориях.
В западном полушарии встречается в Вест-Индии, Мексике, Центральной Америке, в северных районах Южной Америки, особенно в долине Амазонки. Малярия представляет постоянную угрозу для многих районов Африки. Она распространена также на побережье Красного и Средиземного морей, на Балканах и Украине. Ежегодно сообщается о многочисленных случаях малярии в Юго-Восточной Азии, в Индии и на севере Австралии.
Основными факторами, способствующими распространению малярии , являются интенсивные миграции населения (особенно авиа перелеты), глобальные изменения климата (повышение температур воздуха и колличества осадков), резистентность малярийных комаров к инсектицидам и малярийных плазмодиев к лекарственным препаратам.
Малярия, известная также под названиями болотная лихорадка, перемежающаяся лихорадка, пароксизмальная малярия, острое инфекционное заболевание, вызываемое несколькими видами простейших рода Plasmodium и передаваемое при укусе комара рода Anopheles. Малярию у человека вызывают в основном три вида плазмодиев: возбудитель трехдневной малярии (наиболее частый возбудитель), тропической и четырехдневной малярии. Четвертый вид плазмодия, способный вызвать заболевание человека, овале-малярия распространен лишь в некоторых районах Африки. Малярией болеют пресмыкающиеся и птицы, а также обезьяны и другие млекопитающие. Хотя передачи заболевания между далеко стоящими биологическими видам животных, как правило, не происходит, один из типов малярии обезьян иногда передается человеку.
Для малярии характерны повторяющиеся приступы сильного озноба, высокой температуры и обильного пота. Она широко распространена в теплых и влажных регионах со среднегодовой температурой 16° С и выше, встречается также в зонах более умеренного климата и совсем отсутствует в приполярных областях. Заболевание наносит серьезный экономический ущерб странам с тропическим и субтропическим климатом, лидируя среди всех заболеваний как основная причина нетрудоспособности и смертности населения.
Клинические проявления.Малярия характеризуется периодом острых приступов лихорадки (первичная атака), сменяющихся безлихорадочным периодом. У части нелеченных или недостаточно леченых больных лихорадка через 7-14 и более дней в течение 2-3 месяцев после прекращения первичной атаки возобновляется (ранние рецидивы).
После инкубационного периода различной длительности (от 1 до 6 недель в зависимости от вида возбудителя) у неиммунных больных может отмечаться продромальный период, характеризующийся познабливанием, головной болью, субфебрилитетом, недомоганием, миалгиями, иногда поносами (при тропической малярии). Следует помнить, что при трехдневной и овале-малярии возможна длительная инкубация (10-14 месяцев), что связано с наличием в клетках печени спящих форм паразита - гипнозоитов.
Малярийный приступ (пароксизм) протекает со сменой фаз: потрясающий озноб, жар, пот. В фазу озноба кожа бледная, холодная, шероховатая (гусиная) с цианотичным оттенком. Озноб продолжается от 10-15 минут до 2-3 часов и сопровождается очень быстрым подъемом температуры (до 39-40°С и выше). Усиливается головная и мышечная боль, появляется жажда, иногда рвота, бред. Лицо гиперемировано, кожа сухая, горячая на ощупь, тахикардия. Через несколько часов жар сменяется профузным потоотделением, температура тела критически падает до субнормальных цифр. Самочувствие улучшается, но остается слабость.
Лечение малярии.Для лечения малярии используют различные препараты, которые могут предупреждать приступы малярии, быстро купировать симптомы начавшегося приступа или полностью уничтожить возбудителя. Среди них наиболее известны хлорохин, хинин, мефлохин, примахин и хинакрин гидрохлорид, выпускаемый также под названиями атабрин и акрихин. Лицам, планирующим путешествие или длительное проживание в эндемичных по малярии районах, рекомендуется регулярно принимать противомалярийные препараты, например хлорохин. Для лечения острых проявлений малярии назначают гематоциды.
Чтобы полностью вылечить (предупреждение отдаленных рецидивов) от малярии, вызванной трехдневной или овале-малярией, по окончании курса гематоцидных препаратов применяют тканевой шизонтоцид &mdash примахин. При обнаружении у больного тропической малярии в случаях нетяжелого течения и отсутствия прогностически неблагоприятных показателей препаратами выбора являются мефлохин, фансидар и галофантрин.
Больные со злокачественным течением тропической малярии должны быть экстренно госпитализированы в специализированное отделение, имеющее оборудование для гемодиализа. Лечение осложнений тропической малярии проводят на фоне противомалярийной терапии по общим принципам.
Если вы посещали районы, характерные для малярии или недавно вам проводили переливание крови, а симптомы начавшегося заболевания схожи с описанными выше, вам необходимо обратиться в лечебно профилактическое учреждение по месту жительства. В любом случае лишняя предосторожность не помешает, так как заболевание малярией и его последствия могут привести к весьма печальным последствиям.

Обзор
Фотография жизнерадостного молотоголового крылана, потенциального переносчика вируса Эбола.
Автор
Редакторы

Партнер номинации — компания SkyGen: передовой дистрибьютор продукции для life science на российском рынке.
Генеральный партнер конкурса — международная инновационная биотехнологическая компания BIOCAD.
Рисунок 1. Информационный плакат о вирусе Эбола.
Геморрагическая лихорадка Эбола — острая вирусная болезнь с высокой заразностью, которая характеризуется развитием тромбогеморрагического синдрома. Он выражается в снижении числа лейкоцитов (белых кровяных тел, частично отвечающих за иммунитет) у больного и, как следствие, — в уменьшении сопротивляемости организма инфекции; а затем и в снижении количества тромбоцитов, что приводит к нарушению свертываемости крови и, нередко, нарушению целостности сосудистой стенки и кровоизлияниям.
Вирус Эболы (рис. 1, 2) вызывает тяжелое заболевание с острым течением, которое обладает близкой к абсолютной летальностью в отсутствие лечения и средней — порядка 60% от всех заболевших — для пациентов, получающих симптоматическое лечение [1]. Распространяясь через физиологические жидкости больных или умерших людей и животных, а также через загрязненные биологическим материалом предметы, болезнь быстро поражает членов одной семьи или деревни после проявления симптомов инфекции. Низкая плотность населения в Африке — один из немногих естественных барьеров для передачи болезни, но представьте только потенциальную активность этого потрясающего патогена в городских условиях развитых стран! Вирус также разносится естественными носителями, обитателями влажных тропических лесов — крыланами (рис. 3), очаровательными летучими мышами, употребляемыми местными жителями в пищу.
Рисунок 2. Схема структуры вируса Эбола с изображением вирусной РНК и относительным расположением участков, кодирующих его элементы.
Рисунок 3. Крылан молотоголовый, естественный носитель вируса Эболы.
На первом этапе, наступающем через 6–10 дней после контакта с зараженным материалом [2], заболевшие (рис. 4) испытывают симптомы, схожие с другими распространенными в тропических странах заболеваниями, такими как малярия, тифоидная лихорадка (брюшной тиф) и менингит. А именно, у больного наблюдаются повышенная утомляемость, слабость, лихорадка с повышением температуры свыше 38 о С и боли в теле. Спустя еще некоторое время проявляются симптомы обыкновенных кишечных инфекций — тошнота, боли в животе, рвота и диарея.
Рисунок 4. Две медсестры около кровати с больным лихорадкой Эбола. Позднее пациент скончался.
Настоящий ад для заболевших начинается примерно через неделю после проявления первых характерных симптомов. До этого момента, без возможности сделать ПЦР-тест, геморрагическую лихорадку Эбола невозможно обнаружить.
Q-ПЦР (или количественная полимеразная цепная реакция ) — метод молекулярной биологии, позволяющий создать копии определенного фрагмента ДНК из исходного образца, повысив его содержание в пробе на несколько порядков. Он применяется с целью увеличения количества РНК вирусных частиц в пробе и их последующего детектирования посредством взаимодействия с флуоресцентным красителем и регистрации излучения оптическими системами.
Через неделю после проявления первых симптомов лихорадки у больных начинается стадия обильных кровотечений. Вирус Эбола вызывает некоторое снижение свертываемости крови, что в условиях жизни африканских народов в естественном ареале распространения инфекции может провоцировать сильные кровотечения в желудочно-кишечном тракте из-за особенностей слизистых оболочек тонкого и толстого кишечника в десяти процентах случаев, а обильное кровотечение из прочих слизистых — практически в каждом втором. Это приводит к наличию крови в рвоте, кашле и стуле, что многократно повышает заразность заболевания [4].
Как же трактовать частоту появления кровоизлияний? С точки зрения чистой статистики, одна десятая численности — небольшое количество, однако это потенциальные три сотни человек при многотысячной вспышке, подобной той, что была последней в ДРК на текущий момент, которые могут истекать кровью на улице, загрязнять предметы зараженной кровью и разносить инфекцию по округе. Слоняясь в умирающих деревнях, они могут неумышленно распространить вирус на людей, остановившихся с целью помочь и облегчить страдания кажущегося раненным измученного африканца. Инкубационный период болезни вполне может позволить таким туристам покинуть очаг эпидемии.
Именно этот обзор привлек внимание и вызвал оправданное беспокойство нескольких групп эпидемиологов, в том числе американских, к опасности заболевания, возбудитель которого был быстро отнесен к первой группе патогенности.
Рисунок 5. Карта распространения вируса Эбола во время вспышки в 2013–2016 годах.
Текущая обстановка в регионах распространения заболевания остается напряженной: вспышка 2018–2019 годов окончилась при поддержке экспериментальных вакцин как на основе модифицированной ДНК, содержащей гены нуклеопротеинов и гликопротеинов вируса Эболы, так и посредством наиболее свежих на тот момент разработок — векторных вакцин на основе рекомбинантных вирусов .
Параллельно с этим больным оказывалась симптоматическая медицинская помощь в полевых госпиталях и предоставление гуманитарной помощи для находящихся на карантине пострадавших стран. К несчастью, испытания и лечение больных сопровождались вооруженными нападениями на госпитали из-за продолжающейся гражданской войны в ДРК, что неоднократно подрывало миссию медиков и поиск эффективного лечения заболевания и тестирования противовирусных препаратов [8].
Что же такое Инмазеб?
Данный трехкомпонентный препарат состоит из натуральных человеческих специфических антител, которые взаимодействует с гликопротеинами вируса Эбола и блокируют его внедрение в клетки человека, что способствует снижению скорости репликации вирусных частиц и уменьшает тяжесть течения заболевания [10]. В сочетании с имеющимися протоколами лечения болезни, вызываемой вирусом Эбола, это значительно увеличивает эффективность терапии.
Антитела — это крупные глобулярные белки плазмы крови, выделяемые плазматическими клетками иммунной системы и предназначенные для нейтрализации клеток патогенов (бактерий, грибов, многоклеточных паразитов) и вирусов, а также белковых ядов и некоторых других чужеродных веществ. Каждое антитело распознает уникальный элемент патогена, отсутствующий в самом организме, — антиген, а в пределах данного антигена — определенный его участок. Связываясь с антигенами на поверхности патогенов, антитела могут либо непосредственно нейтрализовать их, либо привлекать другие компоненты иммунной системы, чтобы уничтожить чужеродные клетки или вирусные частицы.
Для нейтрализации перечисленных выше патогенов организмом вырабатывается смесь антител, направленных на специфическое связывание с инородными веществами, однако в ряде случаев, а именно — при создании медицинских препаратов узкого спектра действия требуется выделить один компонент из настоящего сонма различных белков, продуцируемых клетками иммунной системы с весьма ограниченным сроком жизни.
Рисунок 6. Строение и типы антител с указанием структурно значимых участков.
О потенциально успешном применении моноклональных антител сообщалось во время ранних клинических препарата ZMapp для лечения лихорадки Эбола [16], и хотя его эффективность не была полностью подтверждена, именно усилия создателей данного лекарственного средства и несколько спасенных жизней показали один из возможных путей борьбы с данной инфекцией. Так начались поиски эффективного типа антител для подавления или ослабления вируса с целью облегчения течения болезни и ее лечения.
Впервые препарат REGN-EB3 был применен в качестве экспериментального лечения во время вспышки заирского эболавируса в 2018 году как на взрослых пациентах, так и на детях параллельно с проведением третьей части клинических испытаний препарата [17]. Согласно данным предварительных исследований, рекомендуемая дозировка для каждого компонента препарата составила 50 мг/кг, однако по завершении вспышки и сбора данных рекомендуемая дозировка была поднята до 100 мг/кг. Препарат разводят перед применением и однократно вводят пациенту внутривенно [18].
Научная сторона исследований
Препарат REGN-EB3, состоящий из антител атолтивимаб (REGN3470), мафтивимаб (REGN3479) и одесивимаб (REGN3471), показал высокое сродство к гликопротеинам вируса Эболы как in silico — при моделировании его активности путем молекулярного докинга, — так и in vivo — при испытании на животных и на людях. Данные электронной микроскопии показали, что при одновременном применении трех типов антител, их связывание с гликопротеином происходит на различных участках, что полностью изменяет свойства белка [18].
Антитела группы атолтивимабов и мафтивимабов успешно нейтрализовали псевдовирусные частицы (клетки, снабженные гликопротеинами вируса Эболы) при сравнительно небольших концентрациях в крови, однако применение одного одесивимаба имело несколько меньший эффект, несмотря на его наибольшее сродство к белковой структуре антигена. Одновременное применение препарата, содержащего все три группы антител, показало полную защиту подопытных животных от летального исхода на пятый, восьмой и одиннадцатый день течения болезни в сравнении с контрольной группой, которой препарат не вводили [18], [19]. Последовательное изучение влияния дозировок препарата на эффективность лечения показало, что минимальная эффективная доза в 100 мг/кг является наименьшей для лучшего контроля за симптомами инфекции [19].
В ходе клинических испытаний препарата, проведенных во время вспышки 2018–2019 годов в ДРК, было обнаружено снижение средней летальности с 50 до 27% и уменьшение общей вирулентности патогена в ходе мутаций в естественной среде обитания, что, несомненно, показывает эффективность препарата в лечении заболевания, однако все еще предполагает комбинированную терапию для достижения наилучшего результата с минимальным количеством летальных исходов.
Обнаруженные во время клинических испытаний побочные эффекты от применения препарата REGN-EB3 включали в себя лихорадку, озноб, тахикардию, учащенное дыхание и другие симптомы (рис. 6), характерные для геморрагической лихорадки Эбола средней тяжести. Полное описание свойств и особенностей представлено на странице 177 опубликованного отчета [9].
Дальнейшие планы
Согласно данным Национальной библиотеки медицины США, протокол клинических испытаний NCT03576690 был одобрен к проведению 14 октября 2020 года, и по настоящее время проводится проверка препарата для лечения болезни, вызываемой заирским эболавирусом, в рамках расширенных клинических испытаний. К исследованиям допускаются люди всех возрастов и полов, которые имеют положительный результат ПЦР-теста и не обладают противопоказаниями к применению представленного протокола лечения геморрагической лихорадки Эбола. Также стоит отметить разрешение от Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США на включение в перечень допущенных до тестирования субъектов беременных женщин, инфицированных вирусом Эбола.
Несмотря на наличие вакцины от болезни, вызываемой вирусом Эбола у многих стран мира, считается, что ей необходимы дополнительные клинические испытания на людях. Параллельно с этим проводятся расширенные клинические исследования препарата моноклональных антител для терапии больных людей. Всё вместе это отражает стремление ученых к созданию не только средств для предотвращения поражения людей этим смертельно опасным вирусом, но и способов лечения для лиц в зоне риска, а именно — жителей Западной Африки, находящихся далеко от пунктов медицинской помощи. Создание единого комплекса мер по противодействию лихорадке Эбола может стать одним из ключей, необходимых жителям африканских республик для дальнейшего развития в неблагоприятных условиях жизни.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Малярия: причины появления, симптомы, диагностика и способы лечения.
Определение
Малярия – инфекционное заболевание, возбудителем которого является паразит рода Plasmodium. Переносчиками являются самки комаров рода Anopheles. В теле комаров, напившихся крови больного человека, формируется большое количество активных малярийных паразитов, которые при укусе комара попадают сначала в кровеносное русло, а затем в клетки печени человека.
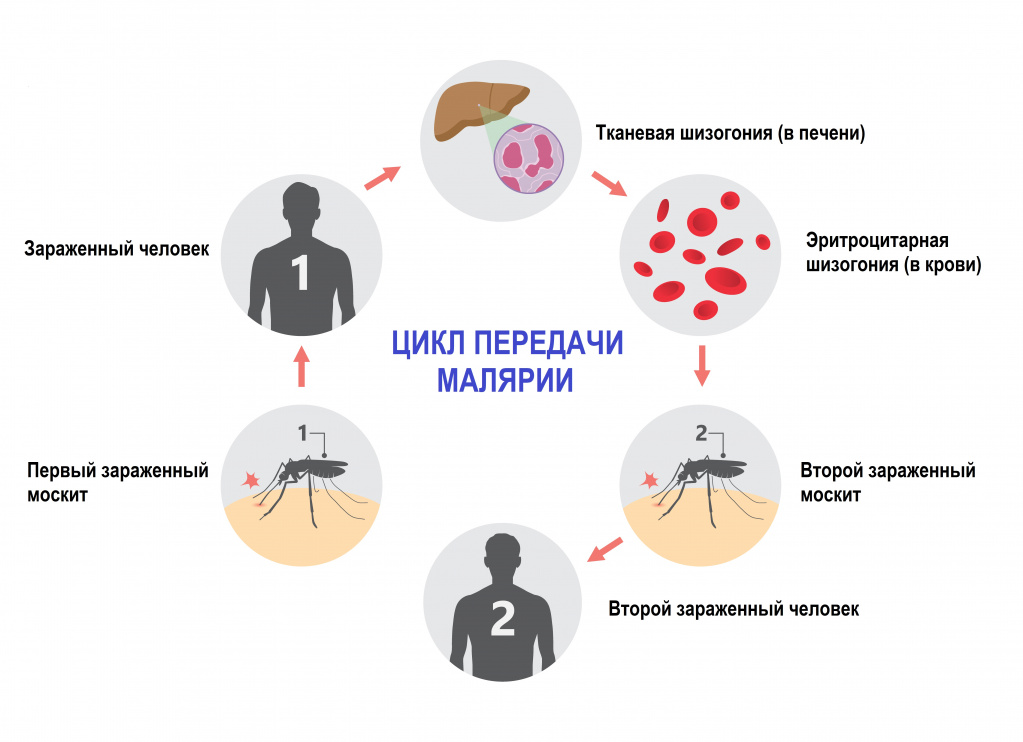
У человека встречается пять форм малярии, вызываемой соответствующим видом малярийного плазмодия. Интенсивность передачи зависит от факторов, связанных с паразитом, переносчиком, организмом человека-хозяина и окружающей средой.
Более 100 стран, половина из которых находится в Африке, являются неблагополучными по малярии. Другие очаги массового заболевания – Юго-Восточная Азия, Восточное Средиземноморье, Западная часть Тихого океана и Америка.
Ежегодно на территории России регистрируются завозные случаи малярии из стран ближнего и дальнего зарубежья, где активно действуют очаги малярии.
Местные завозные очаги заболевания регистрировались на территориях Москвы, Московской, Ростовской, Самарской, Оренбургской, Нижегородской и Рязанской областей, Республике Татарстан, в Красноярском крае. Условия для формирования местного малярийного очага имеются на территории Пермского края.
Риск заражения малярией и развития тяжелой болезни значительно выше у младенцев, детей в возрасте до пяти лет, беременных женщин, больных ВИЧ. У взрослых людей в районах с умеренной или интенсивной передачей инфекции за несколько лет воздействия вырабатывается частичный иммунитет, который уменьшает риск развития тяжелой болезни в случае малярийной инфекции.
Другие пути передачи инфекции считаются более редкими:
- трансплацентарный путь — от больной матери к ребенку;
- гемотрансфузионный путь – при переливании крови;
- заражение через контаминированный медицинский инструментарий.
- спорогонии (многократного деления оплодотворенной клетки (ооцисты) с образованием спорозоитов) в организме комара;
- шизогонии (бесполое размножение) в организме человека:
- тканевая шизогония длится 1-2 недели, происходит в гепатоцитах и заканчивается выходом паразитов в кровеносное русло. Тканевая шизогония соответствует периоду инкубации и протекает без явных клинических признаков;
- эритроцитарная шизогония развивается, когда паразиты выходят в кровеносное русло, проникают в эритроциты и в них размножаются. В результате переполненные эритроциты разрываются, а в кровь попадают токсины. С этой фазой связано появление основных симптомов малярии.
Массивный распад эритроцитов может закончиться развитием гемолитической анемии, расстройства микроциркуляции, шока.
По этиологии:
- малярия, вызванная P. vivax (vivax-малярия, трехдневная малярия);
- малярия, вызванная P. ovale (ovale-малярия);
- малярия, вызванная P. falciparum (тропическая малярия);
- малярия, вызванная P. malariae (четырехдневная малярия);
- малярия-микст (смешанная, с указанием возбудителей).
- клинически выраженная (типичная);
- бессимптомное паразитоносительство.
- легкая;
- среднетяжелая;
- тяжелая;
- крайне тяжелая.
Симптомы болезни появляются через 7-15 дней после укуса инфицированного комара. В редких случаях симптомы манифестируют лишь спустя 5-12 месяцев (это характерно для малярии, вызванной P. vivax и P. ovale). В этот период происходит процесс преобразования и накопления паразитов в клетках печени. Остановить развитие заболевания могут только специфические противомалярийные препараты.
У детей могут наблюдаться дыхательная недостаточность, вызванная метаболическим ацидозом, и церебральная малярия.
Диагностика малярии
Лихорадка и озноб у человека, возвращающегося из эндемичной области, являются показанием для срочного обследования на малярию.
Перечень основных диагностических мероприятий:
1. Основные (обязательные) диагностические обследования, проводимые на амбулаторном уровне:
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Время первого появления этого недуга расценивается исследователями по-разному. Первые летописные источники были найдены в Китае. Давность их оценивается примерно в 2700 лет до нашей эры.
Ощутимый прогресс в открытии причины заболевания происходит в 80-х годах XIX столетия. Французский военный врач Шарль Лаверан, работая в одном из государств Северной Африки, обнаруживает в клетках крови больного малярией какой-то одноклеточный организм и причисляет малярию к паразитарным болезням. За это и другие открытия Лаверан получил Нобелевскую премию по физиологии и медицине 1907 года.
Статистика свидетельствует: на сегодняшний день заболевание продолжает оставаться одной из глобальных проблем в области инфекционных заболеваний. Цифры говорят сами за себя. По данным ВОЗ, в 2016 году было зафиксировано более 200 млн случаев малярии, около 430 тыс человек погибли от этого недуга.
В каких странах малярия свирепствует сильнее всего? Подавляющая часть всех случаев инфицирования и смертей отмечается на африканском континенте. Значительному риску заражения, болезни и гибели подвержены дети в возрасте до 5 лет. Хотя отмечается, что за пятилетний период (2010-2015 годы) смертность от нее в этом возрастном диапазоне уменьшилась почти на 30%, драматичность ситуации меньше не стала: каждые две минуты от этого недуга умирает маленький ребенок.
В России и СССР это заболевание оставалось большой проблемой до начала мероприятий по ликвидации заболоченных мест. Вплоть до 50-х годов прошлого века случаи малярии отмечались не только в республиках Кавказа, в Закавказье, в Центральной Азии, но также и в средней полосе европейской части (Поволжье и другие районы).
Малярию в СССР практически ликвидировали к 1960-му году, однако отдельные случаи (несколько десятков в год) отмечались. Они были связаны с перелетом комаров с территории Афганистана.
Краткий ликбез по малярии
Что такое малярия?
Это трансмиссивная инфекционная болезнь. Их возбудители передаются кровососущими членистоногими, среди которых насекомые и клещи.
Малярия – вирус или бактерия?
Ни то, ни другое. Возбудители - одноклеточные паразитические организмы рода Plasmodium. Для человека актуальны несколько видов этих паразитов, из которых два - P. falciparum и P. vivax - создают наибольшую угрозу.
В зависимости от разновидности возбудителя различают виды малярии. P. vivax вызывает так называемую трехдневную малярию, P. malariae - четырехдневную малярию; P. ovale - овале-малярию; P. falciparum - тропическую малярию.
Симптомы болезни
Как при многих инфекционных заболеваниях, оказывающих воздействие на многие системы организма, малярия проявляется целым рядом признаков.
Отмечаются общая слабость, недомогание, периодически возникают приступы лихорадки, озноб, потливость. Аппетит отсутствует. Увеличиваются в размерах печень и селезенка, развивается анемия (малокровие). Человека могут беспокоить боли в суставах и мышцах, поясничной области, животе, тошнота и рвота, понос. Возможны проявления со стороны нервной системы в виде головных болей, бессонницы, судорог, нарушения сознания. Могут поражаться органы дыхания (бронхит, пневмония), почки, вплоть до развития почечной недостаточности.
Подробнее о симптомах пневмонии читайте здесь
Эти и некоторые другие симптомы, их выраженность зависят от формы малярии и своевременности лечения.
Интересно, что для малярии характерен очень широкий разброс по времени появления первых симптомов после проникновения в организм паразита. Он может колебаться примерно от недели до полутора лет. Иными словами, человек, побывавший в опасном по малярии регионе, уже может забыть о поездке, когда у него начнут появляться какие-то из вышеперечисленных симптомов.
Как происходит заражение?
Передача возможна при укусах самками комаров рода Anopheles, через кровь (например при ее переливаниях, через обсемененные паразитом медицинские инструменты), а также от матери ребенку внутриутробно.
Что происходит с организмом больного малярией?
При укусе самкой комара рода анофелес больного малярией человека, паразиты попадают в ее организм, где превращаются в одну из своих форм - спорозоиты. Они и попадают в организм здорового человека при укусе инфицированным комаром. С током крови спорозоиты достигают клеток печени и размножаются в них.
По окончании периода созревания, который может продолжаться от нескольких суток до нескольких месяцев, возбудитель выходит из клеток печени и попадает в эритроциты. Здесь он продолжает размножаться. Периодически (каждые 2-3-е суток) оболочки эритроцитов разрываются, и плазмодии выходят в плазму крови, что приводит к появлению лихорадки и ознобу. После они проникают в здоровые эритроциты и цикл повторяется.
Промежуточные формы паразита могут находиться в организме (в печени) на протяжении ряда лет.
Диагностика и лечение
К кому обращаться при первых признаках малярии?
Малярией занимаются врачи-инфекционисты. Диагностика основывается на обнаружении клинических проявлений - приступообразной лихорадки с ознобом и потливостью, увеличении печени и селезенки.
Имеет значение факт нахождения в регионе, где встречается это заболевание - на протяжении 3 лет до дебюта болезни; переливание крови или иных процедур, связанных с нарушением целостности кровеносных сосудов - на протяжении 3 месяцев до начала лихорадки.
Также существует экспресс-тест.
Длительно, но эффективно. Как лечат малярию?
Лечение состоит в назначении противомалярийных препаратов, влияющих на различные фазы развития паразита.
При органных нарушениях используются соответствующие мероприятия: противошоковая терапия; гемодиализ, гемосорбция (при почечной недостаточности); переливание компонентов донорской крови.
Солнце, море, песок. Где можно заразиться малярией?
Считается (и во многом это действительно так), что малярия - удел стран и регионов с определенными климатическими условиями. По данным ВОЗ, большинство заражений ей приходится на Африку. Вместе с тем в группе риска также регионы Латинской Америки, Юго-Восточной Азии и Ближнего Востока.
Казалось бы, у нас поводов для беспокойства нет. Да, туристы понимают ответственность при поездке в потенциально опасные страны. Да, необходима профилактика, чтобы не заболеть. Но если, к примеру, я никуда не езжу и ездить не собираюсь, а малярию в России полностью ликвидировали еще в прошлом веке, то с чего бы мне беспокоиться?
Заразиться же можно там, где есть влага, тепло и инфицированные комары. А как же не заразиться?
Лучшее лечение – это профилактика. Как не заболеть малярией?
Прежде всего необходимо предупреждать укусы комаров. Особенно это актуально в промежуток времени от начала сумерек до рассвета. С этой целью во время сна следует использовать специальные сетки, обработанными средствами против комаров продолжительного действия, а также защитную одежду и репелленты.
Если вы планируете поездку в один из опасных регионов, может понадобиться использование медикаментов (химиопрофилактика) до, во время поездки и после возвращения.
Не следует выезжать в такие регионы беременным, маленьким детям, людям с ослабленной иммунной системой. Если поездка неизбежна, то необходимо получить подробные консультации по вопросам профилактики в специализированных центрах или иных соответствующих учреждениях.
Есть ли вакцина?
Да, разработки и испытания таких препаратов ведутся. Одну из таких вакцин ВОЗ планирует использовать в этом году в нескольких африканских странах.
Читайте также:

