Болячки не заживают при бластоцистозе
Обновлено: 05.05.2024
И.Г Бакулин, Л.П. Зуева, М.С. Журавлева, Д.В. Азаров, А.Е. Гончаров, Л.Н. Белоусова, Т.Э. Скворцова, С.Г. Белов
Северо-Западный государственный медицинский университет им. И. И. Мечникова, Санкт-Петербург, Россия
Обоснование. Инфекционные и паразитарные заболевания – один из ведущих факторов, развития патологии желудочно-кишечного тракта, в настоящее время особого внимания заслуживает бластоцистная инвазия. Цель исследования: определить распространенность бластоцистной инвазии у пациентов с гастроэнтерологической патологией. Методы. Методом сплошной выборки в исследование включены 130 пациентов с заболеваниями органов пищеварения, находящихся на амбулаторном и стационарном лечении в период с марта по июнь 2018 г., средний возраст которых составил 46,9±15,9 года (от 19 до 80 лет), с преобладанием лиц женского пола (68,5%). Выявление бластоцистной инвазии осуществлено методом микроскопии нативного мазка кала с 2%-ным раствором Люголя и методом полимеразной цепной реакции (ПЦР) с родоспецифичными праймерами к SSU rDNA Blastocystis spp. Результаты. При микроскопическом исследовании нативного мазка кала Blastocystis spp. были выявлены у 10,0%
(n=13) от общего числа обследованных, при использовании метода ПЦР – у 11,54% (n=15). Клиническая симптоматика бластоцистной инвазии была неспецифической: у большинства пациентов (n=14; 86,7%) имели место симптомы кишечной диспепсии. Заключение. Распространенность бластоцистной инвазии у пациентов гастроэнтерологического профиля составила 11,54%. Отсутствие специфических клинических симптомов затрудняет диагностику инвазии Blastocystis spp. и указывает на необходимость скринингового обследования всех пациентов гастроэнтерологического профиля, особенно при наличии симптомов кишечной диспепсии.
Ключевые слова: паразитарные инвазии, бластоцисты, синдром раздраженного кишечника, абдоминальный болевой синдром, диарея, констипация
Введение
Инфекционные и паразитарные заболевания остаются одним из ведущих факторов, участвующих в развитии патологии желудочно-кишечного тракта (ЖКТ). В последнее время особое внимание уделяется бластоцистной инвазии, что обусловлено ее широким распространением и возможной потенциальной ассоциацией с развитием синдрома раздраженного кишечника (СРК).
Бластоцисты (Blastocystis spp., ранее Blastocystis hominis) – одноклеточные эукариотические анаэробные микроорганизмы группы Stramenopiles, паразитирующие в кишечнике человека и животных. Экологической нишей для Blastocystis spp. является просвет слепой и проксимальной части ободочной кишки. Род Blastocystis представлен множеством морфологически неотличимых субтипов, из которых на сегодняшний день наиболее полно описано 17. У человека наиболее часто среди них встречаются варианты ST1, ST2 и ST3. Предполагается, что представители различных субтипов отличаются по патогенному потенциалу и степени чувствительности к антипротозойным препаратам [1]. В образцах кала и культурах in vitro выделяют четыре основные формы бластоцист: вакуолярную, гранулярную, амебоидную и цистную [2]. Заражение человека бластоцистами осуществляется по фекально-оральному механизму передачи: контактно-бытовым, водным и пищевым путями. Этому способствует устойчивость во внешней среде цист [3].
Распространенность бластоцистной инвазии в мире варьируется в широких пределах (от 0,5 до 60%) и зависит от климатических, социально-экономических, санитарно-эпидемиологических характеристик региона, от метода исследования и особенностей исследуемой популяции [2, 4]. В Санкт-Петербурге, по данным отдельных авторов, распространенность бластоцистной инвазии составляет 10% от числа обследованных условно здоровых лиц [5], но отмечается значимо большая частота среди пациентов с HCV-циррозом печени, которая достигает 28,8% [6].
Ряд исследований демонстрирует позитивную ассоциацию бластоцистной инвазии с СРК [7–9], патологией кожи [10, 11], а среди пациентов детского возраста – с абдоминальным болевым синдромом, диареей и снижением массы тела. Бластоцистная инвазия описана как единственная идентифицированная причина клинических проявлений [12]. Описаны случаи бластоцистной инвазии среди иммунокомпрометированных и полиморбидных пациентов [13–15].
Роль Blastocystis spp. в патогенезе гастроинтестинальных заболеваний окончательно не ясна. В настоящее время большинство исследователей указывают как на потенциальное, так и на реальное участие Blastocystis spp. в патогенезе заболеваний ЖКТ. По мнению большинства авторов, клинические проявления бластоцистной инвазии неспецифичны и варьируются от бессимптомного носительства до выраженной гастроэнтерологической симптоматики – абдоминальных болей, нарушений стула, метеоризма, тошноты, и от кожных проявлений (папулезная сыпь, кожный зуд), что, вероятно, определяется генетическим полиморфизмом бластоцист и состоянием местного иммунитета слизистой оболочки кишечника [16, 17].
Согласно экспериментальным данным, протеазы бластоцист (в т.ч. металлопротеиназы, цистеин-протеазы, серин-протеазы) активируют каскад провоспалительных цитокинов, способствуют повышению проницаемости кишечной стенки и нарушению качественного и количественного состава микробиоты кишечника [8]. Получены данные, согласно которым Blastocystis spp. влияют на баланс кишечной микробиоты. Так, у пациентов с бластоцистной инвазией обнаружено снижение количества Bifidobacterium sрp. и Faecalibacterium prausnitzii [7].
По мнению ряда авторов, с учетом разной степени патогенности субтипов бластоцист вопрос назначения эрадикационной терапии необходимо решать индивидуально. Так, пациентам без клинических проявлений назначение противопротозойных препаратов не требуется, в то время как при наличии гастроэнтерологической симптоматики и кожных проявлений терапия необходима [16, 17].
На базе клиники Петра Великого и кафедры пропедевтики внутренних болезней, гастроэнтерологии и диетологии СЗГМУ им. И.И. Мечникова проведено собственное исследование, целью которого стало определить распространенность бластоцистной инвазии у пациентов с патологией органов пищеварения.
![]()
Методы
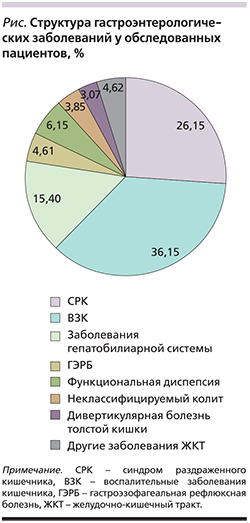
Методом сплошной выборки в исследование включены 130 пациентов с заболеваниями органов пищеварения, находившихся на амбулаторном и стационарном лечении в период с марта по июнь 2018 г., средний возраст которых составил 46,9±15,9 года (от 19 до 80 лет), с преобладанием лиц женского пола (68,5%). Структура гастроэнтерологической патологии у обследуемых пациентов представлена на диаграмме (рис. 1). Отмечено преобладание пациентов с воспалительными заболеваниями кишечника (ВЗК) – 36,1% (n=47), пациенты с СРК составили 26,1% (n=34), с заболеваниями гепатобилиарной системы, в т.ч. циррозом печени, функциональными расстройствами билиарного тракта – 15,3% (n=20). В исследование также были включены пациенты с диагнозом функциональной диспепсии, гастроэзофагеальной рефлюксной болезни, дивертикулярной болезни толстой кишки, неклассифицируемого колита, и другими заболеваниями ЖКТ (язвенная болезнь, рак прямой кишки, Cl. difficile-ассоциированный колит, экссудативная энтеропатия).
Все участники исследования заполнили анкету – опросный лист, направленный на выявление потенциальных факторов риска заражения бластоцистами, а именно низкого уровня образования, неблагоприятных коммунальных условий, наличия сопутствующих соматических и инфекционных заболеваний, приема антибиотиков, выезда в другие регионы, контакта с животными, с лицами с острыми кишечными заболеваниями, посещения предприятий общественного питания, употребления некипяченой воды и посещения бассейна. Выявление бластоцистной инвазии осуществлено двумя методами микроскопии нативного мазка кала с 2%-ным раствором Люголя и методом полимеразной цепной реакции (ПЦР) с родоспецифичными праймерами к SSU rDNA Blastocystis spp. [19].
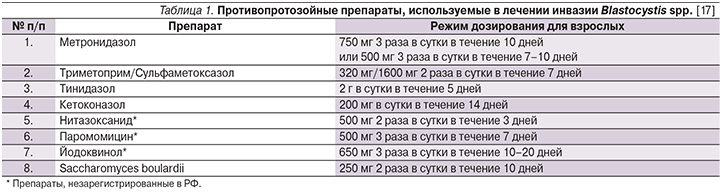
Всем пациентам с установленной бластоцистной инвазией проведена противопротозойная терапия в соответствии с международными рекомендациями [17].
Результаты исследования
У 10,0% (n=13) от общего числа обследованных пациентов при микроскопическом исследовании нативного мазка кала выявлены Blastocystis spp. в вакуолярной форме в количестве от 1–2 до 5 и более микроорганизмов в поле зрения, результаты исследования подтверждены методом ПЦР. Другие простейшие и гельминты у обследованных пациентов не были обнаружены. У 1 (0,77%) пациента Blastocystis spp. были выявлены при микроскопии нативного мазка кала, однако методом ПЦР ДНК простейшего не была идентифицирована. При повторном микроскопическом исследовании Blastocystis spp. не выявлены, поэтому результаты микроскопического исследования расценены как ложноположительные. Кроме того, методом ПЦР ДНК Blastocystis spp. была идентифицирована у двух пациентов с отрицательными результатами при микроскопическом исследовании, что, вероятно, обусловлено низкой численностью бластоцист в исследуемом материале.
Таким образом, в отличие от метода микроскопии нативного мазка кала методом ПЦР бластоцисты были обнаружены у 11,5% (n=15) пациентов от общего числа обследованных. Поэтому для повышения достоверности результатов обнаружения Blastocystis spp. целесообразно использовать комбинацию методов: микроскопию нативного мазка кала и идентификацию ДНК бластоцист методом ПЦР, что согласуется с литературными данными [19, 20].
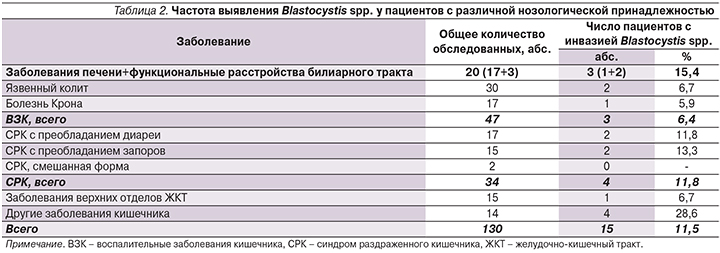
Частота выявления бластоцистной инвазии для каждой нозологии представлена в табл. 2. Blastocystis spp. выявлены при патологии как верхних, так и нижних отделов ЖКТ и в случае заболеваний гепатобилиарной системы. Статистически значимые различия распространенности данной паразитарной инвазии при различных гастроэнтерологических заболеваниях не выявлены. Однако при функциональных расстройствах билиарного тракта, СРК и неклассифицируемом колите Blastocystis spp. были обнаружены чаще, чем при ВЗК, заболеваниях верхних отделов ЖКТ и патологии печени.
Анализ субъективного обследования показал, что большинство (77,7%) обследованных пациентов предъявляли жалобы, характерные для синдрома кишечной диспепсии. Так, абдоминальные боли отмечены у 101 (77,7%) пациента, метеоризм – у 96 (73,8%), диарея – у 78 (60%), констипация – у 21 (16%) пациента. Анализ клинических проявлений у обследованных пациентов показал, что симптоматика бластоцистной инвазии была неспецифической: у большинства (n=14, 86,7%) пациентов наблюдались симптомы кишечной диспепсии. Так, абдоминальные боли отмечали 13 (86,7%) пациентов, нарушения стула – 13 (86,7%) (в т.ч. диарею – 9 человек, запоры – 4), метеоризм беспокоил 14 (93,3%) пациентов.
Анализ потенциальных факторов риска заражения не выявил статистически значимой связи наличия инвазии с уровнем образования, коммунальными условиями, наличием сопутствующих соматических и инфекционных заболеваний, приемом антибиотиков, выездом в другие регионы, контактом с животными, с лицами с острыми кишечными заболеваниями, посещением предприятий общественного питания, употреблением некипяченой воды и посещением бассейна.
В качестве примеров приводим собственные клинические наблюдения больных гастроэнтерологическими заболеваниями, у которых после эрадикации Blastocystis spp. наблюдалась положительная динамика клинических данных.
Пациентка работала в детском образовательном учреждении и входила, таким образом, в группу риска, т.к. инвазия Blastocystis spp. чаще встречается в детских коллективах [21]. Комплексная терапия с применением спазмолитических, противопротозойных (метронидазол 1,5 г в сутки в течение 7 дней), желчегонных и пробиотических препаратов оказалась эффективной для купирования абдоминальных болей, нормализации частоты и консистенции стула, однако при контрольной микроскопии мазка кала обнаружены Blastocystis spp. в количестве 1–2 в поле зрения, что указывало на неэффективность противопротозойной терапии и требовало назначения повторной эрадикации простейшего. В качестве терапии второй линии был назначен тинидазол в дозе 2 г в сутки ежедневно в течение 5 дней. При контрольной микроскопии мазка кала через 14 дней после окончания противопротозойной терапии Blastocystis spp. не обнаружены.
По данным разных исследователей, процент эффективности эрадикации Blastocystis spp. с использованием метронидазола составляет от 60 до 96% и определяется различной резистентностью к метронидазолу субтипов бластоцист [6, 17, 22]. Эффективность препаратов второй линии была оценена лишь в нескольких работах, согласно которым процент эрадикации Blastocystis spp. составляет от 80 до 94% [17].
Случай 3. Пациент Я. 1964 г.р. наблюдается у гастроэнтеролога с диагнозом «функциональное расстройство билиарного тракта.
Заключение
Распространенность бластоцистной инвазии у пациентов гастроэнтерологического профиля составила 11,54%. Диагностика бластоцистной инвазии основана на обнаружении различных форм бластоцист методом микроскопии нативного мазка кала с 2%-ным раствором Люголя. Для повышения достоверности результатов выявления Blastocystis spp. целесообразна комбинация микроскопического исследования с методом ПЦР.
С учетом потенциальной роли Blastocystis spp. в генезе симптомов кишечной диспепсии, нарушения качественного и количественного состава микробиоты кишечника, прогрессирования и ухудшения течения гастроэнтерологических заболеваний в алгоритм обследования пациентов с патологией органов пищеварения необходимо включать лабораторные исследования (микроскопию нативного мазка кала и ПЦР), направленные на выявление данного простейшего, при его наличии – устанавливать диагноз бластоцистной инвазии и назначать противопротозойную терапию.
Литература
1. Stensvold R.D., Clark C.G. Current status of Blastocystis: A personal view. Parasitology International. 2016;65(Issue 6):763–71. Doi: 10.1016/j.parint.2016.05.015.
2. Tan K.S.W. New insights on classification, identification, and clinical relevance of Blastocystis spp. Clin Microbiol Reviews. 2008;21(4):639–65. Doi: 10.1128/CMR.00022-08.
3. Yoshikawa H., Yoshida K., Nakajima, et al. A. Fecal-oral transmission of the cyst form of Blastocystis hominis in rats. Parasitology Research. 2004;94(6):391–96. Doi:10.1007/s00436-004-1230-5.
4. Javanmard E., Niyyati M., Ghasemi E., et al. Impacts of human development index and climate conditions on prevalence of Blastocystis: A systematic review and meta-analysis Acta Tropica. 2018;185:193–203. Doi: 10.1016/j.actatropica.2018.05.014.
5. Азаров Д.В., Гончаров А.Е., Соусова Е.В., и др. Бластоцистная инвазия в Санкт-Петербурге. Эпидемиологический анализ за 2015–2017 гг.Профилактическая и клиническая медицина. 2018;2(67):49–55.
6. Сигидаев А.С., Сукачев В.С., Куртуков М.В., и др. Лабораторная характеристика бластоцистной инвазии у больных с хроническими вирусными гепатитами. Журнал инфектологии. 2011;3(4):62–6.
7. Nourrisson C., Scanzi J., Pereira B., et al. Blastocystis is associated with decrease of fecal microbiota protective bacteria: comparative analysis between patients with irritable bowel syndrome and control subjects. PLoS Pathogens. 2014;9(11):e111868. Doi: 10.1371/journal.pone.0111868.
9. Yakoob J., Jafri W., Beg M.A., et al. Irritable bowel syndrome: is it associated with genotypes of Blastocystis hominis. Parasitology Research. 2010;106(5):1033–38. Doi: 10.1007/s00436-010-1761-x.
11. Фалова О.Е. Особенности микрофлоры кишечника при псориазе на фоне инвазии Blastocystis hominis. Дисс. канд. биол. наук (автореферат). Саратов, 2004. 20 с.
12. Одинцева В.Е. Современные особенности диагностики и лечения глистно-паразитарных инвазий у детей. Дисс. канд. мед. наук (автореферат). СПб., 2010. 23 с.
15. Казанцев В.А., Вальденберг А.В., Чижова О.Ю. Диагностика и лечение хронической обструктивной болезни легких. СПб., 2006. 100 c.
16. Kurt O., Dogruman Al.F., Tanyukse M. Eradication of Blastocystis in humans: Really necessary for all? Parasitology International. 2016;65(Issue 6):797–801. Doi: 10.1016/j.parint.2016.01.010.
17. Coyle C.M., Varughese J., Weiss L.M., Tanowit H.B.Blastocystis: To treat or Not to Treat. Clinical Infectious Disease. 2012;54:105–10. Doi: 10.1093/cid/cir810.
19. Scicluna S.M., Tawari B., Clark C.G. DNA barcoding of Blastocystis. Protist. 2006;157(1):77–85. Doi: 10.1016/j.protis.2005.12.001.
20. Тихонова Д.В. Разработка метода верификации диагноза бластоцистоза при диарее неясного генеза. Дисс. канд. мед. наук (автореферат). М., 2013. 25 с.
22. Sekar U., Shanthi M. Blastocystis: Consensus of treatment and controversies. Tropical Parasitology. 2013;3(1):35–39. Doi: 10.4103/2229-5070.113901.
Об авторах / Для корреспонденции
На сервисе СпросиВрача доступна консультация терапевта онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Рекомендую очную консультацию инфекциониста



Здравствуйте!
Какие у Вас жалобы?
ХМС по Осипову сейчас не используется для диагностики, это не информативный анализ.
Анна, в первую очередь хочу избавиться от бластоцист - это простейшие. сдавала кал на исследование методом пцр, анализ прикрепить не могу тк потеряла.

Вам нужно на очный приём к инфекционисту. Но врачу в любом случае нужен будет Ваш анализ, который подтверждает бластоцитоз. Так как лечение очень серьёзное с массой побочных эффектом антибактериальные и противопротозойные препараты, одного метранидазола недостаточно.
Поэтому Вам повторно только сдавать ПЦР кала и обращаться на приём к врачу.

Здравствуйте. Вам нужно обратиться к инфекционисту, так как лечение в данном случае длительное.
И требует комплексного подхода

Добрый день.
бластоцисты присутствуют у всех, но их численность контролируется иммуннитетом.ПРи снижении активности иммунитета, выявляется патогенный рост, что приводит к развитию заболевания. Т.е причина появления – это снижение иммунного статуса.
Однозначно можно принимать Хилак форте по 60 кап 3 раза в день для нормализации работы микробиоты - срок от 6 мес.
В остальном лечение только очно, т.к. назначать антибактериальные препараты не видя пациента запрещено.
ПО ХМС - нельзя оценивать этот анализ по 2 фразам и отдельно от человека с его жалобами, осмотром, другими анализами.
Ну и как обычно, если коллеги не в курсе, что делать с анализом, то и он сразу перестает быть информативным). Информативен, если проявить к нему интерес.
Елена, т.е. нужно просто поднять кол-во хороших бактерий и тогда бластоцисты в анализе не обнаружаться? травить их не надо? какие еще нужно сдавать анализы помимо хмс?
На сервисе СпросиВрача доступна консультация гастроэнтеролога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

ЗдравствуйТЕ! Возможен прием Тинидазола.. Сделайте анализ кала на дисбактериоз кишечника для уточнения состава патогенной микрофлоры кишнчгик.
Марина, сдавала. Обнаружили что не хватает лактобактерий. Это было весной. Больше ничего. Тинидазол как принимать?

Тинидазол 500мг по 1 табл 2 раза в день 7 дней, затем - Пробиолог по 1 капс 2 раза в день во время еды 2-3 недели.

Здравствуйте!
Нужна санация кишечника+ поддержка микробиоты:
1.Трихопол ( тинидазол) 500х 2ир в день 7 дней
2.По окончанию:
стимбифид по 1х 3 р в день- 30 дн

Добрый день!Тинидазол 500 мг 2 раза в день после еды 3 дн достаточно.Можно , препарат помягче - макмирор 200 мг 3 раза в день-7 дн
2. ребамипид 100 мг 3 раза в день после еды -8 нед
3.бактистатин 2 кап 2 раза в день -4 нед

Здравствуйте!
Тинидазол 500 мг*2 раза в день 3 дня, затем альфанормикс 400 мг*2 раза в день 10 дней.
Ребамипид 100 мг*3 раза в день 4 недели!
После альфанормикса- стимбифид 1 т *3 раза в день месяц

Здравствуйте сдайте Кал на дисбактериоз кишечника с чувствительностью к антибиотикам или фагам Кал на антигены к лямблиям описторхам токсокарам астрицам аскаридам

Напоминаем, что консультации специалистов сайта даются исключительно в справочных целях и не являются постановкой диагноза или основанием
для назначения лечения. Необходима очная консультация специалиста, в том числе для выявления возможных противопоказаний.
В статье описаны основные механизмы патогенеза таких хронических дерматозов, как атопический дерматит, дисгидротическая экзема и псориаз. Особое значение придается дисбиотическим состояниям желудочно-кишечного тракта в развитии хронических дерматозов. Установлена этиопатогенетическая связь кишечного фактора и кожного процесса при атопическом дерматите, дисгидротической экземе и псориазе. Описаны причины развития и основные клинические проявления бластоцистной инвазии, приведены морфологические признаки возбудителя приводящего к данному заболеванию. Исследуется влияние на кожный процесс простейших Blastocistis hominis, паразитирующих в эпителии слизистой оболочки толстого отдела кишечника. Проведена оценка влияния на выраженность и тяжесть хронических кожных заболеваний при инвазии бластоцистами. Предложен метод комплексной терапии дерматозов с включением в схему препаратов антипротозойного действия.

4. Пегано Дж. О.А. Лечение псориаза – естественный путь./ Пер. с англ. – М.: КУДИЦ-ОБРАЗ, 2001. – 194 с.
5. Потатуркина-Нестерова Н.И., Чебан Н.М., Ильина Н.А., Нестеров А.С. Простейшие Blastocystis hominis в патологии человека./ Практические рекомендации. – Ульяновск: УлГУ, 2000. – 38 с.
6. Сахарова Т.В., Гордеева Л.М., Сергиев В.П., Лапин Б.А. Ассоциативные паразитарные болезни, проблемы экологии и терапии. – М., 1995. – С.160-162.
8. Суворова К.Н., Антоньев А.А., Довжанский С.И., Писаренко М.Ф. Атопический дерматит. – Саратов: Изд-во Саратовского ун-та, 1989. – 211 с.
9. Торопова Н.П., Синявская О.А. Экзема и нейродермит у детей (современные представления о патогенезе, клинике, лечении профилактике). – Свердловск, 1993.- 3-е изд. доп. с., ил. – 384 с.
Ежегодно во всем мире возрастает количество людей, страдающих различными хроническими дерматозами, среди которых наиболее часто встречаются экзема, псориаз и атопический дерматит. На современном этапе псориаз представляет собой хроническое мультифакториальное рецидивирующее системное заболевание, развивающееся преимущественно у генетически предрасположенных лиц [7]. Псориазом страдает от 3 до 5% всего населения земного шара, чаще в возрасте 20-50 лет. Среди основных клинических форм выделяют бляшечную, экссудативную, эритродермическую, артропатическую. Три последние часто являются причиной инвалидизации пациентов. Воздействовать на генетическую составляющую заболевания затруднительно, поэтому весьма актуальным является поиск новых патогенетически обоснованных подходов в терапии псориатической болезни.
При псориазе наиболее частыми провоцирующими факторами являются инфекции, психогенные причины, эндокринные нарушения, травмы, медикаменты, инсоляция, метаболические нарушения. Общепризнана роль орофарингеальной стрептококковой инфекции в возникновении и обострении псориатической болезни. Отмечена высокая частота заболевания желудочно-кишечного тракта у пациентов с псориазом, которые, как известно, в большом проценте случаев обусловлены различными инфекционными агентами [4].
Атопический дерматит является наследственным аллергическим заболеванием, которое проявляется интенсивным зудом и эритематозно-лихеноидными высыпаниями [8]. В патогенезе атопического дерматита ведущая роль отводится функциональному иммунодефициту, проявляющемуся снижением супрессорной и киллерной активности Т-клеточной системы иммунитета, дисбалансом продукции сывороточных иммуноглобулинов, обусловливающих склонность организма к различным аллергическим реакциям и подверженность к бактериальной и вирусной инфекциям [2].
Практически все больные атопическим дерматитом имеют диагносцированную патологию желудочно-кишечного тракта (хронические гастриты, дуодениты, энтероколиты). Очень часто у пациентов выявляется кишечный дисбиоз, причиной которого становятся инфекционные агенты протозойной природы. Отмечена четкая корреляция между наличием дисбиотических состояний ЖКТ и степенью тяжести атопического дерматита.
Хроническая экзема относится к заболеваниям нервно-аллергического генеза. При этом многими исследователями доказана роль инфекционных агентов в сенсибилизации организма и усилении выраженности кожного процесса [9].
Возбудитель бластоцистоза имеет своеобразное строение, настоящая клеточная стенка у него отсутствует, но имеется мембрана, с которой тесно связаны цитоплазма и крупное центральное тельце (вакуоль), занимающая до 75% объема клетки [5]. При изучении морфологии бластоцист обезьян были выделены 3 основные формы: вакуолярная, гранулярная, амебоидная.
Рядом исследований установлена этиопатогенетическая связь кишечного фактора и кожного процесса при таких дерматозах, как атопический дерматит, экзема и псориаз. Практически у всех пациентов с перечисленными патологиями выявляется кишечный дисбиоз. Часто его причиной становится простейшее Blastocystis hominis. Однако на сегодняшний день не имеется достаточно сведений об особенностях клинических проявлений атопического дерматита, экземы и псориаза на фоне кишечного бластоцистоза.
Целью нашего исследования явилось изучение особенностей течения атопического дерматита, дисгидротической экземы и псориаза на фоне бластоцистной инвазии с ее последующим лечением.
Нами было обследовано по 50 человек, страдающих атопическим дерматитом, дисгидротической экземой и псориазом, находившихся на стационарном лечении в кожно-венерологическом отделении г. Ульяновска. Из всех пациентов, находившихся под наблюдением, лица мужского пола составили 40% (60 человек); женского - 60% (90 человек). Среди обследованных преобладали лица в возрасте от 20 до 40 лет (табл. 1).
Читайте также: