Браш биопсия при туберкулезе
Обновлено: 19.04.2024
Пункция легкого при туберкулезе. Биопсия при туберкулезе.
Пункция легкого может иногда сопровождаться кровотечением, пневмотораксом, воздушной эмболией. Отдельные авторы указывают на возможность имплантации элементов опухоли по ходу пункционного канала. Вот почему к этому методу исследования надо прибегать лишь в тех случаях, когда другими способами не удается установить диагноз болезни и если имеются показания для оперативного вмешательства.
Пункцию производят специальной иглой, например иглой Менгини или Эбрамса (в модификации Н. С. Тюхтина), снабженной мапдреном, в положении больного лежа, после местной анестезии новокаином, под контролем рентгеноскопии.
В последнее время все чаще применяют чрезбронхиальную катетеризацию пораженных участков легкого с последующим цитологическим исследованием полученного материала. При этом пользуются методом, предложенным Friedel (1961) или разработанным Tsubai с соавт. (1951), а затем А. М. Ципельзоном, М. 3. Упитером (1967) способом катетеризации под местной анестезией.
Результативность метода зависит от характера анатомического субстрата, размеров и локализации патологического образования. Friedel (1961) диагностировал таким путем периферический рак у 51 из 61 больного, а у 13 из 60 больных туберкулезом обнаружил микобактерии.
При опухолях в периферических отделах легкого Р. Д. Блиновой (1972) удалось верифицировать диагноз у 51,6% больных, а при локализации их в средней зоне — у 77,3%. М. Г. Виннер и М. Л. Шулутко (1971) на основании результатов исследования материала, полученного при катетеризации у 350 больных, приходят к заключению, что в наибольшей мере она оправдывает себя при шаровидных образованиях размером не менее 1,5—2 см, располагающихся в центральных отделах и в прикорневой зоне легкого. Большее дифференциально-диагностическое значение имеет этот метод при раке и оно сравнительно невелико при туберкулезе, доброкачественных опухолях, хронической пневмонии. К такому же выводу приходим и мы, а также Ф. А. Астраханцев и Т. Н. Нечаева (1968), В. А. Климанский и соавт. (1967), В. П. Филиппов (1967) и др.
Характер поражения лимфатических узлов средостения часто может быть установлен при цитологическом исследовании ткани, извлеченной посредством трансбронхиальной пункции. Этот метод, предложенный еще в 1949 г. аргентинским врачом Schipatti, за последнее время получил широкое признание.
Трансбронхиальную пункцию выполняют при бронхоскопии, производимой под местной анестезией или под общим наркозом. Бронхоскоп устанавливают над бифуркацией трахеи и после ее туалета вводят специальную полую иглу с мапдреном. Под контролем глаза пунктируют стенку главного бронха в промежутке между хрящевыми кольцами, отступя на 1 см вправо от шпоры бифуркации. Иглу вводят па глубину 1,5—3 см, после чего удаляют мандрен и шприцем отсасывают содержимое. При необходимости производят повторные пункции. Указанный метод может Сыть использован при распознавании туберкулеза, рака, саркоидоза, лимфогранулематоза, лимфо- и ретикулосаркомы и т. д.
По данным Otto (1969), положительные результаты такого вида биопсии отмечаются в среднем у 68% больных, причем несколько чаще при саркоидозе (74%) и лимфогранулематозе (70%) и реже при раке (58%). Пользуясь тем же способом исследования, Simecek (1967) диагностировал рак в 56,6,%, а саркоидоз в 92,8% случаев. По материалам В. В. Борисова (1973), результаты трансбронхиальной пункции при туберкулезе, раке, саркоидозе и хронических воспалительных неспецифических процессах оказались положительными в среднем в 84,3% исследований.
При правильных показаниях и отработанной технике этот метод исследования редко сопровождается серьезными осложнениями. Об этом свидетельствуют, например, данные Brandt и соавт., применивших его у 1583 больных. Только в отдельных случаях авторы наблюдали кровотечение, проникновение воздуха в плевральную полость и область средостения с последующим развитием медиастинита. Во избежание осложнений не следует производить трансбронхиальную пункцию у больных с выраженным атеросклерозом и гипертонической болезнью, при нарушении свертывающей и противосвертывающей систем, при подозрении на аневризму легочной артерии и т. д. При соблюдении этих условий данный метод, как полагают Ф. А. Астраханцев и Т. Н. Нечаева (1968), Otto (1969) и др., может заменить медиастиноскопию. Однако мы не можем полностью присоединиться к такой точке зрения. По нашим наблюдениям, медиастиноскопия оказалась результативной у 95,3% больных саркоидозом, между тем как чрезбронхиальная пункция — лишь у 47,7%. Очевидно, нет основания противопоставлять, а скорее следует сочетать эти методы исследования.
Практическое применение имеет хирургическая биопсия с гистологическим изучением удаленной ткани. При поражении глубоких лимфатических узлов в нижнем отделе шейной области или в верхнем средостении производят прескаленную биопсию (операцию Даниельса). Из 117 больных, которым в нашей клинике была произведена эта операция, у 19 оказался «саркоидоз, у 17 — туберкулез, у 7 — рак, у 4 — лимфогранулематоз и у 1—саркома. На основании приведенных данных следует признать, что прескаленная биопсия, хотя и позволяет в части случаев верифицировать диагноз, по своей эффективности все же уступает медиастиноскопии и трансбронхиальной пункции внутригрудных лимфатических узлов.
Распознавание болезни часто становится возможным при гистологическом исследовании удаленных хирургическим путем участков макроскопически измененной кожи, подкожных узелков, слизистой оболочки бронхов, пораженных мышц, сухожилий и т. д. При саркоидозе при таком способе исследования иногда удается обнаружить типичные гранулемы даже в визуально не измененной слизистой оболочке бронхов. В то же время отрицательный результат хирургической биопсии не исключает наличия той или иной болезни, например узелкового периартериита.
Высокоэффективен метод пункционной трепанбиопсии и гистологического исследования париетальной плевры, предложенный De Fransis (1955). Применив его у 136 больных, Н. С. Тюхтин и соавт. (1971) у 48,5 % из них установили диагноз рака, туберкулеза, мезотелиомы и мела-номы плевры. На большом материале (545 биопсий плевры у 300 больных) 3. Д. Берлова (1975) имела возможность верицифировать диагноз туберкулезного, опухолевого или неспецифического воспалительного поражения плевры в 61,1—77,9% случаев. Еще лучшие результаты могут быть получены при плевроскопии, эксцизии и гистологическом изучении участка пораженной плевры (Sattler, 1967). При невозможности распознать природу патологического процесса в плевре указанными способами прибегают к торакотомии. В последнее время все чаще применяют так называемую малую или минимальную открытую биопсию легкого главным образом при диссеминированных процессах неясной этиологии. К этому способу следует прибегать лишь по прямым показаниям ввиду возможности серьезных осложнений (пневмоторакс, пневмония, нагноение и др.) и при безуспешности других диагностических методов, в частности пункционной биопсии.
Используя, таким образом, весь комплекс клинико-рентгенологических, лабораторных, инструментальных и хирургических способов, в настоящее время удается распознать различные, в том числе редко встречающиеся, заболевания органов дыхания. Подтверждением этому могут служить данные И. А. Жараховича (1974). Важно своевременно производить эти методы исследования, в определенной последовательности, с учетом не только показаний, но и противопоказаний.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Бронхоскопическая биопсия. Виды биопсии при бронхоскопии
Получение материала для гистологического исследования является одним из важнейших моментов бронхоскопии. Положительные находки при бронхоскопической биопсии представляют возможность получить патоморфологнческое подтверждение диагноза до операции. Поэтому бронхоскопическая биопсия считается заключительным методом в дифференциальной диагностике опухолей легких.
Слабой стороной бронхоскопической биопсии остаются ее ограниченные возможности в отношении доступности различных отделов бронхиального дерева. Для расширения возможностей биопсии и увеличения числа положительных находок совершенствуются техника биопсии и инструменты для ее выполнения.
Основным методом бронхоскопической биопсии является скусывание кусочка опухоли или стенки бронха с помощью специальных биопсийных щипцов (рис. 39). В наборе бронхоскопа Мезрина, так же как и в выпускавшемся ранее бронхоскопе Брюнингса, имеются щипцы со съемными наконечниками, причем из семи только один предназначен для биопсии, а остальные шесть — для извлечения инородных тел. Имеющийся прямой ложкообразный наконечник устаревшей конструкции не дает возможности произвести биопсию опухоли, расположенной в верхне- и среднедолевом и тем более сегментарных бронхах.

В наборе бронхоскопа Фриделя имеются двое щипцов и три наконечника — один для удаления инородных тел и два — биопсийных с прямыми и изогнутыми браншами. Последние представляют наиболее удобный для эндобронхиальной биопсии инструмент.
При использовании широких тубусов — № 12 и 13 в бронхоскопе Фриделя — и трубки постоянной длины № 2С в бронхоскопе Мезрина и биопсийных щипцов из набора Фриделя с изогнутыми браншамк обычно можно осуществлять визуальный контроль в момент биопсии. Поэтому нельзя согласиться с Г. Л. Феофиловым (1965), который считает, что щипцы для биопсии, введенные в бронхоскоп, закрывают поле зрения и биопсия фактически производится вслепую.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Современная программа исследования при заболеваниях органов дыхания и средостения в обязательном порядке включает диагностическую бронхоскопию. Своевременно и адекватно выполненное исследования позволяет эффективно установить диагноз при самых различных нозологиях.
К сожалению, в практической работе врача-эндоскописта нередки ситуации, когда неправильная тактика применения бронхологического исследования приводит либо к его неэффективности, либо к опасным и даже жизнеугрожающим осложнениям.
Эта памятка — своего рода подсказка для практических врачей, проводящих бронхологическое диагностическое исследование при различных заболеваниях трахеобронхиального дерева, легких и средостения.


Enter the password to open this PDF file:
Полный текст статьи:
1. Показания и противопоказания к гибкой диагностической бронхоскопии
• выявленные при рентгенографии, КТ или МРТ патологические изменения в легком и/или средостении;
• признаки стеноза бронхов и ателектаза легкого;
• кашель неясной этиологии;
• кровохарканье;
• подозрение на наличие инородного тела трахеи и бронхов;
• пред/послеоперационный осмотр в торакальной хирургии
• экссудативный плеврит неясной этиологии;
• затянувшаяся пневмония;
• подозрение на туберкулез бронхов, хроническое неспецифическое воспаление легких;
• наличие полости распада или киста легкого;
• интерстициальные и диссеминированные патологические изменения в легких;
• периферические новообразования в легком неясной этиологии;
• ателектаз легкого;
• подозрение на центральный рак легкого;
• лимфаденопатия средостения неясной этиологии;
• рак пищевода;
• подозрение на повреждение дыхательных путей.
Диагностическая бронхоскопия также показана при некорригируемых респираторных жалобах на протяжении более 1 мес и/или наличии изменений по данным методов лучевой диагностики.
Противопоказания
Абсолютные
• некорригируемая гипоксемия, декомпенсированная дыхательная недостаточность;
• нестабильная стенокардия;
• неконтролируемая аритмия сердечных сокращений.
Относительные
необъяснимая или тяжелая гиперкапния;
• обострение бронхиальной астмы, астматический статус;
• неконтролируемая коагулопатия;
• нестабильность шейного отдела позвоночника
• декомпенсированная недостаточность кровообращения и тяжелая дыхательная недостаточность;
• тромбоцитопения менее 50 000/мкл
Особые условия и ситуации при выполнении бронхоскопий
• диагностическая бронхоскопия не должна выполняться при обострении ХОБЛ;
• при наличии кардиальной патологии перед бронхоскопи- ей необходима консультация кардиолога;
• после инфаркта миокарда диагностическая бронхоскопия должна быть отложена минимум на 4 недели.
2. Условия для выполнения бронхоскопии
Оборудование комнаты для проведения бронхоскопии
• аппаратура для выполнения бронхоскопии в полной комплектации, наличие подводки кислорода с потоком не менее 3 л/мин, набора для реанимации.
Мониторинг
• до начала и после завершения исследования: постоянное измерение артериального давления, ЧСС, сатурации;
• во время бронхологического исследования: пульсоксиметрия; ЭКГ-мониторинг (в случае наличия кардиальной патологии).
Вопросы, на которые необходимо ответить перед выполнением бронхоскопии
• Показана ли данному пациенту бронхоскопия?
• Проверены ли анамнестические данные о наличии аллергических заболеваний;
• Есть ли в кабинете реанимационный набор.
3. Анестезия
Чем лучше и тщательнее выполнена анестезия перед гибкой бронхоскопией, тем более комфортно для врача выполнение диагностического исследования — сокращается время процедуры, легче корректировать возможные осложнения.
Все виды анестезии можно разделить на три вида: местная анестезия, седация и общий наркоз. За рубежом доминирует выполнение исследования в условиях седации (свыше 90 %). В России ситуация диаметрально противоположная — подавляющее большинство диагностических бронхоскопий выполняются под местной анестезией. Ниже в таблице представлены варианты применения каждого из методов обезболивания.
Местная анестезия
Препараты
Лидокаин и др.
Пути введения:
Спрей/Гель
Небулайзер
Препараты
Мидазолам
Пропофол
Фентанил
Тотальная
внутривенная
анестезия
+
миорелаксанты
Выбор анестетика
Наиболее часто для местной анестезии применяется лидокаин. Все местные анестетики, применяемые при бронхоскопии, можно разделить на две группы — амиды и эфиры (см ниже).
Перекрестная непереносимость анестетиков внутри одной группы вполне вероятна, а вот случаи тотальной непереносимости анестетиков из обеих групп крайне редки. Именно поэтому анестетиком резерва для гибкой бронхоскопии является новокаин, относящийся к отличной от лидокаина группе препаратов.
Лидокаин является анестетиком первого выбора, так как обладает наилучшими характеристиками, позволяя достичь обезболивания при минимальной вероятности побочных эффектов (в особенности метгемоглобинемии). Альтернативным препаратом для проведения местной анестезии является новокаин.
Перед выполнением анестезии следует тщательно собрать анамнез в отношении непереносимости лекарственных средств, прежде всего анестетиков.
Максимальная допустимая доза лидокаина при одном исследовании — 480 мг (24 мл 2 % раствора), рекомендуемая — 160 мг (8 мл 2 % раствора).
Применение атропина для местной анестезии
Согласно международным рекомендациям Британского и Американского Торака льных Обществ, Европейского Респираторного Общества, атропин в настоящее время не рекомендован для рутинной премедикации при выполнении бронхоскопии в связи с отсутствием клинических преимуществ при повышенном риске гемодинамических нарушений.
В нашей стране, тем не менее, большинство бронхологических исследований выполняется с применением атропина в качестве средства премедикации для коррекции возможных ваго-вагальных рефлексов, ларингоспазма и гиперсекреции слюнных и бронхиальных желез во время бронхоскопии. Окончательное решение относительно применения премедикации атропином остается на усмотрение врача, выполняющего бронхоскопию.
Седация
Частота применения седации при выполнении бронхоскопий за рубежом определяется тем, что сам врач, проводящий исследование, имеет полное право самостоятельно осуществлять седацию у исследуемых пациентов. В России такое право имеет лишь врачанестезиолог, соответственно выбор протокола седации лежит вне ответственности врача-эндоскописта.
В таблице ниже кратко перечислены основные препараты, применяемые для седации при бронхоскопии, и особенности их применения.

С целью выявления туберкулеза нередко применяется биопсия легкого – диагностическая процедура, во время которой специалисты осуществляют забор фрагментов легочной ткани больного. Необходимый материал берут из области, пораженной патологическим процессом, после чего его используют для проведения необходимых лабораторных исследований. Одной из форм проведения процедуры является браш-биопсия, нередко применяемая при подозрении на развитие у пациента тяжелых заболеваний легких.
Для чего делают биопсию
Заболевания бронхо-легочной системы обнаруживаются благодаря применению различных диагностических методов (КТ, УЗИ, рентгенографии). Однако предполагаемый диагноз часто требует подтверждения, и прохождения дополнительных исследований.
Проведение биопсии позволяет врачам получить важную информацию относительно:
- стадии развития опухолевого процесса в легких;
- наличия или отсутствия в органах дыхания инфекционно-воспалительных процессов;
- эффективности проводимого лечения легочных заболеваний;
- особенностей протекания затяжных патологий, характера имеющихся осложнений.
Некоторые методы диагностики не позволяют получить полные данные о протекании патологических процессов, степени их распространенности в дыхательной системе. После выполнения биопсии специалистам удается сделать высокоточные выводы в отношении развивающейся болезни, и разработать эффективную тактику лечения.
Биопсия легочных тканей часто приравнивается к полноценной операции. Этот метод диагностики способен со 100 % точностью подтвердить или опровергнуть поставленный ранее диагноз. Для получения важных данных, используемых при последующем лечении, часто становится достаточно исследования даже небольшого фрагмента легочной материи.
Общие показания к проведению процедуры
Метод биопсии служит подтверждению диагноза при подозрении на развитие у пациента:
- туберкулеза;
- пневмонии;
- легочного фиброза;
- поражения интерстициальной ткани;
- легочных кровотечений;
- гнойных скоплений в органах дыхания;
- раковых образований в легких;
- ХОБЛ.
Диагностика с применением биопсии также показана при наличии у пациента кашля неизвестного происхождения, кровохарканья, изменениях характеристик мокроты, произошедших за краткий промежуток времени. Прежде чем осуществить забор образцов легочных тканей, проводится детальное обследование общего состояния больного.
Когда назначают биопсию больным туберкулезом
У пациентов с выявленной болезнью легких, или проходящих лечение туберкулеза, браш-биопсия проводится в нескольких случаях:
- При развитии непрекращающегося кашля, ателектазе (потере легкими воздушности).
- В период подготовки к хирургическому вмешательству.
- При кровотечениях, прорыве гноя, наличии в легком не закрывающейся каверны (образования в виде полости).

Процедуру осуществляют при развитии туберкулеза, не поддающегося лечению традиционными препаратами. Также этот метод исследования легких проводится у больных с длительным стажем курения.
В каких случаях противопоказана операция
Биопсия легкого отличается сложностью и имеет немало противопоказаний. Ограничениями к проведению процедуры являются:
- повышенное артериальное давление;
- нарушения свертываемости крови (гемофилия);
- выраженная дыхательная или сердечная недостаточность;
- заболевание эхинококкозом;
- пониженное содержание кислорода в крови (гипоксия);
- наличие кистозных образований в легких или врожденных аномалий кровеносных сосудов.
Исследование противопоказано при наличии образований в трахеях и бронхах, являющихся источником активных кровотечений, ограничено проводится в детском возрасте и в период беременности.
Виды биопсий, применяемых при заболеваниях легких
Существует несколько разновидностей биопсий, применяемых в современных клиниках при обследовании пациентов с легочными патологиями:
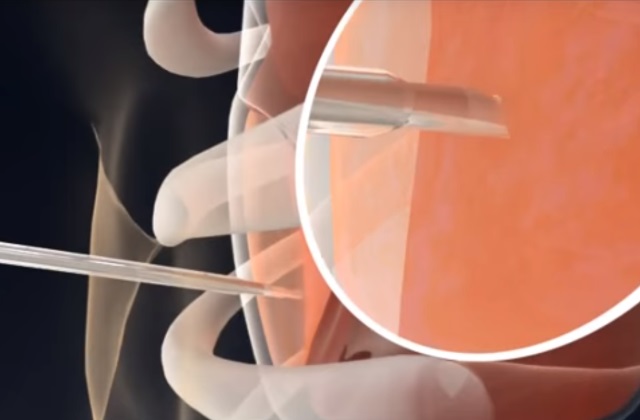
- Пункционная биопсия. Данный метод диагностики построен на применении длинной полой иглы, проходящей в легкие сквозь кожу и грудную клетку. К этой разновидности обследования прибегают в случаях близкого нахождения пораженного участка к поверхности тела.
- Трансбронхиальная биопсия легкого (бронхоскопия) проводится при нахождении поврежденных тканей в непосредственной близости с бронхами. Для проведения диагностики специалисты вводят трубки эндоскопа в дыхательные пути, что позволяет получать образцы легочной ткани через бронхи.
- Прескаленная. Этот вариант биопсии состоит в иссечении лимфоузла или подкожной жировой клетчатки, расположенных в надключичной области. Техника служит подтверждению или опровержению легочной онкологии, позволяет выявить туберкулез лимфоузлов, не поддающийся диагностике во время УЗИ и пальпации.
- Эндобронхиальная (щипковая) форма обследования выполняется при помощи специальных щипцов. Забор биопсийного материала осуществляется из слизистой бронхов с максимально выраженными рентгенологическими изменениями.
- Трансбронхиальная пункционная биопсия внутригрудных лимфоузлов. Такая операция помогает проводить дифференциальную диагностику туберкулеза. Для проведения процедуры врачи пользуются иглами из нержавеющей стали (от 55 до 60 см в длину). После забора биоматериала, его выдувают на предметное стекло с помощью шприца, и готовят мазки.
- Прицельная, в процессе которой в устье соответствующего субсегментарного бронха вводятся медицинские щипцы. Их внедряют в периферические отделы бронхиального древа, и устанавливают на фоне затенения в легочной ткани. Операцию выполняют с использованием рентгенотелевизионного контроля.
- БАЛ (бронхоальвеолярный лаваж). В бронхиальные ткани порционно вводится подогретый физраствор. На завершающем этапе диагностики его аспирируют вместе с бронхиальной жидкостью.
- Открытая разновидность процедуры, при которой фрагмент легочной ткани извлекают под общей анестезией. Метод становится актуальным при необходимости взятия большого количества биоматериала, или расположения воспаленных участков в недоступных для бронхоскопа участках.
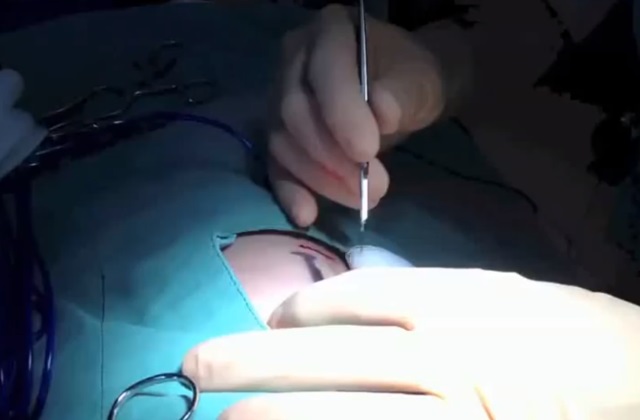
Наиболее дорогим и самым щадящим видом диагностики является видеоторакоскопическая биопсия. При такой разновидности исследования врачи применяют уменьшенную видеокамеру, а на теле пациента делают всего 2 небольших разреза.
Браш-биопсия – в чем особенность метода
Использование браш-метода (катетеризационной биопсии, не требующей использования щипцов) становится необходимым в случаях, когда прямое исследование бронхо-легочной системы невозможно. Преимуществами проведения этой процедуры являются хорошее качество получаемого материала и высокая достоверность результатов (до 93-95 %).
Проведение браш-биопсии осуществляется врачами в стерильных условиях медицинской клиники. Во время операции необходимые для исследования элементы тканей собирают с помощью щеточки-скарификатора (кюретки), расположенной на конце специальной струны. Именно поэтому данная процедура также именуется щеточной.
Этапы проведения браш-биопсии
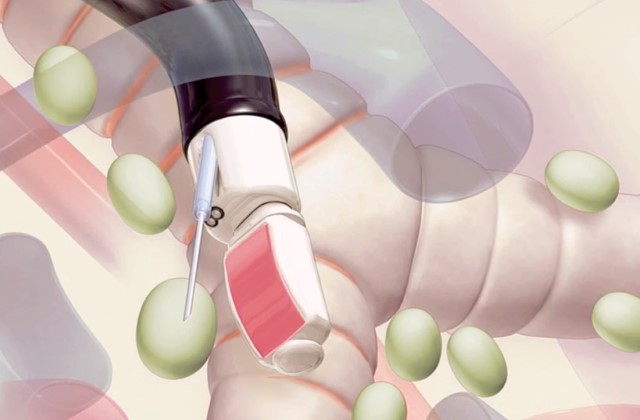
Перед проведением процедуры биопсии и забором биоматериала пациенту нередко дают успокоительное средство, помогающее держать под контролем естественное волнение. Чтобы ввести диагностический инструмент в тело обследуемого пациента, врач применяет катетер. Далее специалист выполняет следующие действия:
- погружает в катетер струну с нейлоновой щеточкой на конце;
- при контакте инструмента с областью бронхолегочного поражения, выдвигает щетку на 1-2 см;
- после забора биоматериала изымает катетер вместе со струной.
После обследования требуемой области грудной клетки, врач соскабливает со слизистой органов дыхания необходимое количество собранного материала, и помещает его на предметные стекла. Далее предусмотрено приготовление специального мазка, и его направление из клиники в лабораторию, для проведения детального исследования.
Сотрудники клиники (анестезиолог и лечащий врач) подробно описывают этапы проведения обследования легких, и предлагают больному подписать необходимые документы.
Ощущения пациента во время диагностики
Во время диагностической процедуры применяются эффективные анестетики, благодаря чему у пациента отсутствуют какие-либо ощущения. После операции, проведенной в клинике, больной может испытывать сухость в ротовой полости, незначительную болезненность в горле или в месте введения катетера. В течение некоторого времени после пробуждения от общего наркоза, пациент может ощущать сонливость. На протяжении 2-3 дней может сохраняться повышенная утомляемость, проходящая самостоятельно.
Нужна ли специальная подготовка к операции
Перед поступлением в клинику для проведения диагностики, больному потребуется пройти детальное обследование состояния организма. Подготовка к процедуре биопсии состоит из нескольких этапов:
Врач, проводящий диагностику и лечение туберкулеза, должен располагать полной информацией о состоянии здоровья обследуемого.
Прежде чем проходить обследование, потребуется сообщить сотрудникам клиники обо всех лекарственных препаратах, принятых за несколько дней до процедуры (антикоагулянтах, нестероидных противовоспалительных средствах, антибиотиках). Это правило распространяется и на гомеопатию, народные средства, пищевые добавки. Перед проведением операции доктору также потребуется уточнить данные о сопутствующих заболеваниях, особенностях их лечения.
Чаще всего биопсию проводят в ранние утренние часы. В день проведения исследования запрещено курить – это способно существенно понизить эффективность процедуры, и исказить полученные результаты относительно состояния легочных тканей.
Вероятные осложнения после прохождения браш-биопсии
В течение нескольких дней после осуществления диагностической процедуры могут проявиться осложнения, требующие обязательного лечения. Они способны принимать форму:
- Кровотечения (в случае случайного повреждения сосудов).
- Пневмоторакса (скопления воздуха между листками плевры, приводящего к сдавливанию легкого).
- Инфицирования (в результате попадания в ранку болезнетворных микроорганизмов).
- Дыхательной недостаточности (к такому нарушению склонны больные с тяжелыми формами заболевания легких).
- Повышения температуры тела, тошноты и лихорадки.
- Бронхоспазмов.
Во время проведения диагностики необходимо неуклонно соблюдать технику проведения медицинских манипуляций. В случае ее нарушения, возникает риск развития пневмонии, эмфиземы, образования эмболов (тромбов в сосудах). Также существует вероятность прокола желудка или легких.
Избежать опасных осложнений позволяет выполнение диагностических мероприятий с помощью специальной аппаратуры, внимательное наблюдение за самочувствием пациента после прохождения обследования, проведение рентгенологического контроля, назначение антибиотиков. Пациенту, который проходил обследование в клинике, может потребоваться срочная медицинская помощь. Это становится необходимым в случае появления нарастающих болей в грудной клетке, посинения кожных покровов, скачков пульса, появления одышки, ранее не свойственной больному.
Восстановительный этап
Браш-биопсия является щадящим диагностическим методом, часто не требует длительного времени для восстановления тканей и всего организма. Чтобы избежать ухудшения самочувствия, после забора биоматериала пациенту рекомендуется:
- Некоторое время воздерживаться от поднятия тяжестей (на протяжении 30 дней).
- Избегать физического перенапряжения.
- Полноценно отдыхать и высыпаться.
В случае использования общей анестезии, больному потребуется в течение определенного промежутка времени находиться под контролем врачей. Покинуть клинику можно будет после стабилизации основных жизненных показателей.

При подозрении на утечку воздуха, пациенту потребуется проходить рентгенографическое исследование грудной клетки. Процедуру осуществляют в день проведения щеточной биопсии – спустя несколько часов после забора легочной ткани.
Для людей, готовящихся к операции, важна любая дополнительная информация о биопсии легкого. Если Вам приходилось проходить процедуру, предлагаем поделиться полезным опытом с другими читателями. Дополнительную пользу окружающим принесет размещение данного материала в социальных сетях.
Читайте также:

