Бругиоз что это такое
Обновлено: 19.04.2024
Управление Роспотребнадзора по Республике Марий Эл
Вухерериоз и бругиоз - Памятки для населения
Памятки для населения
Вухерериоз и бругиоз
Вухерериоз и бругиоз– хронически протекающие трансмиссивные биогельминтозы, в начальной стадии характеризующиеся лихорадкой, лимфаденитом.
Возбудители − глисты, поражающие в основном лимфатическую систему человека. Если не пройти лечение своевременно, они могут паразитировать в лимфатических узлах много лет. Заражение происходит после укуса комара, слепня, мошки или другого кровососущего насекомого. Поэтому самыми опасными считаются уголки дикой природы, неблагоустроенные окраины городов и поселков, незащищенные от насекомых помещения.
Симптомы болезни появляются через несколько месяцев после заражения. Иногда заболевание протекает бессимптомно. Первые сигналы − лихорадка, красная сыпь, бронхопневмония.
Развитие филярий происходит со сменой хозяев, окончательный хозяин Brugiainalayi − человек и некоторые виды обезьян, промежуточные хозяева − различные виды комаров. Половозрелые филярии паразитируют в лимфатических узлах и сосудах.
Самки гельминта рождают личинок − микрофилярии, которые в организме человека не меняются морфологически и не растут.
Взрослые филярии способны паразитировать в организме человека длительное время (до 12, а по некоторым данным до 17 лет), микрофилярии − около12 месяцев.
Эпидемиология
Источником вухерериоза является больной человек или паразитоноситель, источником бругиоза — человек и некоторые обезьяны. Непосредственными переносчиками инфекции являются комары.
Вухерериоз эндемичен для ряда стран Африки, Азии, встречается в Индии, Китае, Японии, Центральной и Южной Америке, на островах Тихого и Индийского океанов.
Бругиоз распространен в странах Азии: в Индии, на о. Цейлон, в Таиланде, Вьетнаме, Лаосе, Камбодже, Китае, Японии, Индонезии, Малайзии.
Симптомы и течение
Аллергические проявления могут развиться примерно через 3 месяца после инфицирования. Микрофилярии выявляются в крови не ранее чем через 9 месяцев. Заболевание начинается с различных аллергических проявлений. На коже, особенно на руках, появляются болезненные элементы типа экссудативной эритемы, увеличиваются лимфатические узлы в паховых областях, на шее и в подмышечных впадинах, часто возникают болезненные лимфангиты, фуникулит, орхоэпидидимит, синовит с исходом в фиброзный анкилоз, у женщин — мастит.
Фазы относительного благополучия периодически сменяются очередными обострениями болезни. Характерным является увеличение паховых и бедренных лимфатических узлов. Больной замечает, что моча приобрела молочно-белый оттенок. В некоторых случаях моча становится розовой или даже красной, иногда она бывает белой утром и красной вечером или наоборот.
Тела погибших филярий обычно бесследно рассасываются или кальцинируются. Однако в некоторых случаях погибшие паразиты являются причиной развития абсцессов, которые приводят к тяжелым осложнениям, таким как эмпиема, перитонит, гнойное воспаление гениталий.
Прогноз
Болезнь характеризуется длительным течением. Слоновость приводит к стойкой потере трудоспособности и инвалидности. Летальные исходы наступают при присоединении вторичной инфекции, особенно при возникновении эмпиемы, перитонита и абсцессов жизненно важных органов.
Диспансерное наблюдение за переболевшими целесообразно проводить в течение не менее 1 года, а при наличии остаточных явлений этот срок продлевается до 2-3 лет. Переболевшие снимаются с диспансерного учета на основании клинических показателей выздоровления, которые заключаются в нормализации функций со стороны пораженных органов и систем и отрицательных результатах лабораторных исследований.
Лоаоз – это хроническое инфекционное заболевание, вызываемое круглыми червями. Характерным клиническим симптомом является образование ограниченного отечного участка, преимущественно на конечностях, а также поражение слизистых оболочек, чаще конъюнктивы. Висцеральные инвазии встречаются реже. Диагностика болезни заключается в обнаружении возбудителя в крови и тканях, определении антител. Терапия этиотропная (диэтилкарбамазин) и симптоматическая, особое внимание уделяется купированию аллергического компонента заболевания. Хирургическое лечение используется в случае субконъюнктивальной локализации.
МКБ-10
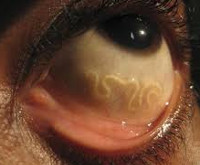
Общие сведения
Лоаоз (калабарская опухоль) – нематодоз, отличительной особенностью которого является миграция взрослых особей в тканях организма. Возбудитель был открыт в 1778 году французским ученым Гюйо. Заболевание распространено во влажном тропическом климате на территории стран Западной и Центральной Африки, четкой сезонности не имеет. Пораженность местного населения составляет 70-90%, приезжих – до 20%, при этом среди жителей эндемичного региона обычно регистрируется бессимптомное течение патологии. Группами риска являются мужчины, представители негроидной расы, лица в возрасте 30-39 лет, сельскохозяйственные рабочие, лесорубы.

Причины лоаоза
Возбудитель болезни – гельминт, относящийся к круглым червям, Лоа лоа (африканский глазной червь). Паразит является живородящим, раздельнополым. Для развития ему необходима смена хозяев: в организме промежуточного хозяина обитают личинки-микрофилярии, окончательного – половозрелые особи, способные к миграции в тканях. Источником и резервуаром инфекции служит больной человек и, вероятно, некоторые приматы. Путь передачи – трансмиссивный, заражение происходит во время укуса насекомого.
Личиночная стадия лоа лоа проходит в мышечном аппарате переносчика болезни – слепня, этот процесс занимает 7-20 дней, в дальнейшем микрофилярии перемещаются в слюнные железы насекомого. Установлено, что в эндемичных районах Африки пораженность лоа лоа популяции слепней достигает более 5%. Нападение на людей обычно наблюдается днём на территории обитания переносчиков – затененных берегах рек, в зарослях кустарников, лесах; насекомых могут привлекать огонь, дым, движущиеся предметы.
Патогенез
Внедрение микрофилярий в кровеносное русло человека начинается во время атаки слепня. В дальнейшем личинки попадают в капилляры легких, где в течение 6-18 месяцев достигают половой зрелости, проникают в подкожную жировую ткань, конъюнктиву глаз и серозные оболочки, отрождая живых личинок, после чего цикл повторяется. Миграция микрофилярий и наибольшее их количество в периферической крови обычно обнаруживается в дневные часы (12:00-14:00). Вместе с личинками в кровоток попадают токсичные продукты их жизнедеятельности.
В патогенезе клинических проявлений при лоаозе существенную роль играют токсико-аллергические реакции, в которых участвуют специфические иммуноглобулины (E, G3, G4 и другие), вырабатываемые иммунной системой зараженных. Среди больных лоаозом ВИЧ-инфицированных, не получающих антиретровирусные препараты ВААРТ, уровень микрофиляриемии прямо пропорционален росту титра ВИЧ в крови. Это может привести к усугублению течения обоих заболеваний, увеличить риск осложнений и смертельного исхода.
Симптомы лоаоза
Инкубационный период при данном гельминтозе составляет несколько лет, в редких случаях 4 месяца. Заболевание начинается резко, на фоне полного здоровья, с повышения температуры тела более 38° C, озноба, слабости, болей в суставах и костях, сыпи на теле в виде крупных волдырей, боли в конечностях, нарушений чувствительности. При передвижении лоа лоа ощущаются как сами перемещения, так и жгучая боль, зуд. Одновременно на теле (обычно на руках или ногах) образуются безболезненные отечные участки, самостоятельно исчезающие в течение трех дней.
При локализации в области глаз возникает отек век, жжение, чувство движения паразита, обильное слезотечение, интенсивное покраснение; симптомы проходят сразу после проникновения гельминта в область параорбитальной клетчатки. Реже наблюдается попадание лоа лоа в мочеиспускательный канал, что проявляется резкой болью даже в покое, и поражение оболочек головного мозга, при котором главными симптомами становятся затруднение контакта с пациентом, бред, галлюцинации, сильные головные боли, невозможность привести подбородок к груди и др.
Осложнения
Наиболее частыми осложнениями считаются разнообразные проявления отечно-аллергического синдрома, описана водянка яичка, блефароспазм, дилатационная кардиомиопатия, нефропатия, энцефалопатия. Нередко встречаются внутримышечные абсцессы и флегмоны конечностей, обусловленные присоединением вторичной инфекции; с этой же причиной связывают увеит и панофтальмит при глазном поражении, пиелонефрит, цистит, уретрит, орхит и простатит при вовлечении мочеполовой системы.
Гораздо реже встречаются такие осложнения, как кишечная непроходимость, тромбоз мезентериальных сосудов и гипогонадизм. Последнее состояние связывают с высоким уровнем гонадотропина и низким титром сывороточного тестостерона у больных лоаозом мужчин, что становится предпосылкой к формированию вторичного бесплодия. Длительная персистенция гельминта внутри стекловидного тела и высокий уровень микрофиляриемии приводят к кровоизлияниям в сетчатку, отеку диска зрительного нерва, его атрофии и слепоте.
Диагностика
Диагноз лоаоза подтверждается инфекционистом; важен тщательный сбор эпидемиологического анамнеза, в частности, уточняется пребывание в эндемичных по лоаозу странах в течение последнего десятилетия. Обязателен осмотр офтальмолога, по показаниям назначаются консультации других специалистов. Диагностические методы, необходимые для верификации лоаозного поражения, включают следующие методики:
- Физикальное исследование. При объективном осмотре выявляются кожные уртикарные высыпания, отеки конечностей, половых органов, лица и век. В области локализованных отечных образований наблюдается гиперемия, либо (чаще) бледность кожи, зуд. Перкуторно может отмечаться расширение границ сердца, пальпаторно – гепатоспленомегалия. При вовлечении ЦНС определяются общемозговые, очаговые и менингеальные симптомы.
- Осмотр офтальмолога. Наиболее частым является поражение век. При офтальмоскопии слизистая отечна, гиперемирована, с обильным слезотечением. Движущийся круглый червь и экссудат могут быть обнаружены в подслизистой оболочке и передней камере, возможно заращение зрачка; характерны признаки кератита, ретинита, катаракты, атрофии зрительного нерва. Острота зрения при длительном течении лоаоза прогрессивно снижается.
- Лабораторные исследования. В общеклиническом анализе крови – лейкоцитоз, выраженная эозинофилия до 50-70%, вторичная анемия различной степени, незначительное ускорение СОЭ. Наблюдается рост активности АЛТ, АСТ, креатинина и мочевины, гипергаммаглобулинемия, гипоальбуминемия. Иммунограмма характеризуется увеличением иммуноглобулинов класса E. В общем анализе мочи возможна гематурия, протеинурия.
- Выявление инфекционных агентов. Микроскопия крови, взятой в дневное время, позволяет обнаружить личинок лоа лоа. Серологическая диагностика проводится с помощью ИФА. Разработаны экспресс-тесты на определение антител к лоа лоа иммунохроматографическим методом. Проба с диэтилкарбамазином (тест Мазотти) становится положительной при любом филяриатозе, поэтому не считается ни доказательством, ни опровержением лоаоза.
- Инструментальные методики. Рентгенографию органов грудной клетки выполняют для исключения других глистных инвазий; применение МРТ, КТ мягких тканей зрительного аппарата помогает визуализировать гельминта в ретробульбарной клетчатке. УЗИ глазных яблок и орбиты позволяет обнаружить паразита в мягких тканях, недоступных при осмотре. Ультразвуковое исследование подкожной клетчатки, органов брюшной полости рекомендуется с целью дифференциальной диагностики.
Дифференциация осуществляется с аскаридозом, при котором сыпь появляется вместе с поражением кишечника и легких, трихинеллезом, для которого характерны отеки лица и сильные мышечные боли, вухерериозом с типичными лимфангитами, лимфаденитами и сыпью, бругиозом (высыпания, слоновость конечностей). Кроме инфекционной патологии следует отличать лоаоз от укусов насекомых, алиментарной и медикаментозной аллергии, сывороточной болезни, возникающей через 7-14 дней после введения гетерогенных сывороток и иммуноглобулинов.
Лечение лоаоза
Стационарное лечение показано пациентам с глазными симптомами, среднетяжелым и тяжелым течением болезни. Постельный режим назначается до стойкой нормальной температуры тела в течение 3-4 суток. Диетические рекомендации не разработаны; следует исключить алкоголь, никотин, высокоаллергенную и трудноперевариваемую пищу, включить продукты, богатые белком. Важно соблюдать нормальный питьевой режим. Разрешается использование местных противозудных мазей и гелей, во избежание загрязнения расчесов нужно коротко обстричь ногти, чаще мыть руки с мылом.
Этиотропное противогельминтное лечение традиционно заключается в пероральном приеме диэтилкарбамазина, терапевтический курс должен составлять не менее трех недель. В некоторых зарубежных исследованиях предлагалось использование альбендазола и ивермектина, однако самая низкая частота повторных курсов терапии регистрировалась среди пациентов, получавших диэтилкарбамазепин. Применение гормональных препаратов с целью снижения побочных эффектов антигельминтных средств доказанной эффективности не имело.
Выраженная аллергизация организма больного – прямое показание для введения десенсибилизирующих и дезинтоксикационных растворов, антигистаминных средств. В случае выраженных отеков разрешено назначение глюкокортикостероидов, диуретиков и препаратов альбумина. Присоединение гнойных осложнений требует проведения антибиотикотерапии, иногда – хирургического вмешательства. Глазной лоаоз является показанием для оперативного лечения, объем которого определяется индивидуально – от удаления червя до эвисцерации органа зрения.
Прогноз и профилактика
Прогноз при лоаозе благоприятный за исключением случаев осложненного течения болезни. Летальных случаев зафиксировано не было. Специфическая профилактика (вакцина) на данном этапе развития медицины не разработана. Основные превентивные меры – раннее выявление и изоляция больных, использование противомоскитных сеток в домах и больницах, осушение болот, дезинсекция, применение репеллентов, спреев и одежды из плотных тканей при работах в привычных местах обитания слепней. При длительном нахождении в эндемичном районе рекомендуется принимать профилактические дозы диэтилкарбамазина.
4. A novel rapid test for detecting antibody responses to Loa loa infections/ Bijan Pedram, Valérie Pasquetto, Papa M. Drame// PLoS Negl Trop Dis. - 2017 – №11.
Онхоцеркоз – гельминтная инвазия из группы филяриатозов, приводящая к поражению кожных покровов, лимфатических узлов и глаз. Дерматологические изменения при онхоцеркозе характеризуются образованием плотных фиброзных узлов, зудящей сыпи, медленно заживающих язв, участков депигментации. Поражение лимфатической системы сопровождается склерозированием лимфоузлов, развитием лимфедемы. Поражение глаз протекает по типу хронического конъюнктивита, кератита, осложняющихся катарактой, глаукомой, хориоретинитом. Диагноз онхоцеркоза подтверждается с помощью обнаружения личинок возбудителя в биоптате кожи. Специфическая терапия онхоцеркоза проводится противопаразитарными препаратами с микро- и макрофилярицидным действием.
МКБ-10
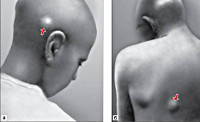
Общие сведения

Причины онхоцеркоза
Паразитические гельминты, вызывающие онхоцеркоз - нематоды Onchocerca volvulus, принадлежат к семейству Filariidae, подотряду Filariata. Онхоцерки представляют собой нитевидных круглых червей с более тонкими концами. Размеры взрослых паразитов (макрофилярий) в длину составляют 19-50 мм, в ширину - 0,13-0,4 мм (самки крупнее самцов); размеры личинок (микрофилярий) - 0,15-0,37 и 0,05-0,09 мм соответственно.
Единственным источником инвазии и окончательным хозяином гельминтов является больной онхоцеркозом человек. Промежуточными хозяевами и одновременно переносчиками-распространителями онхоцеркоза выступают кровососущие мошки Simulium, обитающие возле рек и водоемов. Во время укуса больного человека в организм мошек попадают личинки, которые через 6-12 дней становятся инвазионными. При повторных укусах людей личинки внедряются в кожу, мигрируют по лимфатической системе, проникают в подкожную жировую клетчатку, где превращаются в половозрелых особей. Взрослые онхоцерки паразитируют в подкожных узлах (онхоцеркомах), где отрождают личинок – микрофилярий. Личиночные особи могут проникать в лимфатические узлы и глаза; продолжительность их жизни составляет 6-30 месяцев. Взрослые онхоцерки живут до 10-15 лет, ежегодно производя до 1 млн. личинок.
Заболевают онхоцеркозом в основном сельские жители эндемичных местностей, расположенных возле рек, в местах выплода мошек. Возрастные границы гельминтной инвазии не определены; заражению онхоцеркозом в равной степени подвержены и дети, и старики. В патогенезе онхоцеркоза основная роль принадлежит сенсибилизации организма антигенами микрофилярий и продуктами их жизнедеятельности, что сопровождается местными и общими аллергическими реакциями. Паразитируя в коже, микрофилярии вызывают, так называемый, онхоцеркозный дерматит, характеризующийся депигментацией, утолщением эпидермиса, образованием онхоцерком, изъязвлениями. При проникновении в глаза личинки паразита вызывают поражение сосудистой оболочки глаза, сетчатки и зрительного нерва, угрожающее слепотой. При поражении лимфатической системы возникает хронический лимфостаз, лимфаденопатия.
Симптомы онхоцеркоза
Первые клинические признаки онхоцеркоза развиваются спустя примерно год после заражения. Они включают лихорадку, общее недомогание, эозинофилию крови. Онхоцеркозный дерматит сопровождается интенсивным кожным зудом (филяриозная чесотка), сухостью и шелушением кожи, появлением гиперпигментации. Характерно появление папулезной сыпи, элементы которой могут трансформироваться в пустулы, язвы и заживать в течение длительного времени с формированием рубцов. Обострения дерматита напоминают рожистое воспаление кожи.
Диагностика и лечение онхоцеркоза
В пользу онхоцеркоза свидетельствует наличие специфического дерматита, онхоцерком, глазных поражений и изменений со стороны лимфатической системы, а также соответствующего эпидемиологического анамнеза. Подтверждению диагноза способствует обнаружение онхоцерков в иссеченных подкожных узлах или микрофилярий в тонких срезах или биоптатах кожи. Кроме этого, микрофилярии могут обнаруживаться в роговице, передней и задней камере глаза при проведении биомикроскопии. Для оценки степени поражения глаз пациенту требуется консультация офтальмолога. В диагностике онхоцеркоза применяются серологические методы (РСК, ИФА, РПГА), внутрикожная аллергическая проба. Лабораторно-инструментальная диагностика позволяет дифференцировать онхоцеркоз от других филяриатозов, грибковых заболеваний кожи, лепры, гиповитаминозов А и В.
Для проведения терапии онхоцеркоза разработано несколько схем, назначение которых в индивидуальном порядке осуществляется только специально подготовленными врачами-паразитологами. Это связано с токсичностью препаратов, а также возможностью развития тяжелых токсико-аллергических реакций, вызванных гибелью паразитов. Для лечения онхоцеркоза применяются лекарственные средства с микрофилярицидным (диэтилкарбамазин, ивермектин) и макрофилярицидным (сурамин, тримеларсан) действием. При выраженных аллергических реакциях назначаются антигистаминные препараты, кортикостероиды, плазмаферез. Онхоцеркозные узлы, расположенные на голове, подлежат удалению хирургическим путем; вскрытие и дренирование абсцессов проводится по общепринятым правилам.
Меры предохранения от заражения онхоцеркозом сводятся к индивидуальной защите от укусов мошек (ношение защитной одежды, использование репеллентов), инсектицидной обработке мест выплода насекомых. В эндемичных по онхоцеркозу регионах возможно проведение химиопрофилактики ивермектином.
Бругиоз (лат. brugia - род гельминотов филярий) - паразитарная болезнь, вызываемая нитевидными глистами - филярами, личинки которых циркулируют в крови, а взрослые особи поражают лимфатическую систему.
Что провоцирует / Причины Бругиоза:
Возбудитель бругиоза - Brugia malayi - гельминт-нематод, имеющий удлиненную нитевидную форму с утончениями на концах. Длина паразитов 22-100 мм, ширина 0,1-0,3 мм. Развитие филярий происходит со сменой хозяев, окончательный хозяин Brugia malayi - человек и некоторые виды обезьян, промежуточные хозяева - различные виды комаров родов Culex, Aedes, Mansonia, Anopheles. Половозрелые филярии паразитируют в лимфатических узлах и сосудах.
Самки гельминта рождают личинок - микрофилярии, которые в организме человека не меняются морфологически и не растут. Микрофилярии имеют длину 0,127-0,32 мм, ширину - 0,005-0,1 мм. Они паразитируют в кровеносной системе.
Brugia malayi встречается в Китае, Индии, Индонезии, Корее, Японии, Малайзии и на Филиппинах.
У Brugia malayi имеются два штамма - периодический и субпериодический.
Периодическая разновидность встречается чаще, ею заражаются вблизи рисовых плантаций, а субпериодической - в лесах.
Наряду с людьми Brugia malayi может поражать кошек.
В Индонезии распространен другой вид возбудителя - Brugia timori.
Периодичный штамм Brugia malayi свойствен только человеку, в то время как субпериодичный встречается и у обезьян. Оба штамма Brugia malayi характеризуются ночным пиком микрофиляриемии, который у периодичного штамма встречается значительно реже.
Взрослые филярии способны паразитировать в организме человека длительное время (до 12, а по некоторым данным - до 17 лет), микрофилярии - около12 месяцев.
Патогенез (что происходит?) во время Бругиоза:
Источником бругиоза является человек и некоторые обезьяны. Непосредственными переносчиками инфекции являются комары.
Бругиоз распространен в странах Азии: в Индии, на о. Цейлон, в Таиланде, Вьетнаме, Лаосе, Камбодже, Китае, Японии, Индонезии, Малайзии.
В основе патогенеза бругиоза лежат токсико-аллергические реакции, механическое воздействие гельминтов на лимфатическую систему и вторичная бактериальная инфекция. Как и многие другие гельминтозы, бругиоз в некоторых случаях может не давать выраженной клинической картины. Иногда нет вообще никаких клинических проявлений инвазии. Бессимптомный бругиоз имеют место в тех случаях, когда паразиты не закупоривают лимфатические сосуды и не вызывают воспалительных изменений в окружающих тканях. Больные с такими формами инфекции выявляются случайно при обнаружении у них микрофилярий в периферической крови.
Бругии в лимфатических сосудах, в том числе и в грудном протоке, сплетаются между собой в клубки, которые вызывают замедление лимфотока и лимфостаз. Паразиты вызывают воспалительное уплотнение стенок лимфатических сосудов, что, в конечном счете, ведет к закупорке сосудов в результате стеноза или тромбоза. Тромбированные лимфатические сосуды часто разрываются. Из-за длительных лимфангитов и лимфаденитов в различных частях тела может развиться слоновость (элефантиаз). Измененный эндотелий лимфатических сосудов, очаги некрозов в лимфатических узлах и окружающих тканях являются благоприятными местами для развития кокковой инфекции с образованием абсцессов. В результате жизнедеятельности паразитов и, особенно при распаде их образуются вещества, которые ведут к сенсибилизации организма с местными и общими аллергическими реакциями - эозинофилией, кожными высыпаниями и др.
Симптомы Бругиоза:
Аллергические проявления могут развиться примерно через 3 месяца после инфицирования. Микрофилярии выявляются в крови не ранее чем через 9 месяцев. Заболевание начинается с различных аллергических проявлений. На коже, особенно на руках, появляются болезненные элементы типа экссудативной эритемы, увеличиваются лимфатические узлы в паховых областях, на шее и в подмышечных впадинах, часто возникают болезненные лимфангиты, фуникулит, орхоэпидидимит, синовит с исходом в фиброзный анкилоз, у женщин - мастит. При длительном рецидивирующем течении фуникулита и орхоэпидидимита возникает гидроцеле. Характерна лихорадка, нередко развиваются бронхиальная астма и бронхопневмония. Через 2-7 лет после заражения болезнь вступает во вторую стадию, которая характеризуется в основном поражениями кожных и глубоких лимфатических сосудов с развитием варикозного расширения, нарушением лимфотока, разрывами этих сосудов. Появляются болезненные лимфангиты с регионарным лимфаденитом. В это время в течение нескольких дней у больного отмечаются выраженные явления общей интоксикации на фоне высокой температуры тела и сильных головных болей. Часто наблюдается рвота, иногда развивается делириозное состояние. Приступ обычно заканчивается обильным потоотделением. В результате разрывов лимфатических сосудов наблюдается истечение лимфы и уменьшение интенсивности лимфаденита.
Фазы относительного благополучия периодически сменяются очередными обострениями болезни. На месте лимфангитов остаются плотные тяжи, пораженные лимфатические узлы также подвергаются фиброзному уплотнению. Характерным является увеличение паховых и бедренных лимфатических узлов Начальное припухание лимфатических узлов боли не вызывает, однако при последующем развитии лимфангитов появляются сильные боли в узлах. Поражение может быть одно- или двусторонним, размеры узлов от небольших до 5-7 см в диаметре. Часто параллельно развиваются так называемый лимфоскротум (хилезное пропитывание tunica vaginalis) и хилурия. Лимфоскротум клинически проявляется увеличением мошонки. При ощупывании кожи мошонки легко определяются расширенные лимфатические сосуды. При разрывах этих сосудов вытекает большое количество быстро коагулирующейся лимфы. Истечение лимфы из поврежденных сосудов может продолжаться несколько часов.
В странах Северной Африки, Индии и Китае у больных бругиозом часто встречается хилурия или лимфурия. Больной замечает, что моча приобрела молочно-белый оттенок. В некоторых случаях моча становится розовой или даже красной, иногда она бывает белой утром и красной вечером или наоборот. Присутствие в моче крови наряду с лимфой объясняется, очевидно, разрывами мелких кровеносных расширенных лимфатических сосудов. Микрофилярии выявляются в моче только в ночное время. Иногда этому предшествуют небольшие боли над лобком или в паховых областях. Характерной является задержка мочи вследствие коагуляции лимфы и образования хлопьев в мочевых путях. При лимфурии в моче имеются примесь лимфы, белок в значительном количестве, возможна примесь крови, но нет следов жира. В осадке мочи обнаруживаются лимфоциты.
Тела погибших филярий обычно бесследно рассасываются или кальцинируются. Однако в некоторых случаях погибшие паразиты являются причиной развития абсцессов, которые приводят к тяжелым осложнениям, таким как эмпиема, перитонит, гнойное воспаление гениталий.
Диагностика Бругиоза:
Окончательным подтверждением диагноза является обнаружение микрофилярий в крови. Кровь для анализа необходимо брать ночью. При просмотре под покровным стеклом свежей капли крови при малом увеличении микроскопа легко выявляются подвижные микрофилярии. Для установления вида микрофилярий исследуются препараты крови (мазки или капли), окрашенные по Романовскому. В третьей стадии болезни концентрация микрофилярий в крови незначительна. В этих случаях прибегают к методам обогащения (фильтрации Белла или концентрации). Один мл венозной крови вносят в 9 мл 2% раствора формалина на дистиллированной воде, смесь центрифугируют 3-5 мин и полученный осадок исследуют под микроскопом. Используются и более сложные методы обогащения. При хилурии микрофилярии иногда удается выявить в моче.
Лечение Бругиоза:
Для лечения бругиоза (уничтожения половозрелых стадий) за пределами США рекомендован албендазол (albendazole), антигельминтный препарат широкого спектра, в сочетании с ивермектином. Эффективно также сочетание албендазола с диэтилкарбамазином.
Профилактика Бругиоза:
Профилактика сводится к оздоровлению населения (обследование и дегильминтизация) и борьбе с переносчиками.
К каким докторам следует обращаться если у Вас Бругиоз:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Бругиоза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Бругиоз, лоаоз, онхоцеркоз — заболевания из группы гельминтозов. Ниже описана эпидемиология, способы заражения, симптомы (проявления) и способы лечения.
Бругиоз
В МКБ-10 заболевание обозначено под кодом B74.1. Это хронический гельминтоз из группы лимфатических филяриозов.
Эпидемиология
Бругиоз являет собой трансмиссивный биогельминтоз. Источник инвазии и окончательный хозяин периодического штамма — человек; переносчики и промежуточные хозяева — комары (трансмиссивный антропоноз). Источники и окончательные хозяева субпериодического штамма — дикие и домашние кошки, собаки, некоторые виды обезьян, могут заражаться и люди. Переносчиками являются различные виды комаров. Субпериодический бругиоз — природно-очаговый зооноз.
Патогенез и симптомы
Патогенез и клиническая картина (симптоматика) имеют много общих черт с вухерериозом, что обусловлено одинаковой локализацией паразитов в организме человека. Особенность бругиоза в том, что элефантиаз развивается главным образом в области верхних и нижних конечностей. Половые органы поражаются очень редко.
Диагностика и лечение
Диагностика и лечения аналогичные таковым при вухерериозе. Химиотерапия в очагах инвазии дает крайне слабый эффект, ученые предполагают, что это происходит из-за частых реинвазий (повторных заражений) от животных.
Лоаоз
Лоаоз (известен также под названиями: калабарская опухоль, калабарский отек) (код по МКБ-10 — B74.3) — это хронический гельминтоз с локальными отеками мягких тканей различных участков тела и возможным поражением глаз (африканский глазной гельминтоз).
Эпидемиология
Источником инвазии является зараженный лоаозом человек и некоторые обезьяны. Переносчики возбудителя — слепни рода Chrysops. Выплод слепней происходит на берегах мелких заболоченных водоемов с илистым дном. Гельминтоз фиксируют во влажных лесах Западной и Центральной Африки (Камеруне, Нигерии, Габоне, Заире и других). Пораженность населения в некоторых очагах достигает, согласно статистике, уровня 70-90%.
Патогенез
Основные патогенетические механизмы — сенсибилизация организма человека антигенами гельминтов, механическое повреждение тканей передвигающимися паразитами. Локальные отеки (калабарская опухоль) — проявление аллергической реакции на миграцию гельминтов (паразитов). При нахождении их в глазу у человека появляются местные аллергические реакции: конъюнктивит, отек диска зрительного нерва, парез глазодвигательных нервов. Вторичная микрофлора — причина формирования абсцессов в местах гибели взрослых особей. Иногда наблюдают миграцию возбудителя в уретру, вероятно развитие гидроцеле у зараженного лица.
Симптомы
Инкубационный период длится от 4 месяцев до 1 года и более. После внедрения личинок, при их миграции по тканям и созревании, у человека проявляются симптомы общей сенсибилизации и местные аллергические реакции: крапивница, лихорадка, зуд кожи, невралгия, гиперэозинофилия. В более позднем периоде (чаще всего — через 1-3 года) появляются внезапные плотные безболезненные отеки кожи и подкожной жировой клетчатки на разных частях тела, чаще на руках и ногах, и сохраняются на протяжении нескольких дней, а иногда даже неделями (но редко). Кожа над ними имеет бледный или красноватый оттенок (калабарская опухоль). Рассасывание происходит медленно, на протяжении 3-5 дней, реже — нескольких недель. Передвижение гельминта под кожей вызывает зуд и жжение. Описаны случаи пенетрации кожи и спонтанного выхода гельминтов наружу.

При локализации гельминта под конъюнктивой фиксируют отек, слезотечение, гиперемию век, зуд, резкое жжение и боль. Проникший в глаз паразит хорошо виден наблюдателям.
Иногда визуально обнаруживают возбудителей данного заболевания и под кожей. Миграция гельминтов в подслизистой оболочке уретры сопровождается дизурией. Вокруг погибших взрослых гельминтов формируются абсцессы, которые довольно часто осложняются вторичной инфекцией. Гельминты могут попасть и в головной мозг, вероятно развитие аллергического менингита, энцефалита. Наблюдают случаи более легкого течения заболевания и субклинические формы. Течение болезни имеет длительный, затяжной характер с чередованием периодов обострений и ремиссий.
Диагностика
Диагностика базируется на клинических (симптомы) и эпидемиологических данных. Для лабораторного подтверждения диагноза применяют обнаружение микрофилярий в толстых мазках и каплях крови, окрашенных по Романовскому-Гимзе, но у 2/3 инвазированных микрофилярий обнаружить не удается.
Лечение
Используют такой препарат как диэтилкарбамазин. При присоединении вторичной микрофлоры больному назначают антибиотики, хирургическое лечение: удаляют взрослых гельминтов из-под кожи и конъюнктивы глаза.
Профилактика
Основные меры оздоровления очагов лоаоза — выявление и лечение больных, защита их от нападения слепней. Проводят систематическую очистку берегов рек от кустарников, в которых обитают взрослые слепни, осушение или обработку инсектицидами заболоченных мест для уничтожения их личинок. Индивидуальная профилактика заключается в ношении плотной одежды, которая защищает от нападения слепней, использование репеллентов.
Онхоцеркоз
Заболевание известно также под названием речная слепота (код по МКБ-10 — B73) — филяриоз с поражением кожи, подкожной клетчатки, лимфатических узлов и глаз.
Эпидемиология
Единственным источником инвазии является больной онхоцеркозом человек (окончательный хозяин). Переносчики и промежуточные хозяева — мошки рода Simulium, личинки которых размножаются лишь в чистой, проточной, богатой кислородом воде рек и ручьев. Мошки обитают в богатых водой плодородных районах тропических зон земного шара, что определяет районы распространения онхоцеркоза. Это большая часть тропической Африки и ряд стран Восточной Африки — Уганда, Судан и др., в западном полушарии — Гватемала, Мексика, Колумбия, Венесуэла, Бразилия; очаги онхоцеркоза зафиксированы и в Йемене.
При кровососании больного человека в желудок мошки попадают микрофилярии. На протяжении последующих 6-12 суток при оптимальной температуре воздуха в насекомом развиваются личинки гельминта до инвазионного состояния. При повторном нападении инвазированных мошек на человека микрофилярии выходят через нижнюю губу мошки и внедряются в кожу, мигрируют в лимфатическую систему, затем в подкожную жировую клетчатку и под апоневрозы мышц, где развиваются до половозрелых особей. Люди высоковосприимчивы к онхоцеркозу, поэтому в высокоэндемичных районах заражение происходит уже в детском возрасте.
Патогенез
В патогенезе ведущее значение имеет сенсибилизация организма человека метаболитами личинок и продуктами их распада. Вокруг зрелых гельминтов образуются очаги хронического гранулематозного воспаления с формированием инфильтрата, содержащего лимфоидные элементы, эозинофилы, макрофаги, большое количество фибробластов. В результате фиброза формируются типичные плотные соединительнотканные подкожные узлы (онхоцеркомы), внутри которых находятся половозрелые паразиты. Гибель гельминтов может сопровождаться нагноением онхоцерком или их кальцификацией.
Паразитирование микрофилярий в коже приводит к хроническому воспалению с исходом в гиперили депигментацию, атрофию и изъязвление, хроническому лимфатическому стазу в кожных покровах и лимфаденопатии. Проникновение микрофилярий в роговицу и радужную оболочку глаза вызывает склерозирующий кератит, иридоциклит с образованием синехий. Поражение задней камеры глаза приводит к хориоретиниту, атрофии зрительного нерва. Главные причины слепоты — поражения сосудистой оболочки, сетчатки и зрительного нерва.
Симптомы
Инкубационный период длится в среднем около 12 месяцев, первые симптомы появляются через 2-4 месяцев после заражения. Поражения кожи в виде онхоцеркозного дерматита связаны с паразитированием микрофилярий и их линькой. Наиболее ранний симптом болезни — кожный зуд различной интенсивности (иногда очень сильный), постоянный или периодический, чаще в зоне бедер, предплечий, голеней, ягодиц, спины, иногда генерализованный, возникающий и усиливающийся вечером и ночью (филяриозная чесотка).
Поражения лимфатической системы проявляются стазом и отеком, возможны орхит, лимфаденит, элефантиаз половых органов, гидроцеле, элефантиаз нижних конечностей. Лимфаденопатия чаще развивается в паховых и подмышечных зонах.
Патогномоничный признак хронического онхоцеркоза — образование плотных множественных и единичных соединительнотканных узлов — онхоцерком разной величины, диаметром 0,4-5 см. У больных, которые проживают на территории Африки, они локализуются в области тазового пояса и нижних конечностей, в Америке — на шее, голове, в области плечевого пояса. При пальпации онхоцеркомы относительно подвижны, безболезненны, часто довольно плотны на ощупь.
Наиболее опасно попадание микрофилярий в глаза. Их токсикоаллергическое и механическое действие вызывают резь, слезотечение, блефароспазм, светобоязнь, гиперемию, отек и пигментацию конъюнктивы. Вследствие проникновения личинок и их гибели возникает точечный кератит, а при прогрессировании процесса — склеротический кератит.
На роговице формируются кисты, язвы, кератомаляции, развивается онхоцеркозный паннус, который распространяется от периферии к центру и снизу вверх. При этом, когда вся нижняя половина роговицы уже полностью покрыта сетью кровеносных сосудов, верхний ее сегмент еще остается чистым — дифференциально-диагностический признак заболевания, что отличает его от трахомы, при которой кератит распространяется сверху вниз.
Если микрофилярии находятся в передней камере глаза, у зараженного лица фиксируют такие болезни как ирит и иридоциклит. Образующиеся в результате воспаления вокруг гибнущих микрофилярий спайки приводят к изменению формы зрачка, часто он приобретает форму груши. Хрусталик мутнеет и в частых случаях смещается. Вероятно развитие катаракты и вторичной глаукомы. Далее, если не лечить болезнь, развиваются хориоретинит, склероз сосудов глаза, атрофия зрительного нерва. Патологические процессы в глазу протекают много лет, результатом зачастую становится серьезное снижение остроты зрения, а нередко у человека случается слепота.
Диагностика онхоцеркоза
С учетом эпидемиологических данных об онхоцеркозе свидетельствуют:
• наличие онхоцерком с типичной локализацией;
• типичный онхоцеркозный дерматит со всеми его проявлениями;
• поражения глаз (грушевидная деформация зрачка, пятнистый и склерозирующий кератит, хориоретинит с депигментацией и склерозом, атрофия зрительного нерва).
• изменения лимфатической системы (лимфаденопатии, лимфатические отеки);
Подтверждают диагноз медики, обнаруживая макрофилярии в иссеченных узлах или микрофилярий в срезах кожи, моче или в глазу. Актуальны и иммунологические методы диагностики: РСК, реакция пассивной гемагглютинации (РПГА), иммуноферментный анализ.
Лечение
Терапию онхоцеркоза проводят в большинстве случаев таким лекарством как Ивермектин. Препарат Диэтилкарбамазин поражает только личинки гельминта — микрофилярии. Для уничтожения взрослых онхоцерков после курса диэтилкарбамазина применяют сурамин.
Массовый распад гельминтов во время лечения часто вызывает аллергические реакции и обострение поражений глаз. Лечение заключается в назначении антигистаминных лекарств, глюкокортикоидов и других десенсибилизирующих средств. Онхоцеркозные узлы удаляют хирургическими методами.
Профилактика
Выявление и лечение больных - источников инвазии, борьба с мошками - переносчиками гельминтов. В период пребывания людей на территориях, эндемичных по онхоцеркозу, проводят химиопрофилактику ивермектином. Иммунопрофилактика на сегодняшний день не разработана.
Читайте также:

