Чем и как обрабатывать квартиру и одежду при чесотке
Обновлено: 24.04.2024
Трудно представить практического врача, не сталкивающегося в своей повседневной работе с чесоткой. Дерматологам приходится помнить о ней практически ежедневно, проводя дифференциальный диагноз между различными зудящими дерматозами. И при этом регистрация чесотки (по разным, но вполне понятным причинам) остается недостаточной.
Несмотря на многочисленные публикации, посвященные современному состоянию проблемы чесотки (3, 5—8,10), часть врачей не связывают особенности паразитирования чесоточного клеща Sarcoptes scabiei с клиникой заболевания.
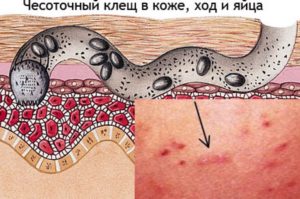
Чесоточный ход—симптом, который отличает чесотку от других дерматозов и позволяет практически всегда правильно диагностировать заболевание. Жизненный цикл чесоточного клеща делится на 2 части: кратковременную накожную и длительную внутрикожную, представленную топически разобщенными репродуктивным и метаморфическим периодами. В ходе репродуктивного периода самка откладывает яйца в прогрызаемом ею чесоточном ходе. Вылупляющиеся личинки выходят на поверхность кожи через отверстия, проделанные самкой над местом каждой кладки, и внедряются в волосяные фолликулы и под чешуйки эпидермиса. Здесь протекает их метаморфоз (линька): через стадии прото- и телеонимфы образуются взрослые особи. Самки и самцы нового поколения выходят на поверхность кожи, где происходит спаривание. Дочерние самки мигрируют на кисти, запястья и стопы, внедряются в кожу и сразу начинают прокладывать ходы и класть яйца, Преимущественная локализация чесоточных ходов на этих местах обусловлена самой большой здесь толщиной рогового слоя (в сравнении с остальными слоями эпидермиса), вследствие чего личинки успевают вылупиться, а не отторгаются вместе с роговыми чешуйками. Установлено, что участки кожи, где располагаются чесоточные ходы, имеют пониженную температуру, а волосяной покров там отсутствует или минимален. В редких случаях (за счет механического прижатия) внедрение самок возможно в кожу других участков кожного покрова: ягодиц, аксилярных областей, живота и др. Клинически это соответствует скабиозной лимфоплазии кожи (СЛК).
Другой стереотип — оценка СЛК (возникающей в период инвазионного процесса в результате заселения клещами различных участков кожного покрова) в качестве постскабиозной лимфоплазии кожи, возникновение и длительное персистиро-вание которой многие врачи связывают не с самой чесоткой, а с проведенной терапией.
Клиническое и паразитологическое обследование более 1000 больных чесоткой показало, что СЛК всегда возникает под чесоточными ходами во время болезни. Ходы в этих случаях приурочены к сильно зудящим лентикулярным папулам, на поверхности которых часто имеется крупная кровянистая корочка как результат механического расчесывания. Наличие чесоточных ходов в роговом слое лентикулярных папул подтверждено путем соскоба с последующим микроскопированием в молочной кислоте. Во всех случаях обнаружены самки, яйца, личинки, опустевшие яйцевые оболочки, экскременты. Количество паразитарных элементов в таких ходах вдвое выше, чем в типичных ходах (на кистях, запястьях и стопах): в среднем соответственно 20—22,7 и 6,2— 12,9. Отмечены высокая гибель зародышей в таких ходах и забитость ходов экскрементами клещей. СЛК не встречается в типичных местах локализации чесоточных ходов, но преобладает на мошонке (частота встречаемости и индекс обилия — соответственно 61% и 1,6), половом члене (54% и 1,1), ягодицах (44% и 1,4), локтях (30% и 0,8). Реже СЛК выявляется в подмышечных областях (19% и 0,3) и на молочных железах у женщин (16% и 0,4), крайне редко — на животе, в паховой и подвздошных областях, на бедрах и груди. Гистологическое исследование биоптатов с участков СЛК показало, что до и после лечения они практически не различаются. В дерме обнаружены переполнение сосудов кровью и выраженный периваскулярный инфильтрат из лимфоцитов, гистиоцитов, эозинофилов. В гистологических препаратах, взятых до лечения, число эозинофилов было значительно меньше, чем после специфической терапии. Длительность персистирования СЛК (2—6 мес) не зависит от локализации на теле больного, но коррелирует с числом СЛК и особенно зависит от сохранения или удаления содержимого чесоточного хода из рогового слоя эпидермиса. Соскоб последнего с поверхности скабиозной папулы способствовал ее более быстрому разрешению (9). Изложенное свидетельствует о том, что СЛП является своеобразным вариантом течения чесотки; при ведении таких больных необходим индивидуальный подход.
И последнее: при чесотке не бывает рецидивов, поэтому постановка такого диагноза неосновательна. Во-первых, в жизненном цикле чесоточного клеща нет латентных, длительно переживающих стадий; во-вторых — отсутствует стойкий иммунитет. Причиной возобновления заболевания чаще являются реин-вазия от непролеченных контактных лиц в очаге или вне его, а также недолеченность больного в связи с несоблюдением схем лечения (применение заниженных концентраций препаратов, частичная обработка кожного покрова, сокращение продолжительности курса терапии).
- определение спектра лечебных и диагностических услуг, оказываемых больным чесоткой;
- определение формулярных статей лекарственных средств, применяемых для лечения чесотки;
- разработка алгоритмов диагностики и лечения чесотки;
- установление единых требований к порядку профилакти ки, диагностики и лечения больных чесоткой;
- унификация расчетов стоимости медицинской помощи, разработки базовых программ ОМС и тарифов на меди цинские услуги и оптимизации системы взаиморасчетов между территориями за оказанную больным чесоткой ме дицинскую помощь;
- контроль объемов, доступности и качества медицинской помощи, оказываемой пациенту в медицинском учреждении и на территории в рамках государственных гарантий обеспечения населения бесплатной медицинской помощью.
Клинические критерии диагностики чесотки (выявляются при установлении жалоб больного и при его осмотре):
Эпидемиологические критерии диагностики чесотки (выявляются при сборе анамнезе, осмотре контактных лиц и соответствующих коллективов):
- Наличие зудящего дерматоза у одного или нескольких членов семьи.
- Наличие зудящего дерматоза среди членов инвазионно- контактного коллектива (общежитие, детский сад, интернат, оздоровительный лагерь, детский дом, казарма и т.п.).
- Возникновение заболевания после тесного телесного контакта в постели, в том числе полового, в вечернее и ночное время (суточный ритм активности возбудителя).
- Последовательное появление новых больных в очаге.
- Реализация непрямого пути заражения только при нали чии нескольких больных в очаге или высоком паразитарном ин дексе (число чесоточных ходов) у одного больного, что часто наблюдается при норвежской чесотке.
- Возможность заражения через предметы, которыми не прерывно пользуется большой поток людей (шкафы в банях, ма трацы в поездах, спальные мешки на туристских базах и т.п.).
- Улучшение состояния после самолечения одним из про тивочесоточных препаратов.
Лабораторные критерии
Клинические и эпидемиологические данные должны быть подтверждены обязательным обнаружением возбудителя чесотки одним из перечисленных выше методов.
Лечебные критерии диагностики
В исключительных случаях, особенно при чесотке без ходов, когда поиск возбудителя в фолликулярных папулах и везикулах требует высокого профессионализма, одним из диагностических критериев чесотки может быть лечение ex juvantibus. В этом случае терапия проводится одним из противочесоточных препаратов по установленной схеме. Исчезновение зуда после 1-й обработки и разрешение высыпаний к концу недели являются диагностическим критерием наличия у больного чесотки.
Отождествление в ОС перметрина с медифоксом дало возможность производителям педикулоцидных препаратов (акромед, ниттифор, веда-2) на основе перметрина незаконно рекламировать их в интернете для лечения чесотки. При этом совершенно не учитывается, что экспозиция педикулоцидов на коже не превышает 10—30 мин и площадь обрабатываемых участков ограничивается только волосистой частью головы или областью лобка. Использование педикулоцидов на весь кожный покров в течение 8—12 ч чревато серьезными осложнениями. В интернете для лечения чесотки стали рекламировать препараты на основе перметрина, применяемые для уничтожения моли (рейд антимоль, армоль, зитол), бытовых насекомых (амизоль, первит), сельскохозяйственных вредителей (канон плюс), летающих насекомых (арзоль-Л). Назначая средства на основе перметрина, врач должен подчеркнуть, что таким препаратом является только медифокс, а самолечение с использованием интернет-ресурсов может привести к серьезным последствиям.
Совершенно непонятно, как в ОС для лечения чесотки попал препарат ниттифор. Его действующим веществом является перметрин. Ниттифор разработан и официально утвержден для лечения педикулеза. Он наносится на ограниченные участки кожного покрова, и его экспозиция на коже не должна превышать 40 мин.
Подводя итог сказанному, можно заключить, что опыт применения ОС в лечебно-профилактических учреждениях России показал необходимость его доработки с учетом предложений и замечаний, поступающих от специалистов и практикующих врачей.
ЛИТЕРАТУРА
1. Гладько В.В., Соколова ТВ., Рязанцев И.В. Организация помощи военнослужащим, больным чесоткой, в ВМУ МО РФ / Методические рекомендации для врачей войскового звена медицинской службы МО РФ. — М., 2004. — 63 с.
2. Кубанова А.А., Соколова Т.В., Ланге А.Б. Чесотка / Методические рекомендации для врачей. — М., 1992. — 20 с.
3. Ланге А.Б., Соколова Т.В. Паразитизм чесоточного зудня Sarcoptes scabiei (L.) (Acariformes, Sarcoptidae) // Паразитология. — 1992. — №4. — С. 281—295.
4. Соколова Т.В., Федоровская РФ., Ланге А.Б. Чесотка. — М.: Медицина. — 1989. — 175 с.
5. Соколова Т.В. Новое в этиологии, эпидемиологии, клинике, диагностике, лечении и профилактике чесотки (лекция) // Рос. журн. кожн. и венерич. болезней. — 2001. — №1. — С.27—39.
6. Соколова Т.В. Чесотка: современное состояние проблемы // Consilium Medicum. — 2002. — Т. 4. — №5. — С. 244—248.
7. Соколова Т.В. Чесотка // Consilium Provisorum. — 2002. — №6. — С.15—19.
8. Соколова ТВ., Лопатина Ю.В. Паразитарные дерматозы: Чесотка и крысиный клещевой дерматит. — М.: Бином.—2003. — 121 с.
9. Соколова Т.В., Гладько В,В., Рязанцев И.В. Чесоточный клещ Sarcoptes scabiei и доброкачественная лимфоплазия кожи // Рос. журн. кожн. и венерич. болезней. — 2004. — №5. — С.25—30.
10. Справочник по кожным и венерическим болезням / Под общ, ред. проф. И.Ю, Быкова. — Изд. 2-е дополненное. — М„ 2005, — 292 с.
Основной путь передачи чесотки — контактный, при длительном контакте кожа к коже: объятия, совместный сон, контактный спорт и прочее. К характерным симптомам чесотки относится кожный зуд, который усиливается в вечернее и ночное время, когда чесоточный клещ наиболее активен. Расчёсы нередко воспаляются, инфицируются бактериями, что ведёт к различного рода серьёзным осложнениям.
Передачу чесотки через бытовые предметы — одежду, постельное бельё — специалисты считают маловероятным, но не исключают его полностью. В экспериментальных попытках заразить чесоткой через постель, в которой только что лежал больной человек с выраженной формой чесотки, болезнь возникла чуть менее, чем у полутора процентов добровольцев.
Опасность заражения возрастает, когда люди длительно контактируют с одними и теми же бытовыми предметами — например, лёжа в больнице, санатории или проживая в одном доме с тем, кто уже болеет чесоткой. Поэтому лечение носит коллективный характер, а чистке и дезинфекции одежды и постельного белья уделяется особое внимание.
Обработка квартиры, уборка помещений
Уборка в доме во время чесотки носит текущий характер, то есть производится регулярно, параллельно с процессом лечения. По окончании курса лечения проводится заключительная дезинфекция.
Обработке подвергается всё, с чем взаимодействовал или потенциально мог взаимодействовать заражённый человек:
- Пол и стены.
- Поверхности столов, подоконников, шкафов, книжных стеллажей, мебели.
- Посуда, столовые приборы.
- Детские игрушки.
Влажную уборку следует проводить в перчатках, чтобы предохранить руки от загрязнений и возможных аллергических реакций на моющее средство.
После обработки все поверхности вытираются сухой ветошью, по окончании уборки помещение нужно проветрить в течение нескольких минут.
Дезинфекция одежды и белья
У каждого больного должны быть отдельные принадлежности: комплект постельного белья, мочалка и полотенца, одежда. С началом лечения одежда, нательное и постельное бельё меняются ежедневно, не менее часа стираются в стиральной машине с порошком при температуре воды 60°С и выше. Альтернативой может служить часовое замачивание в хлорсодержащих растворах.
Всё, что можно прокипятить без вреда для изделия — нужно прокипятить. Верхнюю одежду нужно прогладить с обеих сторон горячим утюгом с использованием пара. Его же можно использовать для обработки мягкой мебели.
Мягкие детские игрушки также подвергаются обработке. Если нет возможности обработать их термически, нужно исключить предметы из пользования на 7 дней, предварительно изолировав в полиэтиленовом пакете. Небольшие по размеру предметы можно также герметично упаковать в отдельные полиэтиленовые пакеты и оставить в морозильнике на сутки.
Крупные предметы — ковры или матрасы — можно вывесить на балкон, лоджию или улицу на 7 суток. При отрицательной температуре воздуха этот срок сокращается до одного дня.
После завершения курса лечения нужно повторно обработать все вещи, которыми больной пользовался во время лечения
В медицинских учреждениях, дошкольных учебных заведениях, гостиницах, водно-развлекательных комплексах белье и полотенца используются многократно. Поэтому в подобных учреждениях дезинфекция должна проводиться постоянно.
В домашних условиях дезинфекция белья и одежды может потребоваться в тех ситуациях, когда родственник болеет заразным заболеванием (гриппом, туберкулезом, дерматофитией, чесоткой и пр.).
В остальных же случаях в дезинфекции нет никакой необходимости — достаточно просто стирать одежду в горячей воде со стиральным порошком, а затем гладить ее утюгом.
Способы дезинфекции одежды и белья
Как же продезинфицировать белье? Существует несколько способов дезинфекции:
1. Обработка горячим воздухом;
2. Кипячение;
3. Замачивание в растворах дезинфицирующих средств;
4. Обработка паром или пароформалиновой смесью в дезкамерах.
Разумеется, обработка в автоклавах и пароформалиновых камерах возможна только в учреждениях, которые располагают таким оборудованием. Кипятить одежду неудобно, ведь для этого потребуется емкость для варки очень большого объема.
Самый простой и доступный способ дезинфекции — это замачивание в дезинфицирующем средстве для белья. Этот способ вполне можно воплотить как в учреждениях, так и домашних условиях.

Дезинфекция одежды с помощью дезсредств
Для дезинфекции одежды могут использоваться различные дезинфицирующие средства. Традиционно для дезинфекции используют хлорсодержащие дезсредства и стоит отметить, что они прекрасно справляются с этой задачей. Однако нужно помнить о том, что хлор разъедает цвет. А поэтому хлорсодержащим дезсредством можно обрабатывать только белое белье.
Для обеззараживания цветного белья стоит использовать дезинфицирующие средства других групп, в частности, дезсредства на основе ЧАС. Эта группа дезинфицирующих средств обладает одновременно и дезинфицирующими, и моющими свойствами, а также не портит цвет ткани.
В приготовленный раствор необходимо полностью погрузить одежду от больного. Норма расхода — 4 л раствора на 1 кг сухого белья. Время дезинфекционной выдержки — 60 минут. После окончания указанного промежутка времени белье прополаскивают в чистой воде, а затем стирают с порошком.
Этапы дезинсекции чесотки
При этом важно отметить, что процедуру дезинсекции нужно начать с первого же дня, как только стало понятно, что человек заражен. Почему? Дело в том, что чесоточный клещ великолепно выживает за пределами живого организма — как минимум несколько дней он может провести там, спасаясь от принимаемых человеком препаратов и используемых им средств. А затем, когда прием прекращается, они снова переселяются на кожу человека и очень быстро размножается. Симптомы возвращаются. Поэтому дезинсекция должна проводиться в процессе лечения и дополнительно после его завершения. Таким образом, подходов должно быть как минимум два. А все этапы выглядят так:
- подготовка к дезинфекции;
- первая обработка;
- чистка и стирка предметов обихода;
- уборка помещений;
- обработка после курса лечения.
Дезинфекция одежды и белья
Процедуры проводят в перчатках, ни в коем случае не голыми руками. При заражении нужно соблюдать правило — ежедневная обработка и смена одежды и постельного белья. Да, это утомительно. Но это нужно делать. При этом одежду нужно либо кипятить, либо замачивать в горячей воде на один час, добавив туда специальный раствор (можно применять соду). Кипячение более удобно тем, что оно экономит время — достаточно 15 минут.
Также нужно отметить, что, хотя клещ погибает при температуре выше 60 градусов или ниже нуля, его яйца более жизнеспособны. Поэтому может потребоваться несколько процедур выноса вещи на мороз или помещения ее в морозилку, чтобы яйца также погибли. Кипячение, в отличие от нагревания, дает более гарантированные результаты относительно яиц. Либо же нужно применять химию.
Что делать с вещами, которые нельзя стирать
Поскольку клещу нужно определенное время, чтобы симптомы его пребывания в теле дали о себе знать, нужно заняться и теми вещами, которые Вы носили за 3-4 дня до обнаружения болезни. При этом некоторые беспокоятся о том, что делать с одеждой, которую нельзя стирать — дамскими шляпками, кожаными перчатками и так далее. Такие вещи герметично закрывают в пакете на несколько дней. Считается, что клещ без питания умирает за 1-3 дня. Для верности лучше выдержать вещи в течение 4 дней и затем вернуться к их использованию.
Дезинфекция мягких игрушек
Если в доме есть мягкие игрушки, то их, к сожалению, придется убрать — для этого их помещают в полиэтиленовые пакеты и плотно упаковывают. Если игрушки уже контактировали с зараженным человеком, например, ребенком, длительное время, скорее всего, придется их уничтожить, как ты жалко их не было. Или, как альтернатива — подвергнуть их длительному кипячению в химическом растворе по окончании лечения. Однако на период лечения они в любом случае должны быть убраны, так как в мягких наполнителях игрушек насекомым спрятаться проще всего.
Дезинфекция матрасов
Интересно, что чесоточный клещ гибнет от воздействия как холода, так и солнечных лучей. Конечно, если на дворе лето, то на помощь мороза рассчитывать вряд ли приходится, а дома ни у кого нет морозильных камер такого размера, чтобы положить туда подушки и матрасы. Тем не менее, остается еще и воздействие солнца. А также, учитывая, что насекомым нужна кровь, чтобы выжить, можно оставить матрасы на балконе на 4 дня, после чего клещи погибнут, и вещи можно будет вернуть в квартиру. Особенно опасны толстые матрасы для кроватей, так как насекомые склонны забираться глубоко в них и проживать там какое-то время, и даже откладывать там яйца. Разумеется, жить без матрасов, подушек и одеял не очень удобно. Поэтому чаще их все-таки тоже обрабатывают, особенно после того, как жильцы уже избавились от насекомых на своей коже, и им нужно просто провести дезинсекцию квартиры.
Меры предосторожности при проведении дезинсекции от чесотки
Обработке подвергаются все помещения дома или квартиры. Почему лучше поручить это профессионалам? Данный процесс, как минимум, небезопасен для дыхательных путей. Обычная тряпичная маска здесь не поможет, нужны серьезные средства защиты. По этой причине из дома на время уходят его хозяева. Домашних животных, разумеется, тоже нужно забрать с собой.
Внимание к деталям
Важный момент в дезинсекции — чтобы ни один предмет не остался незамеченным. Даже маленькие повседневные вещи, которыми мы пользуемся, не задумываясь, могут стать местом временного обитания клеща. И, когда мы соприкоснемся с этим предметом, насекомые воспользуются контактом, чтобы вновь перебраться на кожу — ведь от этого зависит их выживание. В обработке нуждается и посуда, в том числе домашних животных. Кстати, чесоточный клещ мог быть принесен как раз кошкой или собакой — в этом случае, помимо лечения членов семьи, не нужно забывать и о лечении питомца.
Средства защиты
Во время дезинсекции в воду добавляют специальные растворы. При этом применяется не один препарат, а целый комплекс чтобы гарантированно решить проблему. Специалист надевает средства защиты и тщательно обрабатывает каждый уголок квартиры. Растворы не должны попадать на кожу или, особенно, глаза. Если это все-таки произошло, нужно промыть их и обратиться к врачу. Однако, учитывая, что профессионалы надевают спецодежду, применяют специальные очки, респираторы, этого обычно не происходит. Соответственно, если владелец помещения решил самостоятельно провести процедуру, ему нужно позаботиться о наличии таких же полноценных средств защиты.
Дополнительным свидетельством в пользу того, что процедуру должны проводить профессионалы, является то, что в детских садах или школах, например, сотрудники никогда не выполняют ее самостоятельно. Если бы это было полностью безопасно, то государство не ставило бы требования вызвать специальную службу. Однако такое требование есть, и оно неукоснительно соблюдается.
Применяются специальные щетки и распылители. В зависимости от размера жилья, процесс займет от часа до нескольких часов. Потом помещение нужно будет хорошо проветрить.
Меры защиты после дезинсекции чесотки
Важно после дезинсекции предпринять дополнительные меры защиты, которые состоят в том, чтобы какое-то время после излечения стирать одежду на высоких температурах (достаточно двух недель) и протирать поверхности влажной тряпкой, можно с содовым или хлорсодержащим раствором. Все постельное белье и одежду желательно гладить. Если дезинсекция была проведена недостаточно тщательно или дополнительные меры безопасности не были соблюдены, возможно возвращение болезни. Но при проведении повторной обработки и лечения на самом начальном этапе можно избавиться от проблемы значительно быстрее, чем в первый раз.
Читайте также:

