Чем лечить пиодермию у беременных
Обновлено: 18.04.2024
В статье приводится клиническое наблюдение пиогенной гранулемы у беременной пациентки. Освещены история вопроса, этиология, клинические проявления и методы лечения.
The article presents a clinical case of pyogenic granuloma in a pregnant patient. It describes the history of the issue, etiology, clinical manifestations, treatment methods.
Пиогенные гранулемы можно рассматривать как доброкачественные сосудистые опухоли или как реактивные изменения сосудов, возникающие в местах предшествующей травмы или воспаления [1].
Синонимы: ботриомикома, телеангиэктатическая гранулема, доброкачественная гранулема на ножке, гранулема беременных, лобулярная капиллярная гемангиома, эруптивная ангиома и т. д.
Многообразие перечисленных синонимов свидетельствует об отсутствии единого взгляда на этиопатогенез заболевания и, как следствие, вызывает значительные трудности в классификации, диагностике, тактике лечения и прогнозировании данной патологии.
Чаще всего пиогенная гранулема наблюдается у молодых людей и подростков, а также во время беременности (в 5% случаев всех беременностей). Сообщалось о выявлении пиогенной гранулемы в желудочно-кишечном тракте, гортани, на слизистой носа, конъюнктиве и роговице [3].
В качестве провоцирующих факторов предполагаются травма (в том числе микротравмы), беременность, инфекционные заболевания или предшествующий дерматоз. Однако травмы в анамнезе отмечаются только в 25% случаев.
Описаны случаи возникновения множественных пиогенных гранулем на ожоговых поверхностях, после приема оральных контрацептивов, ингибиторов протеаз и лечения акне изотретиноином. Известно, что пиогенные гранулемы после беременности регрессируют. В одном из исследований в пиогенных гранулемах при беременности была обнаружена повышенная концентрация фактора роста эндотелия сосудов, после родов содержание этого фактора практически не определялось, отмечались апоптоз эндотелиальных клеток и регресс гранулемы [4].
Гигантские гранулемы, диаметром 3,0–5,0 см и более, традиционно считаются редким явлением, но в практике выявляются достаточно часто. По наблюдениям, они периодически встречаются у лежачих больных на месте пролежней.
Для течения пиогенной гранулемы характерны быстрый рост, наличие фазы стабилизации процесса, осложнения в виде присоединения вторичной инфекции со всеми вытекающими последствиями. Для этой опухоли не характерен спонтанный регресс, но она не склонна к диссеминации и малигнизации.
Дифференциальный диагноз обычно не вызывает затруднений. Проводится с вегетирующей пиодермией, меланомой, саркомой Капоши, ангиосаркомой, гломусной опухолью, кератоакантомой, шиповидноклеточной эпителиомой.
Для предотвращения кровотечения и исключения злокачественного образования рекомендуется удаление очага [6].
Удаляются пиогенные гранулемы методом тангенциальной эксцизии и с помощью электродесикации, в последнем случае число рецидивов заметно меньше. При манипуляциях и иссечении очаги сильно кровоточат. Обязательно применяются лидокаин с эпинефрином (с десятиминутной отсрочкой манипуляции — действие эпинефрина), для гемостаза используется электрокоагуляция. Очаг пиогенной гранулемы, срезанный лезвием скальпеля, направляется на гистологическое исследование. Затем выполняется кюретаж основания очага, что помогает остановить кровотечение и предупредить рецидив. Кюретаж и электродесикация основания проводятся до остановки кровотечения.
Приводим клиническое наблюдение пациентки с пиогенной гранулемой.
Пациентка, 1987 г. рождения, обратилась с жалобами на образование на коже правой кисти, безболезненное, кровоточивость в области высыпаний. Больна около 2 недель, когда впервые без четкой причинной связи появились вышеуказанные жалобы. Факт травматизации кожи отрицает. К дерматовенерологу не обращалась, самостоятельно не лечилась. Образование прогрессивно увеличивалось в размерах.
Анамнез жизни: туберкулез, глистные инвазии, вирусные гепатиты, венерические заболевания в прошлом отрицает. Хронические заболевания в настоящий момент: отрицает. Операции, травмы: отрицает. Аллергологический анамнез: не отягощен. В настоящее время наблюдается у акушера-гинеколога по поводу беременности 30 недель.
Объективно: общее состояние удовлетворительное. Положение: активное. Температура тела 36,7 °С. При осмотре патологии со стороны внутренних органов и систем не обнаружено.
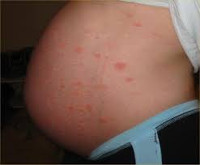
Локальный статус: патологический кожный процесс носит ограниченный характер, локализован на коже ладонной поверхности третьего пальца правой кисти. Представлен узлом ярко-красного цвета до 1,0 см в диаметре, по периферии венчик отслоившегося эпидермиса, фаланга пальца слегка отечна. При пальпации образование мягкоэластичное, неоднородное, неподвижное, безболезненное. Периферические лимфатические узлы не увеличены. Дермографизм смешанный. Других патологических высыпаний на коже и видимых слизистых нет (рис. 1).
_575.jpg)
При обследовании: общий анализ крови, общий анализ мочи, биохимический анализ крови — без патологии. Обследование на гепатиты HBsAg — не выявлено. ИФА на антитела к ВИЧ — отрицательный.
При дерматоскопическом исследовании образование немеланоцитарной природы; визуализируются крупные сосудистые лакуны розово-красного цвета, поверхностное изъязвление.
Заключение. Пиогенная гранулема ввиду отсутствия единых подходов к лечению является междисциплинарной проблемой и представляет определенные сложности для диагностики среди врачей разных специальностей. Целесообразно проведение предварительного дерматоскопического исследования с целью дифференциальной диагностики со злокачественными новообразованиями кожи и ее придатков.
Литература
- Доманин А. А., Соловьева О. Н. Расчет диагностической значимости морфологических признаков пиогенной гранулемы и капиллярной гемангиомы. В кн.: Лечебно-диагностические, морфофункциональные и гуманитарные аспекты медицины. Тверь, 2011. С. 57–59.
- Аладин А. С., Яйцев С. В., Королев В. Н. Случай пиогенной гранулемы передней поверхности шеи, симулировавшей злокачественную опухоль (клиническое наблюдение) // Опухоли головы и шеи. 2011. № 2. С. 49–54.
- Новоселов В. С., Гостроверхова И. П., Новоселова Н. В. Клинические случаи из практики дерматолога // Российский медицинский журнал. 2008. № 23. С. 1559.
- Скрипкин Ю. К. Кожные и венерические болезни. М.: Триада-Фарм, 2005. 168 с.
- Хэбиф Т. П. Кожные болезни: диагностика и лечение / Пер. с англ. В. П. Адаскевич; под ред. А. А. Кубановой. 4-е изд. М.: МЕДпресс-информ, 2016. 700 с.
- Богатов В. В., Землякова Л. И. Применение лазерного скальпеля при лечении пиогенных гранулем челюстно-лицевой области // Вестник Смоленской медицинской академии. 2010. № 2. С. 30–32.
Е. Н. Ефанова* , 1 , кандидат медицинских наук
Ю. Э. Русак*, доктор медицинских наук, профессор
Е. А. Васильева*
И. Н. Лакомова**
Р. Р. Кельдасова*
* БУ ВО ХМАО-Югры СурГУ, Сургут
** БУ ХМАО-Югры Сургутский ККВД, Сургут
Стафилококковые пиодермии – это гнойничковые болезни. Возбудитель — гноеродные бактерии (стафилококки), которые распространены в окружающей среде и постоянно находятся на поверхности кожи, одежде, предметах обихода, во вдыхаемом воздухе и т.д.
Симптомы стафилококковых пиодермий у беременной
- Поражаются в большей степени придатки кожи:
- волосяные фолликулы (волосяные мешочки);
- сальные и потовые железы.
Формы стафилококковых пиодермий у беременной
Причины стафилококковых пиодермий у беременной
- Для возникновения пиодермии недостаточно одного наличия на коже гноеродных микробов. Для этого необходим ряд условий, приводящих к снижению защитных свойств кожи (снижение местного иммунитета):
- чрезмерное загрязнение кожи;
- микротравмы (царапина, ссадина, порез и др.);
- хронические бактериальные инфекции ЛОР-органов (риносинусит, тонзиллофарингит, бактериальная ангина, аденоидит, эпиглоттид, острый наружный и средний отиты, лабиринтит);
- переохлаждение или перегревание организма (вследствие длительного пребывания на холоде, жаре, в духоте);
- повышенное потоотделение;
- повышенная секреция (выделение) сальных желез;
- недостаток витаминов (особенно А и С);
- истощающие тяжелые общие заболевания (болезни кроветворной системы, онкология и др.);
- кишечные интоксикации (отравления);
- нарушение обмена веществ (ожирение, сахарный диабет);
- длительное физическое переутомление;
- нервное переутомление;
- сниженный иммунитет.
LookMedBook напоминает: что данный материал размещен исключительно в ознакомительных целях и не заменяет консультацию врача!
Врач дерматолог поможет при лечении заболевания
Диагностика стафилококковых пиодермий у беременной
- Анализ жалоб и анамнеза заболевания:
- наличие на коже характерных элементов высыпания (узлы, гнойнички, пузыри);
- нарушение общего состояния (повышение температуры тела, потеря аппетита, недомогание);
- общий клинический анализ крови (необходим для того, чтобы узнать, как организм реагирует на инфекцию и как она развивается в организме);
- определение глюкозы в периферической крови (выявление нарушения углеводного обмена);
- общий анализ мочи (характеризует работу различных внутренних органов и систем);
- биохимический анализ крови: общий белок, общий билирубин, АлАТ, АсАТ, ЩФ, креатинин, мочевина, глюкоза (информация о функциональном состоянии внутренних органов, развитии воспалительного процесса, аутоиммунных реакциях);
- исследование иммунологического статуса (по необходимости при затяжном течении заболевания).
Лечение стафилококковых пиодермий у беременной
Перед назначением лечения необходима консультация акушера-гинеколога.
- Фолликулит:
- протирание кожи вокруг очага спиртовыми растворами кислот;
- обработка отдельных элементов спиртовым раствором анилиновых красителей (зеленка, фукарцин, йод);
- при появлении одновременно большого количества глубоких фолликулитов показаны антибиотики.
- Местное лечение:
- выстригание (не выбривание) волос вокруг фурункула;
- протирание кожи спиртовыми растворами кислот;
- обработка отдельных элементов спиртовым раствором анилиновых красителей (зеленка, фукарцин, йод);
- местно — мази с антибактериальными средствами;
- хирургическое вскрытие.
- антибактериальные препараты;
- поливитамины;
- при хронических фурункулезах назначают общеукрепляющие и иммунокорригирующие средства.
- необходима госпитализация в хирургическое отделение;
- антибиотики широкого спектра действия местно и внутримышечно;
- противомикробные средства, обладающие широким спектром действия;
- местно на очаг поражения накладывают асептическую (стерильную) повязку;
- оперативное вмешательство, затем перевязки;
- физиотерапевтическое лечение (УФ-облучение, УВЧ-терапия и др.).
- необходима госпитализация в хирургическое отделение;
- антибиотики широкого спектра действия;
- хирургическое вскрытие;
- физиотерапевтическое лечение (УФ-облучение, УВЧ-терапия и др.);
- при рецидивирующих гидраденитах назначают общеукрепляющие и иммунокорригирующие средства.
- антибиотики широкого спектра действия;
- поливитамины;
- протирание кожи спиртовыми растворами кислот;
- обработка отдельных элементов спиртовым раствором анилиновых красителей (зеленка, фукарцин, йод);
- крема с противовоспалительным, дезинфицирующим действием;
- физиотерапевтическое лечение (УФ-облучение).
- хирургическое вскрытие;
- назначение антибиотиков требуется при наличии у признаков системной инфекции (повышение температуры тела, потеря аппетита, недомогание), ослабленном иммунитете или при абсцессе на лице.
- антибиотикотерапия;
- иммунокорригирующие средства;
- поливитамины;
- при тяжелом течении назначают глюкокортикостероидные гормональные препараты.
- антибиотики;
- внутривенное введение иммуноглобулина;
- в некоторых случаях требуется хирургическое удаление инфицированных тканей.
Осложнения и последствия стафилококковых пиодермий у беременной
Профилактика стафилококковых пиодермий у беременной
- Соблюдение правил личной гигиены (предупреждение загрязнения кожи, мытье рук и тела с мылом).
- Правильный уход за кожей (ранняя обработка дезинфицирующими растворами поверхностных травм кожи (царапин, расчесов, трещин)).
- Сбалансированное и рациональное питание (употребление в пищу продуктов с высоким содержанием клетчатки (овощи, фрукты, зелень), отказ от консервированной, жареной, острой, соленой пищи).
- Отказ от вредных привычек (алкоголь, курение).
- Прием поливитаминов.
- Предохранение организма от переохлаждения и перегревания (одежда по погоде).
- Своевременное лечение общих заболеваний, на фоне которых могут развиться гнойничковые поражения кожи (сахарного диабета, болезней пищеварительного тракта, ЛОР-органов и др.).
- Своевременное лечение гнойничковых заболеваний.
- Регулярное посещение акушера-гинеколога (1 раз в месяц в 1-м триместре, 1 раз в 2-3 недели во 2-м триместре и 1 раз в 7-10 дней в 3-м триместре).
- Своевременная постановка беременной на учет в женской консультации (до 12 недели беременности).
ИНФОРМАЦИЯ ДЛЯ ОЗНАКОМЛЕНИЯ
Необходима консультация с врачом
Певцова Анастасия Владимировна, врач-методист, акушер-гинеколог, медицинский редактор.
Подоляк Анжелика Алексеевна, редактор.
Что делать при стафилококковых пиодермиях?
- Выбрать подходящего врача дерматолог
- Сдать анализы
- Получить от врача схему лечения
- Выполнить все рекомендации
Пиодермии объединяют в себе гнойно-воспалительные кожные болезни, причиной которых является гноеродная микрофлора – пиококки, стафилококки и стрептококки. Примерно треть всех кожных заболеваний составляют различные пиодермии; первичные пиодермии возникают при поражении здоровой кожи, а вторичные являются осложнением заболеваний, при которых возможны повреждения кожи из-за зуда. Пиодермиями осложняется чесотка, экзема, а так же сахарный диабет и хроническая почечная недостаточность. Если пиодермия протекает с вовлечением глубоких слоев кожи, то после нее остаются стойкие рубцовые и пигментные изменения.
МКБ-10
![глубокие поражения пиодермией]()
![пиодермия лица]()
![пиодермия осложненная гангреной]()
Общие сведения
Пиодермии объединяют в себе гнойно-воспалительные кожные болезни, причиной которых является гноеродная микрофлора – пиококки, стафилококки и стрептококки. Примерно треть всех кожных заболеваний составляют различные пиодермии; первичные пиодермии возникают при поражении здоровой кожи, а вторичные являются осложнением заболеваний, при которых возможны повреждения кожи из-за зуда. Пиодермиями осложняется чесотка, экзема, а так же сахарный диабет и хроническая почечная недостаточность.
При неосложненных пиодермиях поражения кожи неглубокие и после выздоровления кожный покров полностью восстанавливается; если пиодермии принимают хроническое или затяжное течение, в процесс вовлекаются глубокие слои кожи, то остаются рубцы и пигментные пятна.
Причины пиодермий
На коже человека постоянно присутствует большое количество микроорганизмов, какие-то из них являются нормальной микрофлорой кожи, какие-то сапрофитной и транзиторной микрофлорой, которая при снижении защитных функций кожи способна вызывать пиодермии. В результате жизнедеятельности микроорганизмы выделяют ферменты, эндо- и экзотоксины, что и вызывает местную реакцию в виде пиодермий.
В патогенезе пиодермий важное место занимают условия труда и особенности кожи человека, возраст и состояние иммунной системы; снижение иммунологической реактивности человека и несоблюдение личной гигиены увеличивает вероятность возникновения пиодермий. В большинстве случаев пиодермии вызывает сапрофитная микрофлора, а потому пациенты не представляют опасности для окружающих.
Микротравмы, стрессовые ситуации, перегревание или переохлаждения являются факторами, которые снижают защитные функции кожи и повышают вероятность пиодермий; в группу риска попадают люди, страдающие сахарным диабетом, патологиями пищеварительной системы, нарушениями функции кроветворения и витаминного баланса, ожирение и истощение также угнетают местный иммунитет.
Кожа, склонная к выработке излишнего количества кожного сала, что случается при нарушениях ЦНС, наиболее уязвима для пиококков, так как изменение химического состава кожного сала снижает стерилизационные свойства кожи. Изменение гормонального фона или прием корткостероидов приводят к общим заболеваниям, которые являются предрасполагающими к пиодермиям.
Классификация пиодермий
![глубокие поражения пиодермией]()
Пиодермии классифицируют в зависимости от глубины и тяжести поражения, а так же в зависимости от возбудителя. Поверхностные пиодермии проявляющиеся остиофолликулитами, сикозами кожи – это чаще всего стафилодермии. Поверхностные стрептодермии и смешанные пиодермии клинически проявляются в виде импетиго вульгарного.
Глубокие стафилодермии проявляются в виде глубоких фолликулитов, гидраденитов, фурункулеза и карбункулеза. Глубокие воспаления кожи стрептококковой инфекцией заканчиваются язвенными поражениями кожи, протекающими по типу эктимы вульгарной. Язвенно-вегетатирующие хронические формы глубоких пиодермий чаще всего вызываются смешанной микрофлорой.
Лечение пиодермии
![пиодермия осложненная гангреной]()
Лечением пиодермии занимается дерматолог. При пиодермиях волосы в очаге инфекции и вокруг него состригают, но не бреют, чтобы не допустить обсеменения патогенной микрофлорой участки здоровой кожи; если пиодермия носит генерализованный характер, то запрещаются водные процедуры, в том числе и мытье. Контакт с водой крайне не желателен, особенно в острой фазе заболевания.
Кожу вокруг пораженного участка обрабатывают спиртовыми растворами анилиновых красителей и дезинфектантами, хороший эффект оказывает салициловая кислота и раствор перманганата калия. Несмотря на то, что контакт с водой запрещен, ежедневно нужно тщательно мыть руки и обрабатывать ногти 2% раствором йода, чтобы предотвратить распространение инфекции, а также протирать здоровую кожу влажной губкой.
Питание в период лечения должно быть сбалансированным, лучше перейти на молочно-растительную диету, полностью исключить из меню экстрактивные вещества и алкоголь, ограничить употребление соли и простых углеводов. Если пациент ослаблен, имеет сопутствующие заболевания или пиодермия принимает затяжной или хронический характер течения, при присоединении симптомов интоксикации, медикаментозное лечение пиодермии целесообразно проводить антибактериальными препаратами. Перед назначением антибиотика проводят бакпосев отделяемого или соскоба, определяют возбудителя и его чувствительность к препаратам. Антибиотики пенициллинового ряда практически не назначают из-за их низкой эффективности, макролиды и тетрациклины дают хороший терапевтический эффект, но эритромицин и тетрациклин нежелательно применять для лечения детей и беременных.
Лечение комбинированными антибактериальными препаратами и цефалоспоринами (цефотаксим и др) назначают при инфицировании смешанной микрофлорой, так как эти препараты обладают широким спектром действия и устойчивы к изменчивости бактерий. Курс и дозировка препаратов назначаются индивидуально, исходя из тяжести течения пиодермий, обычно прием антибиотиков не должен быть меньше недели. Сульфаниламидные препараты менее эффективны при пиодермиях, но если у пациента непереносимость антибиотиков, то назначают сульфаметоксазол+триметоприм, сульфомонометоксин в нужных дозировках.
Активная специфическая иммунотерапия в сочетании с антибиотикотерапией и местным лечением дает хорошие результаты, особенно при хронических и вялотекущих процессах. Подкожное введение анатоксинов, специфических антигенов, стафилопротектинов два раза в неделю проводят в условиях поликлиники или в стационаре, если пациент находится на госпитальном лечении.
Для стимуляции неспецифического иммунитета прибегают к аутогемотрансфузии, переливанию компонентов крови, ультрафиолетовому облучению крови (УФОК); такие препараты как метилурацил, настойка лимонника и экстракт элеутерококка тоже стимулируют иммунную систему. Если имеются иммунные нарушения, то лечение пиодермий целесообразно проводить с назначением иммуностимуляторов группы препаратов тимуса; препаратов гамма-глобулинов и стимуляторов выработки интерферона. Витаминотерапия показана при всех видах пиодермий.
Профилактика пиодермий
Профилактика как для лиц, у которых нет в анамнезе гнойничковых заболеваний, так и для лиц с рецидивами пиодермий в анамнезе, заключается в соблюдении правил личной гигиены, в организации предупреждающих мер в быту и на производстве. Соблюдение санитарно-технических и санитарно-гигиенических норм на производстве существенно снижают заболеваемость пиодермиями в отдельно взятом учреждении. Кроме того своевременная обработка травм и микротравм позволяет исключить дальнейшее инфицирование ран и развитие пиодермий.
Регулярные профилактические медицинские осмотры с целью выявления хронических заболеваний пищеварительной системы, ЛОР-органов позволяют назначить лечение и не допустить развитие вторичных пиодермий. Для больных сахарным диабетом профилактика пиодермий заключается в более тщательном уходе за кожей, в своевременном ее увлажнении, чтобы не допускать мацерации и образования микротравм, так как при сахарном диабете даже небольшая царапина зачастую становится причиной обширных и глубоких пиодермий.
Дерматозы беременных — это группа специфических кожных заболеваний, которые возникают при гестации и спонтанно разрешаются после родов. Проявляются зудом, уртикарными, папулезными, везикулярными, буллезными, пустулезными высыпаниями, изменением цвета кожи. Диагностируются на основании данных иммунограммы, РИФ, ИФА, результатов гистологического исследования биоптата, биохимического анализа крови, посева отделяемого или соскоба. Для лечения применяются противогистаминные препараты, мембраностабилизаторы, топические и системные глюкокортикостероиды, эмоленты.
МКБ-10
![Дерматозы беременных]()
Общие сведения
К категории дерматозов беременных относят четыре заболевания с кожными симптомами, ассоциированные с гестационным периодом и лишь в редких случаях проявляющиеся после родов, — атопический дерматит, пемфигоид, полиморфный дерматоз, акушерский холестаз. Только у 20% пациенток с атопическим дерматитом характерные расстройства выявлялись до беременности. Патологии диагностируются у 1,5-3% беременных женщин, как правило, имеющих наследственную предрасположенность к аллергическим реакциям и аутоиммунным заболеваниям. Общим отличительными особенностями, позволяющими объединить гестационные дерматозы в одну группу, являются доброкачественное течение, связь с периодом беременности, наличие зуда в клинической картине.
![Дерматозы беременных]()
Причины
Этиология специфических поражений кожи, выявляемых при беременности, изучена недостаточно. Большинство специалистов в сфере акушерства связывают их с физиологической гормональной и иммунной перестройкой в период гестации. Определенную провоцирующую роль играют изменения, происходящие в коже, — растяжение соединительнотканных волокон, активация эккриновых потовых желез. Непосредственными причинами дерматозов считаются:
- Повышение активностиTh2. Изменения иммунитета у беременных направлены на предотвращение отторжения плода. Во время вынашивания ребенка уменьшается выработка гуморальных антител, угнетается активность Т-хелперов 1-го типа (Th1). Относительное усиление активности Т-хелперов 2-го типа стимулирует образование аллерген-специфических Ig-антител и пролиферацию эозинофилов, что становится предпосылкой для формирования или обострения атопического дерматита.
- Повреждение соединительной ткани. Увеличение объема живота, вызванное ростом беременной матки, сопровождается растяжением кожи и повреждением соединительнотканных волокон. Фрагменты коллагена и эластина могут восприниматься клетками иммунной системы как аллергены, что приводит к развитию локальной аутоиммунной реакции с появлением кожной сыпи. Подобные нарушения чаще наблюдаются при многоплодной беременности, значительном увеличении веса.
- Наследственная предрасположенность. Основой большинства специфических дерматозов, диагностируемых у беременных, являются аутоиммунные процессы. Зачастую атопические кожные заболевания имеют семейный характер и возникают в результате генетически обусловленной аллергической реакции на человеческий лейкоцитарный антиген A31 (HLA-А31), гаптоген HLA-B8, плацентарный антиген, имеющий сходство с коллагеном базальной мембраны кожных покровов (BPAG2, BP180).
Патогенез
Предположительно механизм развития дерматозов беременных обусловлен нарушением иммунной реактивности с развитием реакций гиперчувствительности Th2-типа, активацией тучных клеток и базофилов, выделяющих медиаторы воспаления. У 70-80% пациенток в ответ на стимуляцию плацентарным антигеном, фрагментами соединительнотканных волокон, другими аутоантигенами усиливается пролиферация Т-лимфоцитов 2 типа. Th2-клетки активно синтезируют интерлейкины 4 и 13, которые стимулируют образование IgE. Под действием иммуноглобулинов Е дегранулируются тучные клетки и базофилы, активируются макрофаги, возникает эффект множественной сенсибилизации. Дополнительно под влиянием интерлейкинов 5 и 9 дифференцируются и пролиферируют эозинофилы, что усугубляет атопический ответ.
В 15-20% случаев реакция вызвана не гиперпродукцией IgE, а влиянием провоспалительных цитокинов, гистамина, серотонина, других факторов. Под действием медиаторов, поступающих в межклеточное пространство, кожные сосуды расширяются, развивается эритема, ткани отекают, инфильтрируются Т-хелперами-2. В зависимости от выраженности воспалительных изменений наблюдаются зуд, папулезная, везикулезная, пустулезная сыпь. Определенное значение в патогенезе гестационных дерматозов, особенно атопического дерматита, имеет дисбаланс вегетативной нервной системы, проявляющийся высокой активностью холинэргических и α-адренергических рецепторов на фоне угнетения β-адренорецепторов. У пациенток, страдающих акушерским холестазом, раздражение кожи вызвано усиленной экскрецией и накоплением желчных кислот.
Классификация
Систематизация форм расстройства учитывает этиологические факторы, особенности патофизиологических изменений, клиническую картину заболевания. Выделяют следующие типы дерматозов беременных, которые отличаются распространенностью, кожной симптоматикой, вероятностью осложненного течения:
- Атопический дерматит. Составляет более половины случаев поражения кожи при гестации. Обусловлен усиленным Th2-ответом. В 80% случаев впервые диагностируется при беременности и в последующем никак не проявляется. Может быть представлен экземой, пруриго (почесухой) или зудящим фолликулитом беременных. Обычно эти формы дерматита сопровождаются дискомфортом, но не представляют угрозы для течения беременности.
- Полиморфный дерматоз беременных. Вторая по распространенности кожная патология гестационного периода (заболеваемость составляет 0,41-0,83%). Чаще выявляется в 3-м триместре у пациенток с многоплодной беременностью и у женщин с большой прибавкой веса. Связана с аутоиммунным ответом на повреждение коллагеновых волокон. Характеризуется зудом, полиморфной сыпью. Не влияет на вероятность осложнений при гестации.
- Внутрипеченочный холестаз (зуд) беременных. Наследственное заболевание, возникающее у 0,1-0,8% больных с генетическими дефектами аллелей HLA-B8 и HLA-А31. Зуд беременных обычно развивается в последнем триместре беременности. Вероятнее всего, дерматологические симптомы являются результатом раздражающего воздействия желчных кислот, циркулирующих в коже. Из всех гестационных дерматозов наиболее опасен в плане осложнений.
- Пемфигоид (герпес) беременных. Редкая аутоиммунная патология, распространенность которой составляет 0,002-0,025%. Аллергеном служит плацентарный антиген, вызывающий перекрестную реакцию на коллаген базальной кожной мембраны. Проявляется зудом, уртикарной, везикулезной сыпью. Возможно осложненное течение беременности, наличие высыпаний у новорожденного, рецидив заболевания при повторных гестациях.
Симптомы дерматозов беременных
Общими признаками гестационных заболеваний кожи являются зуд разной интенсивности, сыпь, изменение цвета кожных покровов. Клиническая симптоматика определяется видом дерматоза. Атопический дерматит чаще выявляется у первородящих беременных в 1-2 триместрах, может повторяться при последующих гестациях. Зудящие экзематозные и папулезные высыпания обычно локализованы на лице, шее, сгибательных поверхностях верхних и нижних конечностей, ладонях и подошвах, реже распространяются на живот. При зудящем фолликулите — редко встречающемся варианте атопического дерматита — на верхней части спины, груди, руках, плечах, животе возникает угревая сыпь, представленная множественными папулами и пустулами размерами 2-4 мм, расположенными в основании волосяных фолликулов.
Признаки полиморфного дерматоза появляются у первородящих пациенток в III триместре, реже — после родов. Зудящие красные папулы, бляшки, пустулы вначале образуются на коже живота, в том числе над растяжками, после чего могут распространяться на грудь, плечи, ягодицы, бедра, однако практически никогда не поражают слизистые, кожу возле пупка, на лице, подошвах, ладонях. Диаметр отдельных элементов составляет 1-3 мм, возможно формирование сливных полициклических очагов.
Уртикарная, везикулезная, буллезная сыпь у беременных с пемфигоидом возникает на 4-7 месяце, изначально локализуется в околопупочной области, затем обнаруживается на груди, спине, конечностях. При повреждениях пузырьков и волдырей появляются эрозии, корки. Часто элементы высыпаний сгруппированы. С каждой последующей гестацией пемфигоидный дерматоз начинается раньше, сопровождается более выраженной симптоматикой.
Отличительными особенностями внутрипеченочного холестаза являются первичный характер интенсивного кожного зуда и пожелтение кожи, выявляемое у 10% беременных. Зудящие ощущения обычно возникают остро на ладонях, подошвах, постепенно распространяясь на живот, спину, другие части тела. Сыпь, как правило, вторичная, представлена расчесами (экскориациями), папулами. Чаще всего клинические признаки заболевания определяются в 3 триместре.
Осложнения
Вероятность осложненного течения зависит от вида заболевания. В большинстве случаев дерматозы беременных повторяются при следующих гестациях. Наиболее благоприятным является атопический дерматит, который не провоцирует развитие акушерских осложнений и не оказывает влияния на плод. Однако в отдаленном периоде дети, матери которых страдали этим дерматозом, более склонны к атопическим кожным заболеваниям. При полиморфном дерматозе возможно преждевременное рождение ребенка с маленькой массой. В связи с трансплацентарным переносом антител у 5-10% детей, выношенных женщинами с пемфигоидом беременных, выявляются транзиторная папулезная и буллезная сыпь.
При этом дерматозе также возрастает риск развития фетоплацентарной недостаточности, гипотрофии плода, преждевременных родов, послеродового тиреоидита и диффузного токсического зоба у пациентки, рецидива заболевания при приеме оральных контрацептивов и в период месячных. Зуд беременных может осложниться преждевременными родами, попаданием мекония в амниотическую жидкость, внутриутробным дистрессом, антенатальной гибелью плода вследствие токсического действия высоких концентраций желчных кислот. Из-за нарушения всасывания витамина К при внутрипеченочном холестазе чаще страдают процессы коагуляции, возникают послеродовые кровотечения.
Диагностика
Несмотря на выраженные клинические симптомы, постановка правильного диагноза при дерматозе беременных часто затруднена из-за неспецифичности высыпаний, которые могут наблюдаться при многих кожных болезнях. В пользу гестационного происхождения патологии свидетельствует ее возникновение в период беременности, отсутствие признаков микробного поражения, этапность развития элементов сыпи, их распространения по коже. В диагностическом плане наиболее информативны:
- Определение содержания антител. Для атопических дерматитов характерно повышение содержания IgE — специфического маркера аллергических реакций. При герпесе беременных в крови пациенток увеличивается содержание антител IgG4, у всех больных в ходе прямой иммунофлуоресценции определяется отложение комплемента 3 вдоль базальной мембраны, которое иногда сочетается с осаждением IgG. С помощью ИФА выявляются противоколлагеновые антитела, характерные для пемфигоида.
- Исследование биоптата кожи. Результаты гистологических исследований более показательны при пемфигоидном и полиморфном дерматозах. В обоих случаях наблюдается отек дермы, периваскулярное воспаление с инфильтрацией тканей лимфоцитами, эозинофилами, гистиоцитами. Для герпеса беременных патогномоничны субэпидермальные пузыри, для полиморфного дерматоза — эпидермальный спонгиоз. Патогистологические изменения при атопическом дерматите и зуде беременных менее специфичны.
- Биохимический анализ крови. Стандартным методом диагностики акушерского холестаза является исследование пигментного обмена. Из-за нарушенного оттока желчи в крови определяется высокий уровень желчных кислот. У 10-20% беременных с тяжелым течением дерматоза возрастает содержание билирубина. В 70% случаев увеличивается активность печеночных ферментов, особенно АЛТ и АСТ. При остальных гестационных дерматозах биохимические показатели крови обычно не нарушены.
Для исключения бактериального и грибкового поражения рекомендован посев соскоба или отделяемого высыпаний на микрофлору, люминесцентная диагностика. Дифференциальный диагноз осуществляется между различными видами гестационных дерматозов, исключаются чесотка, лекарственная токсидермия, диффузный нейродермит, герпетиформный дерматит Дюринга, себорея, акне, микробный фолликулит, экзема, гепатит и другие заболевания печени. К обследованию пациентки привлекается дерматолог, по показаниям — инфекционист, невропатолог, гастроэнтеролог, гепатолог, токсиколог.
Лечение дерматозов беременных
Возникновение гестационных поражений кожи обычно не становится препятствием для продолжения беременности. Хотя такие дерматозы сложно поддаются лечению из-за постоянного присутствия провоцирующих факторов, правильный подбор препаратов позволяет существенно уменьшить клиническую симптоматику. Схему лечения подбирают с учетом срока беременности, интенсивности зуда, вида и распространенности сыпи. Для медикаментозной терапии обычно используют:
- Антигистаминные препараты и мембраностабилизаторы. Благодаря блокированию гистаминовых рецепторов подавляют воспалительный процесс, уменьшают зуд и высыпания. Назначаются с осторожностью из-за возможного воздействия на плод, особенно в 1 триместре. Предпочтительны противогистаминные средства 2-3 поколения.
- Кортикостероиды. Из-за выраженного противовоспалительного действия эффективны всех гестационных дерматозах, кроме зуда беременных. Обычно применяются в виде топических форм. При тяжелом течении пемфигоида, полиморфного дерматоза, атопического дерматита допустимы короткие курсы системных глюкокортикоидов.
- Эмоленты. Используются в качестве вспомогательных средств для восстановления поврежденного эпидермиса. Увлажняют и смягчают кожу, восстанавливают межклеточные липидные структуры, ускоряют регенерацию. Большинство эмолентов не имеют противопоказаний для назначения беременным с дерматозами.
- Урсодезоксихолевая кислота. Назначается при лечении внутрипеченочного холестаза. Воздействует на кальций-зависимую α-протеинкиназу гепатоцитов, снижая концентрацию токсичных фракций желчных кислот. За счет конкурентного взаимодействия тормозит их всасывание в кишечнике. Усиливает отток желчи.
Беременность при гестационных дерматозах обычно завершается в срок естественными родами. Досрочное родоразрешение рекомендовано только при тяжелом акушерском холестазе с возникновением угрозы для плода. Роды стимулируются на сроках с высокими показателями выживаемости новорожденных. Кесарево сечение выполняется только при наличии акушерских показаний.
Прогноз и профилактика
Прогноз для матери и плода при дерматозах беременных обычно благоприятный. Выбор правильной тактики ведения гестации и мониторинг состояния ребенка позволяет избежать осложнений даже в сложных случаях холестаза. Специальные меры профилактики дерматозов отсутствуют. Пациенткам, перенесшим гестационное поражение кожи при предыдущей беременности, необходимо до 12-недельного срока стать на учет в женской консультации, регулярно наблюдаться у акушера-гинеколога и дерматолога, исключить контакты с пищевыми, производственными, бытовыми аллергенами, контролировать набор веса. Рекомендованы замена синтетического белья натуральным, тщательный гигиенический уход и увлажнение кожных покровов.
1. Дерматозы беременных/ Коробейникова Э.А., Чучкова М.В.// Здоровье, демография, экология финно-угорских народов. – 2011 - №2.
3. Взгляд на проблему специфических дерматозов беременных/ Хачикян Х.М., Карапетян Ш.В.// Клиническая дерматология и венерология.- 2014 - №6.
4. Специфичные для беременности дерматозы/ Уайт С., Филипс Р., Нэйл М., Келли Е.// Skin Therapy Letter – 2014 – 19 (№5).
Пиодермия и ее лечение. Врачи-специалисты отвечают на часто задаваемые вопросы пользователей
Вопросы:Врачи-специалисты отвечают на часто задаваемые вопросы пользователей
Что такое пиодермия?
Пиодермия это заболевание гнойного поражения кожи, вызванное чаще всего гноеродные (пиогенные) кокки — стрептококки и стафилококки, которые постоянно находятся на коже и слизистых оболочках. Кроме данных возбудителей, на коже человека есть и другие микроорганизмы, как псевдодифтерийная палочка, дрожжеподобные грибы и др., которые также при определённых условиях могут вызвать заболевание.
Наименование заболевание получило от от греческого py’on – гной и de’rma – кожа). Это одно из наиболее распространённых кожных заболеваний.Причины пиодермии
Частыми причины возникновения пиодермии являются переохлаждение и перегрев организма в условиях производства.
При охлаждении организма нарушается кровообращение, возникает отёчность кожи, уменьшается салоотделение и потоотделение, в результате кожа становится сухой и шелушащейся, отчего легко подвергается травме и инфицированию.
Перегрев организма, приводит к потере воды и хлоридов(минеральных солей), последнее сказывается на сосудистой системе и функциях почек и кожи.
Возможность пиогенной инфекции может быть усилена дополнительными раздражающими факторами как масла и другие загрязнители.
Симптомы пиодермии
Поверхностные стафилодермии
Наиболее распространены фолликулит, вульгарный сикоз, остиофолликулит, эпидемическая пузырчатка новорожденных.
Остиофолликулит – гнойничок, окруженный зоной легкой гиперемии, пронизанный волосом.
При фолликулите гнойничок расположен на фоне болезненного узелка синюшно-розового цвета.
Вульгарным сикозом называют множественные, рецидивирующие остиофолликулиты и фолликулиты на фоне уплотненной синюшно-розовой кожи, чаще в области усов и бороды.
Эпидемическая пузырчатка новорожденных – тяжелое, контагиозное заболевание первых дней жизни.
Кроме ладоней и подошв кожа ребенка покрывается крупными пузырями, которые в дальнейшем образуют корки и обширные эрозии.Глубокие стафилодермии
Наиболее известны фурункул, карбункул, гидраденит.
Фурункул развивается из остиофолликулита или фолликулита.
Вначале появляется болезненный узел в толще кожи, который увеличивается, в его центре формируется крупная пустула, вскрывающаяся с последующим отделением гнойно-некротического стержня. После чего, образовавшаяся язва постепенно рубцуется.Карбункул это несколько расположенных в одном месте тесно прилегающих друг к другу фурункулов на фоне общего плотноватого, отечного инфильтрата синюшно-багрового цвета.
Образовавшаяся после вскрытия карбункула глубокая язва заживает грубым рубцом.Гидраденит – гнойное воспаление апокриновых потовых желез, часто рецидивирующее.
В подмышечных впадинах, аногенитальной области, вокруг сосков молочных желез появляются глубокие, болезненные узлы, над которыми кожа окрашена в синюшно-розовый цвет.
Узлы вскрываются с выделением жидкого гноя.Поверхностные стрептодермии
Наиболее распространенным является стрептококковое импетиго.
Это заболевание возникает чаще на лице у детей и женщин молодого возраста. На фоне слегка гиперемированной кожи появляются фликтены (пузыри с опалесцирующим содержимым), ссыхающиеся в желтоватые корки или эрозирующие.
При присоединении стафилококков корки становятся зеленовато-желтыми или иногда геморрагическими (вульгарное импетиго).
Без лечения заболевание может охватить обширные участки кожи.Простой лишай, чаще у детей, это абортивная форма стрептококкового импетиго. Выражен появлением беловатых или светло-розовых, слегка шелушащихся пятен.Глубокие стрептодермии
Вульгарная эктима. При данном заболевании возникают глубокие пустулы, ссыхающиеся в корки гнойно-кровянистого характера, под которыми обнаруживают язвы.
Через 2-3 нед язвы рубцуются.Как передается?
Передается пиодермия при непосредственном контакте с больным человеком, а также через зараженные предметы – через игрушки, одежду, посуду, полотенца.
Хроническая пиодермия
Хроническая пиодермия развивается у людей со сниженным иммунитетом. Страдают люди, получающие мощную гормонотерапию, онкобольные, алкоголики, старики, больные сахарным диабетом, СПИДом, дети с врожденными иммунодефицитами, при хроническом недостатке питания. У таких пациентов малейшее повреждение кожи вызывает пиодермию.
Пиодермия у детей
Пиодермия у детей чаще всего развивается из-за несоблюдения родителями гигиенического режима. То есть, родители не моют свои руки перед тем, как дотронуться до ребенка, плохо или редко моют ребенка, одежда ребенка плохо постирана и не проглажена, редко меняют его одежду. В редких случаях, также при несоблюдении правил гигиены, возможно заражение ребенка от родственников, у которых имеются очаги хронической инфекции – носители стафилококков, стрептококков, лица со сниженным иммунитетом (больные сахарным диабетом, алкоголизмом, старики, онкобольные).
Пиодермия у новорожденных
Пиодермия у новорожденных чаще всего возникает из-за внутрибольничного инфицирования, при нарушении правил ухода за ребенком и у ослабленных, недоношенных детей. Распространенная пиодермия у новорожденных называется буллезным импетиго, угрожает жизни и очень быстро прогрессирует, лечение проводится только в стационаре. На коже появляется красные высыпания, которые быстро переходят в гиперемию всей кожи, происходит отслойка эпидермиса с формированием больших пузырей и корок. При попадании инфекции в пупочную ранку развивается ее воспаление – омфалит, который может быстро перейти в пупочный сепсис. Симптомы омфалита: гной из пупочной ранки и неприятный запах, отек и покраснение краев ранки и кожи вокруг, повышение температуры тела, отказ от еды, беспокойство.
Лечение
Лечение омфалита проводит только врач. В начальной стадии возможно местное применение медикаментов: промывание ранки раствором перекиси водорода, обработка бриллиантовой зеленью, раствором йода, раствор метиленового синего и различные местные антимикробные препараты.
Лечение пиодермии у детей заключается в применении антибиотиков широкого спектра действия, инфузионной терапии, иммуномодуляторов. На начальных стадиях пиодермии возможно лечение пиодермии местными средствами – растворы борной и салициловой кислот, сангвиритин, эвкалимин, томицид, циминаль и другие в виде растворов, примочек, под повязку.Смотрите также ответ нашего специалиста на вопрос пользователя: Пиодермия у детей , как как вылечить?.
У взрослых лечение пиодермии также проводит врач. При легкой пиодермии применяются местные препараты (см. выше), при средней степени тяжести к местному лечению добавляются антибиотики широкого спектра действия и сульфаниламиды.
Для повышения сопротивляемости организма в лечении пиодермии используют иммуномодулирующий препарат Тимоген. Это Тимоген крем, который наносится на участки поражений, и Тимоген раствор для инъекций.
Можно ли лечить в домашних условиях?
Прежде всего необходимо установить природу пиодермии.
Иными словами выявить возбудителя заболевания и определить его чувствительность к антибиотикам.
После курса антибактериальной терапии (местное применение антибактериальных препаратов в большинстве случаев оказывается неэффективным) на фоне нормальной поливитаминно-минеральной поддержки (прием витаминов) подобные заболевания обычно проходят.
Но пиодермии, как правило, развиваются на фоне сниженной иммунологической резистентности или провоцируются заболеваниями внутренних органов: желудка, кишечника, печени, поджелудочной железы.
Поэтому необходимо провести углубленное обследование.
С какого возраста можно применять “Тимоген крем” у детей?
Тимоген крем соответствует требованиям, предъявляемым к наружной терапии при лечении хронических дерматозов (атопический дерматит, строфулюс, микробная экзема и пиодермия) у детей. Его можно применять детям любого возраста
Лечение народными средствами
Для лечения легких форм пиодермии используют средства народной медицины, которые обладают антисептическим и антимикробными свойствами. Это настои и отвар для примочек различных трав: ромашки, крапивы, семена укропа, корневище аира, почки тополя, корень лопуха, кашица из чеснока, березовых почек, еловая смола, свежеотжатый сок дымянки лекарственной.
Профилактика
Профилактика пиодермии сводится к тщательному соблюдению гигиенических мероприятий, а также устранению очагов хронической инфекции.
Вам может быть интересно, врачи-специалисты отвечают на часто задаваемые вопросы пользователей:
Иммуномодуляторы: виды, особенности применения и противопоказанияЧитайте также: