Чем лечить сенную лихорадку аллергию
Обновлено: 19.04.2024
Поллиноз — классическое аллергическое заболевание, в основе которого лежит аллергическая реакция немедленного типа. Заболевание характеризуется острым аллергическим воспалением слизистых оболочек дыхательных путей, глаз, кожи. Реже в процесс вовлекаются
Поллиноз — классическое аллергическое заболевание, в основе которого лежит аллергическая реакция немедленного типа. Заболевание характеризуется острым аллергическим воспалением слизистых оболочек дыхательных путей, глаз, кожи. Реже в процесс вовлекаются пищеварительная, сердечно-сосудистая, мочеполовая, нервная системы. Заболевание отличается четкой, из года в год повторяющейся сезонностью и совпадает по времени с пылением определенных растений. Ежегодно клинические симптомы поллиноза повторяются в одни и те же месяцы, даже числа, за исключением жаркой или холодной погоды, когда период пыления растений начинается раньше или запаздывает. Характерна четкая связь с пребыванием в определенной местности, где пылят аллергенные растения. Выезд больного из данного региона приводит к исчезновению симптомов поллиноза. Интенсивность клинических проявлений заболевания зависит от концентрации пыльцы в воздухе. Поэтому больные чувствуют себя значительно хуже за городом, в поле, где концентрация пыльцы выше. Дождливая погода благоприятно сказывается на состоянии больных (количество пыльцы уменьшается). Жаркая погода приводит к обильному образованию пыльцы и ведет к нарастанию клинических проявлений.
В разных странах мира поллинозами страдает от 0,2 до 39 % населения. Чаще всего болеют лица от 10 до 40 лет, у детей до 3 лет заболевание поллинозом встречается редко, до 14 лет в 2 раза чаще заболевают мальчики, а возрасте от 15 до 50 лет лица женского пола. Среди горожан заболеваемость выше в 4–6 раз, чем у сельских жителей. Распространенность пыльцевой аллергии зависит от природно-климатических, экологических и этнографических особенностей.
Выделены 3 основные группы аллергенных растений: древесные, злаковые и разнотравье, сорняки.
Первый пик заболеваемости поллинозом — весенний — вызывает пыльца деревьев (с середины апреля до конца мая). Среди деревьев выраженной аллергенной активностью обладает пыльца березы, дуба, орешника, ольхи, клена, ясеня, платана, вяза, тополя.
Второй весенне-летний подъем заболеваемости вызывает цветение злаков с начала июня до конца июля. Наибольшей антигенной активностью обладают дикорастущие (тимофеевка, овсяница луговая, ежа сборная, пырей, мятлик луговой, костер, лисохвост, райграс), культивируемые злаки (рожь, кукуруза).
Третья пыльцевая волна (июль–сентябрь) связана с бурным пылением сорных трав (полынь, лебеда, амброзия, подсолнечник).
Установлено, что в центральной полосе России чаще заболевание связано с сенсибилизацией к пыльце злаковых трав, деревьев, сорных трав. На юге России основные аллергены амброзия, полынь, подсолнечник, кукуруза. В Сибири в спектре сенсибилизации преобладает пыльца деревьев и злаков. В странах центральной Европы ведущая роль в этиологии поллинозов принадлежит злаковым травам и деревьям, в северной Европе — злакам и сорнякам, в южной Европе — деревьям, кустарникам и травам, в США — амброзии.
Известно, что существует сходство между аллергенами различных видов пыльцы. Антигены присутствуют не только в пыльцевых зернах, но и в других частях растений (семена, листья, стебли, плоды). Это является причиной появления у больных поллинозом перекрестной пищевой аллергии и непереносимости препаратов растительного происхождения.
Факторы, способствующие сенсибилизации: наследственность по атопическим заболеваниям; высокий уровень сывороточного IgE; место рождения (зона высокой концентрации пыльцы растений); месяц рождения (дети, рожденные в сезон пыления, имеют большую вероятность заболеть); низкий вес ребенка при рождении; искусственное вскармливание; частые респираторные инфекции; курение; нерациональное питание; загрязнение атмосферного воздуха (промышленные и химические аллергены, ксенобиотики изменяют химический состав пыльцевых зерен, способствуют накоплению токсических компонентов).
Наиболее частыми проявлениями поллиноза являются аллергический ринит (95–98%), аллергический конъюнктивит (91–95%), пыльцевая бронхиальная астма (30 — 40% больных). У ряда пациентов отмечаются кожные проявления поллиноза: крапивница, отек Квинке, дерматит. К редким проявлениям поллиноза относятся поражение урогенитального тракта (вульвовагиниты, уретрит, цистит, нефрит) и желудочно-кишечного тракта (тошнота, рвота, боли в эпигастрии, расстройства стула). Особенностью этих вариантов поражения является сезонность развития симптомов, благоприятное течение, эффект от использования антигистаминных препаратов, присутствие других симптомов поллиноза. Описаны проявления поллиноза в виде пыльцевого аллергического миокардита.
При употреблении в пищу продуктов растительного происхождения или фитопрепаратов, имеющих общие антигенные свойства с пыльцой растений, а также меда могут возникать симптомы аллергического гастроэнтерита, крапивницы, отека Квинке вплоть до анафилактического шока. Такие реакции возможны и вне пыльцевого сезона. Непереносимость пищевых продуктов и лекарственных растений подробно указана в таблице 1.
Для диагностики поллинозов используют данные аллергологического анамнеза, результаты специфического обследования (кожные пробы, провокационные тесты) и лабораторные методы исследования.
Первичная профилактика поллиноза направлена на предупреждение развития пыльцевой аллергии.
- Ограничение общей антигенной нагрузки.
- Рациональное питание.
- Использование методов физического оздоровления и закаливания.
- Рациональное озеленение городов (использование неаллергенных растений).
- Для родителей с атопическими заболеваниями, планирование рождения ребенка вне сезона пыления.
Вторичная — предупреждает ухудшение состояния у тех лиц, которые уже страдают поллинозом.
- Обучение больного и членов его семьи по вопросам лечения и профилактики пыльцевой аллергии.
- Контроль за концентрацией пыльцы в помещении (закрытые окна и двери, кондиционер, увлажнители и очистители воздуха, водные пылесосы).
- Выезд в другие климатические зоны в период цветения.
- Ограничение выхода на улицу в солнечную ветренную погоду.
- Исключение из диеты продуктов с перекрестными аллергенными свойствами.
- Ограничение воздействия неспецифических раздражителей (лаки, краски, химикаты).
- Отказ от фитотерапии.
- Своевременная диагностика, адекватная фармакотерапия и аллергенспецифическая иммунотерапия.
- Не проводить профилактические прививки и плановые оперативные вмешательства в период пыления растений, на пыльцу которых у пациента аллергия.
Основные принципы лечения аллергических заболеваний используются и в лечении поллиноза: элиминация аллергенов, предсезонная аллергенспецифическая иммунотерапия и фармакотерапия в период обострения.
Наиболее эффективным методом специфического лечения является полная элиминация аллергенов.
Больным рекомендуется: не выезжать за город и в зеленую зону, ограничение прогулок; смена одежды после прогулок; ношение темных очков на улице; душ после пребывания на улице; кондиционирование воздуха в помещении; исключение продуктов с перекрестными аллергенными свойствами и фитотерапии.
В настоящее время для лечения больных с тяжелыми проявлениями поллиноза сконструированы безаллергенные палаты, снабженные системой тонкой очистки воздуха, позволяющей задерживать пыльцу.
Много лет с успехом применяется аллергенспецифическая иммунотерапия (АСИТ) или специфическая аллерговакцинация.
В процессе АСИТ: снижается тканевая чувствительность к аллергенам; уменьшается неспецифическая гиперреактивность тканей к различным медиаторам; уменьшаются признаки аллергического воспаления.
Фармакотерапия поллинозов состоит в использовании фармакологических средств, направленных на устранение основных симптомов ринита, конъюнктивита, бронхиальной астмы. Гистамин — главный медиатор, участвующий в развитии симптомов ринита и конъюнктивита. Антигистаминные препараты — основная патогенетическая терапия поллинозов в период обострения. Их действие связано с блокадой Н1-гистаминовых рецепторов. Принято разделять антигистаминные препараты на: седативные, или I поколения (классические), и неседативные, или II поколения (табл. 2).
Фармакологические эффекты антигистаминных лекарственных средств (АГЛС) I поколения: антигистаминное действие (блокада Н1-гистаминных рецепторов и устранение эффектов гистамина); антихолиргическое действие (уменьшение экзокринной секреции, повышение вязкости секретов); центральная холинолитическая активность (седативное, снотворное действие); усиление действия депрессантов ЦНС; потенцирование эффектов катехоламинов (колебание АД); местно-анестезирующее действие.
Антагонисты Н1-рецепторов I поколения имеют следующие недостатки: неполная связь с Н1-рецепторами (необходимы относительно высокие дозы); кратковременный эффект; блокирование М-холинорецепторов, α-адренорецепторов, кокаиноподобное и хинидиноподобное дейсствие; из-за развития тахифилаксии необходимо чередование АГЛС разных групп каждые 2-3 нед.
Широкое применение в лечении поллинозов нашли АГЛС II поколения (акривастин, астемизол, цетиризин, эбастин, лоратадин, фексофенадин, дезлоратадин). Они эффективны для купирования зуда, чихания и ринореи, но не действуют на заложенность носа. При пероральном приеме антигистаминные препараты оказывают выраженное действие также на конъюнктивит и сыпь. За исключением акривастина, все АГЛС II поколения используются 1 раз/сут.
Акривастин, астемизол, лоратадин и терфенадин трансформируются в активные метаболиты с помощью системы цитохрома Р450 в печени. Цетиризин и фексофенадин не метаболизируются в печени и выводятся в неизменном виде с мочой и калом. Дезлоратадин (эриус) представляет собой активный метаболит лоратадина и не связан с Р450. Система цитохрома Р450 отвечает за метаболизм и других лекарственных препаратов, обладающих конкурентным действием. Одновременное назначение терфенадина и астемизола с противогрибковыми препаратами (кетоконазол), макролидными антибиотиками (эритромицин), грейпфрутовым соком приводит к кардиотоксическому эффекту, в связи с чем эти препараты исключены из продажи на территории России. У остальных препаратов II поколения отсутствуют клинические данные, позволяющие связать развитие осложнений с приемом данных препаратов. II поколение антигистаминных препаратов вызывает заметно меньше нежелательных кардиотоксических и холинергических эффектов, чем их предшественники I поколения.
Лоратадин— противоаллергический эффект развивается в течение первого часа после приема внутрь и сохраняется 24 ч. Препарат не проникает через гематоэнцефалический барьер, следовательно, не влияет на ЦНС и не оказывает седативного действия; лишен антихолинергической активности. Прием пищи не влияет на абсорбцию лоратадина. Возраст, нарушение функции печени, почек не влияет на показатели фармакокинетики. Лоратадин характеризуется высоким профилем безопасности, редко встречаются жалобы на утомляемость, головную боль, сухость во рту, тошноту, сердцебиения. Возможно повышение концентрации лоратадина в плазме при сочетании с эритромицином, кетоконазолом, циметидином без изменений на ЭКГ и клинических проявлений.
Цетиризин — метаболит гидроксизина, в терапевтических дозах не вызывает антихолинергического и антисеротонинового эффекта, не усиливает действие алкоголя. В основном, цетиризин выводится в неизмененном виде почками, небольшое количество метаболизируется в печени. У пациентов с нарушением функции почек общий клиренс цетиризина уменьшается, в связи с этим необходимо снижение дозы в 2 раза. При применении цетиризина в терапевтических дозах не выявлено клинических нарушений способности концентрации внимания и быстроты психомоторных реакций, редко встречаются сухость во рту, диспептические расстройства, преходящая сонливость, головная боль, утомляемость. Препарат не усиливает действие алкоголя. Препарат разрешен к применению у детей с 2-летнего возраста. Взаимодействия с другими ЛС не установлены.
Фексофенадин — первый примененный в клинике метаболит антигистаминных препаратов II поколения. Фексофенадин — активный метаболит терфенадина, характеризуется высокой селективностью к H1-гистаминовым рецепторам и отсутствием антихолинергических и антиадренергических свойств. Фексофенадин не проникает через гематоэнцефалический барьер, клинически эффективен в неизмененном виде, без предшествующего метаболизма. Фексофенадин не блокирует медленные калиевые каналы, следовательно, не вызывает изменение интервала Q-T. Препарат быстро всасывается при приеме внутрь, максимальная концентрация в плазме достигается через 1–3 ч, а длительность действия составляет 24 ч. Возможно совместное назначение с противогрибковыми препаратами и макролидами без корректировки дозы. Прием пищи не снижает абсорбции препарата, при длительном использовании нет эффекта кумуляции.
Дезлоратадин — активный метаболит лоратадина. Препарат обладает сходными фармакологическимим свойствами, однако по активности превосходит лоратадин. Дезлоратадин ингибирует многие цитокины, хемокины, молекулы адгезии. Препарат назначается 1 раз/сут, безопасен при нарушении функции печени. Не вызывает сонливости и удлинения интервала Q-T на ЭКГ. Прием пищи не оказывает влияния на всасывание ЛС. Изучается антигистаминное, противоастматическое и противовоспалительное действие препарата.
Топические глюкокортикостероиды-ГКС (беклометазон, будесонид, флунизолид, флютиказон, мометазон, триамцинолон) являются наиболее эффективными препаратами для контроля местных симптомов при поллинозах, особенно при выраженной ринорее и пыльцевой бронхиальной астме. Регулярное профилактическое использование топических ГКС у взрослых и детей эффективно уменьшает заложенность носа, ринорею, чихание и зуд и предотвращает развитие приступов удушья. Топические ГКС уменьшают назальную и бронхиальную гиперреактивность, активно уменьшают воспаление слизистой; эффект проявляется через 6–12 ч и достигает максимума через несколько дней. Кроме того, использование топических глюкокортикостероидов позволяет снизить курсовую стоимость лечения.
Системные ГКС применяются при неэффективности других препаратов и притяжелых проявлениях поллиноза. Как правило, назначают короткие курсы (< 3 нед) до полного купирования симптомов.
Кромоны, используемые для лечения поллинозов, представлены динатриевой солью кромоглициевой кислоты (кромолин, ДСКК) и недокромилом натрия. Предполагают, что кромоны блокируют кальциевые каналы мембран тучных клеток, ингибируют фосфодиэстеразу или ингибируют окислительное фосфорилирование. Эффективность кромонов при пыльцевом рините остается спорной, особенно по сравнению с топическими кортикостероидами и антигистаминными препаратами. Следовательно, кромоны не могут считаться препаратами выбора, хотя они и играют определенную роль при профилактическом лечении конъюнктивитов, а также в начальных стадиях и при легких формах ринита и бронхиальной астмы.
Деконгенстанты (сосудосуживающие препараты) регулируют тонус симпатической иннервации кровеносных сосудов, активируя адренергические рецепторы и вызывая вазоконстрикцию. Включают α1-адреномиметики (например, фенилэфедрин), α2-адреномиметики (например, оксиметазолин, ксилометазолин, нафазолин), вещества, способствующие выделению норадреналина (например, эфедрин, псевдоэфедрин). Топические деконгестанты очень эффективны в лечении заложенности носа. Длительное (> 10 дней) использование препаратов может приводить к тахифилаксии, рикошетному отеку слизистой оболочки носа и развитию медикаментозного ринита, поэтому продолжительность применения должна быть ограничена 10 днями. Не рекомендуется применение у детей младше 1 года и у взрослых старше 60 лет, беременных; при гипертензии и кардиопатии, при гипертиреозе, гипертрофии простаты, глаукоме, психических заболеваниях, при приеме α-блокаторов или ингибиторов моноаминооксидазы.
При пыльцевых ринитах используют и антихолинергические препараты. Ипратропиум бромид эффективен в лечении заболеваний, сопровождающихся ринореей, но он не действует на чихание и заложенность носа. Действие препарата наступает через 15–30 мин. Характерно дозозависимое побочное антихолинергическое действие. Эти препараты могут применяться в комплексе с другими средствами.
Лечение бронхиальной астмы следует проводить в соответствии с рекомендациями GINA 2002 г. Для купирования приступов удушья используют β2-агонисты; для базисной терапии применяют кромоны, топические ГКС.
Безопасность топических ГКС убедительно доказана при пыльцевых рините и астме. В больших дозах они могут давать побочные эффекты. При одновременном применении назальных и ингаляционных ГКС возможно суммирование побочных эффектов.
Объем терапии поллиноза зависит от степени тяжести процесса. У больных с интермиттирующим и легким персистирующим течением используют: топические АГЛС или препараты кромогликата натрия, при неэффективности местной терапии — АГЛС II поколения. При среднетяжелым течении — топические ГКС в сочетании с АГЛС II поколения. В качестве дополнительной терапии возможно применение глазных капель кромогликата натрия, ГКС, деконгестантов. При тяжелом течении поллиноза к данной терапии при крайней необходимости возможно назначение системных ГКС. Для лечения пыльцевой аллергии рассматривается возможность использования антилейкотриеновых ЛС.
Таким образом, основными принципами лечения поллиноза являются элиминация аллергена, АСИТ, фармакотерапия. АСИТ назначает и проводит только врач-аллерголог, в связи с чем все больные с пыльцевой аллергией должны находиться на диспансерном учете в аллергологическом кабинете.
Л. А. Горячкина, профессор, доктор медицинских наук
Е. В. Передкова, доцент, кандидат медицинских наук.
Е. Р. Бжедугова РМАПО, ГКБ №52, г. Москва
Что такое поллиноз (сенная лихорадка)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Воронцовой Ольги Анатольевны, аллерголога со стажем в 20 лет.
Над статьей доктора Воронцовой Ольги Анатольевны работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Поллиноз, или сенная лихорадка (Hay fever) — это сезонное заболевание, которое обусловлено повышенной чувствительностью к пыльце различных растений.
Основные проявления поллиноза — воспаление слизистых оболочек, преимущественно дыхательных путей и глаз, связанное с периодом цветения определённых растений. Теоретически аллергическая реакция может существовать на пыльцу любого растения, но, как правило, её провоцирует пыльца ветроопыляемых растений. На Земле несколько тысяч распространённых видов растений, и только около 50 из них производят аллергенную пыльцу. Растения с яркой окраской и приятным запахом редко вызывают аллергию.
На распространённость поллинозов влияет ряд факторов:
- природно-климатические условия (распространённость поллиноза значительно выше в южных регионах);
- распространённость тех или иных видов растений и степень их аллергенной активности;
- экологические условия (городские жители болеют в 6 раз чаще).
Пыльца — это мужские половые клетки растений, которые представлены множеством пыльцевых зёрен, имеющих особенности, которые опытным глазом можно различить, рассматривая пыльцу под микроскопом (различная конфигурация, размеры, шипы, гребни, валики, поры), специфические для конкретных видов растений. Диаметр пыльцевых зерен аллергенных растений составляет в среднем от 20 до 60 мкм.

Учёт концентрации пыльцы в воздухе называется пыльцевым мониторингом, во многих крупных городах России он проводится, а данные размещаются на сайте в открытом доступе.
Среди наиболее распространённых растений пыльца берёзы обладает наиболее выраженной аллергенной активностью. И для возникновения симптомов совсем не обязательно находиться в лесу или парке. Мелкая пыльца этого дерева разлетается на десятки километров.
Пыльца аллергенных представителей злаковых трав имеет диаметр 20-25 мкм.
Наиболее аллергенные злаки в России:
Сорняки также являются ветроопыляемыми, и их пыльца разносится на большие расстояния. К ним относятся сложноцветные:
- амброзия;
- ромашковые (полынь);
- маревые (марь белая, перекати-поле);
- лебеда.
Наиболее выраженной аллергенной активностью обладает пыльца полыни и амброзии.
Аллерген пыльцы полыни может вызывать перекрёстные реакции (реакции на иные аллергены со сходной структурой) с аллергенами пыльцы амброзии, подсолнечника, одуванчика, мать-и-мачехи, берёзы.
В средней полосе России пыление растений происходит в течение трёх основных периодов:
- весеннего, когда наибольшей аллергенной активностью обладает пыльца берёзы, ольхи, орешника, дуба, ясеня. К слову сказать, примерно в этот период цветет и тополь, но его пыльца малоаллергенна;
- раннего летнего (первая половина календарного лета), когда пылят злаковые травы (ежа, тимофеевка, овсяница и др.);
- позднего летнего (конец лета и ранняя осень) — пыление сорных трав: полыни, лебеды, подорожника, на Юге — амброзии. [4]
Грамотный опрос специалиста аллерголога-иммунолога может ощутимо сузить перечень планируемых лабораторных исследований. В европейских странах с диагностикой несколько сложнее, потому как пыление разных растений происходит практически одновременно.
Расхожее мнение пациентов о существовании аллергии на тополиный пух не совсем верно, так как в период образования этого пуха совпадает с периодом максимальных концентраций пыльцы трав, а пух лишь является переносчиком этих пыльцевых зёрен, как бы наматывая их на себя, и транспортирует их, сам являясь лишь механическим раздражителем.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы поллиноза
Пыльцевая аллергия проявляет себя всеми признаками воспаления — покраснением, отёком, зудом, обильными отделениями слизистого характера [4] , а также:
Более редкие симптомы поллиноза:
- сыпь на коже, зуд;
- боль в горле;
- боли в животе, изжога;
- жидкий стул;
- боль в сердце.
Все перечисленные жалобы, как правило, сочетаются с жалобами общего характера (головной болью, слабостью, быстрой утомляемостью, общим недомоганием, головокружением, сонливостью, снижением памяти, повышением температуры, что в ряде случаев трактуется как проявления острого респираторного заболевания). [5]
Для поллиноза характерно улучшение состояния пациента в дождливые, пасмурные, безветренные дни, чего не происходит при ОРВИ и ОРЗ.
Патогенез поллиноза
В основе патогенеза поллиноза лежит аллергическая реакция немедленного типа. После того, как аллерген попадает на слизистую оболочку какого-либо органа (большая часть оседает на слизистой носа), вырабатываются антитела (иммуноглобулины Е), которые, соединяясь с аллергенами (пыльцой растений) при повторном попадании, вызывают igE-зависимую активацию тканевых базофилов (тучных клеток). В результате происходит выброс ряда биологически активных веществ: гистамина, лейкотриенов, простагландинов, брадикининов, фактора активации тромбоцитов.
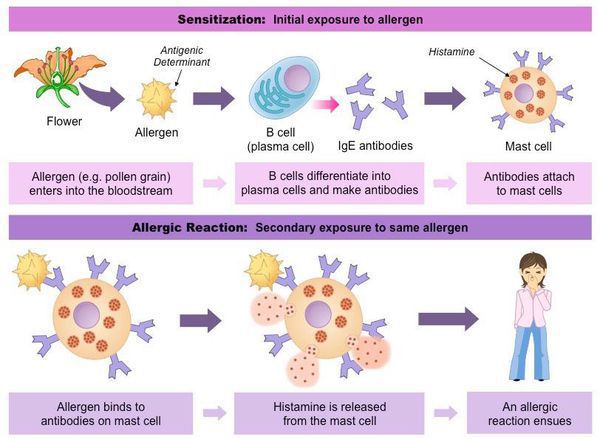
Возникает аллергическая воспалительная реакция: увеличивается образование слизи, снижается функция мерцательного эпителия дыхательных путей. Гистамин расширяет кровеносные сосуды, вследствие чего снижается кровяное давление. Из-за того, что расширяются артериолы мозга, повышается давление спинно-мозговой жидкости и появляется головная боль. При повышении концентрации гистамина в крови на коже может появиться крапивница (сыпь), повыситься температура тела, возможно затруднение дыхания из-за отёка слизистой оболочки дыхательных путей и спазма гладких мышц. Отмечается частое сердцебиение (тахикардия), повышенное слюноотделение и т. п. Этим действием гистамина объясняется значительная часть общих симптомов поллиноза. [6]
Классификация и стадии развития поллиноза
Общепринятой классификации поллиноза сегодня не существует. По выраженности симптомов и их влиянию на качество жизни пациентов различают 3 вида течения поллиноза:
- лёгкое (симптомы слабовыражены, не доставляют беспокойства, потребность в терапии минимальна);
- средней тяжести (ощутимый дискомфорт, снижение работоспособности, нарушение сна, значительное снижение качества жизни пациентов);
- тяжёлое течение поллиноза (приводит к нетрудоспособности и отрицательно сказывается на качестве жизни). [7]
Осложнения поллиноза
Несвоевременная диагностика и лечение риноконъюнктивальной формы поллиноза (когда вовлекаются только структуры носа и глаз) может привести к бронхиальной астме либо ухудшить течение уже имеющейся. Среди осложнений — нарушения слуха, разрастание слизитой носа (формирование полипов), что в дальнейшем может потребовать оперативного вмешательства.
Длительно сохраняющаяся отёчность слизистой носовых ходов и постоянное дыхание через рот у маленького ребёнка может привести к характерному выражению лица с приподнятой верхней губой и формированию неправильного прикуса в дальнейшем. Нарушение носового дыхания ощутимо снижает внимание детей и может повлечь за собой снижение успеваемости у школьников.
Диагностика поллиноза
Сегодня известно очень много методов исследования для диагностики поллиноза. Все они взаимодополняемые, сложно ориентироваться на какой-то один параметр или одно отклонение от нормы при обследовании.
Самым основным и самым важным является сбор анамнеза: детальный расспрос пациента о симптомах, их выраженности, длительности, ранее принимаемых лекарственных препаратах по этому поводу и оценка их эффективности, по мнению больного. Периодичность жалоб, разница в самочувствии при смене места пребывания, региона (например, резкое улучшение самочувствия в командировке, в отпуске). Уточняется, есть ли среди кровных родственников кто-то с аллергическими заболеваниями — это повышает риск возникновения подобных заболеваний. Грамотный расспрос позволяет в дальнейшем минимизировать финансовые затраты на поиск причинного аллергена, обойтись без промежуточных анализов.
К базовым лабораторным показателям относятся общий анализ крови, где косвенным признаком аллергических изменений в организме человека будет повышение уровня эозинофилов, общего иммуноглобулина Е (igE), или более современный показатель — эозинофильный катионный белок.
При наличии клиники со стороны глаз может потребоваться консультация офтальмолога.
Для точного определения действующего аллергена проводят кожное тестирование с набором пыльцевых аллергенов, распространённых в местности проживания пациента. Аллергические кожные пробы выполняют в период, когда контакт с пыльцой полностью отсутствует. [8] Это простой и быстрый тест, но у него имеются ограничения и противопоказания:
- период обострения основного заболевания;
- крапивница или астматические приступы;
- приём антигистаминных препаратов;
- применение в лечении системных гормонов (например, Преднизолон);
- ОРВИ, грипп, тяжёлые заболевания сердечно-сосудистой системы, печени, почек и других органов;
- беременность;
- туберкулёзный процесс любой стадии.
Определение специфических иммуноглобулинов Е (igE)
Можно провести диагностику, не травмируя кожу, по анализу крови. Пациенту для этого нужно лишь сдать кровь из вены. Далее в лаборатории проводится анализ (радиоизотопный, хеминилюминесцентный или иммуноферментный)
Молекулярная аллергология — это самый современный метод диагностики аллергических заболеваний, позволяет повысить точность диагноза и прогноза при аллергии и играет важную роль в 3-х ключевых моментах:
- дифференцирование истинной сенсибилизации и перекрёстной реактивности у полисенсибилизированных пациентов (если аллергические проявления имеются сразу на несколько аллергенов);
- оценка риска развития острых системных реакций вместо слабых и местных при пищевой аллергии, что уменьшает необоснованное беспокойство пациента;
- выявление причинных аллергенов для проведения аллерген-специфической иммунотерапии (АСИТ).
Наиболее распространена технология чипов Immuna Solid phase Allergen Chip (ISAC). Это самая полноценная платформа, которая включает в себя более 100 аллергенных молекул в одном исследовании.
Результаты всех этих тестов (кожных и лабораторных) обязательно должны сопоставляться с клиникой болезни, так как наличие сенсибилизации к аллергенам необязательно сопровождается клиническими проявлениями.
Лечение поллиноза
Поллиноз лечится в амбулаторно-поликлинических условиях.
Основные виды терапии поллинозов:
- предупреждение контакта с аллергеном;
- фармакотерапия;
- аллерген-специфическая иммунотерапия;
- обучение пациента.
Предупреждение контакта с аллергеном
Элиминация аллергенов уменьшает выраженность проявлений поллиноза и потребность в медикаментозном лечении. Общеизвестными мероприятиями являются:
Фармакотерапия
Объём медикаментозной терапии и выбор лекарственных средств зависит от выраженности клинических проявлений и определяется только врачом.
В перечне препаратов по данному заболеванию фигурируют:
Специфическая иммунотерапия (АСИТ, СЛИТ) имеет целью снижение специфической чувствительности конкретного больного к конкретному причинному аллергену. [9] Это достигается введением аллергена, начиная с малых доз, с постепенным их увеличением. Данная терапия может проводиться водно-солевыми аллергенами, адъювантными аллерговакцинами (подкожные инъекции). Также есть препараты для сублингвального (подъязчычного) применения: капли или таблетки, в составе которых есть определённая доза аллергена. АСИТ будущего — это накожные методы, притом сразу с несколькими аллергенами, но пока об этом приходится только мечтать и врачам, и пациентам.
Прогноз. Профилактика
Нельзя недооценивать клинику аллергических состояний, так как с течением времени симптомы могут усугубиться, а объём требуемой медикаментозной терапии — ощутимо увеличиться. Целесообразно провести профилактику прогрессирования заболевания, к примеру, предотвратить формирование бронхиальной астмы. [11] [12]
В целях профилактики лицам с поллинозом можно порекомендовать ряд мероприятий:
Сенная лихорадка на самом деле не является лихорадкой, а представляет собой аллергическую реакцию, сопровождающуюся приступами чиханья, насморком и заложенным носом. Ее медицинское название – аллергический ринит, заболевание, которое инициируется такими аллергенами, как пыль, цветочная пыльца и сигаретный дым и проявляется в воспалении слизистой оболочки носа.
Аллергия на цветочную пыльцу сезонна. Обострение обычно происходит летом, особенно в жаркие и ветреные дни, когда пыльца парит в воздухе. С другой стороны, если аллергеном является обычная пыль или шерсть животных, заболевание протекает менее остро, но на протяжении всего года.
Аллергический ринит часто появляется вместе с вазомоторным ринитом, когда нос становится крайне чувствителен к таким раздражителям, как сигаретный дым, другим загрязняющим воздух агентам, изменениям температуры и влажности, некоторым пищевым продуктам, лекарствам и эмоциональным стрессам. Также повышают риск возникновения аллергического ринита другие аллергические заболевания, такие как астма и атопический дерматит.
Сенная лихорадка обычно развивается в возрасте до 30 лет и поражает в основном женщин, а не мужчин.
Причины развития ринита
Причиной возникновения такого ринита является аллергия – обычно на пыльцу, грибки, волосы, шерсть животных, пыль. Эти субстанции безвредны для большинства людей, но у аллергиков при вдыхании они вызывают гипертрофированный иммунный ответ. При этом запускается каскад биохимических реакций, в результате которого происходит массированный выход в кровь гистамина и других химических соединений, которые вызывают воспаление и образование слизи в носовых ходах и носовых пазухах.
Симптомы сенной лихорадки (аллергического ринита)
Первые симптомы – раздражение, зуд в носу, глотке, на нёбе, воспаление и покраснение глаз.
Далее появляется насморк, чиханье, затруднённое дыхание, начинают слезиться глаза. В некоторых случаях может развиться конъюнктивит.
Что можете сделать Вы
Не следует открывать окна и двери в квартире или офисе. Проветривайте помещение после дождя, вечером и когда нет ветра (когда концентрация пыльцы в воздухе снижается). На открытое окно или дверь можно повесить хорошо смоченную простыню или марлю в несколько слоев. Наибольшая концентрация пыльцы в воздухе наблюдается рано утром и в сухие жаркие дни, поэтому в этот период времени особенно не рекомендуется выходить на улицу. После возвращения с улицы следует поменять одежду. Закрывайте окна в машине во время поездок.
Принимайте душ не реже двух раз в день. Не сушите вещи после стирки на улице (или на балконе), т.к. на них оседает пыльца.
Ежедневно проводите влажную уборку в квартире, рекомендовано также использование очистителей и увлажнителей воздуха, использование кондиционера с фильтрами на выходе.
Тщательно принимайте препараты, назначенные врачом, и ведите дневник своего состояния, это поможет врачу предупредить проявления аллергии в будущем.
Лечение и профилактика
Что может сделать ваш врач
В фармакотерапии сенной лихорадки используются 5 основных групп лекарственных препаратов: антигистаминные средства; глюкокортикостероиды; cтабилизаторы мембран тучных клеток; сосудосуживающие препараты; антихолинергические средства. При приеме антигистаминных средств у больных значительно уменьшаются такие симптомы аллергического ринита, как зуд в носу, чиханье, выделения из носа. Эффективны эти препараты и при сопутствующем аллергическом конъюнктивите.
К базисным методам лечения относится также аллерген-специфическая иммунотерапия, которая позволяет увеличить длительность ремиссии (отсутствие симптомов заболевания) до нескольких лет, снизить потребности в приеме медикаментов в сезон воздействия аллергенов, препятствует переходу аллергического ринита в бронхиальную астму. Проведение этого вида терапии показано пациентам, страдающим сенной лихорадкой с четко установленными аллергенами.
Рассмотрены клинические проявления поллиноза у детей, возможные варианты непереносимости родственных пыльцевых и пищевых аллергенов, подходы к диагностике, общие принципы терапии поллиноза.
Are examined the clinical manifestations of pollinosis in children, possible versions of the intolerance of the related pollen and food allergens, approaches to diagnostics, general principles of therapy of pollinosis.
Поллиноз (от англ. pollen — пыльца) — группа аллергических заболеваний, вызываемая пыльцой растений и характеризующаяся острыми воспалительными изменениями со стороны покровных тканей (слизистых оболочек и кожи). Заболевание имеет четко повторяющуюся сезонность, совпадающую с периодом цветения определенных растений. Характер и выраженность клинических проявлений поллиноза зависит от степени повышенной чувствительности организма к пыльцевым аллергенам, массивности экспозиции к ним, сопутствующих аллергических реакций и заболеваний.
Поллиноз вызывается только пыльцой, обладающей аллергенными свойствами. Огромное количество мелкой и летучей пыльцы продуцируют широко распространенные ветроопыляемые растения. В зависимости от периода цветения этих растений выделяют три пика заболеваемости поллинозом: весенний, летний и осенний. У некоторых больных клинические проявления поллиноза могут наблюдаться весь период, начиная с весны до глубокой осени.
Поллиноз относится к числу распространенных аллергических заболеваний. Ими страдают от 0,5% до 15% всего населения.
Официальной классификации поллиноза нет. В настоящее время поллиноз принято делить в зависимости от локализации патологического процесса и степени тяжести болезни. Выделяют: а) аллергические поражения глаз; б) аллергические заболевания верхних и нижних дыхательных путей; в) аллергические заболевания кожи; г) сочетанные аллергические проявления; д) редкие клинические проявления пыльцевой этиологии. Наиболее частыми клиническими проявлениями поллиноза в детской практике являются аллергический ринит/риносинуит, аллергический конъюнктивит, бронхиальная астма, отеки Квинке, крапивница, аллергический (контактный) дерматит. Эти клинические проявления пыльцевой аллергии могут возникать изолированно или в сочетании с друг другом. Среди сочетанных форм наиболее часто наблюдается риноконъюнктивальный синдром, аллергический ринит и бронхиальная астма, аллергический ринит и кожные проявления аллергии.
Реже у детей наблюдаются изменения сердечно-сосудистой, пищеварительной, нервной и мочеполовой систем, обусловленных экспозицией пыльцевых аллергенов.
По тяжести течения клинических проявлений, связанных с пыльцевой аллергией, выделяют легкие, среднетяжелые и тяжелые формы поллиноза.
Поллиноз вызывает пыльца, обладающая аллергенными свойствами, при наличии конкретных условий. К ним относятся: 1) высокая аллергенность/антигенность пыльцы; 2) принадлежность пыльцы к роду растений, широко распространенных в стране; 3) легкость и летучесть (способность распространяться на большие расстояния); 4) диаметр пыльцевых зерен не более 35 мкм, обеспечивающих проникновение пыльцы в дыхательные пути; 5) способность продуцироваться в значительных количествах, создавая высокую концентрацию в воздухе.
Пыльца растений имеет сложный антигенный состав и может содержать от 5 до 10 антигенных компонентов. Причем антигены присутствуют не только в пыльцевых зернах, но и в других частях растений — стеблях и листьях. Наиболее выраженными аллергенными свойствами обладает внешняя оболочка пыльцевого зерна (экзина), содержащая ряд ферментов, играющих значительную роль в процессе взаимодействия пыльцы с внешней средой. Белковые соединения, ответственные за аллергенность пыльцы, по своей химической структуре являются полипептидами/гликополипептидами с молекулярной массой от 5000 до 40 000 дальтон. При этом малой аллергенной активностью обладают антигены, содержащие большое количество углеводов. Наличием в составе всех пыльцевых аллергенов белков в значительной мере объясняется феномен общности антигенных свойств у пыльцы родственных по строению растений. Установлено, что водорастворимая фракция пыльцевого аллергена вызывает поражение слизистых оболочек, а жирорастворимая — особенно при попадании на кожу — контактный дерматит.
Причиной пыльцевой аллергии являются, как правило, ветроопыляемые растения, поскольку ее концентрация в воздухе гораздо выше, чем концентрация пыльцы, опыляемая насекомыми. Выброс ветроопыляемой пыльцы происходит ранним утром, однако ее концентрация в воздухе обычно становится максимальной днем или ранним вечером. Это обусловлено высокой циркуляцией воздуха именно в эти часы суток. В сухую погоду даже под действием слабого ветра концентрация пыльцы в городах может быть очень высокой. Аллергенные свойства пыльцы могут сохраняться в течение многих часов. При дожде пыльца почти полностью исчезает из воздуха.
Существует антигенная общность между пыльцой родственных растений и рядом пищевых продуктов (рис.).
Поллиноз является классическим аллергическим заболеванием, патогенетическую основу которого составляет IgE-опосредованные аллергические реакции. Проникновение пыльцевых аллергенов в организм человека, генетически детерминированного к развитию атопии, индуцирует первую фазу аллергической реакции — иммунологическую, а именно повышенный синтез антител класса IgE, которые фиксируются на поверхности тучных клеток и базофилов с помощью соответствующих рецепторов. Соединение пыльцевых антигенов с IgE-антителами, фиксированными на поверхности этих клеток, вызывает развитие следующей патохимической фазы с выделением биологически активных веществ или медиаторов аллергии (гистамина, серотонина, лейкотриенов и др.), которые индуцируют патофизиологическую фазу: отек слизистых оболочек, повышение продукции слизи, спазм гладкой мускулатуры. Эти патофизиологические реакции реализуются через 10–20 минут после воздействия аллергена и определяют клиническую картину заболевания.
Клинические проявления поллиноза могут возникнуть в любом возрасте, но наиболее часто поллиноз возникает у детей в возрасте от 3 до 10 лет. Более раннее начало поллиноза наблюдается у детей с высоким риском развития атопии (при наличии аллергических заболеваний у родителей). Мальчики болеют чаще девочек.
Наиболее частым проявлением поллиноза у детей является алллергический ринит, аллергический конъюнктивит и их сочетание (риноконъюнктивальный синдром). Аллергический ринит, связанный с пыльцой растений, характеризуется частым чиханием, обильными (обычно серозно-слизистыми) выделениями из носа, зудом и заложенностью носа. Данные симптомы могут быть различной степени выраженности [1, 2].
Аллергический конъюнктивит пыльцевой этиологии начинается с появления зуда в области глаз и может сопровождаться жжением. Зуд начинается с внутреннего угла глазной щели и затем распространяется на веки. Одновременно появляется покраснение век с последующим отхождением прозрачного слизистого секрета, возникает слезотечение, светобоязнь, болезненные ощущения в области надбровных дуг. В тяжелых случаях развивается блефороспазм, кератит, эрозии и изъязвления вдоль лимба. Сравнительно редко при поллинозах наблюдается увеит.
Риноконъюнктивальный синдром может сопровождаться повышенной утомляемостью, снижением аппетита, потливостью, плаксивостью, нарушением сна.
Бронхиальная астма, как изолированное проявление пыльцевой аллергии, у детей встречается редко. Бронхиальная астма у детей, как правило, сочетается с риноконъюнктивальным синдромом, иногда с кожными проявлениями аллергии. В этом случае основные клинические симптомы пыльцевой бронхиальной астмы проявляются приступами удушья, затрудненным свистящим дыханием, чувством стеснения в груди и кашлем.
Кожные проявления пыльцевой аллергии встречаются в виде крапивницы и отека Квинке и характеризуются появлением разной величины волдырных элементов бледно-розового или белого цвета. Количество этих элементов могут быть различным, иногда они носят сливной характер. Элементы крапивницы окружены венчиком гиперемированной кожи и сопровождаются зудом или жжением кожи. Одной из форм крапивницы является отек подкожной клетчатки и слизистых оболочек с локализацией процесса в области век, губ, щек, лба и на других участках туловища.
Контактный аллергический дерматит — редкое проявление поллиноза. Он может возникнуть на открытых участках кожных покровов при контакте с листьями или стеблем растений и проявляется гиперемией кожи с последующими везикулезными высыпаниями на пораженных участках. Отмечается зуд кожи в месте контакта с пыльцевым аллергеном.
Сердечно-сосудистые изменения, обусловленные пыльцевой аллергией, характеризуются тахикардией, приглушенными тонами сердца, систолическим шумом на верхушке, повышением артериального давления. Эти изменения носят функциональный характер и не отмечаются вне периода цветения.
Поллиноз в некоторых случаях сопровождается такими симптомами со стороны пищеварительной системы, как тошнота, боли в эпигастральной области, неустойчивый стул. Они возникают вместе с другими проявлениями поллиноза и могут быть связаны с попаданием пыльцевых и/или пищевых аллергенов в желудочно-кишечный тракт.
Изменения нервной системы носят функциональный характер и характеризуются появлением в период цветения у детей головных болей, слабости, нарушения сна, повышения температуры. Указанные симптомы наблюдаются при тяжелом течении поллиноза при массивной концентрации пыльцы в воздухе.
Диагностика поллиноза включает три этапа. Прежде всего (1-й этап) необходимо предположить поллиноз. На 2-м этапе подтвердить его и определить причинно-значимый пыльцевой аллерген, вызывающий обострение болезни. На 3-м этапе — оценивают степень тяжести заболевания и определяют тактику краткосрочной и долгосрочной терапии.
Второй этап — специфическая диагностика, целью которой является определение причинно-значимых пыльцевых аллергенов, вызывающих обострение заболевания. Для этого используют: кожные тесты, выявление специфических IgE-антител к пыльцевым аллергенам в сыворотке крови, провокационные тесты.
Для специфической диагностики поллиноза используют следующие пыльцевые аллергены.
- Пыльца деревьев: ольха, береза, лещина, дуб, тополь, сосна, клен, ива, ясень, осина, каштан, платан, липа, бук, кипарис, кедр, лавр, сирень, боярышник, бузина.
- Пыльца злаковых трав: тимофеевка, ежа, овсяница, костер, мятлик, рожь посевная, райграс, кукуруза, лисохвост, ковыль, метлица, пшеница, ячмень, овес.
- Пыльца сорных трав: одуванчик, подорожник, полынь, амброзия, крапива.
- Пыльца цветов: хризантема, гладиолус, лилия, роза, маргаритка, гвоздика, ноготки, георгин, нарцисс, герань, тюльпан.
- Пыльца фруктовых деревьев: яблоня, груша, вишня, слива, абрикос, персик, маслины, смоковница.
- Пыльца культивируемых растений: подсолнечник, хлопчатник, хмель, свекла, щавель, клевер.
Важным этапом специфической диагностики при поллинозе является постановка кожных проб с пыльцевыми аллергенами. Кожные пробы проводят вне сезона цветения растений и в период ремиссии других сопутствующих поллинозу аллергических заболеваний, а также при отсутствии интеркуррентных острых заболеваний и обострения хронических воспалительных заболеваний. При кожном тестировании нельзя применять антигистаминные и кортикостероидные препараты.
Наиболее часто у детей используют скарификационные кожные и перкутанные (prick-тест) пробы.
Провокационные тесты с пыльцевыми аллергенами проводятся у детей крайне редко.
Следует проводить дифференциальную диагностику с острыми респираторными вирусными инфекциями, острым бактериальным конъюктивитом, фотодерматозами. Редкие проявления поллиноза могут быть дифференцированы на основе сопоставления данных анамнеза, результатов клинического и аллергологического обследования.
Общие принципы терапии
Современный подход к лечению поллиноза предполагает выделение трех направлений: терапию острого периода, проведение противорецидивного лечения с помощью фармакологических средств, аллергенспецифическую иммунотерапию.
Терапия острого периода поллиноза у детей включают мероприятия, направленные на устранение или уменьшение контакта с причинно-значимыми пыльцевыми аллергенами. Это достигается путем ограничения прогулок в утреннее и дневное время суток (когда наблюдается максимальная концентрация пыльцы в воздухе), уменьшения концентрации пыльцы в жилых помещениях (закрытие окон, кондиционирование воздуха), уменьшения выездов за город, в лес, парки, на дачи и т. д.
После купирования острых проявлений аллергического ринита в качестве противорецидивного лечения на период цветения причинно-значимых растений назначают пероральные блокаторы Н1-гистаминовых рецепторов в связи с их противовоспалительной и противоаллергической активностью, связанной с комплексным механизмом действия и влиянием на разнообразные медиаторы и этапы аллергического каскада. Длительность курсового лечения колеблется от 1 до 3 месяцев.
Антигистаминные препараты блокируют Н1-гистаминовые рецепторы и препятствуют дальнейшему развитию аллергической реакции. Наиболее часто используются антигистаминные препараты нового поколения [3, 4]. Особое место среди этих средств занимает Кестин (эбастин), эффективность которого доказана во многих клинических исследованиях.
Эбастин — блокатор гистаминовых Н1-рецепторов длительного действия. Препарат начинает действовать через 1 час и сохраняет свою активность на протяжении 48 часов. Одной из особенностью данного препарата является отсутствие выраженного антихолинергического и седативного эффекта. Повышение дозы эбастина не влияет на интервал QT при электрокардиографическом исследовании. После приема внутрь препарат быстро абсорбируется из желудочно-кишечного тракта и полностью биотрансформируется в печени с образованием активного метаболита карэбастина. После однократного приема эбастина в дозе 10 мг максимальная концентрация карэбастина в крови достигается через 2,6–4,0 часа и составляет 80–100 нг/мл. Период выведения карэбастина составляет от 15 до 19 часов, причем 66% активного вещества выводится с мочой в виде конъюгатов. Препарат не проникает через гематоэнцефалический барьер.
Не следует назначать препарат одновременно с кетоконазолом и эритромицином. Возможно сочетание эбастина с такими препаратами, как теофиллин, непрямые антикоагулянты, этанол, диазепам.
Препарат Кестин выпускается в таблетках, имеющих две дозировки — 10 мг и 20 мг. Детям в возрасте от 6 до 12 лет назначают 5 мг в сутки однократно, детям 12–15 лет — 10 мг в сутки однократно. В дозе 10–20 мг в сутки препарат рекомендован детям старше 15 лет и взрослым.
Изучение терапевтической эффективности эбастина в дозе 20 мг в сутки у 11 детей с сезонным аллергическим ринитом показало положительное влияние на симптомы заболевания. У 81,8% больных (возраст от 15 до 17 лет) клинический эффект наблюдался в виде уменьшения ринореи, зуда в полости носа, чихания и заложенности носа. Длительность приема препарата составляла 4 недели и пришлась на период цветения деревьев. Аллергических или других побочных реакций на прием препарата не отмечено. Применение эбастина у детей старше 15 лет в дозе 20 мг в сутки способствует уменьшению и купированию симптомов аллергического ринита и аллергического конъюктивита. При достижении ремиссии заболевания следует продолжить прием на протяжении периода цветения причинно-значимыми аллергенами. Продолжительность курсового лечения составляет от 2–3 недель до 2–3 месяцев.
Таким образом, на современном этапе эбастин находит широкое применение в клинической аллергологии, педиатрии. Он с успехом применяется в качестве симптоматического и противорецидивного средства для лечения сезонного (пыльцевого) аллергического ринита и аллергического конъюктивита. Все дозировки препарата (10 и 20 мг) высокоэффективны и безопасны. Безусловно, успех лечения зависит от правильного выбора лекарственного препарата, выполнения комплекса терапевтических мероприятий и проведения аллергенспецифической иммунотерапии.
Аллергенспецифическая иммунотерапия наиболее эффективна при поллинозах у детей. Ее проводят пыльцевыми аллергенами, значимость которых подтверждена аллергологическим обследованием. Она благоприятно влияет на течение поллиноза и является перспективным и современным методом терапии аллергических заболеваний, связанных с пыльцевой аллергией.
Литература
В. А. Ревякина, доктор медицинских наук, профессор
Читайте также:

