Чем мазать кожу при скарлатине сходит пластами
Обновлено: 22.04.2024
Рисунок 1. Экстрабуккальная скарлатина, лимфангиит В современных условиях наряду с новыми болезнями (ВИЧ-инфекция, лайм-боррелиоз, геморрагические лихорадки) сохраняют свою актуальность и давно известные, в частности скарлатина,
Скарлатина отличается от других форм тем, что вызывается только токсигенными штаммами стрептококка при отсутствии антитоксического иммунитета и характеризуется симптомокомплексом, обусловленным эритрогенным токсином Дика. В разные времена скарлатину считали то тяжелой, то легкой болезнью с благоприятным исходом.
В 80-90-х годах в ряде стран (в Англии, США, Швеции и др.) был отмечен подъем заболеваемости различными формами стрептококковой инфекции, в частности утяжеление течения скарлатины.
Традиционно скарлатина считается детской болезнью. По данным A. R. Каtz, D. M. Morens, 80% случаев скарлатины приходятся на возраст от 4 до 8 лет. Полагают, что лица старше 10 лет имеют высокий уровень защитных антител, образовавшихся вследствие субклинической иммунизации. Известные на сегодня работы, посвященные скарлатине, относятся к описанию этой болезни у детей.
В течение последних 10 лет под нашим наблюдением в КИБ № 2 находились 442 взрослых больных, из них 284 — мужчины, 158 — женщины. Возрастной состав больных представлен в табл. 1.
Среди пациентов преобладали солдаты срочной службы, студенты, учащиеся. Военнослужащие, лица, проживающие в общежитии, поступали в клинику в первые два дня болезни, остальные — на третий-четвертый день и позже.
В летние месяцы госпитализированных было в 1,5 раза меньше, чем в холодное время года. Диагностика скарлатины на догоспитальном этапе свидетельствовала о слабом знании этой болезни. Диагнозы, с которыми больные направлялись в клинику, приведены в табл. 2.
Кроме того, у 15 из 319 больных, направленных в клинику с диагнозом скарлатина, был диагносцирован псевдотуберкулез.
В стационаре диагноз скарлатины в 95% случаев устанавливался в день поступления на основании типичного симптомокомплекса, включающего признаки интоксикации, развивающиеся с первых часов болезни (повышение температуры, головная боль, тошнота, рвота, слабость), воспаления (тонзиллит или инфицированная рана кожи, регионарный лимфаденит, ангулярный хейлит) и аллергии (сыпь, кожный зуд, эозинофилия). При постановке диагноза учитывались следующие факторы: характерный вид языка, белый дермографизм, изменения периферической крови (нейтрофильный лейкоцитоз), быстрый эффект от пенициллинотерапии.
На основании данных литературы и собственных многолетних наблюдений мы сделали вывод, что надежного и доступного лабораторного теста для ранней диагностики скарлатины на нынешний день не существует. Поэтому при постановке диагноза необходимо в первую очередь учитывать клиническую картину болезни. Следует также тщательно проводить дифференциальный диагноз.
Как показал анализ диагнозов, с которыми больные направлялись в клинику, а также наши наблюдения, наибольшую трудность в ряде случаев вызывает дифференциальный диагноз с псевдотуберкулезом. Для исключения последнего мы проводили соответствующие бактериологические и серологические исследования.
В современных условиях скарлатину у детей относят к легким болезням, тяжелые формы заболевания не регистрируются. Между тем скарлатина у взрослых, имеющая ту же клиническую картину, что и у детей, существенно отличается по тяжести течения (табл. 3).
Всем больным в динамике исследовали периферическую кровь. Кроме того, проводились биохимические, бактериологические и серологические исследования в отношении псевдотуберкулеза, а также ЭКГ.
Картина периферической крови у большинства больных характеризовалась нейтрофильным лейкоцитозом; у 34,13% больных содержание лейкоцитов оставалось в пределах нормальных показателей. В случае тяжелого течения регистрировался сдвиг влево до миелоцитов. Увеличение числа эозинофилов наблюдалось обычно на второй неделе болезни (81% больных). У подавляющего большинства пациентов (94,6%) течение болезни было ровным. Осложнения как в острый период, так и в период реконвалесценции выявлялись сравнительно редко (табл. 4).
Преимущественно ровное течение болезни, по нашему мнению, обусловлено своевременным назначением антибактериальной и патогенетической терапии. Все больные с момента установления диагноза получали лечение пенициллином по 3-6 млн/сут. в течение пяти-семи дней. Зарубежные авторы рекомендуют пенициллин и в качестве препарата выбора при лечении больных со стрептококковой инфекцией. При непереносимости пенициллина назначали эритромицин до 2,0 в сутки таким же курсом.
Тяжелая форма болезни была диагностирована у 14 прежде здоровых лиц в возрасте от 18 до 37 лет. Болезнь характеризовалась острейшим течением, гипертермией, многократной рвотой, некротической ангиной, сыпью с геморрагическим компонентом.
Больные поступали на второй-третий день болезни с признаками инфекционно-токсического шока (либо ИТШ развивался в течение ближайших суток): в местах локализации сыпи кожа становилась цианотичной, на этом фоне появлялись множественные геморрагические элементы. Конечности становились холодными, температура снижалась до нормальной, быстро падало артериальное давление до 60/40–50/20 мм рт. ст., пульс становился нитевидным, мочеиспускание прекращалось.
С развитием ИТШ лечение осуществлялось в условиях реанимационного отделения.
В одном случае мы наблюдали септическую форму болезни с летальным исходом.
В 8 случаях (0,6%) отмечалась экстратонзиллярная форма скарлатины. По данным В. Д. Цизерлинга (1993), в 97% случаев скарлатины наблюдается первичная локализация возбудителя в ротоглотке, в 2% случаев — на коже, в 1% — в легких.
У военнослужащих, возраст которых колебался от 18 до 20 лет, входными воротами возбудителя являлись раны на руках. Эта форма болезни отличалась от классической отсутствием тонзиллита и сгущением сыпи в области входных ворот.
На основании вышеизложенного можно сделать следующие выводы:
- скарлатина у взрослых чаще всего имеет среднетяжелое течение;
- антибиотиком выбора при лечении скарлатины по-прежнему является пенициллин;
- диагностика заболевания основывается главным образом на клинических проявлениях скарлатины и дополняется некоторыми лабораторными данными (картиной периферической крови — небольшое снижение гемоглобина, лейкоцитоз с нейтрофильным сдвигом, эозинофилия, ускорение СОЭ);
- при своевременном лечении скарлатины осложнения нетяжелые и бывают редко.
Больной Г. 20 лет, военнослужащий строительного батальона. Заболел остро 17.01.92: озноб, головная боль, подъем температуры до 40°С, тошнота. Госпитализирован на второй день болезни с подозрением на менингит. При поступлении жаловался на сильную головную боль, головокружение, слабость, тошноту. Температура 39,1°С. На коже выявлена типичная для скарлатины зудящая сыпь. У основания большого пальца правой кисти — инфицированная рана, регионарный лимфаденит и лимфангиит (рис. 1).
В области раны четко выраженное сгущение сыпи. Диагностирована экстратонзиллярная (экстрабуккальная) форма скарлатины. На фоне лечения пенициллином (3 млн/сут.) через сутки температура нормализовалась, исчезли симптомы интоксикации.
На четвертый день госпитализации на фоне угасающей сыпи наблюдались снижение остроты зрения, туман перед глазами, двоение, тошнота. На следующий день развились птоз век, мидриаз, нарушение конвергенции, осиплость, косоглазие, парез небной занавески, одышка (24’), сухость во рту, легкий парез n. facialis справа.
С учетом наличия раны на кисти и участия в земляных работах мы диагностировали раневой ботулизм (факт употребления консервированных продуктов больной отрицал).
В дальнейшем лечение проводилось в специализированном отделении. Диагноз подтвержден. Исход благоприятный.
Больная С. 37 лет имела контакт с больным ребенком, диагноз которого дифференцировался между краснухой и скарлатиной. Заболела 01.09.95 остро, болезнь началась с подъема температуры до 39°С, боли в горле, сильной головной боли, многократной рвоты. К концу первого дня болезни появилась сыпь. Врачом поликлиники диагностирована краснуха. Принимала аналгин, панадол, супрастин. Состояние не улучшалось. На третий день болезни госпитализирована с диагнозом: краснуха, тяжелое течение.
Ан. крови 05.09 (5-й день болезни): Hb — 67 г/л, эр. — 2,1, тром. — 52,0, лейк. — 21,4, миелоциты — 2%, метамиелоциты — 7%, п/я — 52%, с/я — 25%, э-о, лим. — 9, м. — 4, СОЭ — 50 мм/ч, общ. белок — 42,3, мочевина — 33,9, креатинин — 0,417, билирубин своб.— 22,5, связ. — 58,5.
В дальнейшем нарастали явления ДВС-синдрома, на седьмой день болезни пациентка умерла.
При патологоанатомическом исследовании выявлены язвенно-некротический тонзиллит, язвенно-некротический фарингит, флегмонозный парафарингит, сепсис (бактериологическое исследование — выделен стрептококк), обильная мелкая геморрагическая сыпь на коже, склонная к слиянию, больше в низу живота, в паховых областях, подмышечных впадинах, набухание головного мозга, некротическая геморрагическая пневмония в нижних долях обоих легких. Смерть больной наступила от комплекса осложнений вследствие септической скарлатины.
Представляет интерес случай комбинации экстратонзиллярной скарлатины и раневого ботулизма.
Лимфатические узлы в норме имеют овальную форму, малый диаметр (несколько мм), внешнюю капсулу из соединительной ткани. Располагаются в разных частях тела группами. В зонах паха, шеи, подмышек узлы находятся неглубоко под кожей. Обычно к возрасту 1 года родители могут прощупать их и оценить размеры, плотность.
Общие сведения
Органы лимфатической системы выполняют защитную роль в организме человека. Они служат барьером на пути вирусов, бактерий, а также отфильтровывают вредные вещества. Всего в организме взрослого человека присутствует более 450 лимфоузлов, а их максимальное количество формируется к 10-ти годам.
Как правильно оценить размеры лимфоузлов?
Родители должны аккуратно прощупать узлы. Иногда увеличение настолько сильное, что это заметно внешне. Также при воспалительных процессах в лимфоузлах (лимфадените) дети ощущают боль, поэтому самостоятельно указывают на проблемный участок. Прощупывать лимфоузлы не рекомендуется более двух раз в день, чтобы не спровоцировать ухудшение состояния.
Показатели нормы лимфатических узлов:
- диаметр примерно до 5 мм;
- мягкая консистенция;
- единичное расположение, то есть отсутствие соединения между собой либо с кожей;
- отсутствие боли при пальпации (прощупывании);
- подвижность.
Причины увеличения и основные группы лимфоузлов
Онкологическая настороженность
Лимфоузлы часто увеличиваются вследствие лимфогранулематоза (лимфома Ходжкина) либо лимфосаркомы (неходжкинская лимфома). Это злокачественные процессы, которые проявляются повышенной плотностью, безболезненностью и большим диаметром лимфоузлов при отсутствии других причин их деформации. Лимфатические узлы увеличиваются группами, несимметрично (например, с одной стороны шеи). На начальной стадии процесса сохраняется их подвижность, раздельное расположение. Если онкологический процесс продолжается без лечения, лимфоузлы могут спаиваться, редко возникает умеренная болезненность. Источник:
Н.В. Нагорная, Е.В. Вильчевская, А.П. Луачак, Е.Н. Марченко, Е.В. Бордюгова, А.П. Коваль
Болезнь Ходжкина (лимфогранулематоз) у детей
// Здоровье ребенка, 2013, №1 (44), с.13-15
Симптомы, при которых обязательна консультация врача – это увеличение лимфатических узлов:
- более 7 дней;
- более 1 группы;
- сопровождаемое повышенной температурой тела;
- у ребенка до года;
- прогрессирующее со временем;
- с изменением местных кожных покровов.
Методы диагностики
После осмотра и сбора жалоб и анамнеза специалист направляет ребенка на общее обследование. Оно включает рентгенографию, анализы крови и мочи. Дополнительно могут понадобиться такие исследования:
- серология крови;
- диагностика туберкулеза;
- биопсия лимфоузла с последующим цитологическим исследованием в лаборатории;
- УЗИ.
Иногда детям в рамках диагностики назначают прием антибактериальных препаратов. По их эффективности подтверждают либо опровергают бактериальную природу недуга.
Методы лечения
Увеличенные лимфоузлы – это не самостоятельное заболевание, а симптом какого-либо другого. Поэтому терапия в этом случае сводится к устранению первопричины такой реакции. Скорость возвращения узлов к нормальному размеру различается, в зависимости от тяжести и вида основного заболевания.
Если ребенок болеет очень часто, то ему рекомендуются иммуномодуляторы для усиления защитных сил организма. Выбор препарата должен осуществлять только врач.
Важно! Увеличенные лимфоузлы нельзя прогревать – это может привести к развитию нагноения и заражению крови! Любое самолечение запрещено – причину и тип терапии определяет специалист.
При увеличении у вашего ребенка лимфоузлов на шее или в любой другой зоне необходимо срочно обратиться к специалисту для диагностики и лечения. Промедление в ряде случаев очень опасно!
Чтобы записаться на прием к педиатру, иммунологу или другому детскому специалисту, позвоните нам.
Источники:
- А.Г. Румянцев, профессор, В.М. Чернов, профессор, В.М. Делягин, профессор. Синдром увеличенных лимфатических узлов как педиатрическая проблема // Практическая медицина, 2007, №5 (24), с.12-15.
- Н.В. Нагорная, Е.В. Вильчевская, А.П. Луачак, Е.Н. Марченко, Е.В. Бордюгова, А.П. Коваль. Болезнь Ходжкина (лимфогранулематоз) у детей // Здоровье ребенка, 2013, №1 (44), с.13-15.
Грек Елена Анатольевна
Clinic
Врач высшей квалификационной категории
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.

Скарлатина — острое инфекционное заболевание, сопровождающееся подъемом температуры тела, ангиной, кожной сыпью и явлениями общей интоксикации. Болезнь распространена повсеместно и чаще всего поражает детей в возрасте от 2 до 7 лет. В большинстве случаев инфекция благополучно проходит, но возможны осложнения на сердце и почки, что может иметь долгосрочные последствия. О характерных симптомах, лечении, профилактике и осложнениях подробно рассказываем в нашем материале.
Что это такое
Скарлатина представляет собой инфекционное заболевание, которое вызывают болезнетворные бактерии — пиогенные стрептококки. Они провоцируют местные воспалительные изменения в миндалинах и области зева. Также данная группа микроорганизмов в ходе жизнедеятельности выделяет в кровь ядовитые вещества (токсины), самым сильным из которых является эритрогенный (скарлатинозный) токсин.
Насколько опасен токсин стрептококков
Токсин приводит к патологическим изменениям во всех органах, в том числе на коже и слизистых оболочках, расширяются мелкие сосуды, что является причиной появления характерной сыпи. Происходит нарушение процессов кератинизации в поверхностном слое кожи (эпидермисе) — кожа сильно шелушится и отслаивается. Токсин также повреждает эритроциты и другие клетки, вызывая лихорадку, слабость и другие симптомы интоксикации.
Еще стрептококки способны вызывать серьезные аллергические и аутоиммунные поражения, обусловленные избыточной реакцией иммунной системы на скарлатинозный токсин. Вследствие этого поражаются сердце и почки, развивается болезнь под названием острая ревматическая лихорадка.
Эпидемиология
Скарлатина на данный момент — редкая болезнь, но встречается повсеместно. Источником инфекции может являться только человек.
Заболевание называют детской инфекцией, наравне с коклюшем, корью, краснухой, свинкой и ветрянкой. Эти инфекции характерны преимущественно для детей дошкольного и младшего школьного возраста, так как в этот период жизни они впервые попадают в большие детские коллективы, где могут встретить больного или скрытого бактерионосителя. Во взрослом периоде болезнь встречается значительно реже.
От инфицирования до первых симптомов проходит в среднем от 2 до 7 дней 4 . Пик заболеваемости отмечается в осенне-зимний период.
Причина заболевания
Непосредственной причиной заболевания является вид бактерий Streptococcus pyogenes группы А, которые также являются возбудителем простой ангины (фарингита), поверхностных инфекций кожи (импетиго), рожистого воспаления и флегмоны. Возбудитель передается преимущественно воздушно-капельным путем от больного или бактерионосителя. Заражение контактным путем через различные предметы маловероятно.
После выздоровления (даже после бессимптомного течения болезни), как правило, формируется стойкий иммунитет. Тем не менее изредка инфекция все-таки может повториться.
Можно ли заболеть скарлатиной повторно?
Можно. Причина повторного заболевания заключается в следующем. В ходе инфекционного процесса вырабатывается 2 типа иммунитета — антитоксический и антимикробный. Первый эффективен против токсинов любых подтипов стрептококков группы А, второй же активен только в отношении конкретного подтипа данного вида бактерий. Этим объясняется повторное заболевание, вызванное новым подтипом возбудителя. У него более легкое течение.
Симптомы скарлатины
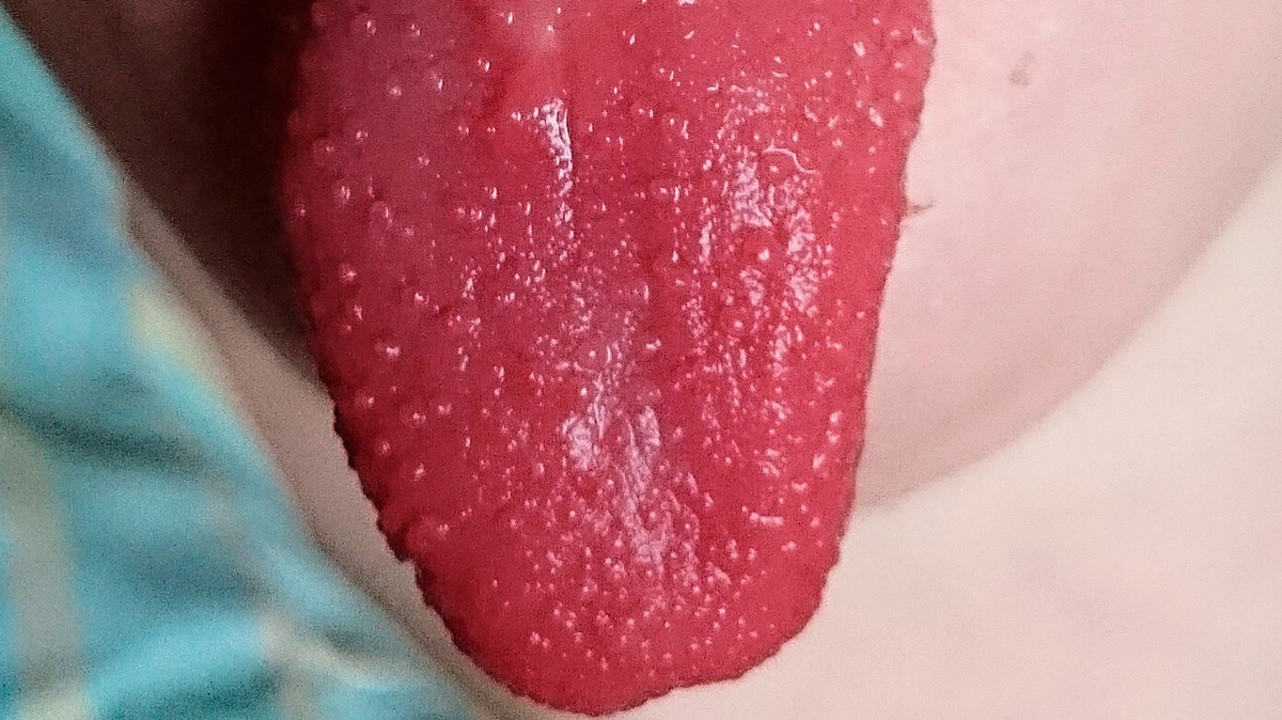
Ярко-красный цвет языка — один из наиболее характерных симптомов скарлатины. Фото: SyntGrisha / Wikipedia(Creative Commons Attribution-Share Alike 4.0 International license)
Скарлатина проявляется характерными симптомами, позволяющими без труда установить диагноз. Выделяются следующие из них:
При обнаружении перечисленных симптомов необходимо исключить контакты с другими людьми и обратиться к врачу. При высокой температуре (под 40°C), выраженной рвоте, судорогах нужно в обязательном порядке вызвать скорую помощь. При выявлении больного скарлатиной вводят карантин. Поэтому нужно предупредить учебную/рабочую организацию о возникшем заболевании.
Классификация и стадии заболевания
В России заболевание принято классифицировать по симптомам, тяжести и характеру течения (см. таблицу ниже).
- Типичная форма — характеризуется стандартным набором симптомов, который встречается чаще всего
- Атипичная форма — резко отличающееся по клинической картине течение. Среди таких форм выделяют: стертую, экстрафарингеальную и усиленную*
- Легкая степень. Характеризуется легкой симптоматикой: температура до 38,5°C, необильная кратковременна ясыпь, длительность до недели и отсутствие осложнений
- Средняя степень. Интоксикация более выраженная, температура достигает 39,5°C, яркая сыпь, симптом Филатова, могут быть признаки поражения печени, выздоровление через 2–3 недели, нередки осложнения
- Тяжелая степень. Резко выраженная интоксикация, температуры выше 39,5°C, яркая распространенная сыпь, тяжелый фарингит, симптом Филатова, признаки поражения печени, течение до 4 недель, протекает с осложнениями
*Атипичные формы встречаются относительно редко. При стертом варианте симптомы выражены очень слабо, сыпь может вообще отсутствовать, заболевание быстро регрессирует в течение нескольких дней.
Усиленные (или аггравированные) формы характеризуются тяжелейшим течением с развитием кровотечений, токсического шока и являются наиболее тяжелыми вариантами заболевания.
Особенности заболевания у взрослых
У взрослых инфекция протекает, как правило, более тяжело — с сильной лихорадкой и судорожными явлениями. Сложности вызывает также постановка диагноза: обычно врач не ожидает увидеть скарлатину у взрослого человека.
Скарлатина у детей раннего возраста
У детей до года инфекция встречается реже. Довольно часто болезнь осложняется пневмонией, бронхитом, отитом и другими патологиями, увеличивающими объем лечения.
Скарлатина у беременных
Скарлатина при беременности может стать причиной выкидышей, а также тяжелых стрептококковых послеродовых инфекций у матери, которые плохо поддаются лечению. Основная сложность связана с тем, что в период беременности использование антибактериальных препаратов ограничено.
Стадийность
Инфекция протекает с определенными закономерностями. Так, говорят о четырех основных периодах или стадиях заболевания:
Осложнения скарлатины
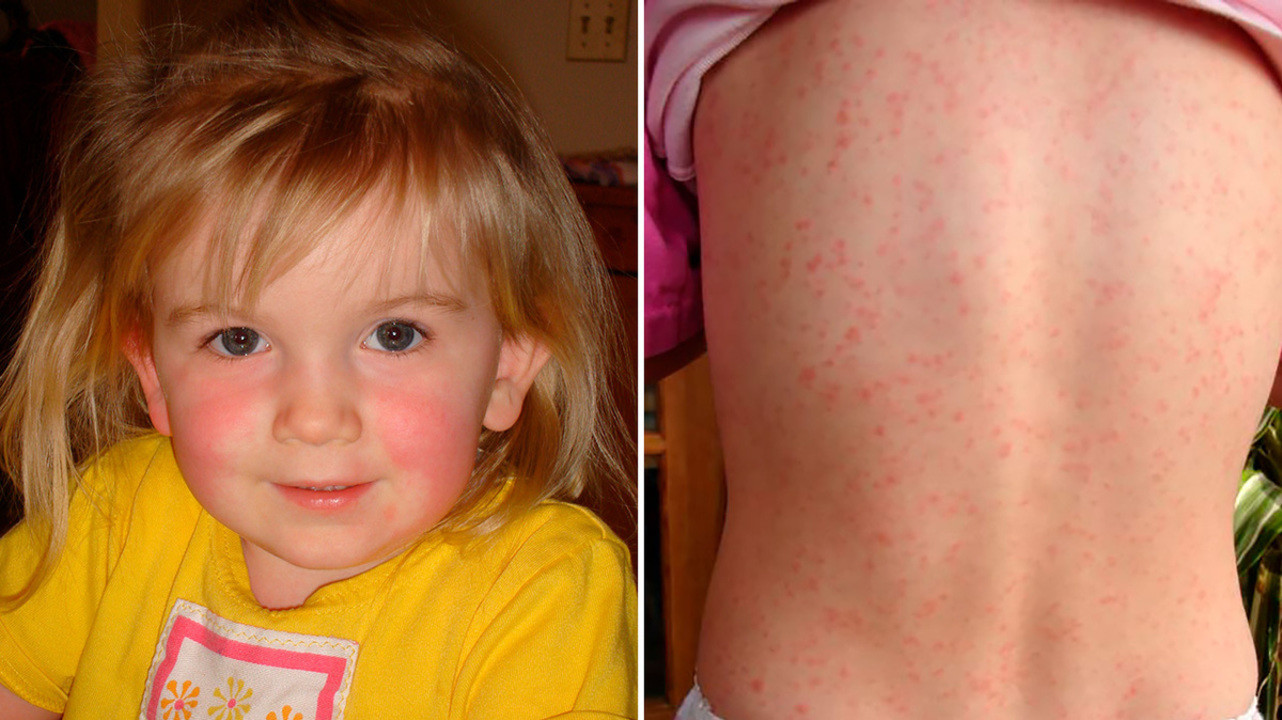
Симптом Филатова (слева) и характерная сыпь на теле - признаки скарлатины. Фото: Estreya at English Wikipedia(Creative Commons Attribution 2.5 Generic license)
Осложненное течение инфекции может быть обусловлено токсическими, септическими и аллергическими осложнениями. Причем первые два типа чаще относят к ранним осложнениям, в то время как аллергические в основном расценивают как поздние.
Для токсической формы характерна крайняя степень проявлений интоксикационного синдрома:
- повышение температуры свыше 40°C;
- многократная рвота;
- судороги;
- нарушения сознания;
- яркая обильная сыпь с подкожными кровоизлияниями;
- ЭКГ-признаки токсического миокардита;
- снижение артериального давления;
- (в некоторых случаях) летальный исход от токсического шока.
Септическую форму отличает чрезмерно выраженный воспалительный процесс гнойно-некротического характера:
- миндалины, дужки и основание язычка воспалены;
- воспаление в лимфатических узлах (что может привести к некрозу окружающих их тканей);
- бронхит;
- пневмония;
- отит;
- паратонзиллярный абсцесс (локальное скопление гноя в области миндалин);
- (при отсутствии своевременного лечения) сепсис и летальный исход.
Важно! Токсическая и септическая формы скарлатины, как правило, развиваются в условиях отсутствия или некорректности лечения. Ранняя грамотная антибиотикотерапия минимизирует риск подобного рода осложнений.
К осложнениям аллергической формы относят:
- миокардит;
- постстрептококковый гломерулонефрит;
- острую ревматическую лихорадку;
- ряд других патологий.
Причины этих осложнений до сих пор являются предметом дискуссии. Чаще всего врачи склоняются к аутоиммунным нарушениям, которые вызваны одним из компонентов клеточной стенки стрептококка. Такие осложнения редко являются причиной летального исхода, но могут привести к долгосрочным последствиям — хроническим поражениям сердца и почек.
Диагностика скарлатины
При установлении диагноза врачи руководствуются типичными симптомами заболевания и рядом клинико-лабораторных методов:
- Клинический анализ крови. Характерно появление неспецифических признаков воспаления: повышение количества лейкоцитов, увеличение скорости оседания эритроцитов (СОЭ).
- Посев мазков из ротоглотки. Материал, собранный с поверхности зева, засевают на специальные бактериологические среды. После культивации изучают свойства выросших на средах колоний и идентифицируют возбудителя.
- Экспресс-методы диагностики. Они основаны на поиске фрагментов микроорганизма в собранном с поверхности зева материале с помощью специальных реактивов.
- Анализ крови на наличие специфических антител к стрептококку, выработанных организмом. Исследование доказывает присутствие возбудителя в организме.
Инструментальные методы исследования при скарлатине
Как правило, изучения симптомов и лабораторных исследований более чем достаточно для постановки диагноза. При тяжелых вариантах болезни с поражениями сердца и почек врачи могут прибегнуть к инструментальным методам их исследования: ЭКГ, УЗИ.
Лечение скарлатины

Чаще всего врач оставляет пациента дома, прописав ему курс антибиотиков, противовоспалительных средств для снижения температуры и витаминов. Фото: ccaetano / Depositphotos
В зависимости от степени тяжести лечение проводят амбулаторно или в условиях стационара. Показаниями к госпитализации являются:
- средне-тяжелые формы инфекции;
- безуспешность амбулаторного лечения;
- нарушения иммунитета;
- врожденные пороки развития сердца и сосудов;
- наличие в семье других детей, не болевших скарлатиной.
Важно! Ни в коем случае не рекомендуется заниматься самолечением. Только врач-педиатр должен определять, в каких условиях следует проводить лечение и какие препараты нужно назначить.
Если врач посчитал, что можно ограничиться домашним лечением, не следует забывать, что ребенку нужно обеспечить покой, обильное питье, качественное полноценное питание, обеспечивающее потребности организма в витаминах и микроэлементах.
Медикаментозное лечение
Включает использование различных групп препаратов:
- Антибактериальные препараты из пенициллинового ряда, макролидов, цефалоспоринов. Применяются с целью устранить возбудителя — причину заболевания. Имеют первостепенное значение в медикаментозной терапии.
- Нестероидные противовоспалительные средства: парацетамол, ибупрофен и другие. Их используют как средства для понижения температуры (при 38°C и выше).
- Местные антисептики в виде аэрозолей. Используют как антимикробные и противовоспалительные средства для орошения зева.
- Антигистаминные препараты и электролитные растворы для инфузий. Применяют в качестве средств для снижения интоксикации организма.
Прогноз и профилактика
Прогноз в абсолютном большинстве случаев благоприятный. Чаще всего ранних осложнений с успехом удается избежать благодаря своевременной антибактериальной терапии.
Основными направлениями профилактики являются:
- изоляция больного от коллектива;
- карантинные меры;
- уменьшение скученности и численности коллектива;
- качественный дезинфекционный режим.
Профилактика инфекции представляет некоторые трудности. Это связано с тем, что возбудитель очень заразен и передается воздушно-капельным путем. И на рынке пока нет вакцины от скарлатины.
Заключение
Скарлатина — это стрептококковая инфекция, чаще всего встречающаяся у детей дошкольного возраста. Проявляется очень характерными симптомами: сыпью, ангиной, повышенной температурой тела и другими. Заболевание может осложняться пневмонией, бронхитом, синуситом, а при определенных обстоятельствах — также кардитом и гломерулонефритом, которые нередко имеют долгосрочные последствия.
Однако в большинстве случаев болезнь протекает без осложнений, главное — вовремя обратиться к педиатру и своевременно начать лечение. Это минимизирует риск осложнений и, таким образом, резко улучшит прогноз.

Скарлатина является инфекционным заболеванием, которое отличается острым развитием. Возбудителем болезни считается патологический микроорганизм из семейства стрептококков, который выделяет в организме человека опасные токсины, приводящие к ухудшению здоровья. Скарлатина рассматривается, как детское заболевание, однако её симптомы нередко встречаются и у взрослых.
Ещё недавно подобная болезнь считалась тяжёлой патологией, так как оставляла после себя многочисленные осложнения. Однако, сегодня современная медицина позволяет минимизировать риск развития подобных побочных явлений у взрослых. Следует отметить, что на развитие и течение скарлатины влияет своевременность обращения больного за медицинской помощью – чем раньше начнёт проводиться адекватное лечение, тем меньше вероятность развития серьёзных осложнений.
Причины возникновения скарлатины
Инфекция проникает в организм с помощью воздушно-капельного способа. Очень часто заражение взрослого человека происходит в результате контакта с больным ребёнком, являющимся носителем стрептококка. Нередко инфицирование возникает при использовании различных бытовых предметов, к которым имел доступ больной человек.
Современная медицина отмечает такие формы скарлатины, как экстрабуккальная, токсико-септическая и стёртая. Во взрослом возрасте чаще наблюдаются токсико-септические и стёртые формы заболевания. Стёртая скарлатина сопровождается бледной сыпью и некоторыми катаральными изменениями в ротоглотке. Такие симптомы, как правило, выражаются слабо и быстро проходят, поэтому человек может их даже не заметить.
Токсико-септическая форма болезни встречается исключительно у взрослых, сопровождаясь такими опасными симптомами, как геморрагия, гипертермия, понижение артериального давления, замедление кровообращения в конечностях, глухие сердечные тоны и слабый пульс. Этот вид скарлатины нередко провоцирует множество серьёзных осложнений: некротическую ангину, поражение почек, суставов и сердца, отиты и многое другое.
Симптомы скарлатины
Симптомы заболевания, имеющие специфический характер, как правило, не вызывают серьёзных осложнений. К таким симптомам относятся:
- покраснение слизистой горла, которое распространяется по всему телу и дополняется сыпью;
- интоксикация организма, вызывающая головные боли, тошноту и рвоту;
- боли при глотании;
- распухание лимфатических узлов;
- высокая температура, слабость и вялость;
- образование на миндалинах гнойных очагов или белесоватого налёта;
- ярко-красная сыпь в подмышечной и паховой области, а также на сгибах локтей и коленей;
- образование пузырьков с прозрачной жидкостью;
- кожный зуд.
Отличительным симптомом заболевания является болезненность тех частей тела, на которых отсутствует сыпь. Носогубный треугольник выделяется сильной бледностью и появляется ломкость стенок сосудов, что провоцирует лёгкие подкожные кровоизлияния. Следует отметить, что при развитии заболевания сыпь появляется уже с первого дня болезни и держится не более четырёх суток. В целом, заболевание продолжается около 10 дней, после чего кожа начинает бледнеть и шелушиться.
Лечение скарлатины
Лёгкая форма заболевания не требует стационарного лечения. Пациенту назначается постельный режим минимум на неделю, обеспечивается непрерывное поступление свежего воздуха и полный покой. При болезненном глотании больному рекомендована щадящая диета, исключающая раздражающую пищу. На время болезни следует убрать из рациона пряности, приправы, острые соусы, чересчур солёные и жирные блюда, а также твёрдую пищу и шоколад.
Основным средством при лечении скарлатины является пенициллин, дополнительными препаратами часто выступают макролиды и цефалоспорины. Санацию воспалительного очага проводят с помощью настоев лекарственных растений или раствора фурацилина. Тяжёлая форма интоксикации требует вливания растворов глюкозы или гемодеза, а сбои кардиологического характера корректируются соответствующими медикаментозными средствами.
Профилактика скарлатины
Основным методом профилактики заболевания является своевременное выявление больных скарлатиной людей, которые часто бывают бессимптомными носителями болезни. Выписку госпитализированных пациентов необходимо проводить не раньше десятого дня после появления специфических симптомов скарлатины. В рабочий коллектив такие пациенты могут вернуться только через 21 день с момента обнаружения признаков заражения.
Читайте также:

