Через сколько после заражения вич может появиться кандидоз
Обновлено: 18.04.2024
Коварство ВИЧ и последствий инфицирования им – это не более чем беспечность самих людей. Да, действительно, ВИЧ-инфекция является серьезным заболеванием. На сегодняшний день против нее нет вакцины и она неизлечима полностью. Но при своевременной диагностике и последующей ВААРТ (высокоактивная антиретровирусная терапия), продолжительность жизни ВИЧ-положительных пациентов ничем не отличается от среднестатистических показателей. Принимаемые на протяжении всей жизни препараты, тормозят развитие ВИЧ-инфекции и люди доживают до глубокой старости – 70 – 80 лет. Соблюдая рекомендации специалистов, они ведут обычный образ жизни – работают, вступают в брак, путешествуют и даже имеют здоровых детей. Главное – вовремя распознать первые признаки заболевания и обратиться за помощью.
Первые признаки ВИЧ-инфекции
Самолечение – плохая привычка. При недомогании мы сами себе ставим диагноз, назначаем лекарства, тем самым игнорируя симптомы на ранних сроках ВИЧ-инфекции. А в это время вирус уже активно атакует клетки нашей иммунной системы и разрушает ее. На прогрессирование процесса указывают следующие признаки.
- Увеличение лимфатических узлов – на шее, в паху, в области подмышек.
- Кандидоз (молочница), в том числе и в полости рта.
- Ночная потливость.
- Длительная диарея.
- Беспричинная тошнота и рвота.
- Резкое снижение массы тела.
- Лихорадка.
- Кожные высыпания.
Очень часто первые симптомы ВИЧ-инфекции напоминают ОРВИ и грипп. Пациента лихорадит, он испытывает мышечные и головные боли. У него ломит суставы, воспаляется слизистая рта и глотки. Но в скором времени все неприятные симптомы самостоятельно проходят и наступает следующая стадия ВИЧ-инфекции, когда заболевание ничем себя не выдает.
Стадии ВИЧ-инфекции
ВИЧ – это вирус иммунодефицита человека. Проникая в организм, он поражает клетки иммунной системы, что вызывает развитие ВИЧ-инфекции – медленно прогрессирующее заболевание. Без адекватного лечения оно переходит в СПИД – синдром приобретенного иммунного дефицита. Четкое разграничение этих понятий, помогает понять, что происходит с организмом человека на каждой из стадий заболевания.
Развитие заболевания: от инфицирования до СПИД
Вирус иммунодефицита человека относят к семейству ретровирусов. По своей сути это вирион – частица, состоящая из оболочки и белково-нуклеинового комплекса. Вне клетки-хозяина она не проявляет никаких признаков биологической активности. Но как только вирион ВИЧ присоединяется к живой клетке иммунитета (Т-лимфоциту), он сливается с ней и передает ей свою генетическую информацию. Инфицированная таким образом клетка иммунитета не способна выполнять свои функции и является благоприятной средой для репликации вирионов – ВИЧ начинает создавать собственные копии. Новые вирусные частицы отпочковываются, попадают в кровяное русло и находят для себя новую клетку-хозяина. Старая клетка-носитель вируса погибает, а под прицел попадают новые Т-лимфоциты. И так до бесконечности! Пока иммунная система не будет полностью разрушена. За это время организм человека проходит все стадии развития заболевания.
- ВИЧ попадает в организм – инфицирование вирусом.
- Вирионы начинают атаковать Т-лимфоциты – инкубационный период.
- Количество реплицируемых вирионов резко возрастает – острая фаза.
- Скорость размножения ВИЧ уравновешена иммунным ответом организма – латентная стадия, на которой симптомы отсутствуют.
- Количество репликаций растет, а количество здоровых Т-лимфоцитов неуклонно снижается – иммунная система не выполняет своих функций и развивается СПИД.
Таким образом, инфицирование и ВИЧ-инфекция не смертельны для человека. Проведение антиретровирусной терапии (ВААРТ) позволяет подавлять активность вируса, сдерживая прогрессирование заболевание. По сути, пациент постоянно пребывает в латентной стадии и ведет привычный образ жизни.
Сколько живут с ВИЧ?
В данном случае все зависит от трех важных факторов – сроки постановки диагноза, проводимое лечение и общее состояние здоровья пациента. В статистике ВИЧ-инфекции и СПИД приводятся следующие цифры.
- Своевременная постановка диагноза и последующая ВААРТ – продолжительность жизни составляет 20-50 лет.
- Выявление ВИЧ-инфекции на поздних стадиях и последующая ВААРТ – 10-40 лет.
- Не выявленная инфекция без лечения – 9-11 лет.
- СПИД без лечения – 6-9 месяцев.
Не менее важным фактором, влияющим на продолжительность жизни ВИЧ-инфицированных пациентов, является общее состояние здоровья и иммунитета. Естественно, люди с крепким иммунитетом, которые не имеют хронических заболеваний и врожденных патологий, будут жить дольше. В то время как, ослабленный организм хуже противостоит вирусу. Поэтому помимо ВААРТ, всем ВИЧ-положительным пациентам рекомендован здоровый образ жизни и правильное питание. Они должны беречь себя от инфекционных и простудных заболеваний. Укреплять иммунитет, заботиться о своем организме и проходить регулярное обследование.
Как проверить свой организм на наличие ВИЧ?
Для этого необходимо узнать свой ВИЧ-статус. Для его определения проводятся косвенные и прямые тесты, позволяющие обнаружить антитела к ВИЧ и собственно сам вирус. Для проведения тестов необходимо сдать кровь на анализ ВИЧ. Сделать это можно анонимно!
Через сколько можно проводить тест, если был риск заражения?
Сдать кровь на анализ можно спустя 2-3 недели после факта возможного заражения. Однако необходимо учесть, что в силу индивидуальных особенностей иммунной системы того или иного человека, результат теста может быть недостоверным, поскольку количество антител к ВИЧ еще будет слишком мало для точной диагностики заболевания.
Через сколько проявляется в крови точно ВИЧ-инфекция?
Для получения достоверного результата теста, необходимо чтобы прошло не менее 3 месяцев с момента инфицирования. В редких случаях появление характерных к ВИЧ антител занимает больше времени – 4-6 месяцев.
Если через 3 месяца результат отрицательный, обязательно ли делать повторный тест?
Если был получен отрицательный результат, но вы уверены в факте инфицирования, то тест лучше повторить через 6 месяцев.
Что делать, если тест на ВИЧ дал положительный результат?
- Во-первых, не паниковать.
- Во-вторых, обратиться за помощью к специалистам.
- В-третьих, проходить ВААРТ.
- В-четвертых, беречь иммунитет и соблюдать все рекомендации лечащего врача.
Важно понимать! Обнаружение ВИЧ-инфекции – это не конец жизни. Это ее принципиально новый этап, на котором необходимо пересмотреть свой привычный образ жизни и приложить все усилия к тому, чтобы сдерживать прогрессирование заболевания.
Кандиды, дрожжеподобные грибки рода Candida, относятся к условно-патогенным микроорганизмам.
Это означает, что они, в норме присутствуя на слизистых оболочках пищеварительного тракта, во влагалище, в полостях носа и рта, способны вызывать инфекционное заболевание только при определенных условиях.
В крови, ликворе и других стерильных жидкостях организма грибы в норме отсутствуют.
Основными человеческими паразитами являются 5 видов грибов – C. albicans (Candida albicans), и nonalbicans – C. glabrata, C. tropicalis, C. krusei, С. parapsilosis.
C. nonalbicans плохо распознаются методом световой микроскопии.
Некоторые из них отличаются повышенной устойчивостью к стандартным противогрибковым препаратам – флуконазолу, итраконазолу.
Заселение организма грибками может проходить в момент рождения, при контакте с носителем, в том числе половым путем.
Способствует развитию кандидозной инфекции (часто называемой молочницей из-за характерного творожистого вида налетов, выделений) ослабление защитных сил организма вследствие:
- изменений гормонального фона при физиологических состояниях, таких как беременность, менструация и пр.;
- механических травм слизистых;
- иммунодефицита, например, при заражении ВИЧ, онкологии, патологиях крови и др.;
- эндокринных нарушений – при гипотиреозе, диабете и т.д.;
- приема лекарственных препаратов – антибиотиков, гормонов, иммунодепрессантов и т.п.;
- прохождения химио- и лучевой терапии;
- заражения половыми инфекциями;
- патологий ЖКТ, урогенитального тракта;
- дефиците витаминов и др.
Чаще всего встречаются кандидоз ротовой полости и вульвовагинит кандидозный.

В общем случае выделяют кандидоз поверхностный и глубокий, острый и рецидивирующий, осложненный и неосложненный.
При глубоком кандидозе грибки могут появляться в крови, а также поражать внутренние органы (системный кандидоз).
На фоне иммунодефицита часто развиваются оба варианта, тогда как при отсутствии иммунных нарушений обычно поражаются только слизистые и кожа.
Зачастую глубокий кандидоз является признаком ВИЧ-инфекции, точнее ранним симптомом СПИДа, что требует проведения соответствующих диагностических мероприятий.
Зачем назначают анализ на антитела к кандиде в крови?
Лабораторная диагностика кандидоза предполагает проведение микроскопического исследования, культурального посева и обнаружение ДНК патогена методом ПЦР.
Однако при глубоком кандидозе установление диагноза сопряжено с определенными трудностями.
Именно в подобных ситуациях дополнительно назначаются серологические тесты, когда в крови выявляются антитела к грибку Кандида.
Антитела, иначе иммуноглобулины, представляют собой вещества белковой природы, которые организм синтезирует в ответ на попадание в него чужеродных и/или опасных компонентов.
В таких чужеродных компонентах имеются молекулы, антигены, именно с которыми специфично связываются антитела.
Грибы рода Candida отличаются разнообразной антигенной структурой: всего у них насчитывается около 80 видов антигенов.
В организме грибки индуцируют образование иммуноглобулинов: антикандидозных антител классов IgA, IgM, IgG, IgE.
Однако не у всех людей с кандидозом можно обнаружить этот класс иммуноглобулинов в крови.
При нарушении иммунной системы, при некоторых видах инфекции (урогенитальная локализация чаще дает положительный результат анализа).
Антитела IgA и IgM быстро появляются и при обострении хронического процесса.
Сроки образования в крови IgG варьируются в пределах 2-х – 3-х недель от момента инфицирования.
Количество таких иммуноглобулинов постепенно увеличивается после первичного заражения.
Кроме того, антитела класса IgG к Кандида Альбиканс (Candida Albicans) могут обнаруживаться и у здоровых людей, однако одновременное увеличение IgM указывает на инфекцию.
Антитела IgE обнаруживаются при аллергических реакциях на грибок.
Какой врач назначает кровь на кандиду?
Назначить исследование при подозрении на системное поражение может практически любой специалист: терапевт, инфекционист, гастроэнтеролог, уролог, венеролог-дерматолог, гинеколог и др.

Важно понимать, что данный анализ, особенно в случае поверхностного кандидоза, является только дополнительным методом к основным исследованиям.
Какие иммуноглобулины к кандиде определяются в крови?
При исследовании на кандидоз чаще всего определяются антитела класса IgG к кандида.
Выявление антител к кандидам IgG в крови демонстрирует положительный результат в большинстве случаев системной инфекции.
Специфичность и чувствительность анализа достигают 80%.
Определение IgA в ряде случаев может помочь на раннем этапе диагностики.
Используется с целью отслеживания динамики изменений в крови в ходе терапии, для оценки силы иммунного ответа организма на активацию грибка.
Всегда ли нужно лечить человека, если обнаружен иммуноглобулин G к кандиде в крови?

Положительное значение теста может быть связано и с поверхностной формой кандидоза (антитела появляются, когда молочница развивается, например, во влагалище), и даже с простой колонизацией слизистых на фоне отсутствия инфекции.
Поэтому необходимость терапии в таких случаях определяется выраженностью клинических проявлений.
Вот почему возможна ситуация, когда антитела есть, а в мазках все отрицательно.
Поэтому при последнем варианте, если симптомов нет, то и лечить не надо, если есть проявления, то необходимо искать дальше причину заболевания, не связанную с кандидой.
Почему нет антител класса IgG к кандида в крови при обследовании?
Если результат теста отрицателен, то это позволяет с достаточной уверенностью утверждать отсутствие глубокого поражения.
Однако возможна ситуация, когда у лиц иммунодефицитом, нарушением формирования антител, сепсисом организм бывает настолько ослаблен, что не может образовывать антитела к Candida в количестве, достаточном для анализа.
Серологическое определение антигенов Candida spp. (spp. – speciales, виды) обладает большей информативностью, но, к сожалению, только умеренной чувствительностью при системной инфекции.
Как подготовиться к анализу?
Специальная подготовка к анализу крови на антитела к грибкам Candida не требуется.
Как правило, рекомендуется осуществлять забор крови не ранее, чем через 4 часа после последнего приема пищи.
Также следует воздержаться от курения за полчаса до исследования.
Образец крови берется из вены.
Как проводится исследование на антитела к кандидам?
Целью исследования является подтверждение диагноза в ситуации, когда это не удается сделать иными методами.
Основным лабораторным методом на обнаружение антител к грибку является иммуноферментный (иммунохимический) анализ.
В основе исследования лежит специфичность взаимодействия антигенов и антител.
Очищенный антиген возбудителя фиксируется на специальном носителе.
При нанесении исследуемого образца антиген специфически связывается с определяемым антителом.
Далее образовавшийся комплекс анализируют посредством взаимодействия с бесцветным веществом – хромогеном.

Результатом последнего взаимодействия является образование окрашенного вещества.
Интенсивность окраски образца зависит от количества исследуемого иммуноглобулина.
Кроме того, серологическая диагностика может включать проведение реакций:
- агглютинации – взаимодействия в присутствии электролитов антител с антигенами, адсорбированными на частицах носителя, с образованием осадка;
- преципитации – осаждения растворимых антигенов при взаимодействии с антителами;
- связывания комплемента, когда антитела, вступая в реакцию с антигеном, дополнительно связывают специально добавленный комплемент.
Важно понимать, что эти методы не обладают высокой информативностью.
Так как обнаружение антител может отражать и носительство грибов, и являться следствием перенесённой ранее кандидозной инфекции.
Более эффективны методы:

Более точного результата можно добиться определением антител сразу к нескольким антигенам.
После забора кровь помещают в 5-миллилитровую стерильную пробирку и сразу отправляют в лабораторию.
Важно бережное обращение с образцом во избежание гемолиза (разрушения клеток крови), искажающего результат исследования.
Если пациент принимал какие-либо препараты, в том числе противомикробного действия, это указывается на бланке направления в лабораторию.
Расшифровка анализа на антитела к кандидам
В норме в анализе крови на антитела Кандиды последние отсутствуют.
Интерпретация результатов исследования – прерогатива лечащего врача.
Только он может адекватно оценить эффективность получения и достоверность данных, определить объем необходимых лечебных мероприятий.
Количественный анализ применяется редко.
Универсальным показателем, который используется в иммуноферментных анализах, служит коэффициент позитивности (КП).
Этот коэффициент представляет собой расчетную величину равную отношению оптической плотности образца, прямо пропорциональной количеству антител, к критическому (пороговому) значению.
Поскольку КП линейно не связан с концентрацией антител в образце, его нежелательно использовать в целях динамического наблюдения и контроля за ходом лечения.
Положительным считается результат с КП больше либо равным 1, отрицательным – менее 0,85, а сомнительным – в интервале между этими показателями.
Положительный результат может свидетельствовать о наличии:
- системного поражения;
- поверхностного кандидоза;
- заселения слизистых грибком без инфекционного процесса.
Отрицательный результат может говорить, как об отсутствии глубокого кандидоза, так и об ошибках детекции.
Например, когда концентрация антител недостаточна для определения из-за выраженного подавления иммунитета у пациента.
При сомнительном результате рекомендуется провести повторное исследование спустя 10 дней – 2 недели.
При количественном определении антител нормой считается состояние, при котором титр антител к кандидам в крови не превышает 1:200.
Титром называют максимально необходимое разведение кровяной сыворотки, при котором могут еще обнаруживаться антитела.
Подтверждает наличие заболевания 4-хкратное нарастание титра антител между острой и заключительной фазами заболевания.
Как используется определение антител к Candida в целях контроля лечения?
Сроки исчезновения после лечения антител Кандида варьируются в весьма широких пределах: количество иммуноглобулинов может заметно снижаться в течение месяца, а может сохраняться на весьма продолжительное время.
В общем случае важным является не сам факт наличия иммуноглобулинов, а изменение их содержания.
Считается, что если контрольный анализ крови на антитела после лечения (назначается индивидуально врачом, например, на 14 и 30 день) демонстрирует снижение в 4 и более раз, эффективность терапии достигнута.
При поражениях внутренних органов антитела IgG обнаруживаются у 90% больных в первые две недели, и могут сохраняться в крови переболевших свыше 5-ти лет.
Каково значение диагностики на антитела к Candida при ВИЧ-инфекции?
Важное значение имеет анализ на антитела к кандиде при ВИЧ.
Так, например, у ВИЧ-инфицированных процент выявления кандидоза ротовой полости достигает 90%.

При этом у больных СПИД часто кандидоз вызывается устойчивыми к антимикотикам видами и может носить системный характер (кандидоз легких, печени, кишечника и пр.).
При попадании грибов в кровь развивается кандидемия, летальность которой достигает 55%.
Существует методика использования одновременно двух серологических тестов – ИФА и РНГА (реакции непрямой гемагглютинации).
Если титры антител выявляются только последней методикой, диагностируется поверхностная форма кандидоза, при обнаружении антител обоими методами (титры превышают 1:400) – глубокое поражение.
Для сдачи и расшифровки анализа на антитела к кандидам обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.

На сегодняшний день существует масса теорий и гипотез происхождения вируса ВИЧ-инфекции. Вирус иммунодефицита человека (ВИЧ) относится к роду Lentvirus (буквальный перевод - "медленный вирус"). Такое название рода вполне объяснимо, поскольку от момента инфицирования до появления значительных нарушений иммунитета проходит довольно продолжительное время. Другие вирусы рода Lentivirus поражают овец, кошек, коров и лошадей. Из всех остальных вирусов самый близкий к ВИЧ - SIV (Simian Immunodeficiency Virus), поражающий обезьян. Возраст SIV, по мнению учёных - 32 000 лет.
Откуда произошёл ВИЧ, как появился в мире?
Сегодня доказано происхождение ВИЧ именно от SIV. ВИЧ-1 произошёл от SIVcpz, который поражает шимпанзе, а ВИЧ-2 произошёл от SIVsm, который поражает воротничковых мангабеев.
В 1999-м учёные завершили исследование вопроса, откуда появился ВИЧ, которое продолжалось 10 лет, придя к выводу о почти полной идентичности обнаруженного ими вируса SIVcpz вирусу ВИЧ-1. Спустя 2 года после этого в журнале Nature была напечатана статья, где утверждалось о заражении диких шимпанзе двумя видами SIV, вследствие чего произошла гибридизация вирусов, они обменялись генетической информацией и в результате появилась ВИЧ-инфекция, поражающая людей.
Но остаётся невыясненным вопрос о том, как вирус попал в человеческий организм из организма шимпанзе. Потому до конца ещё не ясно, какова причина его появления у людей.
Вирусы поражают и животных, и людей. Условием поражения организма вирусом является восприимчивость организма к вирусу, т. е. наличие клеток-мишеней. ВИЧ - не исключение. Человеческий организм характеризуется высокой восприимчивостью к нему, поскольку имеет клетки-мишени.
Сегодня известны разные теории происхождения ВИЧ, объясняющие, как SIV превратился в ВИЧ.
Заражение, как следствие охоты на шимпанзе
Эта теория объясняет происхождение ВИЧ-инфекции от SIVcpz, распространившегося в человеческой популяции вследствие охоты на шимпанзе. Кто-то из охотников, разделывая мясо, мог заразиться SIV, к примеру, через порез. Попав в организм, SIVcpz подвергся мутации и стал известным нам вирусом ВИЧ-1. Доныне такой механизм заражения встречается в странах, где люди охотятся на шимпанзе. Так, согласно исследованию, проведённому в Камеруне, в группе из 1099 охотников около 1% из них были инфицированы вирусом SFV, ранее считавшимся распространённым только среди обезьян.
Теория оральной вакцины от полимиелита
В книге "Река" журналиста Эдварда Хупера была изложена гипотеза о том, что происхождение ВИЧ-вируса могло быть следствием ятрогенного (внутрибольничного) инфицирования человека. В 1950-х гг. оральная вакцина от полиомиелита была использована для прививок, сделанных примерно 1 000 000 человек в Руанде, Бурунди и Конго. Эта вакцина была названа Chat. Но культивирование штамма вакцины полиомиелита требует наличия живых тканей, и именно поэтому якобы были использованы почечные клетки шимпанзе, которые были заражены SIVcpz. Но в 2000-м году была доказана несостоятельность этой гипотезы происхождения ВИЧ, поскольку в найденном пузырьке с вышеупомянутой вакциной, который был использован в 1950-х гг., не было обнаружено ни SIV, ни ВИЧ-1. Выяснилось, что для культивирования применяли почечные клетки макак, которых SIVcpz не поражает в принципе.
Использование многоразовых шприцов
Её можно считать продолжением предыдущей гипотезы происхождения ВИЧ-инфекции. Первые одноразовые шприцы возникли в 1950-м году, но некоторые страны ещё долго не могли закупать их, потому многоразовые шприцы продолжали использоваться ещё долго, а такие шприцы после каждого применения необходимо было стерилизовать, что тоже требует денег. Потому вероятно, что не стерилизованные многоразовые шприцы и стали причиной распространения ВИЧ. А после проникновения в организмы хотя бы нескольких людей вирус подвергся мутации и был реплицирован.
Происхождение в колониальных лагерях
Ещё одна теория, объясняющая происхождение СПИДа и ВИЧ, была описана в 2000-м году учёным Джимом Муром, изучавшим приматов. Она гласит, что инфицирование могло иметь место в лагерях рабочих, в массовом порядке вывозившихся колонизаторами с африканской территории в начале 20-го столетия. В этих лагерях царили ужасные условия, отсутствовала элементарная гигиена, рабочие недоедали, что приводило к ухудшению их иммунитета и мотивировало охотиться на шимпанзе (здесь данная теория пересекается с "охотничьей"). Вероятна и передача инфекции путём сексуальных контактов в колониальных лагерях.
Теория искусственного создания ВИЧ
Для этой теории происхождения ВИЧ-инфекции не нашлось никаких подтверждений, она совершенно не учитывает связь HIV с SIV и факт обнаружения HIV в 1959-м году.
Когда именно этот вирус впервые попал в человеческий организм?
Учёные, исследовавшие проблематику, откуда появился ВИЧ в мире, особенно в начале, стремились обнаружить образцы тканей людей, которые были инфицированы им. Сейчас достоверно известно о четырёх ранних случаях заражения ВИЧ, на основании которых можно предположить предварительную дату проникновения вируса в человеческий организм:
- плазма мужчины из ДР Конго (1959)
- лимфатический узел женщины из ДР Конго (1960)
- ткани подростка из США (1969)
- ткани моряка из Норвегии (1976).
Согласно итогам множества научных исследований, появление ВИЧ и СПИД относится к 1940-50-х гг. Компьютерное моделирование с учётом изменчивости вируса привело к другому выводу - что годом возможного заражения первого человека стал 1931-й.
ВИЧ-2 имеет распространение лишь в некоторых восточноафриканских странах, а до стадии СПИДа развивается крайне медленно. При этом способы инфицирования им полностью совпадают с путями заражения ВИЧ-1. Центром его распространения, согласно данным определённых исследований, стала Португалия, в которой ВИЧ-2 преимущественно распространялся посредством переливаний крови, что подтверждается обнаружением ВИЧ-2 у ветеранов войн.
Ранняя диагностика заболеваний – залог успешного лечения. Ставшее крылатым выражение, особенно актуально для ВИЧ-инфекции. Ведь заболевание неизлечимо полностью, и только своевременная диагностика позволяет взять течение болезни под контроль и выбрать тактику лечения, чтобы жить полноценной жизнью.

Ранний срок диагностики ВИЧ – со 2 недели от предположительного заражения.
Важность клинической диагностики ВИЧ
В понимании многих людей ВИЧ-инфицированный человек выглядит болезненно, изнеможенно. Он кашляет, чихает, чешется, стонет, у него все болит… На самом деле это не так! Проблема в том, что после инфицирования ВИЧ и в последующий инкубационный период симптомы полностью отсутствуют. Затем наступает острая фаза, на протяжении которой присутствуют симптомы, напоминающие ОРВИ или грипп. Но и они вскоре проходят, и наступает, так называемый, латентный период – продолжительный промежуток времени, когда ВИЧ-инфекция себя ничем не выдает. С момента инфицирования и до стадии пред-СПИДа может пройти порядка 10 лет, в течение которых, ни сам пациент, ни его окружение, даже и не подозревают о болезни. А когда она уже на полную мощность заявляет о себе, контролировать ее очень трудно. Сложно противостоять осложнениям ВИЧ, поддерживать практически разрушенную иммунную систему человека.
Очень важно понимать, что, хотя и есть группы риска – гомосексуалисты, наркозависимые и девушки легкого поведения – в основной массе, пациенты с ВИЧ-инфекцией – это обычные люди. Они учатся, ходят на работу, посещают общественные места, знакомятся в интернете – в общем, живут как все. К сожалению, но от ВИЧ никто не застрахован. Незащищенный половой контакт в порыве страсти, заветное тату без соблюдения стерильности, маникюр за полцены у начинающего мастера, уличная драка – все эти и множество других житейских ситуаций могут обернуться инфицированием ВИЧ.
Благоприятные сроки для диагностики ВИЧ
Факт возможного инфицирования и плохое самочувствие без видимых причин – два веских основания для обращения к специалистам. Но отрицательный результат тестирования на антитела не всегда означает, что человек не инфицирован, так как существует период “серонегативного окна” (время между заражением и появлением антител), который составляет около трех месяцев. Поэтому лучше повторить их спустя 3 месяца с момента возможного инфицирования. Если же ответ опять будет отрицательным, но ваша тревога не проходит, и вы уверены в заражении ВИЧ, тогда лабораторную диагностику необходимо повторить спустя 6 месяцев после факта заражения.
Что касается плохого самочувствия, то поводом провериться на ВИЧ может быть сочетание следующих симптомов:
- увеличение лимфатических узлов на шее, в паху, в области подмышек;
- лихорадка;
- мышечные или головные боли;
- молочница и грибковые поражения, в том числе кандидоз полости рта;
- воспаление слизистой носа, рта или глотки;
- ночная потливость;
- ломота в суставах;
- длительная диарея;
- тошнота, рвота;
- резкое снижение массы тела;
- высыпания на коже.
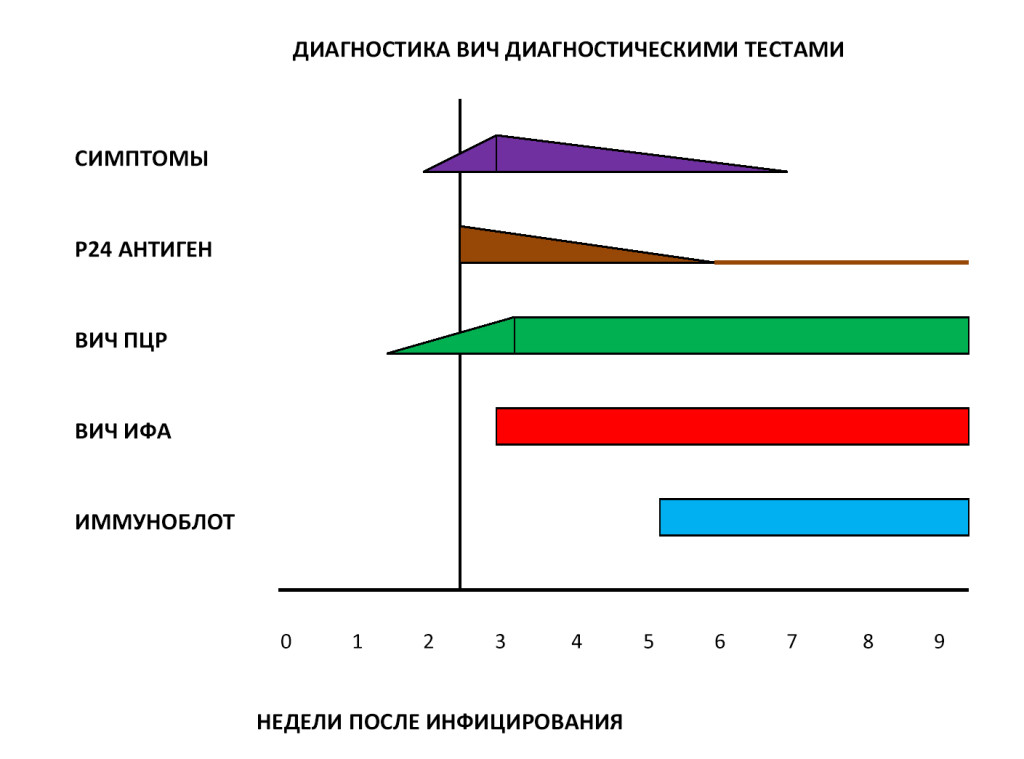
Современные методы диагностики ВИЧ
В настоящее время в диагностике ВИЧ используется двухуровневый подход – косвенные и прямые тесты. Косвенные тесты позволяют обнаружить в крови пациента специфические антитела к ВИЧ, а прямые тесты помогают выявить собственно сам ВИЧ и определить степень вирусной нагрузки на организм. В России стандартная диагностика ВИЧ включает следующие методы лабораторных исследований:
- ИФА (иммуноферментный анализ).
- Иммуноблот (иммунный блоттинг).
Также могут быть применены следующие методики:
- Экспресс-тест ИХА (иммунохроматография).
- ПЦР (полимеразная цепная реакция).
Диагностические принципы лабораторных исследований и степень их достоверности приведены в нижеследующей таблице.
Читайте также:

