Чеснок при трихомониазе отзывы
Обновлено: 16.04.2024
Трихомониаз нужно вылечить! Вам нужно назначать лечение по чувствительности к антибиотикам. Тогда лечение будет эффективным. Сдавали ли вы секрет предстательной железы на посев, эякулят на посев?

Обследовались ли Вы на весь перечень ИППП? Обнаружено только Trichomonas vaginalis (трихомониаз)? Если можно, то прикрепите весь результат обследования на ИППП.
Галина, вообщем у меня был трихомониаз и кандидоз
пил доксициклин орнидазол
еще не проверялся второй раз но боль опять присутствует и алохое мочеиспускания и редко

Хронический процесс лечится более длительным комплексным курсом. Сколько Вам лет? Трихомониаз не то, что точно можно вылечить, его можно и нужно вылечить! Необходимо исключить хр.простатит. Обследуйтесь у уролога. Необходим ректальный осмотр предстательной железы, пройти ТРУЗИ, сдать мазок на флору из уретры на посев, секрет предстательной железы на посев, эякулят на посев.

Опишите жалобы. Выделения из мочеиспускательного канала есть? Мочеиспускание урежённое малыми порциями? Есть ли чувство, что не до конца помочились? Напор струи мочи слабый? Ночью встаёте в туалет помочиться? Сейчас Вам 19 лет, в каком возрасте обнаружили Trichomonas vaginalis (трихомониаз)? Даже хронические формы лечатся, не переживайте, нужно попасть к грамотному специалисту.
Галина, наоборот редко стал ходить в туалет моча желтоватого цвета
когда пил таблетки очень часто и легко ходил в туалет
ночью в туалет не хочу
выделения нет вообще , раньше было много беловатого цвета
обнаружил месяц назад

Нужен посев трихомонады на чувствительнтсть к антибиотикам. По результатам пролесючится и все уйдёт. Да, он излечим.


Тогда сдайте сначала контрольный анализ на излеченность от Trichomonas vaginalis (трихомониаз). Если вылечились, то результат должен быть отрицательным. Если результат будет положительным, тогда сдайте анализ на Trichomonas vaginalis (трихомониаз) с чувствительностью к широкому спектру антибиотиков.Также необходимо комплексно будет обследоваться у уролога, как - уже писала выше.

Здравствуйте, Александр. Трихоманиаз-это половая инфекция, то есть передаётся половым путем и он лечится и его обязательно нужно лечить. Приложите здесь фото анализа. Также возможно есть устойчивость микроорганизма к некоторым препаратам.

Дискомфорт может быть связан с тем, что Вы принимали антибиотики, которые убивают не только патогенные микроорганизмы, но и Вашу "хорошую" флору.

Клиническое течение хронического процесса у всех по - разному. Если не грамотно назначать лечение или если пациент не выполняет условия правильного лечения (например, в период лечения необходимо исключать половые контакты, так как есть риск повторного инфицирования и лечение будет неэффективным, также лечиться должны все половые партнёры), то лечиться можно долго. Как было у этих пациентов не знаю, в интернете много чего пишут. Но, главное одно - трихомониаз необходимо лечить до отрицательных результатов. За один правильный курс лечения, соблюдая все рекомендации врача, можно добиться излечения от трихомониаза. Желаю успехов, здоровья!

Добрый вечер! Предшествовавшее антибактериальное лечение может давать ложноположительный результат на трихомонаду. Состояние фимоза может пожжерживать воспалительный процесс в препуциальном мешке, баланит, баланопостит.
В норме уретра должна быть сухая, но если нет жалоб на жжение и боли, то это вариант нормы, т.е. при натуживании, увеличении давления в брюшной полости, происходит отток секрета простаты - простаторея, прозрачная слизистая жидкость без посторонних примесей и запаха.
Болиголов лучше прекратить, можете вызвать у себя аллергию и интоксикацию. Дайте возможность организму отдохнуть от препаратов.
Основные жалобы больше похожи на стриктуру уретры. Думаю,будет не лишним сделать экскреторную уроцистографию, КТ предстательной железы (хрониченский простатит есть. кальцинаты подтверждают это, надо исключить гиперплазию).
Через три недели после окончания приема всех препаратов, в том числе болиголова, можно делать пцр на трихомониаз.

Здравствуйте поднимите себе иммунитет и вылечите дисбактериозы.
Потом пересдайте на инфекции .
Фимоз не причем.
Болиголов не так уж и безопасен.
Вы можете им усугублять болезнь.

Здравствуйте,Дмитрий!Вам нужно отдохнуть от этих всех препаратов,необходимо поднять иммунитет, и конечно же убирать дисбактериоз не одним курсом.
Через месяц попробуйте еще раз обследоваться на эти же инфекции.

Здравствуйте. результаты анализов на фоне приема препаратов могут быть не достоверны. вам нужно закончить курс, а затем сделать перерыв. дополнительно пройдите экстректорну урографи, чтобы исключить анатомические особености.

Добрый день! Вы уже слишком много и долго принимаете различные препараты. Необходимо сделать перерыв, затем вновь пересдать анализы. Фимоз врядли является причиной вашей рецидивирующей инфекции трихомонады, но бактериальное воспаление поддерживать может.

Добрый вечер.
1. Болиголов отменить. Сами отмечаете, что симптомы вернулись, к чему дальше травиться?
2. Человеческий фактор есть везде плюс долгое лечение, потому могут быть ложноположительные результаты.
3. Нет, фимоз не является причиной поддержания жизненного цикла трихомонады, но способен поддерживать рост и размножение других микроорганизмов..
4.Сделайте перерыв в месяц, дайте себе отдохнуть и пересдайте анализ. Если трихомониаз есть , то после отсутствия лечения он вылезет более явно, если нет, то будет чисто.

Добрый вечер, Дмитрий.
1. Болиголов может не то что не помочь, а скорее наоборот ситуацию ухудшить, что и наблюдаем. Нужно его отменять.
2. Для того, чтобы получить достоверные результаты, анализ необходимо сдавать не на фоне приема любых лекарственных препаратов, а спустя какое-то время, поскольку действие лекарств искажает истинную картину заболевания и как следствие результат анализа. Плюс некоторые лекарства имеют накопительный эффект, нужно дождаться полного выведения действующих веществ из организма и сдавать анализ повторно.
3. Врядли фимоз служит причиной повторного заражения именно трихомонады. А вот другие инфекционные агенты, такие как эшерихия коли и энтеробактер выявлены и в секрете спермы, и простаты и моче. Вот фимоз запросто может способствовать их попаданию и размножению в мочеиспускательном канале.
4. Нужно сделать паузу от бесконечного лечения. Привести в порядок микрофлору. Поскольку бесконечным и бесконтрольным приемом антибиотиков нормальную флору можно окончательно загубить + заполучить антибиотикорезистентность к имеющемуся инфекционному агенту и в последующем его лечить будет просто нечем, так как он будет невосприимчив ни к одному из предлагаемых лекарств. Занимайтесь дисбактериозом, приводите микрофлору в порядок. После окончательного выведения из организма всех лекарственных препаратов - повторный анализ. А в зависимости от результата будет ясна дальнейшая лечебная тактика. Крепкого Вам здоровья, всех благ, скорейшего выздоровления.

Добрый вечер. Хорошее лечение но его очень много. Сделайте перерыв, восстановите флору. На фоне такого количества препаратов ответы будут ложными. По мимо этого а/б устойчивость. После перерыва переслать анализы. Фимоз будет поддерживать воспалительный характер.

Здравствуйте,Дмитрий! Пройдите экскреторную урографию,ТРУЗИ простаты, на предмет исключения сужения канала,уберите все препараты,в т ч болиголов ,исключите алкоголь,раздражающие,острые продукты,понаблюдайте и через месяц проверьте иммунограмму с определением чувствительности к иммуномодуляторам.От дисбактериоза очень хорош энтерол по 1 2 р в день 4-6 недель.

Здравствуйте, болиголов вам не помогает, поэтому смысла в его приёме нет.
У вас скорее всего имеет место хронический процессе, не связанный с трихомониазом.
Вы постоянно пьёте какие-то лекарства, я считаю что пора их временно отменить и отдохнуть, в через пару месяцев переслать анализы.
Фимоз не будет причиной, однако если он вас смущает и беспокоит, лучше прооперировать, может и половина жалоб уйдёт


Хронический трихомониаз - да, похоже.
Синовит об этом косвенно свидетельствует.
ИФА не показательна т.к. сохраняется + долгое время после лечения, хотя имеет значение титр (рост или снижение).
Можно сделать Trichomonas vaginalis, ДНК [реал-тайм ПЦР].
Конечно, посев спермы и сока простаты более показательны.
Что вообще еще можете посоветовать? Проведите неспецифическое лечение МПС в урологическом санатории.
Есть технологии производства индивидуальной вакцины (если все-таки высевается).
Заканчивайте эксперименты с болиголовом.

Доброе утро, Дмитрий.
Болиголов однозначно принимать не стоит. Это не лекарство. Доказательной базы эффективности его применения нет. Им проще отравиться, чем вылечится!
Вы очень тщательно подошли к вопросу лечения и принимали много препаратов. Сейчас нужно дать организму время восстановиться и отстроить свою работу.
По УЗИ простата увеличена и есть кальцинаты небольшие. Необходимо до обследование: экскреторная урография и кровь на мужские половые гормоны. Причины возникновения могут быть разные: долгие воспалительные процессы (острый или хронический простатит), сидячая работа и малая подвижность (ухудшается снабжения кровью органов малого таза), гормональные нарушения, инфекционные процессы в мочевыводящих путях (трихомонада в том числе), нерегулярная половая жизнь (приводит к застою секрета простаты; менее 3х раз в неделю уже группа риска).


Здравствуйте!
Результаты могут быть ложным и из-за препаратов которые вы принимаете . В следующий раз сдавайте анализы через 2 недели после лечения и на фоне полного отсутствия приёма любых препаратов, в том числе и гомеопатических.
На сегодняшний день я советую полностью отменить любое лечение на 2-3 недели а лучше на месяц и посмотреть, проследить за реакцией организма. В это время питаетесь максимально правильно. Исключите алкоголь .следите за режимом труда и отдыха. Только в таком варианте вы сможете увидеть реальную картину и пролечится после сильными антибиотиками, если того потребует пцр.

Здравствуйте, Дмитрий! Исходя из предоставленной информации уверенно можно сказать о выраженном снижении иммунитета, вследствии чего образовался "замкнутый круг" в вашей проблеме. Болиголов не панацея, его чаще принимают при онкологии, да и то больше для самоуспокоения, а в вашем случае болиголов практически бесполезен. Вам бы иммунограмму сделать, после чего начать принимать иммуномодуляторы, и давно пора заняться лечением дисбактериоза. Начните приём пребиотиков, типа ацепола, не будут лишними препараты типа колибактерина. Без этого успех в лечении трихомониаза весьма сомнителен, ведь организм это единое целое и на любую проблему реагирует весь. Поэтому фимоз вряд ли является источником хронической инфекции. Без лабораторий не обойтись, но следует выбрать одну, которая вызывает наибольшее доверие. Здоровья
Изложены существующие мнения по формированию механизмов резистентности урогенитальной трихомонады к основным на сегодняшний день лекарственным противопротозойным препаратам 5-НИ ряда. Представлены результаты собственных экспериментальных исследований, из которых сделан вывод, что резистентность T. Vaginalis может быть обусловлена изменением проницаемости клеточной мембраны, а также опровергнута одна из существующих гипотез, возникновения устойчивости паразита к метронидазолу. В связи с отсутствием на сегодня альтернативных метронидазолу препаратов обращается внимание к истории отечественной венерологии и методам лечения социально значимого заболевания трихомониаза до появления препаратов 5-НИ ряда. Представлены исторические данные по открытию возбудителя урогенитального трихомониаза и высказывается обоснованное предположение о роли неканонической изменчивости в адаптации простейшего паразита к медикаментозным воздействиям.

1. Белькова Ю.А., Козлов С.Н. Общие подходы к терапии инфекции, вызванной резистентными к метронидазолу штаммами Trichomonas vaginalis // Фарматека. – 2007. – № 10. – С. 20-24.
2. Горчаков Д.А., Луцевич И.Н., Кобзева А.В. Модификационная изменчивость простейших как причина появления атипичных форм N.vaginalis // Тезисы 2-го Конгресса Континентального Конгресса МОД. – СПб. – 2011. – С.213-214.
3. Горчаков Д.А., Володько В.Р., Софьина A.B. Изучение формирования лекарственной резистентности урогенитальной трихомонады в условиях проточного культивирования // Труды Международного форума по проблемам науки, техники и образования. – Под ред. В.А. Малишкова, В.В. Вишневского. – М., 2012. – С. 122-123.
4. Горчаков Д.А., Луцевич И.Н., Софьина A.B., Софьин B.C. // Лекарственная устойчивость TRICHOMONAS VAGINALIS как проявление наследуемой модификационной изменчивости у простейших / Фундаментальные исследования. – 2012. – № 12 (часть 1). – С. 40-43.
5. Горчаков Д.А. Софьин В.С. Луцевич И.Н. Софьина А.В. Модель мужского урологического тракта для проточного культивирования патогенных микроорганизмов // Патент России № 126703. 2012. Бюл. № 32.
6. Горчаков Д.А. Патогенетические подходы особенности урогенитального трихомониаза в гендерном аспекты: Автореф. дис. канд. мед. наук. – Саратов, 2014. – 23 с.
7. Горчаков Д.А., Луцевич И.Н., Софьина А.В., Софьин В.С., Утц С.Р. Урогенитальный трихомониаз (история, медико-биологические аспекты) // Монография. – Саратов. – 2014. – 211 с.
8. Захаркив Ю.Ф., Позняк А.Л. и др. //Определение резистентности Trichomonas vaginalis к антипротозойным препаратам у больных мочеполовым хламидиозом. – Инфекционные болезни: проблемы здравоохранения и военной медицины. – С.-Пб., 2006 – С. 127-128.
9. Иванов А.М., Теличко И.Н., Раздольская Н.В., Криворучко А.Б., Вербов В.Н. Способ определения резистентности Trichomonas vaginalis к метронидазолу // Заявка на изобретение. – № 2006134593 от 20.09.2006.
10. Инге-Вечтомов С.Г. Молекулярные механизмы наследственной и ненаследственной изменчивости // В кн.: Эволюционная генетика, Л.: ЛГУ, 1982, С. 22–30.
11. Клименко Б.В., Авазов Э.Р., Барановская В.Б., Степанова М.С. Трихомониаз мужчин, женщин и детей. – Санкт-Петербург, 2001. – 185 с.
12. Морева Ж.Г. О проблеме морфологической устойчивости Trichomonas vaginalis к действию антисептических препаратов // Успехи современного естествознания. – 2005. – № 5 – С. 110–110.
13. Самохин В.Л. Клинико-фармакокинетическое обоснование применения синтетических 5 – нитроимидазолов в терапии мочеполового трихомониаза.- Автореф: дис. канд. мед. наук. – М., 2003. – 21 с.
14. Самохин В.Л. К вопросу лечения секнидазолом больных трихомониазом // ИППП. – 2002. – № 4. – С. 39–40.
15. Софьин В.С., Пляченко Д.А. О возможных причинах артефактов при гиподиагностике урогенитального трихомониаза // Материалы межрег. Конф. Дерматовенерологов. – Казань. – 2005. – С.123-124.
16. Софьин В.С., Предкова С.А., Лобанова А.В. Морфофизиологические, генетические и эволюционные аспекты изучения T.vaginalis // Научно-медицинский Вестник СГМУ. – Саратов. – 2003. – № 2. – С. 64-7016.
18. Barrientes F.J., Lawing L.F., Schwebke J.RV. Prevalence of Trichomonas vaginalis isolates showing resistance to metronidazole and tinidazole. 45th ICAAC. Washington, 2005: 2234.
19. Dino Petrin, Kiera Delgati, Renuka Bhat. Clinical and Microbiological Aspects of Trichomonas vaginalis //Clinical Microbiology Reviews. – 1998. – Apr. – P. 300 – 317.
20. Dunne R.L. et al. Drug resistance in the sexually transmitted protozoan Trichomonas vaginalis. R.L. Dunne et al. // Cell Research. – 2003. – 13 (4). – P. 236–249.
21. Upcroft P., Upcroft J.A. Drug targets and mechanisms of resistance in the anaerobic protozoa. Clin Microbiol Rev. – 2001. – № 14(1). – Р. 150–64.
Начиная с 1959 года, основным эффективным оружием в борьбе с возбудителем трихомониаза Trichomonas vaginalis, был метронидазол и многочисленные дженерики, производные 5-нитроимидазола [11, 13, 14].
Вполне естественно, что это привело к микроэволюционным процессам в популяции Простейшего, отличающегося, сложным мобильным геномом и появлению устойчивых форм Trichomonas vaginalis. [6, 9, 12, 15, 19, 20, 21]. Этот факт стал известен довольно давно, но, тем не менее, до сих пор не признаётся как практикующими врачами (в первую очередь) так и учёными специалистами в области венерических болезней.
Между тем было выяснено, что устойчивость урогенитальной трихомонады к 5-НИ препаратам может быть обусловлена извращением активности пируват-ферродоксин-оксиредуктазы простейшего паразита, что приводит к снижению накопления цитотоксических нитро-радикальных ионных интермедиатов [1, 8, 9, 12].
Исследования Barrientes показали, что в основе механизмов резистентности может быть нарушение транспортных систем клетки, включая феномен выброса [18].
Не исключено, что в состав микрофлоры мочеполовых трактов мужчин и женщин при определённых условиях появляются микроорганизмы, блокирующие нитрогруппы метронидазола и других препаратов этого ряда [11, 12, 18, 20, 21].
Начиная с 2011 года нами проводились оригинальные экспериментальные исследования по изучению формирования резистентности простейшего при проточном культивировании in vitro, в условиях максимально приближенных к естественным, in vivo [3, 4, 5].
Кроме того, был выявлен ещё один вполне вероятный механизм возникновения резистентности микропаразита – изменение проницаемости клеточной мембраны [4, 7].
К сожалению публикации не получили должного резонанса, тем более что эти эксперименты подтверждали выводы профессора С.Г. Инге-Вечтомова о наличие у простейших неканонической изменчивости, играющую громадную роль в их адаптации к воздействиям внешней среды [10].
В связи с отсутствием на сегодня альтернативных метронидазолу препаратов, возможно, полезно обратиться к истории отечественной венерологии и вспомнить как лечили социально значимое заболевание трихомониаз до появления препаратов 5-НИ ряда [6, 7, 16, 19, 20].
В 1836 году французский врач Альфред Донне описал простейшего, жгутиконосца, которого обнаружил в соскобах из женских половых путей при остром воспалении последних, изначально полагая, что оно вызвано гонореей [11].
Приблизительно в 1845 году немецкий натуралист-зоолог Эренберг дал таксономическое название этому простейшему – Trichomonas vaginalis – влагалищная трихомонада. Существенную роль в формировании этиологических представлений о трихомониазе и механизмах его развития и лечения сыграли исследования отечественных учёных медиков – И.П. Лазаревича и К.Ф. Славянского [7, 19].
В 1927 г., чешский венеролог Capek сообщил о двух случаях трихомонадного уретрита у мужчин, возникшего вследствие полового общения с женщинами, страдавшими трихомонадным кольпитом. Ему также принадлежит мысль о необходимости лечения при этой инфекции обоих супругов [7, 11].
Следует отметить, что, несмотря на выявление влагалищных трихоманад в мочеполовой системе, как у мужчин, так и женщин, эти организмы длительное время не считали этиологическим фактором развития воспалительных заболеваний. Лишь в начале XX века признана патогенность урогенитальных трихомонад и возможность их передачи половым путем.
В тоже время среди практикующих врачей стало бытовать убеждение в том, что трихомониаз не является моноэтиологической патологией и что хронически персистирующая трихомонада не нуждается в удалении. Такое мнение есть не что иное, как возврат к далекому прошлому.
До 1927 года на трихомониаз мужчин уже существовал взгляд как на сапрофитное носительство [11].
У мужчин трихомонады поражают уретру, семенные пузырьки, предстательную железу, купферовы железы, мочевой пузырь и почечные лоханки [11].
У женщин наружные половые органы, слизистую влагалища, цервикальный канал, уретру, бартолиновые железы, мочевой пузырь, яичники [11].
Как у женщин, так и у мужчин возможна хронизация инвазии, причём у мужчин чаще отмечается хроническое течение трихомонадной инвазии, приводящей к бесплодию [7, 11].
Так или иначе, с начала 20-го века дерматовенерологии, урологи и гинекологи стали понимать, что влагалищная трихомонада, хоть и относится к Простейшим, далеко не проста, и способна доставлять серьёзные неприятности заболевшим людям [7, 11, 16].
Как же лечили трихомониаз на протяжении более 50 лет до внедрения в практику метронидазола?
Трихомониаз рассматривали как одно из упорных и трудноизлечимых заболеваний мочеполового тракта человека. Это объяснялось как отсутствием специфических противопротозойных препаратов, так и слабой системой борьбы с инфекциями передаваемыми половым путем [15, 16].
Пероральные и парентеральные методы лечения в дометронидазольный период были малоэффективны. Лечение трихомониаза проводили практически только местно.
В этих целях использовали более 300 лекарственных препаратов, главным образом мышьяка (осарсол, аминарсол) и нитрофуранов. Хорошие результаты давал отечественный противотрихомонадный препарат нитазол, который назначался как местно, так и перорально. Женский трихомониаз довольно успешно излечивали растительным алкалоидом лютенурином [7, 11].
Фитотерапия широко использовалась в лечении инфекций передаваемых половым путем. При трихомониазе значительную эффективность проявляли настои хвоща полевого, чистотела большого, чеснока полевого, черёмухи обыкновенной. При остром процессе использовали спринцевания, и ванночки с настоем цветков ромашки, травы шалфея, масло гвоздики [7].
Новый этап в терапии мочеполового трихомониаза начался с открытия антибиотиков и синтетических бактерицидных препаратов. В 1952 г. были выделены трихомицин и аминитразол, применявшиеся в терапии трихомониаза и дававшие неплохой терапевтический эффект, особенно у мужчин [11].
С конца 30-х годов прошлого столетия в практическую медицину пришло увлечение физиотерапевтическими методами лечения практически всех заболеваний. Это электромагнитные излучения (ЭМИ), электрический ток различной мощности, ультра и инфразвук, искусственный сон и проч. Делались попытки излечения этими методами и урогенитального трихомониаза. Доходило до абсурда – больных погружали в искусственный сон на несколько дней. Состояние нервной системы этим пациентам до известной степени оздоравливали, а вот микроскопический паразит спать не хотел и продолжал свою разрушительную деятельность.
Современные исследования показали, что некоторые виды ЭМИ напротив, стимулируют жизнедеятельность трихомонады [7, 15].
Неудачами закончились также попытки лечить трихомониаз гомеопатическими средствами.
И, тем не менее, учитывая способность Trichomonas vaginalis активно адаптироваться к современным противопротозойным препаратам на основе 5-НИ? может быть, полезно заглянуть в историю лечения этой протоинвазии?
Трихомониаз относится к социально значимым заболеваниям и в борьбе с ним новое может оказаться хорошо забытым старым, но верным средством.
Что такое трихомониаз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 39 лет.
Над статьей доктора Агапова Сергея Анатольевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Урогенитальный трихомониаз — это передающаяся половым путём инфекция мочеполовой системы, вызванная влагалищной трихомонадой (Trichomonas vaginalis).
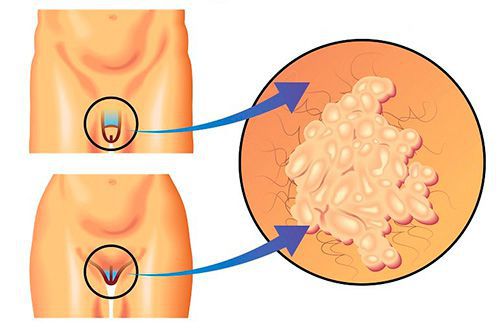
Насколько распространён трихомониаз
Что такое трихомониаз, трихомонады и их виды
Причиной заболевания является инфицирование мочеполовых органов влагалищной трихомонадой — одноклеточным жгутиковым простейшим организмом изменчивой формы, который в естественных условиях может существовать и размножаться только в организме человека. Помимо вагинальной трихомонады у человека могут паразитировать ещё два вида — кишечная трихомонада (Pentatrichomonas hominis) и ротовая (Trichomonas tenax), однако их роль в возникновении заболеваний мочеполовой системы не установлена.
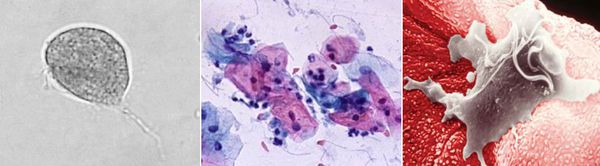
Трихомонада, так как не образует цист и других устойчивых форм, быстро погибает во внешней среде вследствие высыхания, легко разрушается при кипячении, воздействии антисептиков и этилового спирта. Однако может сохранять некоторое время жизнеспособность во влажной среде. Исследованиями установлено, что трихомонады могут выживать до 45 минут на сидениях унитазов, нижнем белье и в воде ванны. [3]
Как можно заразиться трихомониазом
Пути передачи инфекции:
Факторами риска являются:
- случайные половые связи;
- половой контакт, незащищённый барьерной контрацепцией (презервативом);
- злоупотребление алкоголем и наркомания; [7]
- атрофия шейки матки — вследствие снижения защитных свойств из-за уменьшения эстрогенов в тканях; [8]
- наличие других половых инфекций, таких как ВИЧ-инфекция, бактериальный вагиноз, вульвовагинальный кандидоз, генитальный герпес, хламидиоз. [9]
Защищает ли презерватив от трихомониаза
Использование презервативов снижает вероятность заражения. Однако микроорганизмы могут попасть на области, не закрытые ими, поэтому презервативы не могут полностью защитить от трихомониаза [52] .
Передаётся ли трихомониаз во время орального секса
Микроорганизмы способны поражать различные части тела, например, руки или рот. Оральный секс с инфицированным партнёром может привести к заражению трихомониазом ротовой полости [52] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы трихомониаза
Чаще трихомониаз диагностируется у женщин, чем у мужчин. У 10-30 % женщин и у 45-50 % мужчин отмечается асимптомное течение заболевания . [10]
Симптомы трихомониаза у женщин
У женщин трихомонады преимущественно поражают влагалище, откуда они могут проникать в уретру, бартолиновы железы, мочевой пузырь и канал шейки матки. В редких случаях трихомонады паразитируют в полости матки, маточных трубах, почечных лоханках и прямой кишке. [11]
Основными симптомами трихомониаза у женщин являются:
Редкими проявлениями трихомониаза у женщин являются:
- макулярный кольпит (клубничный цервикс) — кровоизлияния в слизистую влагалища и шейку матки, напоминающее ягоду клубники; [12]
- эрозивно-язвенные поражения вульвы и преддверия влагалища. [13]
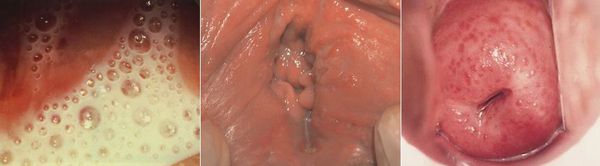
Симптомы трихомониаза у мужчин
У мужчин трихомонады поражают слизистую оболочку мочеиспускательного канала, нередко проникая в уретральные железы и лакуны. Ввиду неблагоприятных условий для существования в мужской уретре трихомонад, заболевание часто носит транзиторный (временный) характер. Этим же объясняется и большой процент асимптомных форм трихомониаза у мужчин. [14]
Основными симптомами трихомониаза у мужчин являются:
Редким проявлением трихомониаза у мужчин является баланопостит (воспаление головки и крайней плоти полового члена). Описаны его эрозивно-язвенные формы. [15]
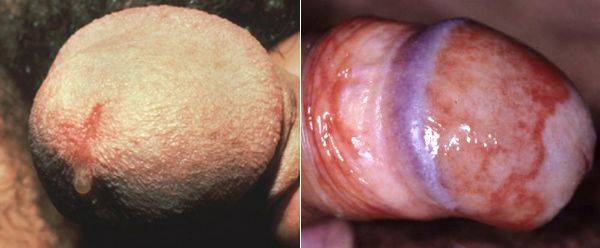
Патогенез трихомониаза
Проникая в урогенитальный тракт человека, трихомонады прикрепляются к эпителиальным клеткам, что приводит к повреждению и воспалительной реакции клеток эпителия. В этой реакции важное значение имеет адгезин — белок, продуцируемый паразитом. [16]
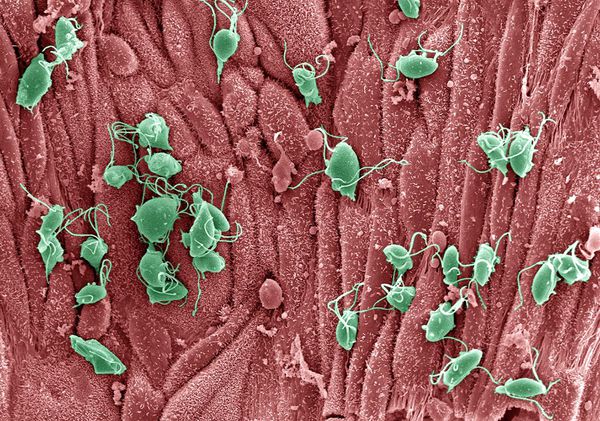
Трихомонады выделяют многочисленные протеолитические ферменты, которые участвуют в цитотоксичности, гемолизе (разрушении эритроцитов и выделении гемоглобина) и уклонении от иммунных реакций. Ферменты находятся во влагалищных выделениях инфицированных женщин вместе с антителами, которые их распознают. Важную роль играет фермент муциназа, который значительно облегчает проникновение трихомонад в слизистые оболочки. [17]
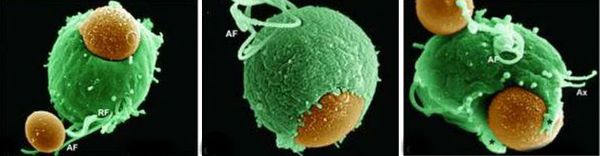
Трихомонадная инфекция вызывает клеточный, гуморальный и секреторный иммунные ответы. Однако эти реакции не способны защитить пациентов от реинфекции, поэтому повторное инфицирование встречается часто. Антитела и компоненты комплемента, присутствующие в сыворотке крови и секрете половых желез у некоторых больных, могут воздействовать на паразита путём стимуляции нейтрофилов, которые способствуют уничтожению трихомонад через классическую систему комплемента. Также антитела могут блокировать адгезию (прилипание) паразита к поверхности слизистой оболочки. [21]
Классификация и стадии развития трихомониаза
По Международной классификации болезней 10-го пересмотра трихомониаз разделяют на:
A59.0 Урогенитальный трихомониаз;
- Бели (вагинальные выделения), вызванные Trichomonas vaginalis; (N51.0), вызванный Trichomonas vaginalis;
A59.8 Трихомониаз других локализаций;
A59.9 Трихомониаз неуточнённый.
Стадии заболевания
После скрытого (инкубационного) периода, продолжающегося от 4 до 28 дней с момента заражения, приблизительно у 40-50% мужчин появляются признаки уретрита в виде слизистых выделений из уретры, а у 70-90% женщин — признаки вульвовагинита, характеризующегося зудом, жжением и наличием обильных мутных выделений из влагалища. [10] В остальных случаях болезнь протекает первоначально бессимптомно. В дальнейшем, если вовремя не получено лечение, развитие заболевания происходит по следующим сценариям:
- Длительное бессимптомное носительство, при котором нет никаких субъективных и объективных симптомов.
- Длительное рецидивирующее течение, при котором симптомы заболевания могут временно возобновляться и самопроизвольно исчезать.
- Ранее развитие осложнений может возникать как при течении заболевания с клиническими симптомами, так и при бессимптомном течении.
- Позднее развитие осложнений возникает при длительно текущем бессимптомном или хроническом рецидивирующем процессе.
Осложнения трихомониаза
В отличии от других половых инфекций – хламидийной и гонококковой — осложнения при трихомониазе встречаются гораздо реже.
Осложнения у мужчин
Эпидидимит — воспаление придатка яичка, очень редкое осложнение трихомонадной инфекции. Чаще всего это хронический процесс, хотя встречаются описания острых форм. [22]
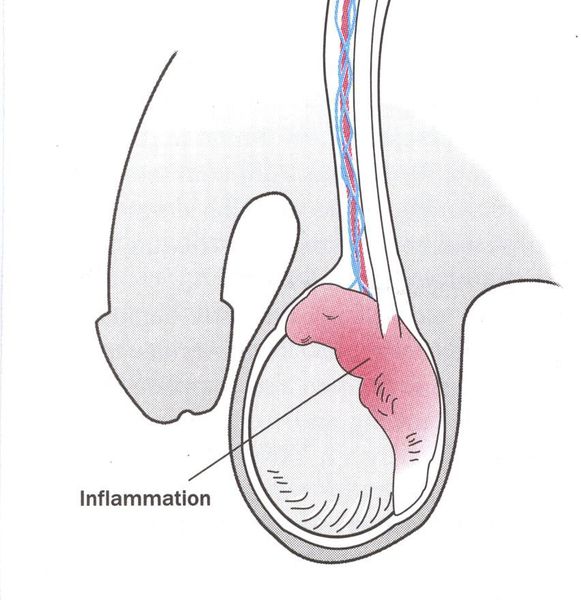
Редким осложнением трихомониаза является простатит. Сообщается о нескольких случаях хронического простатита, вызванного трихомонадной инфекцией. [23]
Нарушение фертильности. Проведенные исследования показывают негативное воздействие трихомонад на сперматозоиды мужчин в виде снижения их подвижности. [24]
Сообщается также о случае трихомонадного двухстороннего конъюнктивита. [31]
Осложнения у женщин
Воспалительные заболевания малого таза, вызванные вагинальной трихомонадной инфекцией, являющиеся причиной трубного бесплодия и синдрома хронической абдоминальной боли, описаны, в основном, у ВИЧ-позитивных женщин. [25]
Проведённые исследования указывают на повышенный риск преждевременных родов, рождения ребёнка с низким весом у инфицированных влагалищной трихомонадой женщин. [26]
Также трихомонадная инфекция в 2-3 раза увеличивает риск заражения ВИЧ. [32]
Очень редким осложнением трихомониаза является цистит. В медицинской литературе описано всего несколько случаев. [33]
Прочие осложнения
Сообщалось о паранефральном абсцессе [27] , абсцессе головного мозга [28] у новорождённого, абсцессе срединного шва полового члена [29] у мужчины, вызванных вагинальной трихомонадой.
Описаны случаи неонатальной трихомонадной пневмонии у новорождённых, успешно вылеченных метронидазолом. [30]
Диагностика трихомониаза
Для диагностики трихомониаза применяются микроскопические, цитологические, бактериологические, молекулярные лабораторные тесты и инструментальные методы обследования.
Показаниями для диагностики трихомониаза являются [2] :
- наличие признаков воспалительного процесса мочеполовых органов;
- беременность (при постановке на учёт по поводу беременности, при сроке беременности 27-30 недель и 36-40 недель, при поступлении на роды без документов о результатах обследования на половые инфекции);
- предстоящие оперативные вмешательства на половых органах и органах малого таза;
- бесплодие и выкидыши в анамнезе;
- половые контакты с больными половыми инфекциями;
- сексуальное насилие.
Микроскопическое исследование
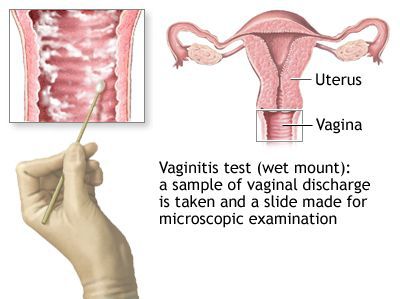
Микроскопия окрашенного препарата (окраска по Романовскому, Папаниколау) не рекомендуется из-за субъективизма при интерпретации результатов исследования. [2]
Культуральное исследование
Молекулярно-биологические методы
Материалом для исследования методом ПЦР при диагностике трихомониаза являются:
- у женщин: выделения из уретры, канала шейки матки, влагалища, первая порция мочи);
- у мужчин: выделения или соскоб из уретры, первая порция мочи, секрет предстательной железы, в редких случаях — сперма. [2]
Требования для получения достоверных результатов исследования:
- Забор материала должен осуществляться не ранее чем через месяц после полученного лечения.
- При отсутствии или скудных выделениях из уретры забор материала должен проводиться через 2-3 часа после последнего мочеиспускания, а при наличии обильных выделений — через 10-15 минут после мочеиспускания.
- Во время менструации забор материала для исследования проводить запрещается.
- Должны быть соблюдены сроки и условия доставки образцов в лабораторию.
Серологическое исследование
Метод иммуноферментного анализа (ИФА) для обнаружения антител классов IgA, IgM и IgG к антигенам T. vaginalis применять не допустимо. [2]
Применение биологических (парентеральное введение пирогенала, гоновакцины), химических (внутриуретральное введение растворов серебра) и алиментарных провокаций (приём алкоголя и острой пищи) с целью повышения выявляемости трихомонад при проведении лабораторных тестов нецелесообразно, так как эффективность этого метода не доказана. [2]
Лечение трихомониаза
Многочисленными исследованиями и клиническими испытаниями было установлено, что наиболее эффективными препаратами для лечения трихомониаза являются препараты группы 5-нитроимидазолов, а среди них — метронидазол, тинидазол и орнидазол.
Современными отечественными и зарубежными руководствами предложены следующие схемы лечения этими препаратами.
Метронидазол (Трихопол, Метрогил, Флагил) — эффективность его применения составляет 90-95%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 7 дней [36] или 2,0 г перорально однократно. [37]
Для осложнённых форм: 500 мг перорально 3 раза в сутки в течение 7 дней или 2,0 г внутрь 1 раз в сутки в течение 5 дней. [38]
Для беременных: 2,0 г однократно (лечение проводится не ранее II триместра беременности). [39]
Для детей: 10 мг на кг массы тела перорально 3 раза в сутки в течение 5 дней. [40]
Тинидазол (Фазижин, Тиниба) — эффективность применения составляет 86-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней или 2,0 г перорально однократно. [35]
Для осложнённых форм: 2,0 г перорально 1 раз в сутки в течение 3 дней. [37]
Орнидазол (Тиберал, Гайро, Дазолик) — эффективность применения составляет 90-100%.
Для неосложнённых форм заболевания: 500 мг перорально 2 раза в сутки в течение 5 дней [41] или 1,5 г перорально однократно. [42]
Для осложнённых форм: 500 мг перорально 2 раза в сутки в течение 10 дней. [38]
Для детей: 25 мг на кг массы тела перорально 1 раз в сутки в течение 5 дней. [39]
Другие препараты из группы 5-нитроимидазолов — менее распространены и изучены, чем вышеизложенные препараты, однако применяются в клинической практике:
- Тенонитрозол (Атрикан) — 250 мг перорально 2 раза в день в течение 4 дней; [43]
- Ниморазол (Наксоджин) — схемы применения при неосложнённом трихомониазе: 2,0 г перорально однократно или 1,0 г перорально через каждые 12 часов – три приёма, или 250 мг перорально 2 раза в день в течение 6 дней. [44]
- Секнидазол (Тагера) — 2,0 г перорально однократно (эффективность 97%). [45]
Причины неудач в лечении
В 5 % случаев трихомонады устойчивы (резистентны) к перечисленным препаратам [46] . Центры по контролю за заболеваемостью (США) в таких случаях рекомендуют увеличить дозировку и длительность применения медикаментов [47] : Метронидазол — 2,0 г перорально однократно в сутки в течении 7 дней или Тинидазол 2,0 г перорально однократно в сутки в течении 7 дней.
Дисульфирам-подобная реакция на препараты
Нитроимидазолы блокируют и снижают выработку фермента алкоголь-дегидрогеназы, что приводит к повышению уровня и накапливанию токсического ацетальдегида в крови. При приёме алкоголя в любых концентрациях во время лечения препаратами, входящими в группу нитроимидазолов, через 10-20 минут возникает реакция в виде тошноты, рвоты, головной боли, затруднения дыхания, судорог. Длительность её составляет несколько часов. Реакция наблюдается при приёме метронидазола, тинидазола [48] и орнидазола [49] .
Помимо исключения алкоголя, рекомендаций по изменению привычек или особенностям питания при лечении трихомониаза нет.
Установление излеченности трихомонадной инфекции
Проводится через две недели после окончания лечения микроскопией и культуральным посевом и через 4 недели методом ПЦР. При отрицательных результатах лабораторных тестов пациенты дальнейшему наблюдению не подлежат. [2]
Можно ли заниматься сексом при трихомониазе
Заниматься сексом можно через 7-10 дней после завершения лечения трихомониаза. Примерно каждый пятый выздоровевший заражается вновь в течение трёх месяцев после окончания лечения. Чтобы избежать повторного заражения, лечение должны пройти все сексуальные партнеры. Если симптомы возникли снова, нужно пройти повторное обследование [52] .
Прогноз. Профилактика
Прогноз при раннем выявлении и вовремя начатом лечении благоприятный. При неосложнённых формах трихомонадной инфекции после однократного курса выздоровление составляет 95-100%. Лица с осложнёнными формами и метронидазол-устойчивыми формами заболевания после проведённого лечения должны находиться под динамическим наблюдением.
Половые партнёры больных трихомониазом должны быть пролечены независимо от результатов их обследования на наличие трихомонад.
Самой эффективной мерой профилактики является использование презервативов при случайных половых контактах.
Ввиду бессимптомного течения инфекции лицам, имеющим несколько половых партнёров в год или случайные половые связи, рекомендовано ежегодное обследование на наличие трихомонад.
В настоящее время вакцины, предотвращающей заражение трихомониазом, не создано. В 80-е годы прошлого века была создана коммерческая вакцина Солкотриховак, состоящая из лиофилизата Lactobacillus acidophilus, которая по утверждению фирмы-производителя оказывает положительный эффект при рецидивирующем трихомониазе и бактериальном вагинозе. [50] Однако последующими исследованиями предположение о том, что защитный механизм действия вакцины связан на антигенном сходстве применяемых штаммов лактобацилл и вагинальной трихомонады, было отвергнуто. [51]
Что такое вагинальный кандидоз (молочница)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соснина А. С., гинеколога со стажем в 15 лет.
Над статьей доктора Соснина А. С. работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Вагинальный кандидоз (кандидозный вагинит) — поражение слизистой оболочки влагалища дрожжеподобными грибами рода Candida. В быту эту болезнь называют молочницей .
Краткое содержание статьи — в видео:
Candida — это условно-патогенные микроорганизмы, факультативные анаэробы (организмы, способные жить как в присутствии кислорода, так и без него). Они обладают тропизмом — направлением роста на клетки богатые гликогеном, в частности клетки слизистой оболочки влагалища. Самый распространённый вид возбудителя, который встречается в 70—90 % случаев, — Candida albicans.
В последние годы растёт заболеваемость кандидозом, вызванным другими представителями рода Candida. Наиболее часто выявляются:
- С. glabrata (15 %);
- C. dubliniensis (6 %);
- C. tropicalis (3—5 %);
- C. parapsilosis (3 %);
- C. krucei (1—3 %).
Распространение новых видов микроорганизмов связано в первую очередь с бесконтрольным самолечением пациенток, приводящем к возрастающей устойчивости грибов к препаратам [3] [4] .
Частота кандидозного вагинита среди инфекционных заболеваний влагалища и вульвы составляет 30—45 %. Патология занимает второе место среди всех инфекционных заболеваний влагалища и является крайне распространённым поводом для обращения женщин за медицинской помощью. По данным J. S. Bingham (1999):
- к 25 годам около 50 % женщин репродуктивного возраста сталкивались с хотя бы одним диагностированным врачом эпизодом вагинального кандидоза;
- к началу периода менопаузы — около 75 % [17] .
Кандидозный вагинит редко наблюдается в постменопаузе, за исключением тех пациенток, которые получают гормональную заместительную терапию.
Предрасполагающими факторами заболевания являются:
- Механические — ношение синтетического белья, первый половой контакт, травматическое повреждение тканей влагалища, длительное применение внутриматочной спирали.
- Физиологические — беременность, менструация.
- Эндокринные — гипотиреоз, сахарный диабет.
- Иммунодефицитные состояния.
- Ятрогенные (приём антибиотиков, кортикостероидов, иммуносупрессоров, лучевая терапия, химиотерапия, онкологические заболевания, оральные контрацептивы).
- Прочие (авитаминоз, аллергические заболевания, хронические патологии гениталий и желудочно-кишечного тракта).
Заболевание, как правило, не передаётся половым путём, но установлено, что оно связано с характером половых контактов: анально-вагинальным и орогенитальным. Также не исключается вероятность развития кандидозного баланопостита у половых партнёров пациенток с вагинальным кандидозом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вагинального кандидоза
Основные симптомы при вагинальном кандидозе:
- жжение и зуд в области влагалища и вульвы;
- творожистые выделения из влагалища;
- расстройства мочеиспускания;
- боль при половом акте.
Зуд может усиливаться после водных процедур, полового акта, ночью во время сна и в период менструации [1] .
В целом симптомы вагинального кандидоза нарастают перед менструацией. При беременности проявление болезни также усугубляется, это связано со снижением иммунитета у беременных женщин.
Объективные признаки вагинального кандидоза:
- отёк и гипермия слизистой оболочки влагалища и наружных половых органов;
- белые или зеленовато-белые наложения на стенках влагалища;
- покраснение слизистой влагалища.
При осложнённом кандидозе на коже наружных половых органов появляются везикулы — пузырьки, возвышающиеся над уровнем кожи или слизистой и заполненные прозрачным или мутным содержимым, которые могут вскрываться и образовывать эрозии. При вагинальном кандидозе также могут наблюдаться трещины слизистой вульвы, задней спайки и перианальной области [2] .
Патогенез вагинального кандидоза
Грибы рода Candida относятся к условно-патогенной микрофлоре, которая присутствует как в окружающей среде, так и на поверхности кожных покровов и слизистых оболочках здорового человека (в полости рта, кишечнике, влагалище). При снижении защитных сил организма возможно повышение адгезивных свойств (способности прилипать) грибов с прикреплением их к клеткам эпителия влагалища, колонизацией слизистой оболочки и развитием воспалительной реакции [7] .
Вагинальный кандидоз зачастую затрагивает только поверхностные слои эпителия влагалища без проникновения возбудителя в более глубокие слои слизистой оболочки. Однако в редких случаях эпителиальный барьер преодолевается и происходит инвазия в подлежащую ткань с последующей гематогенной диссеминацией (распространением возбудителя инфекции из первичного очага заболевания по всему органу или организму посредством кровотока) [8] [9] .
Основные этапы патогенеза:
- Адгезия (прилипание) грибов на слизистой и колонизация.
- Инвазия (проникновение) в эпителий.
- Преодоление эпителиального барьера.
- Проникновение в соединительную ткань.
- Преодоление защитных механизмов ткани.
- Попадание в сосуды.
- Гематогенная диссеминация.
При вагинальном кандидозе воспаление происходит в верхних слоях эпителия влагалища. Причина состоит в том, что поддерживается динамическое равновесие между грибом, который не может проникнуть в более глубокие слои, и организмом, который сдерживает его распространение. Соответственно инфекция может долго развиваться в одном месте, проявляясь творожистыми выделениями из влагалища. Обострение заболевания происходит при сдвиге равновесия между развитием грибов и защитными силами организма.
Классификация и стадии развития вагинального кандидоза
Согласно национальным клиническим рекомендациям [18] , выделяют две формы вагинального кандидоза:
- острую — до трёх обострений в год;
- хроническую (рецидивирующую) — не менее четырёх обострений в год.
По классификации, предложенной D.A. Eschenbach, вагинальный кандидоз подразделяют на два типа:
У женщин различают три формы заболевания:
- вагинит (воспаление влагалища); (воспаление влагалища и вульвы); (воспаление шейки матки).
У мужчин выделяют:
- баланит (воспаление головки полового члена);
- баланопостит (воспаление крайней плоти и головки полового члена); (воспаление мочеиспускательного канала).
Для острой формы вагинального кандидоза характерны выраженные симптомы: обильные выделения из влагалища, жжение и зуд во влагалище и наружных половых органах. На фоне таких симптомов нередко снижается трудоспособность пациентки и развиваются неврозы. Острая форма вагинального кандидоза встречается наиболее часто и формируется в результате увеличения количества грибов рода Candida во влагалище на фоне снижения иммунитета пациентки.
Рецидивирующий вагинальный кандидоз — встречается у 10—15 % женщин репродуктивного возраста и проявляется четырьмя и более обострениями за год [11] .
Неосложнённая форма заболевания предполагает впервые выявленный или возникающий менее четырёх раз в год вагинальный кандидоз с умеренными проявлениями вагинита у пациенток без сопутствующих факторов риска (сахарный диабет, приём глюкокортикоидов, цитостатиков и др.).
При осложнённом вагинальном кандидозе наблюдаются яркие объективные симптомы: покраснение, отёк, образование язв, трещин слизистых оболочек и кожи перианальной области. Также характерны рецидивы четыре и более раз в год. Заболевание часто возникает на фоне сахарного диабета, ВИЧ-инфекции, терапии глюкокортикоидами и цитостатиками. Возбудителем заболевания в данном случае являются как C. albicans, так и другие грибы рода Candida.
Осложнения вагинального кандидоза
К осложнениям вагинального кандидоза у женщин относятся:
- стеноз влагалища;
- воспалительные патологии органов малого таза — сальпингит, оофорит и другие;
- заболевания мочевыделительной системы — цистит, уретрит[2] .
Стеноз влагалища развивается при воспалении стенок влагалища. При этом просвет влагалища сужается, а стенки влагалища становятся плохо растяжимы. Пациентки испытывают боль при половом акте.
Сальпингит — инфекционно-воспалительное заболевание фаллопиевой (маточной) трубы. Возникает при переходе инфекции восходящим путем из влагалища, не исключен также и гематогенный путь передачи. Сальпингит чаще всего протекает в сочетании с оофоритом — воспалением яичника. Поражение может быть как односторонним, так и двусторонним. Пациентки испытывают боль в области придатков, внизу живота слева или справа, повышается температура тела, возникает общее недомогание, слабость, а иногда и тошнота со рвотой. При несвоевременном лечении данного осложнения высок риск бесплодия, наступления внематочной беременности, возникновения спаечного процесса, приводящего к оперативному вмешательству, инфицированию органов брюшины и малого таза. Сальпингит особенно опасен в случаях, когда с кандидозом сочетаются другие инфекции [1] .
Уретрит — воспаление слизистой мочеиспускательного канала. Проявляется болезненным мочеиспусканием, чувством жжения в области уретры, выделением с мочой крови или гноя, дискомфортом при соприкосновении с бельём, слипанием краёв уретры, покраснением области вокруг мочеиспускательного канала.
Цистит — воспаление мочевого пузыря. Патология возникает при попадании возбудителя восходящим путём через уретру в мочевой пузырь. Симптомы цистита схожи с симптомами уретрита, однако есть некоторые отличия: частые позывы к мочеиспусканию при небольшом количестве мочи, чувство неполного опорожнения мочевого пузыря, боль, резь в конце мочеиспускания, помутнение мочи, повышение температуры тела, боли внизу живота.
На фоне вагинального кандидоза возрастает частота осложнений при беременности, а также увеличивается риск инфицирования плода.
Кандидоз плода может вызвать его внутриутробную гибель или приводить к преждевременным родам. После родов у женщин возможно развитие кандидозного эндометрита — воспалительного процесса в тканях, выстилающих внутреннюю полость матки.
Диагностика вагинального кандидоза
Диагностика вагинального кандидоза основывается на характерных жалобах пациентки, данных анамнеза, клинических проявлениях, выявленных при гинекологическом осмотре. В зеркалах видна гиперемия, отёк слизистой, белые налёты на стенках влагалища.
Независимо от этих признаков, подтверждение диагноза должно основываться на лабораторных данных:
- Микроскопия мазков вагинального отделяемого — позволяет выявить споры и мицелий гриба.
- Культуральный метод — посев влагалищного содержимого на искусственные питательные среды. Метод определяет количество, видовую принадлежность, чувствительность к противогрибковым препаратам, а также характер и степень заселения другими микроорганизмами. Культуральный метод дополняет микроскопию.
- Серологическая диагностика (РСК). Определяет антитела против антигенов грибов рода Candida. Такая диагностика имеет значение при генерализации процесса.
- Молекулярно-биологические методы. Направлены на обнаружение специфических фрагментов ДНК Candida spp. Применяют метод полимеразной цепной реакции (ПЦР).
- Иммунофлюоресцентная диагностика (Candida Sure Test) проводится в случае рецидивирующего течения вагинального кандидоза [15] .
К дополнительным методам диагностики относятся: изучение микробиоценоза кишечника, обследование на инфекции, передаваемые половым путём, внутривенный тест на толерантность к глюкозе [16] .
Дифференциальную диагностику проводят со следующими заболеваниями:
- генитальным герпесом; ;
- аэробным вагинитом;
- кожными заболеваниями (экземой, красным плоским лишаём, склеродермией, болезнью Бехчета и др.).
Лечение вагинального кандидоза
Показаниями к назначению терапии вагинального кандидоза являются жалобы пациентки, клинические проявления и лабораторное подтверждение наличия грибов рода Candida. Лечение не требуется при обнаружении грибов без каких-либо клинических проявлений (кандидозоносительство). Это правило обусловлено тем, что грибы рода Candida могут содержаться в небольшом количестве во влагалище и являются частью нормальной микрофлоры, если их количество не превышает пороговое значение 10 4 .
Механизм действия противогрибковых препаратов — нарушение синтеза эргостерола (вещества в составе клеточных мембран грибов), что приводит к образованию дефектов в мембране микроорганизма. В зависимости от дозы антимикотики проявляют фунгистатическое (замедление роста) или фунгицидное (полное уничтожение) действие [15] .
Существуют различные группы препаратов для лечения вагинального кандидоза:
- антибиотики (пимафуцин, амфотерицин В, нистатин, леворин);
- имидазолы (клотримазол, сертаконазол, кетоконазол, гино-певарил, миконазол);
- триазолы (итраконазол, флуконазол);
- комбинированные препараты ("Тержинан", "Полижинакс", "Пимафукорт", "Клион Д", "Макмирор комплекс");
- препараты разных групп (флуцитозин, гризеофульвин, дафнеджин, нитрофунгин, йодат поливинилпирролидон).
Лечение подбирается гинекологом индивидуально для каждой пациентки, учитывая клиническую картину, форму заболевания и степень выраженности симптомов. Но важно отметить, что при лечении молочницы при беременности флуконазол противопоказан, так как он может негативно повлиять на развитие плода [19] [20] .
При лечении острых форм вагинального кандидоза назначают местное лечение. Препарат не всасывается в системный кровоток, а действует в области влагалища и слизистой. Примеры схем лечения:
-
150 мг в виде вагинальных свечей один раз в сутки в течение трёх дней; один аппликатор крема на ночь вагинально в течение трёх дней; одна свеча на ночь один раз в сутки в течение восьми дней; одна таблетка на ночь в течение 10 дней.
При хроническом кандидозе наряду с местным лечением применяют системные антимикотики:
-
150 мг один раз внутрь; 200 мг внутрь два раза с интервалом 12 часов в течение одного дня или 200 мг в сутки в течение трёх дней.
При рецидивирующей форме заболевания (более четырёх эпизодов в год) применяют схему:
-
150 мг внутрь три раза с интервалом 72 часа в 1,4 и 7 день лечения.
Для купирования рецидивов препарат применяют в дозировке 150 мг один раз в неделю в течение шести месяцев.
В последние годы всё больше исследуется способность C. albicans формировать биоплёнки — вещества на поверхности колонии микроорганизмов, которые служат барьером для проникновения лекарственных средств и обеспечивают выживание. Основным полисахаридом, определяющим развитие резистентности к антибиотикам, является глюкан. Его рассматривают как одну из причин формирования резистентности к антимикотическим препаратам. Этим объясняется отсутствие эффекта при лечении у некоторых больных. Таким пациенткам можно порекомендовать препарат фентиконазол 600 мг в сутки с интервалом в три дня. Лекарство отличается от других способностью преодолевать биоплёнки, тем самым повышая эффективность лечения при резистентности к другим препаратам.
Прогноз. Профилактика
При своевременном обращении пациентки к врачу, лабораторном обследовании и отсутствии самолечения прогноз благоприятный. Самолечение опасно из-за риска рецидива заболевания, его хронизации и возникновения резистентности к препарату, неверно выбранному пациенткой или при неадекватной дозе.
Чтобы повысить эффективность терапии пациентки должны следовать схеме лечения, индивидуально назначенной гинекологом. Во время лечения и диспансерного наблюдения необходимо соблюдать половой покой или применять барьерные методы контрацепции. Повторно обратиться к врачу для контроля анализов следует через 7-10 дней [12] .
Читайте также:

