Чесотка после купания в пруду
Обновлено: 15.04.2024
ЧТО ТАКОЕ ЦЕРКАРИОЗ И ОТКУДА ОН БЕРЕТСЯ?
Примечательно, что в одном водоеме могут быть зоны высокого и низкого риска заражения и даже безопасные места — купаться можно там, где нет водной растительности, а дно песчаное и чистое. Но стоит отойти буквально на 50-100 метров, где густая растительность — заражение будет неизбежным, особенно на мелководье. Именно поэтому часто церкариозом заражаются дети, которые купаются рядом с берегом.
КАК ПРОЯВЛЯЕТСЯ ЦЕРКАРИОЗ?
Сыпь по типу крапивницы и сильный зуд появляются уже в первые 30-40 минут после заражения. Это результат воздействия ядовитого секрета желез паразитов на нервные окончания. В пораженные участки могут также проникать различные бактерии, поэтому есть риск присоединения вторичной инфекции.
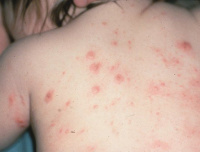
Через несколько часов образуются красные пятна с красными точками в центре, которые потом могут превратиться в болезненные волдыри. Границы пораженных участков будут точно соответствовать уровню погружения в воду: например, если человек просто ходил по воде, сыпь будет на ногах, если купался, поражены будут и другие участки тела. Как правило, наибольшее число церкарий внедряются в кожу голеней и бедер. Ладони и подошвы ног не поражаются.
Как правило, зуд проходит через 7-10 дней, однако пигментация остается еще на 2-3 недели.
КАК ЛЕЧИТЬ?
Для облегчения симптомов церкариоза рекомендуется:
- успокаивающие мази и лосьоны, например, с содержанием ментола;
- прохладные компрессы, ванны с пищевой содой и ванны с добавлением отвара овса;
- безрецептурные жаропонижающие для снятия температуры — например, ибупрофен.
И старайтесь на расчесывать пораженные места, даже если очень хочется — это может усугубить зуд.
Если на воспаленных участках появились нагноения или симптомы ухудшаются — это повод для немедленного обращения к врачу-дерматологу, поскольку эти признаки могут указывать на присоединение вторичной инфекции.
КАК ПРЕДОТВРАТИТЬ ЭТО ЗАБОЛЕВАНИЕ?
Тщательно выбирайте места для купания. Избегайте стоячих заросших водоемов, и уж точно не заходите в воду, где живут утки.
Не купайтесь на мелководье. Если вы хороший пловец, постарайтесь отплыть как можно дальше.
После купания тщательно промойте открытые участки кожи чистой водой. И почаще стирайте купальники и плавки.
Используйте водостойкие солнцезащитные средства. Это может защитить вашу кожу от воздействия паразитов.
Не кормите уток. Именно большое скопление водоплавающих рядом с берегом значительно повышает риск заражения.
Шистосоматидный дерматит – это дерматологическое заболевание паразитарной природы, обусловленное заражением кожи личинками (церкариями) шистосом (один из родов плоских червей или трематод). Симптомами этого состояния являются кожный зуд, появление красных пятен и папул на коже, крапивница и аллергический отек. В редких случаях наблюдается повышение температуры, сухой кашель, головокружение. Диагностика шистосоматидного дерматита производится на основании результатов дерматологического осмотра и данных анамнеза пациента. Обычно лечение заболевания симптоматическое, применения специфических противопаразитарных средств не требуется.
МКБ-10
Общие сведения
Шистосоматидный дерматит (церкариоз, зуд купальщиков) – паразитарное заболевание кожи, вызываемое внедрением в ткани церкариев (личинок некоторых трематод) и сопровождающееся выраженной аллергической реакцией. Шистосомы и родственные им плоские черви обладают сложным жизненным циклом, при этом церкарии обычно внедряются в тело окончательного хозяина, где и трансформируются во взрослых особей.
Чаще всего шистосоматидный дерматит встречается в странах Африки и Азии, где теплый климат способствует развитию трематод в пресноводных застойных водоемах. Намного реже это состояние встречается в Европе и западных регионах России, однако в последние годы врачи-дерматологи отмечают стойкую тенденцию к росту заболеваемости. Так, если в середине XX века в этих регионах регистрировались единичные случаи шистосоматидного дерматита, то уже в 2011 году только в Москве с проявлениями этого заболевания в медучреждения обратилось свыше 500 человек. Чаще всего патология поражает детей по причине тонкости кожных покровов и повышенной реактивности организма в этом возрасте.

Причины
Чаще всего церкарии обнаруживаются в теплых мелководных водоемах с пресной застойной водой. Обязательным условием является обитание в озере некоторых видов моллюсков, выступающих в качестве промежуточного хозяина для трематод – в их организме происходит превращение мирацидиев в церкарии. При купании человека в таком водоеме личинки паразита сначала прикрепляются к поверхности кожи, а затем при помощи грызущего аппарата проникают в ее толщу.
Патогенез
Причиной первых симптомов шистосоматидного дерматита являются гидролитические ферменты, выделяемые личинками паразитов для более глубокого проникновения в ткани, а также механическое раздражение. Ферменты обладают сильными иммуногенными и аллергенными свойствами, поэтому на месте проникновения церкариев и по ходу их движения возникает выраженная воспалительная реакция.
Поскольку человек не является для данных паразитов окончательным хозяином, вскоре они гибнут в толще кожных покровов. Продукты распада церкариев усиливают воспалительную реакцию, что наблюдается на заключительных этапах шистосоматидного дерматита, после чего возникает спонтанное выздоровление.
При вторичном заражении личинками шистосом проявления заболевания становятся намного более выраженными, могут присоединяться различные общие симптомы. Причина этого заключается в том, что при первом эпизоде шистосоматидного дерматита происходит сенсибилизация организма продуктами распада церкариев, а при последующих заражениях намного быстрее развивается аллергическая реакция, приводящая к более тяжелым симптомам.
Симптомы шистосоматидного дерматита
Первые проявления шистосоматидного дерматита развиваются очень быстро – буквально через несколько минут после купания в водоеме, где обитают трематоды и их личинки. Если имеет место первичный контакт с этим паразитом, то симптомы выражены слабо, картина заболевания является стертой. Через 10-15 минут после купания возникает кожный зуд в области проникновения церкариев, через 1-2 часа там же появляются мелкие красные пятна, полностью исчезающие на протяжении 6-12 часов. После этого никаких других симптомов шистосоматидного дерматита обычно не наблюдается при условии отсутствия дальнейших контактов с возбудителем. При этом эпизоде происходит сенсибилизация организма и развитие гиперчувствительности к антигенам личинок шистосом.
Если имеет место вторичный контакт с церкариями, клиническая картина шистосоматидного дерматита становится более выраженной и тяжелой. После начальных проявлений (сильного кожного зуда, жжения и развития эритематозной сыпи) пятна не исчезают, на их месте на 1-2 день образуются папулы – иногда их развитие может задержаться, и они проявляются на 5-10 день. Нередко на пораженной области кожи возникает отек и сыпь, напоминающая крапивницу.
Также при такой форме шистосоматидного дерматита возможно появление общих симптомов – сухого кашля, головных болей, повышения температуры тела. Проявления заболевания сохраняются на протяжении 2-3 недель, после чего наблюдается спонтанное выздоровление. Возможным осложнением шистосоматидного дерматита может быть вторичная бактериальная инфекция, занесенная самим больным при расчесывании пораженных участков кожи.
Диагностика
В диагностике шистосоматидного дерматита используют метод дерматологического осмотра, расспрос и изучение анамнеза больного, в спорных случаях может быть произведена биопсия кожи на пораженных участках и гистологическое исследование.
- Анамнез и объективные данные. Больные шистосоматидным дерматитом жалуются на упорный кожный зуд, болезненность и жжение в области поражения. При расспросе выясняется, что первые симптомы заболевания проявились вскоре после купания в пресноводном водоеме. При осмотре выявляют эритематозную сыпь в виде красных пятен диаметром 1-4 миллиметра, при более тяжелом течении заболевания могут определяться папулы размером 2-4 миллиметра.
- Морфологическое исследование. Гистологическая картина при шистосоматидном дерматите представлена признаками неспецифического воспаления (расширение артериол, отек, нейтрофильная инфильтрация) и лизисом клеток эпидермиса. Иногда под микроскопом можно обнаружить церкарии.
- Прочие анализы. Изредка на фоне развития церкариоза возникает шистосомоз мочевыделительных путей, кишечника или других органов, поэтому рекомендуется произвести анализ кала и мочи на яйца этих паразитов.
Лечение шистосоматидного дерматита
В клинической дерматологии лечение шистосоматидного дерматита обычно неспецифическое, направлено на уменьшение активности аллергической и иммунологической реакции организма. Используют антигистаминные средства, в тяжелых случаях назначают препараты кальция и глюкокортикоиды. Наружно для уменьшения болезненности наносят анестетики (масляный раствор анестезина, лидокаин), для облегчения зуда и снижения воспалительных проявлений применяют цинковую мазь. В случае обнаружения шистосомоза назначают комплексную антигельминтную терапию.
Прогноз и профилактика
Прогноз простого шистосоматидного дерматита, не осложненного шистосомозом, благоприятный – все проявления дерматологического заболевания бесследно исчезают через несколько часов (при первичном контакте) или дней. Некоторую опасность это состояние может представлять для маленьких детей, у которых еще плохо сформированы механизмы иммунной защиты. Поэтому в их отношении особенно важно придерживаться правил профилактики шистосоматидного дерматита – избегать купания в водоемах с обильной водной растительностью и в местах обитания водоплавающих птиц. После купания в любом пресном водоеме или контакте с водой из него необходимо сразу обтереться сухим полотенцем и заменить промокшую одежду. Также не следует контактировать с водой из озер или прудов при наличии около них указаний о запрете купания.
Аквагенная крапивница – иммунопатологическая реакция кожи, индуцированная контактом с водой любой температуры. Сопровождается появлением волдырей, окруженных эритематозным венчиком, кожного зуда, иногда – бронхоспазма или одышки. Диагноз подтверждается положительным тестом при проведении пробы с водой, результатами лабораторных исследований (определение уровня гистамина, сывороточного иммуноглобулина Е, ингибитора С1), биопсии кожи. Лечение включает нанесение на кожу барьерных средств перед взаимодействием с водой, прием антигистаминных препаратов, СИОЗС, анаболических стероидов, фототерапию.
МКБ-10


Общие сведения

Причины
Клинические проявления аквагенной крапивницы развиваются после соприкосновения кожи с водой (пресной, морской, дождевой, водопроводной, дистиллированной), потом, слюной или слезами. Кожная сыпь возникает после мытья рук, умывания, приема душа или ванны, плавания в бассейне или открытом водоеме, ношения мокрой одежды, потоотделения. Появление симптомов может иметь зависимость от солености и количества воды, длительности ее контакта с кожей.
Патогенез
Патофизиология аквагенной крапивницы изучена слабо. За весь период изучения заболевания выдвинуто несколько гипотез, но ни одна из них до сих пор не является доказанной и общепризнанной. Так, дерматологи Шелли и Ронсли изначально предположили, что при взаимодействии воды с кожным салом образуются вещества, которые у предрасположенных людей стимулируют дегрануляцию тучных клеток с высвобождением гистамина. Другие ученые ключевым механизмом считают наличие в эпидермисе некого водорастворимого антигена, который в водной среде диффундирует в дерму, вызывая гистаминовую реакцию.
Однако позднее было доказано, что не у всех пациентов с аквагенной крапивницей отмечается повышение уровня гистамина в период приступа. Это определило поиск гистаминнезависимых механизмов уртикарии. Одна из таких гипотез предполагает, что появление сыпи провоцируется изменением осмотического давления вокруг волосяных фолликулов при контакте с водой. Косвенным подтверждением этой теории являются случаи развития локальной аквагенной крапивницы вскоре после эпиляции.
Другая гипотеза связывает появление волдырей с прочими медиаторами: ацетилхолином, серотонином, брадикинином. При этом отмечено, что в некоторых случаях тяжесть дерматоза коррелирует с концентрацией соли в растворе, что позволяет говорить о солезависимой аквагенной крапивнице.

Симптомы аквагенной крапивницы
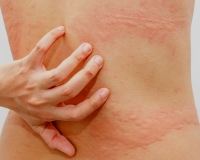
Клиническая симптоматика разворачивается через 20-30 минут после попадания на кожу воды любой температуры. В местах контакта появляются мелкие волдыри диаметром 1-3 мм в окружении венчика гиперемии до 3-х см. Может присутствовать жжение, зуд, покалывание кожи. В некоторых случаях наблюдается кожный дермографизм. Уртикарные высыпания при аквагенной крапивнице чаще захватывают шею, верхнюю половину туловища, предплечья, другие части тела. Свободными от зудящей сыпи обычно остаются подошвы и ладони.
Кожные явления стихают в течение 30-60 минут после прекращения контакта с водой. Как правило, в течение последующих нескольких часов пораженные участки остаются невосприимчивы к повторному воздействию воды. Внекожная симптоматика аквагенной крапивницы включает головные боли, головокружение, бронхоспазм, одышку, тахикардию, тошноту.
Аквагенный зуд
Аквагенный (аквагенический) зуд достаточно широко распространен в популяции – о его наличии сообщают 45% населения. Так же, как и крапивница, провоцируется попаданием воды на кожу, однако в отличие от АК, не сопровождается видимыми изменениями кожного покрова. Характеризуется ощущением пощипывания, покалывания, жжения. Обычно сначала в патологический процесс вовлекаются нижние конечности, затем другие части тела. Зудящие ощущения могут сохраняться до 2-х часов.
Аквагенный зуд может быть ассоциирован с пожилым возрастом, истинной полицитемией, гиперэозинофильным синдромом, ювенильной ксантогранулемой, миелодиспластическим синдромом, метастатическим РШМ.
Осложнения
При развитии системных реакций аквагенная крапивница может быть потенциально смертельной. Наиболее опасным осложнением является ангионевротический отек гортани, приводящий к асфиксии и смерти. Хроническое течение заболевания, проблемы с ежедневными гигиеническими процедурами, постоянные ограничения во взаимодействии с водой способствуют возникновению бессонницы и невротических расстройств.
Диагностика
Постановка диагноза аквагенной крапивницы главным образом основывается на анамнезе (рецидивирующие высыпания после контакта с водой) и провокационных пробах. Пациенты должны получить консультацию врача-дерматолога, аллерголога-иммунолога.
- Провокационные пробы. Аквагенный тест заключается в нанесении на кожу компресса, смоченного водой при температуре тела (37˚С), на 20 мин. Тест является положительным при появлении зудящих волдырей. Другие диагностические пробы (тест на дермографизм, тест с кубиком льда, тест с горячей водой) дают отрицательный результат.
- Лабораторные исследования. Уровень гистамина в крови может быть повышен или соответствовать норме. Иногда для дифференциальной диагностики требуется лабораторная оценка сывороточного IgЕ, эозинофильного катионного белка, активности ингибитора С1-эстеразы.
- Биопсия кожи. Гистопатологическое исследование кожного биоптата выявляет выраженный интерстициальный отек, периваскулярную и интерстициальную воспалительную инфильтрацию (лимфоциты, тучные клетки, нейтрофилы), отек эндотелия.

Дифференциальная диагностика
Для постановки правильного диагноза важно исключить другие формы крапивницы, индуцированной физическими факторами:
- дермографическую – вызывается механическим раздражением кожи;
- холинергическую – развивается в ответ на действие повышенной температуры;
- холодовую – обусловлена воздействием холода;
- солнечную – характеризуется появлением сыпи после пребывания на солнце;
- вибрационную – элементы уртикарной сыпи появляются в местах вибрационного воздействия.
- аквагенный зуд – отличается отсутствием видимых кожных изменений.
Также необходимо отдифференцировать другие кожные заболевания, проявляющиеся уртикарными высыпаниями: аллергический дерматит, герпетиформный дерматит, уртикарный васкулит, многоформную эритему и др.
Лечение аквагенной крапианицы
Из-за редкой встречаемости заболевания существует мало данных об эффективности тех или иных методов лечения. В отличие от других видов физической крапивницы, когда можно избежать контакта с этиологическим агентом, исключить контакт с водой практически невозможно. В практической дерматологии для лечения аквагенной крапивницы используются следующие методы и их комбинации:
Прогноз и профилактика
При проведении индивидуально подобранного лечения во многих случаях отмечается клиническое улучшение. Случаи спонтанной регрессии заболевания неизвестны. Многие пациенты, страдающие от аквагенной крапивницы, оказываются невосприимчивыми ни к какому лечению. Единственным выходом для них остается пожизненное ограничение взаимодействия с водой, минимизация времени купания, избегание определенных видов деятельности. Ввиду того, что патогенетические механизмы остаются невыясненными, говорить о мерах профилактики не представляется возможным.
2. Aquagenic urticaria diagnosed by the water provocation test and the results of histopathologic examination/ J. E. Seol, D.H.g Kim, S.H. Park, J. N. Kang, H.S. Sung, H. Kim// Ann Dermatol. - 2017. - Vol. 29, №3.
3. Aquagenic urticaria: contact sensitivity reaction to water/ Shelley WB, Rawnsley HM.// JAMA. – 1964; 189.
4. Aquagenic urticaria: report of a case and review of the literature/ Luong K, Nguyen L.// Ann Allergy Asthma Immunol. - 1998; 80.

ПРОВЕРЕНО ЭКСПЕРТОМ
Регина Башарова
Врач-инфекционист, заведующая
инфекционным отделением
Профиль эксперта
Что такое церкариоз
Причины церкариоза
Купаться в мелких и заросших тиной водоемах всегда опасно – там можно подхватить не только какую-нибудь инфекцию, но и паразитов. Так что возьмите за правило: в неглубоких, стоячих озерах и прудах, где много водорослей, речных улиток, а также водоплавающих птиц купаться не стоит.
Церкарии изначально живут в телах зараженных моллюсков-прудовиков. В теплое время года они выходят из них в поисках своих основных хозяев – уток, чаек, диких гусей. И если на их пути встречается человек – церкарии пытаются внедриться и в него через кожу, вот только не приживаются и вскоре гибнут, перед этим вызывая сильный зуд и кожное раздражение.
Симптомы церкариоза
Во-первых, церкариоз поражает только открытые участки кожи, куда проще всего добраться паразитам. Под плотный купальник и уж тем более гидрокостюм личинки проникнуть не могут, так что чаще всего страдают бедра, спина, руки, ноги, ягодицы.
Основными симптомами церкариального дерматита являются покалывание и покраснение кожи, зуд (иногда очень сильный), мелкие красные волдыри или прыщики. В отдельных случаях может присоединиться нарушение сна, небольшое повышение температуры и сухой кашель.
В первые часы и дни после купания в зараженной воде человек может испытывать небольшой зуд или покалывание кожи, которое со временем стихает. В первые сутки на коже появляются мелкие красные волдыри. В среднем, неприятные симптомы могут длиться до недели, потом личинки постепенно погибают. А вот если у человека разовьется сильная аллергическая реакция, то покраснение и зуд будут очень сильными, а лечение потребуется долгое и серьезное. Пигментация кожи сохраняется примерно в течение двух недель.
– У маленьких детей заболевание будет протекать в более тяжелой форме, нежели у взрослого. Также более неприятно протекает заболевание у аллергиков. Так называемый церкариоз по анафилактоидному типу может вызывать: повышение температуры, падение давления, бронхоспазмы, отек гортани и даже асфиксию, – уточняет врач-инфекционист Регина Башарова.
Диагностика
Перед тем, как поставить окончательный диагноз и выписать лечение, врач назначает предварительную диагностику. Пациент проходит осмотр у дерматолога и терапевта, а также врача-инфекциониста. Специалисты опрашивают пациента, выясняют возможные пути заражения – например, не купался ли недавно человек в мелководных пресных водоемах.
– Диагностировать данное заболевание достаточно проблемно – его симптомы схожи со многими аллергическими или кожными проблемами. Для исключения аллергии врач назначает анализ крови на определение уровня иммуноглобулина, при этом он не выявит заражение личинками церкариев. Более того, точных тестов на определение церкариоза на сегодняшний день не существует, – уточняет специалист.
Лечение церкариоза
– Все лечение церкариоза направлено на борьбу с зудом, который мешает спать и работать, – объясняет врач-инфекционист Регина Башарова. – Чтобы успокоить суд, можно использовать:
- спирт Салициловый;
- бальзам Звездочка;
- мази с содержанием в составе димедрола или ментола;
- суспензия Циндол;
- антигистамины нового поколения: Супрастин, Тавегил, которые хорошо снимают зуд, а также Зиртек или Кларитин;
- лосьоны или крема против зуда (в составе кортикостероиды);
- жаропонижающие (если повышается температура).
Дополнительно врачи назначают и проведение курса физиотерапевтических процедур – это поможет существенно уменьшить воспалительные процессы, устранить отечность кожных покровов. Такие сеансы процедур – безболезненны, а результативность достаточно высока.
Профилактика церкариоза в домашних условиях
Хоть церкарии и не особо опасны, лучше обезопасить себя от встречи с паразитами и тщательно выбирать место для купания. Например, если на берегу много улиток, то, скорее всего, вода будет заражена личинками. Также паразиты часто встречаются в озерах, которые облюбовали водоплавающие птицы. Поэтому лучше держаться подальше от неглубоких озер с теплой стоячей водой, слишком илистым дном и большим количеством водорослей.
Старайтесь также не ходить босиком по траве и песку возле таких водоемов, ведь личинки могут проникнуть в кожу стоп.
Если вы все же рискнули и искупались в подозрительном водоеме, то сразу же, как выбрались на берег, тщательно разотрите кожу сухой тряпкой или полотенцем. Скорее всего, это на 100% не защитит от заражения, но точно уменьшит количество личинок на коже. А по возможности сразу примите душ с мылом, так вы обезопасите себя и от других кожных заболеваний, которые можно подхватить в грязной воде. Также перед купанием можно нанести на открытые участки кожи крем на основе вазелина – это не позволит паразитам проникнуть в кожу.
Если вы занимаетесь подводной рыбалкой или дайвингом, приобретите себе гидрокостюм, и никакие церкарии вам не будут страшны.
Популярные вопросы и ответы
Можно ли заразиться церкариозом от человека?
– Церкариоз – это не инфекционное заболевание, поэтому заразиться им от другого человека невозможно. Церкариоз не опасен для жизни, а неприятные симптомы проходят уже через несколько дней, сразу после гибели личинок в человеческом организме, – объясняет врач-инфекционист, заведующая отделом эпидемиологии ГБУЗ РБ ГКБ №21 Регина Башарова.
Можно ли лечить церкариоз народными средствами?
– Народная медицина также может похвастаться эффективными способами борьбы с церкариозом. Например, компрессы с салициловым спиртом помогут избавиться от зуда и покраснения, исключает попадание под кожу патогенных микроорганизмов и бактерий. Также хорошо зарекомендовало себя протирание пораженных участков уксусом или лимонным соком, – объясняет специалист.
Еще одно хорошее средство – отвар из череды, который обладает противовоспалительными свойствами.
Как вариант – можно обрабатывать кожные покровы полынью. Паразиты на дух не переносят ее выраженный запах и горечь.
Хорошо помогают овсяная мука и пищевая сода – можно разводить слабый раствор и принимать ванну, можно развести до густой кащицы и натирать ей зудящие участки кожи.

Церкарии — крохотные (0,3–1 мм в длину) свободноплавающие личинки паразитических червей-сосальщиков семейства Schistosomatidae — встречаются в водоемах по всему миру.
Итогом стала инструкция — способ определения видовой принадлежности церкарий птичьих трематод семейства Schistosomatidae в брюхоногих легочных моллюсках. Это пособие выручает при санитарно-эпидемиологическом надзоре за потенциально опасными водоемами, помогает контролировать эффективность средств борьбы с церкариями. Не менее ценна и инструкция по эпидемиологическому надзору за церкариальными дерматитами, которой пользуются сотрудники центров гигиены и эпидемиологии, санаториев при подготовке водоемов к летнему оздоровительному сезону.
Как же работает механизм заражения птичьим гельминтозом? Взрослые шистосомы, живущие в печени заболевших птиц, откладывают яйца, которые с пометом попадают в воду. Через некоторое время из яиц выходят личинки первой стадии — мирацидии (человеку не вредят), они ищут промежуточных хозяев — моллюсков, относящихся к семейству прудовиков и катушек. Развиваясь в их телах, превращаются в церкарий. Покинув моллюска, двухвостые личинки становятся опасны. Оказавшись в воде, подстерегают окончательного хозяина — водоплавающую птицу, чтобы в ее теле превратиться во взрослых паразитов, дать потомство и закончить жизненный цикл.
Заселенность воды церкариями птичьих шистосом в естественных условиях не столь велика: несколько особей на кубометр. Но в местах, где отдыхающие регулярно прикармливают уток, лебедей и чаек, а затем купаются сами, собирается много моллюсков, привлеченных обилием органики. Значит, и личинок здесь значительно больше.
— Для последующей эффективной борьбы с церкариозом с научной точки зрения на примере озера Нарочь требовалось обстоятельно разобраться, какие именно виды птиц причастны, какие моллюски — носители личинок, изучить проявления заболевания у людей, выработать эффективные профилактические меры, предложить адекватные средства терапии, — говорит Татьяна Дороженкова. — На решение этих задач были нацелены различные госпрограммы, которые уже принесли результаты. В частности, в последние годы удалось установить, что разновидностей личинок птичьих шистосом в моллюсках озера Нарочь больше, чем считалось ранее. Обнаружены церкарии двух ранее не отмеченных у нас родов — Gigantobilharzia sp. и Dendritobilharzia sp., а также новый вид рода Trichobilharzia, названный по месту, где он был открыт, — narochanica. Таким образом, установлено 7 видов трематод из семейства Schistosomatidae — паразитарных агентов церкариоза.
Выяснили также, что и промежуточных хозяев (моллюсков) у паразита гораздо больше. Все это заставляет менять подходы к решению проблемы, т. к. у каждого рода гельминтов свои особенности жизненного цикла. Например, неприятной новостью стало то, что один из новых для нас птичьих гельминтов относится к т. н. назальным видам. Продвижение к месту основной локализации такой личинки, отбросившей хвост, осуществляется у водоплавающих птиц по нервной системе, а не по кровеносным сосудам. Кстати, среди множества видов хвостатых трематод есть и не вызывающие церкариоз — эту особенность специалистам тоже важно знать.
Сегодня благодаря принятым мерам (перенос гнездовий подальше от санаториев, запрет на кормление птиц и широкую разъяснительную работу с отдыхающими) на Нарочи наступило относительное эпидемическое благополучие. Если в прежние времена ежегодно фиксировалось 300–500 случаев заболеваний церкариозом (в разные годы доля детей составляла от 36 до 83,4%), то в минувшем году — 12.
— Успокаиваться пока рано, — считает Татьяна Дороженкова.
— Прежде всего, существуют простые правила, выработанные для купальщиков энтомологами, эпидемиологами и санитарными врачами: избегать водоемов, берега которых сильно заросли. В них водятся дикие или домашние водоплавающие птицы, обнаруживаются моллюски. Церкарии там висят в верхнем хорошо прогретом солнцем слое воды, подкарауливая утку или случайного пловца.
Не надо прикармливать птиц на пляже, ведь они оставляют на мелководье помет — источник яиц гельминтов. Следует читать предупредительную информацию в зонах отдыха. Перед купанием целесообразно смазывать кожу любым жирным кремом (тогда церкариям труднее внедриться), а после водной процедуры следует обмыться под душем. Нет такой возможности — растереться жестким полотенцем. Обсуждается возможность применения эфирных масел или водных экстрактов растительного происхождения, использование препаратов комбинированного действия (аттрактантов и токсикантов), а также средств защиты от насекомых, которые наносились бы на кожу в виде мазей или гелей.
Если встречи с вредоносными личинками избежать не удалось и спустя 15–30 минут после купания появился зуд, а через час на коже — пятнистая сыпь, то, не дожидаясь ухудшения здоровья, обязательно обращайтесь к врачу. При необходимости он назначит лечение, в т. ч. препараты, уменьшающие неприятные болезненные ощущения.
Медики советуют на время болезни отказаться от продуктов, усиливающих аллергические реакции: молоко, яйца, дары моря, рыба, острые приправы, бобовые, орехи, цитрусовые, шоколад, крепкий чай, кофе. Нужно есть неострые сорта сыра, йогурты без фруктовых добавок, простоквашу, нежирное мясо, картофель. Рекомендуется больше пить: соки и компоты из свежих фруктов, морс или обычную воду.
Что касается борьбы с очагами церкариозов, то сегодня ученые считают неэффективным отпугивание диких водоплавающих птиц от береговой зоны или их отстрелы.
Недопустима и химическая обработка акватории против моллюсков из-за серьезного вреда для водных биоценозов.
По данным Научно-практического центра НАН Беларуси по биоресурсам, в 2015 году в водоемах страны средняя зараженность моллюсков (промежуточных хозяев) личинками шистосоматидных гельминтов составляла от 0,7 до 1,7%.
В мире насчитывается около 20 видов птичьих гельминтов, относящихся к шистосомам, способных вызывать церкариозы у человека.
Первые церкарии (от пары сотен до 10 000 и более в сутки) появляются через 4–6 недель после заражения
моллюска. Концентрируются в 30–40-сантиметровом поверхностном слое воды или крепятся присосками к растениям. При температуре воды +18…+21 °C живут до 3 суток, при +5…+8 °C — до 6.Если 3 года подряд регистрируются 30 и более случаев заражения людей церкариозами, водоем следует расценивать как активно действующий очаг шистосоматид.
Перловица — самый полезный моллюск наших водоемов, фильтрующий огромную массу воды, — не подвержен атакам личинок шистосом.
Дмитрий Патыко
Медицинский вестник, 28 июля 2016
Читайте также:

