Чесоточный клещ на ресницах
Обновлено: 19.04.2024
Пациенты, которые заразились клещом Демодекс, могут испытывать неприятные симптомы. Иногда это заболевание приводит к серьезным осложнениям.
Когда клещ проникает в область глаз, то он приводит к повышению слезоточивости, выпадению ресниц, воспалению. Этот паразит размножается в сальных и мейбомиевых железах, а также в волосяных фолликулах пациента. Нередко заражение клещом протекает бессимптомно, то есть он не причиняет носителю никакого дискомфорта. Однако активность клеща может повышаться при нарушении работы внутренних органов человека, включая иммунную, нервную и эндокринную системы.
Размеры клеща Демодекса варьируют от 0,16 до 0,48 мм. В одном волосяном фолликуле может обитать около 25 особей. В четверти случаев выявления клеща на коже лица возникает поражение сальных желез и меймобиевых протоков. В основе ряда офтальмологических проблем также лежит заражение этим паразитом. Так, он является одной из ведущих причин блефарита, халязиона, блефароконъюнктивита, эписклерита, кератита.

Симптомы демодекоза глаз
При демодекозе век возникают характерные для этого заболевания симптомы. Часто пациент жалуется на то, что даже после минимальной нагрузки глаза его устают. Кроме того, появляется светочувствительность, жжение и раздражение глаз, зуд, тяжесть век.
Проявления демодекоза приносят большой дискомфорт пациенту. При этом край века обычно краснеет, воспаляется, присоединяется припухлость, вязкие и пенные выделения, которые локализуются в уголках глаз. Внешне между ресницами можно различить чешуйчатые образования.
Если на фоне демодекоза век возникли осложнения, то нарушается рост ресничных волос, возникает их атрофия. Иногда ресницы попросту выпадают, а рост их нарушается. Кроме того, при этом заболевании по краю век формируются язвочки, гнойники, налет, папилломы. Сами ресница покрыты слипшимися корочками.
Диагностика
Чтобы диагностировать демодекоз глаз достаточно обратиться в одну из лабораторий в офтальмологической клинике. Продолжительность анализа ресничных проб не высока. Для этого достаточно взять 3-4 ресницы с каждого века и изучить их под микроскопом. Если количество клещей составляет 1-2 на каждый волос, то специфическое лечение не требуется. В том случае, когда количество паразитов превышает этот показатель, следует провести терапевтическое лечение.
Лечение
Чтобы вылечить демодекс ресниц, нужно провести необходимое исследование, которое покажет возможные осложнения. Начать терапию необходимо с соблюдения правил личной гигиены. Это позволит в дальнейшем свести к минимуму риск рецидива заболевания. В результате эффективность лечения значительно повысится.
Комплексный подход к терапии заболевания является залогом успешного лечения демодекса. Использование антибиотиков, иммуномодуляторов и антигистаминных препаратов сочетают с приемом акарацидных средств и местных лекарств. Продолжительность лечения обычно составляет около месяца, но может достигать и года. Это зависит от различных осложнений и отягощающих факторов.

Очень важно регулярно очищать веко от образованных чешуек. Для этого можно использовать спиртовой настой на эвкалипте или календуле. Также нужно наносить мазь, которая содержит деготь, серу, ихтиол, желтую ртуть, бензилбензоат или цинкихтиол. Эти акарицидные вещества атакуют клеща, что приводит к уменьшению численности паразита. Перорально применяют препараты с содержанием метронидазола.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Демодекоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Демодекоз – паразитарное кожное заболевание, которое вызывает клещ-железница (Demodex). Клещ размножается в волосяных фолликулах, сальных железах кожи и мейбомиевых железах (видоизмененных сальных железах, располагающихся по краю века) и поражает в основном кожу лица и наружных ушных раковин, хотя в редких случаях может мигрировать на кожу груди и спины. Питательной средой, необходимой для размножения клеща, служит кожное сало (себум).
Носителями клеща могут быть многие люди, но заболевание проявляется остро только при нарушении микробного биоценоза кожи и снижении иммунитета.
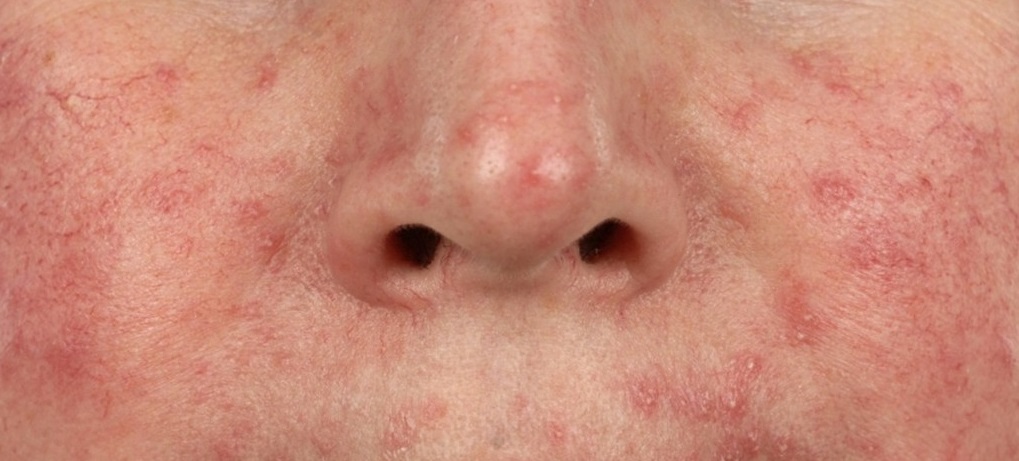
В таких случаях клещ начинает активно размножаться, в результате чего на коже формируются асимметричные шелушащиеся розовые пятна, телеангиэктазии, розовая или красная сыпь, на месте которой затем возникают пустулы (пузырьки с гноем) или везикулы (пузырьки с прозрачной жидкостью). Кожа в этих местах воспаляется, утолщается и покрывается мокнущими корочками. При отсутствии лечения поражение кожи может усиливаться, захватывая более глубокие слои.
Причины появления демодекоза
Клещ-железница относится к условно-патогенным организмам и у 90% людей входит в состав нормального микробного биоценоза кожи лица, при этом никак себя не проявляя. Активное размножение клеща становится возможным, если биоценоз нарушается, а местный иммунитет снижается. Чаще всего изменение микробной среды происходит вследствие различных кожных заболеваний (воспалительных, бактериальных), использования иммуносупрессантов (препаратов, снижающих иммунную защиту), например, местных стероидных мазей. Распространению демодекоза способствуют нарушения в работе нервной, сосудистой и эндокринной систем, заболевания желудочно-кишечного тракта, патологии обменных процессов.
Немаловажным фактором развития заболевания служит повышенное образование кожного сала и изменение его состава. Увеличение поверхностных липидов в составе себума приводит к усиленному размножению патогенной флоры, которая, в свою очередь, инициирует активность клеща. Гиперпродукция кожного сала возникает у женщин в период гормональной перестройки, а также в результате эндокринных заболеваний и генетической предрасположенности. Существенную роль в активизации клеща играет уровень инсоляции, влияющий на усиление продукции себума.
В жаркое время года регистрируется всплеск заболеваемости демодекозом, что связано с повышенной выработкой провоспалительных веществ из-за чрезмерного воздействия ультрафиолетовых лучей.
При наличии сопутствующих поражений кожи (акне, розацеа, перорального дерматита и т.д.), системных заболеваний (лейкоза, ВИЧ и др.) диагностируют вторичный демодекоз. Чаще всего он возникает у пациентов со значительно ослабленным иммунитетом. Иногда к вторичному демодекозу приводят терапия ингибиторами рецепторов эпидермального фактора роста, хроническая почечная недостаточность и УФ-воздействие. Заболевание может манифестировать в любом возрасте и характеризоваться значительной площадью поражения и выраженностью симптомов. Поражение век приводит к демодекозному блефароконъюнктивиту (воспалению век и их слизистой оболочки, прилежащей к глазу), который возникает как изолированно, так и параллельно с демодекозом кожи лица.
В зависимости от характера проявлений на коже различают:
- Акнеформный демодекоз. На коже присутствуют папулы и пустулы, напоминающие высыпания при угревой сыпи.
- Розацеаподобный демодекоз. Папулы появляются на фоне разлитой эритемы (покраснения кожи).
- Себорейный демодекоз. Сыпь на коже сопровождается пластинчатым шелушением.
- Офтальмологический демодекоз. Кожа век воспалена, присутствует чувство инородного тела в глазах.
На коже человека паразитируют два вида клеща Demodex folliculorum (длинный клещ) и Demodex brevis (короткий клещ).
В зависимости от вида клеща преобладают те или иные элементы поражения кожи. Развитие Demodex folliculorum чаще приводит к эритеме и слущиванию эпителия кожи. Demodex brevis вызывает формирование конусовидных папул, покрытых серыми чешуйками. Иногда отмечаются симметричные папулопустулезные элементы (пузырьки с прозрачной жидкостью или гноем), окруженные воспалительным инфильтратом.
Иногда размножение клещей приводит к присоединению вторичной гнойной инфекции, в ходе которой развиваются крупные гнойные пустулы и даже абсцессы.
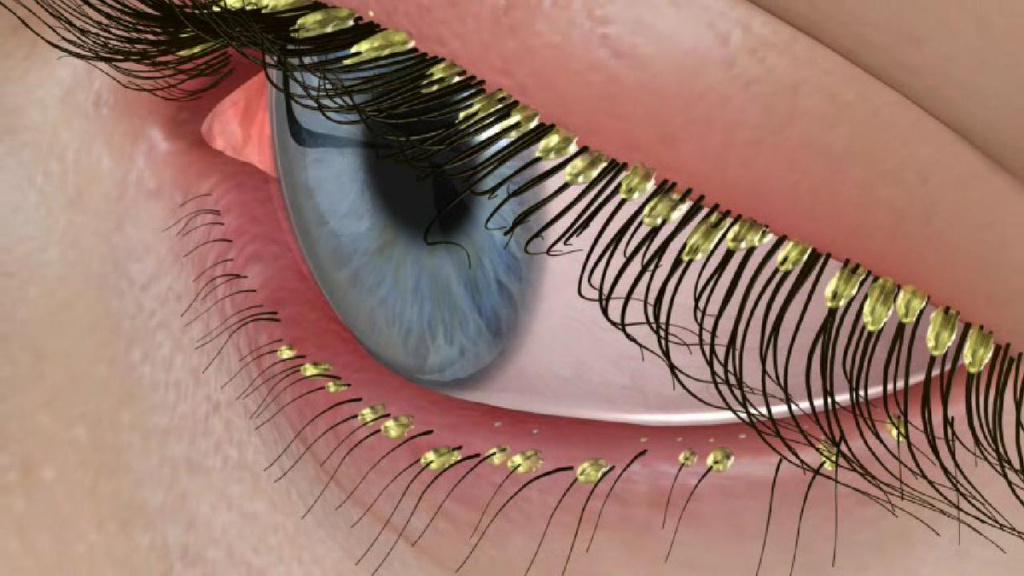
Длительное течение заболевания может привести к потере ресниц и замещению волосяных фолликулов рубцовой соединительной тканью.
Такие разнообразные проявления демодекоза делают обязательной лабораторную диагностику для выделения клещей из очагов поражения.
Лабораторная диагностика предусматривает микроскопию секрета сальных желез и содержимого пустул.
Информацию о приеме биоматериала в медицинских офисах необходимо заранее уточнить, позвонив в справочную службу ИНВИТРО по телефону. Клещ-железница размерами 0,2-0,5 мм, рода Demodex (Demodex folliculorum, Demodex brevis), является частым эктопаразитом человека. Он вызывает демодекоз, относящи.
Консультация офтальмолога БЕСПЛАТНО при удалении халязиона, новообразований (папиллом) век, инородных тел роговиц и конъюнктивы! (цена .
Скидки для друзей из социальных сетей!
Эта акция - для наших друзей в "Одноклассниках", "ВКонтакте", "Яндекс.Дзене", YouTube и Telegram! Если вы являетесь другом или подписчиком стр.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
Ардамакова Алеся Валерьевна
Врач-офтальмолог, лазерный хирург
Кандидат медицинских наук
Никулина Ольга Васильевна
Мы в Telegram и "Одноклассниках"
Демодекоз - одно из самых неприятных заболеваний глаз. Его вызывают условно-патогенные паразиты, клещи рода Demodex. У каждого второго человека они живут в небольшом количестве на коже лица, фолликулах ресниц и в сальных железах века, но при наступлении благоприятных условий клещи начинают быстро размножаться и вызывают такое заболевание, как офтальмодемодекоз, провоцируя появление раздражения и дискомфорта в глазах.

Диагностика и лечение демодекоза

Диагностика и лечение демодекоза
Симптомы демодекоза
Демодекоз проявляются в 2-х формах: кожная форма заболевания и демодекоз век.
При кожной форме демодекоза появляется воспаление на коже лица, особенно страдают подбородок, щеки и надбровные дуги. Намного реже поражается кожа груди и спины. Основным симптом кожной формы демодекоза является воспаление сальных желез и волосяных фолликулов, что приводит к образованию угревой сыпи, покраснению кожи и образованию корочек.
Симптомы демодекоза глаз могут быть следующими:
Симптомы могут усиливаться по утрам, а также после принятия горячей ванны, посещения бани или сауны, пребывания на солнце.
При обнаружении подобных симптомов необходимо срочно проконсультироваться с врачом-дерматологом (в случае кожной формы заболевания) или врачом-офтальмологом (в случае демодекоза глаз): заболевание заразно и быстро распространяется на соседние участки.
Диагностика и лечение демодекоза

Диагностика и лечение демодекоза

На чем основывается диагностика демодекоза глаз
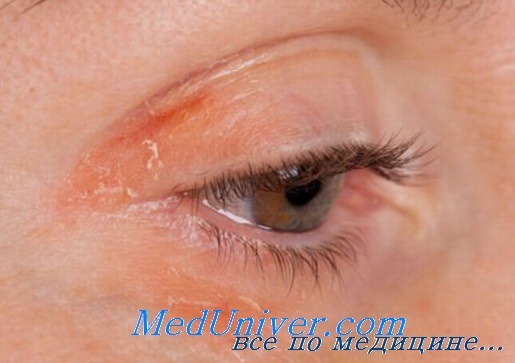
Опытный врач-офтальмолог проводит специальные лабораторные исследования на выявление клеща Demodex, а также обязательно обращает внимание на видимые характерные признаки демодекоза глаз:
- покраснение по краям век;
- гнойнички между ресницами;
- липкие, с желтоватым налетом и чешуйками ресницы;
- расширенные капилляры век и сетчатки глаз;
- истончение и частое выпадение ресниц.
Причины демодекоза глаз
Это заболевание может появиться в результате внутренних факторов:
- снижение иммунитета после болезни;
- хронические микробные и вирусные заболевания;
- появление в организме очагов инфекции, например, недолеченный кариес;
- заболевания рефракции глаз;
- гормональные нарушения;
- себорейный дерматит;
- угревая болезнь;
- нарушения в работе нервной и сердечно-сосудистой систем;
- болезни печени и желудочно-кишечного тракта.
Внешние факторы также могут спровоцировать появление демодекоза глаз:
- офтальмологические операции в прошлом;
- грязный, пыльный воздух;
- высокая температура воздуха;
- неправильный образ жизни, злоупотребление алкоголем.
Отсутствие лечения демодекоза может привести к кератиту, блефароконъюнктивиту, блефариту и ухудшению зрения. А дефицит слезной жидкости опасен развитием вторичной инфекции.
Как передается демодекоз глаз?
Демодекозом глаз можно заразиться в быту - при использовании общих с больным предметов гигиены, полотенец, постельного белья, косметики.
Для исключения повторного заражения необходимо ежедневно менять наволочку, полотенце (или пользоваться бумажными полотенцами), выкинуть зараженные косметические средства.
Для обработки каждого века необходимо пользоваться отдельной (каждый раз новой) ватной палочкой.

Диагностика и лечение демодекоза
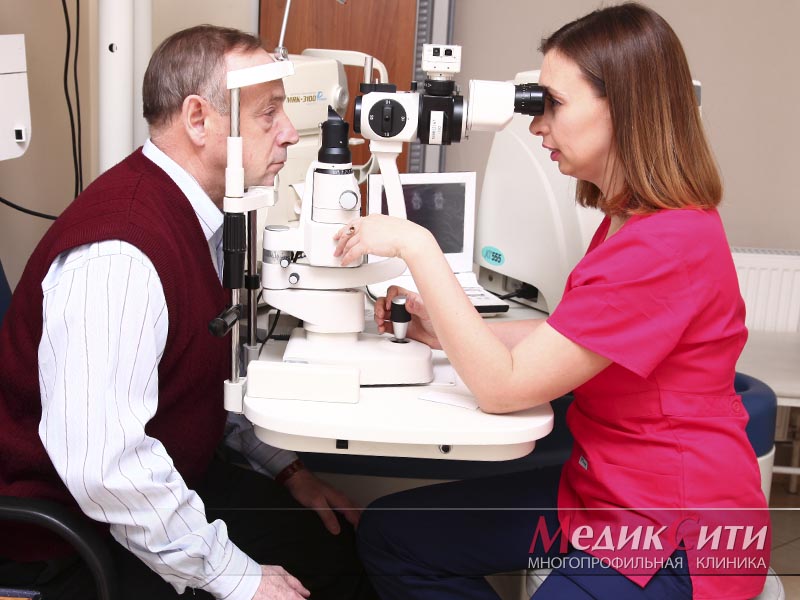
Диагностика и лечение демодекоза

Лечение демодекоза глаз
Следует иметь в виду, что демодекоз глаз вызван паразитами, и само по себе заболевание не пройдет. Его обязательно необходимо лечить в течение длительного периода. Если выполнять не все указания врача, то демодекоз быстро переходит в хроническую форму, которая труднее поддается лечению. Коварство заболевания в том, что через некоторое время внешние признаки заболевания пропадают, но может возникнуть повторное самозаражение.
Поэтому лечение демодекоза достаточно длительное и включает в себя ряд мер, среди которых следующие:
- соблюдение правил личной гигиены, дезинфекция постельного белья;
- обработка век специальными средствами, очистка кожи от корочек и налета;
- обработка основания ресниц с помощью капель или бактерицидного геля;
- регулярное нанесение на веки назначенной врачом лечебной мази;
- регулярный массаж век и удаление появившихся выделений вместе с клещами;
- использование физиотерапевтических методов - магнитотерапии, электрофореза и т.д.;
- соблюдение диеты с исключением сладостей, острой и соленой пищи;
- повышение иммунитета, устранение очагов хронической инфекции.
Медикаментозное лечение демодекоза глаз
Лечение демодекоза заключается в проведении процедур дважды в день. Сначала осуществляют спиртовую обработку век настоем календулы или эвкалипта. Также рекомендуется намыливать основание ресниц дегтярным мылом, которое обладает антисептическим действием.
Эффективна обработка краев век 3% глазными каплями Карбохол несколько раз в неделю (это способствует сокращению круговой глазной мышцы и выходу содержимого желез вместе с клещами).
По указанию врача можно дважды в день применять гель для глаз Stopdemodex или Блефарогель.
При появлении воспаления в глазах вам понадобятся такие антибактериальные капли, как Дексагентамицин, Левомицетин, Ципрофлоксацин и т.д.
Не оставляйте демодекоз глаз без внимания и не занимайтесь самолечением! Только доктор, проведя соответствующее обследование, может назначить лечение, которое окажется наиболее эффективным против клещей. Офтальмолог предложит вам и и последующую профилактику заболевания.
Лечение демодекоза глаз. Профилактика
Лечение демодекоза глаз проводят по принципам этиотропной и патогенетической терапии.
Бессимптомное носительство при отсутствии субъективных жалоб и клинических проявлений специального лечения не требует. В этих случаях достаточно проводить профилактические мероприятия, предотвращающие манифестацию клещевой инвазии.
В дерматологии в качестве акарицидных средств используют спирт, эфир, хлороформ, бензин, препараты дегтя, серы, ртути, соляной, карболовой, салициловой кислот, спиртовые растворы анилиновых красителей (бриллиантовый зеленый, метиленовый синий, фуксин и др.). растительных веществ (календула, эвкалипт, коланхое и др.), инсектициды (ДДТ, хлорофос и др.) и т. д. Большинство из этих препаратов из-за их токсичности нельзя использовать в глазной практике.
В Институте глазных болезней им. Гельмгольца с целью борьбы с паразитами с успехом применяют обработку век смесью, состоящей из равных частой спирта и эфира, а затем цинко-ихтиоловой мазью.
Rp.: Zinci oxydati 0,5
Ichthyoli 0,15
Lanolini 2,0
Vaselinl 8,0
MDS. Глазная ма.зь
Техника проведения процедуры такова.
В случаях упорного течения болезни при наличии осложняющих моментов обработка век должна стать ежедневной гигиенической процедурой наравне с умыванием и бритьем. Обычно больные, отмстив значительное улучшение в состоянии глаз после начала лечения, охотно проводят сто самостоятельно длительное время или даже постоянно.
Rp.: Natrii bicarbonici
Natrii biborici aa 0,1
Aq. destil. 10,0
M.D.S. Глазные капли
Правильное и своевременное лечение хронического мейбомиита предотвращает образование халазионов.
Т. О. Coston рекомендует следующую методику лечения. После капельной анестезии плотным ватным тампоном, смоченным эфиром, медленно протирают корни ресниц по краю века. Тампон должен быть достаточно влажным, чтобы эфир попал в устье ресничных фолликулов. Через 5—10 мин можно видеть отдельных клещей, появляющихся из фолликулов. Повторное протирание эфиром позволит удалить многих клещей. Больному рекомендуют обильно смазывать края век какой-либо индифферентной мазью перед сном. Мы назначали сульфаниламидную или инсулиповую мазь. Она блокирует устья фолликулов и нарушает цикл развития паразитов. Через неделю делают повторную очистку с эфиром. Курс лечения 3—4 нед.
При наличии гнойного конъюнктивита после бактериологического исследования конъюнктивального отделяемого и обнаружения патогенной микрофлоры одновременно с обработкой век осуществляют инсталляции растворов сульфаниламидов или антибиотиков. Однако необходимо следить за тем, чтобы антибактериальные средства не применяли длительно и бессистемно, так как это может привести к развитию лекарственных дерматитов, которые при демодикозе склонны переходить в хроническую форму и трудно поддаются лечению.
При лечении сопутствующих клещевому блефариту аллергических дерматитов, конъюнктивитов, эписклеритов, кератитов, а также иридоциклитов, кроме противопаразитарных препаратов необходимо применять десенсибилизирующие средства. При дсмодикозном дерматите особенно эффективно смазывание кожи век кремом сикортена [Майчук Ю. Ф., Семенова Г. Я.]. Мазь сикортена также эффективна, но остающееся на длительное время жировое пятно па коже век нежелательно по косметическим соображениям. Наличие поверхностных дефектов эпителия и изъязвлений роговицы при паразитарно-аллергических поражениях глаз не служит противопоказанием к местному применению кортикостероидов в виде растворов и мазей (0,1% раствор дексаметазона, 1 % раствор гидрокортизона, 1 % гидрокортизоновая мазь и др.).
Можно применять также и комплексные лекарственные формы, включающие антибактериальные и кортикостероидные препараты. Особенно удобными и высокоэффективными препаратами являются разработанные в Институте глазных болезней им. Гельмгольца глазные капли сульфадекс: 10% сульфапиридазин-натрия и 0,5% дексаметазона [Майчук Ю. Ф.]. При глубоких кератитах с экссудатом в передней камере показано сочетание кортикостероидов с антибактериальными препаратами в виде капель или субконъюнктивальных инъекций. Назначение антибиотиков и сульфаниламидных препаратов внутрь рекомендуется при тяжелых кератоувеитах для санации очагов хронической инфекции.
Лечение глазных поражений при демодикозе необходимо обязательно проводить одновременно с лечением кожи лица. Учитывая также, что почти у всех больных с демодикозом имеются какие-либо сопутствующие заболевания (аллергические, нарушения деятельности желудочно-кишечного тракта, диабет, очаги фокальной инфекции и т. д.), проводят соответствующую терапию. Демодикоз затрудняет ношение контактных линз, состояние век ухудшается [Liofel S. Т. et al.].
Видео фармакологические, побочные эффекты препаратов от вшей, клещей (педикулеза, антипаразитарные)
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

