Чесоточный клещ переносчик заболеваний
Обновлено: 23.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Демодекоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Демодекоз – паразитарное кожное заболевание, которое вызывает клещ-железница (Demodex). Клещ размножается в волосяных фолликулах, сальных железах кожи и мейбомиевых железах (видоизмененных сальных железах, располагающихся по краю века) и поражает в основном кожу лица и наружных ушных раковин, хотя в редких случаях может мигрировать на кожу груди и спины. Питательной средой, необходимой для размножения клеща, служит кожное сало (себум).
Носителями клеща могут быть многие люди, но заболевание проявляется остро только при нарушении микробного биоценоза кожи и снижении иммунитета.
В таких случаях клещ начинает активно размножаться, в результате чего на коже формируются асимметричные шелушащиеся розовые пятна, телеангиэктазии, розовая или красная сыпь, на месте которой затем возникают пустулы (пузырьки с гноем) или везикулы (пузырьки с прозрачной жидкостью). Кожа в этих местах воспаляется, утолщается и покрывается мокнущими корочками. При отсутствии лечения поражение кожи может усиливаться, захватывая более глубокие слои.
Причины появления демодекоза
Клещ-железница относится к условно-патогенным организмам и у 90% людей входит в состав нормального микробного биоценоза кожи лица, при этом никак себя не проявляя. Активное размножение клеща становится возможным, если биоценоз нарушается, а местный иммунитет снижается. Чаще всего изменение микробной среды происходит вследствие различных кожных заболеваний (воспалительных, бактериальных), использования иммуносупрессантов (препаратов, снижающих иммунную защиту), например, местных стероидных мазей. Распространению демодекоза способствуют нарушения в работе нервной, сосудистой и эндокринной систем, заболевания желудочно-кишечного тракта, патологии обменных процессов.
Немаловажным фактором развития заболевания служит повышенное образование кожного сала и изменение его состава. Увеличение поверхностных липидов в составе себума приводит к усиленному размножению патогенной флоры, которая, в свою очередь, инициирует активность клеща. Гиперпродукция кожного сала возникает у женщин в период гормональной перестройки, а также в результате эндокринных заболеваний и генетической предрасположенности. Существенную роль в активизации клеща играет уровень инсоляции, влияющий на усиление продукции себума.
В жаркое время года регистрируется всплеск заболеваемости демодекозом, что связано с повышенной выработкой провоспалительных веществ из-за чрезмерного воздействия ультрафиолетовых лучей.
При наличии сопутствующих поражений кожи (акне, розацеа, перорального дерматита и т.д.), системных заболеваний (лейкоза, ВИЧ и др.) диагностируют вторичный демодекоз. Чаще всего он возникает у пациентов со значительно ослабленным иммунитетом. Иногда к вторичному демодекозу приводят терапия ингибиторами рецепторов эпидермального фактора роста, хроническая почечная недостаточность и УФ-воздействие. Заболевание может манифестировать в любом возрасте и характеризоваться значительной площадью поражения и выраженностью симптомов. Поражение век приводит к демодекозному блефароконъюнктивиту (воспалению век и их слизистой оболочки, прилежащей к глазу), который возникает как изолированно, так и параллельно с демодекозом кожи лица.
В зависимости от характера проявлений на коже различают:
- Акнеформный демодекоз. На коже присутствуют папулы и пустулы, напоминающие высыпания при угревой сыпи.
- Розацеаподобный демодекоз. Папулы появляются на фоне разлитой эритемы (покраснения кожи).
- Себорейный демодекоз. Сыпь на коже сопровождается пластинчатым шелушением.
- Офтальмологический демодекоз. Кожа век воспалена, присутствует чувство инородного тела в глазах.
На коже человека паразитируют два вида клеща Demodex folliculorum (длинный клещ) и Demodex brevis (короткий клещ).
В зависимости от вида клеща преобладают те или иные элементы поражения кожи. Развитие Demodex folliculorum чаще приводит к эритеме и слущиванию эпителия кожи. Demodex brevis вызывает формирование конусовидных папул, покрытых серыми чешуйками. Иногда отмечаются симметричные папулопустулезные элементы (пузырьки с прозрачной жидкостью или гноем), окруженные воспалительным инфильтратом.
Иногда размножение клещей приводит к присоединению вторичной гнойной инфекции, в ходе которой развиваются крупные гнойные пустулы и даже абсцессы.
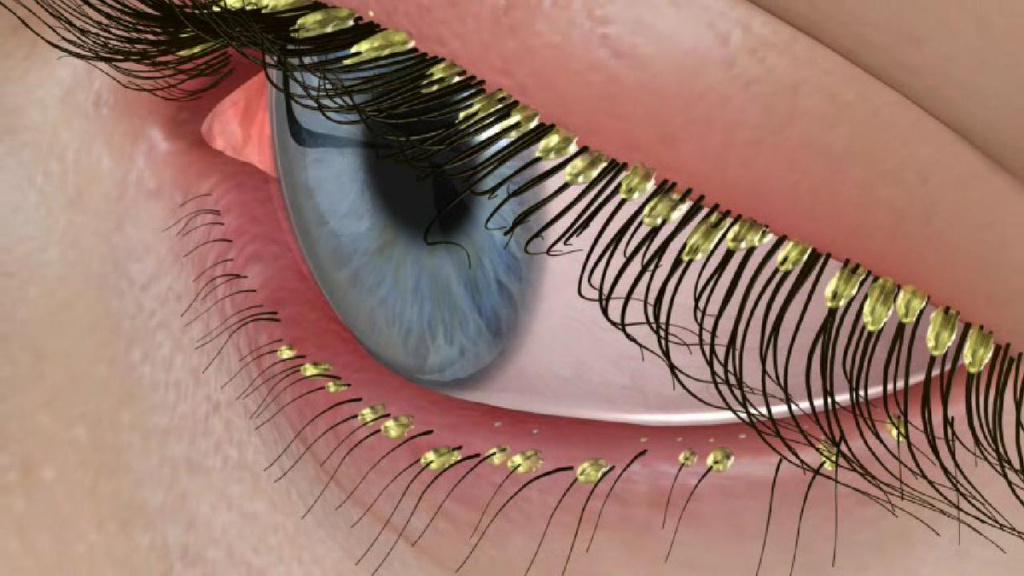
Длительное течение заболевания может привести к потере ресниц и замещению волосяных фолликулов рубцовой соединительной тканью.
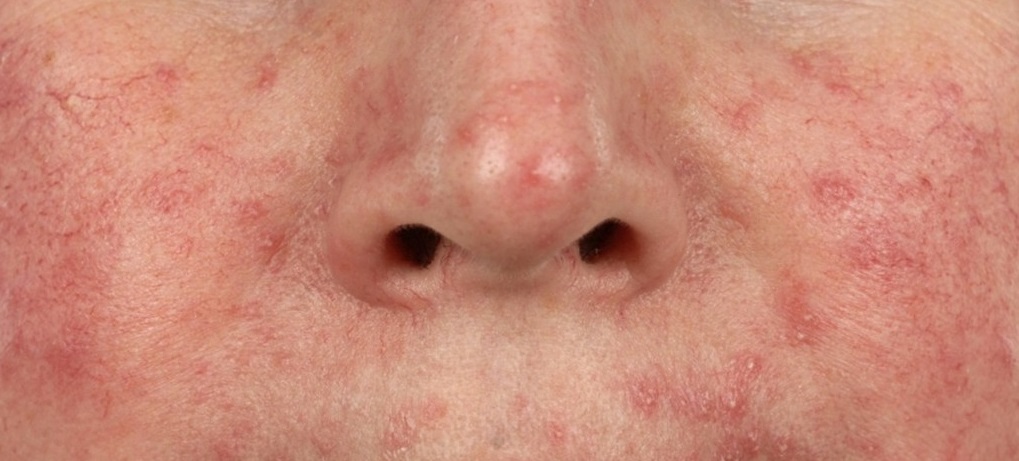
Такие разнообразные проявления демодекоза делают обязательной лабораторную диагностику для выделения клещей из очагов поражения.
Лабораторная диагностика предусматривает микроскопию секрета сальных желез и содержимого пустул.
Информацию о приеме биоматериала в медицинских офисах необходимо заранее уточнить, позвонив в справочную службу ИНВИТРО по телефону. Клещ-железница размерами 0,2-0,5 мм, рода Demodex (Demodex folliculorum, Demodex brevis), является частым эктопаразитом человека. Он вызывает демодекоз, относящи.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Демодекоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Демодекоз – паразитарное кожное заболевание, которое вызывает клещ-железница (Demodex). Клещ размножается в волосяных фолликулах, сальных железах кожи и мейбомиевых железах (видоизмененных сальных железах, располагающихся по краю века) и поражает в основном кожу лица и наружных ушных раковин, хотя в редких случаях может мигрировать на кожу груди и спины. Питательной средой, необходимой для размножения клеща, служит кожное сало (себум).
Носителями клеща могут быть многие люди, но заболевание проявляется остро только при нарушении микробного биоценоза кожи и снижении иммунитета.
В таких случаях клещ начинает активно размножаться, в результате чего на коже формируются асимметричные шелушащиеся розовые пятна, телеангиэктазии, розовая или красная сыпь, на месте которой затем возникают пустулы (пузырьки с гноем) или везикулы (пузырьки с прозрачной жидкостью). Кожа в этих местах воспаляется, утолщается и покрывается мокнущими корочками. При отсутствии лечения поражение кожи может усиливаться, захватывая более глубокие слои.
Причины появления демодекоза
Клещ-железница относится к условно-патогенным организмам и у 90% людей входит в состав нормального микробного биоценоза кожи лица, при этом никак себя не проявляя. Активное размножение клеща становится возможным, если биоценоз нарушается, а местный иммунитет снижается. Чаще всего изменение микробной среды происходит вследствие различных кожных заболеваний (воспалительных, бактериальных), использования иммуносупрессантов (препаратов, снижающих иммунную защиту), например, местных стероидных мазей. Распространению демодекоза способствуют нарушения в работе нервной, сосудистой и эндокринной систем, заболевания желудочно-кишечного тракта, патологии обменных процессов.
Немаловажным фактором развития заболевания служит повышенное образование кожного сала и изменение его состава. Увеличение поверхностных липидов в составе себума приводит к усиленному размножению патогенной флоры, которая, в свою очередь, инициирует активность клеща. Гиперпродукция кожного сала возникает у женщин в период гормональной перестройки, а также в результате эндокринных заболеваний и генетической предрасположенности. Существенную роль в активизации клеща играет уровень инсоляции, влияющий на усиление продукции себума.
В жаркое время года регистрируется всплеск заболеваемости демодекозом, что связано с повышенной выработкой провоспалительных веществ из-за чрезмерного воздействия ультрафиолетовых лучей.
При наличии сопутствующих поражений кожи (акне, розацеа, перорального дерматита и т.д.), системных заболеваний (лейкоза, ВИЧ и др.) диагностируют вторичный демодекоз. Чаще всего он возникает у пациентов со значительно ослабленным иммунитетом. Иногда к вторичному демодекозу приводят терапия ингибиторами рецепторов эпидермального фактора роста, хроническая почечная недостаточность и УФ-воздействие. Заболевание может манифестировать в любом возрасте и характеризоваться значительной площадью поражения и выраженностью симптомов. Поражение век приводит к демодекозному блефароконъюнктивиту (воспалению век и их слизистой оболочки, прилежащей к глазу), который возникает как изолированно, так и параллельно с демодекозом кожи лица.
В зависимости от характера проявлений на коже различают:
- Акнеформный демодекоз. На коже присутствуют папулы и пустулы, напоминающие высыпания при угревой сыпи.
- Розацеаподобный демодекоз. Папулы появляются на фоне разлитой эритемы (покраснения кожи).
- Себорейный демодекоз. Сыпь на коже сопровождается пластинчатым шелушением.
- Офтальмологический демодекоз. Кожа век воспалена, присутствует чувство инородного тела в глазах.
На коже человека паразитируют два вида клеща Demodex folliculorum (длинный клещ) и Demodex brevis (короткий клещ).
В зависимости от вида клеща преобладают те или иные элементы поражения кожи. Развитие Demodex folliculorum чаще приводит к эритеме и слущиванию эпителия кожи. Demodex brevis вызывает формирование конусовидных папул, покрытых серыми чешуйками. Иногда отмечаются симметричные папулопустулезные элементы (пузырьки с прозрачной жидкостью или гноем), окруженные воспалительным инфильтратом.
Иногда размножение клещей приводит к присоединению вторичной гнойной инфекции, в ходе которой развиваются крупные гнойные пустулы и даже абсцессы.

Длительное течение заболевания может привести к потере ресниц и замещению волосяных фолликулов рубцовой соединительной тканью.

Такие разнообразные проявления демодекоза делают обязательной лабораторную диагностику для выделения клещей из очагов поражения.
Лабораторная диагностика предусматривает микроскопию секрета сальных желез и содержимого пустул.
Информацию о приеме биоматериала в медицинских офисах необходимо заранее уточнить, позвонив в справочную службу ИНВИТРО по телефону. Клещ-железница размерами 0,2-0,5 мм, рода Demodex (Demodex folliculorum, Demodex brevis), является частым эктопаразитом человека. Он вызывает демодекоз, относящи.
Чесотка – паразитарное заболевание кожи, вызываемое чесоточным клещом Sarcoptes scabiei homonis, паразитирующим в роговом слое кожи [1,2,11].
Классификация
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
• микроскопическое исследование в биологическом материале (соскоб кожи, содержимое чесоточных ходов) (до начала терапии).
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: не проводятся.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне: не проводятся.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: не проводятся.
• время, прошедшее с момента контакта (от 1 суток до 14 дней) с предполагаемым источником заражения или предметами обихода больных чесоткой.
Дифференциальный диагноз
Таблица 1. Основные клинико-лабораторные дифференциально-диагностические признаки чесотки
Лечение
• снижение риска распространения инфекции.
• эсдепаллетрин: однократно обрабатывается аэрозолью весь кожный покров за исключением лица, волосистой части головы.
• перметрин (гель, раствор для наружного применения 0,5%).
Другие виды лечения: не проводятся.
Хирургическое вмешательство: не проводится.
Профилактические мероприятия:
• При выявлении больного чесоткой в семье, в организованном коллективе, члены семьи больного подвергаются тщательному осмотру и однодневному профилактическому лечению.
• При выявлении случая чесотки в организованном коллективе осмотр контактных проводится в течение сорока пяти дней (первые десять дней ежедневно, далее – один раз каждые десять дней).
• Информирование населения о личной и общественной профилактике инфекционных и заразных дерматозов через средства массовой информации, памятки и мультимедийные программы.
Препараты (действующие вещества), применяющиеся при лечении
| Бензилбензоат (Benzylbenzoate) |
| Перметрин (Permethrin) |
| Пиперонил бутоксид (Piperonyl butoxide) |
| Сера (Sulfur) |
Госпитализация
Информация
Источники и литература
Информация
Указание условий пересмотра протокола: пересмотр протокола через 3 года и/или при появлении новых методов диагностики/лечения с более высоким уровнем доказательности.
Чесотка человека – это паразитарная инвазия, вызванная Sarcoptes scabiei var hominis. Микроскопический клещ проникает в кожу и откладывает яйца, в конечном итоге вызывая иммунную реакцию у хозяина, которая приводит к сильному зуду и сыпи. Чесотка может усугубляться бактериальными инфекциями, ведущими к развитию кожных язв, которые, в свою очередь, могут приводить к развитию более тяжелых осложнений, таких как сепсис, болезни сердца и хронические заболевания почек. В 2017 г. чесотка и заболевания, вызванные другими эктопаразитами, были причислены к забытым тропическим болезням (ЗТБ) в ответ на просьбы государств-членов и рекомендации Стратегической и технической консультативной группы ВОЗ по ЗТБ.
Масштабы проблемы
Чесотка является одним из наиболее распространенных кожных заболеваний, и в развивающихся странах на нее приходится значительная доля кожных болезней. Предположительно, более 200 миллионов человек в мире заражены чесоткой в любой момент времени, но для более точной оценки этого бремени необходимы дополнительные усилия. По данным из последних публикаций о чесотке, уровни ее распространенности варьируются от 0,2% до 71%.
Чесотка является эндемической болезнью во многих тропических районах с ограниченными ресурсами, где средние уровни ее распространенности среди детей составляют предположительно 5-10%. Широко распространены повторные заражения. Тяжелое бремя чесотки и ее осложнений сопряжено с большими расходами для систем здравоохранения. В странах с высоким уровнем дохода происходят отдельные случаи заболевания, однако вспышки чесотки в медицинских учреждениях и уязвимых сообществах приводят к значительным экономическим издержкам для национальных служб здравоохранения.
Чесотка распространена во всем мире, однако особо подвержены заражению чесоткой и развитию вторичных осложнений наиболее уязвимые группы населения – дети раннего возраста и пожилые люди в сообществах с ограниченными ресурсами. Самые высокие показатели заражения наблюдаются в странах с жарким тропическим климатом, особенно в тех сообществах, где люди живут в условиях скученности и нищеты, а доступ к лечению ограничен.
Симптомы
Чесоточные клещи проникают в верхний слой кожи, где взрослые самки откладывают яйца. Через 3-4 дня из яиц появляются личинки, которые за 1-2 недели развиваются во взрослых клещей. Через 4-6 недель у пациента развивается аллергическая реакция на белки и фекалии клещей в чесоточных ходах, что вызывает сильный зуд и сыпь. Большинство людей инфицированы 10-15 клещами.
Пациенты, как правило, испытывают сильный зуд, а в межпальцевых промежутках, на запястьях, на верхних и нижних конечностях и в области поясницы появляются клещевые ходы и везикулы. У детей грудного и раннего возраста сыпь может распространяться более широко и охватывать ладони, подошвы ног, щиколотки, а иногда и волосистую часть кожи головы. Воспалительные чесоточные узелки могут обнаруживаться у взрослых мужчин на пенисе и мошонке, а у женщин – в области молочных желез. В связи с тем, что симптомы развиваются через какое-то время после первоначального инфицирования, чесоточные ходы могут выявляться у лиц, имевших тесные контакты с инфицированным человеком, у которых еще не появился зуд.
У людей с корковой чесоткой на коже появляются толстые, отшелушивающиеся корки, которые могут распространяться более широко, в том числе и на лице.
У людей с ослабленным иммунитетом, включая людей с ВИЧ/СПИДом, может развиваться особая форма заболевания, называемая корковой (норвежской) чесоткой. Корковая чесотка представляет собой гиперзаражение, при котором число клещей достигает нескольких тысяч и даже миллионов. Клещи широко распространяются и приводят к образованию корок, но часто не вызывают значительного зуда. При отсутствии лечения для этого заболевания характерна высокая смертность от вторичного сепсиса.
Воздействие клещей на иммунитет, а также прямые последствия расчесывания могут приводить к бактериальному заражению кожи, что приводит к развитию импетиго (кожных язв), особенно в тропических условиях. Импетиго может осложняться более глубокими кожными инфекциями, такими как абсцессы, или тяжелыми инвазивными болезнями, включая сепсис. В тропических условиях кожная инфекция, связанная с чесоткой, является распространенным фактором риска развития заболеваний почек и, возможно, ревматической болезни сердца. Признаки острого поражения почек можно обнаружить у 10% зараженных чесоткой детей в районах с ограниченными ресурсами, и во многих случаях эти симптомы сохраняются в течение многих лет после заражения, что приводит к необратимому повреждению почек.
Передача инфекции
Чесотка, как правило, передается от человека к человеку при тесном кожном контакте (например, при совместном проживании) с зараженным человеком. Риск передачи зависит от уровня заражения, причем наиболее высокий риск представляют контакты с лицами, страдающими корковой чесоткой. Вероятность передачи инфекции в результате контакта с зараженными предметами личного обихода (например, с одеждой и постельным бельем) в случае обычной чесотки низкая, а в случае корковой чесотки может быть высокой. С учетом бессимптомного периода заражения передача инфекции может произойти до появления симптомов у первоначально зараженного человека.
Лечение
Первичное лечение зараженных лиц включает использование скабицидов для наружного применения, таких как 5%-ный перметрин, 0,5%-ный малатион на водной основе, 10-25%-ная эмульсия бензилбензоата или 5-10%-ная серная мазь. Пероральный ивермектин также высокоэффективен, и его применение одобрено в ряде стран. Безопасность ивермектина для беременных женщин или детей с массой тела до 15 кг не установлена, поэтому ивермектин не должен применяться в этих группах населения до получения дополнительных данных о безопасности. При эффективном лечении в течение 1-2 недель зуд обычно усиливается, и лиц, проходящих лечение, следует информировать об этом.
С учетом того, что на ранней стадии нового заражения симптомы могут отсутствовать и поскольку препараты против чесотки не убивают яйца паразита, наилучшие результаты достигаются путем одновременного лечения всех членов семьи и повторного лечения в сроки, соответствующие выбранному лекарственному препарату.
Деятельность ВОЗ
ВОЗ сотрудничает с государствами-членами и партнерами в разработке стратегий борьбы с чесоткой и планов реагирования на вспышки этой болезни. ВОЗ признает, что необходимо более четко определить бремя болезни и риск долговременных осложнений и что стратегии борьбы с чесоткой должны быть увязаны с проводимыми мероприятиями, с тем чтобы содействовать их быстрому и экономически эффективному осуществлению. ВОЗ работает над тем, чтобы ивермектин был включен в Примерный перечень основных лекарственных средств ВОЗ при его следующем обновлении. Кроме того, ВОЗ принимает меры для обеспечения того, чтобы качественные и эффективные лекарственные препараты были доступны для нуждающихся в них стран.
Читайте также:

