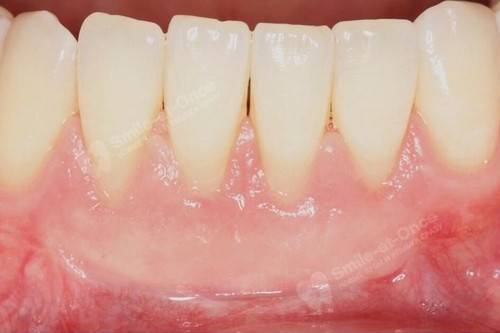
Чистка десен от инфекций
Обновлено: 23.04.2024
Что такое зубной абсцесс и как проводить профилактику этого заболевания? В этой статье рассказываем о причинах возникновения, симптомах и лечении гнойника на деснах, а также рекомендации, как уменьшить вероятность столкнуться с гнойной инфекцией.
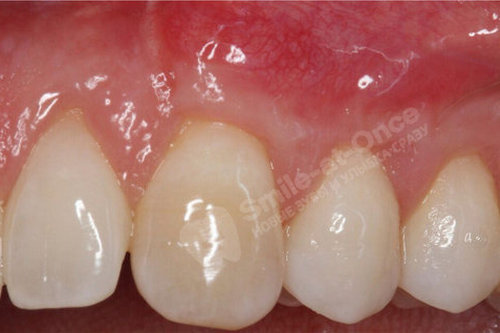
Гнойник на десне — что это, как выглядит
Абсцесс — это болезненный процесс нагноения места, в которое попадает инфекция. Чаще всего воспаление возникает в области больного зуба. Уплотнение с гноем является защитным механизмом, который препятствует распространению инфекции по всему организму. Если своевременно не обратиться к стоматологу, гнойник может разрушить кость челюсти, а также структуры пародонта, что иногда приводит к удалению зуба.
Пациенты часто описывают абсцесс (официальное название), как волдырь, шарик, шишка с гноем, пузырь, фурункул, прыщ на десне.
Симптомы — как распознать абсцесс десны
- непрерывная пульсирующая боль;
- болевое ощущение при надавливании на зуб;
- дискомфорт при употреблении горячих/холодных продуктов;
- горький привкус во рту;
- отек и покраснение лица;
- кровотечение из десен;
- повышение температуры тела, головная боль и слабость;
- подвижность и изменение естественного цвета зуба;
- ограниченность открытия рта и нарушение функций глотания (абсцесс неба);
- шишка на десне и отек лица;
Как развивается гнойничок?
В мягких тканях формируется фурункул или прыщ, который представляет набухающий гнойный мешок в форме купола с ярким покраснением. Слизистая истончается под шишкой с гноем.
Уже на начальной стадии больно при касании волдыря. Чем глубже расположен гнойник, тем тяжелее протекает. Возникает интоксикация, нарушается функция жевания, глотания, дыхания. В очаге воспаления формируется инфильтрат — пузырь с гноем, который растягивает кожу. Нередко слизистая в области фурункула выбухает над поверхностью десны.
Последовательность стадий появления гнойника:
Острое или хроническое воспаление провоцирует появление очага скопления гноя в месте проблемного зуба, десны, имплантата. Начинается расплавление костной ткани.
В месте нагноения возникает плотный инфильтрат — скопление бактерий, крови и лимфы. Образуется пузырек размером 1-5 мм.
Образование гнойной полости в мягких тканях, с этого момента начинается абсцедирование — кожа набухает. Пузырек инфицируется, в нем скапливается гной.
Гной выходит из полости через свищевой ход в десне. Без лечения воспаление переходит в хроническую форму.
Как правило, гнойник появляется при обострении хронического периодонтита.
В острой стадии основные жалобы на боль в зубе и отек. Инфекция распространяется по питательным каналам, появляются симптомы воспаления. Мягкие ткани отекают, кожные покровы краснеют, лимфатические узлы увеличены и болезненны. В начале боли достаточно интенсивны, при образовании гноя уменьшаются, но растет температура тела.
Причина возникновения абсцесса
Появление гнойника на десне признак патологического процесса:
- Попадание инфекции. При зубных заболеваниях основной путь передачи инфекции — через корневой канал в корень зуба, где образуется очаг воспаления.
- Механическая травма. Воспаление десны или неба во время еды, а также из-за неправильной установки коронки или съемного протеза.
- Хроническая стадия. В десне может образоваться свищ, через который гной выходит в полость рта. Инфекционное заболевание не переходит в острую стадию, но наблюдаются постоянные рецидивы.
Виды зубного абсцесса
Поверхностное образование на мягких тканях в области десневых сосочков между зубов. Воспаление связано с попаданием пищи, посторонних предметов, травмированием десны зубной щеткой или нитью. Нарыв на десне исправляется относительно легко, но если не вылечить на ранней стадии, могут возникнуть осложнения.

Это внутреннее воспаление мягких тканей десны, причиной которого часто является пародонтит. Инфекция в этом случае локализуется между внешней стенкой альвеолярного гребня и десной при здоровой пульпе зуба. В пораженной десне образуется гнойный экссудат, который образует шишку в пародонтальном кармане. В десне нет места для выхода жидкости с инфекцией, поэтому постепенно поражаются мягкие и костные ткани возле места нагноения.

Наиболее распространенный вид абсцесса, причиной которого является осложненный кариес или недолеченный периодонтит. Инфекция поражает корневую систему зуба, вследствие чего в верхушке корня скапливается гной. При ослаблении иммунной защиты воспалительный процесс поражает надкостницу зуба, переходит на мягкие ткани слизистой и приводит к образованию свищевого хода и гнойной шишки на десне.

Воспаление возникает в мягких тканях над прорезывающимся зубом при попадании туда остатков еды, бактерий. Перикоронит может вызывать отеки шеи, челюсти, а также привести к стенокардии (нарушению дыхательных функций).

Поражение десен в пульпе и в мягких тканях, которое вызвать пародонтит на соседних зубах.

Консультация, снимок и план лечения бесплатно
Уже получили вашу заявку
Мы обязательно свяжемся с вами в ближайшее время и проконсультируем по всем имеющимся вопросам.
Нет времени ждать? Позвоните:

Лечение нагноения десны
При незначительной или сильной боли требуется помощь стоматолога. Выбор методов устранения нагноения остается за врачом. Лечение абсцесса начинается после опроса, внешнего осмотра, рентгенологической диагностики пациента. Основная цель специалиста — удалить скопившийся гной как источник инфекции. В зависимости от степени тяжести может потребоваться хирургическое лечение.
Диагностика
- Сбор жалоб и анамнеза. В первую очередь стоматолог узнает было ли у пациента заболевание зубов или удаление до воспаления десны. Проводит тщательный опрос, чтобы выявить характерные клинические симптомы абсцесса.
- Осмотр полости рта. Обследуют причинный зуб или источник инфекции. Выявляют припухлости, покраснение слизистой, повышение температуры ткани у гнойного шарика. Из гнойного очага берут пункцию и уточняют вид воспаления (серозный, гнойный), чтобы определить объем хирургического вмешательства.
- Лабораторная диагностика. Перед хирургической операцией проводят общий и биохимический анализ крови, анализ мочи, чтобы диагностировать воспалительный процесс (особенно при невыраженной клинической картине или осложнениях). Проводят исследование посева гноя на чувствительность к антибактериальным препаратам.
- Аппаратное обследование. При обследовании и на этапах лечения проводят внутриротовой рентген и панорамный снимок челюсти (КТ по показаниям). На снимках уточняют источник инфекции, отек, при длительном процессе выявляют развитие остеомиелита.
Хирургическое лечение — вскрытие абсцесса
Методы лечения в зависимости от вида воспаления:
- При десневом абсцессе, зубодесневой карман с гноем вскрывают, а затем очищают от гноя и обрабатывают антисептиком.
- При пародонтальном абсцессе может понадобиться разрезать фурункул для доступа и устранения инфекции. Гной устраняется через вспомогательные зубные каналы, чтобы инфекция не распространялась дальше по кровеносным сосудам. После устранения гнойного процесса и остаточной инфекции, проводятся кюретаж пародонтального кармана и другие процедуры по лечению пародонтита.
- Пациентам с периапикальным абсцессом чаще всего назначают чистку и перепломбировку корневых каналов по схеме лечения периодонтита, а также удаление гноя путем вскрытия и дренирования флюса.
- Для устранения перикоронального нарыва требуется удалить ткань пародонта, которая мешает зубу прорезаться.
Что сделать, чтобы гнойник лопнул?
Когда гнойник полностью сформировался, он может лопнуть от нажатия.
Но самостоятельно лучше не вскрывать абсцесс, чтобы не занести инфекцию или не усугубить течение болезни. Если гной доставляет боль, а сходить к врачу нет возможности полощите рот раствором соли или приложите содово-солевый компресс к десне на 5-10 минут, чтобы вытянуть гной и обеззаразить рану.
Консервативное лечение
Местное лечение рекомендовано после хирургического вмешательства с учетом фазы заболевания:
- Воспаление. Нужно бороться с инфекцией, поэтому используют лекарственные препараты с антимикробным, и по возможности обезболивающим эффектом. Цель — подавить патогенную микрофлору, очистить рану, создать условия для заживления.
- Раневой процесс. Рана покрывается грануляционной тканью (здоровая всегда яркая, легко кровоточит). Но при осложнении ткань покрывается налетом, который замедляет заживление. В этот период назначают антибактериальные мази.
- Рубцевание. Рекомендовано обрабатывать слизистую вокруг раны, чтобы инфекция не попала повторно.
При местном лечении гнойного шарика назначают растворы антисептиков с широким спектром действия. Гнойную полость можно промывать водными растворами: хлоргексидин 0,02-0,05%, мирамистин 0,01%, диоксидин 0,1-1%. Если из раны выходит гной, целесообразно обработать ее 3% раствором перекиси водорода.
В основном назначают водорастворимые мази с активными веществами. В составе должны быть антибактериальные препараты. Как правило, накладывать мазь на рану можно 1 раз в день. Широко применяют антисептические мази: Левомеколь, Левосин, ихтиоловая мазь.
Для быстрого заживления назначают мази со стимулирующими веществами: поливинокс, вульнозан и другие.
Не забыть антибиотики!
После хирургического вмешательства врач назначает курс антибактериальной терапии: противовоспалительные препараты, антибиотики, а также курс домашних антисептических полосканий.
Лечение гнойника дома
В домашних условиях полностью вылечить нагноение десны нельзя, но можно значительно ослабить боль.
До посещения стоматолога можно использовать следующие домашние средства:
- отвар ромашки и дубовой коры для полоскания ротовой полости;
- полоскание раствором соли, соды или хлоргексидина;
- местное применения мазей и внутренний прием анальгетиков.
Осложнения — не стоит тянуть с посещением стоматолога
Если не придавать значения нагноению, могут возникнуть другие опасные симптомы. Развитие болезни приобретает различные формы, такие как кровотечение или заражение крови, а также патологическое расшатывание или потеря зуба. Срочно обратитесь к врачу-стоматологу, который проведет обследование и назначит лечение.
Когда гной остается в мягких тканях возникают осложнения. В костных тканях образуются плотные образования с гноем, а также происходит опухание лимфоузлов.
Опасное для жизни осложнение возникает при распространении инфекции в мягких тканях десен. Разрастание гноя приводит к хроническим патологиям.
Если жидкость с инфекцией распространяется на основание зуба, появляется болезненная опухоль, что может привести к удалению зуба.
Вопросы и ответы
Почему возникает зубной абсцесс?
К факторам, влияющим на развитие заболевания, относятся:
- кариес, периодонтит, киста зуба;
- челюстные травмы;
- инфекции в организме;
- пренебрежение гигиеной полости рта;
- неквалифицированное лечение зубов.
Как избежать нагноения десны?
Чтобы избежать зубного абсцесса, необходимо правильно ухаживать за полостью рта:
- использовать правильно зубную щетку, нить и ополаскиватель для рта;
- лечить болезни полости рта своевременно;
- соблюдать правильный рацион питания;
- не использовать нестерильные предметы в качестве зубочисток;
- приходить на осмотр к стоматологу не реже чем раз в полгода.
Гнойник на десне у ребенка?
Часто причиной опухания десны у детей является кариес. На начальном этапе болезнь протекает незаметно, поэтому бактерии попадают в зуб. Микроорганизмы захватывают мягкие и костные ткани, что является причиной образования мешочка с гноем. Ребенок почувствует небольшую припухлость, красного цвета, а если в шишке виден белый кончик это означает появление гноя.
Сопутствующими симптомами является высокая температура, беспокойство ребенка и нежелание кушать. Если вы обнаружили зубной абсцесс у ребенка, срочно посетите стоматолога, чтобы избежать развития осложнений из ранней стадии заболевания.
Почему антибиотик не помогает при абсцессе?
- Антибиотикотерапия проводилась без надзора врача или очаг инфекции не был купирован.
- Причина возникновения не связана с бактериями. Антибиотик не поможет, если возбудитель гнойника — вирус или грибок.
- Неправильный выбор препарата, когда возбудитель устойчив к лекарству или не создана максимальная концентрация в очаге воспаления. Такое случается во время курса лечения, требуется коррекция антибактериальной терапии от врача.
- Самостоятельное занижение терапевтических доз, нарушение инструкции по разведению или технике введения.
Нарушение применения антибиотиков приводит к ухудшению результатов лечения. Чтобы избежать осложнений, принимайте антибиотики согласно назначению врача!
В этой статье рассказываем о симптомах, причинах, методах лечения и профилактике десневого воспаления.
Что это вообще?
Воспаление десен — это поверхностное или глубокое поражение тканей пародонта, в которые попадают бактерии или налет. Болячка возникает в основном на фоне гингивита, в более запущенном случае — пародонтита, но еще ее может спровоцировать химический ожог или травма.
При гингивите или генерализованном пародонтите воспалительный процесс обычно охватывает всю десну верхней или нижней челюсти. Ограниченные поражения слизистой в области 1-2 зубов возникают из-за локализованного пародонтита или флюса на фоне периодонтита.
И правда опасно?
Если не обратиться к стоматологу, начнется увеличение пародонтальных карманов, оголение корней и разрушение костной ткани. От этого уже не далеко до удаления 😟
По каким симптомам можно определить?
Первые признаки воспаления можно определить в домашних условиях. Если вы ощущаете боль или замечаете кровянистые выделения во время еды и чистки зубов, не откладывайте запись к стоматологу. Не игнорируйте:
- Покраснение, формирование белого налета на деснах.
- Отек слизистой оболочки полости рта.
- Кровоточивость десен, привкус металла.
- Неравномерность высоты десневого края, оголение шеек зубов.
- Появление неприятного запаха изо рта.
Локализация воспаления
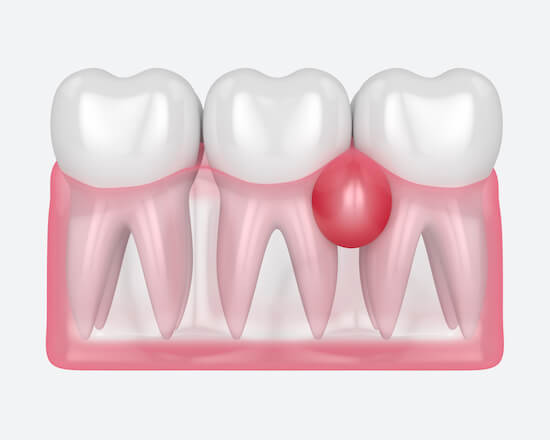
Воспаление слизистой может начаться сразу или через какое-то время после протезирования. В апикальной части корня образуется периодонтальный абсцесс, а в десневом кармане скапливается гной.
В другом случае воспаление может затрагивать только краевую десну или десневой сосочек. Воспалительный процесс ограничен проблемной зубной единицей.
Причины: корневые каналы зуба под коронкой плохо запломбированы, в апикальной части зуба имеется очаг инфекции.
Некачественная коронка с нависающим краем может травмировать мягкие ткани.

Если воспалилась десна около зуба, причиной может быть локализованный пародонтит, периодонтит или травмирующий фактор (острый край пломбы).
При периодонтите пациент ощущает боли при надавливании, а рядом с проблемным зубом образуется болезненная шишка на десне. Пародонтит вызывает припухлость десневого кармана, при осторожном нажатии выделяется гной, оголяется шейка корня, зубная единица начинает расшатываться.

В области большинства зубов
Воспаление десневого края охватывает весь ряд или большую часть зубов. Как правило, это происходит на фоне зубного камня. Во время чистки в проблемной области появляется кровоточивость
Причина: неудовлетворительная гигиена полости рта. Бактерии скапливаются на зубах и образуют твердые отложения, которые раздражают десна и разрушают костную ткань. Развивается хронический гингивит, при отсутствии лечения — пародонтит.
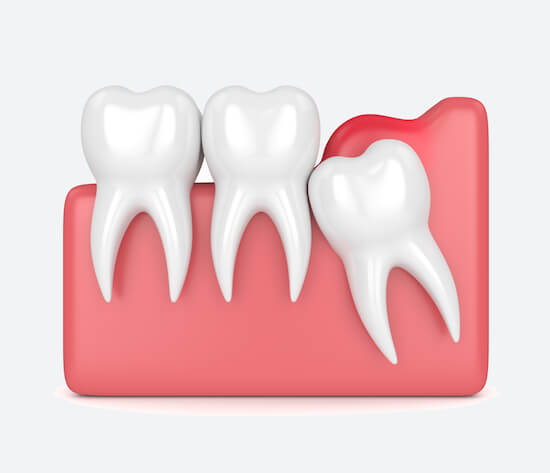
Возле зуба мудрости
Причина: опухание десны над зубом мудрости (перикоронит). Воспаление начинается, если между слизистой оболочкой и жевательной частью скапливается налет или остатки пищи.
Причины воспалительных процессов в десне
Десенные заболевания развиваются по следующим причинам:
- Естественная микрофлора. Главный виновник болезни — бактерии в полости рта. В нормальных условиях микроорганизмы безопасны. Если иммунитет ослаблен сильным стрессом, несбалансированным питанием, химиотерапией, системными заболеваниями, развивается патогенная микрофлора. Она вызывает воспалительный процесс в мягких тканях десны.
- Неправильный уход за полостью рта. Из-за нерегулярной или неправильной чистки на зубах скапливается мягкий налет, который затвердевает и образуют зубной камень. Бактерии в зубном камне вызывают гингивит, а при отсутствии лечения — хронический пародонтит.
- Хроническое травмирование. Механическая травма возникает после ошибки в ходе ортопедической процедуры. Если кламмер протеза, нависающий край пломбы или коронки задевает мягкие ткани, десна начнет опухать. Пациент не обращает внимания на симптомы, потому что привыкает к ортопедической конструкции. Если не обратиться к стоматологу, начнутся патологии.
- Травматический прикус (окклюзионный контакт). Патология возникает, если зубы неравномерно смыкаются. Часть зубных единиц при жевании перегружаются, из-за чего в этой области челюсти воспаляется десневой край и разрушается костная ткань. Неправильный прикус может быть врожденным или приобретенным вследствие неплотного прилегания пломбы или коронки.
- Относительные причины. Воспалительные процессы мягких тканей активизируются на фоне снижения иммунитета при гормональных перестройках во время беременности, подросткового периода. Некоторые болезни также способствуют воспалению десен (диабет, аутоиммунные нарушения, заболевания ЖКТ). Курение тоже провоцирует воспалительные процессы из-за раздражения слизистой оболочки.
Консультация, снимок и план лечения бесплатно
Уже получили вашу заявку
Мы обязательно свяжемся с вами в ближайшее время и проконсультируем по всем имеющимся вопросам.
Нет времени ждать? Позвоните:

Какие заболевания вызывают воспаления десен?
Рассмотрим основные десенные болезни, их симптомы, последствия для пациента, способы устранения.
Гингивит
Воспалительное заболевание краевой части слизистой оболочки. Десна начинают кровоточить, отекают, меняют цвет, появляется дискомфорт, зуд. Изменяется форма десневого края, но не затрагиваются костные ткани альвеолярного отростка.
Первые симптомы: кровоточивость, покраснение и припухлость десен, незначительная боль до/после чистки зубов. При прогрессировании заболевания появляется неприятный запах изо рта, увеличиваются межзубные сосочки.
Подход к лечению: в начальной стадии лечение гингивита заключается в профессиональной гигиене полости рта. После процедуры стоматолог выпишет противовоспалительный курс (антисептик, гель, ополаскиватель) для домашнего лечения.
Хирургическое вмешательство понадобится только в запущенной стадии. При гормональных нарушениях, лечение гингивита направлено на устранение системной причины заболевания.
Пародонтит
Пародонтит поражает глубокие слои альвеолярного отростка. Как правило, является осложнением хронического гингивита. Помимо кровоточивости и отеков начинается углубление пародонтальных карманов, уменьшение высоты десневого края, оголяется шейка зуба. Со временем происходит разрушение связочного аппарата и надкостницы, зубные единицы теряют опору, расшатываются и выпадают.
Подход к лечению: лечение пародонтита проводят строго в стоматологической клинике. Воспалительный процесс останавливают с помощью десневого кюретажа (открытого/закрытого). Во время этой процедуры пародонтальные карманы очищаются от гноя и отложений. После этого пациент проходит курс противовоспалительной терапии. Чтобы восстановить зубодесневые соединения, проводят наращивание костной ткани и шинирование зубных единиц.
Эффективное лечение пародонтита аппаратом Вектор
Лечение хронического пародонтита системой Vector позволяет эффективно очистить пародонтальные карманы с минимальным травмированием десен!
Прибор досконально очищает зубную эмаль от мягкого налета и зубных камней в поддесневых карманах. Аппарат очищает поверхность и защищает от рецидива воспаления. Бактериальные отложения смываются, а для защиты от инфекции полируется поверхность корня.
Флюс (на фоне периодонтита)
Это гнойное воспаление, поражающее надкостницу. Флюс (периостит) визуально напоминает шишку, наполненную гнойным экссудатом. У пациента начинает отекать щека, нос, губы или участок под челюстью. Поднимается температура тела, увеличиваются лимфатические узлы, усиливается дискомфорт в пораженной зоне.
В стоматологии используются два метода лечения флюса:
Консервативный: после препарирования и очистки корневых каналов врач назначает противовоспалительные препараты, антибиотики, полоскания.
Хирургический: В более сложных клинических случаях требуется хирургическое вмешательство. Проводят вскрытие десневого лоскута, удаляют гной методом дренирования с последующей антисептической обработкой апикальной области зубного корня.
Воспалилась десна — как и чем лечить?
Каждый клинический случай воспаления ротовой полости требует разного лечения. Лучше всего пройти профессиональное обследование, чем пытаться снять боль самостоятельно. Это поможет исключить опасные патологии, которые можно не заметить при самообследовании дома.
Когда нужно обратиться сразу в стоматологию?
Не стоит дожидаться явных болей или дискомфорта, чтобы пойти в стоматологическую клинику. Вы можете забежать на бесплатную консультацию к стоматологу в любой свободный для вас день. После стоматологической диагностики, лечение можно продолжить дома.
Этапы лечения воспаления десен
Осмотр и обследование
Врач-пародонтолог осмотрит ротовую полость. При необходимости направит пациента на рентген-диагностику (панорамный снимок и КТ), чтобы проверить, насколько сильно затронуты твердые ткани пародонта.
Устранение причины воспаления
Если причина в неправильном пломбировании (протезировании) проводят корректировку. Нависающий острый край пломбы или коронки стачивают бором. Иногда ортопедическую конструкцию заменяют.
При неправильном прикусе, необходима консультация врача-ортопеда и коррекция дефекта. Травматический прикус устраняется избирательной шлифовкой зубов.
Воспаление на фоне гормонального сбоя (беременность, сахарный диабет) требует дополнительного обследования и консультации эндокринолога.
При апикальном периодонтите проводится антисептическая обработка и перепломбировка корневых каналов проблемного зуба.
Для снятия воспаления слизистой при гингивите, начальном пародонтите проводят профессиональную чистку. Для устранения гингивита, как правило, достаточно одной процедуры в клинике и недельного курса антисептических полосканий на дому.
Пародонтит требует дополнительного лечения — проводится кюретаж пародонтальных карманов по открытой или закрытой методике после гигиенической чистки. Хорошие результаты дает лечение аппаратом Вектор. В запущенных случаях может потребоваться наращивание десны, костная пластика. Если зубы расшатаны, их удаляют и проводят имплантацию.
Врач назначает препараты для проведения домашнего лечения. Обучает пациента правилам гигиены полости рта.
Чем снять воспаление в домашних условиях?
Ополаскиватели с антисептическим действием помогают провести дезинфекцию полости рта от налета, бактерий. О чем нужно помнить? Важна правильная концентрация, раствор после полоскания нельзя глотать, у всех антисептиков разный курс приема.
В состав гелей для лечения пародонтита и гингивита входит антисептик для уничтожения патогенных бактерий. Мази стоит комбинировать с полосканиями полости рта. После процедуры полоскания проводят аппликацию геля на десну — средство наносят пальцем на внутреннюю/внешнюю сторону пародонта.
Лечебные зубные пасты уменьшают боль, дискомфорт, снижают кровоточивость тканей пародонта, обеспечивают противовоспалительный эффект. Паста помогает провести профилактику пародонтоза, гингивита или гнойника. В состав лечебной зубной пасты входит антисептик, вяжущие компоненты (лактаты цинка или алюминия), минеральные соли, экстракты лекарственных трав.
Тщательные манипуляции на деснах активизируют кровообращение, насыщают ткани кислородом, снимают отек, укрепляют. Процедуру проводят два раза в день щеткой или пальцами. Техника массажа по этапам: поглаживание здоровых участков, растирание круговыми движениями тканей пародонта, надавливание, сжимание пальцами отдельных участков.
Чтобы защитить полость рта от бактерий, необходимо укрепить иммунитет. Воспаление чаще всего связано с дефицитом витаминов комплекса: A, D, B или минеральных компонентов: кальций, фосфор.
Чем лечить — медикаментозные препараты и народные средства
В качестве медикаментозной терапии стоматологи рекомендуют использовать быстродействующие недорогие противовоспалительные средства.
Чем полоскать рот?
В домашних условиях можно воспользоваться доступными антисептическими растворами:
- Хлоргексидин. Эффективный антисептик для устранения инфекции, защищает слизистую до 8 часов с момента полоскания. Для полосканий используются растворы с концентрацией: 0,1-0,2%. Раствор нельзя глотать.
- Мирамистин. Универсальное средство против бактерий и вирусной инфекции. Концентрация: 0,01%.
- Фурацилин. Антибактериальный раствор для полосканий каждые 2 часа.
- Ротокан. При воспалении десен обезболивает мягкие ткани пародонта на основе растительных компонентов. Полоскать рот 3 раза в день.
Какие мази подходят для лечения десен?
Наиболее эффективны противовоспалительные мази (гели):
- Холисал. Мазь для десен с обезболивающим и дезинфицирующим действием. Применяется после полоскания: наносится с внешней/внутренней стороны десен. В течение 10 дней (утром/вечером).
- Пародонтоцид. На основе эфирного масла растительного происхождения. Наносится 2-3 раза в день сроком до 2 недель.
- Curasept. Швейцарская мазь, более дорогая, но содержит в составе в 10 раз больше хлоргексидина, а гамамелис создает противовоспалительный эффект
Какой антибиотик подходит?
Антибактериальные препараты снижают распространение патогенных бактерий. Стоматолог может назначить антибиотик при лечении периостита, пародонтита, а также для профилактики инфекционного процесса.
- Амоксициллин. Эффективный недорогой препарат при флюсе или опухании корней. Дозировка: 500 мг 3 раза в день периорально в течение недели.
- Азитромицин. Альтернативный препарат если у пациента аллергия на бета-лактамные антибиотики. Обладает накопительным эффектом (сохраняется в организме несколько дней по окончании приема). Дозировка: первый день 1000 мг, затем 1 раз в день по 500 мг до 3 суток.
- Метронидазол. Принимается с другими антибиотиками для лучшего эффекта. Назначается для комплексного лечения пародонтита, не влияет на микрофлору полости рта. Дозировка: 500 мг/3 раза в сутки в течение 10 дней.
Прием антибиотиков строго по назначению доктора!
Не принимайте антибиотики самостоятельно, обязательно проконсультируйтесь с врачом! Применяйте антибактериальные препараты по рекомендованной доктором схеме.
Чем снимают воспаление в народной медицине?
Народные средства предполагают использование растворов на основе трав для полоскания. Такие средства лучше всего совместить с профессиональным лечением. Народные антисептики:
- Отвар на коре дуба/аптечной ромашке. Создает вяжущий эффект при гингивите. Как заварить? Один пакетик или столовая ложка на стакан кипятка, остудить. Полоскать до 6 раз в день.
- Настойка прополиса. Пчелиный воск применяется для полосканий (антисептик) в растворенном виде или для компрессов (прикладывать как жвачку).
- Раствор соды/соли. Обеззараживающее действие. Но нельзя применять при открытых ранах или гнойных выделениях. В стакан кипяченой воды (250 мл) положить чайную ложку соды (можно добавить щепотку соли).
Какие зубные пасты помогут при воспалении?
Лечебные зубные пасты следует использовать только в профилактических целях с ограниченным сроком (до 3 недель).
Как провести профилактические мероприятия?
Чтобы предупредить воспалительный процесс:
- Чистите зубы правильно. Регулярность+правильная зубная щетка с пастой.
- Не забывайте очищать рот после еды. Достаточно прополоскать полость рта обычной водой или слабым солевым раствором.
- Используйте дополнительные средства гигиены. Зубная нить+ ершик для очищения межзубных промежутков, ирригатор.
- Составьте полноценный рацион питания (профилактика заболеваний ЖКТ). Потребляйте больше свежих овощей и фруктов, меньше углеводов и сахаров.
Возьмите за правило регулярно посещать стоматолога. Это поможет выявить проблему заранее и устранить ее на начальной стадии. Тем более во многих стоматологических клиниках консультация стоматолога бесплатная.
При пародонтите ткани вокруг зубов разрушаются – на фоне воспаления и инфекции убывают десны, оголяются корни, разрушаются периодонтальные связки, цемент зуба и альвеолярная кость. Вернуть их в норму очень важно не только для красоты улыбки. Эти ткани удерживают зубы в лунках. А стабильный зубной ряд – это основа правильного прикуса и жевания без боли.
Как восстановить здоровые ткани на месте утерянных? На помощь приходят биотехнологии – нано- и биоактивные препараты с факторами роста, ускоряющие естественное заживление. Грубо говоря, они запускают рост собственных клеток организма, что не только эффективно, но и очень безопасно.
Они не используются исключительно как самостоятельное средство лечения, но входят в комплексы Smile Recovery, где каждый этап продуман не просто для купирования воспаления, но и для восстановления до 80% разрушенных тканей.
Ускоренная реабилитация
Запуск процессов естественной регенерации клеток позволяет восстановить до 80% поврежденных тканей за первый год с последующим нарастанием эффекта
Исследованные материалы
Используем препараты ведущих брендов, которые подтвердили свою эффективность в многочисленных международных исследованиях на протяжении более 10 лет
Продолжительный эффект
Биопрепараты обладают длительным действием после однократного введения – эффект нарастает до нескольких лет
Стабильная ремиссия
Восстанавливается местный иммунитет и барьерные функции тканей пародонта, защищающие от повторного воспаления
Укрепляем зубы, восстанавливаем десны и дарим красивые улыбки! Используем передовые технологии и препараты с факторами роста.
В чем польза биопрепаратов при лечении пародонтита?
Инфекция при пародонтите как пожар. Даже если его потушить, остаются последствия – рецессии десен, внутрикостные дефекты, разрушенные связки, которые заживают очень медленно или вообще не могут восстановиться самостоятельно. Это места с ослабленным иммунитетом. Они могут стать отправной точкой для повторного воспаления.
При комплексном лечении важно восстановить разрушенные ткани быстро и в максимально возможном объеме – это еще одна гарантия, что пародонтит не вернется. Биопрепараты, обогащенные факторами роста, активируют в тканях местный иммунитет и дают толчок к правильному естественному заживлению.
Согласно исследованиям, биоматериалы последнего поколения способны за 1 год восстановить до 80% разрушенных мягких тканей: десневый карман закрывается здоровой тканью почти на 5 мм при легкой и средней стадиях пародонтита. 1 С помощью биопрепаратов успешно восстанавливают и кость.
Каких результатов можно достичь?
Если проводить лечение в комплексе, то первые видимые результаты появятся уже через 2-3 месяца. А через год можно достигнуть практически полной ремиссии – после этого результат при проведении поддерживающей терапии будет только нарастать.
.jpg)
- восстановление мягких тканей,
- поддержание здоровья пародонта.
- устранение воспаления и восстановление тканей,
- достижение стойкой ремиссии.
- интенсивное восстановление мягких тканей и кости,
- сохранение зубов.
Какие препараты используются
Есть три направления, в которых используются препараты с факторами роста:
- для заживления мягких тканей и десен – биогели и препараты с факторами роста и биологическими агентами,
- для восстановления костных структур – подсадка биосовместимых костнозамещающих материалов в виде крошки, гранул или блоков,
- направленная регенерация тканей с применением барьерных коллагеновых мембран.
Специалисты центра Smile-at-Once уже много лет используют разработки передовых компаний в области регенеративных технологий. В частности, для лечения пародонтита мы активно применяем биоматериалы ведущих брендов Straumann, Geistlich и Nobel Biocare. Их эффективность подтверждена как многочисленными международными исследованиями, так и нашим многолетним практическим опытом.
В свободной продаже такие средства не найти, медицинские организации закупают их по договору у компании-поставщика. Препараты достаточно дорогие и могут использоваться только под контролем врача.
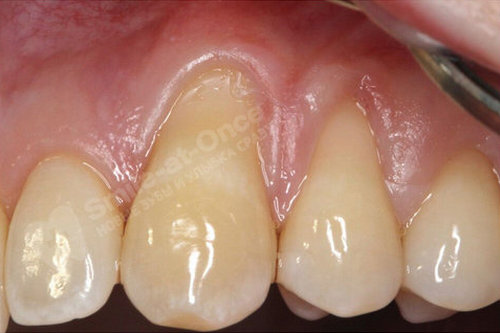
С помощью последних достижений медицины восстановить разрушенные пародонтитом десны и кость РЕАЛЬНО!
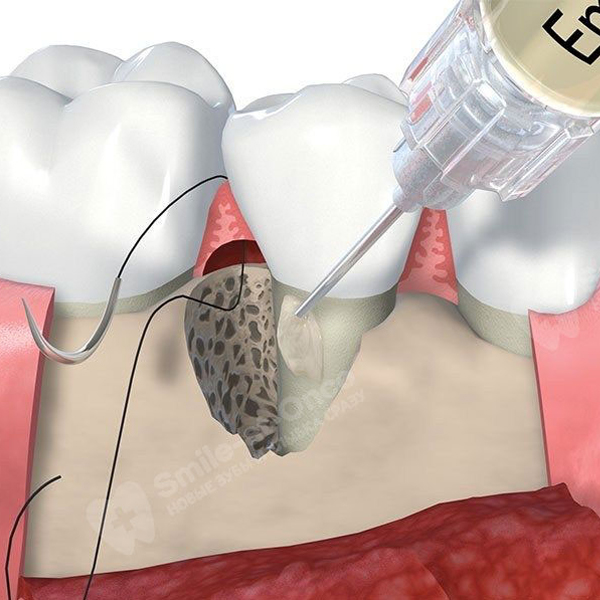
Биогель Emdogain® от Straumann для регенерации тканей пародонта
Это биоактивный гель на основе смеси эмалево-матричных протеинов, обогащенный факторами роста.
- цель применения: сократить рецессию десны, восстановить мягкие ткани, пародонтальную связку, корневой цемент и альвеолярную кость,
- форма выпуска: предварительно заполненный гелем одноразовый шприц в стерильном запечатанном блистере,
- как используют: однократно вводят под десны специальной насадкой или наносят на очищенные корни зубов во время открытого кюретажа,
- как работает: создает богатую протеиновую среду для активного роста и деления здоровых клеток, благодаря чему восстанавливаются костные структуры и мягкие ткани, а новая периодонтальная связка надежно прикрепляется к цементу зуба.
У Emdogain отличная биосовместимость, а также прогнозируемые результаты. Биогель используется порядка 20 лет, лечение успешно прошли более 2 миллионов пациентов. Количество послеоперационных осложнений на фоне использования Emdogain снижено почти до нуля – их менее 0,002%.
Эффективность препарата доказана более чем в 600 клинических исследований и 1000 международных научных трудов (их легко найти в открытых международных базах научных медицинских публикаций), а долгосрочные результаты изучались в течение 10-12 лет. 2
В частности, доказано, что после применения Straumann® Emdogain® глубина десневого кармана сокращается в среднем на 4.94 мм за 1 год, то есть дефект на 74% закрывается здоровыми мягкими тканями. И со временем эффект только нарастает.

- Революционные комплексы с применением биоматериалов нового поколения
- Купируем пародонтит и восстанавливаем здоровье десен
- Восстанавливаем до 80% поврежденных тканей в течение 1 года
Синтетическая костная крошка BoneCeramic® от Straumann для восстановления дефектов кости
Это один из самых изученных и эффективных искусственных костных заменителей, который применяется для восполнения объема различных костных дефектов, травм, трещин и атрофированных участков.

BoneCeramic® применялся более чем в 300 000 клинических случаях по всему миру параллельно с установкой имплантов и лечением пародонтита. Согласно одному из 55 исследований материала, опубликованному на портале PubMed, подсадка синтетической костной крошки при пародонтите позволила за 1 год значительно улучшить состояние кости, повысить выживаемость зубов и закрыть дефекты на 85%. 3
Костнозамещающий материал Bio-Oss от Geistlich
Это биосовместимые минеральные костные гранулы или блоки вещества кости, которые получают из высокоочищенного натурального материала. Так же, как и BoneCeramic®, Bio-Oss применяют для восстановления твердых тканей, утерянных при пародонтите.
- цель применения: сформировать начальный костный каркас и запустить регенерацию естественной кости,
- форма выпуска: в виде стерильно упакованных гранул или костных блоков,
- как используют: смешивают с физраствором или кровью пациента, а после вносят на участок с недостающей костью,
- как работает: принцип действия тот же, что и у BoneCeramic – Bio-Oss заполняет дефект, хорошо интегрируется с костью, создает новый костный каркас и, рассасываясь в течение нескольких лет, стимулирует рост собственной твердой ткани. Причем скорость рассасывания рассчитана так, что материал не проседает в месте подсадки, пока новая кость заполняет участок.
Geistlich Bio-Oss® используется больше 25 лет, а эффективность его применения исследована более чем в 900 научных трудах. Это один из лидирующих материалов в регенеративной стоматологии во всем мире. 4

Коллагеновая мембрана Creos xenoprotect® от Nobel Biocare
Это саморассасывающаяся прочная мембрана из переплетенных волокон коллагена и эластина – натуральных фибриллярных белков, входящих в основу соединительной ткани. Мембраны используют как барьер при направленной тканевой и костной регенерации совместно с костной крошкой, чтобы восстановить поврежденные участки кости и небольшие пародонтальные дефекты.

Мембраны наделяют противовоспалительными и противомикробными свойствами, а также обогащают биологическими веществами, усиливающими остеогенез, то есть образование новой костной ткани.
Creos xenoprotect® успешно применяется в имплантологии и пародонтологии, участвует в продолжительных исследованиях по всему миру. Мембрана способствует стабильному росту здоровой кости и снижает риск осложнений. 5
Используем лучшие средства для безболезненного и надежного восстановления тканей пародонта. Избавьтесь от болезни навсегда!
Есть ли недостатки у биотехнологий?
Регенерация тканей с помощью биоактивных препаратов и материалов – на данный момент одна из самых многообещающих концепций в комплексном лечении пародонтита. Недостатков у этих методов практически нет – технологии задействуют собственные силы организма, обладают высокой биологической совместимостью, почти не дают побочных аллергических реакций и осложнений. Показатель успешности технологий приближается к 90% – при благоприятных условиях десна, кость и связочный аппарат снова смогут удерживать зубы, что уберегает их от выпадения, позволяет спокойно жевать и улыбаться.
Единственный возможный минус – высокая стоимость такого лечения. Но, как показывает практика, достаточно 1-2 процедур, чтобы запустить процесс устойчивой регенерации тканей на годы вперед.
Стоимость процедур с использованием препаратов Straumann Emdogain®, BoneCeramic®, Bio-Oss® или Creos™ уже входит в наши комплексные программы Smile Recovery. Вам не нужно оплачивать их отдельно.
Также в лечении пародонтита очень важно отношение самого пациента к собственному здоровью – даже передовые биоразработки не дадут результата, если отступать от комплексного плана лечения, пропускать процедуры и контрольные осмотры у пародонтолога и небрежно относиться к гигиене полости рта.
Альтернативные методы
В долгосрочной перспективе биоматериалы дают самые стабильные результаты – они продолжают действовать вплоть до нескольких лет с момента применения. В этом плане другие методы, влияющие на регенерацию мягких тканей, существенно уступают.
Например, плазмолифтинг или инъекционная терапия больше направлены на снятие воспаления и восстановление микроциркуляции в тканях пародонта. Это поддерживающие методы лечения, которые создают благоприятные условия для дальнейшего заживления и действуют в короткой перспективе.
1 Tonetti MS, Lang NP, Cortellini P, Suvan JE, Adriaens P, Dubravec D, Fonzar A, Fourmousis I, Mayfield L, Rossi R, Silvestri M, Tiedemann C, Topoll H, Vangsted T, Wallkamm B. Enamel matrix proteins in the regenerative therapy of deep intrabony defects. J Clin Periodontol. 2002
2 Sculean A, et al. Ten-year results following treatment of intrabony defects with enamel matrix proteins and guided tissue regeneration. J Clin Periodontol. 2008
3 Queiroz LA, Santamaria MP, Casati MZ, Ruiz KS, Nociti F Jr, Sallum AW, Sallum EA. Enamel matrix protein derivative and/or synthetic bone substitute for the treatment of mandibular class II buccal furcation defects. A 12-month randomized clinical trial. Clin Oral Investig. 2016
4 iData Inc., European Dental Bone Graft Substitutes and other Biomaterials Market, 2015.
5 Wessing B, Urban I, Montero E, et al. A multicenter randomized controlled clinical trial using a new resorbable non-cross-linked collagen membrane for guided bone regeneration at dehisced single implant sites: interim results of a bone augmentation procedure. Clin Oral Implants Res. 2017
Биопрепараты, гиалуроновая кислота, лечение десен лазером. Восстанавливаем до 80% разрушенных тканей.
Комплексные решения Smile-at-Once для лечения пародонтита – это возможность сохранить до 80% разрушенных тканей!
- вы сохраните зубы и улучшите внешний вид улыбки,
- вы станете более здоровыми, ведь мы полностью купируем распространение инфекции,
- мы восстановим костную ткань и остановим подвижность зубов,
- вы ощутите эффект сразу: первые результаты заметны уже через 7 дней; до 80% восстановленных тканей – за первый год,
- для каждой стадии – свой курс с индивидуальными препаратами,
- максимальная прозрачность – все процедуры включены в стоимость,
- при благоприятном исходе вы даже сможете провести имплантацию без риска отторжения и с сохранением собственных зубов!

Несмотря на то, что обе патологии – пародонтит и пародонтоз – это заболевания тканей пародонта, они имеют много различий и отличаются друг от друга прежде всего причинами появления. Оба заболевания опасны для зубов и губительны для всего организма. При отсутствии должного и своевременного лечения, к сожалению, приводят к ранней потере зубов, вне зависимости от возраста пациента.
Пародонт – это комплекс тканей, в состав которых входят десны, цемент зуба (расположен вокруг корня), периодонт (своеобразная прослойка между цементом и челюстной костью), а также альвеолярные отростки – то есть верхняя часть челюстной кости. И если гингивит – это воспаление только десен, то пародонтит – это воспаление уже всех тканей, которые входят в комплекс пародонта.
Верхней границей является мягкая слизистая оболочка – десна. Именно с десен в 90% случаев начинается воспалительный процесс, который постепенно переходит на более глубокие ткани – на связочный аппарат и челюстную кость, что приводит к потере зуба. В таких ситуациях основной причиной развития патологического процесса считается ничто иное, как зубной налет, то есть плохая гигиена полости рта. Остальные 10% – это общие заболевания организма, которые приводят к нарушению питания клеток, разрушению костной ткани (например, остеопороз, ревматизм, сахарный диабет, лейкоз).
У тканей пародонта множество функций: они обеспечивают удержание зубов в альвеолах (лунках) и их амортизацию, распределение жевательного давления, обеспечивают питание (как десен, так и непосредственно зубов). Кроме того, ткани пародонта осуществляют барьерную функцию, не пропуская вредоносные бактерии как изнутри организма в полость рта, так и в обратную сторону – в область челюстной кости, лимфатической системы.
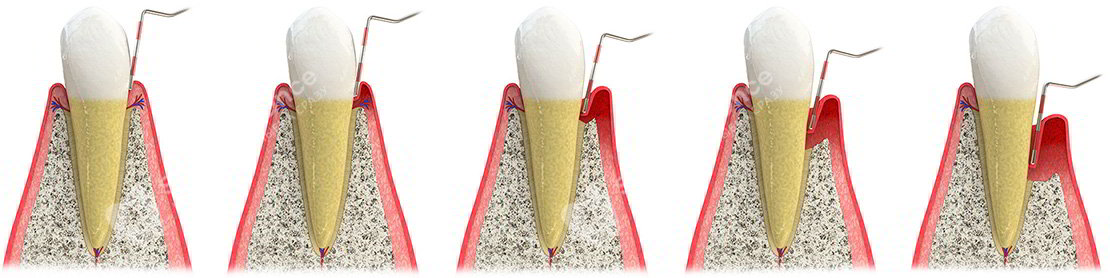
В чем отличия между пародонтитом и пародонтозом?
Пародонтит – это следствие гингивита, небольшого воспаления десен. Возникает он чаще всего в результате плохой гигиены полости рта, то есть скопления большого количества налета и камня на зубах / под деснами.
А вот причины пародонтоза до конца не определены. С одной стороны, его вызывает общее ослабление организма и нарушение обменных процессов, с другой – заболевание развивается как следствие длительного и сложного лечения пародонтита консервативными методами без применения препаратов, направленных на регенерацию тканей: постоянный кюретаж и травмирование нарушает питание десен и они сокращаются в объемах. В отличие от пародонтита, при пародонтозе отсутствуют объемные пародонтальные карманы, но на шейках и корнях зубов вполне могут быть отложения, десны не кровоточат – напротив, они бледные и белесые. Точно также же происходит оголение зубных корней, то есть сокращение объема слизистой – рецессия десны. И как следствие – возникает повышенная чувствительность, усиление восприимчивости к термическим раздражителям и давлению из-за оголения зубных корней, на которых эмалевый слой практически отсутствует. Чем больше прогрессирует заболевание, тем более ярко выражена подвижность зубов.
Комплексные решения, которые позволяют восстановить до 80% поврежденных тканей пародонта!
Как проявляется пародонтит
Пародонтит – это воспалительный процесс. В отличие от гингивита, происходит поражение уже не только десен, но также всех тканей периодонта и пародонта, которые обеспечивают функциональность зубов и удержание их в лунках. По мере того, как заболевание прогрессирует, особенно если вы не проходите лечение и не усиливаете гигиену, зубной налет скапливается уже не только вокруг десен, но и проникает глубоко под них, локализуется в области шеек зубов, на их корнях. Из-за обильных отложений десны увеличиваются в размерах, отходят от поверхности зубов – так образуются десневые или пародонтальные карманы. По мере прогрессирования заболевания содержимое таких карманов загнивает, что только усугубляет всю ситуацию – происходит постепенная интоксикация всего организма. Чем тяжелее форма пародонтита, тем ярче все симптомы.
- ноющие боли во время приема пищи – многие пациенты считают, что возник кариес или пульпит, хотя на самом деле так реагируют именно воспаленные десны и оголенные зубные корни,
- кровоточивость десен – она может быть как постоянной, так и возникающей при надавливании на десны,
- покраснение и потемнение десен – они становятся ярко-красными, фиолетовыми или синими, особенно в области десневых сосочков,
- появление пародонтальных карманов – полостей, возникающих из-за отслоения десны от зуба в результате скопления большого количества зубных отложений,
- крайне неприятный запах изо рта, возникающий как следствие присоединения бактериальной инфекции и нагноения содержимого десневых карманов,
- рецессия десны вместе с убылью (разрушением) костной ткани – визуально зубы становятся длиннее из-за сокращения объема слизистой, они принимают клиновидную форму – обнажаются их более тонкие и узкие корни, появляются щели,
- возникает подвижность из-за разрушения связочного аппарата и сокращения объема всех тканей пародонта – от незначительной на I стадии до патологической на II стадии, когда зубы проворачиваются в лунках, смещаются вбок, а также вверх-вниз, то есть находятся на грани выпадения,
- плохое самочувствие, повышение температуры тела, общая слабость.
Классификация и стадии течения заболеваний пародонта
Пародонтоз – это практически всегда генерализованная форма, заболевание затрагивает весь зубной ряд, поскольку полностью нарушается питание слизистой. Принято выделять три формы пародонтоза: легкую, среднюю и тяжелую. Если две последние – это, как правило, следствие пародонтита, то легкая стадия заболевания может развиваться самостоятельно.
А вот воспаление тканей пародонта (т.е. пародонтит) встречается в довольно большом многообразии форм – в зависимости от степени тяжести заболевания, его распространения и обратимости патологических процессов.
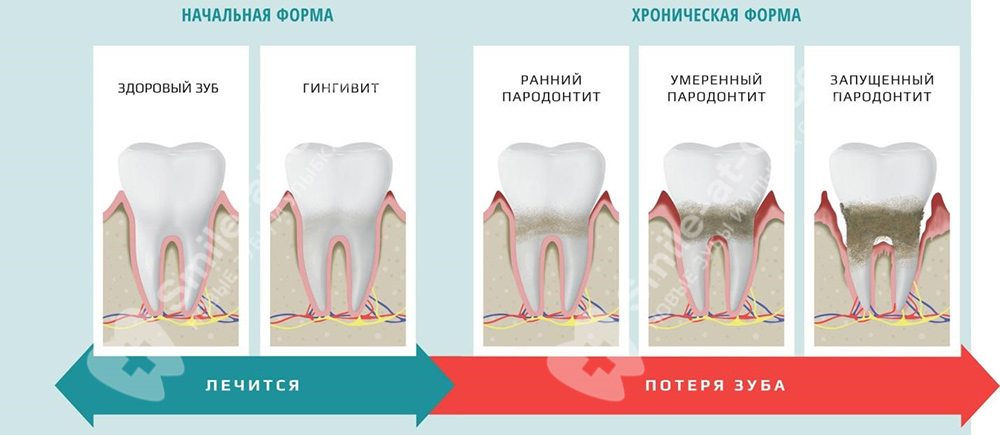
Формы и стадии пародонтита
По проявлениям пародонтит может быть острым (вся симптоматика заболевания проявляется максимально ярко), а также хроническим – в этом случае проявления немного сглаживаются. Как правило, это вялотекущий и относительно легкий процесс, который себя особенно никак не проявляет. Но при этом воспаление продолжают разрушать ткани пародонта.
При начальной форме воспаление носит поверхностный характер, но распространилось уже глубже, чем при гингивите. Проявляется болезненностью при чистке и во время еды, наблюдаются небольшие десневые карманы. Если вовремя обратиться к специалисту за помощью, то заболевание данной формы можно очень быстро и легко вылечить, предотвратив его дальнейшее развитие. Но зачастую пациенты даже к стоматологу не обращаются – максимум к народным средствам, полосканиям и ограничиваются сменой зубной щетки и пасты.
Воспаление в районе 1-2 зубов – это локализованный пародонтит, если распространяется на весь зубной ряд – генерализованный. Естественно, последняя форма более опасна для зубов и требует больших усилий при лечении.
I стадия – легкая или начальная. В эту форму переходит гингивит – поверхностное воспаление десен, на которое пациент не обращал внимания. В этот период нет сильной боли, а первыми признаками служат кровоточивость десен, небольшой зуд, отечность слизистой, изменение оттенка с розового на алый. Глубина десневых карманов не более 3,5 мм, подвижности зубов пока нет. Подробнее о начальной стадии читайте в отдельной статье.
II стадия – средняя. Первые признаки усиливаются – количество зубного налета увеличивается, он опускается под десны, что провоцирует образование еще более массивных пародонтальных карманов. Их глубина уже достигает 4-5 мм. Внутри скапливается гной, поэтому запах изо рта становится крайне неприятным. Постепенно разрушается костная ткань, появляется небольшая подвижность зубов (I степени), возникают щели между ними. Подробнее о данной форме заболевания по ссылке.
III стадия – запущенная или тяжелая. Для нее характерно увеличение пародонтальных карманов от 5 мм и более, присоединение бактериальной инфекции и гнойное воспаление содержимого. Происходит разрушение костной ткани, зубы сильно подвижны. Подробнее о симптоматике и возможностях лечения и протезирования при данной стадии читайте подробнее в отдельной статье.
Стадии подвижности зубов при пародонтите: когда есть шансы на спасение
Подвижность бывает обычной или естественной, которая нужна для амортизации во время жевательных нагрузок, а бывает патологической, то есть ненормальной. И основной причиной считается как раз пародонтит. По мере прогрессирования заболевания патологическая подвижность становится одним из наиболее ярких клинических проявлений и доминирующим над всеми остальными – кровоточивостью десен, разрушением костной ткани.
- I степень: подвижность до 1 мм в направлении от языка до щеки/губ, иногда также зубы двигаются вбок. Шансы сохранить зубы высокие,
- II степень: подвижность в тех же направлениях, но отклонения уже более 1 мм. Шансы на сохранение средние – терапия будет длительной,
- III степень: зуб подвижен уже во всех направлениях, в том числе в вертикальном. Сохранить зубы крайне сложно.
В некоторых классификациях также отдельно выделяют IV степень, при которой зубы проворачиваются в лунках и находятся на грани полного выпадения. Тут уже показано их удаление – пытаться сохранять даже не стоит.
Причины развития воспалительного процесса
Самая главная причина развития пародонтита (также, как и его предшественника – гингивита) – это обильные микробные отложения, то есть налет и твердый камень. Патогенные бактерии, из которых они состоят, выделяют токсины, запускающие воспалительный процесс. А образование налета в свою очередь происходит из-за недостаточно качественной и регулярной гигиены полости рта.
Полезно знать! Даже если вы чистите зубы утром и вечером, но не удаляете остатки еды, либо процесс гигиены занимает всего секунд 20-30 вместо положенных 2 минут, налет все равно скапливается. А значит велик риск развития пародонтита.
Но бывают ситуации, когда человек зубы не чистит или проводит гигиену редко, но зубы и десны у него в хорошем состоянии. И наоборот – гигиена на высшем уровне, а пародонтит все равно прогрессирует. Тут на арену выходят сторонние факторы – например, нарушение обменных процессов, неправильный прикус, у женщин – гормональные проблемы и т.д.
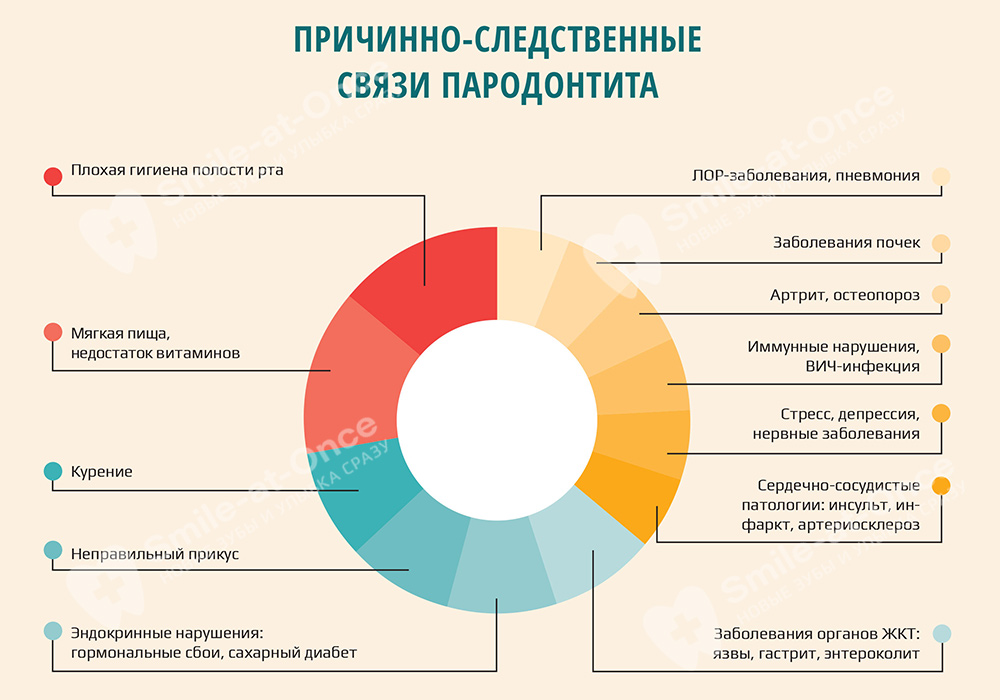
Факторы развития пародонтита
- скопление налета и камня из-за некачественной гигиены полости рта. Отложения – это пристанище для патогенных микроорганизмов, которые запускают воспалительные процессы,
- нарушения прикуса, которые препятствуют нормальному очищению зубов, чем провоцируют повышенное скопление налета. Бывает, что проблемы с прикусом перегружают часть зубов, из-за чего они быстрее выходят из строя вместе с окружающими их тканями,
- мелкое преддверие полости рта, короткая уздечка языка или губы – из-за чрезмерного натяжения меняется положение десен, зубы оголяются, возникает атрофия кости,
- постоянное травмирование слизистой: коронками, пломбами, брекетами,
- ротовое дыхание, которое приводит к пересушиванию и гипоксии слизистых – даже несмотря на то, что кислород поступает напрямую в полость рта (этого не хватает, поскольку клеткам необходимо питание изнутри),
- стираемость и гиперминерализация эмали, а также наличие микротрещин говорят об окклюзионной травме, что ведет к образованию расщелины Штильмана и гирлянде Маккола (разновидности рецессии десны).
- авитаминоз, в частности, недостаток витаминов D и C,
- эндокринные патологии: гормональные нарушения, сахарный диабет, гипо- и гипертиреоз, при которых возникают нарушения обменных процессов во всех тканях организма,
- патологии кроветворной системы: лейкемия, гемофилия и т.д.) – здесь опять же нарушаются обменные процессы между клетками,
- сосудистые нарушения, которые негативно влияют на микроциркуляцию крови,
- тяжелые иммунодефицитные состояния,
- остеопороз, который приводит к быстрому разрушению костной ткани всего организма,
- болезни органов ЖКТ, почек, системные инфекции. В частности – ГЭРБ или рефлюксная болезнь, когда происходит заброс кислотного содержимого желудка в пищевод,
- вредные привычки: курение, злоупотребление алкогольными напитками,
- возрастные изменения,
- генетическая предрасположенность.
Чем опасен пародонтит и к каким последствиям он приводит?
Помимо того, что пародонтит разрушает десны и зубы, очаг инфекции в полости рта становится угрозой для всего организма. Бактерии, которые с большой скоростью развиваются в пародонтальных карманах, при глотании и приеме пищи попадают и в желудок, нарушая работу органов ЖКТ – возникают боль и постоянный дискомфорт.
Поражаются органы желудочно-кишечного тракта – они страдают в первую очередь, т.к. бактерии изо рта в процессе употребления пищи проникают в желудок. Результатом этого может стать несварение, боли и рези в органах ЖКТ, постоянный дискомфорт, плохое переваривание пищи, изжога, вздутие. По обратной цепной реакции проблемы с желудком вызывают нарушение питания тканей всего организма и еще больше ослабляют ткани пародонта.
Научно доказано, что пародонтит повышает вероятность появления пиелонефрита (воспаления почек) и заболеваний сердца в 6 раз. Механизм развития пиелонефрита заключается в том, что патогенные бактерии, проникая из воспаленного пародонта вместе с кровотоком вырабатывают белки, сходные по строению с клетками почек. При иммунной атаке на патогены попутно разрушаются и собственные клетки почек. Помимо пиелонефрита нередкими становятся такие заболевания, как гломерулонефрит, хроническая почечная недостаточность.

Бактерии и токсины, которые вызывают хроническое воспаление дёсен, попадают в общий кровоток даже при небольшой кровоточивости десен. Современные исследования доказывают, что большинство бактерий, живущих в зубном налете, оказывают общее отрицательное влияние на организм и могут приводить к образованию сгустков крови – тромбов. Когда сгустки попадают в общий кровоток, возникает риск развития инфаркта миокарда и других сердечно-сосудистых заболеваний.
Также пародонтит способствует развитию атеросклероза, в 6 раз усиливает вероятность сахарного диабета и инсульта, на 14% увеличивает риск развития рака груди. При беременности риск выкидыша повышается в 7 раз. Вынашивание оказывается под угрозой из-за всё тех же бактерий, которые проникают в околоплодную жидкость. Они способны вызывать необратимые отклонения у будущего ребенка вплоть до отставания в развитии, недобора веса и даже развития аутизма.
Как проводится диагностика заболевания
К сожалению, крайне редко сегодня в клиниках проводится точная диагностика заболевания – как правило, врачи ограничиваются визуальным и рентген-осмотром. Между тем очень важно оценить степень разрушения тканей пародонта, установить конкретного возбудителя воспалительного процесса, а также провести дифференциальную диагностику, то есть понять, что именно является катализатором развития пародонтита – налет или системные проблемы организма.
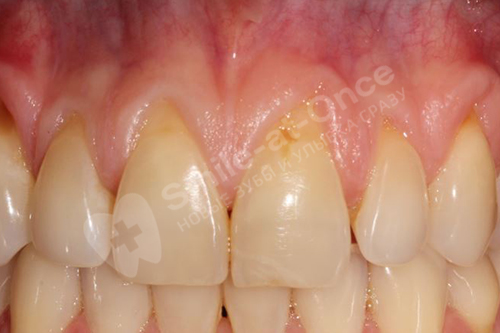
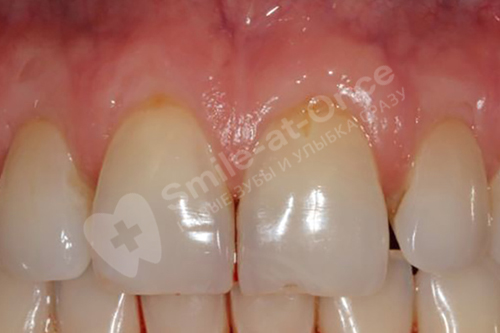
В центрах Smile-at-Once лечение пародонтита проводится не только курсами, но и комплексно – используются все те методы, которые нужны для выздоровления. Мы делаем большой упор на корректной и качественной диагностике, которая позволяет нам подбирать те лекарственные препараты, которые будут точечно воздействовать на возбудителя воспалительного процесса, а значит лечение будет эффективным.
Какой должна быть правильная диагностика пародонтита?
- визуальный и инструментальный осмотр, оценка глубины пародонтальных карманов, количества отложений на зубах,
- сбор анамнеза, то есть общение с пациентом на предмет длительности течения воспалительного процесса, наличия/отсутствия каких-либо заболеваний организма, регулярности проведения гигиены полости рта,
- компьютерная томография (КТ) для оценки степени разрушения костной ткани,
- посев содержимого десневых (пародонтальных карманов) на аэробную микрофлору и чувствительность к препаратам (при необходимости – в основном на средней и тяжелой стадии),
- анализы крови – общий и на сахар, при необходимости – на уровень гормонов и витаминов.
Более подробно о каждом виде диагностики читайте в отдельной статье на сайте.
Можно ли вылечить пародонтит?
Самое первое и самое важное, что нужно знать – это то, что лечение возможно только в комплексе. Многие пациенты действительно стараются решить проблему с зубами – периодически ходят на гигиену или кюретаж десен, поддерживают гигиену, иногда обращаются к врачу для назначения лекарственных повязок или проведения инъекций. Но, по сути, такое лечение только симптоматическое и помогает на пару месяцев – например, если провести кюретаж десен и шинирование зубов, но после этого не проводить гигиену (как самостоятельную, так и у пародонтолога), не делать инъекции и не использовать препараты, стимулирующие рост собственных клеток десневой и костной ткани, не будет никакого эффекта – шина попросту выпадет вместе с подвижными зубами.
Возвращаем к жизни и гарантируем результат! Методы и препараты, которые помогли более 2 млн. пациентов по всему миру.
Читайте также:

