Что делать если попала инфекция в ухо
Обновлено: 18.04.2024
Особенности строения наружного уха
Наружное ухо состоит из следующих компонентов:
Внешняя воронкообразная структура – ушная раковина.
S-образная трубка – слуховой проход, идущий через височную кость.
Ушная раковина помогает улавливать звуковые волны и передавать их через слуховой канал к барабанной перепонке. Последняя представляет собой полупрозрачную мембрану, покрытую тонким слоем кожи. Прикрепление одной из слуховых косточек, молоточка, поддерживает форму конуса барабанной перепонки. Звуковые волны, попадающие во внешний акустический проход, изменяют давление на перепонку, которая, вибрируя в ответ, воспроизводит колебания источника звуковых волн.
Этиология и патогенез
Причины наружного отита подразделяются на инфекционные и неинфекционные.
Инфекционные причины
Чрезмерный рост бактерий в слуховом проходе отмечается при повышенной влажности в ушном канале (потоотделение, плавание) или местной травме, позволяющей бактериям проникать через микротрещины кожи. Распространенным патогеном наружного отита выступает золотистый стафилококк.
Нередко причиной заболевания является кандидозное поражение вследствие длительного применения местных антибактериальных препаратов с глюкокортикостероидами.
Неинфекционная этиология
При отсутствии бактериальной флоры к наружному отиту приводят кожные заболевания: атопический дерматит, псориаз и акне. Следствием заболеваний являются микротрещины кожи и развитие вторичной бактериальной инфекции.
Предрасполагающие факторы наружного отита:
жаркий и влажный климат;
дерматологические заболевания (экзема, псориаз);
узкие ушные каналы (при синдроме Дауна);
операции на ухе;
полипы в области наружного слухового прохода;
лучевая терапия головы и шеи;
бесконтрольное применение местных лекарственных препаратов;
неправильное использование ушных палочек, беруш;
отсутствие гигиены при использовании слухового аппарата.
Что лежит в основе патогенеза наружного отита? Любые нарушения образования серы (влажность), травмы канала или закупорка нарушают защитные механизмы слухового прохода и стимулируют рост бактерий.
Кожа краснеет, отекает, повышается местная температура. Это, в свою очередь, приводит к образованию корочек и слизисто-гнойным выделениям. Сужение канала в сочетании с закупоркой способствует еще большему росту бактерий и распространению инфекционного процесса.
Классификация
В зависимости от клинических проявлений в патогенезе наружного отита выделяют три формы:
Острая (до 1 месяца).
Хроническая (3 месяца).
Рецидивирующая (более 3 рецидивов за год).
По тяжести поражения наружный отит подразделяется:
на отит легкой степени (воспаление без признаков нагноения);
отит средней тяжести (выраженный отек тканей, нарастание болей, симптомы общей интоксикации);
отит тяжелой степени (нагноение очага поражения, нестерпимые боли, симптомы общей интоксикации).
Острый диффузный отит
Причины:
чрезмерная гигиена слухового прохода;
избыточная влажность в ухе (попадание воды);
травмы кожи уха;
Возбудитель наружного диффузного отита – золотистый стафилококк.
Симптомы острого диффузного отита:
зуд и гипертермия в области воспаления;
распирающие боли в ухе;
отек и сужение слухового хода;
серозно-гнойные выделения из уха;
симптомы общей интоксикации, повышение температуры;
бессонница, потеря в весе (из-за болей при жевании).
Проявления острого диффузного отита непродолжительны и стихают к концу 2 недели заболевания. При отсутствии лечения острая стадия наружного отита переходит в хроническую, осложняясь воспалением тканей околоушной области.
Диагностические критерии острого диффузного отита:
Осмотр: болезненность при пальпации уха, утолщение кожи раковины.
Отоскопия: гиперемия и отек тканей слухового прохода, эрозии с гнойным отделяемым, слущивание эпителия слухового прохода, определение барабанной перепонки затруднено.
Запущенные стадии диффузного отита при отоскопии характеризуются трещинами, отеком и нагноением тканей. В стадии разрешения пациенту рекомендуют физиопроцедуры: УВЧ, лазеротерапию.
Дифференциальную диагностику проводят с рожей, экземой.
Лечение острого диффузного наружного отита включает:
Прием противовоспалительных, антигистаминных, иммуностимулирующих препаратов, антибиотиков.
Туалет наружного уха и введение в слуховой проход турунды с антибактериальными, гормональными мазями.
Закапывание антибактериальных ушных капель.
Если возбудителем диффузного отита является грибок, то назначают антимикотические препараты.
Ограниченный (локальный) наружный отит или фурункул наружного слухового прохода
Чрезмерная гигиена наружного слухового прохода.
Избыточная влажность в ухе (попадание воды).
Травмы кожи наружного уха.
Возбудитель заболевания – стрептококк.
Локальный наружный отит характеризуется формированием фурункула, начинается с местной симптоматики: сильного зуда в области наружного уха. При увеличении фурункула происходит сдавление нервных рецепторов и переход зуда в нестерпимую боль. Боль локализуется только на пораженной стороне. Эти проявления входят в стадию инфильтрации наружного отита.
На стадии абсцедирования формирующийся фурункул полностью закрывает просвет наружного слухового хода, что значительно снижает слух. В центре фурункула определяется гнойный стержень с волосом внутри.
После вскрытия фурункула и истечения гнойного содержимого, на стадии разрешения, боль уменьшается.
Диагностические критерии наружного ограниченного отита:
Осмотр и пальпация: болезненность при оттягивании уха и надавливании на козелок, утолщение ушной раковины.
Отоскопия: фурункул в начальной стадии или стадии созревания.
Аудиометрия и исследование слуха с помощью камертона: кондуктивная тугоухость.
Бактериологический посев гноя: выявление золотистого стафилококка или его отсутствие.
Лечение наружного ограниченного отита включает:
Туалет наружного слухового прохода.
Введение в ушной ход турунды с антибактериальной мазью.
Закапывание антибактериальных ушных капель.
Прием анальгезирующих и противовоспалительных препаратов.
Антибиотикотерапия (при фурункулезе).
Если фурункул полностью перекрывает слуховой ход, его вскрывают и дренируют. В стадии разрешения пациентам назначают УВЧ-терапию.
Острый буллёзный или геморрагический наружный отит
длительно текущая ОРВИ;
При остром буллезном наружном отите на барабанной перепонке отмечаются буллы (пузыри), заполненные кровью.
Лечение острого буллезного наружного отита включает:
Туалет наружного слухового прохода.
Введение в ушной ход турунды с антибактериальной мазью.
Закапывание антибактериальных ушных капель.
Прием анальгезирующих и противовоспалительных препаратов.
Назначение средств, снижающих проницаемость сосудистой стенки.
Мирингит
Мирингит – это воспаление барабанной перепонки.
Чаще всего мирингит развивается на фоне уже имеющихся заболеваний уха. Предрасполагающими факторами воспаления являются:
механические, химические, термические травмы уха;
попадание воды в ухо;
бесконтрольный прием антибактериальных и гормональных препаратов.
Первые признаки мирингита тяжело различить вследствие преобладания клиники причинного заболевания. В разгар воспаления ведущими симптомами мирингита выступают:
Распирающая боль в ухе, чаще односторонняя, усиливающаяся при жевании и разговоре.
Зуд, чувство тяжести в ухе.
При отсутствии лечения у пациента развиваются симптомы общей интоксикации, выделяется серозно гнойный экссудат из слухового прохода. Нередко выделения содержат прожилки крови.
Диагностические критерии мирингита:
Осмотр и пальпация: болезненность при оттягивании уха и надавливании на козелок, выделение гноя из слухового прохода.
Отоскопия: отек и гиперемия барабанной перепонки, наличие гноя в слуховом проходе.
Аудиометрия и исследование слуха с помощью камертона: кондуктивная тугоухость.
Бактериологический посев гноя: выявление золотистого стафилококка или его отсутствие.
Общий анализ крови: лейкоцитоз, повышение СОЭ.
Дифференциальную диагностику мирингита проводят с отомикозом, гнойным средним отитом.
Терапия острого мирингита:
Прием анальгезирующих и противовоспалительных препаратов.
Закапывание антибактериальных ушных капель.
Промывание слухового прохода антисептическими растворами.
Если этиология мирингита вирусной природы, то назначают противовирусные препараты.
Дерматит ушной раковины
Дерматит выделяют в отдельную группу заболеваний, так как воспаление кожи уха происходит чаще без затрагивания наружного слухового прохода. Причинами дерматита служат никельсодержащие украшения, лаки и гели для волос, имеющиеся аллергические заболевания. Клиника характеризуется шелушением, покраснением и утолщением кожи с образованием мелких пузырьков.
Диагностика дерматита ушной раковины базируется на осмотре у ЛОР-врача и аллерголога. Лечение включает прием антигистаминных, противовоспалительных и иммуностимулирующих препаратов.
Рожистое воспаление ушной раковины
Рожистое воспаление – это инфекционное поражение ушной раковины, вызванное стрептококком. Предрасполагающие факторы рожи: переохлаждение, снижение иммунитета, микротравмы кожи, контакт с носителем стрептококка.
Формы рожистого воспаления
Начинается заболевание с симптомов общей интоксикации. Разгар инфекции зависит от степени поражения, в связи с чем выделяют три формы болезни:
Средняя степень – буллезная. К признакам воспаления добавляются пузыри, заполненные гнойным содержимым.
Тяжелая степень – некротическая. На этой стадии поражение затрагивает глубокие слои кожи и сопровождается формированием язв, покрытых гнойным налетом.
Лечение некротической формы заключается в хирургической обработке и иссечении некротизированных тканей. Консервативная терапия включает назначение антибактериальных, дезинтоксикационных и иммуностимулирующих препаратов. В тяжелых случаях показано введение антистрептококкового гамма-глобулина.
Злокачественный наружный отит (некротический наружный отит)
Некротический наружный отит является осложнением диффузного наружного отита. При этом патологический процесс распространяется на височную кость, затрагивает височно-нижнечелюстной сустав, черепно-мозговые нервы.
Чаще злокачественная форма наружного отита определяется у болеющих СПИДом, сахарным диабетом, у лиц после химиотерапии. Возбудителем заболевания является синегнойная палочка.
Клиническая картина некротического наружного отита характеризуется болями, истечением гноя из слухового прохода, молниеносным снижением слуха. После поражения черепно-мозговых нервов появляются затрудненное глотание, головокружение и паралич мышц лица.
Ведущее диагностическое значение имеют бактериологический посев гнойного отделяемого и КТ височных костей. Лечение злокачественного наружного отита включает антибактериальную, дезинтоксикационную, иммуностимулирующую терапию, введение гамма-глобулина и хирургическое вмешательство (иссечение некротических тканей и пластика кожи).
Хондроперихондрит ушной раковины

Хондроперихондрит – это воспаление хрящевой ткани и надхрящницы ушной раковины. Причинами воспаления служат термические, химические и механические травмы ушей, трещины кожи, рожистое воспаление, фурункулез при наружном отите. В клинике преобладают отек и гиперемия хряща, повышение общей температуры. Лечение включает противовоспалительную и антибактериальную терапию.
Вопрос-ответ
Что должно насторожить при лечении наружного отита?
Если возникает сильный зуд и жжение после закапывания капель или закладывания мази, то стоит прекратить лечение и обратиться к врачу. Симптомы могут указывать на разрыв барабанной перепонки, что в большинство своем грозит стойким снижением слуха.
Что делать не надо, если у вас возникла боль в ухе?
При малейшем дискомфорте следует сразу же обращаться к ЛОР-врачу. Самолечение чревато ухудшением состояния и развитием глубоких поражений уха.
Как минимизировать риск возникновения наружного отита?
Чтобы предупредить воспалительное заболевание, достаточно не использовать ушные палочки и избегать попадания влаги в уши. Палочками можно протолкнуть серу глубже по слуховому проходу, а влагой – вызвать грибковое поражение наружного уха.

Виды отита
Классификация осуществляется по различным методам, основным из которых является расположение очага воспаления. Как известно, ухо — это сложный орган, который состоит из наружного, среднего и внутреннего уха. Очаг воспаления может возникнуть в любой области. Если процесс начался в наружном ухе, то отит классифицируется как внешний, если в среднем — как средний, если во внутреннем — как внутренний. Эти заболевания протекают по-разному и предполагают специфическое лечение.
Наружный отит может протекать в ограниченной или диффузной форме.
- в первом случае обычно формируются фурункулы. Их появление характеризуется резкими болевыми ощущениями, которые усиливаются при нажатии на ушную раковину или ее козелок. Заболевание также сопровождается общей слабостью и повышением температуры. Обычно фурункулы образуются из-за попадания в ухо инфекции, однако они также могут быть вызваны патологическими состояниями организма, например сахарным диабетом;
- во втором случае процесс начинается при попадании в ухо грибковой инфекции. В этом случае болезнь характеризуется гнойными выделениями из уха и зудом в ушном проходе. Такая болезнь называется отомикоз. Без соответствующего лечения она может распространиться на другое ухо.
Средний отит — вирусный, экссудативный — это осложнение ОРВИ и длительного насморка, у детей возникает при воспалении аденоидов. Это более серьезное заболевание, так как протекает в труднодоступных областях уха. Обычно оно начинается в результате подъема инфекции по слуховому каналу при болезнях верхних дыхательных путей. Вторая причина — повреждение или разрыв барабанной перепонки. Происходит при травмах или попадании в ухо острых предметов. Третья причина — попадание инфекции по кровеносным сосудам.
Симптомы отита
Наружный отит у взрослых проявляется следующим образом:
- пульсацией в пораженном ухе, резкими болями, отдающими в шею, глазницы или зубы;
- усилением болезненности при жевании, беседе, смыкании челюстей;
- покраснением в области слухового прохода, захватывающим и ушную раковину;
- слуховыми расстройствами при отделении гнойного экссудата в слуховой проход.
На острый средний отит у взрослых указывают повышенная температура, стреляющая боль в ухе. Чем больше накапливается гнойной жидкости с примесями слизи, тем она выраженнее. Разрыв перепонки происходит на вторые-третьи сутки. Гной начинает вытекать из слухового прохода, что приводит к быстрому улучшению самочувствия – снижению температуры, стиханию болей. Впоследствии целостность перепонки полностью восстанавливается.
Симптомы отита в хронической форме интенсивны преимущественно при обострении. Ощущаются сильные боли, поднимается температура. Такой отит у взрослых может стать причиной мезотимпанита. Воспалительный процесс распространяется на евстахиеву трубу и нижнюю, среднюю часть барабанной полости с формированием в перепонке отверстия, но с сохранностью ее натяжения. Ведущими признаками мезотимпанита становятся:
Эпитимпанит характеризуется резким снижением слуха, выделением гноя с неприятным запахом, давлением в ухе, болями, распространяющимися на виски, головокружением. После периода обострения воспаления следует ремиссия. Но на фоне временного улучшения полного восстановления слуха не происходит, ощущается слабый, но постоянный дискомфорт.

Важно!
Без соответствующего лечения отит может прогрессировать.
Это может привести к серьезным последствиям, в том числе:
- Параличу лицевого нерва.
- Снижению или потере слуха.
- Началу воспалительных процессов во внутреннем ухе.
Появившиеся осложнения зачастую требуют серьезного лечения, вплоть до хирургического вмешательства.
Если воспаление началось во внутреннем ухе, то заболевание квалифицируется как внутренний отит (лабиринтит). Оно чревато различными осложнениями, в том числе менингитом, поэтому в случае появления следующих симптомов необходимо немедленно обратиться к врачу:
- Постоянное головокружение, тошнота и рвота.
- Нарушения в работе вестибулярного аппарата — внезапные потери равновесия, падения и т.д.
- Шум в ушах, ухудшение или потеря слуха.
Причинами возникновения лабиринтита может стать
- попадание инфекции из среднего уха или из черепа;
- деятельность вирусов, например, гриппа;
- травмы головы или неудачные операции на среднем ухе.
Причины и профилактика возникновения отитов
Сразу отметим, что эти заболевания распространены крайне широко. Более или менее серьезные случаи происходят практически с каждым человеком на протяжении его жизни.

Интересный факт:
Количество обращений по поводу наружнего отита к отоларингологам заметно возрастает летом, с началом купального сезона.

Почему так происходит? Во время плавания в уши попадает вода, бактерии в которой и вызывают воспаление. Это распространенная причина отита, но далеко не единственная. Заболевание также может развиться в результате:
- переохлаждения;
- занесения инфекции в ухо или через нос;
- получения травмы.

Вывод 1:
Вы можете существенно снизить вероятность наружного воспаления уха, если будете грамотно заботиться о нем.
Для этого достаточно соблюдать ряд простых правил:
Это простые меры, которые не требуют серьезных усилий, но помогут существенно снизить риск развития заболеваний.
Обращаем ваше внимание на то, что далеко не все причины возникновения отита зависят от деятельности человека. Это особенно актуально, когда речь идет о среднем и внутреннем отите. Для профилактики этих заболеваний регулярно проходите обследжования у врача.

Диагностика отита
Отит у взрослых определяется на основании клинической ситуации, осмотра пациента, результатов лабораторных и инструментальных исследований. Врач выслушивает жалобы, задает наводящие вопросы, оценивает степень болезненности. Используя приборы и подсвечивающее устройство, он выполняет прицельный осмотр слухового прохода, барабанной перепонки. Это позволяет установить или исключить наличие гноя и перфорации. Для определения вида инфекционных возбудителей и их чувствительности к антибактериальным средствам биологический материал высевается в питательные среды. Информативны в диагностике заболевания данные таких исследований:
- общего и биохимического анализов крови для определения выраженности воспалительного процесса;
- рентгенографии придаточных пазух при подозрении на наличие синусита;
- рентгенографии височной кости для оценки тяжести хронического отита.
Результаты лабораторных и инструментальных исследований помогают врачу определиться с терапевтической тактикой. Лечение отита будет проведено с использованием максимально эффективных антибиотиков, лучшего для пациента метода хирургического вмешательства.
Когда обращаться к врачу при отите?
Практика наших специалистов позволяет нам сделать неутешительный вывод:
Многие пациенты намеренно избегают обращения к врачу-отоларингологу даже после появления характерных симптомов воспаления уха.
Обычно они совершают одну из двух фундаментальных ошибок:
Стараются не обращать внимания на дискомфорт, пока он не становится слишком серьезным.
Пытаются лечиться самостоятельно, руководствуясь советами друзей, знакомых или случайных людей из Интернета.
И те, и другие в итоге обращаются к специалисту уже после того, как отит начал прогрессировать. Лечение на этом этапе менее результативно, а восстановление может занять длительное время. Кроме того, отит может вызывать осложнения, которые могут привести к серьезным последствиям, вплоть до полной потери слуха.
Для того чтобы этого не произошло, важно своевременно обратиться к врачу. Незамедлительная медицинская помощь требуется при следующих признаках быстро распространяющегося инфекционно-воспалительного процесса:
- общее самочувствие резко ухудшилось;
- температура тела превысила 39 °С;
- выраженность болей в ухе нарастает;
- возникают головные боли;
- в заушной области кожа отекла и покраснела;
- из уха обильно выделяется гнойная жидкость;
- участилось сердцебиение.
Своевременное обращение в клинику позволит быстро выполнить лечение отита уха и избежать появления его грозных осложнений.
Врач проведет обследование, которое позволит обнаружить очаг воспаления вне зависимости от того, как глубоко он расположен. После этого будет назначено соответствующее лечение.

Вывод 2:
Если у вас воспалилось ухо или появились другие симптомы отита, следует немедленно обратиться к врачу. Для этого обратитесь к специалистам нашего медицинского центра.
Чем и как лечить воспаление уха?
Лечение также дополняется удалением инородных тел и гноя из слуховой трубы, дезинфекцией ран, наложением компрессов и различными мерами по укреплению иммунитета. Если у пациента диагностирован средний экссудативный отит, то лекарства могут вводиться непосредственно в полость за барабанной перепонкой. В ряде случаев для этого требуется шунтирование. Важно отметить и то, что лечение отита в обязательном порядке предполагает лечение всех сопутствующих заболеваний (насморка, ОРВИ и так далее).
В случае если консервативное лечение не дает результатов, может потребоваться оперативное вмешательство. В этом случае ЛОР-специалист проводит парацентез барабанной перепонки.

Вывод 3:
Помните, что необходимое лечение должен назначить врач. Использование неподходящих методов может привести к неполному выздоровлению или усугубить течение заболевания.
Осложнения отита
Если лечение отита не проводится или оно нерационально, то внутри среднего уха начинает формироваться рубцовая ткань. Так как она лишена какой-либо функциональной активности, то отмечается стойкое снижение слуха. Лечить наружный отит необходимо своевременно, чтобы не допустить его тяжелого последствия – поражения черепных нервов, провоцирующего парезы и параличи.
Врачи предупреждают о целом ряде возможных осложнений, опасных для жизни и взрослого, и ребенка. Когда отит не лечится, он быстро прогрессирует, становится причиной развития следующих патологий:
- мастоидита – воспалительного поражения сосцевидного отростка височной кости инфекционного происхождения;
- лабиринтита – воспаления структур внутреннего уха с вестибулярными нарушениями и выраженными слуховыми расстройствами
- гнойного менингита – воспалительного поражения оболочек головного мозга;
- абсцесса мозга – ограниченного скопления гноя в полости черепа с расплавлением мозгового вещества;
- синус-тромбоза – закупорки пещеристой венозной пазухи головного мозга тромботической массой.
При отсутствии лечения велика и вероятность сепсиса – общей гнойной инфекции, возникающей вследствие проникновения возбудителей и их токсинов в системный кровоток.
Если вам необходима консультация специалиста-отоларинголога или квалифицированная медицинская помощь, обратитесь в наш медицинский центр.

Отит — это один из самых часто встречающихся диагнозов в ежедневной практике врача — оториноларинголога. При остром отите мы наблюдаем воспалительный процесс, затрагивающий один из отделов органа слуха человека. Появление острой боли в ухе — главный симптом, сигнализирующий о начале развития воспаления.
Болезнь распространена как среди детей, так и среди взрослых. Хотя дети находятся в группе повышенного риска развития острого воспаления. Связано это с особенностями строения детского уха и слабым, неокрепшим иммунитетом.
К болезням органа слуха, как и к любому другому заболеванию, сосредоточенному в области головы, нужно относиться внимательно и ответственно, поскольку инфекция с кровотоком может легко достичь головного мозга и вызвать необратимые последствия. Поэтому лечить острый воспалительный процесс необходимо сразу, как только появились первые предпосылки заболевания. Лечение заболевания должно проводиться в больнице, под контролем грамотного врача.
В этой статье мы рассмотрим, как развивается заболевание, какие есть методы лечения на сегодняшний день, как проявляются осложнения отита и как их избежать.
Типы болезни
Воспаление, которое протекает в органе слуха, бывает хроническим или острым. При остром течении отита заболевание длится на протяжении до трёх недель, при хроническом — более трёх месяцев. Хронический процесс запускается, когда лечение острой формы отита не производилось или проходило не на должном уровне. Встречается и промежуточная форма — подострая, когда длительность болезни составляет от трёх недель до трёх месяцев.
Орган слуха человека подразделяется на три части: наружное, среднее и внутреннее ухо. Отит может появиться в каждой из этих областей. Исходя из места расположения воспаления выделяют острый средний отит, и воспаление внутреннего уха именуемое по другому как лабиринтит.
Наружные проявления воспаления, в свою очередь, делятся на ограниченные, проявляющиеся преимущественно в виде фурункула ушной раковины, и диффузный отит. При диффузном отите поражается значительная область наружного уха.
Острое воспаление среднего уха охватывает барабанную полость уха, слуховую (евстахиевую) трубу и сосцевидный отросток. Эта разновидность заболеваний органа слуха - наиболее часто встречающаяся.
Заболевание внутреннего отдела называется лабиринтитом (эту часть уха называют лабиринтом из-за схожести его формы с улиткой). Как правило, воспаление охватывает внутренний отдел, если лечение воспалительного заболевания среднего уха проводилось с запозданием или лечение отита подобрали неверно.
Исходя из причин возникновения, выделяют инфекционный отит, вызываемый разного рода возбудителями, и неинфекционный (например, возникающий из-за воздействия на организм аллергенов или из-за травм уха).
Отит в острой форме может протекать в катаральной (без образования в ушной полости отделяемого секрета), экссудативной (с образованием в барабанной полости жидкости) и гнойной (с присутствием гнойных масс) формах.
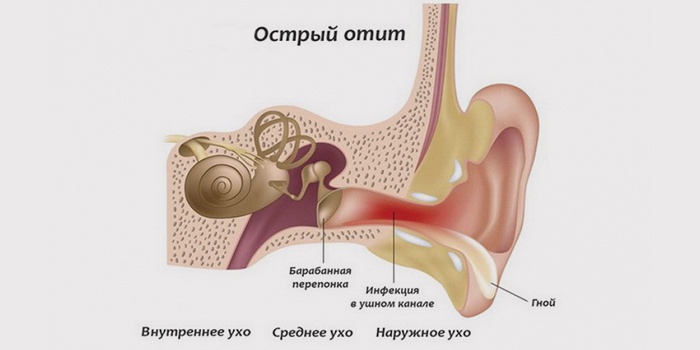
Острый отит среднего уха: отчего случается воспаление?
Воспалительный процесс всегда вызывают болезнетворные микроорганизмы, значит в организме должны присутствовать предпосылки для их активизации. Причинами возникновения отита среднего уха выступают:
- переохлаждение;
- болезни, вызванные инфекцией (грипп, ОРВИ, корь);
- воспалительные процессы ЛОР-органов (барабанная полость соединена с носоглоткой посредством евстахиевой трубы, неудивительно, что инфекция из носоглотки беспрепятственно проникает в среднее ухо);
- неправильное высмаркивание;
- гипертрофия аденоидных вегетаций;
- риниты, синуситы;
- аллергические реакции;
- искривлённая носовая перегородка;
- инородный предмет в ухе;
- повреждения органа слуха.
Наружное и внутреннее ухо: причины воспаления
Как мы уже говорили, воспаление внутреннего отдела возникает из-за недолеченного среднего отита, если лечению отита не уделялось должного внимания. Бактерии могут также попасть сюда из мозговых оболочек, например, при менингите. Этот вид воспаления могут спровоцировать травмы и переломы черепа или височной кости.
Чтобы вовремя распознать болезнь и подобрать правильное лечение, необходимо уметь определять его признаки.
Симптоматика
Острое течение болезни характеризуется стремительным началом и ярко выраженной симптоматикой.
При заболевании наружного уха человек испытывает болевые ощущения и внутри, усиливающиеся при нажатии на него с внешней стороны. Острая боль возникает при глотании и пережёвывании пищи. Само ухо отекает и краснеет. Кожа ушной раковины зудит, жалобы больного сводятся к состоянию заложенности и звона в ухе.
При остром среднем отите основным признаком воспаления является неожиданное появление острых стреляющих болей, которые к ночи становятся сильнее. Боль может иррадиировать в виски, левую или правую лобные части, в челюсть — её очень сложно вытерпеть даже взрослому человеку, не говоря уже про детей. Также для острого среднего отита характерны следующие признаки:
- лихорадка (до 39°С);
- звон в ушах;
- снижение слуха;
- вялость, недомогание, потеря аппетита;
- при экссудативной форме из уха идут выделения (обычно эти выделения прозрачные или белого цвета);
- для острого гнойного среднего отита характерно гноетечение из уха.
Основной признак при лабиринтите — головокружения. Они могут длиться несколько секунд, а могут несколько дней.
Если вы заметили у себя один или несколько из выше описанных признаков, необходимо немедленно обратиться к врачу за лечением.
Этапы развития болезни
Лечение острого отита длится от одной до трёх недель. Выделяют несколько этапов развития заболевания. Но совсем необязательно, что больной пройдёт их все. Если лечение инфекционного отита начато вовремя и лечением острого заболевания занимается грамотный ЛОР-врач, выздоровление не заставит себя долго ждать.
Итак, течение болезни условно разделяют на несколько этапов:
- Катаральная. Болезнетворные микроорганизмы начинают активно размножаться, запуская в ухе воспалительный процесс. В это время наблюдается катаральный отёк и воспаление.
- Экссудативная. Воспаление приводит к активному образованию жидкости (секрета). Она накапливается и здесь продолжают размножаться болезнетворные микроорганизмы. Проведение своевременного лечения на этом этапе позволит вылечить отит, избегая осложнений.
- Гнойная. Острое гнойное воспаление характеризуется усиленным образованием гнойных масс в полости среднего уха. Они накапливаются, больной испытывает давление изнутри. Состояние заложенности не покидает. Эта фаза обычно длится от нескольких дней до нескольких часов.
- Перфоративная. В эту стадию скопившийся гной вызывает разрыв барабанной перепонки, гнойные массы выходят из барабанной полости наружу. В этот момент больной начинает ощущать заметное облегчение, высокая температура снижается, болевые ощущения постепенно сходят на нет. Бывает, что барабанная перепонка не способна разорваться, тогда врач вручную делает прокол барабанной перепонки (парацентез) и тем самым высвобождает гнойные массы наружу в слуховой проход.
- Репаративная фаза — выход гноя завершается. Отверстие в барабанной перепонке затягивается. Как правило, после правильно проведённого симптоматического лечения больной быстро идёт на поправку.
Осложнения и профилактические меры
Как правило, если приступить к лечению болезни вовремя, лечение острого гнойного отита, экссудативного или воспаления любого другого рода, удаётся избежать каких бы то ни было осложнений.
Однако если лечением не заниматься и запустить болезнь, диагноз может стать хроническим. Самыми серьёзными последствиями являются: менингит, энцефалит, абсцесс головного мозга, неврит лицевого нерва, потеря слуха. Но эти опасные состояния могут проявиться лишь тогда, когда пациенты лечением отита упорно пренебрегают.
Профилактические мероприятия включают борьбу с имеющимися в организме очагами воспалений, грамотную и своевременную терапию лор-болезней, правильная гигиена ушей и, конечно же, укрепление иммунитета.
Проведение лечения
Вылечить острый отит намного проще, если терапия заболевания началась как можно раньше. Лечение должно проходить под наблюдением врача-оториноларинголога. Комплексное лечение включает в себя следующие мероприятия:
- при острых болях показан приём анальгетиков, чтобы снять болевой синдром;
- чтобы сбить температуру нужно принимать жаропонижающие препараты;
- в сложных случаях проводится лечение антибиотиками;
- местное лечение заключается в использовании специальных ушных капель, которые назначаются в каждом случае индивидуально. Самостоятельный подбор капель, равно как и антибактериальных препаратов, чреват опасными последствиями для здоровья.
- снять отёк помогают антигистаминные лекарственные средства;
- хороший эффект достигается при проведении физиотерапевтических процедур;
- хирургическое вмешательство: вскрытие барабанной перепонки (парацентез) проводится в том случае, если самопроизвольного её разрыва не произошло.
Все назначения ЛОР-врача должны выполняться в полной мере: ведь соблюдение рекомендаций по лечению — залог быстрого выздоровления.

Чего нельзя делать во время лечения
Первая ошибка — нельзя помещать в слуховой проход никакие посторонние предметы. Кто-то пытается использовать фитосвечи, кто-то, например, листья герани. Такие меры чреваты тем, что в ухе могут застрять остатки листьев, что спровоцирует усиление воспаления.
Вторая ошибка — использование тепловых и разогревающих компрессов при гнойной форме болезни. Кто-то заменяет компрессы грелкой. На этой стадии заболевания тепловое прогревание только усилит размножение бактерий.
Третья ошибка — попытка закапывать в уши различные масла или вариации спирта. Если во время такого лечения произошла перфорация барабанной перепонки, подобные закапывания принесут не только болезненные ощущения, но и вызовут рубцовый процесс в среднем ухе и барабанной перепонке.
Где лечить?
Таким вопросом задаются многие пациенты, которые неожиданно столкнулись с заболеваниями уха. Среди многообразия клиник и медицинских центров очень сложно выбрать лучшую, особенно когда из-за острой боли не возможно сосредоточиться ни на чём.
Лечение болезней уха, в том числе, отит — это наш профиль.
Приём ведут высококвалифицированные специалисты с большим практическим опытом работы.
Самое современное оборудование, авторские методики лечения и, при этом, демократичные цены — вот что ценят наши клиенты.
Пожалуйста, не затягивайте с лечением!
Звоните, записывайтесь на приём и приходите.
Мы вам обязательно поможем!
- Бурмистрова Т.В. Принципиальные подходы к лечению экссудативного среднего отита // Рос. ринология. 2005. - № 1(14). - С. 39 -41.
- Зайцев В.М. Детский ЛОР. Как зищитить здоровье ушек, носика и горла. - М.: ЭКСМО, 2018. - 224 с.
- Зубковская С.А. Нарушение слуховой функции при экссудативных отитах / С.А. Зубковская // XVI Съезда оториноларингологов РФ: тез. докл. СПб., 2001. - С. 83-84.
- Косяков С.Я. Лечение острого, затянувшегося и рецидивирующего среднего отита / С.Я. Косяков, A.C. Лопатин // Справ, поликл. врача. 2004. - №4. - С. 59-62.
- Крюков А.И., Туровский А.Б. Острый средний отит основные принципы лечения в современных условиях // Consilium medicum. — 2002. — Т. 2. — № 5. С. 11-17.
- Лопотко А.И., Бобошко М.Ю., Журавский С.Г. и соавт. Фармакотерапевтический справочник сурдолога-оториноларинголога. — СПб.: Диалог, 2004. 407 с.
- Пальчун В. Т., Крюков А. И. Оториноларингология: руководство для врачей. — М.: Медицина, 2001. — 616 с.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Острый отит — это острое воспаление любого из трёх отделов уха. Болезнь встречается в любом возрасте. Появление первых симптомов, как правило, совпадает с поздним вечером, когда к лор-врачу уже не поедешь, но и терпеть стреляющую боль в ухе тоже невыносимо. С детьми ещё тяжелее — они не могут точно описать, что и как у них болит. Какие же меры первой помощи принять, чтобы облегчить своё состояние или состояние ребёнка до обращения к оториноларингологу? Об этом и пойдёт речь в новой статье.
Что такое острый отит?
Человеческое ухо — это сложная система. Его условно разделяют на три важных отдела: наружное, среднее и внутреннее ухо.
Воспалиться может любая часть органа слуха. Соответственно, выделяют наружный, средний и внутренний отиты. В восьмидесяти процентах случаев мы имеем дело с проявлением острого отита среднего уха.
Острому отиту подвержены люди всех возрастов. Но чаще всего заболевают дети.
Медицинская статистика показывает, что к первому классу практически каждый ребёнок хотя бы раз переносит это заболевание. Что же может спровоцировать болезнь?
Факторов, провоцирующих заболевание, достаточно много:
- перенесённые воспаления лор-органов;
- повреждения уха;
- попадание в ухо посторонних предметов;
- частое попадание воды в ушной проход;
- неправильная чистка ушей;
- переохлаждение;
- слабый иммунитет;
- аллергические реакции;
- особенности анатомического строения органа слуха у детей (в детском возрасте слуховая труба короче, соответственно инфекции из носоглотки легче попасть в барабанную полость уха).
В зависимости от типа возбудителя выделяют бактериальную, вирусную и грибковую форму воспаления.
Острая форма заболевания, как видно из названия, начинается стремительно и протекает с яркими симптомами.
Симптоматика
Признаки заболевания различаются в зависимости от места локализации воспаления.
При наружном отите с первого дня заболевания больной ощущает постоянный зуд в слуховом проходе, который сменяется сильной болью. Болевые ощущения могут отдавать в челюсть или висок. Ночью боль усиливается. Наружная форма может протекать с образованием фурункула в слуховом проходе. Когда он разрастается, он закрывает просвет ушного прохода, что мешает звукопередаче, поэтому у больного наблюдается снижение слуха.
Внутренний отит характеризуется частыми головокружениями. При этом у больного снижается слух, случаются приступы рвоты, присутствует шум в ушах. Чаще всего такое воспаление развивается на фоне среднего отита как осложнение. Поэтому очень важно получить квалифицированную медицинскую помощь на ранней стадии заболевания.
Первая помощь: методы лечения в домашних условиях
Болезнь, как правило, начинается ближе к вечеру, поэтому до обращения к врачу встаёт вопрос не отложного принятия мер, чтобы оказать первую помощь себе или своему ребёнку и снять острые симптомы.
Неотложные меры помощи при отите в домашних условиях направлены на временное обезболивание воспалённого уха и снятие неприятных симптомов до тех пор, пока не появится возможность обратиться к лор-врачу.
Что же предпринять дома до визита к лор-врачу, чтобы облегчить своё состояние?
Необходимо помнить, что неотложная помощь не должна проводиться бездумно. Существует ряд ограничений, про которые не стоит забывать.
Что же нельзя делать при отите? Ни в коем случае нельзя прогревать ухо или делать согревающие компрессы, если у больного повышенная температура тела или из ушного прохода выделяется гной. Тепловое воздействие только усилит распространение инфекции по организму.
При использовании ушных капель нужно также помнить про меры предосторожности:
- при подозрении на перфорацию в барабанной перепонке, о чём может свидетельствовать гноетечение из уха, использовать капли запрещено;
- прежде чем закапать капли в ухо, дайте им нагреться до комнатной температуры;
- не используйте капли во время беременности и при лечении грудничков без консультации с врачом.
Эти меры неотложного вмешательства лишь на время снимут болевой синдром, полноценное лечение необходимо проводить под контролем оториноларинголога.
Срочное обращение к врачу
Лечение острого отита требует грамотного лечения. Поэтому при первой возможности необходимо обратиться к оториноларингологу. Неправильно проведённое лечение может привести к серьёзным осложнениям: развитие хронического отита, стойкое снижение слуха, образование холестеатом, воспаление головного мозга, абсцесс мозга, сепсис и др.
На приёме лор-врач проведёт осмотр больного уха, определит вид отита, оценит состояние барабанной перепонки и слухового прохода и даст необходимые назначения. Терапия острого отита включает приём антибактериальных, противовоспалительных и сосудосуживающих препаратов. При необходимости проводятся туалет наружного и среднего уха, пневмомассаж барабанной перепонки и физиопроцедуры.
Мы вам обязательно поможем!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:

