Что делать при лихорадке от груди
Обновлено: 19.04.2024
Температура тела считается повышенной, когда ее значение превышает отметку 36,9 градусов. Это состояние сопровождается неприятными ощущениями, от которых большинство из нас стремится как можно скорее избавиться. При этом важно понимать, что сама по себе гипертермия — это симптом, который сигнализирует о том, что в организме начался патологический процесс. Поэтому перед тем, как сбивать температуру, важно разобраться в причинах ее повышения.
Признаки
Повышенная температура тела сама по себе является симптомом, то есть признаком того или иного заболевания. Что касается проявлений, которые обычно сопутствуют гипертермии, то среди них можно выделить следующие:
- головная боль;
- чувство ломоты в мышцах и суставах;
- гиперчувствительность (тактильная, светобоязнь, иногда — обонятельная);
- общая слабость;
- снижение аппетита;
- раздраженные слизистые оболочки;
- озноб;
- потливость;
- ухудшение концентрации внимания.
Выраженность этих симптомов во многом зависит от степени выраженности гипертермии. Проще говоря, чем выше температура, тем больше перечисленных симптомов будут ей сопутствовать и тем сильнее они будут беспокоить пациента. Однако не следует забывать и об индивидуальной переносимости. Одни пациенты уже при температуре 37,5 чувствуют себя настолько плохо, что с трудом находят силы для того, чтобы выбраться из постели и самостоятельно приготовить чай. Другие же совершенно спокойно переносят куда более высокие температурные значения, почти не теряя аппетита и трудоспособности.
Причины высокой температуры
Если поднялась температура, это не всегда вызвано активностью болезнетворных микроорганизмов. У гипертермии могут быть и сугубо физиологические причины: нервное напряжение, физическая нагрузка и переедание.
Гипертермия возникает за счет активности пирогенов. Это белковые соединения, опосредованно влияющие на центр регуляции температуры в гипоталамусе — отделе головного мозга, отвечающем за многие жизненно-важные функции организма. Пирогены делятся на две группы:
- Первичные (экзогенные). Как правило, это экзотоксины — вредные продукты жизнедеятельности бактерий и других микроорганизмов. Сюда же относят и антигены различного происхождения.
- Вторичные (эндогенные). Под действием первичных пирогенов происходит активация внутренних белковых структур, участвующих в иммунологических реакциях. Это и есть вторичные пирогены, которые в медицине принято называть цитокинами. Именно они активируют целую цепочку реакций, в результате которых гипоталамус получает сигнал, что пора повышать температуру тела и создать условия, непригодные для комфортного существования чужеродных микроорганизмов.
В условиях повышенной температуры тела многие бактерии перестают функционировать и размножаться. Однако на этом защитный эффект лихорадки не заканчивается: цитокины также стимулируют синтез и бактерицидность лейкоцитов — клеток крови, которые отвечают за иммунную защиту организма.
Список всевозможных заболеваний и патологических состояний, при которых отмечается гипертермия, достаточно обширен, поэтому здесь мы перечислим только наиболее распространенные из них.
Причинами повышения температуры чаще всего становятся следующие заболевания:
- Респираторные и очаговые — простуда, бронхит, пневмония, грипп, фарингит, ларингит, тонзиллит, синусит.
- Кишечные инфекции — дизентерия, сальмонеллез, иерсиниоз, эшерихиоз, ротавирусы, энтеровирусы, холера, ботулизм.
- Хронические инфекции: туберкулез, сифилис, хронический тонзиллит.
- Осложнения при лечении — послеоперационный период, реакция на вакцинацию, осложнения приема антибиотиков и других препаратов.
- Онкологические заболевания — фибромы, аденомы, лимфомы, лейкозы и т.д.
Причинами повышения температуры могут также стать аутоиммунные заболевания, сепсис, травмы, глистные инвазии, аллергические реакции и гормональный дисбаланс.
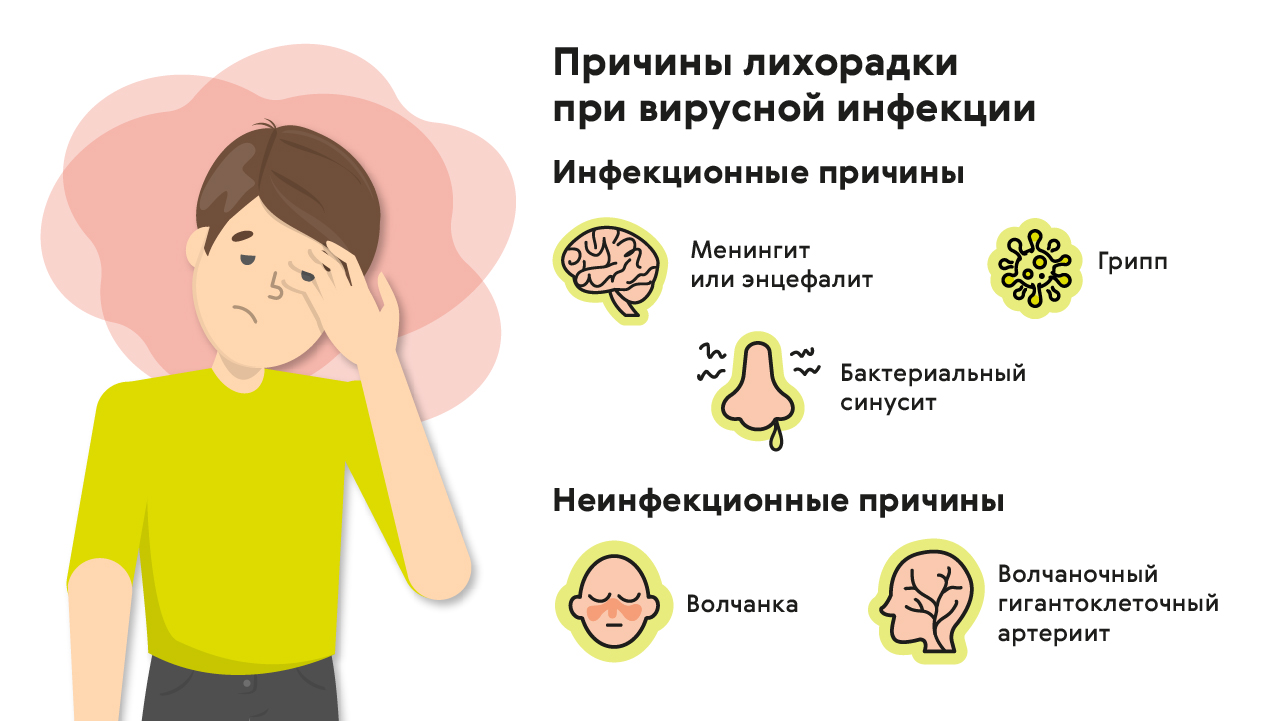
Рисунок 1. Основные причины повышенной температуры. Источник: MedPortal
Виды повышенной температуры тела
Классификация гипертермии осуществляется сразу по нескольким критериям, однако наиболее популярным из них является степень выраженности по результатам измерения. Различают следующие виды:
- Субфебрильная (до 38 С). Здесь различают 2 подвида:
- низкий субфебрилитет (до 37,5 С);
- высокий субфебрилитет (37,6-38,0 С).
- умеренная (38,1 — 39,0 С);
- высокая (39,1 — 41,0 С).
Диагностика — как правильно измерить температуру
Существует несколько способов измерения температуры, при этом каждый из них имеет свои достоинства и недостатки. Разберем их подробнее.
Аксиллярный
Это хорошо всем знакомый способ, который предполагает измерение температуры в подмышечной впадине. Неоспоримый плюс — простота и удобство, к минусам же можно отнести погрешности (0,1-0,3 С) в сравнении с более точными способами. Кроме того, температура в разных подмышечных впадинах может слегка отличаться.
Ректальный
Температура измеряется в заднем проходе. Чаще всего применяется у детей младше 4 лет, которых трудно уговорить спокойно держать градусник под мышкой в течение нескольких минут. Формально этот способ измерения температуры считается самым точным.
Однако и здесь существует ряд оговорок. Во-первых, важно делать поправку на то, что в прямой кишке температура всегда немного выше, чем в подмышечной впадине — верхней границей нормы считается 37,7 С.
Во-вторых, ректальная температура может меняться в зависимости от наполненности прямой кишки каловыми массами. К слову, для большинства людей этот способ причиняет как эстетический, так и физиологический дискомфорт. Если же в семье есть убежденные сторонники ректального измерения температуры, им желательно иметь свой собственный градусник, который после каждого использования следует дезинфицировать.
Буккальный
Измерение температуры производится во рту, предпочтительно под языком. Достоинство — более точные показатели в сравнении с аксиллярным методом. Недостаток — на температуру влияют еда и жидкость, употребляемые накануне измерения. Также важно не открывать рот во время измерения — это тоже отражается на точности результата.
Другие способы
Есть еще несколько менее распространенных способов измерения температуры:
- Жидкокристаллическая термография. Основана на улавливании тепловых излучений при помощи жидких кристаллов (контактный способ) и зеркальной сканирующей системы (дистанционный способ). В результате на экран выводится разноцветное изображение, которое называют термоскопией — примерно так враждебно настроенные инопланетяне видят людей в фантастических фильмах.
- Термометрия в области височной артерии. Новый способ, который считается наиболее точным, но при этом пока не получил широкого распространения, поскольку инфракрасные термометры еще недостаточно прочно вошли в наш обиход.
- Тимпанический метод. В российской клинической практике почти не используется — этот способ более популярен в Германии. Измерение температуры осуществляется в области наружного слухового прохода.
- Вагинальное. Обычно используют женщины, у которых не получается забеременеть — по колебаниям температуры определяется наиболее благоприятный для зачатия период (овуляция).
Каким градусником лучше пользоваться
Пока что самым распространенным типом градусника остается ртутный. Он дает более точные результаты, чем электронный и не нуждается в смене батареек. Однако с точки зрения безопасности он, мягко говоря, не идеален. Ртуть весьма токсична, поэтому если в доме есть маленький ребенок или пожилой человек, которые чаще всего и разбивают градусники, лучше смириться с минимальными отклонениями от точного результата и приобрести электронный аналог. Кстати, еще одним недостатком ртутного градусника является слишком большая продолжительность измерения — в среднем около 10 минут. Электронный градусник справляется со своей задачей в 3-4 раза быстрее.
Инфракрасные градусники являются прекрасным сочетанием точности измерения и безопасности использования. Их единственный недостаток — дороговизна, поэтому многие предпочитают использовать более дешевые варианты.
Сравнительно недавно появились и галинстановые термометры — они более доступны по цене, да и в точности ничем не уступают ртутным. Галинстан представляет собой смесь малотоксичных жидких металлов, поэтому с точки зрения безопасности здесь тоже все в порядке.
При каких заболеваниях бывает высокая температура
О заболеваниях, при которых отмечается повышение температуры тела, мы рассказали выше. В таблице ниже перечислены основные группы этих патологий со среднестатистическим диапазоном температурных значений.
Группа заболеваний Минимальная Максимальная Респираторные 37,0 40,5 Кишечные инфекции 37,5 41,5 Онкология 37,0 38,0 Хронические инфекции 37,0 37,7 Глистные инвазии 37,0 37,5 Аутоиммунные системные заболевания 37,0 38,0 Сепсис 37,0 42,5 В таблице указаны только значения, связанные с гипертермией. Однако в ряде наблюдений (в том числе и при сепсисе) бывают свои исключения, когда температура может не расти, а понижаться.
Почему долго держится высокая температура
В большинстве наблюдений температура повышается в ответ на активность чужеродных микроорганизмов. Под длительным повышением температуры можно понимать как гипертермию, продолжающуюся несколько дней при острых простудных или инфекционных заболеваниях, так и хронический субфебрилитет.
Важно! Если температура достигает фебрильных значений (38 С и выше) и держится больше 4 дней, следует обратиться к врачу-инфекционисту.
Еще одна распространенная ошибка при лечении инфекционных болезней — прекращать прием антибиотиков при первых признаках улучшений, не доводя курс до конца. Это также способствует хронизации заболевания, и может повысить антибиотикорезистентность бактерий.
Также следует учитывать возможность развития заболеваний эндокринной системы и аутоиммунных патологий. А иногда продолжительное повышение температуры может быть обусловлено и травмами головы, в результате которых страдает гипоталамус.
Продолжительная гипертермия в диапазоне 37-38 С нередко отмечается в случае герпесвирусов, которые могут маскироваться под другие заболевания (от респираторных до болезней центральной нервной системы). Наиболее известный представитель этой группы заболеваний — вирус Эпштейна-Барр.
Хронические заболевания печени, почек и ЖКТ при обострениях также могут давать повышение температуры. В этом случае они будут сопровождаться симптомами, характерными для заболевания, вызвавшего гипертермию. Например, повышение температуры при обострении колита будет сопровождаться болезненными ощущениями в животе, чувством неполного опорожнения кишечника, тошнотой и метеоризмом.
Чего не следует делать при высокой температуре
Ограничений довольно много, и нередко они затрагивают стереотипы, устоявшиеся в домашнем лечении за долгие годы. Вот основные ошибки:
Высокая температура у ребенка
У младенцев в первые месяцы жизни нормой считается аксиллярная температура до 37,5 С (ректальная — до 38 С). У детей в возрасте до 3 лет верхней границей нормы считают аксиллярную температуру 37,3 С. Врачи не рекомендуют сбивать температуру у детей, если она не превышает 38 С — организм должен самостоятельно бороться с инфекцией. Однако при плохой переносимости или заболеваниях сердца или нервной системы все же следует воспользоваться жаропонижающими препаратами.
Высокая температура у взрослого
Как и у детей старше 3 лет, у взрослых принято считать высокой температуру от 37 С и выше. Некоторые люди могут ощущать дискомфорт уже при приближении температуры к субфебрильной отметке (то есть примерно с 36,8 С) однако это еще не повод для переживаний — вполне возможно, что подобное состояние стало следствием переутомления или нервного напряжения.
У взрослых рекомендуется сбивать температуру только при показаниях 38,5 С, однако, как и в случае с детьми, многое зависит от индивидуальной переносимости и состояния организма — особую осторожность следует соблюдать пациентам, склонным к судорожному синдрому. Когда столбик термометра приближается к 39 С, температуру следует сбивать в обязательном порядке, поскольку в этом случае защитная реакция уже сама по себе становится опасной для организма — увеличивается свертываемость крови, она загустевает, а сердцу становится трудно перераспределять ее к органам и тканям.
Лекарства при высокой температуре
Назначая препараты для устранения высокой температуры, врач должен проявить гибкость терапевтической тактики, ориентируясь в первую очередь на устранение причины лихорадки, общее состояние больного и его переносимость лекарств. Для снижения температуры применяются:
- ибупрофен;
- парацетамол;
- ацетилсалициловая кислота.
На основе этих препаратов выпускается множество медикаментов с различными коммерческими названиями.
Важно! Детям до 12 лет ацетилсалициловая кислота и метамизол натрия противопоказаны из-за токсичности и негативного влияния на кроветворение.
Для немедикаментозного снижения температуры в домашних условиях можно использовать обтирания марлей или другой тканью, смоченной в прохладной воде. Не следует использовать для этих целей уксус или спирт — они не имеют никаких преимуществ перед обычной водой, но при этом их испарения усиливают общую интоксикацию организма.
Когда следует вызывать скорую
Поводом для беспокойства может стать резкий скачок температуры выше 38,5 С, ощущение рези в слизистых, одышка, светобоязнь. Бригаду скорой помощи также следует вызвать при подозрении на инфекционные заболевания:
- угнетение сознания или судороги на пике темепературного подъема
- продолжительная лихорадка;
- сыпь;
- рвота;
- диарея;
- примеси крови и слизи в кале.
![]()
Рисунок 2. Памятка — когда следует вызывать скорую при повышенной температуре. Источник: MedPortal
Заключение
Таким образом, врачебная тактика при высокой температуре зависит в первую очередь от ее причины. При нормальной переносимости не следует сбивать температуру, пока она не достигла фебрильных значений. Важно также помнить, что ртутные градусники, несмотря на свою точность, во многих странах Европы не рекомендованы к применению из-за высокой токсичности ртути.
![]()
Какая температура считается нормальной?
Температура тела очень изменчива и зависит от возраста (чем младше ребенок, тем выше его температура), времени суток (обычно выше к вечеру), физической активности, а также от способа измерения — таким образом, привычные всем 36,6 °С весьма условны и единой нормы просто не существует.
Как измерять температуру?
Мы привыкли измерять температуру под мышкой, во многих странах приняты измерения во рту или в прямой кишке (эти показатели оказываются выше). Электронные градусники предпочтительнее ртутных — но надо учитывать, что для получения точного результата после звукового сигнала нужно оставить термометр еще на нескольких минут. Так делают далеко не все, и поэтому показатели электронного градусника порой незаслуженно считаются заниженными. Существуют также ушные и бесконтактные инфракрасные термометры, но их показатели не отличаются высокой точностью.
Когда температуру надо сбивать?
Сама по себе высокая температура вплоть до 41 °С не опасна для жизни. Температуру нужно сбивать в том случае, если ребенку плохо, и цифры на градуснике имеют при этом второстепенное значение. Если у ребенка есть хронические заболевания, то стоит заранее обсудить этот вопрос с лечащим врачом, а если высокая температура появилась у младенца младше трех месяцев, это повод для вызова скорой. Во всех остальных случаях стоит ориентироваться на самочувствие ребенка: если он вялый, жалуется на головную боль и общее недомогание уже при 37,9 °С, вы вправе дать жаропонижающий препарат. А если ребенок едва может усидеть на месте с градусником, не стоит бегать за ним с лекарством, даже если на термометре почти 39 °С.
Многие думают, что чем выше температура у ребенка, тем опаснее и тяжелее инфекция, с которой он столкнулся, однако это не совсем так. Иммунитет еще не сформировался окончательно и атакует любые инфекции со всей мощью. Именно поэтому у ребенка может значительно подняться температура при банальной ОРВИ, в то время как у взрослых этого обычно не происходит.
Как правильно сбивать температуру?
В первую очередь необходимо следить за тем, чтобы ребенок много пил и не перегревался дополнительно — для этого нужно снять с него лишнюю одежду, одеяла и приоткрыть форточку, чтобы в комнате не было душно. Можно протереть теплой (не холодной) водой — охлаждающий эффект при этом достигается за счет испарения воды с поверхности кожи. И наконец, при плохом самочувствии можно дать жаропонижающий препарат — он вернет центр терморегуляции к поддержанию исходного, нормального температурного режима. Максимально эффективный метод — дать жаропонижающее, а спустя полчаса протереть ребенка водой.
Детям с лихорадкой разрешены только два препарата: ибупрофен и парацетамол (ацетаминофен). Они доступны в виде свечей и сиропов под разными торговыми названиями.
Дозу рассчитывают по весу, а не по возрасту ребенка.
Ибупрофен: разовая доза — 10 мг на 1 кг веса ребенка. Можно давать каждые 6 часов не более 4 раз в сутки.
Парацетамол: разовая доза — 10–15 мг на 1 кг веса ребенка. Можно давать каждые 4–6 часов, но не более 4 раз в сутки.
Препараты начинают действовать через 30–60 минут после приема и снижают температуру примерно на 1–2 °С (а не до 36,6 °С), улучшая при этом самочувствие. Если после приема одного из них прошло более 3 часов, а эффекта нет, можно поменять препарат и начать использовать другой, но не чередовать их между собой каждый раз.
Когда вызывать скорую?
Сама по себе лихорадка не повод для паники. За скорой медицинской помощью лучше обратиться при наличии так называемых красных флагов:
![Лихорадка (жар)]()
Лихорадка возникает при повышении температуры тела. Обычно человек при этом чувствует слабость, озноб, головную боль. Чаще всего жар является признаком простуды или инфекции. Это естественная защитная реакция организма. Сбивать жар нужно не всегда, но в некоторых случаях, если температура быстро повышается, она может стать опасной. Читайте в нашей статье о причинах и симптомах высокой температуры, о том, как правильно ее измерять и сбивать.
Причины лихорадки
Жар появляется, когда в кровь попадают пирогены – липиды, белки, токсины и другие вещества, привнесенные с вирусами, бактериями или аллергенами. Они взаимодействуют с клетками иммунной системы. Из-за этого начинают вырабатываться цитокины, влияющие на процессы терморегуляции, и температура тела начинает подниматься.
Существует много причин, из-за которых может появляться лихорадка. Они могут быть относительно неопасными, например:
- Недавняя вакцинация.
- У детей — прорезывание зубов.
- Перегревание, если человек долго находился в бане или на солнце в жаркую погоду.
- Употребление острой или горячей еды.
- Физическая активность.
Причины могут быть и серьезными, требующими обращения к врачу:
- Инфекционные заболевания: грипп и парагрипп, энтеровирус, дизентерия, менингит, грибковые, паразитарные и другие болезни.
- Болезни органов дыхания: отит, плеврит, пневмония, бронхит и другие.
- Заболевания органов пищеварения в острой форме: холецистит, панкреатит, аппендицит и другие.
- Болезни почек: гломерулонефрит, пиелонефрит.
- Аутоиммунные заболевания.
- Сепсис, абсцесс.
- Интоксикация: отравление некачественными продуктами питания, продуктами распада этанола (после употребления алкоголя), тяжелыми металлами.
- Воспаление головного мозга: энцефалит, менингит, менингоэнцефалит.
- Образование злокачественных опухолей.
- Осложнение травм: глубоких ран или переломов, электротравм.
- Побочный эффект или следствие передозировки при приеме некоторых лекарственных средств.
Возможных причин жара очень много, и не всегда удается точно их установить. Существует лихорадка неясной этиологии. При ней никаких других симптомов или изменений в самочувствии нет, а высокая температура сохраняется на срок до 3 недель.
Типы лихорадки
Нормальной считается температура тела 36,6 градуса Цельсия, но у здорового человека она может быть немного ниже или выше. Температура тела также может изменяться в течение дня — например, немного повышаться после сытной еды. Это не является лихорадкой. Повышенной считается температура 37,1°C и выше.
Существует четыре степени повышения температуры:
- субфебрильная — 37,1-38°C;
- умеренная — 38,1-39°C;
- высокая — 39,1-41°C;
- чрезмерная — выше 41,1°C.
Лихорадка может быть острой (сохраняется не дольше двух недель, обычно проходит за несколько дней) или подострой (может сохраняться на срок до шести недель).
Существует шесть типов лихорадки, которые различаются по тому, как изменяется температура:
- Постоянная. Высокая температура с колебаниями в пределах 1°C держится в течение нескольких дней. При жаре нет озноба или сильной потливости.
- Ремитирующая. Суточные колебания температуры могут составлять 1-2°C, при этом она не опускается до нормальных значений. Ее снижение может сопровождаться потоотделением. Периодически может начинаться озноб.
- Интермиттирующая. Периоды нормальной и повышенной температуры чередуются, причем изменение значений термометра может быть и резким, и постепенным. Когда температура повышается, человек чувствует озноб, при снижении его бросает в пот.
- Извращенная. Температура тела утром выше, чем вечером.
- Гектическая. При такой лихорадке суточные перепады температуры составляют 3-4°C, она может опускаться ниже нормальных значений.
- Неправильная. Закономерности в изменениях температуры тела нет. Лихорадка сопровождается потоотделением и познабливанием.
Опасна ли лихорадка?
Обычно лихорадка нормально переносится взрослыми и детьми и не является опасной. При этом важно контролировать значения температуры тела и то, как она изменяется. Ее резкое и быстрое повышение до значений больше 40°C может быть опасным.
Важно! Жар переносится тяжелее и является более опасным для людей в пожилом возрасте, для тех, у кого есть хронические болезни сердца или органов дыхания, эндокринные или неврологические заболевания. Также возможна индивидуальная непереносимость жара. В этом случае при лихорадке могут появляться судороги.
Осложнения
При некоторых заболеваниях лихорадка может вызывать дополнительные осложнения. Она может усиливать сердечную или дыхательную недостаточность у пациентов с хроническими болезнями сердца и органов дыхания. При психических заболеваниях жар может ухудшать состояние. У детей высокая температура может вызывать фебрильные судороги.
Симптомы и особенности
При повышении температуры появляется несколько характерных симптомов:
- головная боль;
- озноб, когда температура повышается, и потливость при ее снижении;
- ломота в мышцах;
- слабость;
- снижение аппетита;
- обезвоживание;
- боль, резь в глазах при ярком свете.
У детей могут появляться некоторые дополнительные симптомы:
- Кожа становится бледной или покрасневшей (может появляться румянец на щеках).
- Снижение аппетита или отказ от еды и питья.
- Возможны затруднения при проглатывании еды.
- Ребенок может становиться раздражительным, вялым, но иногда лихорадка никак не влияет на поведение и активность.
При сильной лихорадке могут появляться более тяжелые симптомы, например, судороги, спутанность сознания, рвота и понос.
Диагностика заболевания: как измерить температуру
Для диагностики лихорадки измеряют температуру тела. Это можно сделать несколькими способами.
Чтобы измерить температуру в подмышечной впадине, термометр зажимают рукой в подмышке примерно на 10 минут. Кожа должна быть сухой, наконечник термометра должен плотно прилегать к ней.
При измерении температуры в прямой кишке до введения наконечник термометра смазывают вазелином и вводят на глубину до 2 см через задний проход на 1-2 минуты. Ректальное измерение считается самым точным. Оно выполняется быстро, и его рекомендуют использовать для маленьких детей.
Чтобы измерить температуру во рту, нужно поместить наконечник термометра под язык на 3 минуты (или до сигнала цифрового термометра). За 15 минут до термометрии ничего не едят и не пьют. Способ подходит для взрослых и детей старше 4 лет.
Для измерения температуры в ухе используют ушной инфракрасный термометр с наконечником специальной формы. Термометр подносят к уху, направляя его датчиком в сторону слухового прохода. Измерение выполняют до звукового сигнала. Вставлять наконечник в слуховой проход не нужно. Способ можно использовать для детей старше 6 месяцев и для взрослых.
Важно! До и после каждого измерения температуры (особенно, если оно выполняется ректально или орально) наконечник термометра нужно обрабатывать дезинфицирующим средством. Для ректальных и оральных измерений нельзя использовать один и тот же термометр.
Если термометра нет, примерно оценить температуру можно с помощью прикосновения. Для этого сначала нужно коснуться своей кожи, а затем кожи другого человека: так можно почувствовать, является ли она горячей. Косвенным признаком жара может быть обезвоживание. Чтобы проверить его, нужно несильно ущипнуть кожу на тыльной стороне руки. Если кожа не расправляется мгновенно, организм может быть обезвожен.
Виды термометров
Существует три основных вида медицинских термометров: ртутные, электронные и инфракрасные (рис. 1). Они различаются по принципу действия, по точности и способу применения.
Ртутные термометры
В колбу такого термометра залита ртуть, объем которой уменьшается или увеличивается при изменении температуры. Ртутные градусники очень точны, у них минимальная погрешность, они подходят для измерений в подмышечной впадине, орально или ректально. С другой стороны, у них большое время измерения. Содержащаяся в них ртуть опасна для здоровья, а сами термометры являются хрупкими и часто бьются. С 2020 года ртутные градусники запрещены в соответствии с Минаматской конвенцией о ртути. Россия подписала ее в 2014 году.
Что делать, если разбился ртутный градусник?
Если ртутный термометр разбился:
- Сразу же выводите людей и животных из помещения.
- Наденьте влажную повязку или маску, чтобы защитить органы дыхания.
- Отключите отопительные приборы, откройте окно, чтобы понизить температуру воздуха и замедлить испарение ртути.
- Закройте дверь, чтобы не появился сквозняк.
- Защитите руки перчатками, чтобы не допустить контакта ртути с кожей.
- Соберите ртуть в плотно закрывающуюся емкость с водой, например, в банку. Для сбора можно использовать медицинскую спринцовку, бумагу, скотч или пластырь. Нельзя пытаться собирать ртуть пылесосом или веником.
- Банку с ртутью временно можно поместить на балкон или вынести на улицу, оставив в таком месте, где она точно не разобьется.
- В помещении сделайте влажную уборку, помойте пол большим количеством воды, не используя при этом бытовую химию.
- Сдайте собранную ртуть на станции МЧС или СЭС, в пункт приема или демеркуризационный центр.
Электронные термометры
Измерение температуры электронным термометром выполняется контактно (градусник должен касаться кожи или слизистой). Показатель температуры определяется измерением электрического сопротивления проводника. Такие градусники можно использовать для измерения температуры на коже, в прямой кишке, во рту. Их форма может быть традиционной, в виде полоски, которая наклеивается на лоб, в виде соски (используются для маленьких детей). Измерение выполняется быстро. Когда оно закончено, термометр подает звуковой сигнал. Среди недостатков — погрешность измерений и ограниченный срок службы. Когда срок гарантии для электронного градусника истекает, нужно периодически проводить его поверку, чтобы убедиться, что он выполняет измерения точно.
Бесконтактные термометры
Реагируют на инфракрасное излучение кожи человека и преобразуют его в значения температуры. Выполняют измерение за несколько секунд. Могут быть ушными (с наконечником особой формы). Их не нужно дезинфицировать до или после применения. Недостатки — высокая цена и погрешность до 0,2°C при измерениях.
Когда и как нужно сбивать температуру?
Использовать лекарства для того, чтобы сбивать температуру, нужно не всегда. Пока она остается в пределах 38,9°C, взрослым можно не использовать жаропонижающие средства, если самочувствие остается нормальным. Исключение — пожилые люди, а также люди с болезнями сердца, органов дыхания, неврологическими и другими тяжелыми заболеваниями.
Для снижения температуры используются жаропонижающие или нестероидные противовоспалительные средства. По рекомендациям Всемирной организации здравоохранения, безопасными считаются препараты на основе парацетамола и ибупрофена (но их не нужно применять вместе). При лихорадке лекарства принимают только в случае, если жар начинает нарастать (не нужно пить их постоянно). Между приемами обязательно соблюдают интервал, рекомендованный лечащим врачом или указанный в инструкции препарата.
При высокой температуре важно использовать нелекарственные методы лечения:
- Отдых. Важно оставаться дома, отдыхать, соблюдать постельный режим.
- Питьевой режим. Лихорадка вызывает обезвоживание, поэтому больному нужно пить больше жидкости. Это поможет быстрее вывести токсины.
- Защита от перегрева. Лучше, если одежда будет легкой, не слишком теплой. Воздух в комнате должен быть прохладным. Периодически ее можно проветривать.
- Обтирание. Сбить жар и улучшить самочувствие поможет обтирание прохладной водой. Для этого используют влажную губку или салфетку, протирая кожу на разных участках тела в течение нескольких минут.
Важно! Холодная ванна или душ не всегда эффективны при высокой температуре. Прохладная вода охладит тело, но она также может вызвать дрожание мышц и озноб, из-за которых жар только усилится.
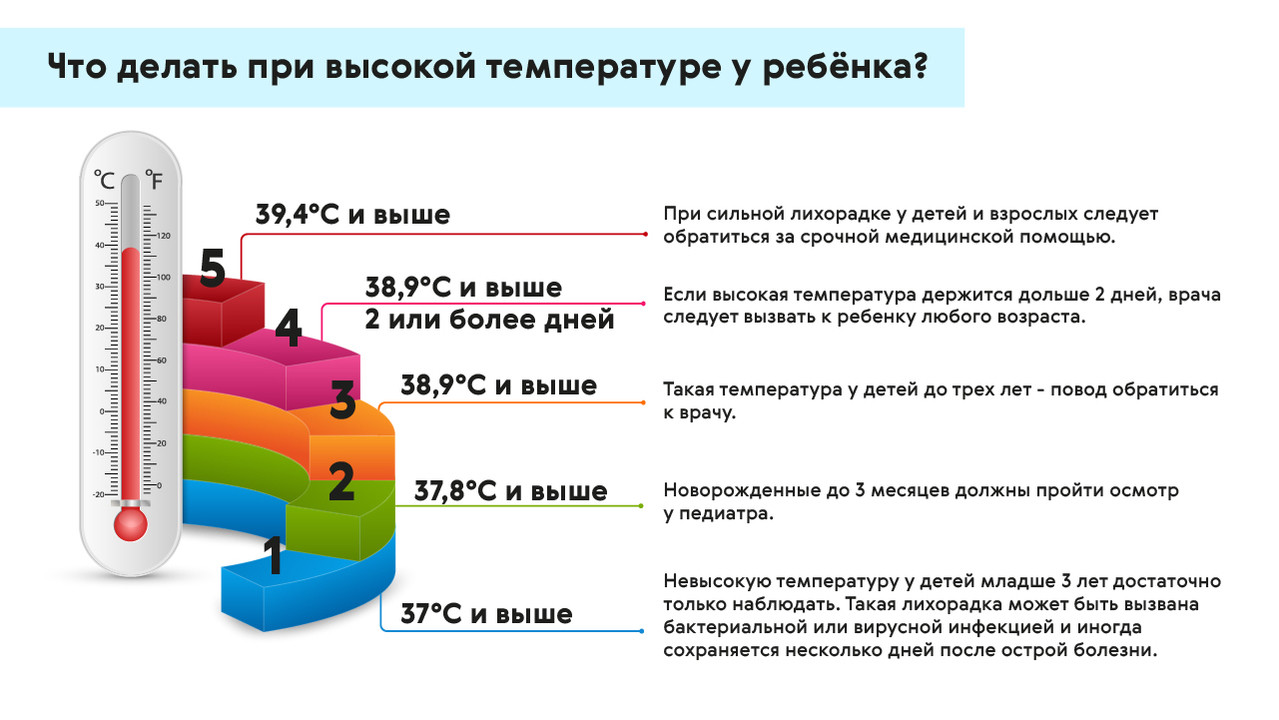
При лихорадке у ребенка важно, чтобы температура не становилась выше 38,5°C. Для этого можно давать рекомендованные врачом жаропонижающие средства, следить, чтобы ребенок не перегревался (не нужно укутывать его). При повышении температуры можно делать обтирания прохладной водой, но не спиртом, водкой или уксусом. Также необходимо исключить обезвоживание: все в порядке, если ребенок достаточно пьет, мочится в среднем раз в четыре часа, а его моча остается светлой. Чтобы корректировать баланс жидкости, ребенку можно давать сладкие напитки, соки, компоты, воду. Пока сохраняется жар, нужно постоянно наблюдать за ребенком, контролировать его состояние и обращаться к врачу, если оно ухудшается (рис. 2).
![]()
Рисунок 2. Что делать при высокой температуре у ребенка. Источник: МедПортал
Когда нужно обратиться к врачу?
При лихорадке у взрослого обратиться к врачу нужно, если температура тела поднимается выше 40°C, и жаропонижающие средства не помогают ее сбить. Помощь врача также нужна, если жар появляется у пожилого человека, если есть болезни сердца, органов дыхания, неврологические заболевания, ослабленная иммунная система.
При лихорадке у маленького ребенка обращаться к врачу нужно, если температура поднимается выше 38°C для возраста младше трех месяцев или выше 39°C – для возраста старше трех лет.
Срочная медицинская помощь взрослому человеку нужна при появлении вместе с лихорадкой следующих симптомов:
- сильная головная боль;
- нарушения дыхания и отек горла;
- рвота;
- боль в животе или при мочеиспускании;
- сильная боль в груди;
- спутанность сознания;
- судороги;
- быстрое распространение по телу кожной сыпи.
При лихорадке у ребенка вызвать скорую помощь нужно при любом из следующих условий:
- Температура поднимается у младенца (возраст до 2 месяцев).
- Есть признаки тяжелого обезвоживания (редкое мочеиспускание, сухие слизистые и язык, сонливость или возбуждение, беспокойство, при плаче нет слез).
- Появляются судороги.
- По телу распространяется сыпь или появляются кровоподтеки.
- Дыхание затрудненное, медленное или слишком быстрое, прерывистое.
- Появляется апатия, сонливость, ребенка не удается разбудить.
- Рвота.
- Сильная головная боль.
Как можно быстрее, в течение нескольких часов обратиться к врачу нужно, если жаропонижающие не помогают сбить температуру, если возраст ребенка меньше 6 месяцев, его состояние ухудшается, или есть риск обезвоживания из-за отказа от питья, поноса, рвоты.
Заключение
Чаще всего жар появляется из-за инфекций. Обычно он не является опасным, его не нужно сбивать. При этом важно постоянно контролировать температуру, измерять ее, использовать жаропонижающие, если она сильно поднимается. Если это не помогает, состояние ухудшается, или у человека есть тяжелые сопутствующие заболевания, важно как можно быстрее обратиться к врачу.
Лихорадка – это защитная реакция организма. Пока температура тела ребенка повышена, он вырабатывает вещества, помогающие бороться с инфекцией. Большинство родителей очень боятся этого состояния, хотя оно не всегда опасно. Иногда в своем стремлении как можно быстрее побороть лихорадку вы совершаете ошибки.
Температура здорового человека составляет 36,6 градусов. У детей температура тела всегда немного ниже, хотя это, конечно, не является правилом. Большинство из них реагируют более бурно, чем взрослые, даже на малейшее повышение температуры тела. Однако это не повод для паники.
Неправильное измерение температуры
Чтобы правильно измерить температуру, нужен не только хороший термометр, но и хорошие условия. Результат может быть искажен, если вы измеряете температуру:
- После того, как ребенок выпил теплый чай или съел теплый суп
- Пролил море слез
- Через некоторое время после купания
- В слишком теплом помещении
Слишком быстрая реакция
Потогонное действие
Сиропы и чаи от жажды хорошо работают, если температура не превышает 38 градусов. Однако из-за своего воспалительного и согревающего действия они могут ухудшить состояние, если температура уже высокая.
Охлаждение
Выход в свет
Даже в теплые дни не следует выходить на улицу с ребенком, у которого есть высокая температура. Повышение температуры всегда сопровождается общей слабостью организма. Когда это происходит, малыш становится более восприимчивым к микробам, чем обычно. После снижения температуры с помощью лекарств гулять тоже не рекомендуется, потому что ребенок потеет, и его организм все еще борется.
Перегрев
Из-за того, что у малыша высокая температура, вы закрываете все окна и выключаете радиаторы. Кроме того, вы плотно укутываете его одеялом и добавляете еще одно одеяло, потому что больному ребенку необходимо лежать в тепле. Такие меры, как горячее чаепитие, могут привести к повышению и без того высокой температуры. Ребенка с высокой температурой следует слегка одеть и укрыть, как обычно, стандартным одеялом. Кроме того, не повышайте температуру в доме, а проветривание комнат (где ребенок в данный момент не находится) очень важно во время инфекции.
Неправильные действия
Если лихорадка требует приема лекарств, вы должны знать, как действовать. Это довольно обширная тема, поэтому будут приведены только самые важные факты. Младенцам до 3 месяцев дают только парацетамол. Детям после 3 месяцев можно также давать ибупрофен. Детям до 12 лет нельзя давать другие жаропонижающие средства без консультации с врачом. Вы всегда должны подбирать дозу лекарства в соответствии с его весом, а не принимая во внимание только возраст. Старайтесь использовать одно жаропонижающее средство, с рекомендуемыми интервалами между приемами. Только когда один препарат не эффективен, можно попеременно назначать парацетамол и ибупрофен с временным интервалом. Помните, что во время лихорадки, как и в период диареи, очень важно обеспечить ребенку гидратацию.
Температура тела до 38 градусов – это еще субфебрильное состояние, а не лихорадка, и хотя некоторые дети уже в начале заболевания чувствуют себя очень плохо, это лишь состояние, требующее тщательного наблюдения. Температура выше 38 градусов – это уже умеренная лихорадка, требующая приема жаропонижающих средств. Только 38,5 градусов у ребенка является высокой температурой. Та, что приближается к 40 градусам, уже опасна для жизни малыша.
Когда обращаться к врачу?
Все зависит от того, сколько ребенку лет, как он себя чувствует и какие дополнительные симптомы сопровождают лихорадку. При лихорадке у грудных детей всегда следует проконсультироваться с врачом. У детей старшего возраста лихорадка до 38,5 градусов, длящаяся до 3 дней, которая не сопровождается тревожными симптомами, не требует консультации. Если, несмотря на прием лекарств, температура не опускается ниже 38 градусов, в течение как минимум двух дней, можно обратиться к врачу.
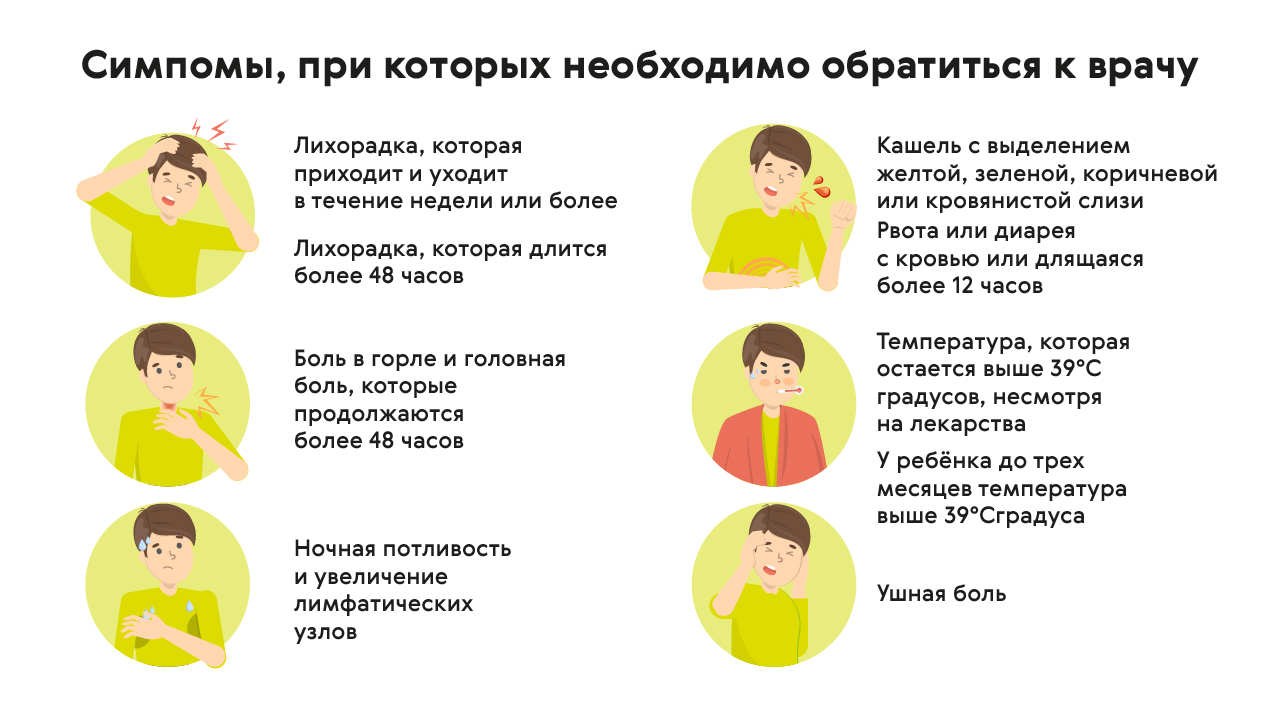
Симптомы, которые всегда должны беспокоить вас во время лихорадки, включают:
Читайте также: