Что делать при отравлении если кровь из носа
Обновлено: 19.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кровь в стуле: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Появление крови в стуле нельзя игнорировать, поскольку это один из наиболее тревожных и серьезных симптомов заболеваний желудочно-кишечного тракта (ЖКТ) и требует обследования и медицинской помощи.
Разновидности крови в стуле
Кровь в стуле может быть красной или вишневой, или почти черной, кровотечение - обильным или мажущим, а акт дефекации - болезненным (болеть может не только анальное отверстие, но и живот) или обычным.
В некоторых случаях кровь в стуле не визуализируется, но определяется при лабораторном обследовании – такое явление называют скрытой кровью.
Выделяют острое и хроническое кровотечения - в зависимости от скорости развития симптомов. Острое возникает за считаные минуты и отличается большой потерей крови. Другими симптомами, характерными для этого состояния, являются бледность, резкая слабость, учащенное сердцебиение, падение артериального давления. Больному требуется экстренная медицинская помощь.
Хроническое кровотечение обусловлено небольшой, но регулярной кровопотерей, в результате которой развивается анемия.
Возможные причины крови в стуле
Кровь в стуле всегда является симптомом, а не заболеванием. По ее цвету можно определить, в каком отделе желудочно-кишечного тракта развилось кровотечение. В зависимости от этого выделяют следующие причины появления крови в стуле:
- Кровь алого цвета, не смешанная с калом, может свидетельствовать о трещине кожи или слизистой перианальной области. Появление крови сопровождается интенсивной болью при дефекации. Состояние может развиться вне зависимости от возраста пациента. Часто трещины возникают при длительных и частых запорах в результате травмирования слизистой оболочки конечного отдела прямой кишки и кожи перианальной области твердыми каловыми массами. У детей причиной трещин могут быть аллергические реакции на белок коровьего молока, т.к. жидкий кал постоянно раздражает кожу и слизистую. Схожая ситуация отмечается и при лактазной недостаточности. Трещины также могут появиться при неправильной технике постановки клизм.
- Темно-красная кровь, которая не смешивается с каловыми массами, часто является симптомом геморроя – заболевания, характеризующегося варикозным изменением вен заднего прохода и прямой кишки с образованием геморроидальных узлов. Происходит это при застое крови вследствие малой двигательной активности, избыточного веса, запоров, во время беременности. При геморрое кровь появляется, как правило, после опорожнения кишечника. Часто больные предъявляют жалобы на зуд в перианальной области, жжение, могут пальпироваться расширенные геморроидальные узлы (под кожей в области ануса в виде небольших на ощупь шариков эластичной консистенции).
Инфекции вызывают стремительное обезвоживание организма, поэтому пациенту требуется лечение в условиях инфекционного стационара.
Причиной массивной кровопотери может служить язва желудка или 12-перстной кишки, кровотечение из варикозно-расширенных вен пищевода при циррозе печени, распад опухоли желудка, поражение при отравлении едкими и деструктивными ядами.
- малоподвижный образ жизни, провоцирующий застой крови в венозных сплетениях прямой кишки и нарушение пассажа кала по кишечнику и приводящий к развитию запоров и геморроя;
- избыточный вес;
- малое количество клетчатки в рационе;
- злоупотребление алкоголем и кофе;
- женский пол (беременность и роды являются фактором риска развития запоров и геморроя);
- введение прикорма грудным детям – при резкой смене рациона у младенцев могут развиться запоры и инвагинации;
- анальный секс – приводит к травмированию слизистой прямой кишки и образованию хронических трещин;
- инфицирование вирусом папилломы человека увеличивает риск формирования папиллом перианальной области;
- злокачественные новообразования желудочно-кишечного тракта у членов семьи.
Диагностика и обследования при наличии крови в стуле
-
Общий анализ крови (для выявления признаков анемии при скрытых кровотечениях).
Синонимы: ОАК. CBC without differential. Краткая характеристика исследования Общий анализ крови Кровь состоит из жидкой части (плазмы) и клеточных, форменных элементов (эритроциты, лейкоциты, тромбоциты). Состав и концентрация клеточных элементов в крови меняются при различных физио.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Носовое кровотечение - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Носовое кровотечение, или эпистаксис – истечение крови из сосудов полости носа через ноздри или по задней стенке глотки.
По одной из самых распространенных классификаций эпистаксис подразделяется на передние и задние кровотечения.
Передние носовые кровотечения возникают в передней части носа и проявляются кровотечением из ноздрей. Это самый распространенный тип кровотечений из носа. При правильно оказанной первой помощи они неопасны и легко поддаются остановке.
Задние носовые кровотечения встречаются гораздо реже, чем передние, но они могут повлечь за собой серьезную кровопотерю и чаще требуют квалифицированной помощи в условиях стационара. Сопутствующими симптомами могут быть кровохарканье, тошнота, рвота кровью, изменение цвета кала на черный (мелена, или жидкий дегтеобразный стул).
- термические (вдыхание горячего или холодного воздуха, тепловой или солнечный удар);
- химические (вдыхание токсичных соединений в виде паров, аэрозолей, газов);
- перепады атмосферного давления.
- вследствие травматического воздействия на структуры носа с нарушением целостности сосудистой стенки: пальцевая травматизация тканей носа; травма инородными телами (мелкими игрушками, деталями конструктора, карандашами) − частая причина носовых кровотечений у детей раннего и дошкольного возраста; кровотечение после лечебно-диагностических вмешательств на полости носа и околоносовых пазухах;
- легкая травматизация слизистой носа возможна при воспалительных заболеваниях, например, при синуситах, аллергических и инфекционных ринитах, когда возникает полнокровие в месте поражения;
- атрофия слизистой оболочки носа (изменение строения и утончение слизистой) вследствие недостаточного увлажнения поступающего воздуха. Данное состояние может развиться из-за гормональных нарушений, хронических инфекционных заболеваний носа и пазух, избыточного применения сосудосуживающих препаратов и др.;
- различные новообразования (как доброкачественные, так и злокачественные) могут являться причиной рецидивирующих носовых кровотечений.
- кровотечение, развивающееся спонтанно или через некоторое время после травмы, может указывать на патологию различных звеньев системы свертывания крови (гемостаза);
- вследствие применения некоторых лекарственных средств, влияющих на свертывающую систему крови: ацетилсалициловой кислоты (аспирина), клопидогрела, дипиридамола, варфарина, дабигатрана, ривароксабана, апиксабана. При возникновении кровотечений во время приема данных препаратов необходимо срочно обратиться к врачу для коррекции терапии основного заболевания;
- воспалительные заболевания сосудов (васкулиты различной этиологии);
- у беременных женщин, чаще в III триместре беременности, могут возникать незначительные кровотечения. Это является следствием васкуляризации (т. е. образования новых капилляров) полости носа на фоне повышения выработки эстрогенов. Также беременность может сопровождаться тромбоцитопенией (снижением числа тромбоцитов), что служит существенным риском развития кровотечений.
В большинстве случаев кровотечения из носа не являются симптомом какого-либо заболевания и возникают вследствие травмы или иного физического воздействия
такого, как сухой горячий воздух, изменение атмосферного давления (во время полета в самолете, при быстром подъеме на высоту в горах, во время и после занятий дайвингом). Однако если кровотечения возникают неоднократно, тяжело останавливаются и их нельзя связать с каким-либо физическим фактором, то необходимо обратиться за медицинской помощью к специалисту.
- артериальная гипертензия;
- атеросклероз сосудов (нарушение эластичности сосудистой стенки вследствие ее структурного изменения при нарушении липидного обмена);
- инфекционные и аллергические риниты;
- атрофия слизистой оболочки;
- папилломавирусная инфекция;
- опухоли носа;
- патологии свертывающей системы крови.
В группу заболеваний, связанных с нарушением гемостаза (сосудисто-тромбоцитарного звена), входят различные тромбоцитопении (уменьшение числа тромбоцитов), тромбоцитопатии (наследственные и приобретенные структурные дефекты тромбоцитов) и разные типы болезни Виллебранда (наследственная патология свертывающей системы крови, обусловленная качественным и количественным изменением фактора Виллебранда).
К заболеваниям коагуляционного звена гемостаза (за него отвечают факторы свертывающей системы) относятся наследственные заболевания, такие как:
- гемофилия А (дефицит фактора VIII);
- гемофилия В (дефицит фактора IX);
- гемофилия С (дефицит фактора XI);
- дефицит витамин К-зависимых факторов свертывания крови (II, VII, IX, X) при заболеваниях печени, лечении варфарином, недостатке витамина К в организме.
Также выделяют кровотечения из полости носа, обусловленные аномалией развития сосудов при следующих заболеваниях:
- наследственная телеангиэктазия (болезнь Рандю-Ослера) – недоразвитие сосудистой стенки капилляров;
- синдром Марфана – наследственная патология соединительной ткани;
- локальный ангиоматоз – избыточное разрастание сосудов.
Диагностика носовых кровотечений основана на осмотре носа, полости рта, носоглотки и глотки с помощью специального оборудования. Это необходимо для определения наличия и оценки заднего кровотечения.
- признаки (видимость) обильного кровотечения;
- выраженная слабость;
- бледность;
- учащенное сердцебиение;
- снижение артериального давления;
- дезориентация.
Для определения тяжести и этиологии повторных кровотечений используют следующие диагностические тесты:
- общий анализ крови с определением количества эритроцитов, гемоглобина, гематокрита, тромбоцитов;
- биохимический анализ крови для определения функции печени (основное место образования факторов свертывания крови), уровня холестерина в крови, уровня кальция;
- коагулограмму при подозрении на патологию свертывающей системы крови и пациентам, принимающим антикоагулянты.
- При кровотечении из носа нужно сесть, слегка наклонившись вперед. Нельзя ложиться или наклонять голову назад – это может привести к проглатыванию крови и вызвать рвоту.
- Необходимо зажать переднюю часть носа с двух сторон на 5-7 минут.
- Положить холод на область носа (лед или платок, смоченный в холодной воде).
- Если не удалось остановить кровь, то в носовой ход нужно вставить ватный или марлевый тампон, смоченный 3%-ным раствором перекиси водорода или любыми сосудосуживающими каплями.
- При отсутствии эффекта от всех вышеперечисленных действий в течение 30 минут или при массивном кровотечении, при подозрении на травму, инородное тело, при наличии известных заболеваний и в случае частых носовых кровотечений следует незамедлительно обратиться за медицинской помощью к отоларингологу (ЛОРу) или вызвать скорую медицинскую помощь.
Если причиной носовых кровотечений являются атрофические процессы слизистой полости носа, отоларинголог предложит консервативные методы лечения, которые включают применение мазей, растворов, физиотерапии. При неэффективности перечисленных методов возможно хирургическое лечение.
Для лечения инфекционных ринитов и хронических синуситов отоларинголог назначит антибактериальную или противовирусную терапию в зависимости от возбудителя и индивидуальных особенностей организма.
При часто повторяющихся кровотечениях пациентам с аномалиями сосудов носа предлагается госпитализация для проведения хирургического лечения – прижигания сосудов в полости носа в комплексе с антибактериальной терапией для исключения инфекционных осложнений.
При лечении аллергических ринитов исключают контакт с аллергеном (коррекция диеты, влажная уборка помещения), используют антигистаминные препараты, при необходимости применяют гормональную терапию. Аллерголог может рекомендовать аллерген-специфическую терапию (АСИТ), если известен аллерген.
При частых кровотечениях из носа, вызванных подъемом артериального давления, необходимо обратиться к кардиологу или терапевту для коррекции антигипертензивной терапии (изменение дозы или препарата для снижения артериального давления). При кровотечениях во время приема антиагрегантов (ацетилсалициловой кислоты, тикагрелола, клопидогрела и др.) и антикоагулянтов (варфарина, ривароксабана, дабигатрана, апиксабана и др.) также необходима коррекция терапии специалистом.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Сепсис: причины появления, симптомы, диагностика и способы лечения.
Определение
Сепсис – это патологический процесс, в основе которого лежит реакция организма в виде генерализованного воспаления на инфекцию различной природы. При сепсисе бактерии преодолевают иммунную защиту человека и распространяются из очага воспаления по всему организму. Местное воспаление, сепсис, тяжелый сепсис и септический шок – это различные формы выраженности воспалительной реакции организма на инфекционный процесс.
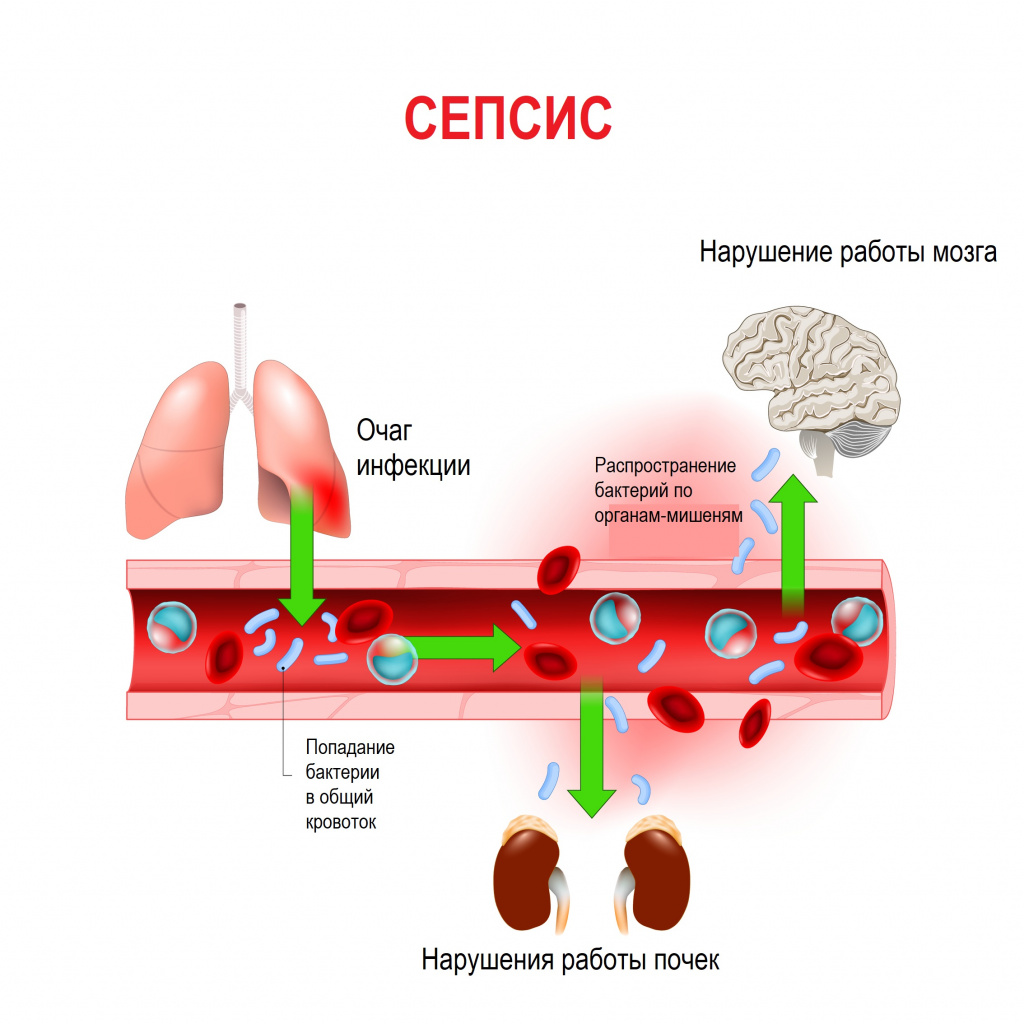
Истинная частота возникновения случаев сепсиса остается неизвестной, однако по оценкам исследователей, во всем мире сепсис является лидирующей причиной летальности у пациентов в критическом состоянии. Согласно результатам большого европейского исследования SOAP, включившего 3147 пациентов из 198 европейских медицинских центров, сепсис развился в 37,4% случаев, а госпитальная летальность от него колебалась от 14% случаев в Швейцарии до 41% в Португалии, в среднем составив 24,1%. Данные другого крупного исследования PROGRES (12 881 больной тяжелым сепсисом в 37 странах) показали, что госпитальная летальность в среднем составила 49,6%.
Причины возникновения сепсиса
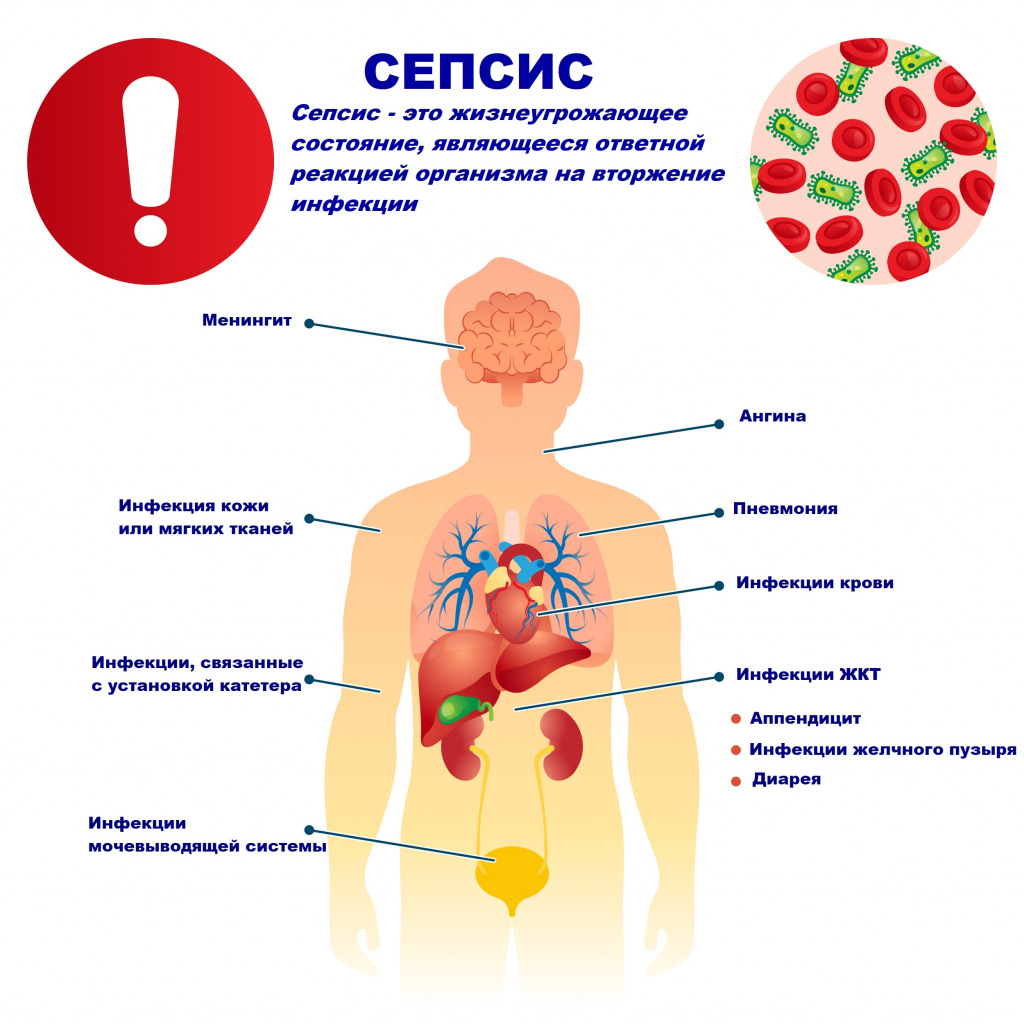
Возбудителями сепсиса могут быть бактерии, вирусы или грибы. Но чаще сепсис имеет бактериальную природу - его причиной становятся стафилококки, стрептококки, пневмококки, менингококки, сальмонеллы, синегнойная палочка и др.
В большинстве случаев патологический процесс вызывают условно-патогенные микроорганизмы, которые присутствуют на коже, слизистых оболочках дыхательного и пищеварительного трактов, мочевыводящих путей и половых органов. Иногда при сепсисе выделяют сразу 2-3 микроорганизма.
Причиной сепсиса могут стать гнойно-воспалительные заболевания кожи (абсцессы, фурункулы, флегмоны), обширные травмы, ожоги, инфекционно-воспалительные заболевания мочевыводящей системы (пиелонефрит), живота (например, гнойно-некротический деструктивный панкреатит), тяжелая ангина, гнойный отит, пневмония, инфицирование во время родов или абортов и др.
Возможность возникновения сепсиса зависит не только от свойств возбудителя, но и от состояния иммунной системы человека - нарушения в ее работе предрасполагают к распространению инфекции. Причинами таких нарушений могут быть врожденные дефекты иммунитета, хронические инфекционные болезни (ВИЧ, гнойные процессы), эндокринные заболевания (сахарный диабет), онкологические болезни, хронические интоксикации (алкоголизм, наркомания), проникающая радиация, прием иммуносупрессоров (кортикостероидов, цитостатиков) и др.
В ответ на внедрение возбудителя вырабатываются цитокины – особые белковые молекулы, которые выполняют защитные функции сначала на местном уровне, а затем, попадая в системный кровоток, продолжают работать уже на уровне всего организма. Цитокины бывают провоспалительными и противовоспалительными. В самом начале инфекционного процесса их количество находится в равновесии. Если регулирующие системы организма не способны поддерживать это равновесие, то цитокины накапливаются в кровотоке в сверхвысоких объемах, начинают доминировать их деструктивные, разрушающие эффекты, в результате повреждается сосудистая стенка, запускается синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром) и полиорганная дисфункция. Вследствие полиорганной дисфункции печени, почек, кишечника появляются новые повреждающие факторы (лактат, мочевина, билирубин и др.), которые усиливают деструктивные процессы. При ДВС-синдроме в сосудах микроциркуляторного русла образуются множественные тромбы в сочетании с несвёртываемостью крови, приводящей к множественным кровоизлияниям.
Классификация заболевания
В зависимости от локализации входных ворот и первичного очага сепсис подразделяют на:
- перкутанный (чрескожный) – развивается при попадании возбудителя в организм через поврежденный кожный покров (ранки, царапины, фурункулы и др.);
- акушерско-гинекологический – развивается после родов и абортов;
- оральный (одонтогенный и тонзиллогенный) – развивается в результате первичной инфекции в полости рта;
- оториногенный – развивается в результате распространения инфекции из полости уха и/или носа;
- пневмогенный – при наличии инфекционного очага в нижних дыхательных путях;
- хирургический;
- урологический;
- пупочный – развивается у новорожденных вследствие проникновения инфекционных агентов в кровь через пупочную ранку;
- криптогенный (идиопатический, эссенциальный, генуинный) – сепсис неизвестного происхождения: первичный очаг гнойного воспаления неизвестен.
- молниеносный сепсис,
- острый сепсис,
- подострый сепсис,
- хронический сепсис (хрониосепсис).
По клиническим признакам:
1. Синдром системного воспалительного ответа (ССВО) – системная реакция организма на воздействие различных сильных раздражителей (инфекции, травмы, операции и др.) характеризуется двумя или более признаками:
- температура тела ≥ 38°С или ≤ 36°С;
- частота сердечных сокращений (ЧСС) ≥ 90 ударов в минуту;
- частота дыхания (ЧД) > 20 в минуту или гипервентиляция (РаСО2 ≤ 32 мм рт. ст.);
- лейкоциты крови > 12х109 /л или < 4х109 /л, или незрелых форм >10%.
По виду и характеру возбудителя:
- аэробный сепсис,
- анаэробный сепсис,
- смешанный сепсис,
- грибковый сепсис,
- вирусный сепсис.
Клинические проявления сепсиса могут варьировать от незначительных до критических. При молниеносном течении патологическое состояние развивается бурно - за несколько часов или суток. При остром сепсисе симптомы развиваются за несколько дней. Для хрониосепсиса характерно вялое течение и наличие малозаметных изменений, формирующихся месяцами. Рецидивирующий сепсис протекает с эпизодами обострений и затуханий.
Инкубационный период после выявления ворот инфекции или первичного очага составляет от 1 до 3-5 суток. Начало сепсиса, как правило, острое, хотя иногда может быть подострым или постепенным. Интоксикация проявляется резкой слабостью, адинамией, анорексией, нарушением сна, головной болью, расстройством сознания, менингеальным синдромом (поражением оболочек головного и спинного мозга), тахикардией, артериальной гипотензией. Температура тела держится высокой, со скачками утром и вечером. Признаки интоксикации особенно выражены на высоте лихорадки. На коже у трети больных появляется геморрагическая сыпь.
Со стороны дыхательной системы наблюдаются одышка и хрипы в легких. При нарушении функции почек снижается количество выделяемой мочи (олигурия) вплоть до полного прекращения мочеиспускания (анурия), в моче появляются следы крови, гноя. Наблюдается ухудшение функции печени с развитием желтухи и явлениями гепатита, увеличивается селезенка. Повреждение органов ЖКТ проявляется нарушением пищеварения, отсутствием аппетита, язык сухой, обложенный, нередко наблюдаются упорные септические поносы, тошнота и рвота. Метастазирование возбудителя из первичного очага с образованием вторичных очагов инфекции может приводить к инфаркту легкого, гангрене легкого, гнойному плевриту, эндокардиту (поражению внутренней оболочки сердца), воспалению сердечной мышцы (миокардиту), воспалению околосердечной сумки (перикардиту), гнойному циститу, абсцессам мозга и воспалению оболочек мозга (гнойному менингиту), гнойным артритам, флегмонам и абсцессам в мышцах.
Недостаточность функции одного органа длительностью более суток сопровождается летальностью до 35%, при недостаточности двух органов – 55%, при недостаточности функции трех и более органов летальность к четвертому дню возрастает до 85%.
Производят посевы крови, мочи, ликвора, мокроты, гнойного экссудата из элементов сыпи, абсцессов, пунктатов плевры, суставов и других септических очагов. Посевы делают многократно, чтобы определить чувствительность к максимальному количеству антибиотиков. Используется также обнаружение антигенов в крови методом ИФА и определение генома возбудителя методом ПЦР.
Одним из наиболее специфичных и чувствительных маркеров бактериальной инфекции служит прокальцитониновый тест. Прокальцитонин – один из основных маркёров системного воспаления, вызванного бактериями.
Синонимы: Анализ крови на прокальцитонин; ПКТ. Procalcitonin; PCT. Краткая характеристика определяемого вещества Прокальцитонин Прокальцитонин является прогормоном кальцитонина, состоящим из 116 аминокислот с молекулярной массой 14,5 кDa. Биосинтез прокальцитонина в физиологических условиях прои.
Независимо от того, сколько алкоголя употребил человек, этанол вызывает интоксикацию. Чем выше доза спиртного, тем сильней отравляется организм. На степень интоксикации влияют и дополнительные факторы: состояние здоровья человека, качество употребляемого спиртного.
Отравление вызывает и метиловый, и этиловый спирт, и алкогольные суррогаты. Качественным алкоголем также можно отравиться, если превышена безопасная доза употребления. Не секрет, что хронические алкоголики принимают косметические продукты и различные технические жидкости — отравление этими средствами принимает по-настоящему катастрофический характер.

Что такое алкогольная интоксикация (отравление алкоголем)
Буквально в течение 5 минут после приема первой дозы этанол всасывается в кровь, проникая в клетки и ткани организма. Спустя два часа концентрация продуктов распада этанола достигает физиологического пика. Если алкоголь выпивается натощак, процесс всасывания будет проходить еще быстрей.
Основная нагрузка в расщеплении этанола ложится на печень, однако ЦНС наиболее восприимчива к воздействию алкоголя и продуктов его распада. Типичные симптомы отравления — потеря сознания, отсутствие рефлекторных функций и естественного тургора мышц. Одно из самых тяжелых последствий интоксикации, свойственное глубокой фазе опьянения, — алкогольная кома. В этом случае без участия скорой помощи гарантирован фатальный исход вследствие паралича дыхания.
Тяжесть состояния зависит не только от количества выпитого. Немаловажный фактор возможных осложнений — длительность воздействия токсинов. Судя по медицинской практике, фатальная доза алкоголя составляет 300 мл чистого 96% спирта (в среднем это от 4 до 12 г на килограмм массы тела). Есть и другие факторы, которые влияют на степень интоксикации:
- пожилой возраст;
- переутомление;
- стресс;
- недостаточное питание или прекращения соблюдения диеты;
- болезни печени и поджелудочной железы, сахарный диабет;
- несовместимость алкоголя с некоторыми медицинскими препаратами.
Отравление усугубляется токсическим воздействием алкоголя на стабильную клеточную деятельность. Многие симптомы интоксикации обусловлены избытком ацетальдегида — одного из самых опасных продуктов распада этанола. Чем выше концентрация алкоголя в крови, тем больше ацетальдегида вырабатывается, и отравление в таком случае принимает особо острые формы.
Последствия отравления от алкоголя
В большинстве случаев неумеренное употребление алкоголя вызывает похмелье, от симптомов которого можно избавиться и своими силами. Чаще всего это состояние не несет опасности для жизни.
Другое дело — отравление алкоголем. Последствия могут очень серьезными вплоть до летального исхода. Интоксикация может вызвать потерю сознания, инсульт, инфаркт. Самое тяжелое последствие — алкогольная кома, в этом случае без вариантов потребуются меры интенсивной терапии.
- Нарушение функций ЖКТ наблюдаются в каждом случае отравления алкоголем, обычно это резкая боль в животе, рвота, диарея. Здесь поможет симптоматическая терапия, однако если есть диагностированные заболевания ЖКТ: язвенная болезнь желудка и двенадцатиперстной кишки, гастрит, болезнь Крона и др., то лучше прибегнуть к медицинской помощи.
- Алкогольная кома и паралич дыхания — частая причина смертельных исходов при сильной интоксикации. Часто это связано с угнетением дыхательного центра. Нередки случаи, когда человек умирает от остановки дыхания, если в дыхательные пути попадают рвотные массы или у человека в бессознательном состоянии западает язык.
- Сердечная недостаточность, нарушение кровообращения — также частая причина смерти от отравления алкоголем.

Профилактика — надежный способ избежать тяжелой интоксикации от алкоголя. Очевидно, что лучший способ избежать отравления — это не пить вовсе. Но если иначе не получается, то воспользуйтесь рекомендациями врачей. Советы простые: не пить алкоголь сомнительного происхождения и качества, с осторожностью принимать самодельные алкогольные напитки, контролировать количество выпитого. Не нужно выпивать натощак (особенно это касается крепкого алкоголя), а вот воды, наоборот, надо пить как можно больше.
Симптомы и признаки алкогольной интоксикации
Клиническая наркология определяет три степени алкогольной интоксикации, каждая из которых характеризуется определенными симптомами и признаками.
Легкая степень интоксикации
При легкой степени отравления содержание этанола в крови не превышает 0,5–1,5‰. Характерные признаки:
- веселое настроение;
- бодрый эмоциональный фон, ощущение удовольствия, чувство благодушия, говорливость;
- уверенность в себе, повышенная самооценка;
- излишняя экспрессия, учащенная жестикуляция.
При такой степени опьянения могут быть незначительные нарушения в координации движений, человек разговаривает громче, чем обычно, однако причинно-следственные связи, мышление и логические действия не теряются. Состояние эйфории длится примерно два часа, после чего физическое состояние приходит в прежнюю норму, психомоторика восстанавливается.
При легкой степени опьянения не требуется специализированная медицинская помощь.

Средняя степень интоксикации
При средней степени отравления содержание этанола составляет около 1,5–2,5‰. Благодушие и приподнятое настроение меняется на злобу, агрессию, раздражительность. Человек теряет чувство стыда вплоть до сексуальной раскрепощенности, вспоминает все прошлые обиды, разочарования.
Координация движений у человека нарушена, речь все еще громкая, но достаточно бессвязная, ему сложно сформулировать свою мысль, хотя сам он уверен, что выглядит прекрасно, его шутки смешны, а действия логичны и оправданы. Факт опьянения осознается человеком лишь частично.
Продолжительность средней степени интоксикации — около 3-5 часов. По прошествии этого времени человек либо засыпает, либо начинает медленно трезветь. В течение нескольких дней после этого человек может ощущать слабость, отсутствие аппетита, жажду. Состояние усугубляется депрессивным настроением и чувством вины за совершенные поступки, хотя большую часть из них он просто не помнит.
Тяжелая степень интоксикации
Содержание этанола в крови — от 3‰ и выше. Человек полностью теряет связь с реальностью, иногда он способен издавать нечленораздельные звуки, хотя чаще речь полностью отсутствует. Способность понимать речь и координация движений также утрачивается. Часто наблюдаются соматические и вегетативные нарушения: пониженная температура, гипотония, рвота, недержание мочи, непроизвольная дефекация.
Самые тяжелые последствия при 3 степени отравления алкоголем — сопор (угнетение сознания с утратой произвольной рефлекторной деятельности) и алкогольная кома. Для выхода из этого состояния потребуется интенсивная медицинская помощь.
Другие виды алкогольной интоксикации
- Атипичная интоксикация может наступить, если есть текущие неврологические патологии. Ее признаки — раздражительность, агрессия, истерика. Действия человека направлены на публичную демонстрацию: например, попытка суицида, эксбиционизм, поджог и т.д..
- Патологическая интоксикация характеризуется непродолжительным психозом и может наступить даже после малой дозы принятого спиртного. Условия для патологической интоксикации — тяжелые хронические заболевания и органические поражения головного мозга. Симптомы: приступы ярости, необоснованной агрессии, непродуктивные движения, мания преследования. В действиях и поступках человека нет никакой логической обоснованности. Обычно после приступа человек погружается в глубокий сон.
Первая помощь при отравлении суррогатами алкоголя
Как правило, при интоксикации суррогатами алкоголя опьянение практически отсутствует, однако нужно немедленно приступить к оказанию первой помощи при проявлении следующих признаков:
- судороги;
- обильное слюноотделение;
- рвота;
- потеря зрения;
- обильная потливость;
- суставные боли;
- боли в области живота и поясницы.
Если человек потерял сознание, то его следует уложить на бок для исключения риска западания языка и перекрытия дыхательных путей рвотными массами. Одежду нужно ослабить или расстегнуть, чтобы обеспечить свободное дыхание. Дать понюхать ватку, смоченную нашатырным спиртом, растереть мочки ушей. Если человек, потерявший сознание, не реагирует на нашатырь, с большой вероятностью можно утверждать, что он впал в алкогольную кому.
По возможности дать принять энтеросорбент и позвонить в скорую. Отравление суррогатами алкоголя — очень опасная вещь, согласно медицинской статистике отсутствие профессиональной помощи в 90% случаев приводит к летальному исходу.

В каких случаях отравления необходима медицинская помощь нарколога
Обязательно нужно звонить врачам, если вы уже оказали посильную первую помощь, но состояние человека не приходит в норму, несмотря на все предпринятые действия. Только врач сможет установить точную причину отравления и примет решение о назначении адекватного лечения. Иногда можно обойтись детоксикационной капельницей и подходящей фармакотерапией, но если имело место отравление суррогатами алкоголя, если доза выпитого превысила критические показатели, если человек потерял сознание и никак не выходит из этого состояния, то нужно применить серьезное стационарное лечение.
Только нарколог поможет вывести остатки этанола и продукты его распада из организма, устранить головную боль, облегчить текущее состояние симптоматической терапией. Лечение от алкогольной интоксикации сложное, но правильная терапия в буквальном смысле вытащит человека с того света.
Самостоятельные способы лечения алкогольного отравления в домашних условиях
При выявлении первых симптомов и признаках алкогольной интоксикации могут помочь следующие действия:
- Искусственная рвота.
- Прием сорбентов, обволакивающих и мочегонных препаратов.
- Восстановление микрофлоры кишечника.
- Симптоматическая терапия.
Сразу отметим, что если человеку становится хуже, то лучше ничего не предпринимать и вызвать скорую помощь.
Чтобы вызвать искусственную рвоту методом “два пальца в рот”, человеку надо дать выпить 0,5-0,6 литров слабосоленой воды. Скорее всего, это придется сделать кому-то из тех, кто находится рядом, поскольку вряд ли в состоянии интоксикации больной сможет это сделать сам. Процедуру нужно повторять до выхода чистой воды.

Не нужно пугаться, если со рвотой будет выходить желчь, при интоксикации это вполне допустимое явление — так организм избавляется от остатков токсинов. А вот если в рвотной массе появилась кровь, то это очень плохой признак. Процедуру следует прекратить и ждать приезда скорой помощи.
Считается нормой, если самопроизвольная рвота была не более двух раз. Однако неукротимая рвота — явный сигнал того, что нужна медицинская помощь.
Попутно можно попытаться восстановить состояние человека доступными медикаментозными средствами. Так, для восстановления водного баланса человеку дают принять “Регидрон”, “Гидровит”, “Цитроглюкосолан”. Для этих же целей можно сделать раствор соли и сахара: на 1 литр воды 0,5 чайной ложки соли и 4 столовые ложки сахара.
Очевидно, что в таком состоянии человека нельзя кормить до тех пор, пока желудок полностью не очистится и не наступит улучшение состояния.
Также допустимо применить следующие домашние методы:
- Обливание головы прохладной водой для поддержания естественного сознания.
- Прием аспирина, ибупрофена, пенталгина, анальгина, сорбентов.
- Дать принять положение “лежа на боку”, чтобы рвотные массы не перекрыли дыхание. Двигательная активность нежелательна.
- Давать пить больше жидкости хотя бы небольшими порциями (можно солевой или содовый раствор).
- При кратковременной потере сознания человека могут привести в чувство легкие удары по щекам.
Если степень отравления незначительная, то указанные методы, скорее всего, помогут привести больного в чувство, и можно будет начинать мероприятия по восстановлению организма от последствий отравления. Дело в том, что недостаточно просто оказать первую помощь и избавиться от острых симптомов отравления. Этанол, находясь в крови, продолжает свое разрушительное воздействие: клетки и ткани насыщены продуктами распада этанола, печень перегружена работой по расщеплению токсинов, нарушена работа желудочно-кишечного тракта, нервная система угнетена. Благодаря простым домашним способам можно в какой-то мере избавиться от интоксикации, однако если нервные процессы по-прежнему замедлены, симптомы интоксикации не проходят и человеку становится хуже, то очень важно вовремя вызвать специалистов. Возможно, только это может спасти жизнь.
Медикаменты, помогающие вывести спирт из организма
Если человек в состоянии самостоятельно принять таблетки, то нужно использовать и этот способ для быстрого устранения симптомов интоксикации. Могут помочь адсорбенты, обволакивающие и мочегонные препараты, препараты для восстановления микрофлоры кишечника.
Сорбенты и обволакивающие средства
Простые безрецептурные препараты помогут ускорить выведение токсинов из организма. Самые популярные из них — это “Смекта”, “Энтеросгель”, “Полисорб МП”, “Фильтрум”, белый или черный активированный уголь. Опорожнение кишечника способствует эффективному устранению симптомов алкогольного отравления.
Мочегонные препараты
Лучше использовать “Лазикс” или “Верошпирон”. Эти препараты не вымывают из организма калий, важный для нормальной работы сердечно-сосудистой системы. Мочегонным действием обладает простая вода, травяные отвары, зеленый чай, морсы, соки. Вода нужна для детоксикации и восстановления водно-солевого и электролитного баланса.
Препараты для восстановления микрофлоры кишечника
Алкоголь, особенно его суррогатные виды, деструктивно воздействует на полезную микрофлору кишечника. Кисломолочные продукты (кефир, ряженка, бифидок, тан, айран) помогут ее восстановить. Но для лучшего эффекта желательно принимать пробиотики. Без рецептов продается “Смекта”, “Бактистатин”, “Хилак-Форте”, “Бифидумбактерин”, “Бифиформ”, “Лактобактерин” и др.. Внимательно читайте инструкцию: передозировка пробиотиков может сослужить плохую службу.
Другие препараты для устранения алкогольной интоксикации
Если степень отравления не выше второй, то для улучшения самочувствия можно принять “Алка-Зельтцер”, “Метадоксил”, “Зорекс”, Лимонтар”, “Биотредин”. Эти препараты снимают симптомы похмелья, устраняют головную боль, ускоряют выведение этанола из организма. Для нормализации состояния желательно проветрить комнату и принять контрастный душ без резких температурных перепадов.
Лечение алкогольной интоксикации в клинике
Первое, что используют врачи, чтобы устранить алкогольное отравление — это детоксикационная капельница, в составе которой находится электролитный раствор, устраняющий дефицит жидкости. Кроме физраствора в капельницу вводят препараты для нормализации обменных процессов и водно-солевого баланса.
Дополнительные препараты, входящие в состав капельницы, устраняют критические симптомы алкогольного отравления. Все препараты подбираются индивидуально, однако есть классический состав, которым пользуются наркологи. Как правило, это:
- Кардиопротекторы.
- Гепатопротекторы.
- Препараты для нормализации кровообращения.
- Препараты для нормализации артериального давления, сердечного ритма.
- Препараты для нормализации восстановления когнитивных функций.
- Препараты для предотвращения гипоксии.
- Мочегонные препараты.
- Обезболивающие.
- Успокоительные.
- Витаминно-минеральные комплексы.

Точный состав капельницы врач определяет только после осмотра и предварительной оценки состояния здоровья человека. Нарколог выясняет наличие хронических и текущих заболеваний — это нужно, чтобы исключить риск возможных осложнений, аллергических реакций, других побочных действий от того или иного компонента капельницы. Диагностика и последующий анамнез составляется на основе опроса больного или его родственников, данных ЭКГ, артериального давления, общего физического и психического состояния.
Некоторые процедуры (например, капельницу) по устранению отравления от алкоголя можно провести и на дому, однако наш стационар обладает гораздо большими возможностями для лечения больных. Кроме курса детоксикации мы применяем симптоматическое медикаментозное лечение, технологии аппаратного очищения крови от эталона, проводим физиопроцедуры. Наблюдение за больным ведется практически круглосуточно.
Если алкогольная интоксикация принимает системный характер, то это чревато весьма опасными последствиями. Под угрозой не только внутренние органы и системы, сама личность может подвергнуться необратимым изменениям. Хронический алкоголизм требует комплексного лечения, тут не обойтись одной лишь капельницей, кодированием, физиопроцедурами и медикаментозным лечением. Намного важнее психотерапия — именно она может поставить точку на губительной зависимости.
Лечение у нас полностью анонимное: врачам не нужно знать ни ваше имя, ни социальный статус, ни место работы. Все вопросы будут касаться только здоровья, и мы никогда не передаем сведений о больных третьим лицам.
Обратиться к нам можно в любое время — мы работаем круглосуточно.

Статья подготовлена врачом психиатром-наркологом высшей категории
Кандидатом медицинских наук
Эксперт центральных СМИ по вопросам психического здоровья и проблем с зависимостями.
Участие в популярных телевизионных передачах, съёмках научно-популярных и учебных фильмов, ток шоу и развлекательных программах на различных каналах Российского телевидения.
Близкому человеку нужна помощь? Он не может найти решение из-за проблемы с зависимостью? Звоните в наркологическую клинику доктора Лазарева по телефону 8 (812) 704-86-75 – поможем в любое время дня и ночи!
Читайте также:

