Что делать при отравлении ипритом
Обновлено: 24.04.2024
Отравление веществами удушающего действия - хлорпикрином, фосгеном и дифосгеном
К удушающим относятся вещества, поражающие главным образом легочные ткани и вызывающие отек легких. Речь идет о следующих соединениях: CG — фосген (карбонилхлорид, дихлорангидрид угольной кислоты); DP — дифосген (трихлорметилхлорформиат, трихлорметилхлоркарбонат); CL — хлор; PS — хлорпикрин.
Лучше всего среди них известен фосген. Вещества этой группы раздражают бронхи, трахею, гортань, глотку и нос, а это вместе с острым отеком легких приводит к ощущению удушья.
Хлор рассмотрен также в отдельной статье о загрязнении воздуха.
а) Отравление хлорпикрином. Хлорпикрин (CCl3NО2) — это бесцветная, слегка маслянистая жидкость, применяемая в качестве фумиганта для обработки зерна, почвенного инсектицида и БОВ. Она вызывает сильное раздражение глаз, слизистых оболочек и легких. Летальная экспозиция для человека соответствует примерно 119 млн-1 в течение 30 мин, а смерть наступает от отека легких. Остатки аэрозоля на объектах могут вызывать сухой кашель.
б) Предельно допустимые концентрации. В США Национальный институт техники безопасности и гигиены труда/Управление по технике безопасности и гигиене труда (NIOSH/OSHA) установили следующие средневзвешенные по времени производственные ПДК:
Хлор 0,15 млн -1 (1,5 мг/м 3 );
Хлорпикрин 0,1 млн -1 (0,7 мг/м 3 );
Фосген 0,1 млн -1 (0,4 мг/м 3 ).
- История вопроса. Хлор — первое вещество, использованное в качестве наступательного оружия и открывшее саму эру химических войн: 22 апреля 1915 г. германская армия накрыла войска Антанты зеленовато-желтым облаком, убившим 5000 человек и уложившим в госпитали еще 10 000. Под Ипром 22 декабря 1915 г. немцы применили второе в истории БОВ — фосген, отравив им 1069 человек, из которых 116 умерли от острого отека легких.
Более 80 % всех жертв БОВ в первую мировую войну вызвано именно этим веществом. Дифосген, в принципе представляющий собой соединение фосгена с хлороформом, разработан уже после ее окончания с целью "улучшения" фосгена, но в 30-е годы его производство было свернуто с появлением веществ нервно-паралитического действия. Хлорпикрин применяли во время первой мировой войны как БОВ, раздражающее кожу и слизистые.
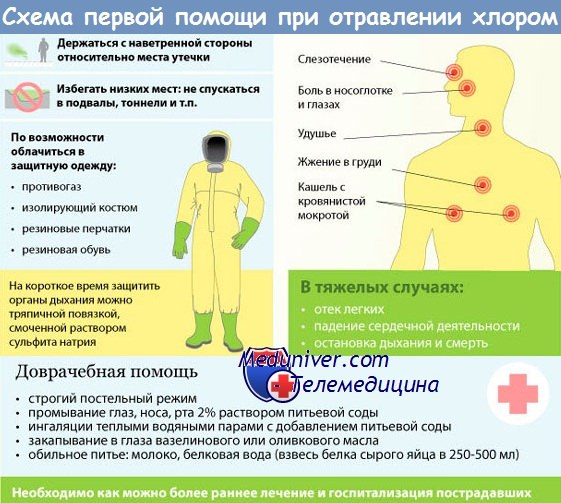
в) Отравление фосгеном и дифосгеном:
- Физические свойства. Фосген при комнатной температуре и атмосферном давлении представляет собой бесцветный газ с запахом свежего сена. Он тяжелее воздуха, поэтому в зависимости от погодных условий может скапливаться на некоторое время в траншеях, низинах и древесно-кустарниковых зарослях.
- Защита. Адекватную защиту против веществ удушающего действия обеспечивает стандартный полевой противогаз или пылеулавливающий фильтр.
- Дозы:
1. Уровень экспозиции ниже 25 млн-1/мин считается безвредным.
2. Экспозиция к низким дозам (50—150 млн-1/мин) требует ингаляционного или системного введения стероидов пострадавшим и наблюдения за ними как минимум в течение 8 ч, после чего, если рентгенограмма грудной клетки нормальная, их можно выписывать. Если рентгеновское оборудование недоступно, наблюдение продлевают до 24 ч.
3. Экспозиция к уровням фосгена выше 150 млн-1/мин индуцирует клинический отек легких, а выше 300 млн -1 /мин опасна для жизни.
- Механизм действия фосгена и дифосгена:
Дыхательная система. Массивному отеку легких предшествуют поражение бронхиального эпителия, развитие эмфизематозных очагов, дольковых ателектазов и отек околососудистой соединительной ткани. Трахея и бронхи после экспозиции к фосгену обычно выглядят нормально. Это резко контрастирует с картиной отравления хлором или хлорпикрином, когда эпителиальная выстилка обеих этих структур бывает сильно повреждена и слущивается.
- Клиника отравления фосгеном и дифосгеном:
1. Начальный период. Сначала бывает слабое раздражение глаз и глотки с кашлем, нехваткой воздуха, чувством стеснения в груди, тошнотой, иногда рвотой, головной болью и слезотечением.
2. Латентный период. Затем следует латентный период продолжительностью от 30 мин до 48 ч, когда пациент относительно бессимптомен и при объективном обследовании грудной клетки признаков поражения не выявляется.
3. Отек легких. Затем, если отравление сильное, быстро развивается отек легких с учащенным поверхностным дыханием, цианозом и болезненным приступообразным кашлем, приводящим к отхаркиванию обильной пенистой, белой или желтоватой жидкости. Обследование грудной клетки демонстрирует прогрессирующее ослабление дыхательных шумов с булькающими хрипами по всей области легких. Усиливаются общее недомогание, состояние тревоги, одышка и цианоз. Гиповолемия, гипоксия и недостаточность кровообращения могут привести к летальному исходу.
Рентгенограмма грудной клетки примерно в середине клинического латентного периода иногда позволяет выявить начало токсического отека легких гораздо раньше, чем он станет симптоматическим. В фирме Bayer в Германии используют персональные фосгеновые дозиметры.
- Диагностика. Раздражение носа и глотки фосгеном можно спутать с инфекцией верхних дыхательных путей. Затрудненное дыхание и жалобы на стеснение в груди позволяют также подозревать отравление нервно-паралитическим веществом или острый приступ астмы. Некардиогенный отек легких можно принять за отек, связанный с сердечной недостаточностью. Диагноз зависит от подтверждения экспозиции к фосгену в анамнезе. Клиническое состояние коррелирует с газовым составом артериальной крови. Ранняя диагностика промышленной передозировки фосгена затруднительна. Обоняние выявить такую экспозицию не позволяет.
Существенные изменения уровня гемоглобина, гематокрита, РаО2, РаСО2 и рН часто появляются только ближе к концу клинически латентного периода.
- Лечение отравления фосгеном и дифосгеном: Поддерживающая терапия:
1. Показаны покой и тепло: покой во время латентной стадии очень важен, поскольку любая активность в период между экспозицией и появлением легочной симптоматики повышает вероятность летального исхода.
2. При кашле: кодеина фосфат (30—60 мг).
3. Кислород: по возможности увлажненный. Своевременное использование перемежающегося положительного давления, положительного давления в конце выдоха (ПДКВ), маски ("ПДКВ-маски") или, если необходимо, интубации с дыхательным аппаратом или без него может отсрочить или свести к минимуму отек легких и облегчить гипоксемию.
4. Седатация: не применяйте седативных средств, пока не обеспечена адекватная оксигенация и не подготовлено оборудование для вспомогательного дыхания на случай необходимости. Атропин, барбитураты, аналептики и антигистаминные средства противопоказаны.
5. Антибиотики: используются только при развитии бактериального бронхита или пневмонита, но не профилактически.
6. Диуретики при токсическом отеке легких малоэффективны, но они бывают полезны в сочетании с ПДКВ в плане уменьшения интерстициального отека.
Специфические средства. Стероиды, примененные вскоре (желательно в течение 15 мин) после экспозиции, могут уменьшить тяжесть отека. Когда он уже начал развиваться, они гораздо менее эффективны. Первая доза в 5 раз выше обычно используемой при астме. Затем в течение 12 ч применяют половину этой дозы, а в следующие 72 ч, пока риск отека легких не исчезнет, — стандартную противоастматиче-скую дозу.
Рекомендуются: бетаметазона валерат, беклометазона дипропионат или дексаметазона натрия фосфат.
Схема применения стероидов:
1. Ингаляция (дексаметазона натрия фосфата): 4 дозы-нажима (на головку аэрозольного баллончика) сразу, а затем по одному каждые 3 мин, пока не пройдет чувство раздражения. После этого по 5 нажимов с интервалом 15 мин, пока не кончится содержимое стандартного ингалятора. Затем в течение дня 1 нажим в час и по 5 нажимов каждые 15 мин до 30 нажимов в сумме перед отходом ко сну.
Такую схему повторяют ежедневно как минимум в течение 5 сут или дольше, если возникают аномалии, например признаки отека легких или инфильтраты на рентгенограмме грудной клетки, после чего ингаляции можно отменить. Если выздоровление идет медленно, свести дозу к 6 нажимам в день до полной нормализации состояния.
2. Если используется беклометазона или бетаметазона дипропионат, как можно быстрее проводят ингаляцию 10 доз-нажимов "разбрызгиваний" стероида из аэрозольного ингалятора. Следующие 10 ч применяют по 5 нажимов 1 раз в час, затем в течение как минимум 5 сут — 1 нажим ежечасно круглосуточно. Системная терапия: сначала внутривенно 20 мг бетаметазона или эквивалент этой дозы; повторяют внутривенно или внутримышечно каждые 6 ч в течение 24 ч и снижают дозу на протяжение следующих 5 сут.
3. Системная стероидная терапия.
Начинают как можно быстрее после экспозиции с 2 г метилпреднизолона внутривенно или внутримышечно (или с эквивалента этой дозы), повторяют через 6 и 12 ч. Затем вводят эту дозу с интервалом 12 ч от 1 до 5 сут в зависимости от тех же критериев, что и при стероидной ингаляционной терапии. Можно назначить антибиотики и противогрибковые средства для предупреждения инфекции и грибковой суперинфекции. Альтернативная схема системного лечения следующая:
День 1 1000 мг преднизолона внутривенно;
День 2 и 3800 мг преднизолона внутривенно;
День 4 и 5700 мг преднизолона внутривенно;
День 6 Если рентгенограмма грудной клетки остается нормальной, начинают быстро снижать дозу.
В острой стадии бронхоспазма могут потребоваться адреналин и кислород. Применяют также отхаркивающие средства.
Антидоты. Антидоты для фосгена не известны.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Тактика врача при отравлении алкилирующими веществами. Медицинская помощь при интоксикации ипритами
С целью предотвращения поражения токсичными веществами и оказания медицинской помощи пораженным основными принципами защиты и лечения являются:
• профилактика поражений и защита от токсичных веществ;
• оказание первой медицинской помощи;
• лечение пораженных и оказание им квалифицированной специализированной медицинской помощи. Необходимо отметить, что антидоты специфического действия при поражении алкилирующими соединениями отсутствуют. Это объясняется особенностями механизма их токсического действия на организм млекопитающих. Как уже отмечалось ранее, при взаимодействии алкилирующих соединений с нуклеофильными группами биомишеней (аминогруппами, меркаптогруп-пами и др.) образуются прочные ковалентные связи (C-N.C-S), реактивация которых с помощью антидотов практически невозможна. Кроме того, подобных связей в клетках организма огромное количество (в молекулах белков, нуклеиновых кислот и других биосубстратах). Поэтому получить антидот, который бы избирательно реактивировал функциональные группы, алкилированные ипритом и другими алкилирующими соединениями, без воздействия на аналогичные связи в белках и нуклеиновых кислотах, практически невозможно. Вот почему, несмотря на то что иприт известен более 85 лет, до сих пор нет специфических антидотов для лечения пораженных им.
Медицинская помощь при интоксикации ипритами. Несмотря на замедленное проявление клиники, первую медицинскую помощь необходимо оказывать немедленно после поражения. Она предусматривает следующие мероприятия:
• частичную санитарную обработку открытых участков кожи (в том числе лица) содержимым индивидуального противохимического пакета (ИПП) и обильное промывание глаз водой (в течение первых 5 мин);
• надевание противогаза;
• в случае ранения — кожу в окружности раны обработать ИПП, на рану наложить стерильную салфетку и марлевую повязку;
• в случае попадания ОВ в желудок с пищей и водой рекомендуется обильное промывание его.
Необходимо эвакуировать людей из очага поражения и быстро сменить одежду.
Доврачебная помощь — лечение в зависимости от симптомов поражения промывание глаз 2 % раствором гидрокарбоната натрия, промывание желуде ка, прием внутрь таблеток от кашля, при тяжелых поражениях — подкожное введение кордиамина (сульфокамфокаина), при пероральных поражениях — промывание желудка и пероральный прием активированного угля.
Первая врачебная помощь оказывается после санитарной обработки. При поражении глаз и наличии боли в них применяют 1 % раствор дикаина, за веки закладывают глазную мазь с антибиотиками, пораженному необходимо затемнить глаза.
При ингаляционных поражениях — промывание носоглотки раствором гидрокарбоната натрия и прием внутрь таблетки от кашля. По показаниям вводят кордиамин, сульфокамфокаин, антибиотики. В тяжелых случаях при симптомах развития отека легких применяют кислород, коргликон.
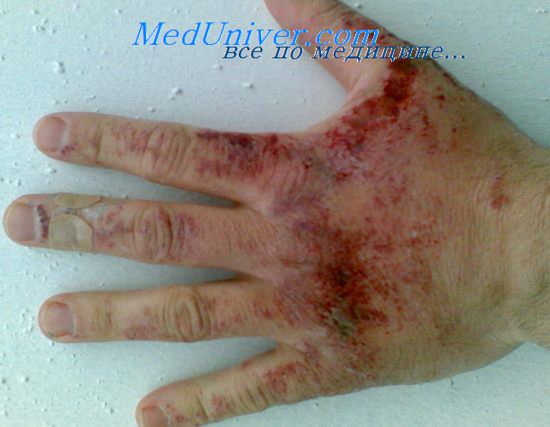
При поражениях кожи в стадии эритемы рекомендуется обработка пораженных участков этиловым спиртом. При наличии зуда кожу обрабатывают раствором димедрола. В стадии пузырей накладывают марлевую повязку с 1 % раствором хлорамина (дегазация и антисептическая обработка). Пузыри лучше не вскрывать, а их содержимое извлекать с помощью шприца. При наличии эрозий и язв произвести их обработку с последующим наложением марлевой повязки с антибиотиками. Не рекомендуются повязки по типу компрессов.
Пероральные поражения после обильного промывания желудка и последующего введения 10—15 г активированного угля лечат при наличии соответствующих признаков. Для снижения резорбтивных поражений внутривенно вводят 10—15 мл 30% раствора тиосульфата натрия, подкожно — витамины С и группы В, внутривенно — раствор глюкозы. При поражении смесью иприта с люизитом (рецептура HL) на протяжении всего лечения применяют антидот от люизита — унитиол.
Квалифицированная медицинская помощь включает в себя мероприятия, описанные выше в более полном объеме.
В случае тяжелых поражений уделяют внимание поддержанию дыхательной и сердечной деятельности, предупреждению отеков легких, возникновению абсцессов и гангрены. При резорбтивном действии ОВ необходимо:
• внутривенное введение 30 % раствора тиосульфата натрия по 10—20 мл;
• применение витаминов С, B1, В2, В6, B12, метгелурацила по 1 г 3 раза в день, нуклеата натрия — по 0,1—0,2 г 3 раза в день, анаболических препаратов типа неробола — по 0,005 г 3 раза в день;
• показано переливание крови по 200 мл через 5—6 дней;
• при угнетенном состоянии — нейростимуляторы (кофеин, коразол, сиднокарб по 0,005 г 1—2 раза в день).
Поражения кожи лечат как гнойно-трофические плохо заживающие язвы или раны. Так, пока язва или рана не очистилась от гнойно-некротического отделяемого, рекомендуются повязки с гипертоническим раствором хлорида натрия и с фурацилиновым раствором. Для очищения применимы, протеолитические ферменты (2 % раствор хемотрипсина, стрептокиназы). После очищения язвы используют ускоряющие эпителизацию и заживление средства (мазь Вишневского, мерациловая мазь и мазь с антибиотиками). Рекомендованы термопарафиновые аппликации (до 50—60 °С) в течение 10-12 дней, гелиотерапия, ультрафиолетовое облучение в субэритем ных дозах. При наличии болей применимы болеутоляющие медикаменты.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Лечение поражения ипритом (веществами кожно-нарывного действия)
а) Очистка кожи при поражении ипритом:
1. Если эритема не заметна, точно или предположительно загрязненные участки кожи можно очистить, немедленно использовав заранее увлажненные салфетки (72 % этанола, 10 % фенола, 5 % гидроксида натрия, 0,2 % аммиака в воде) и тампон, пропитанный хлорамином В. Волосы, на которые попал жидкий иприт, надо срезать и уничтожить. Если названные выше средства недоступны, вымойте волосы и кожу 0,5 % водным раствором гипохлорита натрия. Через 3— 4 мин удалите очищающие жидкости с кожи.
2. Если заметна эритема, лучше всего обрабатывать кожу водой с мылом.
3. Загрязненную одежду надо немедленно снять и удалить из лечебной зоны, чтобы избежать более серьезных ожогов и снизить риск поражения других пациентов и медработников парами отравляющего вещества.
- Ипритовая эритема. Если эритема слабая, лечения не требуется. При зуде используйте стероидные кремы или комбинированный каламиновый лосьон (содержащий по 1 % фенола и ментола).
- Ипритовые волдыри. Если волдыри прорвались, удалите отставшую кожу; если нет — дренируйте их в асептических условиях. Промойте пораженную зону водой из-под крана или физиологическим раствором и, если позволяет площадь, наложите марлевую повязку с вазелином. В случае появления крупных волдырей наложите противоожоговый крем слоем толщиной 3 мм с мафенида ацетатом или сульфадиазином серебра. По показаниям применяют местные или системные антибиотики.
б) Лечение боли при поражении ипритом. Сильная жгучая боль во время заживления кожи не всегда снимается антигистаминными средствами или опиоидами. Существенное ее облегчение наблюдалось при использовании карбамазепина: 200 мг 3 раза в сутки.
в) Очистка глаз при поражении ипритом. В течение 2 мин после экспозиции надо самостоятельно оказать себе помощь. Чтобы края век не слипались, применяют стерильный вазелин.
- Ипритовый конъюнктивит. Слабое поражение почти не требует лечения. Можно наложить глазную мазь со стероидными антибиотиками. Смазку и минимальный антибактериальный эффект обеспечивает также глазная мазь с 5 % борной кислоты. Если поражение более тяжелое, возможны отек век, светобоязнь и блефароспазм. Веки аккуратно раздвигают, чтобы проверить, не ослеп ли пациент. Боль снимают системными наркотическими анальгетиками.
Тяжелую светобоязнь и блефароспазм лечат закапыванием в глаза 3 раза в день по 1 капле 1 % раствора атропина сульфата. Каждые 4 ч для предупреждения инфекции надо закапывать по несколько капель 15 % раствора натрия сульфацетамида. Можно использовать и другие антибактериальные мази. Не надо накладывать на глаза повязку: нельзя позволять векам слипаться. Пациента содержат в темном помещении. При светобоязни можно рекомендовать темные очки или козырек-экран для глаз.
- Инфицированные ипритовые ожоги глаз. Если развивается инфекция, сначала каждые 2 ч закапывают по несколько капель 15 % раствора натрия сульфацетамида. Делают посев. Применяют специфичные антибактериальные препараты. Промывают глаза для удаления скапливающегося экссудата. Местноанестезирую-щие средства противопоказаны. Требуется консультация офтальмолога.
г) Защита дыхательной системы при поражении ипритом. Слабое поражение дыхательных путей, сопровождающееся только хрипотой и фарингитом, обычно не требует лечения. Кашель можно облегчить кодеиновым сиропом. Ларингит и трахеит лечат симптоматически паровыми или стерильными аэрозольными ингаляциями. При более тяжелых поражениях дыхательных путей показана госпитализация. Химический пневмонит сначала лечат антибиотиками широкого спектра действия. Затем делают посев мокроты, исследуют культуры на чувствительность и подбирают специфичные антибиотики.
Тяжелым пациентам могут потребоваться вспомогательная вентиляция и кислородотерапия. Для ротоглотки бывают полезны простые полоскания рта.

д) Системное отравление ипритом. Для ослабления желудочно-кишечной активности можно подкожно ввести атропин (0,4—0,8 мг). Дискомфорт и беспокойство лечат седативными средствами, но эти симптомы бывают и проявлениями гиповолемического шока при тяжелой системной интоксикации. В последнем случае (рвота, диарея, лейкопения, гемоконцентрация, шок) поддерживают адекватный алиментарный статус и возмещают потери жидкости и электролитов. Следят за уровнями лейкоцитов и гемоглобина.
Если сильно выражена лейкопения, могут потребоваться изоляция больного и соответствующие антибиотики. Натрия тиосульфат внутривенно (35 г, или 500 мг/кг), введенный в течение 20—30 мин после экспозиции, способен предотвратить или облегчить поражение ипритом. Однако это БОВ — сильное алкилирующее вещество, прочно связывающееся с белками, поэтому при тяжелом поражении такой антидот вряд ли особенно эффективен. Разрабатываются моноклональные антитела, связывающие иприт.
Большинство пострадавших от иприта полностью выздоравливают. Лишь у небольшого процента сохраняется хроническая патология глаз или легких.
е) Лечение отравления азотистыми ипритами:
- Кожа. Жидкие азотистые иприты всасываются через кожу медленнее, чем "обычный" иприт. Очистку надо проводить в течение 2—3 ч после экспозиции, даже если уже присутствует эритема и на поверхности БОВ не заметно.
- Глаза. Помощь оказывают такую же, как после воздействия иприта. Симптоматика бывает более тяжелой; из-за спазма ресничной и круговой мышц бывает необходимо часто закапывать атропин.
- Дыхательная система. Поражение то же, что и при отравлении ипритом.
- Системные эффекты. Необходимы частые гематологические оценки (гематокрит, анализ периферической крови, подсчет тромбоцитов). Рвота и диарея требуют внутривенного вливания жидкостей с электролитами или плазмозаменителями. Для профилактики инфекции больного изолируют. По показаниям применяют интенсивную антибиотикотера-пию. Седативные средства, опиаты и атропин используют осторожно.
ж) Лечение отравления веществами кожно-нарывного действия с мышьяком:
- Кожа. Если волдырей еще нет, в пораженную зону надо пальцами втереть димеркапрол (британский антилюизит — BAL), оставить его там как минимум на 5 мин, а затем смыть водой. BAL может вызвать временные жжение, зуд или уртикарные высыпания. Лечение эритемы, волдырей и лишенных кожи участков сходно с применяемым при поражении ипритом. Если пострадали обширные участки (более 20 % поверхности тела или менее, если ожоги глубокие), требуется госпитализация. Раны очищают и обрабатывают противоожоговым кремом с 10 % мафенида ацетата или сульфадиазином серебра.
- Глаза. Лечение в основном симптоматическое. Окклюзионные повязки и давление на глазное яблоко противопоказаны. По показаниям применяют мазь с атропина сульфатом, раствор натрия сульфацетамида и стерильный вазелин.
- Дыхательная система. Лечение сходно с применяемым при поражении ипритами.
- Системные эффекты. Системное лечение показано при следующих симптомах: кашель с одышкой, пенистой мокротой и признаками отека легких; ожог кожи площадью с ладонь, не очищенный от БОВ в течение 15 мин; экспозиция не менее 5 % поверхности тела к жидкому БОВ с появлением там через 30 мин серого или мертвенно-бледного оттенка кожи или эритемы. Лечение включает в себя местную обработку димеркапролом (BAL) в форме мази или внутримышечную инъекцию масляного раствора BAL (10%) (см. статью о металлах и антидотах к ним — раздел о применении BAL). Из шока выводят поддерживающими мерами.
з) Лечение отравления фосген-оксимом (СХ). Лечение поддерживающее и симптоматическое. По возможности быстрее обмывают загрязненный участок тела большим количеством воды.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
По данным ООН и Всемирной организации здравоохранения (ВОЗ) химический терроризм входит в число наиболее опасных для человека и окружающей среды. При совершении данных терактов могут быть использованы отравляющие вещества как промышленного, так и непромышленного производства. Работа посвящена исследованию медико-санитарных последствий химического терроризма, произошедшее с 2011 по 2016 год. Приведена классификация химического терроризма по различным группам токсикантов и их медико-тактической характеристике. Выявлены наиболее опасные химические вещества в каждом исследуемом классе. Рассмотрены вероятные способы осуществления террористических актов с применением различных токсичных химических веществ. Разработаны мероприятия всех видов медико-санитарной помощи в очагах загрязнения химическими веществами раздражающего, пульмонотоксического, общеядовитого, цитотоксического, а также нервно-паралитического действия.

1. Глотов Е.Н., Шарифуллина Л.Р., Козырева А.А. Химический терроризм в социально-политических конфликтах // Научные и образовательные проблемы гражданской защиты. – 2014. – № 2. – С.47-52.
2. Гребенюк А.Н., Сосюкин А.Е., Василюк В.Б., Сидоров Д.А. Организация оказания неотложной медицинской помощи и лечение острых отравлений в Вооружённых силах Российской Федерации // Медицина катастроф. – 2010. – № 4. – С.20-22.
3. Казнин Ю.Ф., Соляников В.Д., Блиндин В.М. Медико-санитарные проблемы химического терроризма // Российский семейный врач. – 2009. – Т.13. – № 2. – С.63-70.
5. Куценко С.А. и др. Военная токсикология, радиобиология и медицинская защита /С.А. Куценко и др. – СПб.: Фолиант, 2004. – С. 527.
9. Софронов Г.А., Гребенюк А.Н., Шилов В.В. Токсикологические проблемы химического терроризма // Токсикологический вестник. – 2011. – № 6. – С. 13-19.
Социально-политические конфликты нередко в истории цивилизации разрешались путем применения такого жесткого средства противоборства, как терроризм [1].
Современный его характер отличается от более ранних своих проявлений техногенными методами и средствами ведения борьбы. По данным ООН и Всемирной организации здравоохранения (ВОЗ), химический терроризм входит в число наиболее опасных для человека и окружающей среды [3]. При совершении данных терактов могут быть использованы отравляющие вещества как промышленного, так и непромышленного производства. Примером этому может служить недавнее применение кустарно изготовленного зарина боевиками против мирного населения в Сирии (Алеппо) [7]. При этом компоненты химического оружия на сегодняшний день доступны террористам как никогда ранее. Это объясняется либерализацией торговли, слабостью экспортного контроля и открытостью данных о новейших разработках в области химических вооружений.
Таким образом, получение высоко токсичных химических веществ для использования в террористических целях в настоящее время не является неразрешимой задачей. Необходимо учитывать, что последствия отравлений зависят от ряда факторов: вида, количества токсикантов, а также длительности контакта и путей их поступления в организм [9].
Целью данного исследования явилось проанализировать за последние 5 лет медико-тактическую характеристику очагов химического загрязнения, вызванных терактами, а также оценить этапы медицинской помощи при острых отравлениях.
Материалы и методы исследования
Для реализации данной цели на первом этапе исследования был проведён анализ источников средств массовой информации (интернет-ресурсов, обзоров статей, газет, телерадиопрограмм и др.). С их помощью были сгруппированы все виды химических терактов и обработаны данные частоты их встречаемости и числа пострадавших методом вариационной статистики. На втором этапе изучены все нормативные акты и клинические рекомендации по оказанию всех видов медико-санитарной помощи населению, пострадавшему в условиях ЧС, с помощью них предложены современные алгоритмы действий при острых отравлениях различными токсическими веществами при химических терактах для улучшения способов защиты пострадавших в ЧС.
Результаты исследования и их обсуждение. Анализ данных средств массовой информации по химическим терактам за 2011–2016 годы показал, что наиболее часто встречается пять групп отравляющих высокотоксичных веществ: боевых, аварийно-химически опасных, пестицидов и инсектицидов, растительных и животных токсинов, средств самообороны (см. таблицу 1).
К боевым отравляющим веществам при данных терактах относят: зарин, зоман, фосген, синильная кислота и другие. Из них наиболее часто встречается зарин. Основным сценарием хемотеррора данным токсикантом является использование начиненных зарином снарядов для миномета [7]. Физико-химические свойства фосфоорганических соединений показывают их стойкость и быстрое действие. Методики получения зарина, табуна, аналогов зомана, VX газы и других веществ опубликованы в различной учебно-методической литературе для специализированных учебных заведений в десятках стран на различных языках. Любой химик-лаборант может собрать небольшую пилотную установку и синтезировать данные отравляющие вещества. Использование в местах массового скопления людей нескольких десятков грамм таких токсичных веществ кустарного производства приведет к самым трагическим последствиям. При этом быстрое течение острых отравлений и развитие наиболее тяжелых поражений, а также недостаточность уровня знаний специалистов местных органах здравоохранения по оказанию медицинской помощи при химической травме неясной этиологии приводит к большому количеству безвозвратных потерь [5].
К аварийно-химически опасным веществам относят хлор, аммиак, фтористый водород, хлорокись фосфора, сероуглерод, фтор и другие. Наиболее чаще из них при химических терактах используются хлор и аммиак, которые применяются в промышленности и сельском хозяйстве. Основными способами террористических актов с применением данных веществ являются подрыв емкостей различного объема (в этом случае произойдёт загрязнение приземного слоя атмосферы, горизонтальных поверхностей объектов и сооружений) [6,7]. Токсическая концентрация хлора составляет свыше 0,002 г/м3, а у аммиака 0,012 г/м3. При авариях террористического характера токсический агент не всегда известен, что затрудняет возможности оказания медицинской помощи, ограничивает её до объёма посиндромной терапии (при коматозном состоянии, шоке, острой дыхательной недостаточности и прочих) [5].
Используется ряд высокотоксичных пестицидов, выпускаемых химической промышленностью во всех регионах мира. Среди них наиболее токсичными являются фосфорсодержащие пестициды. Токсическое действие многих из них аналогично нервно-паралитическому эффекту боевых отравляющих веществ. Среди них выделяют несколько групп: акарициды (средства борьбы с клещами), афициды (средства борьбы с тлей), бактерициды (средства борьбы с бактериями), фунгициды (средства борьбы с грибами) и т.д. Наиболее токсичными являются форат и паратион. Данные инсектициды производятся во многих странах мира (Австралия, Англия, Бельгия, США, Франция, и др.). Подрыв больших ёмкостей, содержащих твёрдые и жидкие пестициды, в густонаселённых районах, где мирное население не имеет средств индивидуальной защиты, приводит к острым отравлениям различной степени тяжести [6,8].
Среди животных терактоагентов наиболее доступным является ботулотоксин. Известны семь его типов штаммов (А, В, С, D, E, F, G), продуцируемых Clostridiumbotulinum, зафиксированных в тех или иных регионах планеты. Максимальной токсичностью характеризуется ботулотоксин типа А, жизнеспособные споры которого можно встретить в продуктах питания. Для их искусственного получения достаточно культивировать бактерии соответствующего штамма без доступа воздуха при температуре 30–38 ° С на различных питательных средах. Попадая в организм человека, ботулинический токсин типа А вызывает ботулизм – тяжёлое заболевание, приводящее к поражению периферической нервной системы с характерной клинической картиной паралитического синдрома. Смертельная доза ботулинического токсина типа А для человека составляет 0,000006 мг/кг при алиментарном попадании его в организм [2].
Ещё одной группой ОВТВ являются вещества раздражающего действия, которые используются в мирное время как средства самообороны. Чаще всего из этой группы применяются ирританты: хлорацетофенон, 2-хлорбензальмалонодинитрил, капсаицин, морфолид пеларгоновой кислоты. Смертельное действие для которых нехарактерно и возможно только при поступлении в организм в очень высоких концентрациях. Эти вещества могут быть использованы террористами для создания паники, дезорганизации населения [5].

Рис. 1. Частота встречаемости химических терактов за 2011–2016 годы
Таким образом, после проведенного анализа за 2011 по 2016 год наибольшее их количество отмечается в 2011 году. Причем, среди всех данных вариантов были использованы различные группы отравляющих веществ, которые можно разделить на пять классов согласно механизму их действия: вещества раздражающего, пульмонотоксического, общеядовитого, цитотоксического и нейротоксического действия (см. таблицу 1).
Основным клиническим проявлением поражений веществами раздражающего и пульмонотоксического действия является раздражение слизистых оболочек глаз и органов дыхания. Поражение кожи парами (аэрозолями) данных токсичных веществ может вызвать химические ожоги I–II степени. Для тяжелой формы поражения характерными являются: диспноэтический, астенический, болевой, диспепсический и синдром уплотнения легочной ткани. Кроме этого отмечается повышение вязкости и свертываемости крови.
Читайте также:

