Что есть при оральном кандидозе
Обновлено: 19.04.2024
Данные микроорганизмы, по словам специалистов, являются неотъемлемым элементом нормальной человеческой микрофлоры. Дрожжеподобные грибки Candida обитают на кожной поверхности, во влагалище и толстом кишечнике, на слизистой оболочке носоглотки и ротовой полости у 70-80% людей на планете. Несмотря на это, у большей части людей отсутствуют какие-либо симптомы кандидоза полости рта.
Во многих случаях данная грибковая инфекция поражает детей в возрасте до 1 года. Около 20% грудничков переносят данный недуг один и более раз. Специалисты считают, что дети лучше переносят кандидоз, нежели взрослые, при этом он легче поддается терапии.
Кандидоз нередко возникает у взрослых людей. Согласно статистическим данным, от данного заболевания страдает около 10% лиц старше 60 лет. Особенно часто болезнь встречается у пациентов, носящих зубные протезы, так как под данными изделиями формируется благоприятная среда для размножения грибковых микроорганизмов. Кроме того, известны случаи развития кандидоза полости рта после ослабления иммунной системы другими недугами.
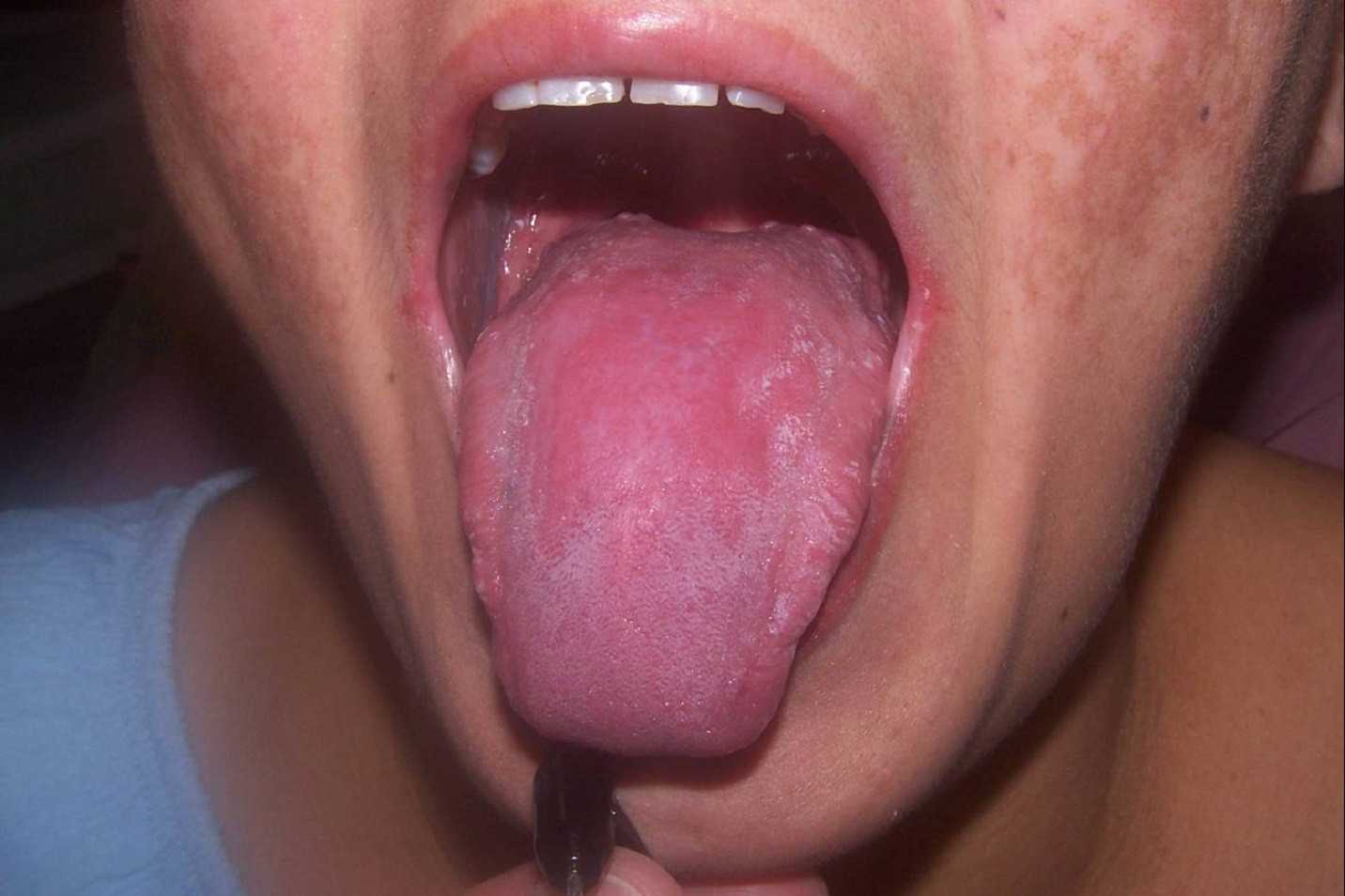
Данная болезнь, по словам специалистов, чаще появляется у женщин, при этом вероятность ее развития высока у мужчин, злоупотребляющих курением. В последние годы отмечается рост уровня заболеваемости, что специалисты связывают с частым приемом снижающих иммунитет и нарушающих баланс микрофлоры медикаментов при отсутствии необходимых показаний.
Причины кандидоза во рту
Специалисты утверждают, что носителем грибков Candida могут быть и здоровые люди. Данные микроорганизмы имеются примерно у половины людей на Земле, при этом человеческий организм способен на мирное сосуществование с грибками. Но в случае нарушения химического баланса или снижения иммунитета начинается развитие кандидоза (молочницы) во рту.
Специалисты выделяют следующие факторы активизации грибков и развития кандидоза рта:
- Иммунодефицит, ослабленная иммунная система, недостаток иммунных клеток;
- Наличие сопутствующих недугов, туберкулеза, ВИЧ-инфекции, заболеваний желудочно-кишечного тракта и надпочечников. Зачастую кандидоз слизистой оболочки рта у взрослых считается одним из первых признаков сахарного диабета;
- Прием медикаментов, угнетающих работу иммунной системы, например, цитостатических и кортикостероидных препаратов;
- Долговременные курсы антибиотического лечения. Антибиотики при длительном применении вызывают нарушение нормальной микрофлоры организма, изменяют соотношение в ней микроорганизмов. При этом грибки, не подверженные влиянию антибиотиков, начинают активное размножение в условиях отсутствия конкурентов;
- Лучевая терапия, проводимая для пациентов со злокачественными опухолями;
- Дисбактериоз, недостаток витаминовC,PPи группы B. Синтезируются в человеческом организме бактериальными микроорганизмами;
- Алкоголизм, наркомания. Снижают иммунитет и разрушают баланс в организме;
- Небольшие травмы слизистой оболочки полости рта. Возникают при наличии зубных повреждений или при неправильном прикусе;
- Прием средств оральной контрацепции. Вызывает нарушение гормонального фона, формирует идеальные условия для появления грибковой инфекции;
- Ношение зубных протезов. Это касается случаев, когда протезы наносят травмы слизистой оболочке рта либо неправильно подогнаны. Протезы из акрила способны вызвать аллергию, что позволяет грибку проникать в клеточные структуры.
Кандидоз полости рта взрослых или детей может передавать от зараженного человека другим людям, например, во время родов, когда грибки, обитающие во влагалище женщины, передаются ее ребенку. Данный недуг способен распространяться путем поцелуев и половых контактов, при пользовании нескольких человек одной зубной щеткой, общей посудой и столовыми приборами. Не исключается заражение людей от животных, например, во время игры с котенком или щенком.
ВАЖНО: Для лечения кандидоза во рту необходимо обратиться к врачу-пародонтологу (специалисту по мягким тканям полости рта) или стоматологу. При поражении грибком слизистых оболочек и внутренних органов в процесс лечения включается такие специалисты, как инфекционист и миколог.
Формы кандидоза в полости рта
Возникновение кандидоза в ротовой полости происходит при одновременном влиянии на организм нескольких провоцирующих факторов. Клиническая картина заболевания зависит от стадии его развития и общего состояния пациента. Особенно недугу подвержены дети грудного и взрослые пожилого возраста, заболеваемость составляет 10%. Это связано с тем, что иммунитет данных групп людей ослаблен частыми и длительными хроническими и вирусными недугами.
По протеканию заболевания специалисты выделяют следующие формы:
- Острая форма:
- Острый атрофический кандидоз;
- Острый псевдомембранозный кандидоз, или молочница.
- Хроническая форма:
- Хронический атрофический кандидоз;
- Хронический гиперпластический кандидоз.
Данные формы недуга способны к самостоятельному развитию и переходу из одной в другую.

Диета при кандидозе не является основным методом лечения, а только поддерживающим. Однако пациентам все равно стоит ее соблюдать. Это необходимо для повышения эффективности процесса лечения. Все диетические рекомендации направлены на два основных процесса.
Во-первых, это сокращение количества дрожжеподобных грибов. А во-вторых, диета способствует нормализации собственной микрофлоры слизистых оболочек. Диета помогает организму пациента быстрее прийти в норму.
В обязательном порядке во время острой стадии заболевания необходимо включить в рацион питания следующие продукты:
Обязательно включите в свой рацион питания натуральный йогурт с активными культурами и продукты, богатые пробиотиками
Если вы сомневаетесь в наличии живых культур в купленном продукте, то вы с легкостью можете научиться делать йогурт самостоятельно. Для этого просто приобретите закваску в аптеке и следуйте инструкции. Полезные бактерии противодействуют росту дрожжевых грибков.
Список разрешенных продуктов
Кроме продуктов, которые просто обязательно употреблять во время молочницы, есть также и другие разрешенные продукты. Например, во время диеты рекомендуется употреблять белковую нежирную пищу: мясо, рыбу, птицу. Из нежирного мяса можно приготовить вкусное второе блюдо. Рекомендуется либо отваривать мясо, либо запекать, но не жарить. Например, можно приготовить голубцы, фаршированные кабачки, мясные запеканки с овощами.
Помимо капусты можно также употреблять овощи, в которых не содержится крахмал: баклажан, брокколи, брюссельская капуста, пекинская капуста, огурцы, шпинат, щавель, сельдерей, помидоры, ботва свеклы. Эти овощи можно варить, тушить, но обязательно везде надо добавлять чеснок и лук. Не запрещаются также умеренно крахмалистые вещества: репа, морковь, цуккини.

В салаты лучше добавлять ячмень, просо, пшеницу. Эти пророщенные злаки являются сильными иммуностимуляторами.
Овощи и зелень
овощи пряные; 2,8; 0,5; 5,3; 36 овощи бобовые;9,1;1,6; 27,0;168 капуста;1,8;0,1;4,7;27 капуста брюссельская;4,8;0,0;8,0;43 капуста квашеная;1,8;0,1;4,4;19 лук зеленый;1,3;0,0;4,6;19 лук репчатый;1,4;0,0;10,4;41 свекольная ботва;2,1;0,5;5,5;17 сельдерей;0,9;0,1;2,1;12 чеснок;6,5;0,5;29,9;143 шпинат;2,9;0,3;2,0;22 щавель;1,5;0,3;2,9;19
Фрукты и ягоды
Крупы и каши
гречневая крупа (ядрица);12,6;3,3;62,1;313 овсяная крупа;12,3;6,1;59,5;342 рис бурый;7,4;1,8;72,9;337 рис коричневый;6,3;4,4;65,1;331
Сырье и приправы
Мясные продукты
говядина;18,9;19,4;0,0;187 телятина;19,7;1,2;0,0;90 кролик;21,0;8,0;0,0;156 курица;16,0;14,0;0,0;190 индейка;19,2;0,7;0,0;84
Молочные продукты
Масла и жиры
масло сливочное крестьянское несоленое;1,0;72,5;1,4;662 масло кукурузное;0,0;99,9;0,0;899 масло оливковое;0,0;99,8;0,0;898 масло подсолнечное;0,0;99,9;0,0;899
Напитки
вода минеральная;0,0;0,0;0,0;- морс брусничный;0,1;0,0;10,7;41 морковный сок;1,1;0,1;6,4;28 томатный сок;1,1;0,2;3,8;21 тыквенный сок;0,0;0,0;9,0;38
Нежелательные продукты при кандидозе
Картофель содержит много крахмала, поэтому продукт лучше всего исключить. Но если вам все-таки очень хочется сделать пюре или просто отварить картошку, то заранее вымочите овощ для удаления крахмала. Однако злоупотреблять им во время диеты не стоит!
Употреблять свеклу, морковь и тыкву лучше в сыром виде, например, как добавку в салат или другое блюдо. Не стоит варить эти овощи потому, что при термической обработке в них увеличивается содержание сахара. А этого лучше избегать при молочнице.
На гарнир можно использовать крупы, но увлекаться ими не стоит, так как это источник углеводов, которые противопоказаны при молочнице.
Запрещено при молочнице
Для облегчения симптомов кандидоза и скорейшего выздоровления необходимо вовсе исключить из рациона простые углеводы, фруктозу, галактозу, сорбит, мальтозу, глюкозу, сахарозу, моносахариды. Конечно, все мы люди и иногда нам тяжело отказаться от любимого блюда. Но все же это стоит сделать, а если не исключить из рациона, то хотя бы сократить употребление запрещенных продуктов до минимума.
Например, не стоит употреблять фруктовые соки из магазинов и сладкие фрукты, которые содержат сахара.
Пациенту необходимо исключить из рациона все, что содержит продукты брожения или может вызывать брожение и содержать живые дрожжи и живые грибы. Такими продуктами являются виноград и другие сладкие фрукты, сыры с плесенью, квас, пиво, вина, хлебобулочные изделия, молоко и так далее.
Следует исключить все продукты, которые могут раздражать желудок и кишечник. К ним относятся соусы (майонез, кетчуп), острые приправы, хрен, горчица, уксус, копченые, соленые и маринованные блюда.
Мясо, как мы уже писали ранее, допускается только нежирное. Поэтому лучше исключить из рациона питания свинину, мясо утки, гуся, копчености, консервы.
Полностью исключите продукты с искусственными красителями и консервантами. На время забудьте о крепком кофе, сладкой газировке и, конечно, об алкоголе.
Что такое вагинальный кандидоз (молочница)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Соснина А. С., гинеколога со стажем в 15 лет.
Над статьей доктора Соснина А. С. работали литературный редактор Вера Васина , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Вагинальный кандидоз (кандидозный вагинит) — поражение слизистой оболочки влагалища дрожжеподобными грибами рода Candida. В быту эту болезнь называют молочницей .
Краткое содержание статьи — в видео:
Candida — это условно-патогенные микроорганизмы, факультативные анаэробы (организмы, способные жить как в присутствии кислорода, так и без него). Они обладают тропизмом — направлением роста на клетки богатые гликогеном, в частности клетки слизистой оболочки влагалища. Самый распространённый вид возбудителя, который встречается в 70—90 % случаев, — Candida albicans.
В последние годы растёт заболеваемость кандидозом, вызванным другими представителями рода Candida. Наиболее часто выявляются:
- С. glabrata (15 %);
- C. dubliniensis (6 %);
- C. tropicalis (3—5 %);
- C. parapsilosis (3 %);
- C. krucei (1—3 %).
Распространение новых видов микроорганизмов связано в первую очередь с бесконтрольным самолечением пациенток, приводящем к возрастающей устойчивости грибов к препаратам [3] [4] .
Частота кандидозного вагинита среди инфекционных заболеваний влагалища и вульвы составляет 30—45 %. Патология занимает второе место среди всех инфекционных заболеваний влагалища и является крайне распространённым поводом для обращения женщин за медицинской помощью. По данным J. S. Bingham (1999):
- к 25 годам около 50 % женщин репродуктивного возраста сталкивались с хотя бы одним диагностированным врачом эпизодом вагинального кандидоза;
- к началу периода менопаузы — около 75 % [17] .
Кандидозный вагинит редко наблюдается в постменопаузе, за исключением тех пациенток, которые получают гормональную заместительную терапию.
Предрасполагающими факторами заболевания являются:
- Механические — ношение синтетического белья, первый половой контакт, травматическое повреждение тканей влагалища, длительное применение внутриматочной спирали.
- Физиологические — беременность, менструация.
- Эндокринные — гипотиреоз, сахарный диабет.
- Иммунодефицитные состояния.
- Ятрогенные (приём антибиотиков, кортикостероидов, иммуносупрессоров, лучевая терапия, химиотерапия, онкологические заболевания, оральные контрацептивы).
- Прочие (авитаминоз, аллергические заболевания, хронические патологии гениталий и желудочно-кишечного тракта).
Заболевание, как правило, не передаётся половым путём, но установлено, что оно связано с характером половых контактов: анально-вагинальным и орогенитальным. Также не исключается вероятность развития кандидозного баланопостита у половых партнёров пациенток с вагинальным кандидозом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы вагинального кандидоза
Основные симптомы при вагинальном кандидозе:
- жжение и зуд в области влагалища и вульвы;
- творожистые выделения из влагалища;
- расстройства мочеиспускания;
- боль при половом акте.
Зуд может усиливаться после водных процедур, полового акта, ночью во время сна и в период менструации [1] .
В целом симптомы вагинального кандидоза нарастают перед менструацией. При беременности проявление болезни также усугубляется, это связано со снижением иммунитета у беременных женщин.
Объективные признаки вагинального кандидоза:
- отёк и гипермия слизистой оболочки влагалища и наружных половых органов;
- белые или зеленовато-белые наложения на стенках влагалища;
- покраснение слизистой влагалища.
При осложнённом кандидозе на коже наружных половых органов появляются везикулы — пузырьки, возвышающиеся над уровнем кожи или слизистой и заполненные прозрачным или мутным содержимым, которые могут вскрываться и образовывать эрозии. При вагинальном кандидозе также могут наблюдаться трещины слизистой вульвы, задней спайки и перианальной области [2] .
Патогенез вагинального кандидоза
Грибы рода Candida относятся к условно-патогенной микрофлоре, которая присутствует как в окружающей среде, так и на поверхности кожных покровов и слизистых оболочках здорового человека (в полости рта, кишечнике, влагалище). При снижении защитных сил организма возможно повышение адгезивных свойств (способности прилипать) грибов с прикреплением их к клеткам эпителия влагалища, колонизацией слизистой оболочки и развитием воспалительной реакции [7] .
Вагинальный кандидоз зачастую затрагивает только поверхностные слои эпителия влагалища без проникновения возбудителя в более глубокие слои слизистой оболочки. Однако в редких случаях эпителиальный барьер преодолевается и происходит инвазия в подлежащую ткань с последующей гематогенной диссеминацией (распространением возбудителя инфекции из первичного очага заболевания по всему органу или организму посредством кровотока) [8] [9] .
Основные этапы патогенеза:
- Адгезия (прилипание) грибов на слизистой и колонизация.
- Инвазия (проникновение) в эпителий.
- Преодоление эпителиального барьера.
- Проникновение в соединительную ткань.
- Преодоление защитных механизмов ткани.
- Попадание в сосуды.
- Гематогенная диссеминация.
При вагинальном кандидозе воспаление происходит в верхних слоях эпителия влагалища. Причина состоит в том, что поддерживается динамическое равновесие между грибом, который не может проникнуть в более глубокие слои, и организмом, который сдерживает его распространение. Соответственно инфекция может долго развиваться в одном месте, проявляясь творожистыми выделениями из влагалища. Обострение заболевания происходит при сдвиге равновесия между развитием грибов и защитными силами организма.
Классификация и стадии развития вагинального кандидоза
Согласно национальным клиническим рекомендациям [18] , выделяют две формы вагинального кандидоза:
- острую — до трёх обострений в год;
- хроническую (рецидивирующую) — не менее четырёх обострений в год.
По классификации, предложенной D.A. Eschenbach, вагинальный кандидоз подразделяют на два типа:
У женщин различают три формы заболевания:
- вагинит (воспаление влагалища); (воспаление влагалища и вульвы); (воспаление шейки матки).
У мужчин выделяют:
- баланит (воспаление головки полового члена);
- баланопостит (воспаление крайней плоти и головки полового члена); (воспаление мочеиспускательного канала).
Для острой формы вагинального кандидоза характерны выраженные симптомы: обильные выделения из влагалища, жжение и зуд во влагалище и наружных половых органах. На фоне таких симптомов нередко снижается трудоспособность пациентки и развиваются неврозы. Острая форма вагинального кандидоза встречается наиболее часто и формируется в результате увеличения количества грибов рода Candida во влагалище на фоне снижения иммунитета пациентки.
Рецидивирующий вагинальный кандидоз — встречается у 10—15 % женщин репродуктивного возраста и проявляется четырьмя и более обострениями за год [11] .
Неосложнённая форма заболевания предполагает впервые выявленный или возникающий менее четырёх раз в год вагинальный кандидоз с умеренными проявлениями вагинита у пациенток без сопутствующих факторов риска (сахарный диабет, приём глюкокортикоидов, цитостатиков и др.).
При осложнённом вагинальном кандидозе наблюдаются яркие объективные симптомы: покраснение, отёк, образование язв, трещин слизистых оболочек и кожи перианальной области. Также характерны рецидивы четыре и более раз в год. Заболевание часто возникает на фоне сахарного диабета, ВИЧ-инфекции, терапии глюкокортикоидами и цитостатиками. Возбудителем заболевания в данном случае являются как C. albicans, так и другие грибы рода Candida.
Осложнения вагинального кандидоза
К осложнениям вагинального кандидоза у женщин относятся:
- стеноз влагалища;
- воспалительные патологии органов малого таза — сальпингит, оофорит и другие;
- заболевания мочевыделительной системы — цистит, уретрит[2] .
Стеноз влагалища развивается при воспалении стенок влагалища. При этом просвет влагалища сужается, а стенки влагалища становятся плохо растяжимы. Пациентки испытывают боль при половом акте.
Сальпингит — инфекционно-воспалительное заболевание фаллопиевой (маточной) трубы. Возникает при переходе инфекции восходящим путем из влагалища, не исключен также и гематогенный путь передачи. Сальпингит чаще всего протекает в сочетании с оофоритом — воспалением яичника. Поражение может быть как односторонним, так и двусторонним. Пациентки испытывают боль в области придатков, внизу живота слева или справа, повышается температура тела, возникает общее недомогание, слабость, а иногда и тошнота со рвотой. При несвоевременном лечении данного осложнения высок риск бесплодия, наступления внематочной беременности, возникновения спаечного процесса, приводящего к оперативному вмешательству, инфицированию органов брюшины и малого таза. Сальпингит особенно опасен в случаях, когда с кандидозом сочетаются другие инфекции [1] .
Уретрит — воспаление слизистой мочеиспускательного канала. Проявляется болезненным мочеиспусканием, чувством жжения в области уретры, выделением с мочой крови или гноя, дискомфортом при соприкосновении с бельём, слипанием краёв уретры, покраснением области вокруг мочеиспускательного канала.
Цистит — воспаление мочевого пузыря. Патология возникает при попадании возбудителя восходящим путём через уретру в мочевой пузырь. Симптомы цистита схожи с симптомами уретрита, однако есть некоторые отличия: частые позывы к мочеиспусканию при небольшом количестве мочи, чувство неполного опорожнения мочевого пузыря, боль, резь в конце мочеиспускания, помутнение мочи, повышение температуры тела, боли внизу живота.
На фоне вагинального кандидоза возрастает частота осложнений при беременности, а также увеличивается риск инфицирования плода.
Кандидоз плода может вызвать его внутриутробную гибель или приводить к преждевременным родам. После родов у женщин возможно развитие кандидозного эндометрита — воспалительного процесса в тканях, выстилающих внутреннюю полость матки.
Диагностика вагинального кандидоза
Диагностика вагинального кандидоза основывается на характерных жалобах пациентки, данных анамнеза, клинических проявлениях, выявленных при гинекологическом осмотре. В зеркалах видна гиперемия, отёк слизистой, белые налёты на стенках влагалища.
Независимо от этих признаков, подтверждение диагноза должно основываться на лабораторных данных:
- Микроскопия мазков вагинального отделяемого — позволяет выявить споры и мицелий гриба.
- Культуральный метод — посев влагалищного содержимого на искусственные питательные среды. Метод определяет количество, видовую принадлежность, чувствительность к противогрибковым препаратам, а также характер и степень заселения другими микроорганизмами. Культуральный метод дополняет микроскопию.
- Серологическая диагностика (РСК). Определяет антитела против антигенов грибов рода Candida. Такая диагностика имеет значение при генерализации процесса.
- Молекулярно-биологические методы. Направлены на обнаружение специфических фрагментов ДНК Candida spp. Применяют метод полимеразной цепной реакции (ПЦР).
- Иммунофлюоресцентная диагностика (Candida Sure Test) проводится в случае рецидивирующего течения вагинального кандидоза [15] .
К дополнительным методам диагностики относятся: изучение микробиоценоза кишечника, обследование на инфекции, передаваемые половым путём, внутривенный тест на толерантность к глюкозе [16] .
Дифференциальную диагностику проводят со следующими заболеваниями:
- генитальным герпесом; ;
- аэробным вагинитом;
- кожными заболеваниями (экземой, красным плоским лишаём, склеродермией, болезнью Бехчета и др.).
Лечение вагинального кандидоза
Показаниями к назначению терапии вагинального кандидоза являются жалобы пациентки, клинические проявления и лабораторное подтверждение наличия грибов рода Candida. Лечение не требуется при обнаружении грибов без каких-либо клинических проявлений (кандидозоносительство). Это правило обусловлено тем, что грибы рода Candida могут содержаться в небольшом количестве во влагалище и являются частью нормальной микрофлоры, если их количество не превышает пороговое значение 10 4 .
Механизм действия противогрибковых препаратов — нарушение синтеза эргостерола (вещества в составе клеточных мембран грибов), что приводит к образованию дефектов в мембране микроорганизма. В зависимости от дозы антимикотики проявляют фунгистатическое (замедление роста) или фунгицидное (полное уничтожение) действие [15] .
Существуют различные группы препаратов для лечения вагинального кандидоза:
- антибиотики (пимафуцин, амфотерицин В, нистатин, леворин);
- имидазолы (клотримазол, сертаконазол, кетоконазол, гино-певарил, миконазол);
- триазолы (итраконазол, флуконазол);
- комбинированные препараты ("Тержинан", "Полижинакс", "Пимафукорт", "Клион Д", "Макмирор комплекс");
- препараты разных групп (флуцитозин, гризеофульвин, дафнеджин, нитрофунгин, йодат поливинилпирролидон).
Лечение подбирается гинекологом индивидуально для каждой пациентки, учитывая клиническую картину, форму заболевания и степень выраженности симптомов. Но важно отметить, что при лечении молочницы при беременности флуконазол противопоказан, так как он может негативно повлиять на развитие плода [19] [20] .
При лечении острых форм вагинального кандидоза назначают местное лечение. Препарат не всасывается в системный кровоток, а действует в области влагалища и слизистой. Примеры схем лечения:
-
150 мг в виде вагинальных свечей один раз в сутки в течение трёх дней; один аппликатор крема на ночь вагинально в течение трёх дней; одна свеча на ночь один раз в сутки в течение восьми дней; одна таблетка на ночь в течение 10 дней.
При хроническом кандидозе наряду с местным лечением применяют системные антимикотики:
-
150 мг один раз внутрь; 200 мг внутрь два раза с интервалом 12 часов в течение одного дня или 200 мг в сутки в течение трёх дней.
При рецидивирующей форме заболевания (более четырёх эпизодов в год) применяют схему:
-
150 мг внутрь три раза с интервалом 72 часа в 1,4 и 7 день лечения.
Для купирования рецидивов препарат применяют в дозировке 150 мг один раз в неделю в течение шести месяцев.
В последние годы всё больше исследуется способность C. albicans формировать биоплёнки — вещества на поверхности колонии микроорганизмов, которые служат барьером для проникновения лекарственных средств и обеспечивают выживание. Основным полисахаридом, определяющим развитие резистентности к антибиотикам, является глюкан. Его рассматривают как одну из причин формирования резистентности к антимикотическим препаратам. Этим объясняется отсутствие эффекта при лечении у некоторых больных. Таким пациенткам можно порекомендовать препарат фентиконазол 600 мг в сутки с интервалом в три дня. Лекарство отличается от других способностью преодолевать биоплёнки, тем самым повышая эффективность лечения при резистентности к другим препаратам.
Прогноз. Профилактика
При своевременном обращении пациентки к врачу, лабораторном обследовании и отсутствии самолечения прогноз благоприятный. Самолечение опасно из-за риска рецидива заболевания, его хронизации и возникновения резистентности к препарату, неверно выбранному пациенткой или при неадекватной дозе.
Чтобы повысить эффективность терапии пациентки должны следовать схеме лечения, индивидуально назначенной гинекологом. Во время лечения и диспансерного наблюдения необходимо соблюдать половой покой или применять барьерные методы контрацепции. Повторно обратиться к врачу для контроля анализов следует через 7-10 дней [12] .
Мы перезвоним – для Вас звонок бесплатный! Напишите свои имя и номер телефона, чтобы мы могли связаться с Вами.
Будем рады помочь Вам!
Кандидоз полости рта — это воспалительное заболевание, которое развивается на фоне поражения слизистых оболочек грибами рода Candida. Обычно это связано с ухудшением местного и общего иммунитета. По данным исследований носителями этого грибка является до 90% взрослого населения, но при этом болезнь чаще всего не развивается, поскольку в обычных условиях возбудитель не действует агрессивно.
Причины кандидоза
Молочница во рту у взрослого человека — это поражение слизистой, которое может свидетельствовать о серьезных проблемах со здоровьем. Для размножения грибка необходимы особые условия. Чаще всего болезнь встречается у пациентов, пренебрегающих гигиеной полости рта. Наличие кариеса, воспалительных заболеваний десен повышает шансы на развитие грибкового воспаления. Это объясняется тем, что большое количество патогенных микроорганизмов истощает защитные механизмы.
Второй группой причин является ослабление иммунитета в связи с рядом заболеваний и состояний:
ВИЧ, сахарный диабет;
дистрофия, дефицит витаминов, минералов;
перенесенные операции, тяжелые инфекции и пр.
Существуют и специфические причины развития молочницы. Она может появиться после длительной и мощной антибактериальной терапии. Применение антибиотиков приводит к уничтожению полезной флоры и нарушению баланса. Это становится причиной активного размножения Candida.
Оральный кандидоз развивается и на фоне приема кортикостероидов в ингаляциях. Обычно поражение имеет вид эритемы и появляется на участках, где лекарство контактировало со слизистой: на небе, языке.
Особенности диеты влияют на вероятность развития кандидоза. Так, преобладание углеводов предрасполагает к активности грибка. Рост Candida и ее прикрепление к слизистой усиливаются в присутствии сахаров.
Вредные привычки повышают шансы на развитие лейкоплакии, плоского лишая и других заболеваний. В особенности речь идет о курении. Кандидоз часто развивается у пациентов с пирсингом языка.
Наличие съемных протезов также является фактором риска, если пациент не соблюдает правила гигиены. При отсутствии качественного очищения протез покрывается биопленкой, в составе которой много грибов. Дезинфекция является основной мерой профилактики болезни и частью комплексного лечения при прогрессирующем кандидозе ротовой полости. Если пациент не снимает конструкцию на ночь, это также повышает вероятность развития болезни. Слизистая оболочка долгое время остается без доступа кислорода, не омывается слюной — эти условия подходят для развития грибов и анаэробных микроорганизмов. Протез может травмировать слизистые, если не подходит по размеру. Микротравмы ослабляют местные защиты и способствуют началу развития грибковой инфекции. Травмы также могут быть связаны с острыми сколами зубов и пломб, химическими и термическими ожогами.
Сухость полости рта в связи с уменьшением слюноотделения, изменением вязкости слюны, ее состава — одна из причин кандидоза. Это может быть обусловлено другими заболеваниями, поэтому важно выяснить причины сухости, чтобы эффективно бороться с последствиями.
Кандидоз во рту у ребенка встречается чаще. Несформированность иммунной системы, заселение полости рта Candida из вагинального канала матери во время естественных родов приводят к тому, что развивается заболевание в раннем младенческом возрасте. Однако и дети старшего возраста могут страдать недугом, что связано с ослаблением иммунных сил.
Виды орального кандидоза и симптомы
Проявления орального кандидоза могут отличаться у разных пациентов. Это связано со степенью поражения слизистых, а также конкретным видом болезни. Выделяют четыре формы:
Несмотря на то что схема лечения для всех форм практически одинаковая, симптомы могут существенно отличаться. Рассмотрим их подробнее.
Острый псевдомембранозный кандидоз
Эта форма кандидоза слизистой рта может протекать бессимптомно. Отмечается незначительный дискомфорт из-за белой пленки или небольших бляшек, возвышающихся над слизистой. При легком течении появляется одна или несколько бляшек, они легко снимаются соскабливанием, а участок слизистой под ними имеет ярко-красный цвет. При тяжелом течении появляются крупные бляшки в большом количестве. Они могут сливаться, образуя крупные площади поражения. Иногда симптомы охватывают всю слизистую оболочку. При утолщении бляшек их удаление становится проблематичным. Тяжелое течение больше характерно для грудных детей, а также у взрослых пациентов после антибактериальной терапии, кортикостероидов, иммунодепрессантов.
Острый и хронический атрофический кандидоз
Острый атрофический кандидоз сопровождается сильным жжением. Белого налета может не быть, а слизистая оболочка становится ярко-красной. Многие пациенты отмечают металлический, кислый, соленый или горький привкус во рту. Характерным проявлением болезни является сухость в полости рта. Такая форма болезни чаще сопряжена с медикаментозной терапией.
При хроническом атрофическом кандидозе краснота и жжение менее выражены. Обычно болезнь развивается на фоне установки и ношения протезов.
Хронический гиперпластический кандидоз
Эта форма заболевания характерна для взрослых. Молочница ротовой полости может распространяться на слизистые щек, уголки рта и губы, спинку языка, мягкое небо. Одним из симптомов является появление белых бляшек, склонных к слиянию друг с другом. По мере развития болезни их поверхность становится шероховатой, грубой. Со временем элементы могут желтеть. Образования сливаются со слизистыми и удалить их невозможно.
Методы диагностики
Лечением занимается стоматолог-терапевт. Диагностика начинается с осмотра и подробного опроса: врач выяснит, какие препараты вы принимали в последнее время, есть ли хронические и инфекционные заболевания. В обязательном порядке проводится цитологическое исследование налета, взятого со слизистой. Это важно потому, что скопление негрибковой флоры можно легко спутать с грибковой инфекцией.
Соскоб выполняется в утреннее время, на голодный желудок, чистить зубы перед процедурой не нужно. Накануне важно отказаться от приема пищи, богатой углеводами, чтобы не спровоцировать рост патогенной флоры. Исследования позволяют не только точно определить возбудитель и вид гриба Candida, но и узнать чувствительность грибов к основным противогрибковым лекарствам. По результатам анализов врач определит грибок в полости рта и назначит медикаментозное лечение.
Особенности лечения
Лечение молочницы во рту у взрослых подбирается индивидуально. Выбор системного противогрибкового средства основывается на виде возбудителя, состоянии пациента и индивидуальных особенностей его здоровья. Существуют средства, к которым у инфекции минимальная устойчивость. Врач может назначит препараты на основе нистатина, производных имидазола и др.
Дополнительно обязательно используются местные средства:
растворы для полоскания полости рта;
гели и суспензии для аппликаций на пораженные участки;
местные таблетки и пастилки для рассасывания;
растворы для орошения и аэрозоли;
мази для закладывания в полости рта на ватно-марлевом тампоне и др.
Специалист может назначить аптечные антисептики или слабые солевые растворы для полоскания. Обычно используют растворы на основе йода, хлоргексидина, калия перманганата, генцианвиолета, натрия тетраборат в глицерине. Некоторые таблетки врач может порекомендовать закладывать за щеку.
Условия эффективного лечения
Эффективное лечение молочницы во рту предусматривает устранение основной причины. Очень важно санировать полость рта: вылечить зубы, разрушенные кариесом, удалить нежизнеспособные зубы и корни, которые уже не подлежат восстановлению. Это хронические очаги воспаления, поэтому одновременная санация сократит время лечения. Также следует удалить зубной камень и налет. Особенно это касается случаев кандидозного стоматита, связанных с травмированием десен острыми краями твердых зубных отложений.
Пациенты со съемными протезами должны быть повторно обучены гигиене и дезинфекции ортопедических конструкций. Если время пользования протезом подходит к концу, важно своевременно заменить его. Лечение кандидоза будет бесполезным, если человек будет пользоваться протезом неправильно и снова создавать в полости рта условия для размножения грибов.
Замене подлежат и неподходящие коронки, мостовидные протезы и другие конструкции. Также важно устранить сколы эмали, которые становятся источником травм для десен, слизистых оболочек щек и языка.
Курильщики должны по возможности сократить эпизоды курения или отказаться от вредной привычки. Если болезнь развилась на фоне приема кортикостероидов, важно разъяснить правила лечения: следует полоскать полость рта большим количеством теплой воды после распыления препарата.
При лечении кандидоза полости рта, развившемся на фоне антибактериальной терапии, следует принимать меры по восстановлению нормальной микрофлоры кишечника и полости рта. Может потребоваться консультация другого специалиста узкого профиля или терапевта: потребуется прием пробиотиков и пребиотиков.
Для всех пациентов, которые лечат кандидоз, действует несколько общих рекомендаций:
соблюдение гигиены полости рта;
отказ от пищи, богатой углеводами;
отказ от сладких напитков.
Необходимо исключить из рациона пищу, которая может раздражать слизистую: блюда, приготовленные с уксусом, маринады, острые, перченые продукты, копчености, кислые фрукты и ягоды. Также нельзя есть кондитерские изделия, выпечку на дрожжах, сахар. Лучше отдавать предпочтение теплым блюдам. Соблюдать такой режим питания нужно еще в течение 1,5−2 месяцев после выздоровления.
В ряде случаев целесообразно использовать зубные пасты с оксидазой глюкозы, лизоцимом, лактоферрином. Они способствуют улучшению защитных сил слизистой оболочки полости рта и могут быть частью комплексной профилактики развития воспалений. Выбор зубной пасты нужно согласовать с врачом, он порекомендует оптимальное средство, а также расскажет о том, какая щетка подойдет.
Профилактика кандидоза
Специфическая профилактика кандидоза в ротовой полости проводится только при наличии ВИЧ-инфекции, прохождении пациентом лучевой терапии, иммуносупрессивной или антибактериальной терапии. При отсутствии этих факторов риска врач даст рекомендации для конкретного случая.
Профилактика грибковых заболеваний у пациентов с сахарным диабетом, бронхиальной астмой, хроническими системными недугами предусматривает контроль над основной патологией. Важно регулярно наблюдаться у врача своего профиля, принимать назначаемые средства.
Если возникла необходимость в антибактериальной терапии, нужно придерживаться следующих правил:
принимать антибиотики только по назначению врача;
соблюдать достаточную длительность курса лечения — не отменять самостоятельно назначенные препараты при наступлении облегчения;
при необходимости длительного курса лечения или в случае повторной антибиотикотерапии принимать назначенные противогрибковые средства для профилактики.
При лечении бронхиальной астмы посоветуйтесь с врачом о возможности использования небулайзеров. После ингаляций важно полоскать полость рта, чтобы не допустить негативного воздействия компонентов лекарства на слизистые.
Если кандидоз рта часто рецидивирует, лучше пройти комплексное обследование: стандартную диспансеризацию или использовать конкретные методы диагностики, которые подберет врач. Грибковые инфекции слизистых могут быть проявлением основного заболевания, о котором вы не знаете. Обратитесь к терапевту, чтобы выяснить точные причины и вовремя принять меры.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Молочница у мужчин – заболевание, которое встречается редко, тем не менее, требует усилий для того, чтобы от него избавиться. Молочница существенно ограничивает жизнеспособность мужчины и требует лечения. Опасность состоит и в том, что можно заразить партнершу.
Фактически, изменений, которые необходимо внести в свою привычную систему питания, с тем, чтобы соблюдать диету, снижающую проявления молочницы, удивительно мало. Принципы, которых следует придерживаться для достижения этой цели, просты как для понимания, так и для выполнения.
Для оптимизации питания, нужно вводить все изменения в питание постепенно. Нужно есть как можно больше фруктов и овощей. Стоит начать готовить по новым рецептам. Рекомендуется узнавать состав продуктов, прежде чем включить их в рацион. Также важно подсчитывать, сколько пищи потребляется. Вредно как недоедание, так и переедание. В рационе должно быть достаточно клетчатки. Жирным продуктам лучше найти замену.
Большинство врачей и исследователей сходятся на мнении: если изменения производятся постепенно, то больше шансов, что они прочно войдут в жизнь человека. для того чтобы начать есть более здоровую пищу, нужно постепенно вводить в рацион небольшое количество новых салатов. Нужно добавлять новые продукты в супы, вторые блюда, салаты, и даже в жареные блюда. Вместе с тем, привычные блюда и продукты можно постепенно сокращать по количеству и частоте употребления. В течение нескольких месяцев семья привыкнет в новым блюдам и продуктам. Как только вы привыкнете к такому рациону, нужно постепенно увеличивать количество таких продуктов и частоту их употребления.
Меню диеты на неделю при молочнице у мужчин
Ниже представлено примерное меню на неделю для мужчины, страдающего молочницей. Меню рассчитано на 5 приемов пищи, потому как лучше питаться часто, но небольшими порциями.
- Понедельник
- 1 прием: Запеченное яблоко, булочка со сливочным маслом, грейпфрутовый сок.
- 2 прием: Обезжиренный творог или сыр, гренки, манная каша. Кисель.
- 3 прием: Суп с фрикадельками, черствая булка с зеленым салатом. Чай.
- 4 прием: Нарезанные огурцы и помидоры, котлета паровая, картофельное пюре. Кофе.
- 5 прием: Груша или свежий персик, фруктовый сок.
- 1 прием: Кисло-сладкие овощи со сливками, кефир.
- 2 прием: Щи из свежей капусты
- 3 прием: Рис отварной, рыба тушеная.
- 4 прием: Щербет с черникой, компот.
- 5 прием: Тост из булки с сосиской отварной и плавленым сырком, морс апельсиновый.
- 1 прием: Омлет с ветчиной, мелко нарезанные перец, редис. Какао.
- 2 прием: Греческий салат, тост из черного хлеба, стакан обезжиренного молока.
- 3 прием: Борщ зеленый, хлеб белый. Чай.
- 4 прием: Картофель в кожуре, отварная куриная грудка под белым соусом. Томатный сок.
- 5 прием: Голубцы, кусочек хлеба, холодное молоко с клубникой.
- 1 прием: Каша пшеничная, сок яблочный.
- 2 прием: Отварная рыба с горчицей. Помидор, фаршированный сыром и сметаной. Кусочек хлеба. Томатный сок.
- 3 прием: Суп гречневый. Булочка. Чай.
- 4 прием: Куриная запеканка, цикорий.
- 5 прием: Яблоко, холодный чай с лимоном.
- 1 прием: Салат из моркови с капустой, отварное яйцо. Кофе.
- 2 прием: Овощной суп, тост из черствой булки. Минеральная вода.
- 3 прием: Лапша с печенью, салат из моркови. Сок апельсиновый.
- 4 прием: Кусочек ананаса, печенье, чай.
- 5 прием: Мясной ростбиф на ржаном хлебе, помидор. Чай.
- 1 прием: Каша овсяная с кусочками фруктов, молоко.
- 2 прием: Мандарины, творог, чай.
- 3 прием: Солянка сборная, кусочек хлеба. чай.
- 4 прием: Картофельное пюре, куриные котлеты. Кофе
- 5 прием: Тушеная капуста, хлеб. Чай.
- 1 прием: Кусочек пиццы, чай.
- 2 прием: Салат из свеклы, хлеб, сарделька жареная. Чай.
- 3 прием: Суп из лапши, сэндвич с овощами. Компот.
- 4 прием: Овощной омлет, морковь с кусочками маринованных овощей. Чай.
- 5 прием: Спагетти с цветной капустой, чай.
Что нельзя при молочнице мужчинам?
При молочнице нельзя употреблять в пищу жирные, острые, копченые блюда. Молочные и кисломолочные продукты также не принесут пользы, поскольку они будут выступать в качестве питательной среды для грибка рода Кандида, который выступает возбудителем заболевания. Также нельзя переутомляться, переохлаждаться и злоупотреблять алкоголем. Не рекомендуется жить половой жизнью, поскольку есть риск заражения партнерши (либо нужно лечиться вместе).
Алкоголь при молочнице у мужчин
Алкоголь можно употреблять в умеренных количествах. Злоупотреблять ни в коем случае нельзя. Не рекомендуется пить вино, пиво и другие слабоалкогольные продукты, и напитки, образующиеся в результате брожения. Это связано с тем, что продукты, образующиеся в этих продуктах, выступают в качестве питательной среды, способствующей развитию и дальнейшему размножению микроорганизмов. Кроме того, эти вещества запускают процессы брожения в организме, что также способствует активации патогенной микрофлоры, которая является возбудителем молочницы.
Рекомендуется употреблять крепкие напитки, такие, как коньяк, водка, настойки (особенно на растительных экстрактах). Положительно сказывается на лечении абсент, спирт. Это связано с тем, что спиртовые напитки (при крепости свыше 40 градусов) обладают антибактериальными средствами, убивая патогенные микроорганизмы и нормализуя нормальную микрофлору.
Алкоголь следует исключать только при приеме антибиотиков или лечении противогрибковыми средствами, поскольку алкоголь в сочетании с этими лекарствами вызывает интоксикацию организма.
![trusted-source]()
[1], [2], [3]
Читайте также:


