Что показывает бронхоскопия при туберкулезе легкого
Обновлено: 24.04.2024
Как проявляется неосложненный локальный туберкулез бронхов? С какими заболеваниями следует дифференцировать туберкулез бронхов? Какими методами диагностики можно выявить неосложненный туберкулез бронхов?
Как проявляется неосложненный локальный туберкулез бронхов?
С какими заболеваниями следует дифференцировать туберкулез бронхов?
Какими методами диагностики можно выявить неосложненный туберкулез бронхов?
На примере туберкулеза бронхов можно наглядно представить, к каким последствиям может привести неполное и одностороннее представление о патогенезе патологического процесса в легких при туберкулезе. В самом деле, туберкулез бронхов большинство фтизиатров до сих пор относят к осложнениям туберкулеза внутригрудных лимфатических узлов или легких [11, 12].
Между тем бронхиальное дерево, широко сообщаясь с внешней средой и участвуя наряду с другими органами внешней экскреции в элиминации из организма чужеродных частиц, подвергается большому риску бактериального заражения как извне — аэрогенным путем, так и изнутри — лимфогематогенным. При этом мигрирующая в макроорганизме инфекция может быть в латентном состоянии и не проявляться локальными изменениями. На факт аэрогенного заражения стенки мелких бронхов туберкулезом с последующим развитием легочных очагов первичного аффекта, а также очагового и инфильтративного туберкулеза легких еще в 1904 году обратил внимание А. И. Абрикосов [1]. В 1955 году П. Гали с сотрудниками установили, что частой причиной формирования туберкулемы легкого становится казеозный панбронхит мелкого хрящевого бронха [13]. Позже А. Хузли [17] и М. В. Шестерина [12] убедительно доказали лимфогематогенный путь возникновения туберкулеза стенки более крупных ветвлений бронхиального дерева. В дальнейшем появилось немало исследований, касающихся различных клинико-морфологических вариантов туберкулеза бронхов, которые были не осложнением туберкулеза легких или внутригрудных лимфатических узлов, а ведущей и нередко единственной локализацией туберкулеза органов дыхания [5, 6, 7, 8, 14, 15, 18, 19, 20].
Между тем из-за господствующего представления о том, что туберкулез бронхов является осложнением других форм туберкулеза органов дыхания, локальные его проявления, как правило, своевременно не диагностируются, а осложненные формы заболевания часто принимаются за неспецифическую легочную патологию или трактуются как другие формы туберкулеза органов дыхания.
В то же время туберкулез бронхов как ведущая локализация инфекционного процесса встречается во фтизиатрической практике нередко. Так, среди вновь поступивших за последние два года в терапевтические отделения клиники фтизиопульмонологии ЦКБ МПС 829 больных с различными формами туберкулеза органов дыхания у 130, то есть в 15,8% случаев, туберкулез бронхов был признан основным проявлением туберкулеза органов дыхания.
Осложненные формы туберкулеза бронхов, по нашим данным, почти в 3/4 случаев протекали с поражением субсегментарных и сегментарных бронхов.
Бронхография выявляла у этих больных ампутацию и деформацию бронхов в зоне патологии, а также наличие небольших мешотчатых и цилиндрических бронхоэктазий, причем у части из них туберкулез возникал на фоне дезонтогении воздухоносных путей в виде локальной бронхомегалии, а также врожденных бронхоэктазов различной протяженности [5].
Еще реже, всего у 12,5% наших больных, туберкулез субсегментарных бронхов, протекавший с продуктивной воспалительной реакцией, имел более ограниченную протяженность и характеризовался формированием ретенционных бронхиальных кист легкого. Механизм их образования, патоморфология процесса, рентгеносемиотика, а также вопросы дифференциальной диагностики с туберкуломой легкого и другой патологией были подробно изучены еще в 50-60-х годах в работах как отечественных, так и зарубежных авторов и представлены в многочисленных публикациях, в том числе и в современных руководствах по рентгенодиагностике легочных болезней [2, 3, 4, 7, 10, 13, 18]. Врачи фтизиатры и рентгенологи противотуберкулезных учреждений знакомы с этой патологией и все больные с ретенционными бронхиальными кистами туберкулезной этиологии направлялись в клинику либо с уже установленным диагнозом, либо для дифференциации с туберкуломой легкого, а также периферическим раком легкого и проведения хирургической операции.
И наконец, в 12,5% случаев туберкулез субсегментарных бронхов на нашем материале характеризовался двусторонним поражением многих ветвлений. Все больные этой группы поступили в клинику с симптомами интоксикации, кашлем с выделением слизисто-гнойной мокроты, в которой, как правило, методом бактериоскопии удавалось обнаружить микобактерии туберкулеза.
При аускультации легких только у некоторых больных прослушивались непостоянные рассеянные сухие хрипы.
При рентгенотомографии в отличие от гематогенно-диссеминированного туберкулеза легких двусторонний туберкулез субсегментарных бронхов характеризовался асимметричностью легочного поражения с большим участием нижних отделов легких и резким полиморфизмом изменений. Здесь наряду с очаговыми тенями средних и крупных размеров присутствовали и уплотненные стенки бронхов, и перибронхиальная их инфильтрация при полном отсутствии деструктивных изменений (рис. 9).
Эндоскопия во всех случаях выявляла локальное специфическое поражение слизистой субсегментарных и (или) сегментарных бронхов, причем процесс чаще был односторонним и не всегда соответствовал той стороне, где рентгенограмма выявляла более выраженные изменения в легких.
В 26,3% случаев туберкулез бронхов как ведущая локализация инфекционного процесса в легких протекал с поражением стенки главного, промежуточного или долевого бронха. Как правило, туберкулез крупных бронхов выявлялся в осложненной фазе его течения — либо с воспалительно-ателектатическим процессом в легком, либо с формированием пневмоцирроза. При этом нередко воспалительно-ателектатический процесс врачами диспансеров принимается за параконкрозную пневмонию или инфильтративный туберкулез, а возникший пневмоцирроз — за их осложнение. Подтвердить туберкулезную, а не опухолевую природу процесса позволяло обнаружение МБТ в мокроте, а также данные эндоскопии и биопсии.
Исключить аденогенное происхождение туберкулеза крупных бронхов у наших больных помогало отсутствие клинико-рентгенологических признаков туморозного или инфильтративного бронхоаденита бронхопульмональной группы лимфатических узлов. Как было доказано на примере прооперированных больных, в 26 случаях при осложненном течении туберкулеза крупных бронхов, несмотря на наличие гиперплазии внутригрудных лимфатических узлов, подтвержденной рентгено-томографическим исследованием, включая компьютерную томографию, гистологическое и бактериологическое исследование лимфоидной ткани выявило наличие туберкулезных бугорков (местами со слиянием) лишь у четырех больных. Причем специфические изменения были столь незначительными, что вряд ли могли явиться источником тяжелого поражения бронхиального дерева, а скорее представляли собой очаги-отсевы. У шести больных с гиперплазией лимфатических узлов гистологически выявлялись кальцинаты без признаков реактивации туберкулеза.
Последнее давало основание предположить, что туберкулезу крупных бронхов в большинстве случаев предшествовал не распознанный своевременно специфический процесс слизистой сегментарных и субсегментарных бронхов.
Отличить воспалительно-ателектатические изменения в легком от инфильтративного туберкулеза помогала рентгенологическая картина в виде объемного уменьшения легкого или его доли, однородный характер затемнения и отсутствие распада, от рака — данные бронхоскопии, свидетельствовавшие о тяжелом специфическом поражении бронхиальной стенки со стенозом просвета бронха, причем у многих с признаками как свежих, так и старых изменений в ней. Но в отдельных случаях только операционная биопсия позволила дифференцировать туберкулез от рака бронха (рис. 10, 11).
Литература
Фтизиатрия:
Популярные разделы сайта:
Бронхоскопия в диагностике туберкулеза - эффективность
Бронхоскопия — метод эндоскопической диагностики, позволяющий осмотреть внутреннюю поверхность трахеи и бронхов, записать ее изображение на видеопленку, изучить сосудистый рисунок, рельеф слизистой оболочки, конфигурацию устьев и шпор бронхов. При ее проведении могут выполняться биопсия и лечебные процедуры.
В практическую медицину она внедрена Г. Киллианом (G. Killian) в 1897 г. В 1968 г. появился первый гибкий эндоскопический прибор на основе волоконной оптики — фибробронхоскоп.
В настоящее время используются два вида бронхоскопии — ригидная бронхоскопия, проводимая с помощью пустотелых металлических трубок, присоединяемых к телескопу, и фибробронхоскопия, которая проводится прибором с оптической системой и гибким управляемым тубусом, где имеется светопроводник и канал для выполнения лечебно-диагностических манипуляций.
Ригидная бронхоскопия проводится с использованием дыхательного бронхоскопа Фриделя, имеющего устройство для искусственной вентиляции легких. Ригидную бронхоскопию проводят под наркозом с применением мышечных релаксантов. Показаниями для выполнения ригидной бронхоскопии являются:
— центральные опухоли бронхов;
— интенсивное легочное кровотечение;
— инородные тела трахеи и бронхов;
— стенозы трахеи;
— массивная обтурация (бронхиальный секрет, кровь, аспирация содержимого желудка, утопление).
Противопоказаниями для проведения ригидной бронхоскопии являются повреждения и анкилозы нижней челюсти, повреждения позвоночника, заболевания полости рта, а также наличие общих противопоказаний для наркоза.
Фибробронхоскопия менее травматична, чем ригидная бронхоскопия. Ее проводят под местной анестезией 2 % раствором лидокаина. Этот метод может применяться и в амбулаторных условиях. В зоне видимости при фибробронхоскопии оказываются субсегментарные бронхи и большинство бронхов 5-го порядка. Аппарат для ее проведения имеет биопсийные шеточки и щипцы, которые вводятся через инструментальный канал.
В настоящее время применяются видеооптические системы, выводящие изображение на видеомонитор. Это дает возможность снять весь процесс исследования и записать изображение.
Фибробронхоскопия проводится натощак в положении лежа на спине. При этом применяется трансназальный путь, реже — трансоральный. В начале исследования проводится анестезия, а затем — введение прибора и осмотр трахеобронхиального дерева.
В первую очередь осматривают бронхи здорового легкого, а затем — бронхи на стороне патологического процесса при его односторонней локализации. При двусторонней локализации процесса вначале осматривают бронхи правого легкого. В процессе бронхоскопического исследования оцениваются диаметр просвета бронха, тонус и подвижность бронхиальной стенки, бронхиальное содержание и состояние слизистой оболочки бронхов.
Показания для фибробронхоскопии:
— подозрение на новообразование трахеи и бронхов;
— кровохарканье и легочное кровотечение;
— деструктивная и/или аспирационная пневмония, абсцесс легкого;
— диссеминированные процессы в легких, нуждающиеся в морфологической верификации путем проведения трансбронхиальной биопсии легких;
— подозрение на инородное тело трахеи и бронхов;
— стеноз трахеи;
— подозрение на врожденные аномалии развития бронхов;
— ожоги нижних дыхательных путей;
— пневмонии с затяжным течением;
— хронические заболевания бронхов и легких в фазе обострения;
— немотивированный кашель, продолжающийся более 1 мес.
К абсолютным противопоказаниям для проведения фибробронхоскопии относятся: профузное легочное кровотечение, тяжелый астматический статус, большое инородное тело, тяжелая дыхательная недостаточность, аневризма аорты, гипертоническая болезнь 2 А 3-й стадии, нарушения мозгового кровообращения.
Относительными противопоказаниями для ее проведения являются бронхиальная астма, ишемическая болезнь сердца, эпилепсия, нарушение свертываемости крови.
Осложнения при фибробронхоскопии бывают редко. Среди них наблюдаются пневмоторакс, кровотечение, нарушения сердечного ритма, постбронхоскопическая лихорадка, пневмония, бронхоспазм и ларингоспазм.
Бронхоскопия при опухоли
Методы биопсии посредством бронхоскопии
Целью биопсии при бронхоскопии является морфологическая верификация патологического процесса.
Различают следующие виды биопсии:
— прямая биопсия слизистой — биопсия щипцами, пункционная биопсия и браш-биопсия;
— прицельная биопсия периферических образований легких под рентгенологическим контролем;
— чрезбронхиальная биопсия легкого (ЧББЛ).
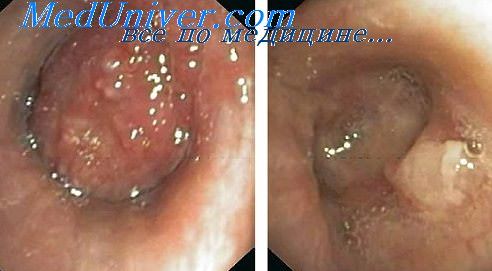
Цитологическое и гистологическое исследования полученного при биопсии материала нередко являются решающими в диагностике. Нормальное трахео-бронхиальное дерево при эндоскопическом исследовании имеет четко выраженный хрящевой рисунок, розовую окраску слизистой и округлую форму просвета бронхов. Межбронхиальные шпоры выглядят ровными и имеют узкие гребни. Бронхиальный секрет в просветах отсутствует.
При туберкулезном процессе в легких соли извести могут откладываться в прилежащем к бронху лимфатическом узле. Проникновению кальцинатов в бронхи предшествует выбухание бронхиальной стенки с образованием пролежня. Бронхоскопия выявляет обтурацию бронха на фоне гиперемии, отека и кровоточивости слизистой оболочки, которая ведет к сужению просвета бронха и маскировке конкремента.
Возникновение у больного легочного кровохарканья и легочного кровотечения является основанием для проведения бронхологического исследования. Оно будет направлено на выявление источника кровотечения и его причины (доброкачественные, злокачественные опухоли, бронхолитиаз, инородные тела бронхов и др.). При легочных кровотечениях бронхоскопия должна проводиться в условиях, обеспечивающих возможность экстренного хирургического вмешательства на легких.

Метод исследования дыхательных путей и органов дыхания эндоскопическим способом называется бронхоскопия. Суть метода заключается во введении в трахею, а затем в бронхи гибкого шланга с камерой на конце. Изображение с камеры передается на экран, благодаря чему диагносты могут выявить проблемные участки, места локализации новообразований и других патологий. В плане постановки правильного диагноза бронхоскопию легких нельзя заменить МРТ, КТ, рентгенографией и другими исследованиями.
Эта методика выявления заболеваний органов дыхания используется не при обычной простуде или бронхите. Она необходима в тех случаях, когда воспаление у пациента длится на протяжении нескольких недель или месяцев и не поддается медикаментозной корректировке. В первом Даниловском многопрофильном медицинском центре на Автозаводской бронхоскопию делают настоящие профессионалы с помощью качественного оборудования. Никакой боли и вреда для пациентов во время проведения процедуры!
Для чего делают бронхоскопию легких
Для чего делают бронхоскопию легких – вопрос, который часто задают пациенты. На диагностику такого вида больных направляет пульманолог. Это исследование проводится в ряде случаев, являющихся показаниями для эндоскопии. К ним относится:
- Диагностированное воспаление легких, которое в течение длительного времени не поддается лечению.
- Подозрение на доброкачественные и злокачественные новообразования.
- Наличие затемнений недиагностированной природы на рентгеновских снимках.
- Киста или множество кист в легких и бронхах. Эти новообразования
Особенность используемого оборудования (очень тонкий и гибкий шланг с камерой) способствует тому, что они аккуратно спускаются по дыхательным путям в бронхи. При этом камера не только отображает на экране все, что встречается на ее пути, но и производит запись. соответственно, даже если диагност чего-то не увидел или не понял по время исследования у него есть возможность спокойно, не торопясь и очень внимательно изучить ткани и органы дыхательной системы после обследования.
Подготовка к бронхоскопии
Тем, кого интересует бронхоскопия, как проводится и как к ней готовится стоит знать, что процедура проводится в отдельном кабинете с обязательным наличием кушетки. пациент во время исследования обязательно должен находится в лежачем положении и только на спине. Запись на процедуру осуществляется в утренние часы, т.к. проводить бронхоскопию необходимо натощак.
Непосредственно перед обследованием (буквально за несколько минут до) врач выполняет. Это выполняется для того, чтобы пациент не страдал от болевых ощущенией или рвотного рефлекса который неизбежно может прийти во время введения трубки.
Прежде чем выполнять бронхоскопию пациенту может потребоваться прохождение еще ряда обследований и анализов:
- общий анализ крови;
- коагулограмма;
- ЭКГ (кардиограмма);
- флюорография (рентген легких).
Эти исследования важны до процедуры, чтобы диагност понимал с какими особенностями можно столкнуться во время исследования и есть ли у пациента противопоказания к проведению этого исследования.
Еще один важный момент который выясняет лечащий врач до назначения бронхоскопии: наличие аллергических реакций или хронических заболеваний (какие есть и в какой стадии находятся на данный момент). Например, при острой форме бронхиальной астмы процедуру лучше перенести на более поздний срок, когда у пациента наступит облегчение. Подготовка к бронхоскопии включает в себя не только проверку оборудования и принадлежностей, но и общение с пациентом. Для многих, кто проходит такую процедуру впервые – это стресс, вследствие которого человек испытывает страх и нервозность. Важно, чтобы медицинский персонал проявил чуткость и заботу, которые помогут пациенты перенести исследовани без неприятных ощущений.Еще одним важным моментом является прием пищи пациентом. Во избежание неприятных ситуаций й стоит учитывать, что обследование выполняется только на голодный желудок. Поэтому, принимать пищу необходимо не меньше чем за 9 часов до назначенного времени процедуры. Особенно важно, чтобы перед диагностикой этого типа было полностью исключено употребление спиртных напитков и курения. Если не выполнять эти правила, каждый аспект в отдельности может негативно сказаться на результатах исследования, что ведет врача и специалиста-диагноста в заблуждение.
Необходимо постараться непосредственно перед процедурой опорожнить кишечник, а также мочевой пузырь. Насильно сидеть в туалете по 2 часа не стоит, но предугадать прием жидкости стоит.
Как проходит бронхоскопия?
Как проходит бронхоскопия? С тщательной подготовкой и выполнением ряда обязательных правил. Перед проведением процедуры горло и в частности голосовые связки пациента обязательно орошаются анестетиком. он может быть разного типа, чаще применяют спрей лидокаин. Бронхоскоп (тонкий шланг) смазывается специальным веществом для деликатного скольжения, чтобы не повредить внутренние ткани и непосредственно через рот (или в некоторых случаях ноздри) вводится в дыхательные пути. По мере продвижения шланга внутрь пациента врач осматривает носоглотку, гортань, голосовые связки, трахею и бронхи. На последнем этапе пути бронхоскопа у пациента могут появиться ощущения удушья. В этот момент медицинский персонал всегда предупреждает, что не нужно бояться, диаметр вводимой трубки слишком мал чтобы перекрыть дыхательные каналы и никакого риска для жизни и здоровья пациента нет. На всем протяжении процедуры врач-диагност и медсестра контролируют показатели давления и сердцебиения.
Сколько по времени длится бронхоскопия легких?
Если говорить обобщенно о том, сколько по времени длится бронхоскопия, то это промежуток до 40 мин. Здесь категорически запрещена спешка, т.к. трубка вводится через очень “нежные” и чувствительные ткани дыхательных путей. Любое неосторожное движение может их повредить. особую роль в протяженности исследования играет тот факт, что пациенту необходимо сохранять ровное и глубокое дыхание. Это помогает предотвратить частые рвотные позывы и избежать казусов. Вся процедура от подготовки до ее завершения происходит только под бдительным контролем медиков. Здесь не допускается проведение обследования неквалифицированным персоналом, даже в частных клиниках.
Что показывает бронхоскопия? Все крупные объекты, инородные тела и новообразования, которые появились в дыхательных путях, провоцируют развитие заболеваний или вызывают сложности с дыханием у пациента. Эта процедура не назначается всем подряд, как общий анализ крови. На такую диагностику отправляются пациенты, в отношении которых у врачей есть подозрения на новообразования, попадание инородных тел в дыхательные пути или запутанные случаи болезни.

В настоящее время значительно расширилось применение бронхоскопии как для диагностических, так и для лечебных целей. Особое место заняла бронхоскопия при лечении туберкулеза легких и бронхов.
Ключевые слова
Полный текст
В настоящее время значительно расширилось применение бронхоскопии как для диагностических, так и для лечебных целей. Особое место заняла бронхоскопия при лечении туберкулеза легких и бронхов. Последние литературные данные все больше убеждают нас в том, что показания для бронхоскопии больных легочным туберкулезом должны быть расширены, так как туберкулез бронхов часто маскируется симптомами легочного туберкулеза. У детей бронхоскопия при туберкулезе стала применяться лишь в последние годы и пока еще не получила должного распространения.
Подготовка больного к бронхоскопии
Поскольку у туберкулезных больных глоточный рефлекс часто повышен и наблюдается кашель с большим количеством мокроты, анестезия и сама бронхоскопия несколько отличаются от принятой в общей ларингологической практике.
Лечащий фтизиатр и врач, производящий бронхоскопию, проводят психопрофилактическую подготовку больного, разъясняют эффективность и целесообразность данного метода.
Накануне бронхоскопии (на ночь) дают 0,1 люминала. В день и накануне бронхоскопии нельзя вводить воздух в плевральную полость.
Бронхоскопия проводится натощак. До анестезии вводят подкожно 1 мг атропина.
Для анестезии применяются следующие концентрации анестетиков:
Для вливания в трахею и бронхи
После бронхоскопии необходимо наблюдение за больным в течение часа, поскольку в это время продолжается действие анестетиков.
Возможны осложнения как до начала, так и в процессе бронхоскопии и после нее.
- В результате самой анестезии, особенно при передозировке анестетиков, могут наступить явления интоксикации: расширение зрачков, шум в ушах, головокружение, бледность, адинамия, тахикардия, одышка, потливость, возбуждение, судороги, остановка дыхания.
- От неправильных приемов бронхоскопии или неправильного поведения больного (вскакивание, захватывания рукою трубки и т. д.) возможны возникновения разрыва уздечки языка, повреждение передних зубов, гортани с последующим отеком подсвязочного пространства, кровотечением и подкожной эмфиземой, возможен вывих нижней челюсти.
От воздействия электрического тока при неисправности электроприборов может возникнуть спазм голосовой щели.
Наконец, возможно развитие асфиктического состояния от попадания в бронхи тампонов, крови, опухоли, затекания гноя и пр.
- Осложнения после бронхоскопии сводятся к повышению температуры, кашлю, болям в горле, интоксикации анестетиками.
Помощь при интоксикации включает следующие меры. Больному придается горизонтальное положение, производится несколько вдыханий нашатырного спирта; вводят под кожу кофеин, камфару, внутривенно — хлористый кальций, дается нитроглицерин; обеспечивается вдыхание кислорода, чистого воздуха. При расстройствах дыхания делают трахеотомию. При судорогах — ставят грелки.
Противопоказания к бронхоскопии:
- Заболевания сердечно-сосудистой системы (аневризмы аорты, гипертоническая болезнь III ст., декомпенсированные пороки сердца, атеросклероз, кардиосклероз, недавно перенесенный инфаркт миокарда, диффузный миокардит).
- Общее тяжелое состояние (высокая температура, большой эксудат, эмпиема плевры, значительное смещение органов средостения, асцит, одышка, цианоз).
- Активный туберкулез верхних дыхательных путей с наклонностью к стенозу.
- Острые и подострые неспецифические заболевания верхних дыхательных путей, кишечника, почек. Плекситы, радикулиты, ишиас. Эпилепсия. Психические заболевания.
- Мензес. Вторая половина беременности.
- Сахарный диабет. Базедова болезнь III ст. Микседема.
- Острые заболевания уха, горла, носа.
- Нераскрывание или неполное раскрывание рта, неподвижность шеи.
Показания к бронхоскопии:
- Резкий приступообразный кашель, который не проходит и после приема пар- котиков.
- Увеличение количества мокроты.
- Упорные загрудинные боли.
- Трахеально-оральные хрипы (слышны на расстоянии).
- Стойкие локализованные хрипы в легком.
- Бессимптомное повышение температуры.
- Коллапс легкого, непропорциональный количеству введенного газа.
- Кровохарканье неясной этиологии.
- Спадение легкого по долям.
- Отсутствие эффекта от пневмоторакса, операции.
- Прикорневая инфильтрация в легком.
- Ателектаз легкого.
- Раздутая каверна с горизонтальным уровнем жидкости.
- Наличие в мокроте ВК, при отсутствии рентгенологических данных, свидетельствующих о туберкулезе легких.
Туберкулез бронхов чаще развивается как вторичное заболевание при туберкулезе легких, но встречается и как первичное. Он может возникнуть при любой форме туберкулеза легких, даже при очаговом туберкулезе.
Путь инфекции при туберкулезе бронхов может быть лимфогенным (чаще всего), мокротным и гематогенным (редко).
Первичный очаг туберкулеза может быть не только в легком, но и в лимфоузлах и в бронхах. Если поражается преимущественно лимфатический аппарат, то заболевание может протекать остро. Это бывает чаще у детей и сопровождается прорывом распадающихся лимфоузлов в бронх, что может привести к казеозной пневмонии и осложниться асфиксией. При хроническом же течении образуется свищ, открывающийся в бронх, через который и происходит опорожнение распада лимфоузла.
Клинические проявления туберкулеза бронхов различны — инфильтрат, язва, рубец. При этом имеют значение и формы процесса — продуктивная, эксудативная, лродуктивно-эксудативная.
Течение туберкулеза бронхов может быть прогрессирующим, регрессирующим, стационарным, рецидивирующим. Возможно и клиническое излечение. Частым осложнением туберкулеза бронхов являются стенозы бронхиального дерева.
Терапия туберкулеза бронхов должна быть комбинированной. Большую роль играет местное применение препаратов: интрабронхиальные вливания антибиотиков, прижигания язвенных поверхностей для предупреждения стеноза бронхов, аэрозольингаляционное лечение. Из общих мероприятий большое внимание уделяется комбинированному введению антибиотиков и коллапсотерапии.
Применяются следующие антибиотики:
Стрептомицин. Суточная доза — 1,0; курсовая — 30,0— 100,0. Применяется в виде интрабронхиальных вливаний, ингаляций, аэрозолей и внутримышечно.
Паск. Суточная доза 9,0—12,0; курсовая—1,5—3 кг. Дается внутрь, и делаются интрабронхиальные вливания.
Оалюзид. Суточная доза —1,0; курсовая 40,0—100,0. Применяется внутрь, подкожно, внутримышечно, внутривенно, а также в виде интрабронхиальных вливаний, ингаляций аэрозолей.
Фтивазид. Суточная доза — 1,0—1,5; курсовая— 100,0—150,0. Дается внутрь.
Пенициллин применяется внутримышечно, в виде интрабронхиальных вливаний, ингаляций аэрозолей.
Если процесс в легких прогрессирует, то туберкулез бронхов не обнаруживает склонности к заживлению: его течение зависит от формы туберкулеза легких и общего состояния организма.
Профилактика туберкулеза бронхов основывается на раннем выявлении и лечении легочного заболевания с использованием бронхоскопического метода исследования и лечения. Важную роль при этом играют терапия неспецифических эндобронхитов и борьба с курением.
До 1956 г. в Республиканской противотуберкулезной больнице было проведено 200 бронхоскопий, из них 168 первичных и 32 — повторных. Обнаружен туберкулез бронхов у 89 больных, инфильтративная форма — у 78 и язвенная — у 11. У одного больного выявлена опухоль. Проводилось лечение прижиганием, интрабронхиальными вливаниями (от 10 до 15 на курс). Одновременно больным вводились различные антибиотики внутрь и внутримышечно.
С 1956 по 1959 гг. проведено 199 бронхоскопий, из них первичных 181 и повторных — 18. Туберкулез бронхов обнаружен у 60 больных, инфильтративная форма — у 48 и язвенная — у 12. У одного больного выявлена опухоль.
У всех 60 больных с туберкулезом бронхов была фиброзно-кавернозная форма туберкулеза легких.
Туберкулез бронхов не был обнаружен у 16 больных с неэффективным пневмотораксом, у 6 — после неэффективных операций, у 3 — при очаговом туберкулезе легких и у 48 при кавернозном туберкулезе.
Правый главный бронх был поражен у 15 больных, у 13 была инфильтративная форма и у 2 — язвенная.
Верхние и нижние долевые бронхи правого легкого были поражены у 16 больных, у 11 была инфильтративная форма, у 3 — язвенная и у 2 — продуктивная.
Левый главный бронх были поражен у 20 больных, у 15 была инфильтративная форма и у 5 — язвенная.
Верхние и нижние долевые бронхи левого легкого были поражены у 5 больных, у 4 была инфильтративная форма и у одного — язвенная.
Шпора была поражена у 3 больных, у 2 была инфильтративная форма и у одного — язвенная.
Трахея была поражена у 2 больных, у обоих была инфильтративная форма.
Лечение проводилось в течение 1—3 месяцев и также включало прижигание ляписом, интрабронхиальное вливание (от 12 до 49 на курс) и введение различных антибиотиков внутрь и внутримышечно.
При контрольной бронхоскопии после лечения устанавливалось клиническое излечение.
Трахеобронхоскопия является ценным диагностическим и лечебным методом, она должна проводиться больным и перед наложением пневмоторакса, и перед хирургическими вмешательствами.
Читайте также:

