Что принимать при интоксикации от панкреатита
Обновлено: 25.04.2024
Заболевания поджелудочной железы являются одними из наиболее распространенных поражений органов пищеварения. Среди больных преобладают женщины.
Заболевания поджелудочной железы являются одними из наиболее распространенных поражений органов пищеварения. Среди больных преобладают женщины. Это, по-видимому, связано с более высокой частотой встречаемости у них желчно-каменной болезни (ЖКБ) и нарушений жирового обмена. Значительную часть больных составляют пожилые и престарелые лица, однако в последнее время поражения поджелудочной железы все чаще встречаются и у детей различного возраста. В настоящее время существуют различные рекомендации и стандарты, посвященные ведению больных с панкреатитом. Наиболее известными являются критерии Атланты 1992 г. [1] и консенсунс, принятый в 1999 г. в Сантрони [2], с пересмотром в 2003 г.
Среди воспалительных заболеваний поджелудочной железы различают острый и хронический панкреатит. Причины поражения поджелудочной железы многообразны. В частности, к ним относятся: обструкция панкреатического протока, воздействие лекарственных препаратов или токсическое отравление различными веществами, метаболические нарушения как самой поджелудочной железы, так и других органов и систем, инфекционные и паразитарные заболевания, сосудистые нарушения и травмы.
Острый панкреатит является полиэтиологическим заболеванием. В основе острых панкреатитов лежит ферментативное поражение поджелудочной железы, носящее автокаталитический характер. Выделяют две группы причин заболевания. К первой относятся факторы, вызывающие затруднение оттока панкреатического сока по протокам поджелудочной железы и приводящие вследствие этого к острому повышению давления в них, с развитием гипертензионно-протоковой формы острого панкреатита. Вторую группу составляют факторы, приводящие к первичному поражению ацинозных клеток с развитием первично-ацинарной формы заболевания.
Острое поражение поджелудочной железы может возникать при приеме различных лекарственных препаратов, таких как метилдопа, 5-аминосалицилаты, азатиоприн, циметидин, фуросемид, метронидазол, тетрациклины, при переполнении паренхимы поджелудочной железы рентгеноконтрастными препаратами во время проведения инструментальных эндоскопических исследований. Кроме того, причинами развития острого панкреатита как у взрослых, так и у детей могут явиться метаболические нарушения, в частности гипертриглицеридемия — гиперлипидемия I, IV или V типа.
Из инфекционных заболеваний наиболее частой причиной развития панкреатитов являются: вирусные заболевания (цитомегалия, герпес, гепатиты А, В, С), бактериальные (микобактериоз, лептоспироз), грибковые поражения (криптококки, кандида), а также паразитарные инвазии (аскариды, закупоривающие просвет выводного протока поджелудочной железы, или пневмоцистоз).
Хронический панкреатит представляет собой длительно текущее, как правило, прогрессирующее воспалительное заболевание поджелудочной железы. При этом развивается очаговая или диффузная деструкция ткани железы с постепенным замещением ее соединительной тканью. Основными этиологическими факторами развития хронического панкреатита являются те же, что и для острого панкреатита, которые непосредственно повреждают ацинозные элементы или способствуют повышению давления в панкреатических протоках, однако действующие более длительно и менее интенсивно.
В соответствии с Атлантскими критериями правильный диагноз острого панкреатита должен быть установлен у всех пациентов в течение 48 часов после поступления (уровень рекомендации C). Этиология острого панкреатита должна быть определена, по крайней мере, в 80% случаев и не больше чем в 20% должна быть классифицирована как идиопатическая (уровень рекомендации B) [3].
Если причину развития заболевания установить не удается, следует говорить об идиопатическом хроническом панкреатите.
Исследования, необходимые для определения этиологических факторов, вызвавших острый панкреатит, в зависимости от стадии течения болезни, а также анамнестические данные, позволяющие исключить другие причины развития острого панкреатита, представлены в таблице.
Длительные нарушения функции поджелудочной железы могут приводить к развитию хронических изменений, проявляющихся в виде хронического кальцифицирующего панкреатита, хронического воспалительного панкреатита или хронического обструктивного панкреатита.
Врожденные нарушения деятельности поджелудочной железы, которые в дальнейшем могут проявиться развитием воспалительной реакции, связаны с аутосомно-доминантными аномалиями гена или хромосомы 7G, ассоциированными с раком головки поджелудочной железы.
Нарушение деятельности поджелудочной железы, не сопровождающееся, как правило, воспалительной реакцией, однако имеющее определенную клиническую симптоматику, получило название панкреатической недостаточности.
Различают первичную и вторичную панкреатические недостаточности. Первичная панкреатическая недостаточность развивается вследствие воздействия так называемых немодифицируемых факторов, на которые человек (сам пациент или врач) воздействовать и влиять не может. К ним относятся такие заболевания, как кистозный фиброз поджелудочной железы, врожденное нарушение проходимости панкреатического протока, синдром Shwachman, изолированный дефицит липазы, изолированная недостаточность трипсина, наследственный рецидивирующий панкреатит.
В клинической практике чаще встречается вторичная или относительная недостаточность поджелудочной железы (панкреатопатия), вызываемая, как правило, приемом необычной пищи, ее избыточным количеством или временными расстройствами функционирования поджелудочной железы. Вторичная недостаточность может сопровождать различные воспалительные заболевания верхнего отдела пищеварительного тракта (ВОПТ).
Клиническими проявлениями панкреатической недостаточности являются признаки нарушения деятельности поджелудочной железы — боль в животе, изменение аппетита (уменьшение или полное исчезновение), тошнота, урчание в животе, метеоризм и флатуленция, стеаторея. Интенсивность и выраженность этих признаков зависит от степени поражения поджелудочной железы.
Диагностика вторичной панкреатической недостаточности нередко может представлять значительные трудности из-за нечеткости клинических симптомов, незначительных изменений при инструментальных методах исследования. Поэтому для правильной диагностики и своевременного назначения адекватного лечения врач должен использовать весь арсенал средств, находящийся в его распоряжении. При панкреатической недостаточности боли локализуются в эпигастрии, левом подреберье или бывают опоясывающими, иррадиируют в левое подреберье, под левую лопатку, в спину. Боли могут быть приступообразными и постоянными, они усиливаются после переедания, употребления жирной, острой и жареной пищи, алкоголя. Тепло усиливает боли, применение холода несколько уменьшает. Боли с трудом купируются лекарственными препаратами. Боли несколько ослабевают при вынужденных положениях больного — коленно-локтевом, сидя, согнувшись вперед, лежа на боку с притянутыми к груди коленями. Болевой синдром сопровождается симптомами кишечной диспепсии и нарушениями стула, при этом больные жалуются на вздутия и урчание в животе, могут быть запоры и поносы. Стул при поносах обильный, жидкий, пенистый, светло-желтого цвета из-за большого количества жира. Характерны также признаки желудочной диспепсии — тошнота и рвота, которая не приносит облегчения.
При недостаточности поджелудочной железы применяются различные лекарственные средства, содержащие ферменты. Традиционно для этого используется панкреатин — препарат, приготовленный из поджелудочной железы животных [8]. Однако в условиях интенсивного кислотообразования в желудке наступала его частичная инактивация, и препарат не оказывал ожидаемого лечебного эффекта. В дальнейшем, с развитием фармацевтической промышленности, знаний о механизме процессов пищеварения, появились новые формы препаратов, содержащих панкреатин в виде таблеток, драже, гранул с защитной оболочкой и микросфер, помещенных в капсулу. В настоящее время ферментные препараты, используемые в клинической практике, должны отвечать определенным требованиям: 1) нетоксичность; 2) хорошая переносимость; 3) отсутствие существенных побочных реакций; 4) оптимум действия в интервале рН 5–7; 5) устойчивость к действию соляной кислоты, пепсинов и других протеаз; 6) содержание достаточного количества активных пищеварительных ферментов; 7) иметь длительный срок хранения [9].
В зависимости от фазы развития патологического процесса можно выделить четыре формы острого панкреатита: острый интерстициальный, соответствующий фазе отека (серозного, геморрагического, серозно-геморрагического), острый некротический, выражающий фазу образования некроза (с геморрагическим компонентом или без него); инфильтративно-некротический и гнойно-некротический, соответствующий фазе расплавления и секвестрации некротических очагов.
Для облегчения выбора тактики лечения, объема инфузионной терапии и правильной интерпретации формы панкреатита выделяют легкую, среднюю и тяжелую степени интоксикации.
Легкая степень (встречающаяся обычно при серозном отеке поджелудочной железы) характеризуется удовлетворительным общим состоянием больного, умеренными болями в эпигастрии, тошнотой, однократной рвотой, отсутствием симптомов раздражения брюшины, неизмененным цветом кожных покровов, частотой пульса в пределах 88–90 ударов в минуту, нормальным или слегка повышенным артериальным давлением (АД), высокими цифрами уроамилазы, небольшой активностью трипсина и липазы, сохраненным или слегка сниженным объема циркулирующей крови (ОЦК) (дефицит 7–15%), умеренным лейкоцитозом, субфебрильной температурой.
Средняя степень интоксикации (наблюдается при мелкоочаговом некрозе железы) проявляется упорными болями в эпигастрии, которые не исчезают при применении спазмолитиков и анальгетиков, бледностью и цианотичностью кожных покровов, повторными рвотами, напряжением мышц в эпигастральной области, частотой пульса до 100–110 уд./мин, падением АД ниже исходного уровня, повышением периферического и снижением центрального венозного давления (ЦВД), высокими цифрами уроамилазы, ранней высокой активностью трипсина и липазы, снижением уровня Са и повышенным содержанием сиаловых кислот, уменьшением ОЦК (дефицит 16–35%), снижением диуреза, подъемом температуры тела до 38 °С.
Тяжелая степень интоксикации (возникает при распространенном некрозе железы) отличается тяжелым общим состоянием больного, жестокими болями в эпигастральной области, мучительной рвотой, резко бледными или цианотичными кожными покровами, нередко желтухой, появлением симптомов перитонита, частотой пульса свыше 120 уд./мин, падением уровня АД и ЦВД, снижением уроамилазы, активности трипсина и липазы, уровня Са, низким диурезом, вплоть до полной анурии, резким снижением ОЦК (дефицит 36–50%), высокой температурой, значительным нарушением функции сердца, печени, легких, почек.
В лечении острого панкреатита с самого начала превалировал оперативный метод, предложенный немецким хирургом Korbe в 1894 г. Однако высокая летальность (90–100%) даже в то время заставила сдержанно относиться к этому методу [10]. На 5-м Всероссийском съезде хирургов академик В. С. Савельев (1978) подчеркнул, что в настоящее время общепризнан преимущественно консервативный метод лечения острого панкреатита. Однако лечебная тактика диктуется главным образом формой заболевания. Если при интерстициальном и некротическом панкреатите решающее значение имеет своевременное проведение консервативной терапии и, в меньшей степени, операции, а при инфильтративно-некротическом — только консервативное лечение, то гнойно-некротическая форма требует обязательного оперативного вмешательства.
Современная консервативная терапия острого панкреатита решает следующие задачи:
1) ликвидация боли и спазма, улучшение микроциркуляции в железе;
2) борьба с шоком и восстановление гомеостаза;
3) подавление экзокринной секреции и активности ферментов железы;
4) борьба с токсемией;
5) нормализация деятельности легких, сердца, почек, печени;
6) профилактика и лечение осложнений.
В лечении панкреатита ведущее значение имеет обеспечение уменьшения панкреатической секреции, так как усиленная секреция богатого ферментами сока поджелудочной железы, особенно при значительной закупорке протока, приводит к прогрессированию процесса. Больные с тяжелым острым панкреатитом должны лечиться в отделении интенсивной терапии.
При любом варианте течения острого панкреатита лечение начинают с назначения голода, который в зависимости от тяжести заболевания назначают на 3–5 дней. При легком процессе спустя этот срок больные способны принимать пищу без боли, расширяют рацион питания, постепенно выздоравливают и в дальнейшем не требуют продолжения лечения. При более тяжелом заболевании в первые дни осуществляется постоянная аспирация желудочного содержимого и быстро определяется оптимальная тактика ведения больного. Необходимо отметить, что при грамотном ведении больные острым панкреатитом средней степени тяжести без развития панкреонекроза и парапанкреатической флегмоны могут быть излечены консервативными методами.
При выборе тактики лечения больных острым панкреатитом наиболее важно дифференцировать отечные и интерстициальные формы острого панкреатита. Показателями начавшегося некротического процесса являются изменения в сыворотке крови концентрации С-реактивного белка и эластазы. Пациенты с отечной формой панкреатита нуждаются в консервативной терапии и динамическом наблюдении, тогда как пациенты с панкреонекрозом в интенсивной терапии. Выбор тактики ведения больных определяется и функциональной состоятельностью органов и наличием сопутствующей патологии. Пациентов без сопутствующей органной патологии и с ограниченным некрозом можно лечить консервативно, тогда как пациенты с полиорганной недостаточностью или прогрессированием сопутствующей патологии являются кандидатами для хирургического лечения.
Важнейшее значение в остром периоде панкреатита придается ликвидации ведущего болевого синдрома, для чего чаще всего используют сочетание ненаркотических анальгетиков и спазмолитиков.
- Метамизол натрия внутрь по 250–300 мг 2–3 р/сут
или - 50% раствор в/м или в/в 0,1–0,2 мл/10 кг до купирования болевого синдрома
или - Парацетамол внутрь 0,5 г 2–3 р/сут до купирования болевого синдрома
в сочетании с:
- Гиосцина бутилбромид внутрь 20 мг 3–4 р/сут, до купирования болевого синдрома
или - Дротаверин внутрь по 30–40 мг 3–4 р/сут
или - Папаверин внутрь или ректально по 15–20 мг 3–4 р/сут, до купирования болевого синдрома
или - Платифиллин внутрь или п/к 3–4 мг 2–3 р/сут до купирования болевого синдрома.
В случае выраженного болевого синдрома рационально использовать наркотические анальгетики, такие как Промедол [11].
Заместительная ферментная терапия панкреатита направлена на устранение нарушений переваривания жиров, белков и углеводов. Среди большого количества панкреатических ферментов, используемых в гастроэнтерологии, предпочтение отдается лекарственным средствам, в наибольшей степени отвечающим современным требованиям:
- устойчивость к действию соляной кислоты, наличие кислотоустойчивой оболочки;
- активность липазы не менее 25000 ЕД на прием, оптимум действия ферментов в диапазоне рН 5–7;
- равномерное и быстрое перемешивание с пищей, размер микрокапсул не более 2 мм;
- быстрое высвобождение ферментов в 12-перстной кишке.
Традиционные панкреатические ферменты в виде таблеток или драже, как правило, разрушаются соляной кислотой желудочного сока, что требует увеличения суточной дозы препаратов для коррекции внешнесекреторной недостаточности. Лучшим эффектом обладают микрогранулированные ферменты [12].
Диета при панкреатите играет важную роль на всех этапах наблюдения за больными и основывается на механическом, термическом и химическое щажении поджелудочной железы, подавлении гиперферментемии, уменьшении стаза в протоках и 12-перстной кишке, уменьшении рефлекторной возбудимости желчного пузыря.
Нутритивная поддержка — это полноценное питание за счет частичного или полного парентерального и энтерального питания. Ее основная цель: обеспечение организма донаторами энергии (углеводами, липидами), пластическим материалом (аминокислотами); коррекция метаболических расстройств и восстановление трофологического статуса больного. Раннее парентеральное и энтеральное питание ускоряет репаративные процессы в ЖКТ.
Алгоритм нутритивной поддержки составляется с учетом оценки состояния больного и включает этапы парентерального, энтерального или смешанного питания и собственно диетическую терапию (диета № 5П). Лечебное питание рассматривается как фармакотерапия различных метаболических нарушений и является основным путем качественного обеспечения энергопластических потребностей организма больного.
Эффективность терапии панкреатита оценивается по динамике болевого и диспептического синдромов, нормализации уровня ферментов крови и мочи, показателей копрограммы, фекальной эластазы и увеличения массы тела больного.
Литература
- Bradley E. L. III. A clinically based classification system for acute pancreatitis. Summary of the International Symposium on Acute Pancreatitis, Atlanta, Ga, September 11 through 13, 1992 // Arch Surg. 1993; 128: 586–590.
- Dervenis C., Johnson C. D., Bassi C. et al. Diagnosis, objective assessment of severity, and management of acute pancreatitis. Santorini consensus conference // Int J Pancreatol. 1999; 25: 195–210.
- Toouli J., Brook-Smith M., Bassi C. et al. Guidelines for the management of acute pancreatitis // J Gastroenterol Hepatol. 2002; (Suppl 17): S15–39.
- Johnson C. D., Abu-Hilal M. Persistent organ failure during the first week as a marker of fatal outcome in acute pancreatitis // Gut. 2004; 53: 1340–1344.
- McKay A. J., Imrie C. W., O’Neill J. et al. Is an early ultrasound scan of value in acute pancreatitis? // Br J Surg. 1982; 69: 369–372.
- Hogan W. J., Sherman S., Pasricha P. et al. Sphincter of Oddi manometry // Gastrointest Endosc. 1997; 45: 342–48.
- Brown A., Baillargeon J. D., Hughes M. D. et al. Can fluid resuscitation prevent pancreatic necrosis in severe acute pancreatitis? // Pancreatology. 2002; 2: 104–107.
- Graham D. Y. Enzyme replacement therapy of exocrine insufficiency in man. Relation between in-vitro potency in commercial pancreatic extracts // N. Engl. J. Med. 1977. 296. P. 1314–1317.
- Златкина А. Р, Белоусова Е. А., Никитина Н. В., СиливерстоваТ. Р. Современная терапия хронического панкреатита. 2-я Гастр. неделя. 1996. Отдельн. выпуск. 4 с.
- Li H., Qian Z., Liu Z., Liu X., Han X., Kang H. Risk factors and outcome of acute renal failure in patients with severe acute pancreatitis // J Crit Care. Sep 23, 2009.
- Минушкин О. Н. Хронический панкреатит: вопросы патогенеза, диагностики и лечения // Трудный пациент. М., 2003. № 1. С. 26–30.
- Ивашкин И. Т. Современные вопросы клинической панкреатологии // Вестник РАМН. 1993. № 4. С. 29–34.
П. Л. Щербаков, доктор медицинских наук, профессор
ЦНИИ гастроэнтерологии, Москва

При панкреатите страдает важная часть ЖКТ — поджелудочная железа, которая вырабатывает инсулин и множество ферментов, занятых в пищеварении. Не удивительно, что большое значение в лечении и профилактике этой болезни играет соблюдение диеты. При панкреатите рацион не должен содержать алкоголь, большое количество жира и клетчатки.
Что такое панкреатит
Панкреатит — это острое или хроническое воспаление одного из главных органов эндокринной системы нашего организма — поджелудочной железы. От нормального функционирования этого органа зависит работа всего желудочно-кишечного тракта и процесс переваривания пищи.
Поджелудочная железа располагается в непосредственной близости к печени прямо за желудком.Она выполняет множество функций, главная из которых — синтез гормонов, в частности, инсулина. Также в ней вырабатываются пищеварительные ферменты, обеспечивающие процессы расщепления и усвоения жиров, белков и углеводов. Переваривание пищи происходит под действием панкреатического сока, поступающего непосредственно в двенадцатиперстную кишку.
Ферменты и панкреатический сок начинают вырабатываться сразу после поступления любой пищи или напитков в желудок. Ферменты выполняют разные задачи:
- липаза — расщепляет жиры;
- лактаза, амилаза, мальтаза и инвертаза превращают углеводы в моносахара — глюкозу, галактозу и фруктозу;
- трипсин — обеспечивает усвоение организмом белков.
По сути, панкреатит — это самоотравление тканей поджелудочной железы продуцируемыми ею ферментами. Воспаление начинается при избыточной выработке некоторых ферментов в сочетании с повышенным давлением в протоках железы. Лишние ферменты попадают в общий кровоток, негативно влияя на работу мозга, почек и других внутренних органов.
Причины воспаления поджелудочной железы:
- Злоупотребление алкоголем. Более половины наблюдений (с.36-47) панкреатита связано с регулярным потреблением больших доз спиртного.
- Панкреатит часто развивается при желчнокаменной болезни, травмах живота, образовании кист в желчных протоках, злокачественных образованиях в железе.
- Заболевание может быть побочным эффектом приема некоторых лекарственных препаратов, например, диуретиков.
В группу риска входят диабетики, люди с другими эндокринными патологиями и гепатитом В или С. Иногда панкреатит развивается на фоне беременности или после пересадки почки.
Как алкоголь влияет на работу поджелудочной железы
Алкоголь в организме распадается с образованием ацетальдегидов, которые токсичны для человека. Клетки поджелудочной железы особенно восприимчивы к их губительному воздействию. Кроме того, употребление спиртных напитков может вызывать спазмы и сужение протоков поджелудочной, что приводит к скоплению в ней панкреатического сока. В результате пищеварительные ферменты начинают перерабатывать саму железу, вызывая воспаление. Со временем, если болезнь не лечить, клетки железы погибают (панкреонекроз) и заменяются рубцовой тканью, орган теряет способность функционировать, как раньше.
Важно понимать, что вид напитка и его качество в данном случае не имеют значения. Если напиток содержит алкоголь, он вреден. Особенно негативно на работе поджелудочной железы может сказываться употребление спиртного совместно с жирной пищей или пищей с высоким гликемическим индексом, так как эти продукты создают дополнительную нагрузку на орган.
Виды панкреатита
Самая общая классификация панкреатита опирается на характер течения заболевания: острый приступ или длительный хронический панкреатит с периодическими рецидивами. Эти две формы различаются по степени выраженности симптомов и требуют разных подходов к лечению.
Острый панкреатит
Воспалительный процесс при остром панкреатите развивается очень быстро и всегда сопровождается сильной болью. В большинстве случаев заболевание возникает на фоне злоупотребления спиртными напитками или после приема большого количества жирной пищи. Иногда обострению предшествует приступ острой печеночной колики.
Симптомы острого панкреатита:
- Сильная боль в левом подреберье, отдающая в другие органы. Болевой приступ длится примерно полчаса-час. Особенно сильно боль чувствуется в положении лежа на спине. Приступ усиливается после приема пищи, особенно жареной и острой, и любых спиртных напитков.
- Рвота, часто неукротимая с примесью желчи и горьким привкусом. Постоянная тошнота, не проходящая после рвоты.
- Субфебрильная или высокая температура.
- Иногда из-за нарушения оттока желчи наблюдается пожелтение глазных белков, очень редко — желтый оттенок кожи.
- В некоторых случаях болевой синдром сопровождается изжогой и вздутием живота.
При приступе острого панкреатита требуется незамедлительная медицинская помощь. Обезболивающие препараты приносят лишь временное облегчение, но не воздействуют на причину воспаления. При отсутствии квалифицированной помощи быстро увеличивается риск тяжелых осложнений: попадания инфекции на воспаленные ткани, некроза и абсцессов.
Острый панкреатит в тяжелой стадии может привести к шоку и полиорганной недостаточности.
Хронический панкреатит
Если после приступа острого панкреатита человек не соблюдает рекомендации врачей и продолжает употреблять спиртные напитки и неправильно питаться, болезнь с высокой долей вероятности переходит в хроническую стадию. Хронический панкреатит развивается при значительном характере повреждений поджелудочной железы во время первого эпизода болезни.
Заболевание характеризуется постепенными патологическими изменениями структуры клеток поджелудочной железы. Со временем она начинает терять свою основную функцию — выработку ферментов, необходимых для переваривания пищи. Внешнесекреторная недостаточность проявляется:
- диареей,
- вздутием живота,
- изменением характера каловых масс — они приобретают липкую консистенцию из-за большого количества жира в них и плохо смываются со стенок унитаза.
Хронический панкреатит может долгое время протекать бессимптомно: острая боль появляется, когда в поджелудочной железе уже произошли значительные патологические изменения. Во время приступа хронический панкреатит проявляется теми же симптомами, что и острый:
- сильная опоясывающая боль,
- тошнота,
- рвота,
- нарушения в работе кишечника.
Диагноз ставится на основании ультразвукового исследования, компьютерной или магнитно-резонансной томографии. В ходе исследования обычно обнаруживаются суженные протоки поджелудочной железы из-за образования в них камней — кальцинатов. Аппаратные методики позволяют также обнаружить кисты на месте атрофированной ткани. Лабораторные анализы крови при хроническом панкреатите мало информативны.
Важность ферментов при пищеварении
Функционирование человеческого организма обеспечивается сложной системой взаимосвязанных и взаимозависимых биохимических реакций. Благодаря особым белковым соединениям — ферментам или энзимам — все эти реакции ускоряются, обеспечивая быстрый обмен веществ. Действие ферментов очень избирательно: каждый из них способен инициировать, ускорять или замедлять только одну реакцию.
В основе процесса пищеварения лежит работа пищеварительных ферментов. Их главная задача — сделать процесс усвоения энергии быстрым и эффективным. Ферменты расщепляют компоненты пищи (белки, жиры и углеводы) на пригодные к всасыванию вещества. При этом количество вырабатываемых ферментов зависит от количества и качества съеденного.
Переваривание пищи начинается уже в ротовой полости. Измельченная зубами на мелкие кусочки пища смешивается со слюной, в которой содержится фермент альфа-амилаза. Чем лучше мы пережевываем пищу, тем проще ферменту слюнных желез превратить молекулы крахмала в растворимые сахара и облегчить процесс дальнейшей переработки.
После первичной обработки еда по пищеводу поступает в желудок, где начинают работу желудочный фермент пепсин и соляная кислота. Эти вещества создают желудочный сок, который:
- обеспечивает антибактериальную защиту организма;
- стимулирует выработку гормонов поджелудочной железы;
- регулирует моторику желудка;
- расщепляет жиры и выполняет ряд других функций.
Кроме пепсина, отвечающего за расщепление больших белковых молекул, в желудке производятся и другие ферменты, например:
- желатиназа — растворитель коллагена, желатина и других белков соединительной ткани;
- липаза — фермент, расщепляющий некоторые молекулы жира до жирных кислот и моноглицеридов;
- химозин — запускает процесс переваривания белка молока.
Значимую роль в процессе пищеварения играет желчь. В ее состав входят желчные кислоты, стимулирующие выработку панкреатического секрета.
Из желудка пищевой комок эвакуируется в двенадцатиперстную кишку, где и происходит основной процесс переваривания пищи. Его обеспечивают более 20 ферментов поджелудочной железы. Ферменты содержатся в панкреатическом соке, который продуцируется железой в объеме около двух литров в сутки.
Функции энзимов поджелудочной железы:
- протеазы — расщепление белков до аминокислот;
- нуклеазы — воздействуют на нуклеиновые кислоты ДНК;
- амилаза — расщепляет крахмал на простые сахара;
- липазы — разлагают жиры на высшие жирные кислоты и глицерин.
Завершается процесс пищеварения под действием ферментов тонкой кишки и полезных бактерий, обитающих в кишечнике. В кишечнике происходит всасывание переработанной пищи в организм (рис. 1).
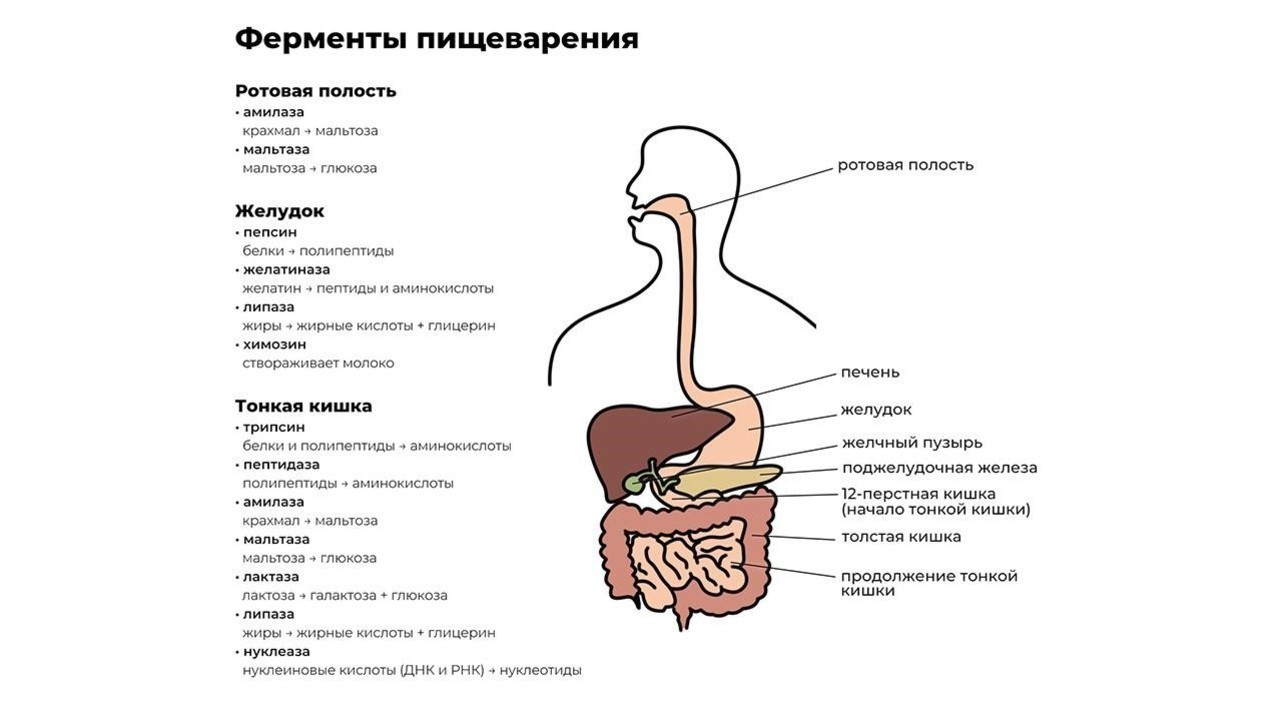
Рисунок 1. Некоторые важные ферменты пищеварения. Источник: Jason Northwest
При нарушении функции выработки ферментов органами системы пищеварения, особенно поджелудочной железой, происходит расбалансировка всего организма. Подобный дисбаланс влечет за собой тошноту, диарею, метеоризм с последующей анемией и истощением.
Что принять во время еды при дефиците панкреатических ферментов
При панкреатите процесс выработки поджелудочной железой пищеварительных ферментов нарушается, вследствие чего человек страдает от дискомфорта и болей в желудке. В этом случае после полного обследования может быть назначена заместительная терапия.
Задача лечения ферментными препаратами — восполнить их недостаток в организме, снизив при этом нагрузку на поврежденный орган. В некоторых случаях такая терапия назначается пожизненно.
Важно! Действие всех ферментных препаратов начинается через 20-30 минут после приема пищи, поэтому пить их нужно строго перед едой в назначенной лечащим врачом дозировке!
Современная фармакология предлагает большое количество различных ферментных препаратов животного и растительного происхождения. Некоторые из них направлены только на восполнение недостатка какого-то одного энзима, например, расщепляющего лактозу или жиры. Есть и средства комплексного воздействия, назначаемые при дефиците нескольких ферментов в различных органах пищеварительной системы.
Ферменты поджелудочной железы получают из органов коров или свиней. В состав лекарственных средств входят основные панкреатические энзимы — амилаза, липаза и трипсин.Полиферментные препараты помимо чистого панкреатина могут включать желчные кислоты, адсорбенты или другие ферменты.Все препараты подбираются строго индивидуально с учетом характера течения заболевания и выраженности симптомов.
Для чего нужна диета при панкреатите
В процессе лечения панкреатита питание играет ничуть не меньшую роль, чем лекарственные препараты. Основная цель назначаемой диеты — восстановление функций поджелудочной железы и нормализация процесса выработки пищеварительных ферментов.
Тяжелые для переработки продукты увеличивают нагрузку на воспаленный орган. После обильного застолья с жирными жареными блюдами поджелудочная железа начинает усиленно вырабатывать ферменты для ее перевариваривания. Если протоки железы сужены, вырабатываемый в экстремальном режиме панкреатический сок скапливается в железе, усугубляя развитие болезни — пораженная поджелудочная железа начинает переваривать саму себя.
Сигналы о том, что железа работает в усиленном режиме, включают:
- тяжесть в животе после приема пищи,
- изжогу,
- отрыжку,
- приступы боли в области желудка.
Конечно, постоянно придерживаться строгой диеты не просто, особенно в домашних условиях. Люди со строгими ограничениями в питании вынуждены готовить себе отдельно и удерживаться от соблазнов съесть что-нибудь жареное или острое.
Важно понимать, что одно нарушение диеты может вызвать острый приступ панкреатита со всеми вытекающими последствиями: сильной болью, тошнотой, рвотой и диареей. Единственный срыв может свести на нет все усилия по поддержанию длительной ремиссии.
Правила диеты № 5: что можно и что нельзя есть при панкреатите
Диета при панкреатите имеет много ограничений и по разрешенным продуктам, и по способу их приготовления. Специально для людей, испытывающих проблемы с поджелудочной железой, одним из основоположников отечественной диетологии и гастроэнтерологии профессором И.И. Певзнером был разработан диетический стол № 5.
Но, прежде чем знакомиться с конкретными положениями этой диеты, необходимо принять во внимание общие принципы питания при панкреатите:
- питаться нужно 5 раз в день небольшими порциями;
- исключить жареные и маринованные продукты;
- при острой стадии заболевания пищу нужно измельчать или протирать;
- в рационе должен преобладать животный белок;
- количество жиров в день не должно превышать 50 г;
- сахар также попадает под строгое ограничение — не больше 30 г в день;
- под запретом продукты, повышающие метеоризм, — сладкие газированные напитки, любые бобовые, сладкие яблоки и виноград, сладкая сдоба и некоторые другие;
- потребление соли сводится к минимуму — не больше трех-пяти граммов.
Важно! При панкреатите можно есть медленные углеводы, при этому нужно следить за соотношением нутриентов в блюдах. Не стоит себя обманывать тем, что сахар можно заменить медом, его потребление также следует контролировать. В первое время обязательно понадобится калькулятор. Необходимо сразу рассчитать норму калорий в сутки и баланс белков, жиров и углеводов исходя из индекса массы тела. Эту информацию легко найти в интернете на сайтах, посвященных правильному питанию и здоровому образу жизни. Для подсчета калорий и количества нутриентов существуют различные мобильные приложения.
Все перечисленные принципы учтены в диете № 5, которая существует в базовом и расширенном вариантах.
Базовый вариант показан при рецидивах хронического панкреатита и при остром характере заболевания. В острой фазе диета более строгая со множеством ограничений. Она направлена на разгрузку поджелудочной железы и снятие симптомов острого воспаления. В первые 3 дня острой стадии пациенту рекомендуется голодание для отдыха поджелудочной железы. Далее в течение 3-7 дней разрешено питание углеводными продуктами маленькими порциями с небольшими интервалами. Калорийность рациона в эти дни должна быть пониженной, а пища употребляется только в протертом или полужидком виде.
Важно! Распространено мнение, что при любых проблемах с пищеварением хорошо помогает наваристый бульон, особенно куриный. При панкреатите, заболеваниях желчного пузыря и других патологиях ЖКТ жирные наваристые бульоны категорически противопоказаны! Излишнее количество животного жира значительно увеличивает нагрузку на поджелудочную железу и препятствует нормализации состояния.
В рацион включаются каши на воде и овощные супы с различными крупами, кроме пшенной и кукурузной, вареные или приготовленные на пару протертые овощи. Из напитков разрешены некрепкий чай, кисель, компот из сухофруктов. Хлеб разрешен только белый и слегка подсохший, можно есть сухарики и печенье типа галет.
На третий день углеводной диеты постепенно вводят белковые продукты:
- суп из постного мяса, желательно варить бульон из телятины, индейки или куриной грудки, мясо из бульона следует пропустить через мясорубку или измельчить в блендере;
- омлет, приготовленный на пару или яйца всмятку;
- паровые котлеты из постного мяса или нежирной рыбы;
- творожные запеканки и суфле из творога с минимальной жирностью.
Диета № 5 признана максимально щадить поджелудочную железу, которой в стадии обострения нужен полный покой. Разрешенные и запрещенные продукты для базовой диеты приведены в таблице 1.
Важно! Преобладание белковой пищи в рационе может привести к запорам. В этом случае нужно добавлять больше сырых овощей и фруктов из разрешенного списка. При подагре предпочтение отдается белкам растительного происхождения или морской рыбе.
Когда воспаляется поджелудочная железа, одной диетой не обойтись. Подобрать эффективные лекарства и схему их приема при остром и хроническом панкреатитах может только врач. Заниматься самолечение категорически не рекомендуется.
Что такое панкреатит?
Панкреатит — это воспаление поджелудочной железы, оно может протекать очень тяжело и даже угрожать жизни.
Поджелудочная железа выделяет ферменты, которые необходимы для переваривания и всасывания пищи кишечником. Она также вырабатывает важные гормоны (инсулин, соматостатин и глюкагон) и защищает двенадцатиперстную кишку от кислоты, которая поступает из желудка.
Почему возникает панкреатит?
Сбой в работе железы провоцируют:
- алкоголизм,
- желчнокаменная болезнь,
- избыток в питании жирной пищи,
- некоторые лекарства и др.
Часто причина - в суженных или закупоренных протоках железы. В результате ферменты, выделяемые поджелудочной, накапливаются в ней и начинают разрушать ее саму. Железа воспаляется (рис. 1).
Панкреатит может протекать в двух формах: острой и хронической. При острой происходит неожиданное воспаление поджелудочной железы. Оно может повлечь отмирание органа или его частей и замещение его соединительной тканью и жиром. В лучшем случае острый панкреатит проходит сам: нет необходимости в госпитализации. В худшем — переходит в хроническую форму. При ней структура органа видоизменяется: забиваются протоки, ткань железы покрывается рубцами.
Известны случаи рецидивирующего панкреатита. Его особенностями являются острые боли, но уже на фоне изменившейся структуры поджелудочной.
Симптомы хронического и острого панкреатита
Обычно симптомы проявляются после чрезмерного употребления спиртных напитков и жирной пищи. Для панкреатита характерны:
- постоянная сильная боль в левом подреберье или опоясывающая боль в эпигастрии (верх живота),
- многократная рвота,
- отечность в верхней части живота,
- учащенное сердцебиение,
- низкое артериальное давление,
- изменение стула (в начале болезни стул обычный, затем возникают диарея, в кале присутствуют жировые пятна, запах — резкий и неприятный),
- потеря веса, отсутствие аппетита (при хронической форме).
При хронической форме боль может быть тупой и ноющей посередине живота. Если возникает рецидивирующий панкреатит, то острая боль возвращается. Со временем боль замещается недостатком ферментов, что приводит к вздутию живота после приема пищи. Хроническую форму может сопровождать сниженный аппетит и потеря способности тонкой кишки всасывать питательные вещества (мальабсорбция). С калом выходит много жира; он имеет неприятный запах, светлее нормального и с жирными пятнами. Эта форма также чревата образованием ложных кист в железе, которые увеличивают риск рака поджелудочной.
Когда обратиться к врачу?
Панкреатит — болезнь, ставящая под угрозу нормальное функционирование всего организма. Если после обильной трапезы с алкогольными напитками и жирной пищей возникла сильная боль в верхней части живота, следует немедленно обратиться к врачу. Болевые ощущения могут усиливаться при движении и кашле. Отдавать может в левую лопатку, поясницу и плечо. Важно не пить обезболивающие: они могут помешать определить реальную причину болей.
Основы лечения
Подход к лечению панкреатита различается в зависимости от формы болезни. При острой тяжелой форме панкреатита, когда есть боль и постоянная рвота, пациента госпитализируют. При хронической болезни и при отсутствии рецидивов госпитализация не требуется, врачи борются с причиной болезни с помощью препаратов.
Острый панкреатит на снимке КТ. Фото: Hellerhoff / Wikipedia (Creative Commons Attribution-Share Alike 3.0 Unported license)
После поступления в стационар с острым панкреатитом пациента не кормят, как правило, в течение первых 48 часов. В желудок вводится зонд, который удаляет его содержимое. Если есть осложнения (кровотечение, острая кишечная непроходимость, нагноение и др.), пациента направляют на операцию.
Далее врач назначает различные лекарственные препараты, чтобы уменьшить нагрузку на железу, снизить боль и предотвратить развитие инфекции.
При панкреатите жизненно необходим контроль выработки поджелудочной пищеварительных ферментов. Отсутствие питания через рот в первую неделю после снятия приступа — самый эффективный способ такого контроля. Поэтому используют парентеральное питание, то есть внутривенное введение инфузий через капельницу, или энтеральное, при котором питательные смеси вводятся через зонд.
Панкреатит может протекать с осложнением в виде отмирания части поджелудочной или органа целиком (панкреонекроз). В этом случае врачи придерживаются консервативного метода лечения с помощью медицинских препаратов. При инфицированном панкреонекрозе обязательно применение антибиотиков. Если же консервативное лечение не помогает и у пациента прогрессирует полиорганная недостаточность, нагноение, панкреонекроз или рак поджелудочной, назначают операцию.
На первом этапе врачи предпочитают минимизировать хирургическое вмешательство в организм. Сначала проводят пункцию и дренирование поджелудочной и забрюшинного пространства. Для этого с помощью небольших надрезов внутрь вводят специальные трубки (дренажи), которые удаляют лишнюю жидкость и промывают полость специальными растворами.
При более тяжелом состоянии пациента и распространенном поражении железы прибегают к альтернативной тактике лечения, которая включает:
- лапаротомию, то есть наружное дренирование, при котором делают разрезы брюшной стенки,
- резекцию железы или удаление ее целиком.
Удаление железы — крайняя мера, к ней прибегают в ситуации, когда орган уже не восстановить. Жить без железы можно, но придется искусственно поддерживать ее функции: принимать инсулин, ферментные препараты и соблюдать очень строгую диету.
Главная задача при появлении резкой боли — обеспечить железе холод, голод и покой. Нужно ничего не есть и немедленно обратиться к врачу. Для снятия воспаления на живот нужно положить холодный компресс.
Медикаментозное лечение панкреатита у взрослых
Медицинские препараты играют важную роль в лечении панкреатита. Они несут в себе сразу несколько функций:
- восстановление недостаточности ферментов,
- восстановление гормонального фона,
- улучшение обменных процессов,
- борьба с воспалением,
- предотвращение спазмов,
- нормализация кровообращения,
- купирование боли,
- возмещение водно-электролитных потерь и плазмопотерь.
Набор прописанных препаратов может быть велик, важно четко следовать инструкциям врача и принимать все необходимые лекарства вовремя.
6 советов, которые помогут вам не забывать принимать лекарства
Многие препараты при панкреатите нужно принимать регулярно, не пропуская очередную дозу. Чтобы быстрее приспособиться к жизни во время болезни, следуйте этим простым советам:
Особенности назначения препаратов при панкреатите женщинам
Острый панкреатит у беременных — редкое явление. Исследования говорят лишь о трех случаях из 10 000. Тем не менее с течением беременности риск развития заболевания увеличивается. Поэтому подходить к лечению таких пациентов следует очень осторожно.
Среди врачей нет согласия в вопросе применения антибиотиков в период беременности. При выборе медикамента врач принимает во внимание тяжесть болезни, сопутствующие осложнения, срок беременности. В ряде случаев положительный исход для матери служит решающим фактором в назначении антибиотикотерапии, даже несмотря на риски нарушения развития плода. При отсутствии инфекции в желчных протоках, как правило, антибиотики не назначают.
Легкая форма панкреатита может пройти сама. Врач назначает антигиперлипидемические препараты, инсулин, гепарин и диету. В тяжелых случаях заходит вопрос о прерывании беременности. Решение зависит от множества факторов и принимается врачом в каждом индивидуальном случае.
Венозные катетеры для парентерального питания могут вызвать осложнения беременности. Предпочтение отдается энтеральному питанию с помощью трубки, которая проходит через нос и пищевод в кишечник.
Медикаментозное лечение панкреатита у детей
Врачи сходятся во мнении, что панкреатит у детей сложно диагностировать. Причины его появления отличаются от случаев со взрослыми, но сама болезнь поддается лечению лучше.
Чаще всего панкреатит у детей возникает на фоне других заболеваний. Так, причинами могут стать воспаления других органов: желудка и двенадцатиперстной кишки (гастродуоденит), желчного пузыря (холецистит), кишечника (энтероколит), или язвенная болезнь. Среди других причин — применение некоторых медикаментов, анатомические особенности желудочно-кишечного тракта и травмы живота.
Лечение направлено на устранение причины заболевания и предотвращение опасных последствий. Детям назначают те же препараты, что и взрослым. Дозировку каждого медикамента определяет врач.
Препараты
Основная задача при лечении панкреатита — избавиться от причины, вызвавшей воспаление, и предотвратить наступление осложнений. Поэтому врачи прописывают целый курс таблеток, которые должны помочь пищеварительной системе справится со сбоем (рис. 3).
Спазмолитики при панкреатите
Для купирования боли и спазмов мускулатуры назначают спазмолитики. Они могут вводиться внутримышечно или внутривенно. К основным относят те, которые содержат дротаверин, мебеверин, пинаверия бромид, м-холинолитики (метоциния йодид, атропин).
Ферменты и антиферментные препараты при панкреатите
При панкреатите железа не способна производить ферменты, необходимые для пищеварения. Поэтому пациент должен получать их извне. Кроме того, введение ферментов позволяет железе снизить их выработку и отдохнуть. Ферменты назначают только при отсутствии обострения. Они разделяются на те, которые содержат панкреатин (с компонентами желчи и без), и те, в состав которых входят лишь компоненты растительного происхождения (симетикон, химопапаин).
Важно! Ферментные препараты обязательно нужно пить во время каждого приема пищи. Ферментный препарат, его дозировку и длительность лечения определяет только врач. Ни в коем случае нельзя принимать ферменты при острой боли. Такая боль говорит об ухудшении воспаления в поджелудочной. Прием ферментов в этом случае приведет к усилению внутрипротокового давления, в дальнейшем — к закупорке сосудов и некрозу.
Антациды
Соляная кислота, которая содержится в желудочном соке, запускает работу поджелудочной железы. Чем больше этой кислоты, тем активнее работает железа. При панкреатите повышенная активность органа приводит к болям и осложнениям. Для снижения кислотности в желудке применяют антацидные препараты. Они содержат алгелдрат и магния гидроксид, которые нейтрализуют желудочную кислоту. Предпочтение врачи отдают препаратам в жидком виде.
Антисекреторные
Антисекреторные препараты снижают выработку соляной кислоты, которая содержится в желудочном соке. Ее чрезмерное количество приводит к тому, что щелочный секрет поджелудочной не способен нейтрализовать кислотность среды. Именно щелочная среда предоставляет наилучшие условия для пищеварения, поэтому ее восстановление — одна из задач при борьбе с панкреатитом. Другая функция таких препаратов — оказывать цитопротективное действие. Они увеличивают секрецию защитной слизи, усиливают кровоток в органы пищеварительной системы и способствуют заживлению рубцов.
Н2–блокаторы
Это антигистаминные антисекреторные средства. Их действие направлено на предотвращение возбуждения Н2-рецепторов, которые стимулируют работу всех желез: слюнных, желудочной, поджелудочной. Они снижают кислотность желудочного сока, задерживают выработку соляной кислоты и пепсина, который расщепляет белок. К ним относят препараты, содержащие фамотидин, ранитидин и др.
Ингибиторы протонного насоса
Лекарственные средства, назначение которых — блокировать работу находящегося в слизистой желудка протонного насоса и тем самым уменьшить кислотность желудка путем уменьшения выработки соляной кислоты. Той самой кислоты, которая необходима для пищеварения, но в больших количествах приводит к гастриту, а затем и к язве. Такие средства являются производными бензимидазола. Сюда входят препараты, содержащие омепразол, пантопразол, лансопразол и др.
Прочие лекарства при панкреатите
В зависимости от формы и фазы заболевания в каждом индивидуальном случае на основании симптомов и результатов анализов врач назначает дополнительные препараты.
Антибиотики
Для борьбы с воспалением и гноем, а также для предотвращения серьезных последствий в виде некроза, сепсиса и абсцесса, необходимы антибиотики и противомикробные средства. Длительность курса обычно не превышает 7–14 дней. Обычно применяют карбапенемы, цефалоспорины, фторхинолоны, метронидазол. В стационаре такие препараты вводят парентерально (внутримышечно или внутривенно).
Витамины
Недостаточность пищеварения, как правило, сопровождается нехваткой витаминов. Перед тем, как назначить витаминные препараты, врачи обязательно направляют на анализ, чтобы выяснить, каких именно витаминов не хватает. Как правило, прописывают жирорастворимые витамины А, D, Е и К, так как именно они отвечают за метаболизм белков, жиров и углеводов. Они также помогают ферментам в их работе и защищают от рака поджелудочной железы.
Противовоспалительные препараты при панкреатите
Помимо антибиотиков, врачи прописывают нестероидные противовоспалительные средства и анальгетики. В частности, ненаркотические анальгетики (диклофенак, пироксикам, мелоксикам, метамизол натрия и др.). Они снимают воспаление и боль.
Можно ли желчегонные?
Желчнокаменная болезнь — одна из основных причин возникновения панкреатита. Поэтому желчегонные вещества, позволяющие предотвратить застой желчи и уменьшить нагрузку на поджелудочную, находятся в списке лекарств для борьбы с этой болезнью. Нужно иметь в виду, что при остром панкреатите и обострении хронической формы желчегонные препараты противопоказаны. Их принимают только в период ремиссии.
Препараты железа
Применение препаратов железа при лечении панкреатита не является распространенной практикой. В ряде случаев прием ферментных препаратов может приводить к ухудшению всасывания железа и, следовательно, его недостатку в организме. По другим данным, потребление препаратов железа пациентами после перенесенного острого панкреатита влияло на углеводный обмен.
Препараты для восстановления микрофлоры кишечника
В дополнение к базовому комплексу лечения прописывают бифидо- и лактобактерии. Они призваны восстановить микрофлору особенно после приема антибиотиков. Такие препараты являются профилактикой дисбактериоза, при котором нарушается микробный состав кишечника.
Какие капают капли
В виде капельниц назначают инфузионные растворы. Такая терапия направлена на поддержание водно-электролитного состава. Сюда входят коллоидные и кристалловидные растворы. Они восполняют потери энергии, белка и плазмы.
Плазмаферез
Для очищения организма от токсинов используют плазмаферез. При этой процедуре кровь — забирается, плазма пациента, которая и содержит токсины, — отфильтровывается, а обратно возвращается донорская плазма.
Особенности приема лекарств при панкреатите
При панкреатите строго противопоказано любое самолечение, даже прием обезболивающих препаратов. Врач определяет способ лечения, подбирает лекарства и их дозировку строго индивидуально для каждого пациента. Длительность лечения зависит от формы заболевания, его тяжести, а также от реакции организма пациента на тот или иной препарат. Важно не забывать о лекарстве: принимать медикаменты регулярно и в строго отведенное для них время.
Осложнения после приема лекарств
Лекарства от панкреатита, как и любые медикаменты, могут приводить к осложнениям. Антибиотики — к расстройству пищеварения, нестероидные противовоспалительные препараты — к осложнениям со стороны желудочно-кишечного тракта и сердечно-сосудистой системы. Ферментные препараты могут вызывать аллергию и приводить к недостатку железа. Антисекреторные, хоть и считаются препаратами с минимум побочных эффектов, могут вызывать синдром отмены: появление изжоги, а иногда и болей в грудине после прекращения их приема. Даже витамины, если принимать их неумеренно и без предварительной сдачи анализов, могут стать не просто бесполезной, но и опасной добавкой.
Сколько длится прием лекарств?
Длительность приема лекарств определяет врач. На продолжительность лечения влияет то, в какой форме протекает болезнь, проводились ли дренажные процедуры и операция, имеются ли последствия. Как правило, при острой легкой форме панкреатита длительность лечения составляет 3–5 дней. Антибиотики следует пить в течение 7–14 дней. Ферментная терапия длится 2–3 месяца и может быть продолжена после перерыва в один-два месяца.
Можно ли вылечить панкреатит навсегда?
Вероятность излечения от панкреатита зависит от формы болезни и ее причины. Бывает, легкая форма вызвана обильной жирной пищей или употреблением алкоголя. В этом случае воспаление может пройти самостоятельно, не оставив следов: избыточная жидкость вокруг органа не образуется, протоки не будут заблокированы, а значит ферменты в железе не накопятся.
Другое дело — алкоголизм, осложнения желчнокаменной болезни, наличие воспалений или опухолей в других органах пищеварительной системы. Панкреатит как сопутствующее заболевание требует строгого врачебного контроля. Если ситуация запущенная: изменена структура органа или происходит отмирание ее части (панкреонекроз), то о вылечивании речи не идет. Пройдя курс обязательной лекарственной терапии, пациентам предстоит поддерживающая терапия, строгая диета, полный отказ от алкоголя и курения. По мнению врачей, наблюдать за пациентом нужно в течение не менее трех месяцев. Хорошей привычкой станет физическая нагрузка. Физкультура улучшает обменные процессы, помогает контролировать вес и очищает от токсинов.
Заключение
Поджелудочная железа несет две важные функции: выработку гормонов и производство панкреатической жидкости, которая содержит ферменты, необходимые для пищеварения. Воспаление поджелудочной железы способно вывести из строя не только саму железу, но и другие важные органы. Лечение делится на консервативное с помощью медикаментов и оперативное, включающее хирургическое вмешательство.
Медикаментозная терапия призвана предотвратить дальнейшее воспаление, наладить нормальную работу поджелудочной и других органов, восстановить водно-электролитный и щелочной баланс. К основным препаратам относят спазмолитики для снятия боли, ферменты — чтобы дать поджелудочной отдых, антациды и антисекреторные — для контроля кислотности и восстановления щелочной среды. При наличии осложнений прописывают антибиотики. К дополнительным препаратам относят витамины, бифидо- и лактобактерии и желчегонные.
Только врач может определить, какой препарат следует назначить, продолжительность курса его применения и дозировку. Жизненно необходимо отказаться от алкоголя и курения и строго придерживаться диеты.
Читайте также:

