Что происходит если инфекцию не лечить
Обновлено: 18.04.2024
Грипп – опасное инфекционное заболевание. Каждый год в мире от него умирает около 600 тысяч человек. Осложнения после гриппа регистрируются у 10-12% пациентов; большая часть из них развивается в первые дни болезни и требует немедленной госпитализации. Но и другие ОРВИ могут протекать с осложнениями и причинять вред здоровью.
Респираторная инфекция - это просто или сложно?
Но выраженная интоксикация, риск развития осложнений, долгое восстановление объясняют необходимость внимательного отношения к первым симптомам болезни и наблюдение за состоянием больного в динамике. Нельзя сравнивать иммунитет, состояние организма и реакцию на вирус взрослого, соматически здорового человека и пациента с хроническим заболеванием.
Говоря о развитии осложнений, эксперты ВОЗ выделяют так называемые группы риска: люди, входящие в них, наиболее уязвимы. Сюда относятся:
- дети от полугода до 6 лет;
- пациенты пожилого, старческого возраста;
- беременные женщины (особенно 2 и 3 триместр);
- лица с нарушениями иммунитета;
- люди с высокой степенью ожирения (индекс массы тела превышает 40);
- пациенты с хроническими соматическими заболеваниями.
Говоря о влиянии вируса гриппа на организм, микробиологи перечисляют определенные белки возбудителя. Они не только вмешиваются в биохимические процессы клеток, но и принимают участие в подавлении ответа иммунной системы человека. Это становится причиной более тяжелого и длительного течения болезни, присоединения осложнений. Кроме того, токсины вируса влияют на проницаемость вен и артерий – их стенки становятся ломкими, нарушается кровоток в мелких сосудах. Так возникают носовые кровотечения, кровоизлияния в кожу или внутренние органы. Тонус сосудов снижается; в случае с венами это приводит к выходу плазмы крови в окружающие ткани, тромбозам.
Эти изменения касаются и дыхательной системы: развивается отек легких, формируются очаговые кровоизлияния в альвеолах и окружающей их соединительной ткани (интерстициальная пневмония).
Токсины вируса нарушают работу нервной системы: поврежденные сосуды не могут отводить спинно-мозговую жидкость из полости черепа. Нарастает отек головного мозга. Действие аллергенов вируса на нервные клетки приводит к формированию воспаления и повреждению тканей.
Но грипп – не единственное заболевание, при котором возникают осложнения. Просто яркая клиническая картина, обусловленная массивной интоксикацией, выделяет его среди всех респираторных инфекций. Другие группы вирусов также угрожают жизни и здоровью пациентов, например:
- респираторно-синцитиальные вирусы – причина бронхиолита у детей раннего возраста;
- парагрипп может вызывать ложный круп (отек гортани и трахеи с острым нарушением дыхания);
- герпетическая ангина при заражении энтеровирусом Коксаки – менингит, энцефалит, миокардит, глоточные абсцессы.
Какие симптомы указывают на развитие осложнений
Клиническая картина осложненного гриппа включает в себя утяжеление имеющихся симптомов или появление новых. Обычно длительность лихорадочного периода составляет 3-4 дня. В течение этого времени у пациента сохраняется интоксикация, которая проявляется в виде слабости, вялости, головных болей, отказа от пищи, повышенной сонливости.
На 3 день нередко начинается сухой кашель, сопровождающийся неприятными ощущениями в грудной клетке. Затем температура тела постепенно снижается, пациент субъективно чувствует себя лучше. Если же симптомы гриппа усиливаются, к ним добавляются новые жалобы или состояние больного с первого дня становится тяжелым, говорят о развитии осложнений. Следует обратить внимание на такие тревожные признаки как:
- одышка, цианоз, кровохарканье, боли в грудной клетке;
- снижение артериального давления;
- нарушения сознания, патологическая сонливость;
- эпиприступы, мышечная слабость, нарушение двигательных функций;
- обезвоживание: снижение объема выделяемой мочи, падение артериального давления, коллапс при попытке встать на ноги;
- появление кашля с мокротой;
- хрипы в грудной клетке при аускультации;
- продолжительность лихорадки до 5 дней и более;
- повторное повышение температуры после 3-4 дней болезни.
Особого внимания заслуживают пациенты группы риска: у них наблюдается самая высокая частота смертельных исходов.
Осложнения гриппа
Говоря о тяжелом течении гриппа, инфекционисты выделяют 2 основные группы осложнений – легочные и внелегочные.
Поражение легких и плевры
90% осложнений связано именно с вовлечением легочной ткани и плевры. Симптомы появляются на 3-4 день болезни, когда вирус активно размножается в организме и распространяется по дыхательным путям. Выделяют первично вирусную, вирусно-бактериальную и бактериальную пневмонию. Нарушение проницаемости сосудов приводит к пропитыванию кровью альвеол, формированию отека в соединительной ткани. Развивается респираторный дистресс-синдром. Такие пациенты уже в течение суток от появления симптомов нуждаются в госпитализации и переводе на искусственную вентиляцию легких.
Симптомы пневмонии при гриппе не имеют принципиальных отличий от воспаления при циркуляции другого возбудителя:
Гриппозная пневмония сопровождается сильнейшей интоксикацией – пациенты жалуются на слабость, головные боли, боли в глазных яблоках, светобоязнь, дискомфорт в мышцах, суставах. Применение жаропонижающих средств приводит лишь к временному и незначительному снижению температуры тела, облегчения не наступает. Нередко на высоте лихорадки у пациента отмечается нарушение сознания с вялостью, заторможенностью или, наоборот – с возбуждением. Возможно появление истинных галлюцинаций. При кашле в мокроте могут быть обнаружены прожилки крови.
Бактериальная пневмония связана с присоединением вторичной, чаще условно-патогенной инфекции (стрептококки, стафилококки, гемофильная палочка, иногда – микст-формы). Ухудшению состояния предшествует временное снижение температуры – так называемый период мнимого благополучия. Возможно развитие ограниченных или разлитых поражений легочной ткани (абсцесс или гангрена).
Ослабленный иммунитет не сдерживает распространение возбудителей – вовлекаются листки плевры, покрывающей легкие. При рентгеновском исследовании определяется плеврит.
Поражения дыхательных путей при гриппе
Эта группа осложнений развивается как результат снижения местного иммунитета, причиной становится бактериальная флора. На их возникновение указывают такие симптомы гриппа, как насморк, головные боли, если они не проходят вместе со нормализацией температуры и облегчением токсикоза.
Фронтит (или воспаление лобных пазух) самый тяжелый вариант. Пациентов беспокоит:
- боли в области лба, усиливающиеся при наклонах;
- одышка;
- слезотечение и светобоязнь.
Сфеноидит (воспаление пазухи клиновидной кости) диагностируется очень редко, но склонен к хроническому течению и плохо поддается лекарственной терапии. Каких-то типичных симптомов при заболевании нет, его часто путают с неврологической патологией, поэтому пациенты длительное время остаются без помощи.
Гайморит же наоборот легко поддается диагностике и лечению: жалобы на заложенность носа, гнойные выделения, ощущение тяжести в голове и боли в проекции пазух вынуждают пациента обратиться к отоларингологу.
Нарушение целостности эпителия бронхиального дерева приводит к возникновению бронхита. Для него характерен кашель (сухой или с мокротой), боли в груди. При дальнейшем распространении инфекции развивается пневмония.
Инфекционно-токсический шок
На фоне тяжелых или молниеносных форм гриппа развивается острое жизнеугрожающее состояние – инфекционно-токсический шок (или ИТШ). Под действием токсинов вируса, бактерий страдает регуляция кровообращения в периферических сосудах, нарушается кровоснабжение жизненно важных органов. В зависимости от тяжести симптомов различают компенсированную, субкомпенсированную и декомпенсированную стадии шока.
На развитие осложнения укажут такие симптомы как:
- снижение артериального давления;
- выраженная тахикардия;
- падение температуры тела;
- симптомы выключения сознания.
Такой пациент должен быть немедленно госпитализирован в стационар. Отсутствие медицинской помощи приводит к гибели от полиорганной недостаточности, отека головного мозга.
Поражения нервной, сердечно-сосудистой системы
Эта группа осложнений встречается нечасто. Возникновение миокардита или перикардита связано с действием нескольких патологических факторов: нарушение микроциркуляции, аутоиммунные механизмы, непосредственное действие вирионов, бактерий на клетки. По течению воспаление носит острый или хронический характер, возможно развитие ремиссии или гибель больного. При миокардите у пациентов возникают различного рода аритмии. В диагностике основное значение имеют серологические методы, электрокардиография.
Причинами поражения нервной системы становятся нарушения микроциркуляции и действие токсинов на клетки. Это осложнение типично для токсических форм и может осложнять течение в любом периоде болезни, нарушая работу центрального или периферического отделов нервной системы. Симптомы осложнения появляются на фоне общего токсикоза: головные боли, боли в мышцах, сонливость или бессонница. Характерно сочетание резкого повышения температуры головокружения, однократной или повторной рвоты. Эти признаки указывают на повышение внутричерепного давления.
Описаны следующие формы заболевания:
- менингит, менингоэнцефалит;
- миелит;
- невриты любого уровня (например, воспаление тройничного, слухового нерва);
- полиневриты;
- шейные, пояснично-крестцовые радикулопатии;
- поражение симпатических нервов.
Острый геморрагический энцефалит или менингоэнцефалит опасен тем, что может возникать на фоне относительно благополучного течения гриппа без выраженной температурной реакции. Примерно через неделю от появления первых симптомов у пациентов развивается острый психоз со зрительными или слуховыми галлюцинациями угрожающего содержания. Неправильное поведение, острое возбуждение, нарушение сна служат причиной госпитализации в психиатрический стационар, где на фоне специфической терапии состояние больных постепенно ухудшается. Постепенно усугубляются признаки выключения сознания до степени сопора, комы.
При менингоэнцефалите возможно появление депрессивно-параноидной, делириозной симптоматики. На фоне противовирусного лечения ремиссия наступает через несколько недель.
Грипп и обострение хронических заболеваний
Пациенты, имеющие хронические соматические заболевания, должные немедленно обратиться к врачу при подозрении на заражение гриппом: вероятность летального исхода высока. Действие токсинов, нарушения кровотока или влияние вируса на ослабленный иммунитет становится причиной декомпенсации при таких расстройствах как:
- сахарный диабет;
- ожирение;
- бронхиальная астма;
- хроническая обструктивная болезнь легких;
- хроническая сердечная недостаточность;
- хроническая почечная, печеночная недостаточность;
- ВИЧ-инфекция или СПИД.
Бесконтрольное применение лекарственных препаратов в связи с лихорадкой тоже может спровоцировать развитие осложнений. Так у детей, получающих терапию ацетилсалициловой кислотой, возникает сидром Рейе – острая печеночная энцефалопатия. Частота смертельных исходов составляет 20-30%.
Осложния гриппа развиваются как в первые дни болезни, так и на фоне улучшения состояния. Чаще их диагностируют у пациентов из групп риска. Для предотвращения осложнений следует ежегодно делать профилактические прививки, а при появлении первых симптомов инфекции не прибегать к самолечению, а немедленно обращаться к врачу.
За последние годы происходит стремительный рост больных половыми инфекциями. Количество инфекций, передаваемых половым путем (ИППП), на сегодняшний день насчитывает более 30 заболеваний различной этиологии. Причиной развития этих заболеваний могут служить бактерии (сифилис, гонорея), вирусы (герпес, СПИД, остроконечные кондиломы), простейшие (трихомониаз), грибы (кандидоз). Установлено, что при половых контактах могут передаваться даже паразитарные заболевания кожи - чесотка, лобковый педикулез (лобковые вши).
Инфекции, передающиеся половым путем (ИППП), - это грозные враги репродуктивной системы человека. Зачастую симптомы половых инфекций схожи: повышенная температура, иногда боль при мочеиспускании, неприятного запаха, неестественного цвета выделения из половых органов, жжение, покраснение в области паха. Но иногда и существуют чисто субъективные симптомы, например, такие как депрессия, плохое настроение, апатия. При ряде заболеваний симптомы вообще могут отсутствовать. То есть организм человека может быть заражен инфекцией, но явные признаки заражения проявятся позже. Возможны варианты возникновения инфекции не путем заражения, а с помощью активизации деятельности каких-либо микроорганизмов из-за сильной ослабленности организма, авитаминоза, из-за снижения иммунитета. Чаще всего это происходит в женском организме. Может появиться молочница (кандидоз), уреаплазмоз, хламидиоз и прочее. В данном случае, не стоит винить полового партнера в измене, а лучше всего пройти профилактику данной половой инфекции.
Лечить или не лечить? – вот в чем вопрос…
Половые инфекции, помимо дискомфорта, могут подарить человеку массу неприятных последствий. Как правило, симптоматика половой инфекции отсутствует до определенного момента, а точнее до распространения инфекции на соседние половые органы. Половая инфекция у женщин может вызвать эрозию шейки матки (то есть воспаление шейки матки), привести к доброкачественным и злокачественным образованиям, к бесплодию, непроходимости маточных труб. Половые инфекции у мужчин могут привести к воспалению органов мочеполовой системы, к воспалению яичек (орхиту) и, в конечном счете, также к бесплодию.
Лечение половой инфекции должно быть своевременно, пока заболевание не переросло еще в хроническую форму. Хроническая форма заболевания может привести к воспалительным процессам органов малого таза, также возможны гормональные нарушения и функциональные нарушения различных органов и систем. Хроническая форма лечится дольше по времени. У женщин половая инфекция может вызвать нарушения менструального цикла.
Надеяться на самоизлечение не стоит, оно не произойдет. Исчезновение симптомов говорит лишь о переходе заболевания в скрытую форму.
Иногда при скрытых симптомах заболевания женщина, считая, что она полностью здорова, может забеременеть. И тогда гинеколог, который сообщит ей о радостном известии, также расскажет и о наличии половой инфекции. Половая инфекция во время беременности может привести к врожденным патологиям плода, к уродству, может стать причиной невынашивания беременности, преждевременных родов, крупных разрывов промежности и внутренних половых органов вовремя родов, причиной кровотечения. Лечить во время беременности половую инфекцию гораздо сложнее, не каждое лекарство подойдет беременной женщине. А если же ИППП не лечить, то ребенок может заразиться во время родов, проходя по родовым путям, или же находясь в утробе. Инфекция может серьезно поразить глаза новорожденного.
В зависимости от этиологии половой инфекции гинеколог может настоять на проведении аборта, последствия которого могут быть весьма плачевными, потому что любое хирургическое вмешательство вредит здоровью человека.
Лечить половую инфекцию необходимо. Никакие сомнения не должны возникать на этот счет.
Как избежать ИППП?
Во-первых, необходимо регулярно 2 раза в год проходить профилактический осмотр у гинеколога (уролога), сдавать необходимые анализы (биохимический анализ крови, мочи, посев на флору и так далее) для выявления половой инфекции.
Во-вторых, следует исключить возможность незащищенных половых актов с малознакомыми людьми. Как правило, легкодоступные девушки, а также мужчины, ведущие свободный сексуальный образ жизни, являются носителями не одной инфекции, а целого букета.
В-третьих, при каждом сексуальном контакте используйте презерватив.
В-четвертых, применяйте индивидуальные средства защиты от ИППП, занимайтесь сексом только с тем человеком, которому Вы доверяете.
Общий совет для мужчин и женщин: следите за своим здоровьем!
Если Вы подозреваете у себя наличие половых инфекций, обратитесь к опытному гинекологу (урологу). Записаться на прием Вы можете по телефонам, указанным на сайте.
Нередко боязнь человека заставляет его не обращать внимание на симптомы заболеваний мочеполовой сферы, полагаясь на то, что все пройдет само собой. Но ничего не проходит бесследно.
После попадания на слизистую мочеиспускательного канала происходит разрушение защитного слоя клеток выстилающих уретру. Постепенно процесс распространяется вглубь, в подслизистый слой, разрушит нежную сосудистонервную сеть, ответственную за питание и иннервацию уретры. Не встречая на своем пути сопротивления, инфекция в короткие сроки у мужчин достигает предстательной железы, которая соединена с уретрой тоненькими ходами.
Предстательная железа - это резервуар с питательными веществами, необходимыми для жизнедеятельности сперматозоидов. Понятно - проникнув в простату микробные агенты получат все необходимое для своего дальнейшего роста и размножения. У пациента в соке простаты появятся лейкоциты - маркеры воспаления, а количество лецитиновых зерен содержащих в себе питательные вещества - резко сократится. Сама железа увеличится в размерах, в результате отека. В воспалительный процесс вовлекутся выводные протоки простатических желез. Развившееся нарушение сократительной способности выводных протоков, их сужение и полная закупорка (в результате большого количества лейкоцитов и слущенного эпителия) приведут к прекращению поступления сока простаты в уретру. Железа станет большой, отечной, болезненной. Вскоре нарушение оттока из простаты, большое количество лейкоцитов и слущенный эпителия превратят железу в резервуар заполненный гноем. Если не остановить этот процесс, - разовьется парапростатит, характеризующийся вовлечением в процесс тканей окружающих пораженный орган.
У пациента появится затрудненное мочеиспускание, боль в области заднего прохода, чувство давления в прямой кишке, затрудненное, учащенное и болезненное мочеиспускание, поднимется температура, появятся слабость и недомогание. В результате разрушения сосудистонервного сплетения, выключения предстательной железы из работы - развиваются ослабление потенции, появляется недостаточная упругость полового члена, ослабевает эрекция.
Но инфекция, как правило, не останавливается на этом. Опускаясь далее, она проникает в "производственный цех" сперматозоидов - в мошонку, вызывая орхит и орхоэпидидимит. У пациента появляется сначала тяжесть в мошонке, а затем болезненность и увеличение в размерах яичек. Микробы разрушают сперматогенный эпителий, вырабатывающий клетки ответственные за оплодотворение. Как утверждает статистика, 92% бесплодных мужчин перенесли одно из заболеваний передающихся половым путем. При этом следует обратить особое внимание на заболевания, передающиеся половым путем, относящиеся к так называемым медленным инфекциям. К ним относятся хламидия, уреаплазма и микоплазма. Эти заболевания являются наиболее коварными, так как не проявляются привычной симптоматикой. При попадании инфекции на слизистую уретры происходят все те же процессы, которые описаны выше, за исключением резей, болей и выделений из мочеиспускательного канала. Конечно, человек может ощутить чувство дискомфорта в уретре, возможно даже обратит внимание на незначительные слизистые выделения из мочеиспускательного канала в утренние часы. Но никакой выраженной симптоматики наблюдаться не будет. Однако инфекция также проберется в предстательную железу, вызовет там воспаление, затем спустится по семявыносящим протокам в мошонку и повредит сперматогенный эпителий.
Инкубационный период при хламидиозе, мико- и уреаплазмозе составляет в среднем 2 -3 недели. А это означает, что через этот промежуток времени возбудитель, возможно будет верифицировать и врачи смогут начать лечение. Следует отметить, что для полного излечения может потребоваться не один курс антибиотиков и иммуностимулирующих препаратов.
Установленный факт - у 52% супружеских пар, страдающих бесплодием, при обследовании выявлены вышеуказанные "скрытые" инфекции.
Необходимость обеспечения материального благосостояния побуждают молодых людей вступать в брак в более позднем возрасте, и подходить к рождению ребенка, имея опыт половых связей с разными сексуальными партнерами. Все это делает особо актуальным обследование супружеских пар, планирующих рождение ребенка на различные заболевания передающиеся половым путем, в особенности на хламидийную, мико- и уреаплазменную инфекцию, наличие которой в организме долгие годы может никак не проявляться.
При любых, даже малозначительных и непонятных проявлениях необходимо сразу же обратиться к урологу (андрологу).
Ни в коем случае не следует прибегать к самолечению, так как это нанесет еще больший вред здоровью.
Только настоящие специалисты, располагающие необходимым лабораторным оборудованием, современными и мощными аппаратами ультразвуковой диагностики, современными антибиотиками и иммуностимулирующими препаратами смогут правильно определить возбудитель заболевания и назначить эффективное лечение.
Если Вам необходима помощь опытного уролога, запишитесь на прием к врачу по телефону, указанному на сайте.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Сепсис: причины появления, симптомы, диагностика и способы лечения.
Определение
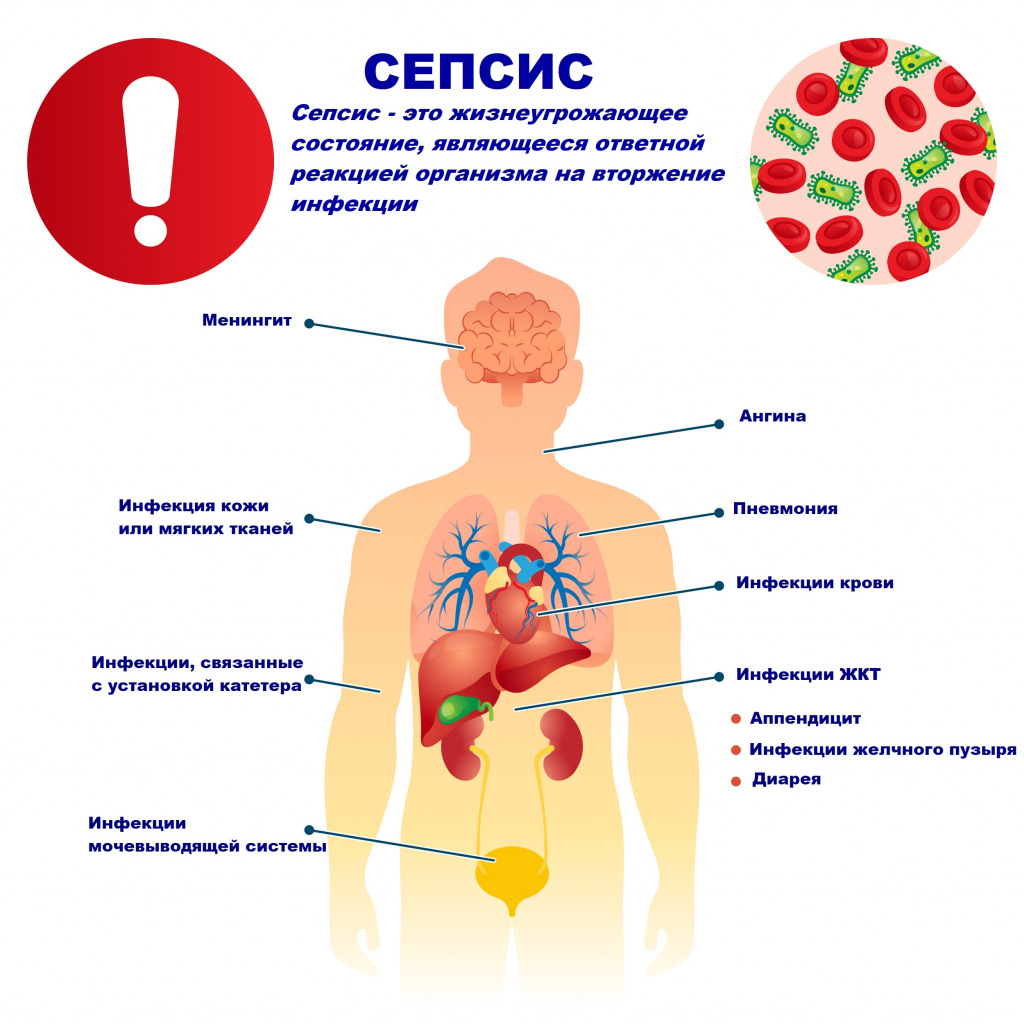
Сепсис – это патологический процесс, в основе которого лежит реакция организма в виде генерализованного воспаления на инфекцию различной природы. При сепсисе бактерии преодолевают иммунную защиту человека и распространяются из очага воспаления по всему организму. Местное воспаление, сепсис, тяжелый сепсис и септический шок – это различные формы выраженности воспалительной реакции организма на инфекционный процесс.
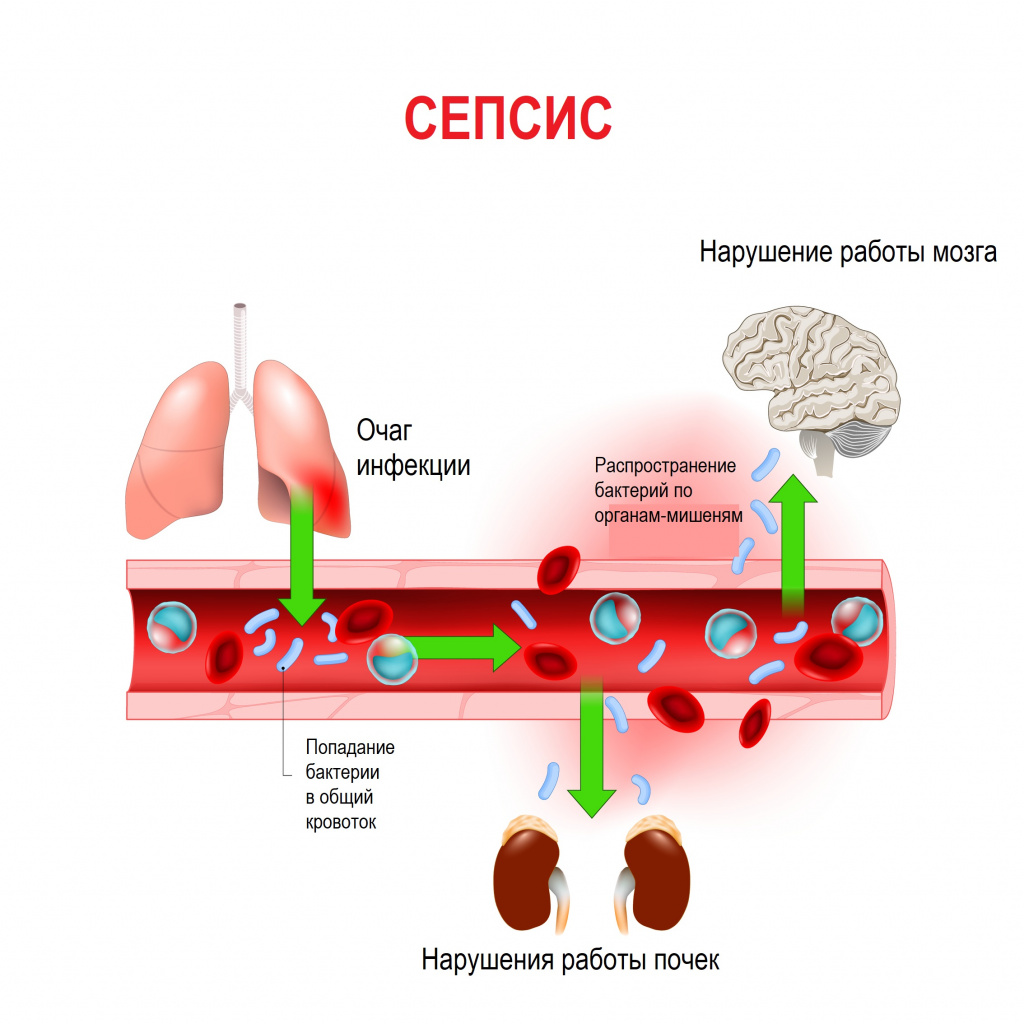
Истинная частота возникновения случаев сепсиса остается неизвестной, однако по оценкам исследователей, во всем мире сепсис является лидирующей причиной летальности у пациентов в критическом состоянии. Согласно результатам большого европейского исследования SOAP, включившего 3147 пациентов из 198 европейских медицинских центров, сепсис развился в 37,4% случаев, а госпитальная летальность от него колебалась от 14% случаев в Швейцарии до 41% в Португалии, в среднем составив 24,1%. Данные другого крупного исследования PROGRES (12 881 больной тяжелым сепсисом в 37 странах) показали, что госпитальная летальность в среднем составила 49,6%.
Причины возникновения сепсиса
Возбудителями сепсиса могут быть бактерии, вирусы или грибы. Но чаще сепсис имеет бактериальную природу - его причиной становятся стафилококки, стрептококки, пневмококки, менингококки, сальмонеллы, синегнойная палочка и др.
В большинстве случаев патологический процесс вызывают условно-патогенные микроорганизмы, которые присутствуют на коже, слизистых оболочках дыхательного и пищеварительного трактов, мочевыводящих путей и половых органов. Иногда при сепсисе выделяют сразу 2-3 микроорганизма.
Причиной сепсиса могут стать гнойно-воспалительные заболевания кожи (абсцессы, фурункулы, флегмоны), обширные травмы, ожоги, инфекционно-воспалительные заболевания мочевыводящей системы (пиелонефрит), живота (например, гнойно-некротический деструктивный панкреатит), тяжелая ангина, гнойный отит, пневмония, инфицирование во время родов или абортов и др.
Возможность возникновения сепсиса зависит не только от свойств возбудителя, но и от состояния иммунной системы человека - нарушения в ее работе предрасполагают к распространению инфекции. Причинами таких нарушений могут быть врожденные дефекты иммунитета, хронические инфекционные болезни (ВИЧ, гнойные процессы), эндокринные заболевания (сахарный диабет), онкологические болезни, хронические интоксикации (алкоголизм, наркомания), проникающая радиация, прием иммуносупрессоров (кортикостероидов, цитостатиков) и др.
В ответ на внедрение возбудителя вырабатываются цитокины – особые белковые молекулы, которые выполняют защитные функции сначала на местном уровне, а затем, попадая в системный кровоток, продолжают работать уже на уровне всего организма. Цитокины бывают провоспалительными и противовоспалительными. В самом начале инфекционного процесса их количество находится в равновесии. Если регулирующие системы организма не способны поддерживать это равновесие, то цитокины накапливаются в кровотоке в сверхвысоких объемах, начинают доминировать их деструктивные, разрушающие эффекты, в результате повреждается сосудистая стенка, запускается синдром диссеминированного внутрисосудистого свертывания (ДВС-синдром) и полиорганная дисфункция. Вследствие полиорганной дисфункции печени, почек, кишечника появляются новые повреждающие факторы (лактат, мочевина, билирубин и др.), которые усиливают деструктивные процессы. При ДВС-синдроме в сосудах микроциркуляторного русла образуются множественные тромбы в сочетании с несвёртываемостью крови, приводящей к множественным кровоизлияниям.
Классификация заболевания
В зависимости от локализации входных ворот и первичного очага сепсис подразделяют на:
- перкутанный (чрескожный) – развивается при попадании возбудителя в организм через поврежденный кожный покров (ранки, царапины, фурункулы и др.);
- акушерско-гинекологический – развивается после родов и абортов;
- оральный (одонтогенный и тонзиллогенный) – развивается в результате первичной инфекции в полости рта;
- оториногенный – развивается в результате распространения инфекции из полости уха и/или носа;
- пневмогенный – при наличии инфекционного очага в нижних дыхательных путях;
- хирургический;
- урологический;
- пупочный – развивается у новорожденных вследствие проникновения инфекционных агентов в кровь через пупочную ранку;
- криптогенный (идиопатический, эссенциальный, генуинный) – сепсис неизвестного происхождения: первичный очаг гнойного воспаления неизвестен.
- молниеносный сепсис,
- острый сепсис,
- подострый сепсис,
- хронический сепсис (хрониосепсис).
По клиническим признакам:
1. Синдром системного воспалительного ответа (ССВО) – системная реакция организма на воздействие различных сильных раздражителей (инфекции, травмы, операции и др.) характеризуется двумя или более признаками:
- температура тела ≥ 38°С или ≤ 36°С;
- частота сердечных сокращений (ЧСС) ≥ 90 ударов в минуту;
- частота дыхания (ЧД) > 20 в минуту или гипервентиляция (РаСО2 ≤ 32 мм рт. ст.);
- лейкоциты крови > 12х109 /л или < 4х109 /л, или незрелых форм >10%.
По виду и характеру возбудителя:
- аэробный сепсис,
- анаэробный сепсис,
- смешанный сепсис,
- грибковый сепсис,
- вирусный сепсис.
Клинические проявления сепсиса могут варьировать от незначительных до критических. При молниеносном течении патологическое состояние развивается бурно - за несколько часов или суток. При остром сепсисе симптомы развиваются за несколько дней. Для хрониосепсиса характерно вялое течение и наличие малозаметных изменений, формирующихся месяцами. Рецидивирующий сепсис протекает с эпизодами обострений и затуханий.
Инкубационный период после выявления ворот инфекции или первичного очага составляет от 1 до 3-5 суток. Начало сепсиса, как правило, острое, хотя иногда может быть подострым или постепенным. Интоксикация проявляется резкой слабостью, адинамией, анорексией, нарушением сна, головной болью, расстройством сознания, менингеальным синдромом (поражением оболочек головного и спинного мозга), тахикардией, артериальной гипотензией. Температура тела держится высокой, со скачками утром и вечером. Признаки интоксикации особенно выражены на высоте лихорадки. На коже у трети больных появляется геморрагическая сыпь.
Со стороны дыхательной системы наблюдаются одышка и хрипы в легких. При нарушении функции почек снижается количество выделяемой мочи (олигурия) вплоть до полного прекращения мочеиспускания (анурия), в моче появляются следы крови, гноя. Наблюдается ухудшение функции печени с развитием желтухи и явлениями гепатита, увеличивается селезенка. Повреждение органов ЖКТ проявляется нарушением пищеварения, отсутствием аппетита, язык сухой, обложенный, нередко наблюдаются упорные септические поносы, тошнота и рвота. Метастазирование возбудителя из первичного очага с образованием вторичных очагов инфекции может приводить к инфаркту легкого, гангрене легкого, гнойному плевриту, эндокардиту (поражению внутренней оболочки сердца), воспалению сердечной мышцы (миокардиту), воспалению околосердечной сумки (перикардиту), гнойному циститу, абсцессам мозга и воспалению оболочек мозга (гнойному менингиту), гнойным артритам, флегмонам и абсцессам в мышцах.
Недостаточность функции одного органа длительностью более суток сопровождается летальностью до 35%, при недостаточности двух органов – 55%, при недостаточности функции трех и более органов летальность к четвертому дню возрастает до 85%.
Производят посевы крови, мочи, ликвора, мокроты, гнойного экссудата из элементов сыпи, абсцессов, пунктатов плевры, суставов и других септических очагов. Посевы делают многократно, чтобы определить чувствительность к максимальному количеству антибиотиков. Используется также обнаружение антигенов в крови методом ИФА и определение генома возбудителя методом ПЦР.
Одним из наиболее специфичных и чувствительных маркеров бактериальной инфекции служит прокальцитониновый тест. Прокальцитонин – один из основных маркёров системного воспаления, вызванного бактериями.
Синонимы: Анализ крови на прокальцитонин; ПКТ. Procalcitonin; PCT. Краткая характеристика определяемого вещества Прокальцитонин Прокальцитонин является прогормоном кальцитонина, состоящим из 116 аминокислот с молекулярной массой 14,5 кDa. Биосинтез прокальцитонина в физиологических условиях прои.

Если обратиться к статистике, то инфекции – самая частая причина обращения за медицинской помощью. Спровоцировать их могут различные патогены: вирусы, бактерии, грибки и др. Вирусы и бактерии могут стать причиной клинически схожих инфекций, но ситуации требуют разного лечения. Чем бактериальная и вирусная инфекция отличаются?
Основы микробиологии
Бактерии – одноклеточные микроорганизмы, поражающие разнообразием. Они имеют множество форм и особенностей, некоторые из них способны выживать в немыслимых условиях.
Человеческий микробиом насчитывает сотни видов бактерий и каждый выполняет определенные функции, например, сдерживают рост патогенных микроорганизмов, поддерживают обменные процессы и многое другое. Известно, что лишь 1% бактерий вызывают болезни.
Вирусы – еще меньше чем бактерии, для нормальной жизнедеятельности нуждаются в клетках хозяина, где они могут жить и развиваться. Некоторые вирусы могут уничтожать клетки, где они развиваются.
Способы передачи
В путях передачи инфекций много общего. Основной путь передачи — от человека к человеку при близком контакте, например, при поцелуях.
Контакт с биологическими жидкостями человека, например, во время полового акта, при кашле и чихании. Так передаются не только вирусные инфекции, например, ВИЧ, ОРВИ и новая коронавирусная инфекция, но и бактериальные. Некоторые вирусы и бактерии передаются при соприкосновении с зараженными поверхностями, где вирусы и бактерии живут в биологических средах. Еще один возможный путь передачи — при укусах животных и насекомых.
Клиническая картина
Вирусы и бактерии вызывают схожие болезни по симптомам: лихорадка, насморк, кашель, головная боль, слабость и снижение работоспособности. Но при детальном рассмотрении и изучении найдется и масса отличий, которые заметит только врач.
Вирусные инфекции распространены в большей степени, поэтому, при появлении симптомов, часто предполагают именно ее. Дифференцировать одно от другого помогают следующие отличия и критерии:
- Инкубационный период у вирусов более короткий, в сравнении с бактериями. Например, у бактериальных инфекций – симптомы появляются спустя 7-10-14 дней после заражения, а иногда и больше. Вирусные инфекции проявляются через 1-5 дней после заражения.
- Клиническая картина вирусных инфекций более четкая, все характерные симптомы проявляются буквально сразу или между их появлением короткий промежуток времени. Если говорить о бактериальной инфекции, то они развиваются медленнее, но с полным набором симптомов.
Вирусные инфекции могут поражать здорового человека, а вот бактериальные развиваются на фоне ослабленного иммунитета или же являются осложнением перенесенного заболевания.
Конечно, главное отличие – способы и методы специфического лечения. Антибиотики никак не действуют на вирусы, а противовирусные на бактерии.
Особенности диагностики
В медицине существует такое понятие, как дифференциальный диагноз – методы диагностики, которые помогут отличить одно заболевание от другого со схожей клинической картиной. Бактериальные и вирусные инфекции способны вызывать респираторные заболевания, и чтобы определить причину, проводят дифференциальный диагноз – анализ симптомов.
Например, выделения из носа при вирусных инфекциях жидкие, прозрачные, часто носят серозный характер. А вот при бактериальных – густые, могут иметь желтый или зеленый оттенок, что говорит о наличии гнойного процесса.
Естественной реакцией организма на проникновение вируса или бактерии является повышение температуры тела. При вирусной инфекции температура повышается резко и быстро,может держаться несколько дней. При бактериальной инфекции — постепенно и начало болезни сложно проследить.
При вирусных инфекциях сложно определить область поражения. Пациенты отмечают, что болит сразу все: горло, грудь, мышцы, голова. Однако при бактериальной инфекции легко определить область поражения: болит горло при ангине, боль в груди при бронхите, боль при мочеиспускании при циститах и др.
Длительность болезни также варьируется. Например, при вирусной инфекции улучшение наступает на 5-7 день болезни, а вот бактериальные инфекции протекают длительнее.
Особенности диагностики
В большинстве случаев, поставить предварительный диагноз удается на основе жалоб, внешнего и инструментального осмотра. Некоторые вирусные и бактериальные инфекции имеют весьма специфичные симптомы. При постановке диагноза учитывают еще и данные об эпидемиологической обстановке.
Но все же чаще при бактериальных инфекциях требуются дополнительные методы обследования, в том числе и лабораторные. В соответствии с этим, врач обязательно назначает следующие анализы:
- общий анализ крови;
- изучение слизи, выделяемой мокроты, других выделений и мазков;
- анализ мочи, стула;
- соскоб кожи;
- изучение спинномозговой жидкости при тяжелом течении болезни.
При бактериальных инфекциях такие исследования проводятся с целью определения вида возбудителя, а также его антибиотикочувствительности.
Особенности лечения
Вирусные и бактериальные инфекции – совершенно разные диагнозы, имеющие особенности клинического течения, а также лечения. И, в случае ошибки при назначении лечения, повышается вероятность осложнений, развития основного заболевания. Иногда это представляет угрозу для здоровья и жизни.
Лечение бактериальных инфекций
Антибиотики – группа лекарств, назначаемых исключительно при лечении бактериальных инфекций. Существует разные виды антибиотиков, которые направленно действуют на бактерии определенного класса или же широкого спектра. При формировании острых заболеваний с серьезным и быстрым течением могут назначаться антибиотики широкого спектра действия, а после, когда результаты по определению антибиотикочувствительности дадут результат, могут назначаться узкоспециализированные лекарства.
Неконтролируемый, необоснованный прием антибиотиков, когда пациент бросает их пить раньше срока, это может привести к формированию антибиотикоустойчивой флоры и в дальнейшем лечение окажется неэффективным.
Лечение вирусных инфекций
Для многих вирусных инфекций нет специфического лечения. Обычно разрабатывается симптоматическое, направленное на устранение симптомов, снижения температуры. Но все же лечение определяется конкретным вирусом и болезнью, которое он спровоцировал.
При вирусных инфекциях врач назначает противовирусные препараты, которые подавляют жизненный цикл некоторых вирусов.
Ну и главное, стоит помнить, что некоторые серьезные бактериальные и вирусные инфекции можно предотвратить при помощи вакцинации.
Читайте также:

